Желчегонные препараты при прыщах
Обновлено: 25.04.2024
Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Синдром Жильбера — это генетический пигментный гепатоз с аутосомно-доминантным типом наследования, протекающий с повышением уровня неконъюгированного (свободного) билирубина, чаще проявляющееся в период полового созревания и характеризующийся доброкачественным течением [1] .
Краткое содержание статьи — в видео:
Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
По распространённости данное заболевание встречается не менее, чем у 5 % населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
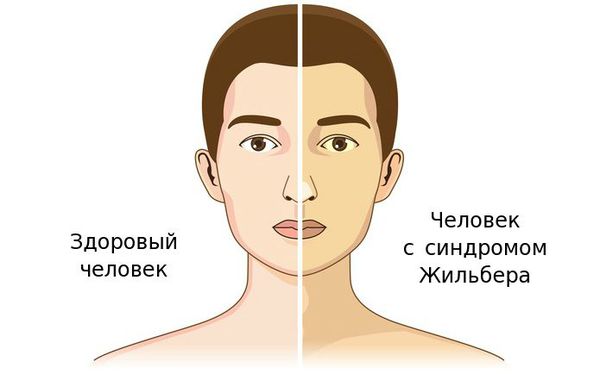
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением. Основным проявлением этого синдрома является желтуха.
К провоцирующим факторам проявления синдрома можно отнести:
- голодание или переедание;
- жирную пищу;
- некоторые лекарственные средства;
- алкоголь;
- инфекции (грипп, ОРЗ, вирусный гепатит);
- физические и психические перегрузки;
- травмы и оперативные вмешательства.
Причина заболевания — генетический дефект фермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Жильбера
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
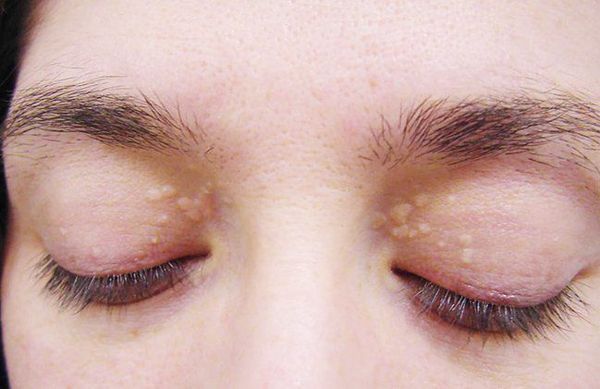
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков:
- желтуха различной степени выраженности;
- ксантелазмы век (жёлтые папулы);
- периодичность появления симптомов [1] .
Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов (особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
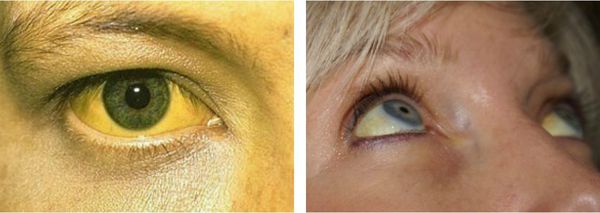
Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
Клиническими проявлениями заболевания общего характера могут быть:
- слабость;
- недомогание;
- подавленность;
- плохой сон;
- снижение концентрации внимания.
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
Патогенез синдрома Жильбера
В норме свободный билирубин появляется в крови преимущественно (в 80-85 % случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
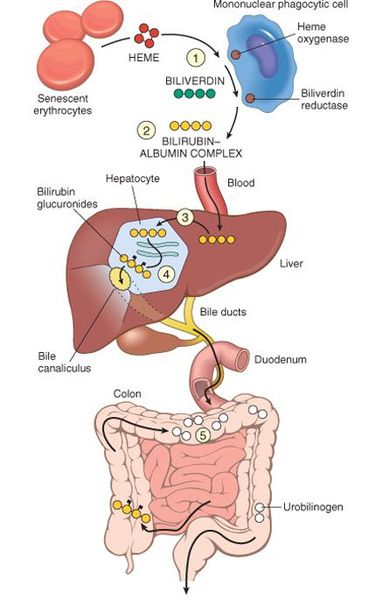
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами ("жирами") клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов. С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин. Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА. Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
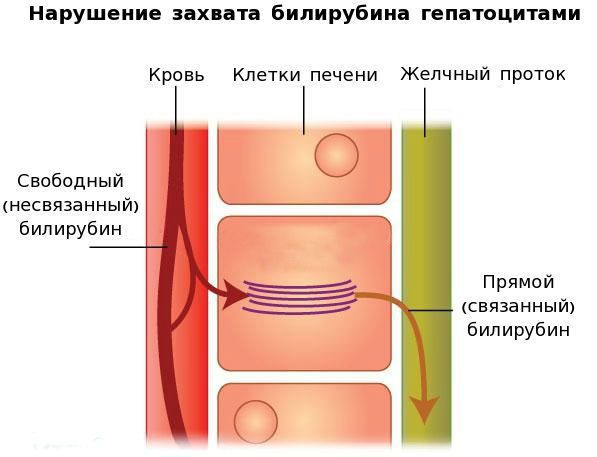
В конечном итоге вышеперечисленные патологические процессы приводят к увеличению содержания свободного (несвязанного) билирубина в плазме, что обуславливает клинические проявления заболевания [6] .
Классификация и стадии развития синдрома Жильбера
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.

В клинику поступил молодой человек 24 лет с жалобами на множественные высыпания в области щёк и подбородка.
Жалобы
Пациента беспокоила жирная кожа, ярко-розовые округлые образования на щеках и рубцы, возникающие после исчезновения этих образований. Также молодой человек жаловался на чёрные точки в области носа, щёк и лба. Воспалительный процесс не проходит с 13 лет.
Со слов пациента, высыпания усиливаются при приёме жирной и сладкой пищи: спустя 2-3 дня появляются воспалённые и гнойные образования. После применения спиртосодержащих лосьонов кожа становится менее жирной, но затем жирность усиливается, и на фоне жирной кожи появляются гнойные высыпания, которые длительно не проходят и завершаются образованием рубцов.
Анамнез
Впервые сыпь появилась 11 лет назад в период полового созревания и не проходит по настоящее время. Образовались расширенные поры и рубцы. Ранее пациент к врачам не обращался и серьёзного лечения не получал.
Родился и вырос в Казахстане. Хронические заболевания, туберкулез, сифилис и ВИЧ отрицает. Вредные привычки отсутствуют. Аллергоанамнез не отягощён. У отца в молодом возрасте также были высыпания на лице.
Обследование
При осмотре обращают на себя внимание высыпания розового цвета с гнойным содержимым, а также множественные чёрные точки (комедоны) в области щёк, подбородка и носа. Заметны атрофические рубцы после акне. Кожа лица жирная, поры на щеках расширены. Гнойные высыпания завершаются гипотрофическими рубцами.
Кал на яйца глистов, ОАК, ОА мочи, биохимия крови — без патологии. При проведении УЗИ печени обнаружены признаки дискинезии желчевыводящих путей.
Диагноз
Жирная кожа. Угревая болезнь средней тяжести, обострение. Атрофические рубцы кожи лица. Дискинезия желчевыводящих путей.
Лечение
Комбинированное лечение проходило поэтапно и длительно (в течение 6-8 месяцев). На первом этапе назначены препараты для мягкой очистки организма от шлаков и токсинов и улучшения микробиоты кишечника: ⠀• литос антипаразитарный по 1/2 чайной ложки 2 раза в день на протяжении 1,5 месяцев, затем необходим перерыв и проведение повторного 1,5 месячного курса; ⠀• бактибацил (препарат, восстанавливающий микробиоту кишечника) по 2 столовые ложки на ночь 4 дня в неделю, затем трёхдневный перерыв и возобновление приёма (таких сессий должно быть 12, лечение препаратом длится три месяца); ⠀• талкан (обжаренные отруби для улучшения пассажа стула и чистки ворсин кишечника) по 1 столовой ложке с кефиром на ночь; ⠀• льняное масло "Рубин" (для улучшения оттока желчи) по 1 чайной ложке за 20 минут до приёма пищи; ⠀• "Фитолон" по схеме (длительно). Параллельно с назначенным курсом пациент проходил местное лечение: ⠀• уход за жирной кожей лица в период воспалений: умывание средством "Сетафил" для жирной кожи утром и вечером, точечное нанесение "Эффезел геля" (топического ретиноида), а также "Зенерита" 1 раз в день в течение двух недель; ⠀• продолжительный уход за кожей лица после снятия воспалений: применение препаратов "Холи Лэнд" более длительного действия, умывание ихтиоловым мылом 2 раза в день, использование тоника-суперлосьона 2 раза в день, маски "Double action" 3 раза в неделю и геля "Алоэ" после процедур. Кроме этого пациент получал профессиональные процедуры: ⠀• точечные aльфа-комплекс и ABR пилинги на элементы 1 раз в 14 дней; ⠀• чистка лица и экстракция чёрных точек между сеансами пилинга. После этого проведён курс лечения атрофических рубцов постакнэ: ⠀• фракционный лазер в сочетании с плазмотерапией 1 раз в 30-40 дней; ⠀• инъекции препарата "Коллост" 15% три раза между сеансами лазерного воздействия.
Пациент заметил значительное улучшение на третьей неделе комбинированного лечения: высыпания перестали гноиться, количество угрей уменьшилось.
В настоящее время пациент доволен результатом. Высыпания бывают единичными и не появляются в таком количестве, как раньше. Рубцы практически сгладились и имеют эстетический вид. Пациент успешно работает по специальности и недавно женился.
Заключение
Особенность данного случая — дискинезия желчных путей, выявленная в ходе обследования пациента. При таком заболевании нарушается пассаж желчи и развивается гнилостная микрофлора, которая поддерживает воспалительный процесс на коже. По этой причине проведена комбинированная терапия: сорбенты, пробиотики и препараты, способствующие повышению иммунитета организма и поддержанию полезной микробиоты кишечника. Результат такого лечения — стойкий положительный эффект.
Что такое лямблиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Лямблиоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое кишечными лямблиями, которые колонизируют слизистую оболочку преимущественно тонкого кишечника, нарушают процессы пристеночного пищеварения и способствуют развитию и усугублению поражения желудочно-кишечного тракта и других заболеваний.
Этиология
Возбудитель — лямблия. Данный род паразитов включает в себя шесть типов, но заболевание человека вызывает только один тип — кишечная лямблия (Giardia duodenalis, Giardia lamblia, Giardia intestinalis). Это жгутиковое микроскопическое простейшее, впервые описанное чешским медиком-анатомом Д.Ф. Лямблем в 1859 году. Оно имеет до восьми генетических подтипов, но для человека патогенны только А и В (также имеют подтипы).
Вид — Giardia lamblia
Возбудитель лямблиоза (кишечная лямблия) существует в виде двух жизненных форм:
- вегетативная (трофозоиты) — стадия активного размножения внутри организма;
- цистная — образуется при неблагоприятных условиях среды.
Трофозоиты — это анаэробные, грушевидные микроорганизмы размерами 9-18 мкм. Они обитают в верхних отделах тонкого кишечника. Подвижны (имеют характерное движение в виде вращения вокруг продольной оси — боковое движение), тело спереди расширено и закруглено, сзади сужено и заострено. Имеют в составе два ядра (между ними пролегают опорные нити — аксостили) и парные органоиды — четыре жгутика и два медиальных тела.
Трофозоиты не имеют цитостома — органа заглатывания пищи и пищеварительной вакуоли, поэтому они всасывают пищу, переваренную хозяином (в основном, углеводы), всей поверхностью тела. Это называется осмотическим питанием.
Как выглядят лямблии:
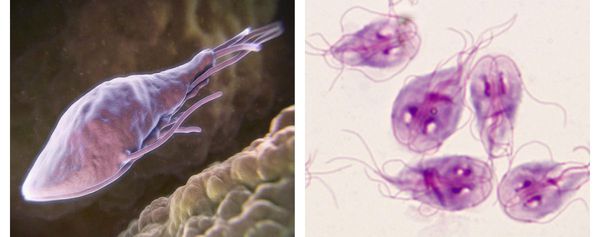
В передней их трети тела расположен присасывательный диск в виде специального углубления. С его помощью лямблии прикрепляются к ворсинкам слизистой оболочки тонкого кишечника. Цитоплазматическая мембрана задней поверхности имеет по краям булавовидные выросты, что также создаёт дополнительную прикрепляющую составляющую.
Размножаются путём продольного деления. Слабо устойчивы в условиях окружающей среды при покидании организма хозяина: при комнатной температуре даже в отсутствии агрессивных факторов быстро погибают.
Цистная форма неподвижна. Паразиты имеют овальную форму, лишены свободных жгутиков (сложно свёрнутые), их размеры достигают 10-14 мкм, окружены толстой, несколько отделённой от тела оболочкой (данная особенность имеет значение при распознавании вида).
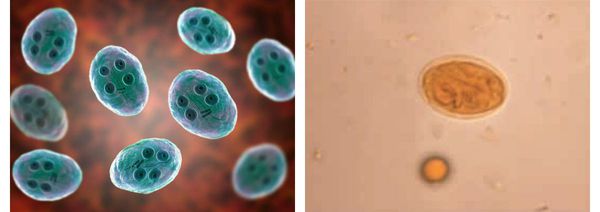
Зрелые цисты внутри имеют четыре ядра, незрелые — два ядра. Образуются в нижних отделах кишечника в процессе выхода из организма с фекалиями. Очень устойчивы во внешней среде: могут сохраняться месяцами в воде при температуре 4-20°C, при хорошей влажности способны сохраняться на контаминированных (обсеменённых) продуктах питания до недели. При кипячении цисты погибают мгновенно, а при высушивании и низкой влажности гибель наступает в течении суток. Устойчивы к бытовому хлорированию воды, действию щелочей и кислот, ультрафиолетовому излучению. Низкие температуры переносит относительно хорошо, но при этом снижая свою жизнеспособность. [1] [3] [6] [9]
Эпидемиология
Распространение заболевания повсеместное, преимущественно в странах с влажным тёплым климатом. Только официально выявляемые случаи в России приближаются к 150 тысячам в год.
Сезонность выражена неярко, некоторый всплеск заболеваемости отмечается в тёплое время года. Возрастной состав больных склоняется в сторону детей.
Источник заражения — люди (больные различными формами лямблиоза и паразитоносители), причём наибольшая заразность наблюдается в подостром периоде заболевания, когда в 1 г фекалий может содержаться до нескольких десятков миллионов цист. Лямблии животных (нечеловеческие типы паразитов) не имеют доказательной базы в плане распространения и заражения человека.
Факторами передачи паразитов выступает загрязнённая цистами термически не обработанная питьевая вода, пища, грязные руки (возможна прямая передача от человека к человеку). Определённую роль в передаче лямблий играют насекомые (тараканы, мухи) и животные (собаки, кошки) — они являются механическими переносчиками (паразиты располагаются на их теле, шерсти, лапках, транзитом в кишечнике).
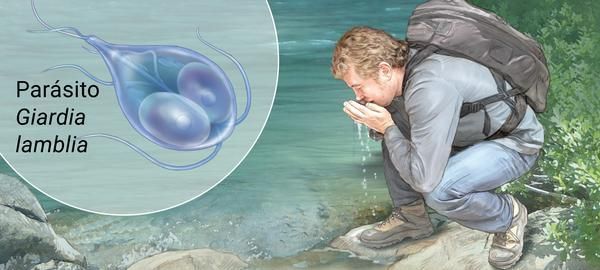
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой пути). Наиболее часто передача осуществляется:
- через водопроводную воду;
- при употреблении плохо промытых зелени и овощей (или промытых под водопроводной водой без последующей термической обработки);
- при нарушении правил санитарной гигиены, особенно в детских коллективах.
Доза заражения — от 10 до 100 цист (в зависимости от индивидуальных свойств иммунной реактивности кишечника). Возможны случаи невосприимчивости к паразитам: цисты лямблий, встречая агрессивно настроенную среду кишечника, проходят транзитом и выделяются в окружающую среду в неизменённом виде.
Иммунитет после лямблиоза нестойкий и ненапряжёный, возможно повторное заражение. Повышенный риск заболевания имеют лица с патологией иммунитета кишечника и дефицитом IgA. [2] [3] [5] [8] [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лямблиоза
Инкубационный период длится от нескольких дней до месяца и более. Чаще всего при заболевании не наблюдается вообще никаких клинических проявлений, особенно у взрослых.
К основным возможным симптомам лямблиоза относятся:
- Симптомы интоксикации и вегетативных изменений — повышенная утомляемость, плаксивость, раздражительность, нарушение ритма сна, головокружения, аритмии, субфебриллитет и другие.
- Симптомы поражения ЖКТ — дискомфорт и боли различной интенсивности и характера в различных отделах живота, тошнота, снижение аппетита, появление чувства горечи во рту, нарушения стула (запоры и поносы), налёт на языке и неприятный запах изо рта, снижение массы тела и другое.
- Симптомы поражения кожи — аллергические высыпания различного характера и локализации, атопический дерматит, бледность и шероховатость кожи, повышенная сухость покровов, хейлит (воспалительные изменения кожи губ и их слизистой), заеды (трещинки в уголках рта), нетипичное/неконтролируемое течение хронических патологий кожи.
- Усиление развития и обострения заболеваний, прямо не связанных с лямблиозом — бронхиальная астма, псевдоаллергические явления, гастриты, язвы желудка и двенадцатиперстной кишки, холецистит, неспецифический язвенный колит, артриты и другое.
- Симптомы мальабсорбции (потери питательных веществ) — авитаминозы, отставание в физическом и умственном развитии, дистрофия (эти проявления более характерны для детей).
Лямблиоз у детей
Как правило, у детей первыми симптомами лямблиоза становится появление субфебрильной или фебрильной температуры (37,1–38,0°C или 38,0–39,0°C), болей в животе, тошноты, иногда рвоты, метеоризма, жидкого стула. Живот при этом болезнен, вздут, урчит по ходу кишечника. Грудные дети становятся беспокойными, кричат, нарушается сон, симптомы лямблиоза усиливаются во время и после кормления, возможно появление аллергодерматозов и опрелостей. В динамике при отсутствии лечения это может приводить к нарушению роста и психоэмоционального развития, частым простудным или аллергическим заболеваниям, развитию хронических проблем органов ЖКТ.
У детей более позднего возраста и взрослых яркие симптомы лямблиоза наблюдаются редко — на первый план выходит постепенное развитие диспепсических явлений со стороны ЖКТ умеренного характера:
- метеоризм;
- дискомфорт и боли в животе преимущественно в околопупочной области и правом подреберье;
- нарушения стула в различных сочетаниях;
- появление налёта на языке;
- иногда горечь во рту и кожные проявления (усиление выраженности угревой сыпи, хронических полиэтиологических заболеваний, например, псориаза и дерматитов);
- возможны вегетативные расстройства, головные боли, головокружения, неустойчивость артериального давления, повышения температуры тела, чувствительность лимфоузлов.
Лямблиоз у беременных
Лямблиоз у беременных не имеет каких-либо специфичных отличий от лямблиоза у остальных людей, но может приводить к повышению риска развития у беременной В-12 дефицитной анемии и снижению веса плода (гипотрофии). [1] [3] [5] [7] [10]
Патогенез лямблиоза
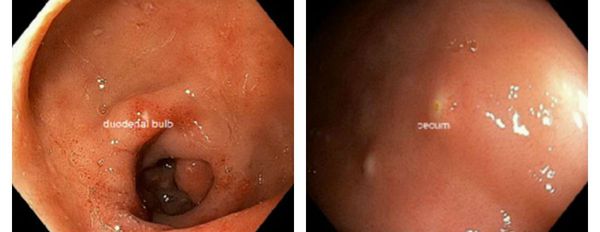
Характерен так называемый "симптом манной крупы" — белёсые полусферические выбухания слизистой оболочки двенадцатиперстной кишки, представляющие собой зоны очагового отёка со скоплением увеличенного количества лейкоцитов.
Посредством механического раздражения и выделения паразитами продуктов жизнедеятельности (токсическое влияние) происходит стимуляция образования слизи, повышение регенераторной функции кишечника, нарушение выработки факторов нейрогуморальной регуляции пищеварения (холецистоцикин и других) и двигательной активности гепатогастродуоденальной области. Это ведёт к дезорганизации висцеро-висцеральных связей области двенадцатиперстной кишки, поджелудочной железы и желчевыводящей системы, а также к нарушению функционирования органов ЖКТ, нарушению микробиоценоза кишечника, активизации анаэробной флоры, расстройствам расщепления и всасывания белков, жиров, углеводов, витаминов и микроэлементов.
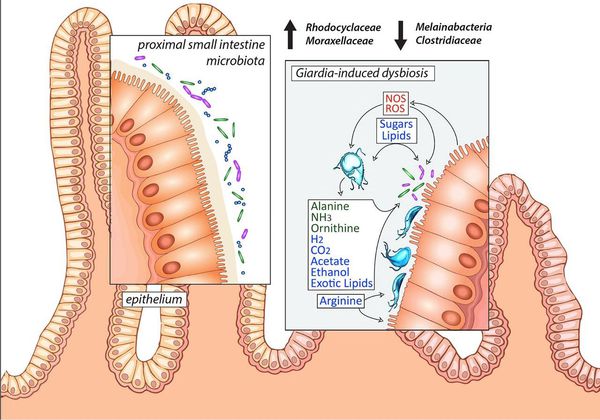
Возникает воспаление слизистой кишечника по типу реакций гиперчувствительности замедленного типа, происходит воздействие на иммунорегуляторные белки (мимикрия), снижение выработки иммуноглобулинов (в частности IgA) из-за нарушения всасывания белков и снижение фагоцитарной активности. Всё это в совокупности со всасываемыми продуктами жизнедеятельности лямблий становится причиной истощения иммунной системы (как кишечника, так и общего иммунитета), развития хронического поражения кишечника, провоцирует длительное обострение имеющихся хронических заболеваний и усугубление ряда аллергозависимых дерматозов. [1] [4] [7] [8]
Классификация и стадии развития лямблиоза
По клинической форме лямблиоз бывает:
- бессимптомным (носительство);
- кишечным — преимущественно симптомы кишечной формы, но можгут быть и гастритические проявления (дискомфорт в животе, неустойчивый стул, тошнота);
- билиарно-панкреатическим (рефлекторный) — дискомфорт в эпигастрии и правом подреберье, привкус горечи во рту, повышенная частота развития плохо контролируемых гастродуоденитов и панкреатитов;
- астено-невротическим — слабость, вялость, повышенная утомляемость, раздражительность, эмоциональная неустойчивость;
- токсико-аллергическим — периодические высыпания на теле, обострение хронических кожных заболеваний и бронхиальной астмы, эозинофилия;
- смешанным.
Течение лямблиоза бывает трёх типов:
- острым — до одного месяца;
- подострым — 1-3 месяца;
- хроническим — более трёх месяцев.
По наличию осложнений лямблиоз бывает:
Выделяют три степени заболевания:
Осложнения лямблиоза
Возможны специфические и неспецифические осложнения лямблиоза.
К специфическим относятся:
-
— зудящие обширные высыпания на теле;
- отёк Квинке — выраженный отёк подкожной клетчатки, иногда сопровождающийся зудоим и чувством удушья;
- офтальмопатия — нарушения восприятия органом зрения;
- артрит — дискомфорт и боли в суставах;
- гипокалиемическая миопатия — слабость определённых групп мышц.
К неспецифическим осложнениям относятся:
- наслоение интеркуррентных заболеваний (вторичная флора);
- белково энергетическая недостаточность (гипо- и авитаминоз, снижение веса, анемия и другие). [1][2][8][10]
Диагностика лямблиоза
Лабораторная диагностика лямблиоза включает в себя:
- Клинический анализ крови — в остром периоде наблюдается эозинофилия, базофилия и повышение СОЭ; в последующие периоды — умеренная эозинофилия или нормальное значение эозинофилов, иногда незначительная базофилия.
- Биохимический анализ крови — иногда отмечается повышение уровня общего билирубина и амилазы.
- Копроовоскопическое исследование кала — "золотой стандарт" диагностики. Оно позволяет выявить цисты (наиболее часто) и вегетативные формы лямблий (в редких случаях). В виду прерывистого цистообразования показано неоднократное исследование с некоторым интервалом (семь дней). Существует широко распространённое заблуждение о том, что кал нужно сдавать "тёплым" (свежим). На самом деле, в этом нет никакой необходимости. Так как данное исследование предполагает обнаружение цист лямблий, которые очень устойчивы во внешней среде, период от дефекации до исследования никоим образом не влияет на информативность результата анализа.
- Иммунохроматографический метод и ПЦР-диагностика кала (выявление антигенов и нуклеиновых кислот паразита) — имеет хорошую информативность и вполне может применяться в комплексе с другими методами исследований.
- ИФА-диагностика — малоинформативное исследование, так как локализация лямблий в просвете кишечника не создаёт условий для полноценного иммунного ответа, который наблюдается в основном у детей при остром заболевании, что создаёт значительное число ошибочных результатов как гипо-, так и гирпедиагностики.
- Дуоденальное зондирование (выявление вегетативных форм лямблий в двенадцатиперстной кишке) — может применяться в сложных диагностических случаях и при подозрении на коинвазирование (например, описторхами при описторхозе).
- УЗИ органов брюшной полости и ФГДС — позволяют выявить признаки нарушения моторики гепатобилиарной области. [2][3][5][6][9]
Дифференциальная диагностика предполагает исключение следующих заболеваний:
- паразитарные заболевания другой этиологии (как кишечной, так и внекишечной локализации);
- хронический гастродуоденит (симптомосходная симптоматика);
- кишечные инфекции (сальмонеллёз, дизентерия, ротавирус и другие);
- дисбиоз кишечника (сборное понятие, характеризующееся неустойчивостью стула, дискомфортом в животе различного характера, снижением веса и другими симптомами). [1][5][9]
Лечение лямблиоза
Лечение острой формы лямблиоза, которая возникает в основном у детей, должно осуществляться в стационаре и включать в первую очередь дезинтоксикационную и дегидратационную терапию, а также щадящее питание.
Медикаментозная терапия
При подтверждении диагноза проводится этиотропное лечение одним из противолямблиозных препаратов (нитрогруппа) в сочетании с желчегонными средствами, и лекарствами, улучшающими микрофлору кишечника.
При длительном хроническом течении в виду персистирующей колонизации лямблиями слизистой оболочки тонкого кишечника и местным иммунодефицитом курс лечения должен быть комплексным, включающим:
- диета (потреблять меньше углеводов);
- средства этиотропного воздействия (химиопрепарат);
- приём желчегонных препаратов;
- иммунотерапию (усиление фагоцитоза и восполнение дефицита IgA);
- устранение дисбиоза кишечника (пробиотики).
К сожалению, в последнее время всё чаще встречаются штаммы лямблий, устойчивых к различным видам противопаразитарной терапии, поэтому средняя вероятность успешной эрадикационного лечения не превышает 85%.
Гигиена при лечении лямблиоза
Лямблиоз редко передаётся между членами семьи, если соблюдать простейшие гигиенические правила: мыть руки после посещения уборной, перед едой и после контакта с животными.
Лечение народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Без адекватного лечения лямблиоз может привести к различным осложнениям: крапивнице, отёку Квинке, нарушениям зрения, артриту и слабости мышц.
Лечение лямблиоза у детей
Новорождённых от лямблиоза, как правило, не лечат, так как нет подходящих препаратов. В основном рекомендуется улучшать микрофлору и работу кишечника.
Детей старшего возраста лечат так же, как и взрослых, но подбирают необходимую дозировку и форму препарата.
Лечение лямблиоза у беременных
Беременным лечение, как правило, противопоказано (потенциальный вред препаратов превышает пользу от лечения), в основном предпочтение отдаётся улучшению флоры и работы кишечника.
Контроль излеченности
После курса лечения проводится паразитологический контроль методом копроовоскопии или ПЦР не ранее двух недель после завершения курса лечения длительностью в три месяца со сдачей анализа раз в месяц. [1] [3] [4] [5]
Прогноз. Профилактика
При назначении адекватного лечения прогноз благоприятен, осложнения редки.
Специфической профилактики не разработано. Основной упор следует делать на меры соблюдения санитарных норм:
Данные изменения не дадут ваших симптомов. Необходимо продолжить лечение у гастроэнтеролога и дерматолога.

Здравствуйте. А бланков анализов у вас нет? Прикрепите можете? А высыпания только на лице? Фото не можете прикрепить?
Ирина, анализы крови остались у врача, анализы все в норме было только холестерин понижен и все. высыпание только на лице, и при приеме пищи высыпает, мне так кажется.

Понятно. Ну раз в анализах все в норме, то при тех изменениях, которые есть по узи и фгдс, высыпания возможны при холестазе, но должен быть и зуд и изменения в биохимическом анализе (увеличение щелочной фосфатазы, алт,аст). Но при холестазе, в любом случае, нужно соблюдение диеты №5(стол 5 по Певзнеру) Она подразумевает дробное питание, при котором есть следует понемногу, но часто (пять-шесть раз в день), соблюдая равные промежутки времени между приемами пищи. Еда должна быть теплой, поскольку горячее и холодное вредно сказываются на пищеварительном процессе. Готовить следует либо на пару, либо отваривая продукты, либо запеканием. Жареные, острые, жирные и копченые блюда следует исключить из своего рациона. Также под запрет попадают соленья, маринованные продукты, грибы, фаст-фуд, сладости, сдоба, алкоголь и газированные напитки

Здравствуйте
Угревые высыпания не связаны с патологией желудочно-кишечного тракта!
Угревые высыпания связаны с влиянием мужских половых гормонов на сальные железы. Этот факт уже давно признан во всем мире. И только у нас некоторые дремучие врачи все пытаются что-то найти в кишечнике.
Лечение по поводу угревой сыпи необходимо проходить у дерматолога. Сейчас для этого есть много эффективных средств.

Добрый день ! Высыпания на лице лечат дерматологи, обратитесь на консультацию , с вашими всеми анализами и заключениями и вам должны назначить лечение . Выздоравливайте!

Здравствуйте!
По ФЭГДС в целом ничего страшного - признаки хронического гастродуоденита с рефлюкс - эзофагитом, то есть периодически прт погрешностях в диете может происходить заброс кислого содержимого желудка в пищевод, что будет приводить к отрыжке, изжоге и т.д.
По УЗИ у Вас признаки дискинезии желчного пузыря связанного с этим застоя желчи. Изменения в поджелудочной железе по типу хронического панкреатита носят реактивный характер на фоне проблем с желчным. То есть об истинном панкреатите речи не идёт.
Вам нужно пройти курс лечения у гастроэнтеролога. Обычно назначают желчегонные препараты курсом - Урсосан в течение месяца. Лечение будет зависеть от Ваших жалоб.
Имеющиеся проблемы по части ЖКТ не связаны с высыпаниями.
Вам нужно сдать кровь на половые гормоны и в дальнейшем проходить курс лечения у дерматолога.

Да, изменив, которые у вас имеются могут давать такую симптоматику. Вам необходимо сдать анализы на витамин А,
Всю группу витаминов В, С, Е.
Курсами принимать эксхол 250 мг 2 р/д утром, вечером по 14 дней 2 раза год. Каков уровень витамина Д?

Желчегонные средства используются при профилактике и комплексном лечении заболеваний печени и желчного пузыря. Эти лекарства снимают приступы боли, способствуют более легкому течению заболевания. Их применение является профилактикой ухудшения состояния или возникновения новых патологий.
Что такое желчь
Желчь - биологическая жидкость, образующаяся в результате работы клеток печени. Она скапливается в желчном пузыре, который является резервуаром для временного хранения желчи. Из желчного пузыря желчь через протоки поступает в двенадцатиперстную кишку. Отток секрета желчного пузыря, как и другие биологические процессы в организме, должен постоянно происходить во время приема пищи. В противном случае возникают острые и хронические заболевания ЖКТ. Поэтому при возникновении застоя желчи следует принимать желчегонные средства.
Желчь наделена горьким вкусом, может иметь различный цвет в зависимости от давности: желтый, коричневый, зеленоватый. Запах – специфический.
В организме человека она выполняет следующие физиологические функции:
Эмульгирование и переваривание комка пищи;
Подготовка к работе ферментов поджелудочной железы и тонкого кишечника, которые требуются для полного переваривания пищи;
Обеспечение полноценного всасывания холестерина, кальция, жирорастворимых витаминов.
Ферменты, находящиеся в тонком кишечнике и поджелудочной железе активируются благодаря тому, что желчь нейтрализует эффект пепсина, который поступает с пищевым комком из желудка. Нейтрализация пепсина создает условия, необходимые для работы ферментов поджелудочной железы и тонкой кишки.
Желчные кислоты производят эмульгирование жиров, которые содержатся в желчи, и улучшают кишечную моторику. Эти кислоты способствуют образованию защитной слизи. За счет этих действий происходит профилактика запоров и кишечных инфекций.
Желчь требуется для выведения из организма следующих веществ: холестерина, билирубина, глутатиона, стероидных гормонов (посредством вывода кала).
Классификация желчегонных средств
Желчегонные препараты классифицируются по анатомо-терапевто-химическому принципу, учитывающему:
химическую структуру лекарственного препарата;
анатомические структуры, на которые воздействует.
Желчегонные препараты подразделяются на группы:
- Холеретики, представляющие собой средства, которые увеличивают выработку желчи печенью. Истинные холеретики увеличивают ее выработку благодаря активному синтезу желчных кислот и подразделяются на:
- Холеретики, основу которых составляют желчные кислоты животного и растительного происхождения;
- Синтетические холеретики, получаемые путем органического синтеза, обладающие свойством увеличения выработки желчи;
- Лекарственные травы, которые обладают холеретическим эффектом (настои, отвары и др.).
- Гидрохолеретики представляют собой препараты, которые увеличивают объем желчи благодаря разбавлению и увеличению в её составе воды.
Список эффективных желчегонных средств
Одестон таб. 200мг №50. Препарат относится к желчегонным средствам, способствующим увеличению и выделению желчи. Воздействует избирательно, оказывая спазмолитическое действие в отношении желчных протоков и сфинктера. Уменьшает вероятность развития холелитиаза, снижая застой печени, предотвращая кристаллизацию холестерина;
Аллохол таб. п/о №50. Препарат является комбинированным средством, относящимся к группе желчегонных лекарств растительного происхождения. Снижает процесс гниения и брожения в кишечнике. Способствует усилению секретной функции клеток печени. Активно влияет на секреторную и двигательную активность органов ЖКТ.
Хофитол табл. п/о 200мг №60. Средство применяется в составе комплексной терапии дискинезии желчевыводящих путей по гипокинетическому типу, хронических гепатитов и некалькулезных холециститов, цирроза и других заболеваний печени. Препарат противопоказан при острых заболеваниях печени, желчно-каменной болезни, непроходимости желчных путей.
Гимекромон-СЗ табл. 200мг №50. Увеличивает образование и выделение желчи, уменьшает ее застой, предупреждает кристаллизацию холестерина и тем самым развитие холелитиаза.
Танацехол табл. п/о 50мг №30. Лекарственное средство усиливает образование и выделение желчи, способствует изменению ее биохимического состава. Оказывает спазмолитический эффект на желчный пузырь, желчные протоки и кишечник.
Хофитол р-р д/приема внутрь фл. 120мл. Обладает желчегонным, а также гепатопротекторным действием, увеличивает диурез и усиливает выделение мочевины.
В разделе нашей интернет-аптеки “Гепатопротекторы и желчегонные” представлен большой выбор лекарственных средств в разных формах выпуска.
Читайте также:

