Заболевание нижней губы чем лечить
Обновлено: 28.04.2024
Посинение губ – на первый взгляд достаточно безобидный симптом. Синие губы чаще всего не воспринимают за признак какой-либо болезни, а связывают с воздействием на организм низких температур. Однозначно объяснить, почему губы синие, не является возможным, так как изменение их цвета далеко не всегда связано с холодом. Синие губы при переохлаждении объясняются сужением кровяных сосудов, и как следствие не заполнение их кровью. Эта реакция является защитной – организм обеспечивает питаем жизненно важные органы, такие как мозг, сердце, почки и т.д.
Синий цвет губ может так же наблюдаться при сердечно-сосудистой патологии, недостатке кислорода, анемии и т.д.
Юсуповская больница – мощное медицинское учреждение, которое на достойном уровне оказывает медицинские услуги двадцать четыре часа в сутки. Доктора не только знают все причины, почему губы у человека приобретают синий цвет, но и умеют правильно обследовать, не упустив важных элементов. Весомым является тот факт, что специалисты имеют в своем распоряжении все необходимое оборудование – аппаратное обеспечение Юсуповской больницы ставит ее на уровень выше других клиник Москвы. Если данный симптом стал следствием серьезного заболевания, которое угрожает жизни пациента – необходим перевод в реанимационную палату, которая в Юсуповской больнице оборудована магистральным кислородом, больного подключают к кардиомонитору, а при необходимости – проводится искусственная вентиляция легких, дефибрилляция и кардиоверсия как переносными, так и стационарными аппаратами. Записаться на консультацию можно по телефону и онлайн.

Причины посинения губ
Медики в своей практике называют губы синего цвета цианотичными. Если синие губы не имеют прямой связи с переохлаждением – это однозначно веский повод чтобы обратиться к врачу. Многие пациенты обращаются к специалисту не для установления причины синих губ, а потому, что это эстетически некрасиво. Достаточно трудно объяснить подавляющему большинству, что синие края губ - это симптом, который необходимо должным образом обследовать, дабы обезопасить самого же пациента.
Часто, услышав от чего бывает вокруг губ синее, пациенты начинают паниковать, предполагать серьезные диагнозы и т.д. Раньше времени этого делать не стоит, ведь данный симптом может носить физиологичный характер.
Очень важно понимать, что синий ободок вокруг губ у взрослого и у ребенка чаще всего имеет разное происхождение. У ребенка синие губы вместе с кашлем и затрудненным дыханием могут свидетельствовать о серьезном инфекционном заболевании – истинном или ложном крупе.
Болезнь Рейнода, хоть и достаточно редкое заболевание, но также проявляется цианотичностью губ. При данной болезни сосуды очень хрупкие и при воздействии различных факторов, например, очень низкая температура окружающей среды, или чрезмерный уровень стресса, приводят к тому, что сосуды лопаются.
Синие губы могут служить признаком хронического или острого заболевания, а могут носить временный и физиологичный характер.
Самой распространённой причиной, почему губы становятся синего цвета, является недостаточное количество кислорода. Кислородное голодание возникает в следствии токсического воздействия газов, курения, работы во вредных условиях и т.д.
У человека со сниженным количеством красных кровяных телец и собственно низким уровнем белка-переносчика кислорода – гемоглобина, это тоже может быть причиной, почему губы становятся синие. При анемии синюшность губ сочетается с бледностью кожных покровов, общей слабостью, сонливостью. Анемией могут сопровождаться не только заболевания, но и физиологические состояния, например – беременность. Синие губы так же наблюдаются после массивных кровопотерь (желудочно-кишечное кровотечение, в следствии оперативных вмешательств и др.).
Если же синий оттенок имеют и кожа, и губы, то необходимо в первую очередь исключать сердечно-сосудистую патологию. Необходимо обратить внимание на частоту пульса, его ритм и наполнение, наблюдать за переносимостью физических нагрузок, появилась ли одышка и т.д. Совокупность этих симптомов могут свидетельствовать об бронхиальной астме, ишемической болезни сердца, тромбоэмболии легочной артерии и др. Данные состояния угрожают жизни и могут потребовать реанимационных мероприятий.

Помощь при посинении губ
Если синие губы стали следствием переохлаждения, то человека необходимо переместить в теплое помещение, одеть или укутать одеялом. После того как человек согреется – кровоток в ранее спазмированных сосудах губ восстановится. Следует дать выпить потерпевшему теплой воды или чая, от кофе следует воздержаться. Физическая активность так же способствует быстрому согреванию.
Если синие губы стали из-за постоянного недостатка кислорода в следствии курения – необходимо эту вредную привычку устранять.
Сердечно-сосудистые, неврологические, и другие заболевания, которые стали причиной посинения губ стребуют обследования и лечения у профильного специалиста. Изначально достаточно просто записаться к терапевту или врачу общей практики. Доктор соберет жалобы, анамнез и может предложить провести диагностические исследования, либо назначит консультацию узкого специалиста. Может возникнуть необходимость в поведении общих анализов, ультразвукового исследования сердца, сосудов, органов брюшной полости, компьютерной томографии, магниторезонансной томографии и др.
В Юсуповской больнице работают профессора, доктора медицинских наук Алексей Николаевич Бойко и Владимир Владимирович Захаров, которые помогли тысячам пациентов, параллельно ведут научную деятельность и занимаются лечением неврологических заболеваний, которые не редко сопровождаются посинением губ.
К онкологам Юсуповской больницы часто обращаются после длительного безуспешного лечения синих бугорков на нижней губе, ведь некоторые доктора, даже не предположили, что это злокачественное новообразование. Онкологи Юсуповской больницы, к сожалению, очень часто сталкиваются с такого рода халатностью докторов. Именно поэтому врача нужно подбирать очень тщательно, а больница должна быть лучшей.
Запись к специалисту Юсуповской больницы осуществляется онлайн или по телефону.
На губах очень тонкая кожа, поэтому они практически не защищены от внешнего воздействия. Из-за этого каждому человеку хотя бы раз в жизни приходилось сталкиваться с различными болезнями губ. В медицине у них есть общее название – хейлит. Существует около десятка разновидностей этого заболевания.

Причины почему развиваются заболевания губ
Губы человека очень уязвимы, что часто приводит к их покраснению, раздражению, сухости и даже образованию ранок и корочек. Чаще всего хейлит развивается под воздействием внешних факторов: низкой температуры, ветра, солнечных лучей. Под их влиянием происходит пересыхание кожи вокруг рта, что уже само по себе неприятно. Если ничего с этим не делать, проблема только усугубиться.
Второй фактор, который вызывает болезни губ, – это различные аллергены. Виновником патологической реакции могут стать как продукты питания, так и косметические средства. Неполадки в функционировании внутренних систем организма тоже могут отразиться на лице.
Чаще всего нежная кожа вокруг рта страдает из-за нарушений в гормональном фоне, грибковых и вирусных поражений. Авитаминоз, расстройство желудка и общее ухудшение иммунитета могут усугубить ситуацию.
Есть и менее распространенные причины развития заболеваний губ. Обычно они приводят к определенным типам хейлита.
Разновидности болезней губ
Хейлит можно поделить на несколько категорий. Вот их названия:
- эксфолиативный;
- гландулярный;
- метеорологический;
- актинический;
- атопический;
- экзематозный;
- кандидозный.
Вдобавок есть и другие заболевания, не относящиеся к хейлиту. Поэтому сухость, шелушение, образование корки, красная кайма возле губ – причины для серьезного беспокойства и повод для обследования всего организма.
Атопический хейлит

Атопический хейлит иногда называют аллергическим, поскольку вызывают его различные раздражители. Причиной развития болезни может стать еда или косметика. Выходит, аллерген действует на кожу губ как изнутри, так и снаружи.
Заболевание проявляется в виде воспаления красной каймы губ. Кожа становится сухой, шелушится. Возможно возникновение трещин, зуда и жжения.
Чаще всего от аллергии на губах страдают дети и подростки. Нередко она является единственным симптомом нейродермита или атопического дерматита.
Гландулярный хейлит
Гландулярный хейлит – это воспаление слюнных желез, которые находятся у поверхности слизистой оболочки губ. Заболевание чаще встречается у мужчин старше 50 лет и характеризуется следующими признаками:

- на нижней губе возникают заметные красные точки;
- обильное выделение слюны из воспаленных желез, появление «капелек росы»;
- сухость, трещины и эрозии;
- в раздраженные каналы могут попасть бактерии, приводящие к образованию гноя.
Различают первичную и вторичную форму гландулярного хейлита. Первичный недуг развивается из-за генетической предрасположенности. Причиной вторичного заболевания губ может стать волчанка, лейкоплакия ротовой полости или красный плоский лишай.
Метеорологический хейлит
С этим недугом людям приходится сталкиваться постоянно. Стандартное обветривание, которое чаще проявляется зимой – это и есть метеорологический хейлит.
Первый признак болезни – ощущение стянутости кожи. В запущенных случаях она краснеет, иссыхает, покрывается трещинами. Лечить такое воспаление губ можно на дому. Достаточно отгородить себя от вредных факторов, увлажнять и питать кожу до полного восстановления.
Экзематозный хейлит

Экзематозный хейлит является одним из проявлений экземы – воспалительного процесса нейроаллергической природы, который чаще проявляется на лице или сухих участках тела. Обычно недуг сопровождается постоянной сухостью и покраснением. В запущенных случаях кожа начинает шелушиться и покрывается пузырьками.
Болезнь часто поражает ткани вокруг губ, поэтому у больного может образоваться красная кайма, как на фото справа. Этот участок кожи постоянно зудит и чешется.
Если заболевание носит хронический характер, симптомы проявляются менее выраженно. Но в таком случае на коже появляются уплотнения.
Актинический хейлит
Многие считают, что губы нужно защищать только зимой. Поэтому именно в это время года люди запасаются увлажняющими и питающими бальзамами, чтобы уменьшить сухость и зуд губ. Однако нежную кожу нужно защищать не только от мороза, но и от жгучего солнца.

При повышенной чувствительности к ультрафиолету и длительном пребывании на открытой местности образуется актинический хейлит. Симптомы у него стандартные:
- сухость, шелушение;
- краснота и отечность;
- уплотнение отдельных участков.
Если ничего не делать, губы покрываются коркой. Так организм пытается хоть как-то защитить уязвимую часть лица. Этот симптом проявляется реже остальных.
В запущенных случаях вокруг ротовой полости возникают язвы, эрозии и небольшие уплотнения. Такое состояние является предраковым.
Эксфолиативный хейлит
Эксфолиативная форма болезни возникает из-за стрессов и нарушений в работе иммунитета. Большую роль играет генетическая предрасположенность. Если такое заболевание было у ваших родителей, велик риск, что оно возникнет и у вас.

Эксфолиативный хейлит на губах протекает в двух формах: экссудативной и сухой. В первом случае можно наблюдать так называемые желтые губы (на фото). На коже образовывается плотная корочка этого оттенка.
Желтую корку легко оторвать, данный процесс не доставляет особого дискомфорта. Под коркой нет эрозий или других повреждений.
При сухой форме заболевания тоже образуется корочка на губах, но не желтого, а более светлого оттенка. Больного беспокоит сухость кожных покровов, что объясняет название недуга. Возникает желание облизать зубы, но лучше этого не делать: можно занести инфекцию и спровоцировать большее раздражение.
Кандидозный хейлит
Если губы покраснели, воспалились и покрылись коркой с творожистым налетом белого или желтоватого цвета, значит, причиной такой симптоматики стал кандидоз. Если счистить налет, обнажатся воспаленные участки кожи. Как проявляется подобное заболевание губ, показано на фото.

Болезнь возникает из-за чрезмерного развития грибка Candida. Возбудитель обитает на слизистых оболочках человека постоянно, но активное развитие грибка начинается только при благоприятных условиях, к которым относятся:
- снижение иммунитета из-за перенесенных болезней или нехватки полезных веществ;
- длительный прием антибиотиков;
- резкая смена климата на более жаркий и влажный.
Грибковое воспаление губ начинается снаружи, но может распространиться и на внутренние ткани полости рта, приведя, таким образом, к кандидозному стоматиту.
Рак губ
Многие из перечисленных заболеваний, если не уделить должного внимания их лечению, приводят к раку. Пожалуй, это самый страшный недуг, который может коснуться губ и ротовой полости.

Поначалу симптомы рака ничем не примечательны. Губы покраснеют, появится небольшое воспаление. Кожа может иссохнуть и покрыться трещинами. Если больной увлажняет и питает пораженные ткани, но губы остаются воспаленными в течение нескольких недель, ему стоит забить тревогу и обратиться к специалисту. Позже могут появиться язвы и уплотнения.
Обычно, если правильно и вовремя начать лечение, рак отступает полностью. Лишь в редких случаях возможны рецидивы.
Есть еще одно заболевание, которое сравнивают с раком – синдром Манганотти. Недуг проявляется в виде заметной язвы на губе, которая является предраковой. Однако из-за того, что в большинстве случаев синдром все же перерастает в опухоль, его чаще относят к онкологическим заболеваниям.
Особенности протекания хейлита у детей
Губы страдают из-за минимальной защиты. У малышей она еще слабее, поэтому хейлит тревожит их несколько чаще. Помимо детей, в группу риска входят пожилые люди и беременные женщины.
Основные причины появления хейлита в детском возрасте:
- аллергическая реакция на продукты питания;
- применение средств для ухода за кожей губ и вокруг них, непредназначенных для детей;
- генетическая предрасположенность;
- инфекционные и грибковые поражения;
- погодные условия.
Обычно детский хейлит не развивается до критических стадий. Когда у детей краснеют губы, родители сразу начинают лечить их. Ведь к здоровью младшего поколения люди относятся с большим вниманием, чем к своему. Если хейлит у детей все же требует лечения, терапия не затягивается дольше, чем на несколько недель. Главное, убрать из детского рациона все аллергены и сбалансировать питание.
Как лечить губы при хейлите
Самое важное в лечении хейлита – это выявить его причину, что сложно сделать без профессиональной помощи. Придется обращаться к специалисту. Сначала лучше пойти к терапевту, а уже он направит вас к врачу узкого профиля.
Обычно лечение заболеваний губ и кожи вокруг рта основывается на устранении не симптомов, а первопричины. Оно включает изменение образа жизни, правильное питание, прием медикаментозных препаратов.
Если причиной воспаления стало инфекционное или грибковое поражение, в терапию включаются препараты местного действия. Обычно больным назначают различные лечебные мази для наружного применения, которые необходимо наносить на поврежденную кожу по несколько раз в день:
- противовоспалительные – Тетрациклиновая, Эритромициновая;
- противогрибковые – Клотримазол;
- гормональные – Преднизолон.
Чтобы вылечить губы, нужно воздействовать на них не только снаружи, но и изнутри. Кожа вокруг рта часто страдает от нехватки витаминов группы B, поэтому их часто назначают при лечении губ.
Как избавиться от неприятных симптомов в домашних условиях
Лечиться дома, не обращаясь к врачу, не стоит. Однако есть способы, к которым можно прибегнуть для уменьшения дискомфорта:
- Если губы воспаляются из-за солнца или холода, желательно, чтобы они всегда были покрыты защитным слоем бальзама.
- При сильном зуде и жжении, проявляющихся практически при всех формах хейлита, помогут холодные компрессы. Перед их прикладыванием кожу покрывают слоем бальзама, чтобы одновременно с уменьшением боли происходило и лечение губ.
- Если губы покраснели и покрылись трещинами, язвочками или любыми другими открытыми ранами, нужно позаботиться о том, чтобы в них не попали бактерии. Следует обрабатывать окружающую их кожу и зубы ватным диском, смоченным в перекиси водорода или в Мирамистине. Лучший эффект окажут специальные антисептические мази.
- Если боль и зуд нетерпимы, можно использовать обезболивающие препараты. Такое же действие окажут мази с охлаждающим эффектом.
Все методы народного лечения хейлита окажутся бесполезными, если прибегать к ним необдуманно – без консультации с врачом. В большинстве случаев воспаление, покраснение и зуд губ безвредны. Такие симптомы могут пройти даже без терапии, но иногда они свидетельствуют об опасных заболеваниях, поэтому пренебрегать врачебной помощью нельзя.
Что такое язвенный стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Грачевой Юлии Александровны, стоматолога со стажем в 17 лет.
Над статьей доктора Грачевой Юлии Александровны работали литературный редактор Вера Васина , научный редактор Елена Страндстрем и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Язвенный стоматит — воспаление и нарушение поверхностного слоя слизистой оболочки полости рта с появлением язв. Болезненные язвы также могут образовываться и на языке. Немного реже возникают беловатые поражения слизистой, и совсем редко ротовая полость выглядит нормальной, но присутствует синдром жжения во рту .
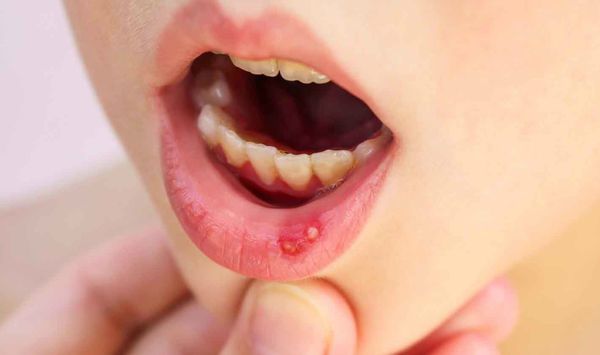
Язвенный стоматит — это самая сложная форма стоматита. Его проявления в полости рта мешают приёму пищи, могут приводить к обезвоживанию и развитию вторичной инфекции, особенно это выражено у пациентов с иммунодефицитом.
Предрасполагающие факторы для развития язвенного стоматита:
- ослабление иммунной системы;
- курение, алкоголь;
- травмы ротовой полости;
- передача инфекции через грязную еду, игрушки, бытовые вещи, от животных;
- пища и вода плохого качества.
Часто причиной стоматитов становится аллергия или токсическая реакция на некоторые вещества, используемые в стоматологии — препараты для анестезии, пломбировочный материал, брекеты, протезы, ортодонтические пластинки.
Провоцирующими факторами также являются:
- воспалительные заболевания кишечника (язвенный колит, синдром Рейтера);
- болезни системы кровообращения (циклическая нейтропения, хроническая анемия);
- гормональные дисфункции;
- хронический иммунодефицит;
- травмы рта, возникающие, например, из-за плохо подобранных зубных протезов;
- аллергия;
- хронический стресс.
Стоматитам наиболее подвержены дети, распространённость в зависимости от возраста:
- дети 1—3 лет (31 % от общего числа детей, заболевших стоматитом);
- дети грудного возраста (26 %);
- дошкольного возраста (20 %);
- младшего школьного возраста (13 %);
- старшего школьного возраста (10 %).
Чаще всего стоматиты возникают в весенний период, на который приходится 38 % заболевших детей, что связано с ослаблениеи защитных сил организма в это время года. Затем следует зима — 26 %, осень — 25 % и лето — 11 % [17] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы язвенного стоматита
Виды язвенного стоматита:
- травматический;
- инфекционный;
- аллергический;
- хронический рецидивирующий афтозный стоматит.
Все эти формы обладают схожими симптомами: отёком, покраснением слизистой оболочки, наличием язвенных элементов. Расположение воспаления зависит от причины возникновения, например, язвы на боковой поверхности языка могут появляться при травмировании острым краем разрушенного зуба или съёмным зубным протезом.
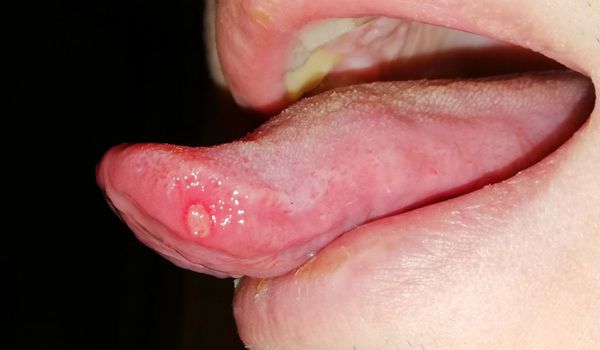
Ещё одним симптомом язвенного стоматита являются везикулы (пузырьки). Они появляются в основном при инфекционном стоматите. Везикулы возникают на слизистой оболочке рта и коже лица (крыльях носа, щеках, верхней губе) и сохраняются 10-12 дней. Мелкие пузырьки быстро превращаются в эрозии с налётом. Воспаление может сопровождаться болями в суставах, мышцах, невралгией, головной болью и увеличением лимфатических узлов.
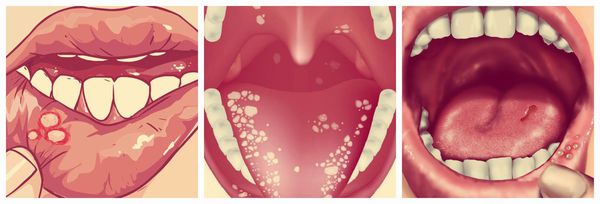
Другие симптомы язвенного стоматита — зуд, жжение и сухость во рту, а также боль при приёме пищи. На слизистой оболочке возникают отёк и покраснение, может наступить омертвение сосочков языка. Подобные симптомы чаще наблюдаются при аллергическом стоматите.
Патогенез язвенного стоматита
Механизмы развития стоматита до конца не изучены, но, вероятнее всего, заболевание вызвано реакцией иммунной системы на раздражители. Одна из самых распространённых теорий возникновения заболевания — инфекционно-аллергическая [18] . Согласно ей, стоматит возникает в результате повышенной чувствительности организма к различным аллергенам и микроорганизмам . Важное значение в развитии заболевания имеют аутоиммунные процессы — на слизистой оболочке полости рта обитают различные микроорганизмы, в ответ на их присутствие организм вырабатывает антитела, которые могут атаковать собственные клетки эпителия.
При первых симптомах стоматита под влиянием медиаторов воспаления происходит раздражение чувствительных нервных окончаний . При этом возникает аллергическая реакция немедленного типа с выделением биологически активных веществ, таких как гистамин, брадикинин, ацетилхолин и др. Это приводит к повреждению эпителия слизистой оболочки , расширению стенок сосудов, увеличению их проницаемости, что становится причиной отёка.
К развитию стоматита также могут приводить хронические инфекции желудочно-кишечного тракта и ЛОР-органов. Они способствуют повышению чувствительности к аллергенам и снижению сопротивляемости к микробам.
Хроническое течение и рецидивы могут быть связаны с обострением болезней внутренних органов. Рецидивы обусловлены развитием иммунопатологических реакций на фоне ослабления защитных сил организма.
Классификация и стадии развития язвенного стоматита
Выделяют:
- Травматический стоматит.
- Инфекционный стоматит:
- герпетический;
- везикулярный;
- язвенно-некротический стоматит Венсана.
- Аллергический стоматит.
- Хронический рецидивирующий афтозный стоматит.
- Стоматиты, вызванные интоксикацией солями тяжёлых металлов (свинца, ртути, висмута).
Травматические стоматиты возникают при повреждении слизистой оболочки зубным камнем, краем разрушенной коронки зуба, съёмным зубным протезом, неправильно расположенными зубами. При этом происходит воспаление дёсен, а в дальнейшем — образование язв.
Инфекционные стоматиты. К развитию герпетического стоматита приводит вирус простого герпеса первого типа. При поражении слизистой оболочки сперва появляется воспаление в виде пятна, которое затем превращается в пузырёк с прозрачным либо с мутным содержимым. После этого возникает язва — болезненный покрасневший участок слизистой. В дальнейшем язва превращается в афту — белесоватое внутри образование с покраснением по краям. Затем афта вновь переходит в пятно, и происходит заживление.
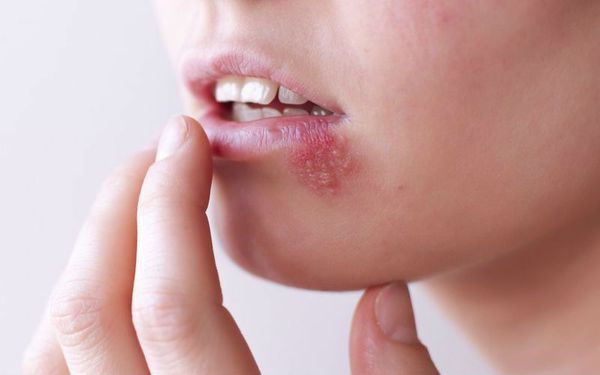
Везикулярный стоматит — острая форма инфекционного заболевания, вызванная везиловирусом. Инкубационный период составляет 2-6 дней, после чего пациент ощущает головную боль, дискомфорт при движениях глаз, общую мышечную слабость, озноб, появляется насморк, боль в горле, повышается температура тела. Больные часто жалуются на увеличение шейных лимфоузлов. При везикулярном стоматите на слизистой оболочке рта появляются пузырьки с красным контуром, наполненные жидкостью. Везикулы расположены на дёснах, губах, языке и внутренней поверхности щёк. Они чувствительны, поэтому приём пищи вызывает боль [10] [13] .
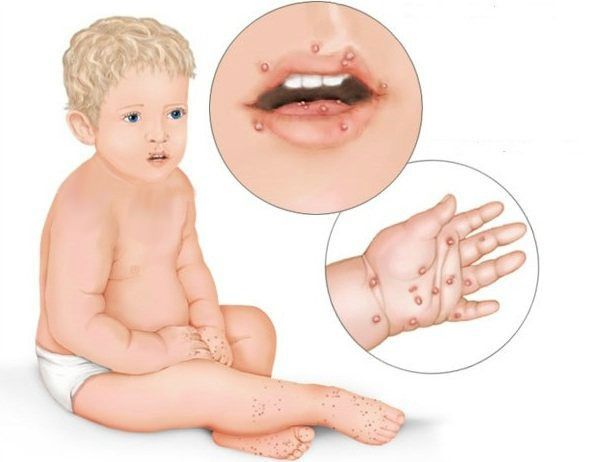
При язвенно-некротическом стоматите Венсана на десневых сосочках появляются поверхностные язвочки, покрытые беловатым налётом. В начале заболевания пациенты испытывают головную боль, общую слабость, у них повышается температура, возникает ломота в суставах. У больных кровоточат дёсны, во рту возникает ощущение жжения и сухости. Боль усиливается при малейшем прикосновении, из-за этого язык при разговоре малоподвижен. Приём пищи и чистка зубов практически невозможны. Усиливается выделение слюны, увеличиваются и становятся болезненными регионарные лимфатические узлы, появляется сильный гнилостный запах изо рта.
Для аллергического стоматита характерны покраснение и отёк дёсен. При пузырно-эрозивной форме появляется эрозия с беловатым налётом и крупный пузырь на слизистой оболочке твёрдого нёба, который впоследствии разрывается. Аллергический стоматит часто возникает при аллергии на лекарственные препараты. Самая тяжёлая его форма — язвенно-некротическая, при которой сперва появляются язвы, а в дальнейшем происходит отмирание тканей и образование рубцов на поверхности слизистой.
Хронический рецидивирующий афтозный стоматит. Выделяют три формы:
- Фибринозная форма (афта Микулича) — чаще заболевают девочки и женщины в возрасте от 10 до 30 лет. В полости рта появляются резко болезненные одиночные или множественные изъязвления (афты). Количество афт составляет от 1 до 100, в большинстве случаев — 1-6. Заживление происходит за 7-14 дней с образованием нежного рубца или без видимого рубцевания.
- Некротический периаденит (афта Сеттона) — стоматит начинается как глубокая язва, протекает длительно и волнообразно. Количество язв, как правило, от 2 до 10. При заболевании встречается "ползущая" язва, для которой характерны заживление на одном полюсе и рост на другом. Размер язв — от 1 см до значительного поражения участков слизистой оболочки. При заживлении образуется деформирующий рубец.
- Герпетиформный афтозный стоматит — множественные мелкие неглубокие афты, резко болезненные с частыми рецидивами и кратковременными ремиссиями в течение 1-3 лет. Заболевание начинается с небольших эрозий размером 1-2 мм, которые затем увеличиваются и сливаются в обширные эрозивные поверхности. Изъязвления могут поражать любые участки полости рта.
Осложнения язвенного стоматита
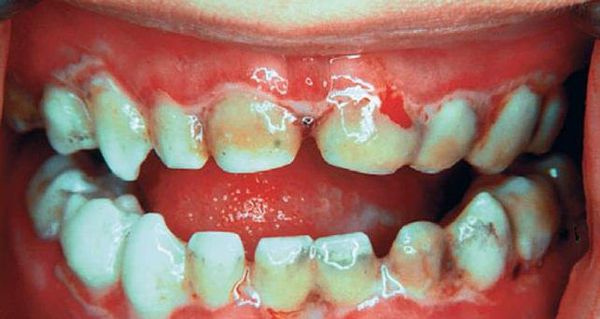
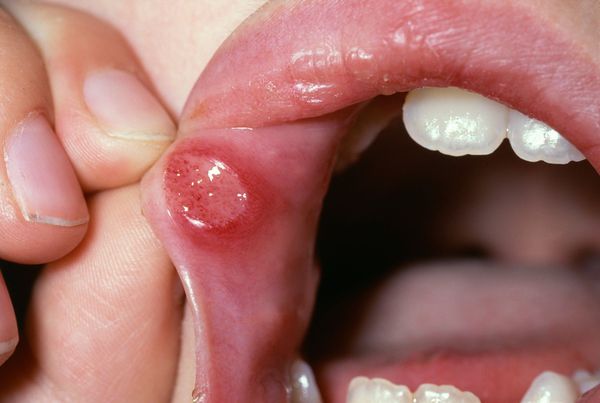
Длительное воздействие слабого раздражителя, например зубного протеза, приводит к разрастанию участков слизистой оболочки щёк, губ, нёба. Вследствие этого может развиться лейкоплакия — заболевание, поражающее слизистую оболочку и приводящее к её визуальным и структурным изменениям. На начальных стадиях болезнь проявляется ороговением и покрытием белесым налетом слизистой нёба, дёсен, языка, внутренней стороны щёк. В дальнейшем возможно образование злокачественной опухоли.
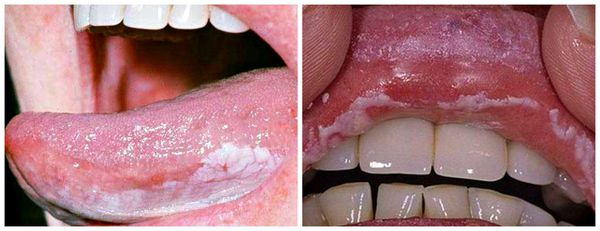
При язвенном стоматите нередко кровоточат дёсны, в отдельных случаях могут выпадать зубы. Также при заболевании снижается иммунитет, из-за чего организм более подвержен инфекциям. Речь больного становится осипшей или хриплой, что чревато возникновением ларингита — болезни горла и связок.
Диагностика язвенного стоматита
На приёме врач расспросит пациента , как давно проявились первые симптомы заболевания, какова их интенсивность, возникали ли подобные случаи ранее. Также доктору необходимо знать о сопутствующих и перенесённых заболеваниях и аллергологическом статусе.
При осмотре ротовой полости стоматолог обратит внимание на зубные отложения, наличие острых краёв коронок зубов, на состояние ортопедических конструкций, патологическую стираемость зубов.
В ряде случаев потребуется лабораторная диагностика. Для этого из полости рта берётся мазок, который поможет выявить возбудителя и подобрать лекарственные препараты.
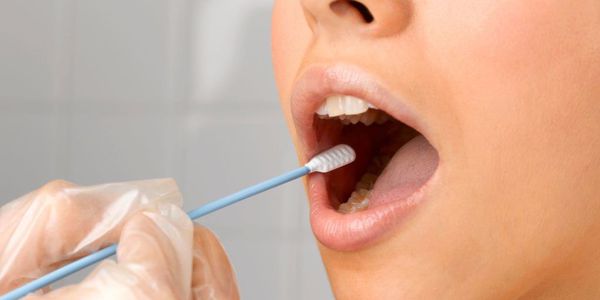
При аллергическом стоматите дополнительная диагностика может включать биохимический анализ слюны с выявлением активности ферментов. Также может потребоваться определение болевой чувствительности слизистой оболочки и гигиеническая оценка протезов.
Дифференциальную диагностику проводят с трофической язвой, с изъязвлённой опухолью, туберкулёзной и сифилитической язвами, стоматитом Венсана.
Инфекционный стоматит дифференцируют с другими вирусными заболеваниями (везикулярным стоматитом, ящуром и др.), а также с аллергическим стоматитом. Пузырно-эрозивные поражения при аллергическом стоматите слизистой оболочки рта следует отличить от пузырчатки, многоформной экссудативной эритемы, герпетического стоматита.
Лечение язвенного стоматита
Основная цель терапии состоит в том, чтобы уменьшить боль и ускорить заживление. Прежде всего необходимо устранить раздражители, которые причиняют дискомфорт пациенту. Далее следует уменьшить симптомы настолько, насколько это возможно.
Для лечения стоматита назначают полоскания растворами фурацилина, мирамистина, хлоргексидина, перекисью водорода. Полоскания уменьшат боль и зуд, очистят ротовую полость от остатков пищи, которые травмируют повреждённые участки.
При сильной боли назначают аппликации с обезболивающими средствами — "Камистадом", "Лидокаин асептом". Лечение различных форм стоматитов будет отличаться.
Инфекционный стоматит. При лечении в первую очередь необходимо понять, вследствие какой проблемы с иммунитетом возникло это состояние, и укрепить защитные силы организма. Для этого внутримышечно вводят "Продигиозан", полость рта обрабатывают антисептиками, протеолитическими ферментами, назначают УФ-терапию [11] .
Везикулярный стоматит. Для уменьшения симптомов будут полезны полноценный отдых, обильное питьё, приём жаропонижающих препаратов. Также слизистую оболочку рта обрабатывают антисептиками ("Супрастин", "Гексэтидин", "Пипольфен") и применяют противовирусные мази — риодоксоловую и теброфеновую. Часто назначают антигерпетические препараты — "Фамцикловир", "Ацикловир", "Валацикловир". Если придерживаться рекомендаций врача, то симптомы заболевания быстро уходят, и больной выздоравливает.
Язвенно-некротический стоматит Венсана. При лечении тщательно удаляют зубные отложения, обрабатывают слизистую оболочку полости рта антисептиками и назначают приём поливитаминов (например, "Компливита").
Аллергический стоматит. Лечение заключается в устранении причины аллергии и приёме внутрь антигистаминных препаратов. В тяжёлых случаях аллергического стоматита вводят внутривенно раствор тиосульфата натрия. При лечении в стационаре назначают капельное вливание гемодеза, изотонического раствора хлорида натрия, полиглюкина, а также приём кортикостероидов.
Хронический рецидивирующий афтозный стоматит. При местном лечении устраняют травматические факторы, полоскают рот тетрациклином (250 мг на 5 мл воды 4 раза в день в течение 5-7 дней), делают аппликации с кортикостероидами и антибиотиками, назначают обезболивающие. При глубоких язвах применяют протеолитические ферменты.
Общее лечение включает приём препаратов:
-
, рифампицин (две капсулы дважды в сутки); (по одной таблетке дважды в сутки в течение 20 дней); (10 мл 30 % раствора внутривенно один раз в сутки или 1,5-3 г внутрь);
- "Продигиозан" (начинают с 15 мкг один раз в пять дней и увеличивают дозу до 100 мкг); (50 мг три раза в сутки два дня подряд в неделю или 150 мг однократно);
- "Делагил" (по одной таблетке один раз в день);
- "Колхицин" (по одной таблетке дважды в день в течение двух месяцев);
- "Аевит" (1 мл один раз в день внутримышечно в течение 20 дней);
- "Гистаглобулин" (2 мл подкожно один раз в три дня) [11] .
Стоматиты при интоксикациях солями тяжёлых металлов и химическими растворами. Если на слизистую попало химическое вещество, необходимо сразу смыть его нейтрализующим раствором. Дальнейшее лечение пациентов с химическими ожогами проводится обезболивающими и антисептическими средствами и препаратами, ускоряющими восстановление эпителия. Также важна высококалорийная диета. При обширных рубцах показано оперативное вмешательство [15] .
Прогноз. Профилактика
При своевременном обращении к врачу и адекватном лечении прогноз благоприятный [12] . Тяжелее всего поддаётся терапии хронический рецидивирующий афтозный стоматит. Для профилактики рецидивов следует:
- исключить контакты с провоцирующими факторами;
- придерживаться диеты;
- соблюдать гигиену полости рта;
- своевременно лечить инфекции;
- отказаться от вредных привычек [7][12] .
Для предпреждения стоматита важно следить за состоянием зубов: регулярно посещать стоматолога, вовремя лечить кариес, снимать зубные отложения.
array(6) < ["ID"]=>string(5) "29593" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(500) ["SRC"]=> string(86) "/upload/sprint.editor/21e/img-1656004242-7915-435-043f87dd325054e9aa70c1c80238e974.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/21e/img-1656004242-7915-435-043f87dd325054e9aa70c1c80238e974.jpg" ["DESCRIPTION"]=> string(0) "" >
Рак губы – злокачественное новообразование, которое состоит из элементов покровного эпителия красной каймы губ. Опухоль на верхней губе появляется редко. Со временем рак губы распространяется на кости нижней челюсти. Атипичные клетки переносятся с лимфой в лимфатические узлы, в результате чего появляются новые злокачественные очаги.
Врачи Юсуповской больницы проводят раннюю диагностику рака губы с помощью современных методов исследования. Онкологи проводят лучевую терапию, выполняют щадящие оперативные вмешательства. На поздних стадиях рака губы применяют комплексную терапию. Ранняя диагностика злокачественной опухоли губы и адекватная терапия позволяет не только спасти жизнь пациенту, но и избежать косметического дефекта после операции.
Рак губы – что это
В зависимости от типа роста опухоли выделяют следующие формы рака губы:
- Папиллярную;
- Бородавчатую;
- Язвенную;
- Язвенно-инфильтративную.
Злокачественная опухоль губы в 95% случаев представлена плоскоклеточным ороговевающим раком. В 5% случаев гистологи плоскоклеточный неороговевающий рак слизистой губы. Опухоль губы, которая изнутри, на слизистой оболочке, характеризуется злокачественным течением (инфильтративным ростом и ранним метастазированием в регионарные лимфатические узлы).
Опухоль нижней губы чаще всего поражает кайму нижней губы. На ней образуется трещина, язва или припухлость, которая похожа на бородавку. Заболевание преимущественно диагностируют у лиц в возрасте старше 60 лет.
Рак верхней губы возникает реже, чем нижней, но новообразование более агрессивно. Рак верхней губы имеет высокий риск метастазирования, быстро распространяется. Это объясняется тем, что злокачественная опухоль расположена близко к носовой полости, где развита система кровоснабжения. Опухоль на внутренней стороне губы опасна тем, что она быстро прорастает в мягкие ткани.
Меланома на губе встречается в 10 раз реже, чем плоскоклеточный рак губы, но характеризуется высокой степенью злокачественности. В основном новообразование располагается на красной кайме нижней губы. Она глубоко проникает в ткани, быстро переход на близкорасположенные ткани и даёт метастазы.
В Юсуповской больнице диагноз рака губы онкологи устанавливают с помощью следующих методов:
- Осмотра невооруженным глазом и с использованием стоматоскопии;
- Цитологического исследования мазков-отпечатков из опухолевой язвы;
- Гистологического исследования пунктата лимфоузлов.

array(6) < ["ID"]=>string(5) "29594" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(800) ["SRC"]=> string(79) "/upload/sprint.editor/f18/img-1656004351-9972-346-poison-ivy-allergy-scaled.jpg" ["ORIGIN_SRC"]=> string(79) "/upload/sprint.editor/f18/img-1656004351-9972-346-poison-ivy-allergy-scaled.jpg" ["DESCRIPTION"]=> string(0) "" >
Причины рака губы
Рак губы развивается по многим причинам:
После долгого пребывания на солнце
В результате воспалительных процессов инфекционного и неинфекционного характера
Под воздействием высоких температур
При наличии микротравм
Вследствие длительного воздействия химических веществ
Чаще развивается рак губы от курения. Мужчины болеют раком губы значительно чаще, нежели женщины. В настоящее время тенденция меняется, ведь многие женщины страдают от табачной зависимости. Врачи считают, что рак губы развивается по причине курения крепких сигарет в течение продолжительного времени.
Среднестатистический курильщик в день выкуривает не меньше десяти сигарет. При этом бумажная поверхность постоянно соприкасается с губами. Кожа здесь особо нежная и чувствительная. На её поверхности появляются микротрещины. Они незаметны окружающим и не доставляют проблем курильщику. На повреждённые участки эпителия оказывает воздействие табачный дым. Он содержит массу вредных веществ. Клетки кожи начинают перерождаться.
Причиной возникновения механической травмы, вызывающей рак губы, могут быть неправильно изготовленные зубные протезы, привычка удерживать губами различные предметы (гвозди, мундштук курительной трубки), прикусывание нижней губы. Механизм развития рака губы следующий: долго незаживающая трещина, рана, воспаление на губе, папиллома переходит в лейкоплакию, хейлит Манганотти, кератоакантому, бородавчатую форму дискератоза или другие предопухолевые заболевания. На их фоне возникает рак губы.

array(6) < ["ID"]=>string(5) "29595" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(800) ["SRC"]=> string(67) "/upload/sprint.editor/645/img-1656004461-4017-972-queiloplastia.jpg" ["ORIGIN_SRC"]=> string(67) "/upload/sprint.editor/645/img-1656004461-4017-972-queiloplastia.jpg" ["DESCRIPTION"]=> string(0) "" >
Предраковые болезни губ
Рак губы не возникает на здоровой слизистой. Злокачественные новообразования развиваются на фоне облигатных или факультативных предраковых заболеваний. К облигатным предраковым заболеваниям относятся:
- Абразивный преканцерозный хейлит Манганотти;
- Бородавчатый предрак красной каймы;
- Ограниченный предраковый гиперкератоз красной каймы.
Факультативными предраковыми заболеваниями с большей потенциальной злокачественностью являются:
- Эрозивная и веррукозная лейкоплакия губы;
- Папиллома;
- Кератоакантома;
- Кожный рог.
Злокачественные новообразования губы могут развиться на фоне факультативных предраковых заболеваний с меньшей потенциальной злокачественностью:
- Плоской лейкоплакии губы;
- Хронической язвы;
- Язвенных и гиперкератотических форм красной волчанки и красного плоского лишая;
- Хронических трещин губ;
- Пострентгеновского хейлита;
- Метеорологического и актинического хейлита.
К фоновым состояниям, являющимся предшественниками рака губы, относятся рубцы после ожога, травмы, оперативного вмешательства и доброкачественные новообразования.
Хейлит Манганотти
Абразивный преканцерозный хейлит Манганотти встречается у людей пожилого возраста. На губах появляются небольшие по размеру округлые эрозии, которые достаточно долго не заживают. Они имеют гладкую поверхность жёлто-красного или ярко-красного цвета. В некоторых случаях на поверхностях эрозий появляется кровянистая или серозная корка. Если её снять, то открывшаяся ранка немного кровоточит. Прикосновение к эрозиям не вызывает боли. После появления эрозии не заживают несколько недель или месяцев. После из исчезновения достаточно скоро на их месте или рядом появляются новые эрозии.
Хейлит Манганотти диагностируют при о внешнем осмотре и расспросе пациента. Это заболевание имеет симптомы, схожие с проявлениями с герпеса, лейкоплакии, плоского лишая или красной волчанки. Для дифференциальной диагностики онкологи проводят соскоб с поражённого участка губы и отправляют на гистологическое его тщательное исследование. Такой соскоб позволяет вовремя обнаружить образующиеся раковые клетки и предотвратить развитие злокачественного новообразования губы.

array(6) < ["ID"]=>string(5) "29596" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(563) ["SRC"]=> string(84) "/upload/sprint.editor/b90/img-1656004556-969-430-rkzc9yew5rceaua6pgch70uqisok3xb.jpg" ["ORIGIN_SRC"]=> string(84) "/upload/sprint.editor/b90/img-1656004556-969-430-rkzc9yew5rceaua6pgch70uqisok3xb.jpg" ["DESCRIPTION"]=> string(0) "" >
Лейкоплакия и гиперкератоз губ
Лейкоплакия губы представляет собой поражение слизистых оболочек с ороговением покровных эпителиальных тканей. Неблагоприятными факторами, которые способствуют развитию лейкоплакии, могут быть злоупотребление алкогольными напитками, курение и употребление очень пряной пищи. Лейкоплакии нижней губы чаще всего развиваются в слизистых оболочках у углов рта.
Гиперкератоз губ имеет вид ограниченного участка от 0,2 до 1 см в диаметре. Его поверхность ровная, покрыта тонкими, плотно сидящими чешуйками серовато-белого цвета. При поскабливании удалить их не удаётся.
Симптомы онкологии губы
Выделяют местные и общие признаки рака губы. Местные симптомы злокачественного новообразования чаще можно заметить на нижней губе. При расположении патологического процесса на слизистой оболочке губ, обращённой в сторону преддверья рта, опухоль обладает выраженной злокачественность. Общие признаки рака губы могут развиться при несвоевременном выявлении и неадекватном лечении опухоли на поздних стадиях рака.
Первые симптомы
Первые признаки рака губы обычно остаются незамеченными. Сначала можно определить увеличение подбородочных лимфатических узлов. Заметить это можно, ощупав нижнюю челюсть. Следующим ранним признаком рака губы припухлость плотной консистенции. В ней возникает зуд. Обычно это новообразование принимают за герпетическую сыпь.
В центре припухлости образовывается небольшая язвочка с корочкой, которая не вызывает болезненных ощущений. Если её убрать, пациент чувствует довольно сильную боль, а, приосмотревшись, может обнаружить кровоточащее основание, которое образуют бугорки.
Местные признаки опухоли
Симптомами рака губы являются:
- Дискератоз губ;
- Папиллома;
- Эрозии;
- Хейлит.
В большинстве случаев дискатериоз выглядит, как трещинки и язвочки. Эрозии покрыты коркой и по внешнему виду напоминают герпес, но, в отличие от него, не заживают через определённый промежуток времени. У некоторых пациентов язвочки и эрозии отсутствуют. Вместо них возникает небольшое уплотнение, которое со временем разрастается и покрывается коркой.
На красной кайме нижней губы в стороне от средней линии может появиться участок или образование, которое выступает над поверхностью. В центре опухоли формируется эрозия или язва с зернистой поверхностью и валикообразным краем. Образование имеет плотную консистенцию и постепенно увеличивается в размерах, со временем приобретает неправильную форму. Его границы нечёткие.
Экзофитный рак губы преимущественно развивается из бородавчатой формы продуктивного диффузного дискератоза папилломы. При экзофитном росте опухоль имеет плотную консистенцию, часто покрыта плоскими чешуйками. Для эндофитного роста ракового новообразования характерно образование язвы с неровными плотными краями. Она часто появляется на фоне деструктивного дискератоза, быстро инфильтрирует мягкие ткани губы и склонна к метастазированию.
Симптомы заболевания должны стать сигналом к тому, чтобы немедленно обратиться к онкологам Юсуповской больницы. Рак губы, лечение которого начато вовремя, в 90% случаев полностью излечивается.
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Стадии
В настоящее время общепринятой является классификация рака губы TNM (T-размеры опухоли, N-поражение лимфатических узлов, M- метастазы). По величине опухоли различают 4 стадии рака губы.
Таблица.1. Стадии рака губы
| Стадия | Размеры опухоли |
| Т1 | Меньше или равна 2см |
| Т2 | Больше 2-4см |
| Т3 | Больше 4см |
| Т4а | Опухолевое образование прорастает в кортикальный слой кости, мышцы языка, верхнечелюстную пазуху и кожу |
| Т4в | Опухоль прорастает в ложе жевательной мышцы, крыловидный отросток, внутреннюю сонную артерию и основание черепа |
Если на стороне поражения имеются единичные увеличенные лимфатические узлы, размер которых меньше 3см, это N1 стадия рака губы. При N2 стадии на стороне поражения определяются увеличенные лимфоузлы, диаметр которых больше 3см. Если у пациента пальпируются единичные увеличенные лимфатические узлы на стороне поражения размером 3-6см, это N2а стадия рака губы. При N2в стадии онкологи определяют множественные метастазы в лимфоузлы. Их размер равен или больше 6см. При наличии двухсторонних метастазов в лимфатические узлы размером 6 сантиметров говорят о N2с стадии рака губы. Если диаметр лимфоузлов превышает 6см, это N3 стадия заболевания.
При отсутствии отдалённых метастазов онкологи определяют М0 стадию рака губы, если есть отдалённые метастазы – М1, в случае отдалённых метастазов, которые не поддаются оценке – МХ. Диагноз «рак губы начальная стадия» выставляют при наличии опухоли меньше или равной 2см, наличии на стороне поражения единичных увеличенных лимфоузлов меньше 3см и отсутствии отдалённых метастазов. Это Т1 N1 М0.
array(6) < ["ID"]=>string(5) "29598" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(800) ["SRC"]=> string(147) "/upload/sprint.editor/e59/img-1656004800-7885-442-20-chapsticks-products-remedies-to-protect-against-lip-cracks-this-winter-1178852758503530498.jpg" ["ORIGIN_SRC"]=> string(147) "/upload/sprint.editor/e59/img-1656004800-7885-442-20-chapsticks-products-remedies-to-protect-against-lip-cracks-this-winter-1178852758503530498.jpg" ["DESCRIPTION"]=> string(0) "" >
Диагностика опухоли у врача в больнице
Как выглядит рак губы? Это может быть небольшая язвочка или распространённая опухоль. Врачи клиники онкологии Юсуповской больницы устанавливают диагноз «рак губы» на основании жалоб пациента, результатов внешнего осмотра и дополнительных исследований. Онколог тщательно осматривает и пальпирует губы, щеки, дёсны и регионарные лимфоузлы. При осмотре красной каймы губ, кожи и слизистой оболочки использует лупу.
Как определить рак губы? Дальнейшее обследование проводят с помощью инструментальных и лабораторных диагностических методов:
- Ультразвукового исследования;
- Рентгенографии нижней челюсти;
- Панорамной томографии;
- Цитологического исследования материала, полученного при взятии мазков-отпечатков с поверхности язвы или гистологического исследования тканей, полученных при проведении биопсии.
При раке губы с лимфогенным метастазированием осуществляют биопсию лимфатических узлов. Для исключения гематогенных метастазов применяют рентгенографию грудной клетки, ультразвуковое исследование органов брюшной. При подтверждении диагноза рака губы проводится рентгенологическое исследование органов грудной клетки, общеклиническое и лабораторное обследование (электрокардиографию, анализы крови и мочи.).
Исследование ПЭТ-КТ (позитронно-эмиссионную компьютерную томографию) назначают со следующей целью:
- Определения стадии рака губы;
- Оценки ответа на проведенное лечение;
- Выявления рецидива заболевания в периоде наблюдения.
ПЭТ-КТ является инновационным методом, который объединил возможности компьютерных технологий и радиологии. В Юсуповской больнице его используют не только для диагностики рака губы, но и для мониторинга развития опухоли, оценки результата лечения. Благодаря ПЭТ-КТ врачи-радиологи имеют возможность очень точно провести лучевое лечение, значительно сократить зону облучения, свести к минимуму воздействие на здоровые органы и ткани.
Во многих случаях применение ПЭТ-КТ исключает в дальнейшем выполнение целого ряда дополнительных исследований. Это позволяет пациентам Юсуповской больницы сэкономить время и средства. Вопрос необходимости использования этого метода решается индивидуально для конкретного пациента на заседании экспертного совета с участием профессоров и врачей высшей категории. Комплексное обследование пациентов с помощью новейших диагностических аппаратов, использование современных методик выполнения лабораторных анализов с помощью качественных реагентов позволяет онкологам Юсуповской больницы получить достоверные результаты и провести адекватную терапию рака губы на ранней стадии.
Эссенциальный тремор – довольно частое наследственное заболевание ЦНС, которое может возникнуть у детей, однако преимущественно развивается у людей пожилого возраста. Единственным проявлением данного заболевания является дрожание. Дрожание при эссенциальном треморе имеет разную локализацию, степень выраженности, распространенность, характеристику и возраст начала. Чаще всего наблюдается тремор головы, рук, языка. Немного реже отмечается дрожание губы у взрослых людей.

Симптомы
Наиболее часто эссенциальный тремор проявляется среднеамплитудным и мелким дрожанием рук, чередованием сокращений сгибательных и разгибательных мышц, мышечный тонус при этом остается прежним. Дрожание становится заметным при целенаправленных движениях, при приближении к цели наблюдается его сохранение или даже незначительное усиление. Гораздо реже встречается тремор покоя.
При прогрессировании заболевания у больных наступает нетрудоспособность. Они становятся не способными обслужить себя самостоятельно: из-за трудностей держания столовых приборов они не могут принимать пищу, пить воду из кружки. Больным недоступны многие действия, которые необходимы в повседневной жизни, им требуется помощь даже в застегивании пуговиц и в других банальных делах.
Ввиду наслоения на проявления тремора эмоциональных нарушений, у больных развивается социальная дезадаптация. Дрожание рук при треморе эссенциального характера возникает раньше, чем, например, дрожание губы (у взрослых) и других частей тела. Долгое время тремор рук остается единственным проявлением заболевания. Как правило, наблюдается одновременное дрожание обеих рук, в редких случаях – сначала только одной, затем другой.
Различные локализации
Тремором головы страдают более 50% пациентов. Зачастую именно с такой локализации начинается заболевание, позже присоединяется дрожание конечностей. Голова чаще всего движется вправо-влево, реже – вниз-вверх, по кругу или по диагонали.
Довольно часто у больных страдает мимическая мускулатура – развивается дрожание нижней губы у взрослых при улыбке или разговоре. Тремор может также проявляться отдельными быстрыми мелкими подергиваниями мимических мышц. Такая разновидность тремора может возникать на ранней стадии заболевания.
Кроме того, у больных может отмечаться появление легкого тремора языка или век.
У пожилых людей и пациентов среднего возраста, страдающих заболеванием более 10 лет, может дрожать голос. Иногда данный симптом возникает и у более молодых людей (до 20 лет) с длительностью болезни, не превышающей 5 лет.
Практически у четверти больных наблюдается дрожание нижних конечностей.
Дрожание всего туловища отмечается в редких случаях, чаще всего после физических нагрузок или эмоциональных всплесков. Этот симптом может свидетельствовать о распространении болезни.
У незначительного числа больных наблюдается дрожание диафрагмы, которое может подтверждаться рентгенологическим методом. При сочетании тремора языка, губ, диафрагмы и голосовых связок может нарушаться речь и ритм дыхания.
Независимо от локализации дрожание усиливается при волнении, значительных физических нагрузках, переохлаждении организма. При приеме алкоголя наблюдается уменьшение тремора, однако на следующие сутки он усиливается.
Существует детская, юношеская форма тремора, а также форма зрелого и старческого возрастов.
Нередко заболевание диагностируется у пациентов детского и юношеского возраста.
Эссенциальный тремор является доброкачественным: он не представляет угрозы для жизни пациента, однако постоянно прогрессирует, поэтому оставлять без внимания данный недуг нельзя.
Врачи клиники неврологии Юсуповской больницы оказывают помощь больным с эссенциальным тремором, направленную на устранение симптомов, существенно ухудшающих качество жизни пациентов. В клинике проводится качественная медикаментозная терапия, физиотерапевтические процедуры, значительно улучшающие состояние пациента.
Причины
О причинах развития эссенциального тремора ученые спорят до сих пор. Почти у половины больных это заболевание – наследственное, вызванное генными мутациями. Вероятность развития тремора у родственников в одном поколении составляет более 50%. Тем не менее известны и единичные (спорадические) случаи эссенциального тремора, без понятных причин. Он может развиться у людей любого возраста, вероятнее всего, имеющих генетическую предрасположенность к данному недугу.
Лечение
Пациентам с маловыраженными проявлениями эссенциального тремора не нужно проводить медикаментозное лечение. Для устранения дрожания той или иной части тела им достаточно отказаться от кофеинсодержащих напитков (кофе, чая), исключить алкоголь и курение, увеличить физическую активность, время пребывания на свежем воздухе и избегать стрессов.
При выраженном эссенциальном треморе назначается проведение медикаментозного лечения. Своевременное начало терапии улучшает его эффективность.
Комплексная медикаментозная терапия
Комплексная медикаментозная терапия проводится с помощью следующих средств:
- противосудорожных препаратов (примидона, топамакса, нейронтина и пр.);
- бета-адреноблокаторов (пропранолола);
- препаратов бензодиазепиновой группы, оказывающих успокаивающее, противосудорожное и расслабляющее мышцы действие (диазепама, лоразепама и пр.);
- сосудорасширяющих и антисклеротических препаратов; внутримышечных инъекций ботокса (высокоочищенного ботулинического токсина).
В некоторых случаях применяются комбинации лекарственных средств: клоназепама с алпразоламом, фенобарбиталом и антагонистами кальция (флунаризином, нимодипином, габапентином топираматом и теофиллином). Данная схема особенно эффективна для лечения тремора головы.
Назначают прием витамина В6 в больших дозах. Самостоятельный подбор препаратов для медикаментозной терапии может негативно сказаться на состоянии здоровья больного, так как все они в той или иной степени обладают побочными действиями и могут серьезно навредить состоянию сердечно-сосудистой системы, органов дыхания.
При выборе препаратов врач учитывает возраст пациента, сопутствующие заболевания и степень тяжести заболевания.
При отсутствии эффективности проведенного медикаментозного лечения и дальнейшем прогрессировании патологии, значительно затрудняющей жизнь больного, ему может быть предложено хирургическое вмешательство – проведение стереотаксической таламотомии.
В некоторых случаях симптомы эссенциального тремора можно уменьшить или полностью устранить с помощью таких нетрадиционных методов, как иглорефлексотерапия, апитерапия, гирудотерапия, расслабляющий массаж, гипноз.
Клиника неврологии Юсуповской больницы предлагает услуги по диагностике и лечению заболеваний нервной системы, в том числе и эссенциального тремора.
Благодаря новейшему диагностическому оборудованию клиники у наших врачей имеется возможность получить максимально достоверные результаты исследований, на основании которых подбирается препарат, наиболее подходящий в каждом конкретном случае. Медикаментозная терапия проводится с применением современных методик и лекарственных средств, показавших свою эффективность в лечении тремора и устранении его симптомов.
Записаться на прием к врачу-неврологу можно по телефону или на сайте Юсуповской больницы, врач-координатор ответит на все ваши вопросы.
Читайте также:

