Выжженные родинки чем мазать
Обновлено: 19.04.2024
Ежедневно в нашей стране разными методами удаляются сотни, а может и тысячи образований кожи. К сожалению, далеко не всегда заживление проходит идеально. Сегодня я расскажу о возможных косметических результатах удаления родинок и бородавок. Прочтите эту статью до конца и Вы узнаете как можно избежать проблем после подобных операций (советы отмечены курсивом).
Нормальное заживление после удаления
В норме на третий или пятый день после удаления родинки на месте операции остаётся тёмная сухая корочка. То же самое происходит, когда Вы поцарапались или порезались. Размер корочки, как правило такой же, как и удалённого образования или больше на 1 мм. Постепенно она отслаивается от кожи и, примерно через 2-4 недели, отпадает окончательно. На месте удаления остаётся небольшая ямка красноватого цвета, глубиной не более 1-2 мм. На исходе четвёртой-шестой недели дно ямки поднимается до уровня окружающей кожи. К концу третьего месяца, в большинстве случаев, покраснение проходит и на коже остаётся едва заметный след от удалённой родинки.
ДО удаления через 3 месяца ПОСЛЕ

На картинке ниже процесс заживления представлен в виде схемы:

нормальное заживление после удаления называется нормотрофический рубец
Гипертрофический рубец (выпуклость)
Гипертрофический рубец - уплотнение красного цвета, возвышающееся над окружающей нормальной кожей. Может болеть или чесаться, однако эти симптомы, в большинстве случаев, со временем проходят.
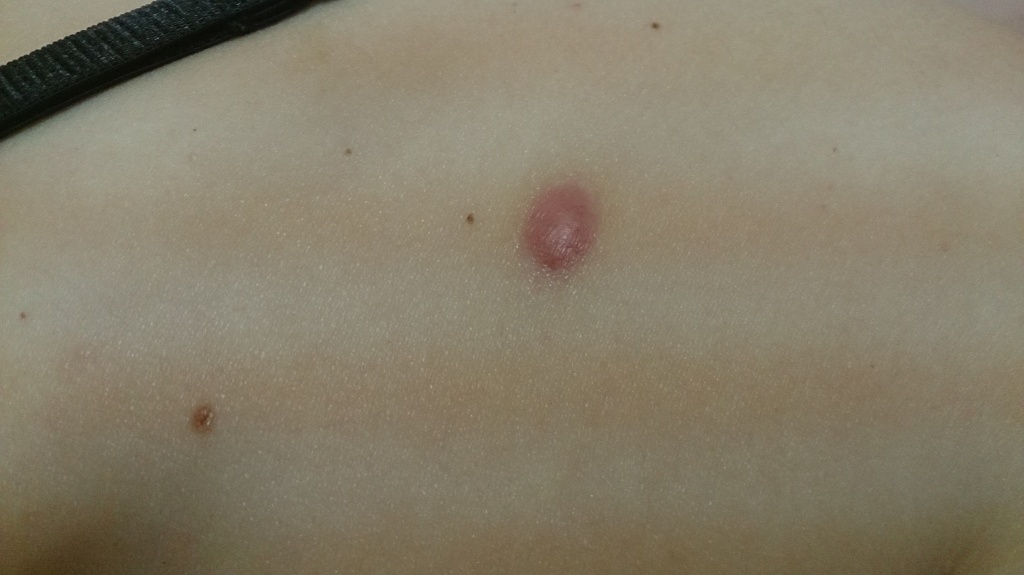
Такой рубец никак не связан с развитием меланомы и рака кожи после удаления родинки, если, по данным гистологического исследования, удалено доброкачественное образование.
Когда через несколько недель после удаления родинки или бородавки на их месте появляется что-то подобное любой человек, начнёт волноваться. К счастью, никакой опасности, кроме косметического дефекта гипертрофический рубец не представляет. Иногда, через несколько месяцев, реже через несколько лет, он сам по себе становится более плоским, мягким и приобретает более светлый цвет, чем у окружающей кожи. Если этого не происходит или вы хотите ускорить этот процесс - имеет смысл обратиться к опытному дерматологу-косметологу.
Если Вы заметили у себя развитие такого рубца, пожалуйста, не переживайте - это не навсегда и медики вполне успешно умеют бороться с ним. Только в одном случае Вам лучше показаться врачу, проводившему удаление - если родинка удалена без гистологии. Чтобы снизить вероятность образования рубца - строго следуйте рекомендациям врача и проконсультируйтесь у него повторно, если заметили первые признаки - покраснение и уплотнение.
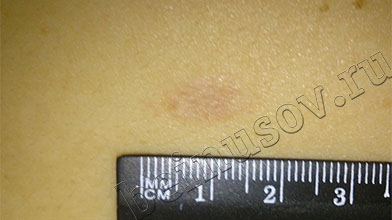
Гипотрофический рубец (углубление)
Другая, достаточно частая, ситуация - Вам удалили родинку, а на этом месте образовалось небольшое углубление. Это состояние называется гипотрофический рубец и означает, что клетки кожи недостаточно поработали над восстановлением её поверхности. В отличие от гипертрофического рубца, этот вариант заживления не так бросается в глаза, как правило, не доставляет беспокойства, не требует коррекции и постепенно сглаживается через 1-2 года.
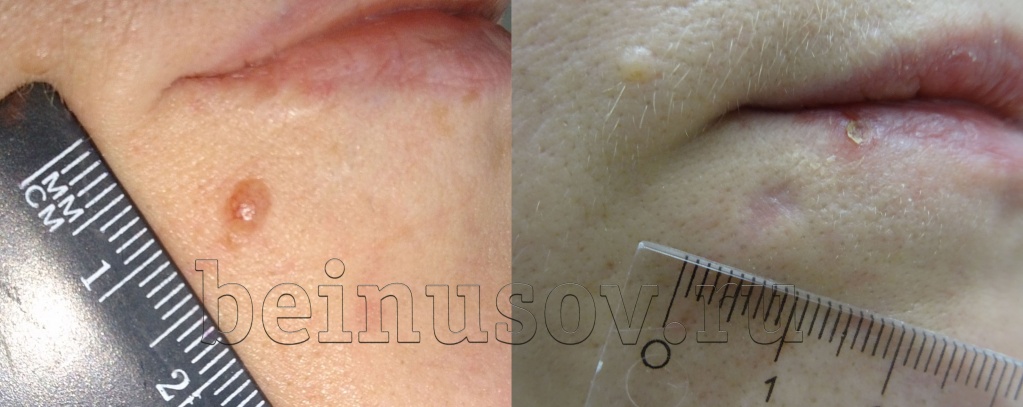
Белое пятно (гипопигментация)
Такое состояние возникает в двух случаях. В первом - если в течение 3-4 месяцев от операции Вы долго загорали на солнце. Во втором случае - если родинка или бородавка располагалась в глубоких слоях кожи, а клетки, которые образуют пигмент, были удалены полностью и не восстановились. Это состояние тоже не опасно для здоровья и может самостоятельно пройти без Вашего участия. Чтобы не развилась гипопигментация постарайтесь защищать место операции от солнца в течение 3-4 месяцев. Если всё-таки не удалось избежать появления белого пятнышка - помните, оно проходит само, в большинстве случаев, через 1-2 года.
ДО удаления через 3 месяца ПОСЛЕ
Нагноение
Иногда, при несоблюдении правил хирургии или неправильном уходе за ранкой может развиваться воспаление и последующее нагноение места удаления родинки или бородавки. У этого неприятного состояния есть 4 главных симптома: гной, покраснение, отёк и болезненность. О нагноении можно говорить, только когда присутствуют ОДНОВРЕМЕННО все 4 симптома.
Не стоит думать, что произошло нагноение, когда есть только покраснение вокруг, или небольшая припухлость ранки. Если из-под корочки иногда выделяется прозрачная или желтоватая жидкость - повода для беспокойства тоже нет. Это связано с тем, что только вязкая белая !жидкость! (гной) является одним из главных признаков нагноения.
В моей практике были случаи, когда пациенты через 3-4 дня после удаления замечали белесовато-желтоватое дно ранки и думали, что это говорит о нагноении. К счастью, это впечатление тоже обманчиво. Этот цвет - не что иное, как нормальный цвет второго слоя кожи (дермы).
При поверхностном удалении образований кожи методом бритвенной биопсии или радиоволновой хирургии форма ранки исключает нагноение. Это связано с тем, что при таком типе удаления кожа не рассекатеся полностью, не накладываются швы и гною просто негде скопиться, в отличие от традиционных операций.
Повторное появление родинки после удаления (рецидив пигментного невуса)
В случае, если родинка удалена не полностью и невусные клетки остались в коже, возможно развитие рецидива. При этом на месте удаления, после отпадения корочки или чуть позже появляется тёмное пятнышко, размером не более 1-3 мм, не выступающее над кожей. По данным немногочисленных исследований этого вопроса рецидив пигментного невуса не приводит к развитию меланомы и рака кожи, в случае, если по гистологии - невус. Это состояние не требует ничего кроме наблюдения. При желании рецидив можно удалить повторно, но нужно помнить, что вероятность рубцевания в этом случае повышается.
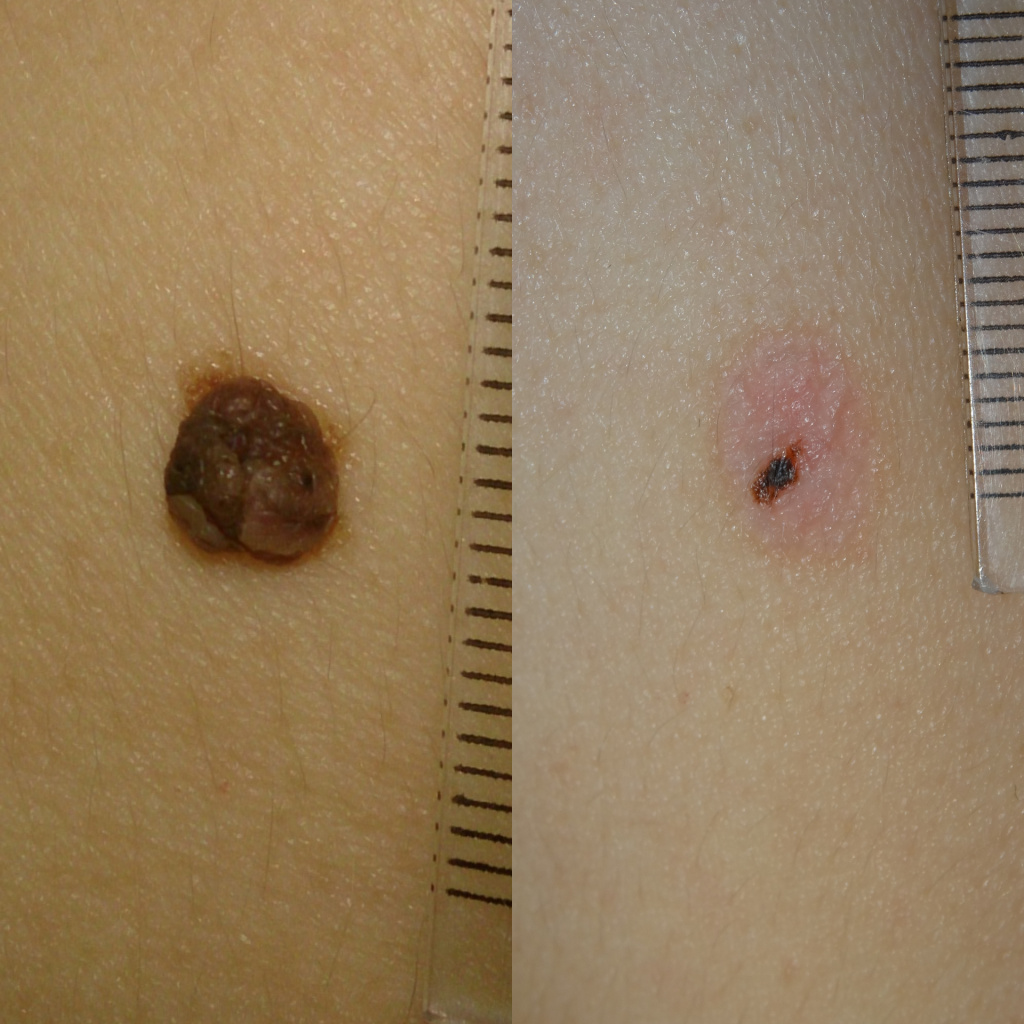
Не могу не отметить, что по моему опыту, повторное появление родинки возможно даже при подтверждении её полного удаления гистологическим исследованием. Этот вопрос ещё ждёт своих исследователей.
Резюме, или коротко о главном:
Косметический результат удаления родинки только частично зависит от методики операции и квалификации врача. Также значительное влияние имеют размер и глубина залегания в коже удаляемого образования. В остальном все перечисленные выше варианты восстановления кожи зависят от индивидуальных особенностей Вашего организма. Точно предсказать заранее какие из них и в какой степени повлияют на регенерацию Вашей кожи современная наука, к сожалению, не в состоянии.
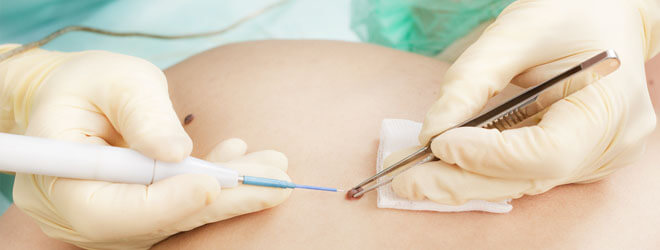
В Центре эстетической лазерной медицины проводится удаление родинок с помощью лазера, поэтому первые часы после процедуры на месте удаленного новообразования возникает корочка, а через 6–8 часов — заметная глазу припухлость и покраснение. Это нормальная реакция кожи на лазерную коагуляцию. В среднем процесс заживления ранки после удаления родинки может занимать от 2 до 4 недель. Следует понимать, что чем большую площадь занимала удаленная родинка, тем длительнее будет происходить регенерация тканей на поврежденном месте.
Этапы заживления и уход
0–7 день
В течение первых 7 дней после процедуры на месте родинки образуется темная корочка, которую ни в коем случае нельзя удалять. Послеоперационная корочка на ранке выполняет защитную функцию — она предохраняет рану от попадания инфекции и позволяет новой ткани под ней активно нарастать. Первую неделю после удаления прооперированное место следует предохранять от всевозможных травм и повреждений — избегать трения одежды или мочалки, не расчесывать, не допускать попадания крема или другого косметического средства. По назначению врача корочку можно обрабатывать обеззараживающими средствами (слабым раствором перманганата калия) или мазями с антибиотиками.
7–14 день
На 7–9 день после удаления родинки темная корочка с ранки должна отпасть, оставив после себя нежно-розовую новую кожу. В этот период и последующие 10–12 дней поврежденное место нельзя подвергать воздействию ультрафиолетовых лучей. Для этого следует сократить время пребывания на солнце и использовать солнцезащитный крем с максимальным фактором протекции от солнечных лучей SPF 50. Прямое воздействие солнца на молодую кожу после удаления невуса может привести к стойкой пигментации, что особенно нежелательно на лице.
20 день и после
К 20 дню после процедуры лазерной коагуляции на месте удаленного невуса формируется полноценная здоровая кожа, способная противостоять ультрафиолету и другим внешним воздействиям, в том числе — механическим. После полного заживления ранки дальнейший специализированный уход не требуется. Если на месте удаленного невуса после 20 дня ощущается легкий зуд, но при этом кожный покров выглядит нормально, можно воспользоваться специальными успокаивающими мазями. К 30 дню после процедуры ямка от удаленной родинки сглаживается, после чего на 3й месяц в норме на коже остается едва заметный след от процедуры.
Общие ограничения после удаления родинки
- В течение четырех недель после процедуры лазерного удаления родинки не рекомендуется посещать солярий и загорать под солнцем, чтобы предупредить гиперпигментацию;
- В течение двух недель после процедуры рекомендовано воздержаться от посещения сауны и бассейна для уменьшения риска вторичной инфекции;
- На 3–5 дней после удаления необходимо исключить употребление спиртных напитков, так как они вызывают расширение сосудов, что может спровоцировать кровотечение;
- Если родинка удалялась на лице, то в течение 7 дней не рекомендуется наносить на обработанный лазером кожный покров декоративную косметику.
Осложнения после удаления
После удаления родинки необходимо тщательно наблюдать за поврежденным участком кожи. В некоторых случаях после процедуры удаления могут наблюдаться негативные симптомы, которые требуют обращения в клинику и назначения дополнительной терапии. К таким симптомам относятся:
- гнойные выделения из ранки;
- выраженная припухлость кожи, сохраняющаяся несколько дней;
- длительное кровотечение из ранки;
- повышение температуры тела выше нормы;
- выраженное намокание, сильный зуд.
Возможные последствия
В отдельных случаях процесс заживления может пойти с некоторыми отклонениями от нормы, которые можно устранить дополнительными процедурами. Такими отклонениями являются следующие ситуации:

Маленькие метки в виде родинок и родимых пятен иногда добавляют шарма, а иногда доставляют массу неудобств своим обладателям. К сожалению, не всякую родинку можно удалить. И главная сложность – вовсе не послеоперационный рубец, а безопасность для состояния человеческого здоровья. Потенциальная опасность родинки заключается в том, что она может малигнизироваться – эволюционировать в злокачественную опухоль. И чтобы устранить косметический эффект, пациенту полагается пройти несколько анализов для исключения злокачественного перерождения новообразования.
Прежде чем обращаться за удалением родинки, рекомендуем вам понаблюдать за ней. Существуют родинки «спокойные» и «подозрительные». Вынести окончательный вердикт относительно того или иного образования под силу лишь специалисту, который направит вас на ряд анализов и сделает корректное заключение. Но вы можете предварительно определить, насколько «спокойна» непривлекательная родинка на вашем лице или теле. Наш ведущий специалист Кирилл Викторович Листратенков обладает богатым практическим опытом в лазерной хирургии, поэтому мы с радостью поможем вам удалить вашу родинку безболезненно, атравматично, и конечно, безопасно.
Суть возникновения родинок
Вы наверняка отмечали у себя появление новых родинок там, где их раньше не было. На самом деле, родинки образуются в течение всей жизни человека. Их тайна довольно проста: эти мелкие и крупные точки на теле представляют собой избыточное локальное скопление под кожей меланоцитов – клеток, отвечающих за продукцию пигмента меланина. Каждая родинка имеет принципиальные отличия от другой по размеру и форме.
Каждая родинка обладает собственным жизненным циклом. Как правило, первые узелки появляются еще в младенчестве, а к 7-10 годам приобретают окончательный вид, хотя и могут изменяться в течение времени. Сначала появляется невус – плоское крошечное пятнышко темного оттенка; затем вы можете отметить, как он вырастает, становится объемным и выпуклым. Интенсивность цвета и формы поверхности напрямую зависит от концентрации и местоположения меланоцитов – чем их меньше и чем глубже слой их локализации, тем светлее родинка. Если множественные клетки располагаются в верхних слоях кожи, родинка обладает отчетливым контуром, «пухлой» формой и темным окрасом.
Безопасные родинки
«Спокойная» родинка обладает рядом отличительных особенностей:
• Ее диаметр не превышает 0,5 см;
• Общая структура соответствует микрорельефу близлежащих кожных покровов;
• На новообразовании отмечается рост волос;
• Имеет четко очерченные границы;
• Растет медленно и размеренно, практически незаметно для обладателя;
• Обладает формой пятна или незначительно приподнятой над поверхностью кожи бляшки.
Безопасный невус может менять форму и цвет с течением времени, и этого не стоит опасаться. Однако выпуклые родинки рекомендовано удалять в любом случае, особенно если они расположены в потенциально травматичных местах. Срыв выпуклой родинки и ее самостоятельная ликвидация при помощи нитей и других подручных средств может привести к онкологии.
Стоит удалить родинку:
1. Расположенную на шее или декольте (ввиду постоянного раздражения бижутерией, шарфами и закрытой одеждой);
2. Локализующуюся в подмышечной впадине или на лобке (ввиду риска травматизации бритвенным станком);
3. Стремительно растущую и изменяющую форму;
4. Вызывающую боль, зуд и жжение при трении тканью;
5. Приносящую чисто эстетический дискомфорт.
Патологические родинки
Существуют и другие новообразования, справедливо вызывающие тревогу у своего обладателя. Они могут провоцировать развитие рака кожи. Данные родинки также требуют удаления, однако им должен заниматься онколог или хирург, с подбором последующей терапии. Удалять патологические родинки в эстетических клиниках и центрах чрезвычайно опасно, именно поэтому грамотные и добросовестные пластические хирурги назначают ряд анализов при малейшем подозрении на злокачественность нароста.
Главные признаки «подозрительной» родинки:
• Резкое появление в зрелом возрасте;
• Интенсивный рост вплоть до 1 см в диаметре;
• Стремительное видоизменение формы и структуры;
• «Глянцевая» или шероховатая поверхность, исчезновение кожного рисунка с возвышенности;
• Появление выраженной асимметрии;
• Шелушение поверхности с последующим формированием корки;
• Наличие зуда и жжения в области новообразования;
• Частичное или полное выпадение волос с поверхности;
• Появление депигментированных участков, полное или частичное изменение окраса;
• Изъязвления на поверхности;
• Формирование дочерних узелков;
• Наличие гиперемии и отечности вокруг невуса;
• Образование новых узелков непосредственно на поверхности;
• Кровоточивость (внезапная или при незначительной травматизации);
• Отделение влаги и экссудата.
Резюме
Подведем итоги:
• Следите за своими новообразованиями и при наличии отклонений от нормы в неотложном порядке обращайтесь к специалисту;
• Обладая выпуклыми родинками в большом количестве, проявляйте предельную осторожность при обращении с мочалками и другими раздражающими средствами гигиены;
• Если у вас есть родинка, которая постоянно подвергается травматизации, целесообразно удалить ее, чтобы обезопасить себя от неприятностей;
• Ни в коем случае не пытайтесь разрушить родинку в домашних условиях, прибегая к применению режущих предметов, нитей и химикатов!;
• Немедленно обращайтесь к врачу, заметив тревожные признаки;
• Избегайте прямого попадания ультрафиолета на крупные выпуклые невусы;
• При выборе метода деструкции, отдавайте предпочтение лазерным техникам, если это возможно. Лазерное удаление – гарант протекции от заражений, кровотечений и рецидивов;
• Предварительно сдавайте все необходимые анализы и исследования, чтобы исключить злокачественность новообразования.
Удаление родинки при помощи современных технологий – быстрая, эффективная и максимально безопасная процедура, осуществления которой не стоит опасаться. Ответственно подойдите к выбору хирурга и заранее подготовьте результаты всех необходимых анализов, дифференцирующих доброкачественность новообразования. Наш пластический хирург с радостью поможет вам избавиться от надоедливых родинок, которые являются эстетически непривлекательными или потенциально опасными. Мы ждем вас у себя на приеме!
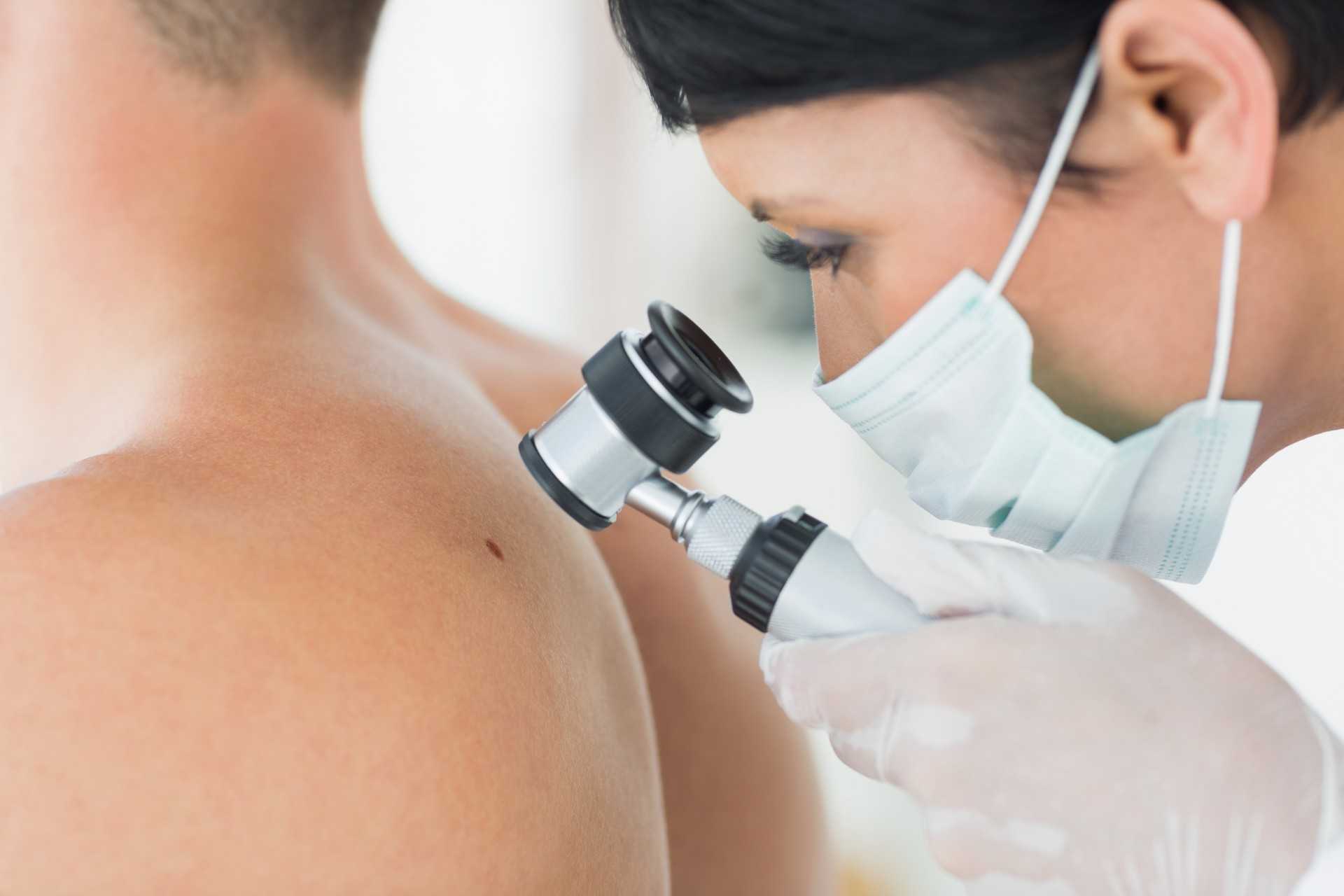
Избавиться от надоевшей родинки нетрудно: в любом салоне красоты или в кабинете хирурга операцию проведут без проблем. Но что делать потом?
Вместо нее остается открытая ранка, которую дезинфицируют и впоследствии следят за ее гигиеной до полного заживления. А это непросто!
Если попадает инфекция — то осложнений не избежать и останется заметный рубец.
Формирование шрама
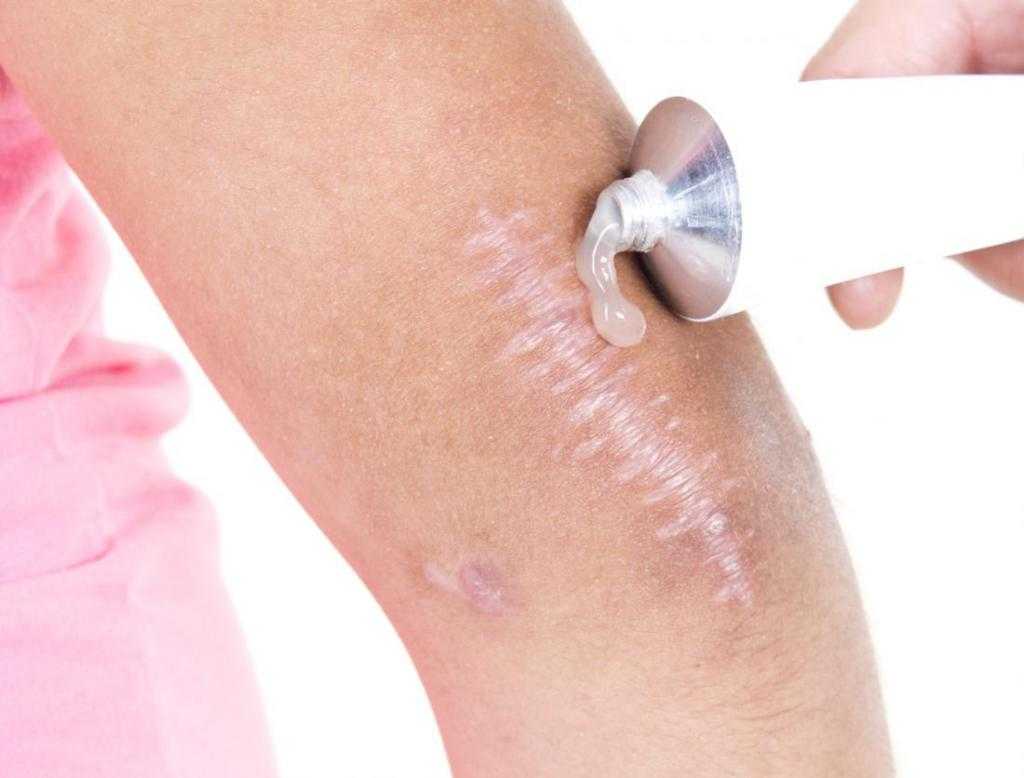
Рана после родинки затягивается корочкой. Как бы она ни чесалась, ее ни в коем случае нельзя удалять самостоятельно — под ногтями находится множество бактерий, да и условия процедуры могут быть нестерильными. Когда рана полностью заживет, корочка отвалится естественным путем. Процесс заживления раны играет важнейшую роль в формировании рубца.
На месте раны нарастает соединительная ткань, которая может краснеть, если родинка находилась над кровеносными сосудами. Иногда в ней больше волокон коллагена, чем требуется для здорового эпидермиса — шрам приобретает келоидный или гипертрофический вид, а это серьезное осложнение, которое требует вмешательства. В редких случаях склонность к образованию избыточного патологического коллагена — индивидуальная особенность организма, чаще всего это последствие нарушения рекомендаций врача:
- не трогать прооперированное место, несколько раз в сутки менять повязки и промывать место мыльным раствором, дезинфицируя хлоргексидином;
- наносить гель/крем/мазь, которую прописал врач, на чистую сухую кожу в области повреждения;
- выпивать не менее 1 л воды в день, употреблять витамины;
- избегать яркого солнца — ультрафиолет повреждает незащищенный эпидермис и может спровоцировать бурный рост рубцовой ткани. Необходимо обязательно пользоваться солнцезащитными кремами (spf 30);
- использовать смягчающую и дезинфицирующую мазь от шрамов после удаления родинки.
Возникновение рубца и его активный рост могут провоцировать:
- травма от неудобной одежды, чесания и др.;
- резкий гормональный скачок — влияет на обменные процессы, из-за чего соединительная ткань растет неправильно;
- генетическая особенность.
Также заметный след после удаления родинки может остаться вследствие чрезмерной сухости кожи или ошибки неопытного хирурга. Молодая здоровая кожа чаще всего заживает полностью, не оставляя рубцов.
Но как определить, что рана до конца не зажила и процесс формирования грубого рубца запущен? Это можно сделать по следующим признакам:
- Красное пятно после операции — норма, но если оно начинает беспокоить и появляется боль, то это свидетельствует о том, что начался воспалительный процесс.
- Прооперированное место отекает, боль носит пульсирующий характер — необходимо срочно показаться врачу.
- Зуд и неприятные ощущения в области раны говорят об инфицировании.
Вовремя приняв меры, осложнение можно быстро остановить. Когда шрам окончательно сформируется, избавиться от него будет сложнее, но тоже реально.
Профилактика возникновения рубца

Предусмотреть проблему всегда проще, чем исправлять последствия. Чтобы снизить вероятность осложнений, перед операцией рекомендуется пройти 2-х недельный курс витаминов А, В, С и Е, включить в рацион продукты с содержанием железа, магния, селена, цинка и калия.
Виды шрамов
Чтобы понять, как убрать шрам после удаления родинки, надо определить, с каким именно осложнением столкнулся человек. От правильного диагноза зависит способ лечения:
- Атрофический рубец (в народе “оспина”) выглядит как ямка, находится ниже уровня эпидермиса и чаще возникает на дряблой возрастной коже.
- Гипертрофический рубец, наоборот, выглядит выпуклым, возвышается над кожей, но не разрастается за пределы изначальной раны.
- Нормотрофический. Не портит внешний вид, так как он плоский и телесного цвета.
- Келоидный шрам. Самый беспокойный из всех — находится над уровнем кожи, может расти на протяжении нескольких лет, существенно превышая размеры изначальной раны. Зудит, болит, имеет бордовый или синюшный цвет.
Поскольку последний из списка вид рубца доставляет больше всех неудобств, расскажем о нем поподробнее.
Этапы формирования келоидного рубца
Несмотря на развитие медицины, причины появления келоидного шрама до сих пор неизвестны. Предположительно это могут быть:
- ослабленный иммунитет;
- повреждение эпидермиса на глубинных слоях;
- аллергия;
- сахарный диабет;
- дисбаланс гормонов в организме;
- наследственность;
- беременность;
- генетические особенности (чаще келоидам подвержены азиаты и темнокожие люди).
Если у близких родственников есть келоидные рубцы, большая вероятность, что они возникнут и у вас даже без видимой травмы кожи или из-за крошечного пореза.
Келоид формируется через год после удаления родинки в виде разросшейся ткани на месте шрама. Появляется краснота, кожа выглядит воспаленной и размер рубца вскоре заметно увеличивается.
На ощупь келоид может быть гладким или бугристым, возвышается над остальной кожей примерно на 8–10 мм. Рост его продолжается от 2 до 5 лет, за этот период келоид грубеет, появляются стяжки и провоцируется повторное повреждение. Даже после иссечения такого рубца при помощи операции, рецидива не избежать.
После указанного срока след не меняется многие годы.
Как избавиться от шрама?
Способы убрать шрам после удаления родинки зависят от степени сложности задачи:
- в самом начале формирования рубца достаточно аппликаций смягчающей мазью с антибактериальным эффектом;
- при первых симптомах появления келоида помогают силиконовые пластины и гели, оказывающие давление на рубец, тем самым препятствуя его росту;
- косметические процедуры, например, пилинги с кислотами. Они эффективны на первых этапах формирования рубца, когда он находится в активной фазе роста. А вот лазерную шлифовку рекомендовано проводить уже после окончательного формирования шрама. Излишнее травмирование рубца может только провоцировать его рост и нужно быть особенно аккуратным в выборе процедуры;
- при серьезной проблеме — иссечение шрама операционным путем и профилактика дальнейшего нарастания избыточного коллагена;
- при большой площади рубца назначают физиотерапию: например, электрофорез с косметическими или лекарственными средствами, а также ультразвук или микротоковую терапию;
- инъекции кортикостероидами (гормонами) в рубец, но не чаще, чем 1 раз в месяц.
Помните, что у большинства из перечисленных процедур имеются противопоказания. Перед тем, как принять решение о том или ином методе коррекции шрама, проконсультируйтесь со своим врачом!
Иссечение рубца — сложная и рискованная процедура, если ее провести неправильно, рецидив гарантирован. Поэтому эксперты рекомендуют проводить операцию у квалифицированного опытного хирурга в больнице или клинике.
Метод тугого бинтования — бандажей (компрессионного белья) — также не всегда приносит результат, а инъекции дополнительно травмируют иглой рубец, что может вызвать рецидив, и препараты для уколов стоят недешево.
Аппликации мазями и физиотерапия наиболее доступны и безопасны для пациента: их проводят либо в поликлинике по месту жительства, либо с помощью специальных аппаратов.
Практикующий дерматолог Светлана Викторовна Огородникова рекомендует в качестве мази от рубцов после удаления родинки гель Ферменкол.
Риск появления рубца после операции на коже существует. Чем меньше площадь и глубина повреждения, тем меньше вероятность его появления. Можно гарантировать, что рубец не появится или вылечить его полностью?
Об этом статья Михаила Гусарова, члена Европейской академии дерматологии и венерологии (EADV), Международного общества дерматоскопии (IDS), автора более 10 научных публикаций.

От чего зависит риск появления рубца?
Появление рубца и его характер зависит от ряда факторов:
- Глубины и площади повреждения: если они небольшие, рубец может не появиться вовсе.
- Способности ткани к заживлению.
- Наличия хронических заболеваний (например, сахарного диабета).
- Времени полного заживления раны (оно может увеличиваться, если рана была инфицирована).
Процесс полного заживления раны, длящийся в течение 21 суток, заканчивается патологическим рубцеванием лишь в 33 % случаев. Если процесс протекает более 21 суток – вероятность возрастает до 78 %.
Как заживает рана?
Выделяют следующие фазы заживления раны:
- Воспаление. Начинается сразу после травмы и длится около 2–3 дней, во время этой фазы необходимо очистить рану и провести противоинфекционные мероприятия.
- Пролиферация. От 3 дней до 2 недель. Необходимо поддерживать отсутствие инфицирования и адекватное увлажнение.
- Появление рубца. От 2 недель до нескольких лет. Во время этой фазы проводят мероприятия по коррекции рубца в зависимости от его типа. [1, 2]
Рубец – повод идти в врачу?
Причины для визита к врачу:
- эстетическое недовольство;
- зуд и болезненные ощущения в области рубца;
- формирование деформаций и контрактур, что может привести к инвалидизации.
Если рубцовая ткань стала развиваться патологически и вызвала келоидный рубец, лучше обратиться к врачу.
Существуют факторы, которые повышают риск развития рубца:
- генетическая предрасположенность;
- раса (чернокожие пациенты более склонны к развитию келоидов);
- локализация травмы (при удалении новообразований в области груди, шеи и плеч вероятность появления келоидных рубцов выше);
- возраст (формирование келоидных рубцов характерно для молодого возраста). [3]
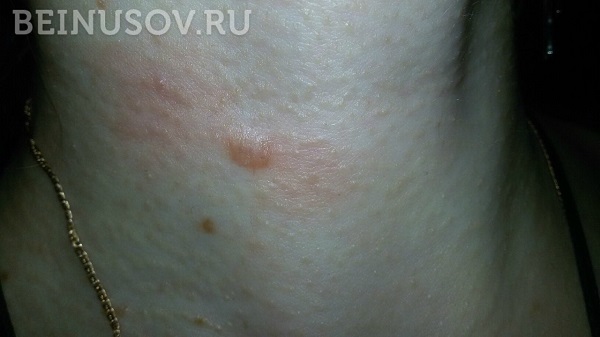
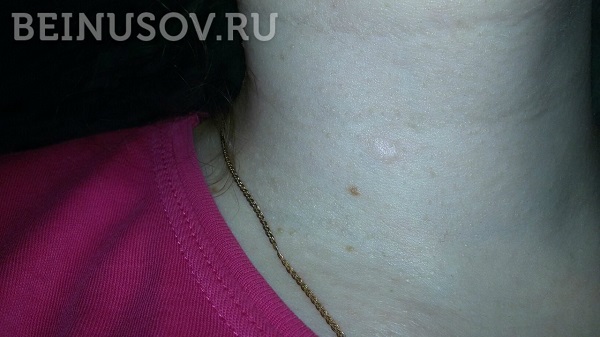
До и ПОСЛЕ. Как мы удаляем рубцы
Как предотвратить появление келоидного рубца?
Есть несколько способов профилактики появления келоидного рубца.
- Если проводится хирургическое иссечение новообразования, во время наложения швов следует использовать техники, минимизирующие натяжение краев раны.
- Механическая стабилизация – использование специальных силиконовых пластин либо применение гелей на основе силикона.
- Применение различных медицинских препаратов, содержащих флавоноиды, – полученные естественным путем субстанции из различных растений (например, экстракт лука). Однако данные по эффективности этой группы препаратов противоречивы.
- Терапия давлением (компрессией) – в пределах 15–40 мм рт. ст. в течение 23 часов в сутки на протяжении 6 месяцев. Данные об эффективности этого метода также противоречивы.
- Глюкокортикостероиды (ГКС) – могут использоваться в качестве кремов или мазей на начальных этапах формирования рубца и для профилактики его формирования, а также в виде инъекций в рубцовую ткань. [4]
Если рубец появился?
Если рубцовая ткань сформировалась, полностью избавиться от нее, к сожалению, не получится. Все медицинские действия в таком случае будут направлены на минимизацию проявлений рубца. Для лечения сформировавшихся келоидов используют следующие методы:
- Инъекции ГКС – популярный и эффективный метод лечения келоидных и гипертрофических рубцов. 1–2 раза в месяц в рубцовую ткань вводят раствор ГКС, пока не появятся ожидаемые результаты. К сожалению, при избыточном использовании препарата в месте введения может развиться атрофия кожи, появиться телеангиэктазия или атрофический рубец. [4]
- Хирургическое иссечение рубца – не стоит прибегать к этому методу в качестве единственного средства, так как это всегда заканчивается рецидивом, превосходящим по своей площади имеющийся рубец. К этому методу можно прибегнуть после предшествующей длительной терапии, проводимой различными способами. [4]
- Криотерапия – лечение рубцов жидким азотом. Существуют различные методы его применения: спрей, контактный метод и внутриочаговый криозонд. Последний метод более эффективный. Кроме того, комбинация криотерапии с инъекциями ГКС дает наилучший результат по сравнению с другими. [4]
- Лазерное лечение – используются различные лазеры. Nd:YAG – лазер с длиной волны 1 064 нм используют для воздействия на сосуды рубцовой ткани. Кроме того, активно применяют СО2 и Er:YAG – лазеры во фракционном режиме. Но не рекомендуется использовать аблятивные лазеры (СО2 и Er:YAG ) в качестве единственного метода лечения, так как в этом случае высока вероятность рецидива. [5]
Также эффективным считается лазер на красителях (PDL) с длиной волны 585 нм. [6]
Есть данные об эффективном применении СО2 лазера во фракционном режиме во время проведения операции для улучшения косметического исхода заживления. [7]
- Мазь с 5-фторурацилом для лечения рубцов, но она не продается в России. [4]
- Ботулотоксин типа А – применяют для ослабления натяжения краев раны за счет снижения мышечной активности. Инъекции делают сразу после операции. [8]
- Крем с имиквимодом – рекомендуется использовать его после хирургического иссечения рубца для минимизации вероятности рецидива. [9]
- Другие методы – блеомицин, верапамил, TGF-β, интерферон, такролимус, сиролимус, тамоксифен, эпидермальный фактор роста, ретиноевая кислота, тамоксифен и другие препараты также считаются эффективными для лечения рубцов. [10]
Какой метод самый эффективный?
Самого эффективного средства лечения рубцов, к сожалению, нет. Наиболее результативной считается комбинация различных методов, которая всегда подбирается индивидуально. Доступным, эффективным и недорогим методом считают инъекции ГКС в гипертрофические или келоидные рубцы.
Отдельно выделяют атрофические рубцы: для их коррекции используют плоскостные абляционные лазеры, фракционные абляционные лазеры (CO2 и Er:YAG), различные комбинации лазеров (фракционные +PDL, Qsw+фракционные лазеры), коллаген, филлеры с гиалуроновой кислотой, PRP-терапию, микронидлинг, пилинг и ряд других методов [11, 12]
Раньше для коррекции атрофических рубцов применяли метод дермабразии, однако сейчас его практически не используют, так как он связан с риском появления побочных эффектов: бактериальных или вирусных осложнений, телеангиэктазии, гиперпигментации, длительного реабилитационного периода, а также гипертрофических или келоидных рубцов.
Как не надо лечить рубцы
Неверное лечение, помимо траты денег и времени, может привести к увеличению рубца. Что может стать причиной этого:
- несоблюдение рекомендаций врача после удаления или самолечение;
- травматизация и раздражение раны может привести к рецидиву;
- несоблюдение назначенных методов антисептики;
- удаление корки, которая сформировалась на месте удаления: под ней процесс восстановления проходит эффективнее.
Об эффективности народных средств в лечении рубцов в научных источниках не имеется достаточно сведений для оценки. Из своего опыта могу сказать, что не видел ни одного пациента, которому народные средства оказали сколько-нибудь значимые положительные изменения. И справедливости ради стоит сказать, что с применением народных средств в лечении рубцов сталкиваюсь редко.
Заключение
Если рубцовая ткань сформировалась, то исчезнуть она не сможет, хотя иногда отмечаются случаи, что со временем объем рубца сам по себе уменьшается, а цвет его бледнеет. Однако стоит помнить, что под влиянием разных факторов возможны рецидивы рубцов и описанные выше методы лечения дают, как правило, стойкий эффект.
Контакты
Михаил Гусаров
Адрес: Клиника медицины кожи, СПб, Ждановская набережная, 3
Тел.: 777-12-17
Читайте также:

