Вылечить ожоги при диабете 2 типа
Обновлено: 29.04.2024
Под воздействием высокой температуры или химических веществ может произойти ожоговое поражение кожных покровов.
Каким образом лечить ожог при диабете? Ведь, как известно, при длительном течении патологического процесса начинают проявляться проблемы с кожными покровами, плохо заживают раны и, особенно, ожоги.
Существует достаточно много факторов, которые могут привести к образованию ожогов. Такие поражения кожных покровов могут проявляться в нескольких степенях тяжести.
Первая степень представляет собою незначительное поражение кожи на небольших участках. Симптоматика проявляется в виде покраснения кожных покровов и приводит к возникновению несильных болезненных ощущений.
Особенности лечения ожогов при сахарном диабете?
Если ожог проникает вглубь тканей — наблюдается развитие второй степени тяжести. Симптомами таких ожогов являются не только покраснения участков кожи, но и появления волдырей с прозрачной жидкостью внутри. Как правило, такие ожоги появляются в результате ошпаривания чем-то горячим (кипятком, например) или при контактировании с химическими веществами. Леченье таких поражений следует проводить под наблюдением медицинского специалиста (если площадь ожога превышает размер человеческой ладони) с использованием специальных аптечных препаратов.
Третья степень ожогов представляет собою серьезные поражения кожных покровов, в результате чего травмированность может коснуться не только тканей, но и нервных окончаний.
Ожоги при сахарном диабете вызывают значительное ухудшение состояния пациента. В результате поражения кожи резко повышается уровень глюкозы в крови. При этом нарушение обменных процессов, протекающих в организме, начинает проходить с удвоенной силой. Чем сильнее степень ожога, тем хуже становится течение обменных процессов.
Для того чтобы лечить ожоги при сахарном диабете необходимо использовать не только специализированные препараты для быстрого заживления, но провести коррекцию приема гипогликемических медицинских средств. Начинать терапию следует с комплекса мер для восстановления нормального уровня глюкозы в крови.
На сегодняшний день существует достаточное количество специальных спреев и мазей, которые применяются при ожогах. При этом необходимо учитывать, что для лечимого поражения используются средства без содержания жиров. Жировая основа тормозит заживление (которое и так замедляется при наличии сахарного диабета) и способствует нарушению притока воздуха, в результате чего может проявиться анаэробная инфекция. Оптимальным вариантом для того, чтобы вылечить ожоги при сахарном диабете, будет использование медицинских препаратов на основе полиэтиленгликоля.
Каким эффектом обладают растворы Траумель С и Мукоза?
Для снятия воспалительных процессов, которые протекают в кожных покровах поврежденных ожогом, можно воспользоваться смесью растворов для инъекций Траумель С и Мукоза композиум.
Мукоза композиум представляет собою гомеопатический медицинский препарат, который можно приобрести в ампулах для инъекций или наружного применения.
У медицинского препарата имеется целый комплекс свойств, которые оказывают влияние на организм больного.
Основными свойствами лекарства являются:
- противовоспалительноеꓼ
- восстанавливающееꓼ
- кровеостанавливающее воздействие.
Мукозу можно использовать при низком иммунитете, так как в состав лекарства входят только растительные компоненты. Кроме того, лекарственное средство практически не имеет противопоказаний (могут проявляться индивидуальные аллергические реакции в связи с непереносимостью какого-либо компонента пациентом) и станет безопасным для диабетика.
Траумель С является лекарственным средством, которое обладает следующими эффектами:
- Противовоспалительный.
- Кровеостанавливающий.
- Аналгезирующий.
- Антиэкссудативный.
Он прекрасно снимает болевые ощущения и отечность мягких тканей, способствует повышению тонуса сосудов и капилляров, снижая уровень их проницаемости.
Как правило, Траумель назначается при повреждении мягких тканей к которым, в первую очередь, относятся ожоги, раны и травмы. Лекарственное средство входит в группу гомеопатических препаратов и состоит только из компонентов растительного происхождения.
Для достижения необходимого терапевтического эффекта, необходимо смешать содержимое двух ампул Траумель С и Мукоза композиум. Обработать полученной смесью пораженные участки кожных покровов. Воздействие данных лекарственных препаратов будет способствовать скорейшему заживлению, снимет воспаление, а также устранит возникающий болевой синдром. Для достижения оптимального результата, необходимо обрабатывать пораженные участки примерно два-три раза в день.
Кроме того, для снятия воспалительных процессов и скорого заживления по возможности не раздражать место ожога одеждой. Из числа народных методов терапии чаще всего применяются сок лопуха или мазь из моркови. Еще полезен чистотел при сахарном диабете 2 типа, который сопровождается ожогами.
Именно они зарекомендовали себя как высокоэффективные средства с ранозаживляющим и противовоспалительным эффектом.
Мази и спреи от ожогов
Специальные мази, аэрозоли или спреи от ожогов следует применять с осторожностью.
Основным критерием выбора для диабета должна стать безопасность используемого препарата.
Наиболее эффективными на сегодняшний день лекарственными средствами, которые можно использовать при сахарном диабете являются:
- спрей Олазольꓼ
- мазь Левомекольꓼ
- аэрозоль Пантенол.
В состав аэрозольного спрея Олазоль входят такие компоненты, как облепиховое масло, борная кислота, бензокаин и хлорамфеникол. Лекарственное средство выпускается с антибактериальным локально-анестезирующим эффектом. Спрей способствует быстрому заживлению ран, а также значительно замедляет процессы эксудации – выделение из кожных покровов белковой жидкости. За счет такого вещества как бензокаин происходит значительное обезболивающее воздействие лекарства. Терапевтический результат можно проследить за счет высокого уровня дисперстности всех вышеуказанных составляющих спрея. Таким образом, происходить более скорое заживление ран, ссадин, ожогов и устранение болезненности на местах поврежденной кожи. Лекарственное средство необходимо наносить на участки кожных покровов ежедневно, используя спрей до четырех раз в сутки.
Вылечит ожоги и аэрозоль Пантенол. Лекарственный препарат представляет собою накожную пену. Основным действующим компонентом выступает декспантенол. Его эффект усиливается благодаря такому вспомогательному веществу как аллантоин, который является промежуточным продуктом окисления мочевой кислоты и витамина Е.
За счет аллантоина происходит противовоспалительный, вяжущий, локально анестезирующий эффект. Медицинский препарат восполняет недостаток пантенотеновой кислоты и способствует стимуляции регенеративных процессов. Попадая на кожные покровы, Пантенол быстро впитывается в ткани и превращается в активную форму витамина В5, который является главным регулятором обменных метаболических процессов, протекающих в организме. Наружное применение аэрозоля позволяет компенсировать увеличенную потребность поврежденного участка кожи в пантенотеновой кислоте. Спрей часто применяется для ускорения заживления ожогов в легкой степени.
Мазь Левомеколь представляет собою медицинский препарат с такими действующими веществами:
- Диоксометилтетрагидропиримидин — стимулятор регенерации тканей.
- Хлорамфеникол – антибиотик.
Как ухаживать за кожным покровом диабетикам рассказано в видео в этой статье.

Травматолог-ортопед и заведующий ожоговым отделением
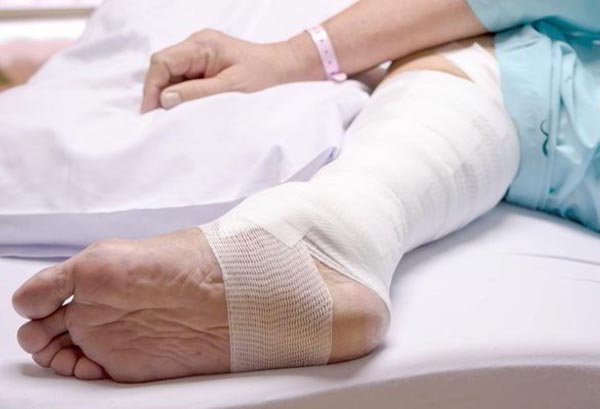
При ожоге у больных сахарным диабетом изменяется обмен веществ, что негативно сказывается на процессе заживления ран. Известно, что при ожогах уровень сахара в крови повышается на фоне повышенной концентрации инсулина в крови. А получение ожоговой травмы, в свою очередь, существенно утяжеляет течение сахарного диабета, так как изменяется метаболизм углеводов, белков, жиров связанный с нарушением продукции и/или утилизации инсулина.
Такие выводы подтверждаются результатами лечения больных в Рязанской областной клинической больнице. В период с 2006 по 2010 годы в ожоговое отделение Рязанской ОКБ были госпитализированы 33 больных с сахарным диабетом и ожогами 3 и 4 степени, средняя площадь поражения составила 4% поверхности тела. Оперативное лечение без рациональной коррекции гипергликемии получили 12 пациентов, как только они поступили в стационар, приживление аутотрансплантантов наблюдалось лишь у 2 из них. Лучше результаты оказались у 16 пациентов, которые получили тщательно подобранную гипогликемическую терапию и сосудистые препараты.
Лечение ожогов при диабете
Данные результаты способствовали выработке следующих выводов: для заживления ожоговых ран у больных сахарным диабетом необходимо проводить комплексное медикаментозное лечение диабета до состояния компенсации. Следует отказаться от «традиционного местного лечения» — мази Вишневского, Левомицетина, так как их применение способствует формированию жировой прослойки, уменьшающей аэрацию (естественный воздухообмен тканей), что тормозит процесс заживления ожога в данном случае. Нужно активно применять мази на основе полиэтиленгликоля.
Также отрицательное влияние на заживление ран у больных диабетом оказывает снижение чувствительности к боли при небольших по площади ожогах. Из-за этого пострадавшие поздно обращаются за квалифицированной помощью, ситуация отягощается тем, что у таких больных быстро развиваются инфекционные осложнения. Гнойная инфекция у больных сахарным диабетом, в свою очередь, часто провоцирует переход латентной формы течения диабета в тяжёлую, трудно поддающуюся корригирующей терапии. Круг замыкается. С появлением ожоговой раны у больных диабетом повышается уровень сахара в крови, что увеличивает глубину ожогового поражения и нередко ведёт к образованию хронического изъязвления.
Однако раннее обращение к специалистам, адекватное лечение основного заболевания и коррекция гипергликемии позволяют оптимизировать процесс заживления ожоговых ран и существенно снизить риск поздних осложнений.
Здравствуйте,Артем Игоревич.Из вашей статьи поняла,что при ожоге уровень сахара в крови повышается.А почему это происходит?
С чем связана малая эффективность лечения СД 2-го типа? Каков алгоритм достижения компенсации при СД 2-го типа? Cахарный диабет (СД) 2-го типа — одно из самых распространенных в развитых странах заболеваний.
С чем связана малая эффективность лечения СД 2-го типа?
Каков алгоритм достижения компенсации при СД 2-го типа?
Cахарный диабет (СД) 2-го типа — одно из самых распространенных в развитых странах заболеваний. Число больных СД 2-го типа в 2000 году составило около 147 млн человек, а к 2010 году предположительно возрастет до 215 млн. На основании эпидемиологических исследований, проводимых в мире, можно утверждать, что представленные цифры, касающиеся распространенности СД 2-го типа, занижены: минимум треть больных СД не подозревают о наличии у них заболевания и не получают адекватной терапии. Диагноз данному контингенту больных в лучшем случае ставят чисто случайно, а в худшем — лишь при развитии той или иной макроваскулярной катастрофы, которая у многих больных заканчивается фатально. Этот факт представляет собой серьезную медико-социальную проблему и требует обязательного проведения скрининга населения в целях выявления нарушений углеводного обмена, особенно в группе риска (артериальная гипертензия, избыточная масса тела, высокий индекс отношения окружности талии к бедрам). Однако даже при диагностированном заболевании риск инвалидизации и преждевременной смерти, к сожалению, остается высоким. Данное обстоятельство связано с высокой распространенностью декомпенсации углеводного обмена среди больных СД 2-го типа. Около 75% больных сахарным диабетом 2-го типа хронически пребывают в состоянии декомпенсации, что ускоряет темпы развития, а также прогрессирования макро- и микрососудистых осложнений, приводящих к снижению качества жизни, преждевременной инвалидизации и смерти пациентов.
Анализ причин подобного явления показал, что при подборе терапии далеко не всегда учитываются все известные звенья патогенеза СД 2-го типа. В связи с этим подавляющее большинство пациентов получают лишь монотерапию тем или другим пероральным сахароснижающим препаратом (ПССП), производными сульфонилмочевины (ПСМ). Кроме того, довольно часто отсутствие строгого контроля и самоконтроля за состоянием углеводного обмена в сочетании с повышенным порогом чувства жажды в пожилом возрасте позволяет длительное время поддерживать иллюзию относительного благополучия, что препятствует принятию решительных мер, направленных на оптимизацию лечения. С другой стороны, даже при регулярном контроле гликемии пациенты, а нередко и врачи игнорируют обнаруженные неудовлетворительные показатели состояния углеводного обмена и изменяют тактику лечения лишь в тех случаях, когда гликемия превышает рекомендуемые значения на 50% и более. Наконец, при отсутствии эффекта от проводимой терапии, несмотря на использование максимальных суточных доз ПССП, инсулинотерапия либо не назначается вовсе, либо проводится значительно позже, чем это реально необходимо. Вместо того чтобы добавить к проводимой терапии инсулин, врачи пытаются достичь компенсации состояния углеводного обмена путем дальнейшего (безрезультатного) увеличения суточной дозы ПССП либо комбинирования двух различных ПСМ.
В патогенезе атеросклероза при сахарном диабете 2-го типа важную роль играют общеизвестные факторы риска, такие, как артериальная гипертензия, дислипидемия, центральное ожирение, инсулинорезистентность, гиперинсулинемия, нарушение фибринолиза, курение и гипергликемия. Многоцентровые исследования доказали прямую корреляцию между декомпенсацией СД, то есть гипергликемией, и прогрессированием атеросклероза. Следовательно, нормализация углеводного обмена является важным звеном борьбы с макроваскулярными осложнениями.
Сахарный диабет 2-го типа — гетерогенное заболевание, в связи с чем достижение компенсации углеводного обмена возможно лишь при максимально рациональном воздействии на все известные звенья его патогенеза.
В настоящее время при терапии больных СД 2-го типа используют диету, физические нагрузки, назначают производные сульфонилмочевины, постпрандиальные регуляторы глюкозы, метформин, тиазолидиндионы, ингибиторы α-глюкозидаз и инсулинотерапию.
Субкалорийная диета и физические нагрузки — залог успешной терапии сахарного диабета вообще и СД 2-го типа в частности. Однако подавляющему большинству пациентов для достижения компенсации заболевания требуется назначение ПССП, а при их неэффективности — инсулинотерапии. Минимальным набором сахароснижающих средств, достаточным для воздействия на все известные звенья патогенеза СД 2-го типа, являются ПСМ, бигуаниды и/или инсулин (при неэффективности последних).
Производные сульфонилмочевины
ПСМ связываются со специфическими белками на плазматической мембране β-клеток, что приводит к быстрому закрытию АТФ-К + -каналов, пассивному выходу ионов калия из β-клеток, деполяризации мембраны, открытию потенциалзависимых Са 2+ -каналов и значительному увеличению кальциевого тока внутрь β-клетки. Быстрое увеличение цитозольной концентрации Са 2+ активирует Са 2+ -зависимые эффекторные системы, контролирующие внутриклеточную транслокацию секреторных гранул, дегрануляцию инсулина и его экзоцитоз.
Вопрос о наличии у ПСМ экстрапанкреатических эффектов остается открытым. В настоящее время большинство исследователей все же склонны связывать сахароснижающий эффект ПСМ преимущественно со стимуляцией секреции эндогенного инсулина.
Независимо от того, обладают ПСМ экстрапанкреатическим действием или нет, они, без сомнения, стимулируют эндогенную секрецию инсулина и уже таким образом снижают гипергликемию, которая сама по себе вследствие глюкозотоксичности углубляет имеющиеся нарушения секреции инсулина.
В настоящее время при лечении СД 2-го типа в основном используются ПСМ II генерации. Особенности химической структуры препаратов II генерации обусловливают их большее сродство с рецептором сульфонилмочевины на мембране β-клеток. В связи с этим они оказывают более выраженный сахароснижающий эффект и употребляются в значительно меньших дозах.
ПСМ были и на протяжении почти 40 лет остаются самой распространенной лекарственной формой при терапии СД 2-го типа. Несмотря на гиперинсулинемию (ГИ), являющуюся результатом инсулинорезистентности (ИР), у больных СД 2-го типа всегда наблюдается более или менее выраженный дефицит (относительный) инсулина, а также нарушение его секреции. В связи с этим положительный эффект применения ПСМ обусловлен их способностью стимулировать секрецию собственного эндогенного инсулина и тем самым нивелировать его дефицит.
Среди препаратов ПСМ II генерации в настоящее время широко используются глибенкламид, глипизид, гликлазид, гликвидон и глимепирид. По сравнению с ПСМ I генерации аффинность к рецепторам β-клеток у них на 2-5 порядков выше, что означает возможность достижения терапевтического эффекта при назначении минимальных доз, возникновение побочных реакций на фоне которых практически исключено.
ПСМ II генерации обладают различной способностью стимулировать секрецию инсулина, что следует обязательно учитывать в каждом конкретном случае при назначении препарата. Очевидно, что в зависимости от длительности заболевания и соответственно глубины нарушения функций β-клеток предпочтение следует отдавать тем препаратам, которые стимулируют β-клетки в большей степени (традиционный глибенкламид, глипизид). И наоборот, в дебюте заболевания начинать терапию следует с препаратов, в меньшей степени стимулирующих секрецию инсулина и соответственно обладающих минимальным риском развития гипогликемических состояний. Это связано с тем, что в начале заболевания секреция инсулина нарушена в наименьшей степени, а рецепторы β-клеток лучше отвечают на стимуляцию, что повышает риск гипогликемий. Целесообразно отдавать предпочтение таким препаратам, как глимепирид, микронизированный глибенкламид, гликлазид, ГИТС форма глипизида.
Выше было указано, что механизм действия всех ПСМ идентичен, а вызываемый ими секреторный ответ различен. Все перечисленные ПСМ связываются с белковой субстанцией в составе АТФ-зависимых К-каналов на поверхности β-клеток с молекулярной массой 140 кД. Исключение в настоящее время составляет лишь глимепирид, ассоциирующийся с субстанцией, молекулярная масса которой 65 кД (этим, вероятно, и объясняются особенности механизма его действия).
Глибенкламид (манинил 5, манинил 3,5, манинил 1,75) обладает максимальным сродством с АТФ-зависимыми К-каналами β-клеток и поэтому оказывает самый мощный сахароснижающий эффект, нередко являющийся причиной гипогликемии (обычно в случае нарушения режима питания или при физических нагрузках). Сахароснижающий эффект при приеме традиционного глибенкламида 5 наступает относительно поздно, возможно, вследствие медленной абсорбции препарата и низкой биодоступности (24-69%). В течение последних 10 лет с успехом применяются так называемые микронизированные формы глибенкламида, характеризующиеся значительно большей биодоступностью, отличающейся от обычного глибенкламида фармакокинетикой и фармакодинамикой, большей эффективностью при употреблении в меньшей разовой и суточной дозе. Микронизированная форма глибенкламида обеспечивает полное высвобождение действующего вещества в течение 5 мин после растворения и быстрое всасывание. Максимальная концентрация микронизированного глибенкламда обеспечивается через 1,7 ч (1,75 мг) и 2,5 ч (3,5 мг). Риск гипогликемических эпизодов в периоды между приемами пищи снижается.
Глипизид (глибенез, глибенез ретард, минидиаб) — препарат, прекрасно зарекомендовавший себя в терапии больных СД 2-го типа как в начале заболевания, так и при длительном его течении благодаря активному действию в сочетании с низким риском развития гипогликемии. Последнее крайне важное обстоятельство связано с тем, что в процессе метаболизма глипизида образуются четыре неактивных метаболита, не обладающие гипогликемическим эффектом и быстро выводящиеся из организма. Абсолютная биодоступность глипизида составляет 100% на 2-3-й час после приема.
В настоящее время глипизид представлен двумя основными формами — традиционной (глибенез, минидиаб), хорошо известной, и новой ГИТС (гастроинтестинальной терапевтической системы) (глибенез ретард), обеспечивающей медленное высвобождение препарата в течение суток. Отличие его от традиционной формы глипизида заключается в наличии осмотически активного ядра препарата, который окружен полупроницаемой для воды мембраной. Мембрана, окружающая таблетку, проницаема для воды, но не для препарата или осмотического акцептора. Вода из кишечного тракта поступает в таблетку, увеличивая давление в осмотическом слое, которое «выдавливает» активную часть препарата из центральной зоны. Это обеспечивает возможность выхода препарата через мельчайшие отверстия в наружной мембране таблетки. Поступление препарата из таблетки в ЖКТ осуществляется постоянно и постепенно. При приеме однократной суточной дозы пролонгированного глипизида эффективная концентрация в плазме поддерживается в течение 24 ч, что позволяет сократить количество суточных приемов препарата до одного раза в сутки. ГИТС высокоэффективна в плане сахароснижающего действия и безопасна в отношении гипогликемических реакций. Это особенно ценно, когда речь идет о пациентах старше 65 лет, риск развития гипогликемий у которых, как правило, выше при физических нагрузках и пропуске приема пищи.
Гликлазид (диабетон, диабетон МВ, глидиаб, реклид) — препарат сульфонилмочевины, обладающий мягким сахароснижающим эффектом, в связи с чем он безопасен для применения на начальных стадиях заболевания, а также у лиц пожилого возраста. Недавно выпущена новая форма гликлазида — диабетон МВ (модифицированного высвобождения). Гранулы, содержащие активное вещество гликлазида, находятся в гидрофильном матриксе, который обеспечивает его модифицированное высвобождение в течение всех суток при однократном приеме.
Независимо от особенностей фармакокинетики и фармакодинамики ПСМ все препараты данной группы стимулируют секрецию инсулина в ответ на прием пищи. Следовательно, их максимальный терапевтический эффект проявляется в виде снижения постпрандиальной гипергликемии. Иными словами, они уменьшают относительный дефицит инсулина, то есть воздействуют на важное, но единственное звено патогенеза СД 2-го типа. На повышенную продукцию глюкозы печенью (ППГ) и на инсулинорезистентность ПСМ клинически значимого терапевтического эффекта не оказывают, с чем и связана необходимость комбинации их с бигуанидами.
Бигуаниды. Единственным производным гуанидина, который применяется в настоящее время для лечения СД 2-го типа, является метформин. От применения фенформина и буформина в 80-е годы полностью отказались по причине развития спонтанного лактацидоза.
Механизм сахароснижающего действия метформина связан прежде всего с подавлением глюконеогенеза в печени, а следовательно, со снижением ППГ печенью и инсулинорезистентности. Применение метформина способствует значительному снижению гликемии натощак в связи с повышением под его воздействием чувствительности печеночных клеток к инсулину, угнетением в печени процессов глюконеогенеза и гликогенолиза, а также увеличением синтеза гликогена. В результате проведенных исследований доказано, что метформин уменьшает продукцию глюкозы печенью (ПГП) в среднем на 30%, что приводит к снижению уровня глюкозы крови натощак. Так, при уменьшении ПГП на 17,6% показатели гликемии натощак снижаются примерно на 40%. Основным механизмом, за счет которого происходит снижение ПГП, является подавление печеночного глюконеогенеза. Метформин снижает продукцию глюкозы из аланина, пирувата, лактата, глютамина и глицерола. Это происходит, прежде всего, вследствие торможения поступления перечисленных субстратов глюконеогенеза в гепатоциты и ингибирования его ключевых ферментов — пируваткарбоксилазы, фруктозо-1,6-бифосфатазы и глюкозо-6-фосфатазы.
Поскольку метформин выводится из организма через почки, то любая степень нарушения их функций при приеме метформина увеличивает риск развития лактацидоза. Следовательно, повышение концентрации креатинина в крови свыше 1,5 мг/дл служит противопоказанием для применения метформина. Кроме нарушения азотвыделительной функции почек, противопоказанием к назначению метформина служит гипоксия (застойная сердечная недостаточность и тяжелые хронические обструктивные заболевания легких). Эти состояния по причине имеющейся стойкой гипоксии предрасполагают к развитию ацидоза, в том числе лактацидоза, даже на фоне нормальных цифр сывороточного креатинина. Метформин может сочетаться с любым из сахароснижающих препаратов, в том числе с инсулином.
Назначать метформин целесообразно перед сном, начиная с 500 мг. В случае недостаточного снижения гликемии натощак следует постепенно увеличивать дозу препарата до 850-1000 мг. При отсутствии желаемого эффекта или при наличии у больного противопоказаний к применению метформина рассматривается вопрос о назначении перед сном (в 22 часа) пролонгированного (ПИ) инсулина в дозе 0,1-0,2 ед/кг.
У больных с преобладающей инсулинорезистентностью и ожирением метформин рассматривается как препарат первого выбора и для нормализации гликемии в дневное время. Помимо перечисленных выше эффектов, метформин задерживает интестинальную абсорбцию глюкозы. При использовании терапевтических доз метформина скорее имеет место именно задержка всасывания углеводов, так как общий объем введенной меченой глюкозы при этом не уменьшается. Безусловно, данный эффект метформина играет важную роль в достижении компенсации углеводного обмена, позволяя «сглаживать» пики постпрандиальной гипергликемии. Исследования показали, что метформин значительно повышает утилизацию глюкозы в кишечнике, усиливая анаэробный гликолиз, как в состоянии насыщения, так и натощак. Скорее всего, это обусловлено повышением утилизации глюкозы в кишечнике, которая превышает активность данного процесса в мышцах в состоянии покоя. Наибольшую активность метформин проявляет в слизистой оболочке тонкой кишки. Таким образом, действие метформина в кишечнике способствует предотвращению постпрандиального подъема гликемии. Клинические наблюдения показывают, что на фоне терапии метформином сахар крови после приема пищи снижается в среднем на 20-45%.
Обычно дневная доза метформина составляет 500-1700 мг, а суточная — до 3000 мг. Максимальное насыщение препаратом обычно достигается при дозе, равной 3 г. В связи с этим назначение более высоких доз считается нецелесообразным, так как это не способствует дальнейшему усилению антигипергликемического эффекта. Невозможность достичь желаемого уровня гликемии через два часа после приема пищи на фоне лечения метформином свидетельствует о значительном нарушении секреции инсулина β-клетками, его относительном дефиците и необходимости добавления ПСМ в целях стимуляции эндогенной секреции гормона.
В последнее время появился комбинированный препарат глибомет, содержащий метформин (400 мг) и глибенкламид (2,5 мг). Это средство одновременно стимулирует секрецию инсулина, подавляет продукцию глюкозы печенью и снижает инсулинорезистентность.
На начальных этапах заболевания при выборе типа ПСМ предпочтение следует отдавать тем препаратам, с которыми связан наименьший риск развития гипогликемических состояний (глимепириду, пролонгированному глипизиду, микронизированным формам глибенкламида, гликлазиду, гликвидону). При отсутствии компенсации углеводного обмена через 2 ч после еды необходимо назначить максимальную суточную дозу получаемого ПСМ, а при сохранении гипергликемии — заменить его глимепиридом, глипизидом или глибенкламидом, обладающими наибольшим аффинитетом к рецепторам АТФ-зависимых калиевых каналов β-клеток.
При сохранении гипергликемии в дневное время после указанных действий перед завтраком назначается пролонгированный (ПИ) или комбинированный (КИ) инсулин в дозе 0,1 ед/кг с постепенным увеличением последней до достижения желаемых значений гликемии. При отсутствии явных признаков дефицита инсулина (прогрессирующее снижение массы тела, снижение базального и стимулированного С-пептида, кетоацидоз) целесообразно назначать комбинированную терапию ПСМ и инсулином, преимущества которой очевидны. Так, ПСМ обеспечивают секрецию эндогенного инсулина непосредственно в воротную вену, синтез гликогена и снижение глюконеогенеза в печени, а также уменьшение постпрандиальной гипергликемии. ПИ (или КИ), введенный перед завтраком и действующий в дневные часы, уменьшает относительный дефицит и обеспечивает необходимый базальный уровень гормона, что проявляется нормализацией гликемии в периоды между приемами пищи. Назначение ПИ (или КИ) перед сном подавляет ночную продукцию глюкозы и СЖК печенью и нормализует гликемию натощак. Суточная потребность в экзогенном инсулине при комбинированной терапии (инсулин + СМ/метформин) снижается на 25-50% по сравнению с моноинсулинотерапией.
При наличии объективных признаков дефицита инсулина или абсолютных показаний к его назначению к ПИ добавляется инсулин короткого действия перед основными приемами пищи, а все ПССП отменяют.
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-"мозолью" в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
На сервисе СпросиВрача доступна консультация эндокринолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, какой гликированный гемоглобин? Показатели сахара натощак и через 2 ч после еды ? Какие инсулины ? В каких дозах?
Дмитрий, спасибо ,что откликнулись. Завтра я отвечу на все ваши вопросы. Мама находится не рядом. Категорически отказывается ехать к врачу.Завтра я все разузнаю и напишу


Здравствуйте! От мазей может быть хуже. Сфотографируйте, если можете, рану.
Уточните у мамы лечение. Какое лекарство, в какой дозировке делает, сколько раз в день. Уровень глюкозы натощак и после еды через 2 часа.


Здравствуйте!
Какой уровень гликированного гемоглобина? какой уровень глюкозы на самоконтроле? Глубина раны?
Сделайте узи сосудов нижних конечностей, рентгенографию пальца на котором есть рана
Чем лечите рану? если есть возможность сделайте фото.

Здравствуйте, для того,чтобы понимать почему не заживает рана нужно знать ее показатели сахара крови натощак, и через 2 часа после еды. Давно сдавала гликозилированный гемоглобин, и какой показатель?
Какие мази и как применяла.
По хорошему, когда есть рана на стопе у пациентов с сахарным диабетом она сначала обрабатывается мирамистином или Хлоргексидином для очищения раны, затем накладывается мазь хорошем бактерицидным эффектом обладает бетадин мазь 2 -3 раза в день проводить такую процедуру.
Никакие дубящие средства (зеленка, йод и т.д.) в данном случае не используются, т.к. это закрывает рану и не дает ей очищаться .
Можно к этому добавить препараты Тиоктацид БВ, или Берлитион, или Тиогамма 600 мг по 1 таб 1 раз в день утром в течение 3 х месяцев.
Читайте также:

