Всасываются ли через кожу в кровь
Обновлено: 03.05.2024
Прежде всего, отметим, что фармацевт самостоятельно подбирает средство только для наружного применения, а выбор антисептика для слизистых оболочек носоглотки, желудочно-кишечного тракта, дыхательных и мочевыводящих путей, а также для половых органов остается за врачом. Также напомним, что многие антисептики нельзя наносить на травмированную кожу. Вот два основных момента, которые необходимо учитывать при продаже и беседе с клиентом. Механизм действия антисептиков может быть различным, в зависимости от основного действующего компонента.
Классификация антисептиков
Галоиды (галогены и галогенсодержащие соединения) Соединения хлора или йода (антиформин, йодоформ, йодинол, раствор Люголя, хлорамин Б, хлоргексидин). Бактерицидное действие основано на том, что при соприкосновении с органическими субстратами эти средства выделяют активные галогены — хлор и йод, которые разрушают белки микроорганизмов. Из-за высокой бактерицидной активности широко применяются как в лечебных учреждениях, так и в домашних условиях. Окислители (перекись водорода, перманганат калия, гидроперит). Соприкасаясь с тканями, высвобождают активный кислород, который создает неблагоприятные условия для развития анаэробных и гнилостных микробов. Используются ограниченно в связи с умеренной бактерицидной активностью и коротким сроком хранения. Кислоты (салициловая, борная). Сдвиг рН в кислую сторону приводит к денатурации белка протоплазмы бактериальной клетки. Салициловая кислота обладает слабым антисептическим действием, а борная имеет большое количество побочных эффектов, связанных с токсичностью. В настоящее время в качестве антисептиков антисептиков для обработки кожи практически не используются.. Щелочи (нашатырный спирт, натрия тетраборат). В настоящее время препараты как антисептики практически не используются из‑за невысокой антисептической активности. Альдегиды (формалин, лизоформ). Проникая внутрь микробной клетки, вступают в связь с аминогруппами белков, что ведет к гибели клеток. Этим же эффектом объясняется сильное раздражающее действие на слизистые и кожу человека. В настоящее время используются больше для дезинфекции поверхностей в медучреждениях. Спирты (этиловый). Обезвоживают ткани и необратимо коагулируют белки микроорганизмов. Используются достаточно широко, обладают выраженным антисептическим эффектом. В 2006 году ВОЗ объявила, что антисептики на основе спиртов являются золотым стандартом для обработки кожи рук. Катионные антисептики (бензилдиметил-миристоиламино-пропиламмоний). Активное вещество воздействует на мембраны микроорганизмов, приводя к их гибели. Обладает очень широким спектром противомикробного действия, стимулирует иммунитет, ускоряет процесс заживления ран. Широко применяется в хирургии, акушерстве, гинекологии, травматологии, противоожоговой терапии, оториноларингологии и других областях медицины. Соли тяжелых металлов (препараты ртути, серебра, меди, цинка, свинца). Противомикробное действие связано с блокированием сульфгидрильных групп ферментов микроорганизмов. Применяются ограниченно в связи с токсичностью. Красители (метиленовый синий, бриллиантовый зеленый, фукорцин). Обладают активностью в отношении грамположительных бактерий и кокков. Метиленовый синий обладает очень слабым антисептическим действием и практически не используется. Растительные антибактериальные препараты (урзалин, настойка календулы, иманин и другие). Слабые антисептические свойства. Используются редко.
Все эти вещества имеют разные степень активности, противомикробный спектр и токсичность. Чтобы понять, как правильно выбрать антисептик, необходимо руководствоваться всеми этими характеристиками в соответствии с поставленной целью: первичная обработка раны, обработка нагноившихся ран либо обработка поврежденных слизистых или неповрежденной кожи/слизистых. Выбирая, каким антисептиком обработать ту или иную рану, обязательно нужно ориентироваться и на инструкцию, чтобы избежать побочных эффектов, а также определить необходимую в конкретном случае дозировку. Рассмотрим более подробно наиболее популярные антисептики.
Спирт этиловый
При концентрации от 40 до 70 % проявляет свои дезинфицирующие свойства, выше 70 % — дубильные. В продаже доступен в виде спиртосодержащих салфеток и спиртовых растворов. На слизистые оболочки не наносится, так как вызывает химический ожог. Спиртом этиловым обрабатываются только края предварительно промытой раны. Не рекомендован к применению у детей, так как даже при наружном нанесении может всасываться в системный кровоток и угнетать дыхательный центр.
Перекись водорода
Для обработки ран используется только 3 %-ный раствор (более высокая концентрация может вызвать химический ожог). Используется также в качестве кровеостанавливающего средства. Перекись водорода — это отличное средство для первичной обработки раны (промывания), так как обладает большой очистительной способностью — с образующейся пеной механически удаляются частицы грязи и поврежденные клетки. Можно обрабатывать раны как на поверхности кожи, так и на слизистых оболочках. Перекись водорода, как правило, не применяют при заживающих ранах, так как это удлиняет период полного заживления. Также она не применяется при глубоких ранах и не вводится в полости тела. При хранении на свету теряет свои активные свойства. Открытая упаковка хранится около месяца, закрытая — 2 года.
Йод/повидон-йод
Используется в спиртовом растворе (так называемая «настойка йода») или в растворе Люголя. Йодом обрабатывают только края раны, чтобы не вызвать ожог мягких тканей. Большим преимуществом йода является его широкий спектр антимикробной активности: он убивает все основные патогены и, при длительном воздействии, даже споры — наиболее устойчивые формы микроорганизмов. Противопоказано применение больших количеств йода при повышенной чувствительности к нему, гиперфункции щитовидной железы, образованиях щитовидной железы, дерматитах, заболеваниях почек. Не желательно нанесение на слизистые, особенно у детей.
Хлоргексидина биглюконат
Относится к группе галоидов. Обычно используется в концентрации 0,5–4,0 %. В более низких концентрациях бактерицидная активность хлоргексидина снижается, поэтому как антисептик в таком случае используется только в спиртовом растворе. Хлоргексидин обладает бактериостатическим, фунгицидным, противовирусным свойствами. Однако 1‑процентный хлоргексидин в отношении грибов и микобактерий туберкулеза имеет более слабое действие по сравнению с повидон-йодом. Препарат можно использовать для первичной обработки травмированных участков кожи, а также для ускорения заживления гнойных ран и для обработки поврежденных слизистых. В большинстве случаев хорошо переносится. Возрастных ограничений по применению нет — хороший вариант антисептика для детей. Не рекомендуется применять вместе с препаратами йода (часто раздражение кожи).
Бензилдиметил-миристоиламино-пропиламмоний
Применяется в виде раствора для промывания ран или мази для нанесения на гнойные раны. Проявляет активность в отношении вирусов, бактерий, грибов, простейших, но при этом практически не действует на мембраны клеток человека, в отличие от хлоргексидина. Обладает антисептическим, иммуностимулирующим и ранозаживляющим действием. Иммуностимулирующее действие связано со способностью препарата увеличивать активность фагоцитов и макрофагов. Положительное влияние на заживление ран объясняется тем, что активное вещество абсорбирует гной и жидкость, выделяющиеся при воспалении ран. При этом средство не раздражает здоровые ткани и не мешает росту новых тканей. Основное показание к применению — профилактика нагноения и лечение гнойных ран. Возможно нанесение на слизистые оболочки. Возможно применение для обработки ран детям старше 3 лет.
Калия перманганат (марганцовка)
В настоящее время применяется в основном в условиях стационара. В аптеке антисептик продается в виде порошка для приготовления раствора. Марганцовку используют для промывания ран кожи и слизистых. Подходит для первичной обработки и для обработки нагноившихся ран (обладает очистительными свойствами за счет активного кислорода), особенно когда есть опасность попадания в рану анаэробных микроорганизмов. Перед промыванием раны нужно каждый раз готовить свежий раствор.
Раствор бриллиантового зеленого
Любимая всеми «зеленка». Выпускается в виде спиртовых растворов и карандашей. Обладает умеренным антисептическим действием, эффективна против грамположительных бактерий. Раствором обрабатывают только края ран, не заходя на поврежденные ткани. Имеет подсушивающее действие. Применяется до того периода, как в ране начинает появляться свежая грануляционная ткань, поскольку длительное применение препятствует адекватному затягиванию краев раны. Возможно применение в качестве детского антисептика.
Фукорцин
Красящий антисептик. Комбинация фуксина, борной кислоты, фенола, ацетона, резорцина и этанола. Показания к применению фукорцина — грибковые и гнойничковые заболевания кожи, ссадины, трещины и т. п. Наносится на края ран. Имеет меньшее подсушивающее действие, чем зеленка и йод. В лечении ран применяется гораздо реже. Нежелательно применение у детей из‑за входящих в состав борной кислоты и фенола, обладающих большим количеством побочных эффектов. При нанесении на кожу борная кислота легко проникает в кровь (особенно у детей) и поступает во внутренние органы и ткани, накапливаясь там. Поэтому при длительном применении может вызвать интоксикацию. Это свойство заставило резко ограничить применение борной кислоты, особенно в детском возрасте. Фенол также обладает способностью легко проникать через кожу и приводить к интоксикации внутренних органов.
Октенидин (октенидина дигидрохлорид)
Катионное поверхностно-активное вещество, обладающее антимикробной активностью в отношении грамположительных и грамотрицательных бактерий, вирусов, а также в отношении дрожжеподобных грибов и дерматофитов (грибов, питающихся кератином и вызывающих дерматомикозы). Похож по своему действию на четвертичные аммониевые соединения (ЧАС). Поврежденная поверхность обрабатывается полностью. Может применяться на слизистых. Антисептик не имеет возрастных ограничений, применяется для детей. В настоящее время является препаратом выбора в Европе в качестве антисептика в связи со своим широким спектром действия и максимальной скоростью достижения эффекта.
Таблица 1.
Сравнительная характеристика основных антисептических средств
| Антисептик | Для обработки кожи | Для обработки ран | Для слизистых оболочек | Применимость для детей |
| Спирт этиловый | + | _ | _ | - |
| Перекись водорода | + | + | + | + |
| Йод | + | _ | - / + | - / + |
| Хлоргексидин | + | + | + | + |
| Калия перманганат | + | _ | _ | + |
| Бриллиантовый зеленый | + | _ | _ | + |
| Фукорцин | + | _ | _ | _ |
| Бензилдиметил-миристоиламино-пропиламмоний | + | + | + | + |
| Октенидин | + | + | + | + |
В каждой аптечке
Итак, какие же средства может рекомендовать работник аптеки покупателю для домашней аптечки? Прежде всего, это бензилдиметил-миристоиламино-пропиламмоний и октенидин, как наиболее универсальные и безопасные средства. Именно эти препараты являются препаратами выбора и должны быть рекомендованы в первую очередь. Также достаточно универсален и хлоргексидин, который используют на неповрежденных тканях и для обработки ран, в том числе и слизистых. Что же касается растворов бриллиантового зеленого и йода — необходимо информировать покупателя о том, что эти антисептики подходят только для обработки краев раны и не должны применяться на слизистых оболочках. Таким образом, среди всего списка антисептиков, представленных на фармацевтическом рынке достаточно небольшое количество препаратов имеет универсальные возможности применения.

Способны ли косметические ингредиенты проникнуть сквозь эпидермис — и если да, как именно они это делают? Разбираемся.
— Когда я только стала бьюти-редактором, мое представление о том, как устроена кожа и как работает косметика, было довольно своеобразным. Думала, что косметика или сразу проникает в кровь через кожу — тогда это как минимум лекарство, или она остается лежать мертвым пластом и ничего не делает.
Похоже, такая история происходит не только со мной. Бьюти-сообщество как будто разделилось на два лагеря. Первые считают, что современные кремы не способны проникнуть сквозь эпидермис, а все заявления об обратном — происки маркетологов, а вторые — что новым технологиям все под силу!
Попробуем разобраться, может ли все-таки крем проникнуть в кожу и насколько глубоко? Кому верить, куда бежать? И главное, какой крем в итоге брать?)))
Официально

Закон в Европе и в России говорит, что вся косметика, если она не лекарство, имеет право работать только на уровне верхних слоев эпидермиса (в роговом слое), не меняя характеристики и функционирование кожи и ее элементов.
«Парфюмерно-косметическая продукция (ПКП) — вещество или смеси веществ, предназначенные для нанесения непосредственно на внешний покров человека (кожу, волосяной покров, ногти, губы и наружные половые органы) или на зубы и слизистую оболочку полости рта с единственной или главной целью их очищения, изменения их внешнего вида, придания приятного запаха, и/или коррекции запаха тела, и/или защиты, и/или сохранения в хорошем состоянии, и/или ухода за ними». (Технический регламент ТС 009/2011)
Можно было бы подумать, что с профессиональной косметикой все понятнее, и там точно все проникнет куда надо. Но это не совсем так. В техническом регламенте о парфюмерно-косметической продукции формулировка, а что же это именно такое, довольно расплывчатая.
«Косметика профессиональная — парфюмерно-косметическая продукция, предназначенная для использования юридическими лицами и индивидуальными предпринимателями при оказании парикмахерских и/или косметических услуг» — то есть профессиональной в понимании закона становится любая косметика, если ее использует в работе специалист. (Технический регламент ТС 009/2011).
Хотя это мы уже придираемся. Все-таки большое число средств могут работать в глубоких слоях эпидермиса, а некоторые даже и в дерме. Просто производители и дистрибьюторы (если они законопослушные и не хотят нарваться на штрафы) не говорят об этом.
Немного теории

Если вы сколько-нибудь интересуетесь бьюти, то информация о том, что одна из основных функций кожи — барьерная — вас так или иначе настигла.
Но это все равно не значит, что кожа непроницаемая. Например, без всякой дополнительной помощи со стороны технологов сквозь роговой слой довольно легко проникают вещества с молекулярным весом менее 500 дальтон. И вы многие такие вещества знаете и используете — это ретиноевая кислота и другие формы витамина А, витамин E, С, ресвератрол, гликолевая и салициловая кислота, AHA-кислоты, гиалуронат натрия (низкомолекулярная гиалуроновая кислота), кофеин, ниацинамид, а также достаточно большое количество пептидов (в основном небольшие).
Если же кожа не в лучшем состоянии, например, слишком сухая или жирная, то и барьерная функция ее ухудшается.
При сухой коже в липидном слое образуются прорехи – соответственно, внутрь могут проникать вещества и с большим молекулярным весом, чем 500 Да (но ненамного).
Жирной коже свойственны расширенные поры и активные сальные железы, что распахивает двери множеству ингредиентов, так как жирорастворимые вещества всегда проникают лучше (а косметические химики этим пользуются, приделывая к более «крупным» молекулам жирорастворимые части, чтобы улучшить их проникновение).
- Вещества с молекулярной массой менее 500 Да довольно легко проникают в кожу без посторонней помощи
- При нарушенной барьерной функции кожи ее проницаемость улучшается
Но куда именно ингредиенты попадают?

Большинство ингредиентов могут проникнуть с поверхности рогового слоя в глубину эпидермиса. Небольшие пептиды, АНА-кислоты, витамины, например. Другие проскакивают вплоть до дермы и гиподермы разными путями — это зависит от размера молекулы, от того, насколько нарушен липидный слой, жирорастворим или водорастворим тот или иной ингредиент.
Например, некоторые формы ретинола частично проникают в дерму, а эфирные масла и того глубже.
Но хотя подавляющее большинство косметических ингредиентов проникает лишь в эпидермис (напомним, что в глубоких слоях эпидермиса есть и живые клетки), они способны дать эффект в гораздо более глубоких слоях. Изолированное воздействие на клетки кожи возможно только в лабораторных условиях, в жизни же мы всегда получаем ответ от иммунной и нервной систем, и именно этот ответ обеспечивает изменение характеристик непосредственно дермы и эпидермиса.
Размеры косметических ингредиентов
- Гликолевая кислота 76 Da
- Ниацинамид 137 Da
- Ресвератрол 228 Da
- Ретинол 287 Da
- Кофеин 194 Da
- Токоферол 430 Da
- Витамин С 176-700 Да
- Пептиды 320-950 Da
Как увеличивают проникновение крема на практике?

Путем разрушения защитного слоя кожи
Если со здоровой кожи снять перед процедурой липидную пленку или сделать легкий пилинг, то активные ингредиенты имеют высокие шансы преодолеть роговой слой и пройти чуть глубже.
Благодаря аппаратным методикам
Сейчас довольно много процедур, которые обещают доставить активные ингредиенты и всякие витаминные коктейли в глубокие слои кожи (спойлер — не всем обещаниям можно верить).
Например, ионофорез и ультразвуковой фонофорез – вполне работают. В этих случаях ингредиенты «вбиваются» поглубже с помощью гальванического тока малой силы и низкого напряжения и ультразвука.
Фракционные лазеры могут прожечь микроканалы в коже (микроколодцы) за счет того, что нагревают воду в дерме. Пока они еще не затянулись, они работают как сквозные «ворота» через эпидермис, и этим пользуются косметологи, например, наносят сыворотки с факторами роста, витаминами и пептидами.
Есть еще аппараты, с помощью которых можно наносить вещества под давлением, чаще всего для этого используются водные растворы низкомолекулярных веществ, которые «вдуваются» в кожу для оказания местного эффекта (например, JetPeel или HydraFacial). Но насколько глубоко они доставляют активные вещества — большой вопрос.
Энхансеры пенетрации (нет, это не заклинание из Хогвардса)
Есть очень большая группа веществ, которые усиливают проницаемость кожи. Тийна Орасмяэ-Медер в одной из своих публикаций отмечала, что их насчитывается уже более 300!
Например (внезапно) это вода. Если количество воды в роговом слое увеличить, то и проницаемость его возрастет! Это большой плюс для использования средств с водорастворимыми ингредиентами. Так действуют влажные окклюзивные маски, пропитанные активными веществами и/или наносящиеся на кожу. После снятия маски роговой слой быстро высыхает и проницаемость возвращается к норме, что ценно.
Некоторые другие популярные энхансеры работают более избирательно и при постоянном использовании могут роговой слой повредить:
- спирты (такие как гликоли, полигликоли, глицерин) повышают количество воды в коже и разрушают липидный слой, но могут (и скорее всего будут) раздражать;
- эфирные масла (содержат ингредиенты, которые сами проникают очень глубоко и «тащат» за собой остальные активные компоненты). Чем глубже проникают, тем больше раздражают. Самые «глубококожные» эфирные масла — бергамота, можжевельника и некоторых цитрусовых. Это одна из причин, почему в комплексах с эфирными маслами очень важно жестко отслеживать их качество. Например, терпинеол – активное вещество масла можжевельника, часто использующееся как ингредиент крема, – через несколько минут после нанесения обнаруживается в жировых клетках, то есть уже на уровне гиподермы.
- жирные кислоты — расщепляют жиры рогового слоя и проталкивают вглубь то, что с ними смешали, но могут сушить, так как разрушают липидную пленку при постоянном использовании (а именно она удерживает воду в коже).
- Окклюзия
Окклюзия — это замедление испарения. Вода непрерывно поднимается из глубины кожи к её поверхности и затем испаряется. Поэтому, если замедлить её испарение, накрыв кожу чем-нибудь газонепроницаемым, содержание воды в эпидермисе повысится достаточно быстро. Если плёнка полиэтиленовая, то роговой слой набухнет и защитный барьер разрушится.
Если обычный крем нанести на подготовленную (например, очищенную и отпилингованную) кожу, а сверху использовать окклюзию, некоторые его ингредиенты могут проникнуть в глубокие слои эпидермиса и даже в дерму.
Окклюзия бывает разная, чаще всего мы сталкиваемся с ней, делая обертывания, во время парафинотерапии или закрывая маску пленкой.
Нанотехнологии
В теории этот способ прекрасен и удобен, но как всегда есть нюансы.
Липосомы, наносомы, липидные наночастицы и микрогубки помогают активным ингредиентам крема попасть вглубь кожи, позволяют нестабильным и сложным компонентам не изменить структуру и «ужиться» друг с другом, обеспечивают их постепенное освобождение, а, следовательно, пролонгированное действие препарата.
«Наноматериал — нерастворимый или биоустойчивый и специально произведенный материал с не менее чем одним наружным размером либо внутренней структурой в пределах от 1 до 100 нм” (Технический регламент ТС 009/2011)
На практике все еще нет однозначного ответа на то, как могут повлиять нанокомпоненты на нас в будущем, ведь они могут попадать в кровоток, кроме того, есть ряд технических сложностей, при которых иногда нанокомпоненты объединяются в более крупные конгломераты и тогда, конечно, в кожу ничего не проникнет.
РЕЗЮМЕ

Непроницаемость кожи — косметический миф. Протащить какие-то активные вещества вглубь нее – не такая уж сложная задача, причем стоимость средства ничего не говорит о том, куда оно проникает в реальности – ведь эфирные масла могут быть на порядок дешевле средств в пептидами.
Но насколько реально это необходимо? Большинство косметических средств отлично работают на поверхности кожи, ведь главная задача — решить проблему, а не любой ценой запихнуть гиалуронку поглубже. Неоправданное желание сделать это, напротив, может привести к негативным и непредвиденным последствиям: раздражению, аллергии, воспалениям, нарушению защитных функций или даже к системным реакциям организма. В общем, не зря средства с официальным «глубоким» проникновением сертифицируются как лекарства, и их безопасность и эффективность исследуются намного серьезнее.
Благодарим Тийну Орасмяэ Медер за помощь в подготовке статьи и консультирование!
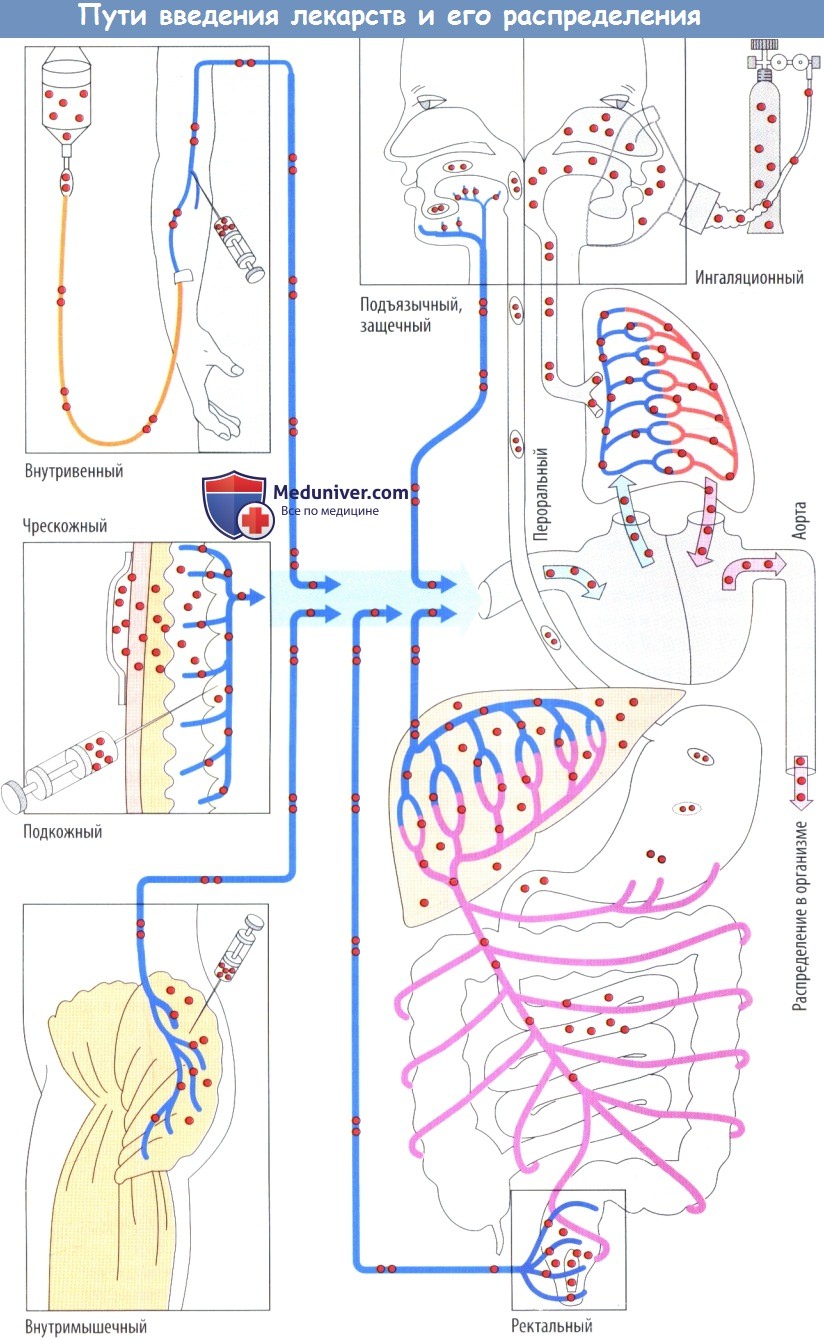
Распределение лекарств в организме в зависимости от пути введения
Как правило, лекарственные средства достигают органа-мишени через кровь. Поэтому в первую очередь они должны попасть в кровь, что обычно происходит через венозную сеть. Существует несколько возможных путей введения.
Лекарственный препарат можно ввести в виде инъекции или инфузии внутривенно, при этом он поступает непосредственно в кровоток. При подкожной или внутримышечной инъекции лекарственный препарат должен диффундировать из места введения в кровь. Поскольку при данных процедурах повреждается верхний слой кожи, необходимо придерживаться строгих правил их проведения.
По этой причине пероральный путь введения (т. е. прием внутрь), включающий последующий захват лекарственного средства из слизистой оболочки ЖКТ в кровь, выбирается гораздо чаще. Недостатком данного пути введения является то, что препарат должен пройти через печень на своем пути в общий кровоток. При всех перечисленных выше способах введения данный факт имеет большое практическое значение для любого лекарственного препарата, который быстро трансформируется или, возможно, инактивируется в печени (эффект первичного прохождения через печень, выделение до попадания в общий кровоток, биодоступность).
Более того, лекарственное средство проходит через легкие перед поступлением в общий кровоток. Легочная ткань может захватывать гидрофобные вещества. Поэтому легкие могут действовать как буфер и таким образом предупреждать быстрое повышение уровня лекарственного вещества в периферической крови после в/в инъекции (это важно, например, для в/в анестетиков). Даже при введении в прямую кишку как минимум часть лекарственного препарата попадает в общий кровоток через воротную вену, поскольку непосредственно в нижнюю полую вену течет кровь лишь из короткого терминального сегмента прямой кишки.
Эффект прохождения через печень удается миновать при всасывании препарата из щечной или подъязычной области, т. к. кровь из полости рта попадает в верхнюю полую вену. Аналогичный процесс происходит при введении в виде ингаляции. Тем не менее при данном пути введения обычно преследуется местный эффект, а системное действие требуется лишь в исключительных случаях. В определенных условиях лекарственный препарат можно также применять накожно с помощью чрескожной системы доставки. В данном случае лекарственное средство высвобождается из резервуара с постоянной скоростью в течение нескольких часов и затем проникает в эпидермис и субэпидермальную соединительную ткань, где попадает в кровь капилляров. Лишь очень небольшое число лекарственных препаратов можно использовать чрескожно.
Возможность данного пути введения определяется как физико-химическими свойствами лекарственного средства, так и терапевтическими требованиями (быстрый эффект в сравнении с продолжительным действием).
Скорость всасывания определяется путем и способом введения. Она самая быстрая при в/в инъекции, менее быстрая при в/м инъекция и самая медленная при подкожной инъекции. При введении лекарственного препарата через слизистую оболочку рта (защечный, подъязычный пути) его уровень в плазме повышается быстрее, чем при традиционном введении внутрь, т. к. он сконцентрирован непосредственно в месте всасывания, а в слюне накапливается очень высокая концентрация при растворении одной дозы.
Это приводит к тому, что захват через эпителий полости рта ускоряется. Более того, при всасывании лекарственного средства через слизистую оболочку полости рта отсутствует эффект первичного прохождения через печень и, следовательно, возможность его выведения до попадания в общий кровоток. Защечный или подъязычный путь не подходят для плохо растворимых в воде или плохо всасывающихся лекарственных средств. Такие препараты следует назначать внутрь, поскольку как объем для растворения жидкости, так и всасывающая поверхность гораздо больше в тонкой кишке, чем в полости рта.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Поступление токсинов через кожу. Поступление токсинов через желудочно-кишечный тракт
Через кожу могут проникать газообразные, жидкие и твердые вещества, преимущественно неэлектролиты. Для электролитов, за исключением тяжелых металлов и их солей, в незначительной степени преодолевающих кожный барьер, проницаемость кожи остается спорной, во всяком случае она невелика. Среди органических соединений, вызывающих интоксикацию при проникновении через кожу, на первом месте стоят ароматические нитро- и аминосоединения, фосфорорганические пестициды, хлорированные углеводороды и элементорганические соединения.
Поступающие трансэпидермальным путем соединения попадают в венозную кровь, где их концентрация заметно превышает таковую в крови артериальной. В случае относительно малого количества всасывающегося таким путем вещества и достаточно хорошего его метаболизма в печени артериальная кровь может и не содержать его. Стирол хорошо проникает через неповрежденную кожу кролика, в значительных количествах обнаруживается в венозной крови, в гораздо меньших количествах — в артериальной крови и появляется там позже.
Основным условием проникания ксенобиотиков через кожу является их липоидорастворимость, сочетающаяся с растворимостью в воде. Растворимые в жирах соединения способны пройти через кожные жировые слои; дальнейшее всасывание веществ с гидрофобными свойствами может оказаться затрудненным из-за плохого их растворения в крови. Из других факторов, способствующих прохождению ксенобиотиками кожного барьера, следует отметить температуру, поверхность соприкосновения и длительность контакта. При экспериментальном изучении проникновения ксенобиотиков через кожу следует иметь в виду, что кожа лабораторных млекопитающих, как правило, более проницаема по сравнению с кожей человека. Кроме того, следует помнить о разнице в соотношении поверхности тела и его массы у мелких и крупных животных.

Поступление через желудочно-кишечный тракт (ЖКТ). Некоторые соединения, особенно липоидорастворимые, могут всасываться в кровь уже из полости рта. Всасывание в желудке зависит от характера его содержимого и степени наполнения. Желудочные секреты могут значительно изменять ксенобиотики, а также увеличивать их растворимость. Секреты кишечника способны в некоторых случаях таким же образом воздействовать на неизмененные и не всосавшиеся ранее соединения. Другая возможность превращений ксенобиотиков в кишечнике связана с деятельностью кишечных бактерий. Иллюстрацией этого может явиться восстановление ароматических нитросоединений до соответствующих аминов.
При всасывании из желудка и кишечника вещества прежде всего попадают в печень, где происходят те или иные превращения многих ксенобиотиков. В основном эти превращения направлены на обезвреживание соединений, но возможен и "летальный синтез", о чем шла речь в разделе о механизмах метаболизма ксенобиотиков настоящей главы.
Кинетику всасывания ксенобиотика из желудочно-кишечного тракта обычно рассматривают в связи с поступлением в организм известной его дозы. Многочисленные примеры этого обычны для фармакологической литературы. Токсикологическим примером может быть всасывание из желудка кролика введенного туда циклогексиламина. Из рисунка видно, что при этом циклогексиламин быстро появляется в крови, достигает в ней значительных концентраций, одновременно с чем отмечается и его накопление в моче, далее идут очищение крови от циклогексиламина и неуклонный рост его концентрации в моче. Процесс изменения концентрации указанного вещества в крови хорошо описывается в рамках одночастевой системы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Нестероидные противовоспалительные средства помогают от боли только в виде таблеток или уколов, а все эти мази неэффективны, баловство одно. Ведь так?
Нет, здесь вы не правы, топические НПВС помогают, а в ряде случаев даже имеют сопоставимую с пероральными формами эффективность. Обезболивающий эффект топических форм НПВС, в особенности диклофенака и кетопрофена, многократно доказан в сравнении с плацебо при острых и хронических костно-мышечных болях. Считается, что при правильном использовании эффективность НПВС в форме мази не уступает «таблеткам», при этом частота развития серьезных побочных эффектов, вроде язв ЖКТ, значительно ниже при использовании местных форм препаратов. Это отражено как в отечественных, так и международных официальных рекомендациях по лечению остеоартрита: первый «медикаментозный» шаг в контроле болевого синдрома — применение противовоспалительных мазей (совместно с приемом парацетамола) [1–5].
Что значит — «при правильном использовании»? Помазал, да и всё.
Топические формы НПВС желательно некоторое время втирать, а не просто нанести. Обезболивающий и противовоспалительный эффект мази будет значительно выше, если не просто «помазать», а некоторое время активно втирать средство в кожу над больным местом. В ходе соответствующих исследований было выяснено, что даже 45‑секундное втирание геля диклофенака диэтиламина в пять раз увеличивало чрескожное поступление препарата по сравнению с простым нанесением на кожу. И нужно помнить, что обезболивающие мази на основе НПВС действуют на очаги боли, расположенные сразу под кожей. Если говорить о суставах — то это колени, локти и мелкие суставы кистей. До тазобедренного сустава местная форма, скорее всего, «не достанет». Втирать следует «по окружности» конечности, например, не только в тыльную, но и в ладонную поверхность межфалангового сустава [6, 7].
Какой из топических НПВС лучше?
Всё индивидуально. Если обезболивающий эффект пероральных и инъекционных форм НПВС еще более-менее удается ранжировать, то объективная сравнительная оценка топических средств сильно затруднена. Причина этого заключается в том, что, наряду с, собственно, действующим веществом, немалую роль играют интенсивность втирания, вспомогательные вещества (например, диметилсульфоксид) и эффект плацебо. Большинство исследований эффективности топических НПВС сосредоточено на диклофенаке и кетопрофене. Повышенное внимание к ним обусловлено тем, что диклофенак — единственное НПВС, чьи топические формы выпуска одобрены американским Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), а кетопрофен, соответственно, разрешен в большинстве других стран мира. Заслуживающих доверия данных по сравнению этих двух препаратов между собой пока не опубликовано. Эффективность других нестероидных противовоспалительных средств для наружного применения (ибупрофена, фенилбутазона, пироксикама, нимесулида и др.) никто под сомнение не ставит, каждому из них в свое время были посвящены по нескольку клинических испытаний, но география их использования значительно скромнее и часто ограничена несколькими развивающимися странами [2, 8].
Вспомогательные вещества в составе местной формы НПВС имеют значение?
Да, они улучшают проницаемость кожи и, возможно, определенным образом усиливают терапевтический эффект. В отдельных исследованиях было продемонстрировано, что, например, местные препараты диклофенака с диметилсульфоксидом (ДМСО) и диклофенака диэтиламин 1,16 % проникают через кожу быстрее, чем «обычные» гели с диклофенаком натрия. Кроме того, ДМСО сам по себе способен оказывать небольшой противовоспалительный эффект. Твердых доказательств увеличения обезболивающего эффекта за счет перечисленных добавок нет, однако их использование как минимум помогает преодолевать индивидуальные особенности кожи [7, 9–11].
Можно ли одновременно принимать таблетки НПВС и использовать топическую форму?
Прямо инструкциями по применению это не запрещено, но не рекомендуется, и, по‑видимому, не имеет смысла. По данным единственного заслуживающего доверия исследования на эту тему, значимого усиления обезболивающего эффекта при комбинации местной и системной форм НПВС не было. При этом такое применение ЛС несколько повысило частоту ректальных кровотечений. В клинических испытаниях пероральный прием диклофенака и ибупрофена в дозах, превышающих рекомендуемые в 2 и 3 раза, также не приводил к усилению обезболивания. Эффект от комбинации таблеток и топической формы НПВС, скорее всего, не будет выражен. При этом вероятность появления нежелательных реакций немного, но повышается. Поэтому такое сочетание не рекомендуется. Обычно если местное средство не помогает, то врач его отменяет и переводит пациента на пероральный прием [12, 13].
Можно ли употреблять топические НПВС при эрозиях или язвах желудка?
Согласно инструкциям, можно «с осторожностью». Концентрация активного вещества в плазме крови после использования топических НПВС составляет менее 10 % от той, что достигается пероральным приемом. Частота развития побочных реакций со стороны ЖКТ при использовании местных форм НПВС не отличается от таковой при втирании плацебо и значительно ниже, чем при использовании системных средств. Тем не менее, эти препараты на всякий случай не рекомендуется наносить на кожу при желудочно-кишечных кровотечениях и обострении язвенной болезни желудка или двенадцатиперстной кишки [5, 14].
Можно ли использовать топические формы НПВС при наличии аллергии на тот же препарат в пероральной и/или парентеральной форме?
Нельзя, причем даже в том случае, если есть аллергия на другое НПВС. Несмотря на низкое поступление активного вещества в системный кровоток при местном использовании, при наличии сенсибилизации к какому‑либо НПВС риск развития серьезных аллергических реакций сохраняется. Это правило действует и в обратном порядке: при развитии контактного дерматита после применения какого‑либо местного НПВС, не рекомендуется использовать его системные формы [15, 16].
Можно наносить мази нестероидные противовоспалительные под повязку?
Не рекомендуется, если нет прямых врачебных указаний. Использование марлевых, а тем более окклюзионных повязок приводит к значительному и непрогнозируемому поступлению активного вещества в подлежащие ткани. Это может несколько усилить терапевтический эффект, но и увеличивает шансы развития нежелательных реакций.
Через какое время после использования топического НПВС разрешены водные процедуры?
Сколько раз в день и как долго можно мазать такие ЛС?
Как правило, три-четыре раза в день в течение двух недель. Топические НПВС действуют довольно быстро — эффект наступает в течение часа — и помогают контролировать острую соматическую боль средней интенсивности. С хронической болью они справляются хуже. Если эффекта нет в течение двух недель правильного использования, стоит обратиться к врачу. Есть вероятность, что он порекомендует перейти на пероральные формы либо другую группу препаратов.
Читайте также:

