Вреден ли литол для кожи
Обновлено: 18.04.2024
В работе рассмотрена проблема воздействия отработанных смазочно-охлаждающих технологических средств (СОТС) на организм человека и окружающую среду. Особое внимание уделено основным путям поступления вредных веществ СОТС в организм рабочих и вызываемым при этом профессиональным заболеваниям. Доказано, что при воздействии на организм нефтепродуктов развиваются такие заболевания, как рак лёгкого, гортани, губы у мужчин, а у женщин – рак лёгкого, толстой кишки, молочной железы и половых органов. Так как в состав СОТС входят индустриальное масло, щелочь, полигликоли, асидол и другие токсичные вещества, при попадании СОТС в окружающую среду (воздушную, водную, литосферу) возможен серьезный экологический ущерб. Загрязнение атмосферы происходит не только в процессе эксплуатации СОТС, но и в результате испарения и сжигания отработавших смазочных масел. В работе освещен вопрос путей миграции отработанных нефтепродуктов в почве, выявлены опасные свойства при испарении СОТС, а также при попадании их в воду.

2. Васильев А.В., Хамидуллова Л.Р. Анализ негативного воздействия смазочно-охлаждающих жидкостей на человека и биосферу и методов его снижения // Вектор науки Тольяттинского государственного университета. – 2011. – № 4. – С. 45–49.
3. Васильев А.В., Хамидуллова Л.Р. Воздействие смазывающих охлаждающих жидкостей в условиях предприятий машиностроения и методы его снижения // Известия Самарского научного центра РАН. – 2006. – Т. 8, № 4(18). – С. 1171–1176.
4. Общие санитарно-гигиенические требования к воздуху рабочей зоны: ГОСТ 12.1.005—88. – Введ. 1989-01-01. – М.: Изд-во стандартов, 1988. – 27 с.
5. Кундиев Ю.И., Трахтенберг И.М., Поруцкий Г.В. Гигиена и токсикология смазочно-охлаждающих жидкостей. – Киев: Здоровья, 1982. – 120 с.
6. Мельников П.А., Бобровский Н.М., Попов А.Н., Гусарова Д.В. Особенности образования аэродисперсных систем при использовании СОТС на машиностроительных предприятиях // Вектор науки Тольяттинского государственного университета. – 2011. – № 3. – С. 87–91.
7. Мельников П.А. Повышение эффективности технологии выглаживания широким самоустанавливающимся инструментом без смазочно-охлаждающей жидкости: автореф. дис. … канд. техн. наук. – Самара, 2008. – 20 с.
8. Предельно допустимые концентрации (ПДК) вредных веществ в воздухе рабочей зоны: постановление Главного Государственного санитарного врача Российской федерации от 4 февраля 1998 г., № 4.
9. Яновский С.Л., Харин А.А., Шевченко В.И., Дмитренко П.В. Авиационная экология. Воздействие горюче-смазочных материалов на окружающую среду: учеб. пособие. – М: МАТИ, 2004. – 179 с.
Отработанные смазочно-охлаждающие технологические средства (СОТС) являются опасными загрязнителями практически всех компонентов природной среды – поверхностных и подземных вод, почвенно-растительного покрова, атмосферного воздуха. Опасным свойством масел является их токсичность – свойство вещества при попадании в определённых количествах в организм человека, животного или растения вызывать их отравление или гибель [5].
Опасными компонентами маслосодержащих отходов являются углеводороды. Доказано, что все углеводороды обладают выраженным действием на сердечно-сосудистую систему и на показатели крови (снижение содержания гемоглобина и эритроцитов), могут поражать печень, вызывают нарушение деятельности эндокринных желез, поражают центральную нервную систему, вызывают острые и хронические отравления, иногда со смертельным исходом.
При оценке СОТС учитывают канцерогенные свойства веществ, входящих в состав продукта [3]. Все характеристики, на основании которых делается вывод о безопасности СОТС, должны отображаться в паспорте безопасности, данные которого учитывают при составлении санитарно-эпидемиологического заключения, выдаваемого в установленном законном порядке [3, 5]. В таблице представлены значения токсичности приоритетных компонентов СОТС и продуктов их термоокислительной деструкции, содержащихся в воздухе рабочей зоны [8].
Результаты ряда исследований показывают, что средний срок использования СОТС варьирует от двух недель до полутора месяцев. Наибольшую опасность представляют отработанные СОТС, в состав которых входят индустриальное масло, щелочь, полигликоли, асидол и ряд других веществ. Показано, что отработанные СОТС в 15–30 раз токсичнее свежих [1].
Токсичность приоритетных компонентов СОТС и продуктов их термоокислительной деструкции
Органы и системы, поражаемые при воздействии в концентрациях, превышающих ПДК и RFC
Печень, почки, ЦНС, кровь
Печень, почки, ОД
Печень, почки, ЦНС, КП
ОД, печень, почки
ЦНС, кровь, почки, КП, репродуктивная функция, ГС
Печень, почки, ЦНС, КП
Печень, почки, ЦНС, КП
ССС, почки, печень, ЦНС, ОД
ОД, СОГ, сенсибилиз. действие, КП
ОД, печень, почки, слизистые оболочки
ОД, печень, почки, КП
Примечание. Обозначения: СAS – уникальный идентификационный номер химических соединений и некоторых смесей; ЕРА – оценка канцерогенной опасности по классификации агентства по охране окружающей среды США; REC – референтная концентрация, установленная по ЕРА в качестве предела ингаляционного воздействия на человека опасных уровней химических веществ; МАИР – классификация международного агентства по изучению рака; ОД – органы дыхания; ЦНС – центральная нервная система; СОГ – слизистая оболочка глаза; ССС – сердечно-сосудистая система; ГС – гормональная система; КП – канцерогенная патология; РД – разнонаправленное воздействие на многие органы и системы организма.
Требование полного отсутствия вредных веществ в зоне дыхания работающих часто невыполнимо, поэтому особую важность приобретает гигиеническое нормирование, т.е. ограничение содержания вредных веществ в воздухе рабочей зоны до предельно допустимых концентраций – ПДК рабочей зоны (ГОСТ 12.1.005–88 и ГН 2.2.5.686–98). Человек начинает чувствовать запах углеводородов, когда их концентрация в воздухе составляет 0,3 мг/м3. Если концентрация углеводородов в воздухе достигает 30000 мг/м3 и более, может произойти взрыв от любого источника огня (окурок, короткое электрозамыкание, искра и т.д.) [4]. На рис. 1 обозначены основные пути поступления СОТС и их компонентов в организм человека [2].
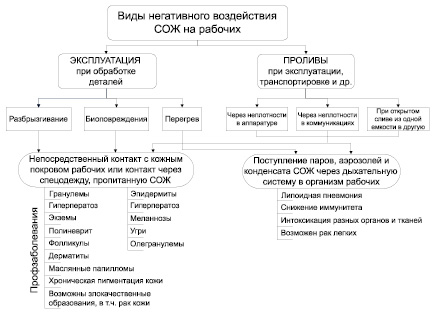
Рис. 1. Основные пути поступления вредных веществ СОТС в организм рабочих и вызываемые профессиональные заболевания
Отработанные смазочно-охлаждающие вещества оказывают свое негативное воздействие не только на организм, но и на окружающую среду.
Загрязнение поверхности и недр территории промплощадки предприятия нефтепродуктами потенциально имеет ряд опасных и трудно ликвидируемых последствий. При попадании нефтепродуктов в почву формируется несколько видов загрязнения геологической среды:
– загрязнение грунтов зоны аэрации;
– загрязнение горизонта грунтовых вод.
Загрязнения почвогрунтов формируются в основном в местах пролива продуктов отработанных СОТС – первичное загрязнение. При этом наиболее сильно почвы загрязняются тяжелыми и вязкими нефтепродуктами, не способными к глубокому проникновению в недра. В некоторых случаях происходит вторичное загрязнение в результате подъема уровня грунтовых вод.
Под влиянием нефтепродуктов увеличивается количество водопрочных частиц почвы размером больше 10 мм, происходит агрегирование почвенных частиц, содержание глыбистых частиц увеличивается, а содержание агрономически ценных мелких частиц уменьшается. Почвы, насыщенные нефтепродуктами, теряют способность впитывать и удерживать влагу [9].
Срок восстановления, саморекультивации почв, загрязненных нефтепродуктами, составляет от 1–2 до 10–15 лет.
Наличие 2 г нефтепродуктов в 1 кг почвы делают ее непригодной для жизни растений и почвенной микрофлоры. Нефтепродукты оказывают влияние почти на все группы почвенных беспозвоночных. Быстрее всего погибают крупные виды (насекомые, черви). Понижение концентрации кислорода в почве способствует развитию анаэробных микроорганизмов, развитие аэробной микрофлоры затормаживается. Первоначально даже слабое загрязнение почвы нефтепродуктами приводит к снижению количества почвенных микроорганизмов. Восстановление численности наблюдается через несколько месяцев после загрязнения, в дальнейшем возможен даже некоторый рост численности микроорганизмов за счет использования углерода нефтепродуктов в качестве питательного вещества. Однако интенсивный рост микроорганизмов, усваивающих растворимые соединения, сильно обедняет почву соединениями азота и фосфора. Загрязнения почв нефтепродуктами создают новую экологическую обстановку с соответствующим числом организмов в почве. Общая особенность всех нефтезагрязненных почв – ограниченность видового и экологического разнообразия педобионтов [9].
В процессе механической обработки с применением СОТС под действием высоких температур в зоне обработки могут образовываться аэродисперсные системы на основе аэрозолей СОТС, что дополнительно, помимо проливов отработанных СОТС, повышает их миграционную способность в окружающей среде [6]. На рис. 2 показан анализ путей возможной миграции аэрозолей СОЖ.
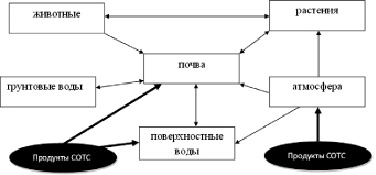
Рис. 2. Возможные пути миграции продуктов СОТС
Исходя из вышесказанного, в целях экологической безвредности и ожидаемого попутного экономического эффекта в случае внедрения «сухой» (без традиционных СОТС) механической обработки многие зарубежные фирмы совместно с институтами активно занимаются разработкой теоретических основ и практических способов реализации обработки резанием без применения СОТС [1, 7].
Как показывает опыт западного и отечественного машиностроения [1], по мере усиления законодательства и налоговых санкций, направленных на защиту окружающей среды, технологии, позволяющие минимизировать использование СОТС, становятся все более востребованными.
Проведение научно-исследовательской работы осуществляется при поддержке гранта Президента Российской Федерации МК-6076.2013.8.
Рецензенты:
Бобровский Н.М., д.т.н., доцент, профессор кафедры «Оборудование и технологии машиностроительного производства», ФГБОУ ВПО «Тольяттинский государственный университет», г. Тольятти;
Горшков Б.М., д.т.н., доцент, зав. кафедрой «Электротехнические комплексы и системы», ФГБОУ ВПО «Поволжский государственный университет сервиса», г. Тольятти.
Что представляет собой псориаз с медицинской точки зрения и как надолго избавиться от его симптомов — вульгарных высыпаний, мешающих нормально жить и работать? Об этом мы побеседовали с практикующим врачом-дерматологом Полиной Александровной Степановой.
![]()
Многие люди, в том числе страдающие псориазом, не совсем хорошо себе представляют, что это за заболевание. Расскажите, как возникает псориаз и какие изменения в организме при этом происходят?
Псориаз - это хроническое, иммунозависимое воспалительное заболевание кожи. Основной причиной его возникновения является проблемы с иммунитетом. Это очень распространённая болезнь. По оценкам Всемирной Организации Здравоохранения, от 2 до 4 % населения планеты страдают от этого недуга.
Проявляться псориаз начинает в возрасте от 15 до 25 лет. При этой болезни поражается кожа волосистой части головы, гладкая кожа, могут поражаться ногтевые пластины. Очень часто псориаз ассоциируется с ожирением, сахарным диабетом, повышением артериального давления, нередко встречается при гепатите, при хронических заболеваниях почек и желудочно-кишечного тракта.
При псориазе начинается нарушение дифференцировки клеток, происходит так называемая кератинизация (появляются воспалительные высыпания с шелушением кожи). Если говорить проще — строение, структура и химический состав клеток кожи изменяется, растут не те клетки, которые должны расти в норме.
Это заболевание излечимо?
Это заболевание всегда протекает в хронической форме, можно добиться только длительной ремиссии. Мы его лечим, снимаем обострения и всегда стараемся максимально продлевать ремиссию.
Какие основные факторы риска при псориазе?
Первый, думаю, наследственный. Безусловно, влияет экология, значительно чаще псориаз возникает в районах Крайнего Севера и т.п. Очень существенно влияние стрессов, курения, употребления алкоголя, ожирения. Последние необходимо исключать при лечении заболевания, для эффективного лечения обязательно соблюдения правильного образа жизни и режима питания.
От чего состояние пациента при псориазе может еще ухудшиться?
Особенно серьезное негативное влияние оказывает алкоголь. Пациенты сами нередко отмечают, что рюмка-другая могут почти мгновенно спровоцировать высыпания и обострения заболевания. Для длительной ремиссии необходимо максимально исключить провоцирующие факторы.
Существуют ли какие-то правила лечения псориаза, связанные с течением болезни?
Псориаз может протекать по-разному, бывают зимние, летние и смешанные формы болезни. При летней форме очень сильно вредит солнце, как только кожа подвергается длительному воздействию солнечных лучей, появляются высыпания. При зимней - наоборот, когда пациент загорает, чувствует себя значительно лучше, а высыпания не появляются. При смешанной форме проявления болезни могут появляться вне зависимости от солнечных лучей и других климатических и календарных факторов.
При зимней форме я рекомендую санаторно-курортное лечение в летнее время, при летней – наоборот. Правильный выбор сезона существенно влияет на состояние, в таких случаях пациент чувствует себя гораздо лучше.
Как добиться длительной ремиссии при псориазе?
Если говорить о зимней форме, которая наиболее распространена, то сейчас есть методы лечения, когда мы применяем мази ежедневно, а потом, чтобы поддержать ремиссию, мы используем мази через день, далее 2 раза в неделю, потом 3-4 раза в месяц. Это обязательно, чтобы поддержать кожу в хорошем состоянии. Необходимо понимать, что у пациента в период обострения серьезно страдает качество жизни, болезнь с настолько вульгарными высыпаниями приносит социальный ущерб больному. Пациенты часто стесняются идти на работу, поддерживать социальные контакты. Поэтому разрабатываются схемы, которые позволяют достаточно быстро погасить обострение. Важно понимать, что терапию псориаза, в том числе в той схеме, которую я описала, должен проводить врач – это касается любой формы.
Что должен делать пациент с псориазом, который хочет поддерживать достигнутый эффект от лечения?
Постоянно обследоваться, выполнять рекомендации, и, как я уже сказала вести правильный образ жизни и соблюдать режим питания. Ещё раз хочу обратить внимание, что необходимо исключить алкоголь, курение, и, по возможности, стрессы. Необходимо носить простую хлопчатобумажную одежду – псориаз «не любит», когда его раздражают. Еще один важный момент — использование натуральных, либо гипоаллергенных стиральных порошков, чтобы не раздражать кожу. При использовании грубых тканей, агрессивной бытовой химии могут появиться микротрещины, царапины, они раздражаются, и на этих местах обязательно высыпает.
Есть ряд рекомендаций по уходу за кожей. Есть специальные косметические средства, не раздражающие кожу и увлажняющие её (гели, шампуни и т.п.), необходимо использовать именно их. Хочу подчеркнуть, что при псориазе имеет место сухость кожи, и увлажнение её при уходе помогает предотвратить высыпания.
Существуют народные средства, которые якобы помогают от псориаза и широко рекламируются — как вы относитесь к этим методам, эффективны ли они?
Действительно, нередко используют чистотел, по совету знакомых или знахарей. Но сок чистотела сильно раздражает кожу, что, как правило, негативно сказывается на состоянии, после применения чистотела наступает резкое обострение. Я убеждена, что любое самолечение при псориазе приводит к плачевным последствиям. По рекламе тоже лечиться никому не рекомендую, вероятность, что без дерматолога можно достичь ремиссии и при этом не навредить себе, практически равна нулю. Перед назначением того или иного препарата необходимо тщательное обследование. Врач всегда назначает протестированные, апробированные и доказанные препараты.
Запишитесь на приём к Полине Александровне Степановой на сайте или по телефону (4012) 33-44-55.
Псориаз — распространенное дерматологическое заболевание, которое с древних времен и по сегодняшний день вызывает много вопросов. Болезнь не представляет угрозы для окружающих, она не имеет инфекционного компонента, но при этом может существенно испортить качество жизни самому больному. Важная задача, стоящая перед врачами, — донести до пациента информацию, что провоцирует псориаз, сформировать рекомендации, как максимально исключить эти факторы. Эффективное лечение псориаза всегда основано на взаимодействии врача и пациента, на систематическом выполнении всех рекомендаций и коррекции образа жизни.
Проявляется псориаз розовыми приподнятыми пятнами на теле. Они вызывают зуд, склонны к слиянию и образованию обширных бляшек. Это очаги хронического воспаления, а чешуйки, которыми покрыты бляшки, говорят врачам о том, что в этом месте клетки эпителия делятся с бешеной скоростью, во много раз активней, чем это должно быть в норме.
Причины псориаза не ясны до конца. На данный момент предполагается аутоиммунная природа заболевания. Также врачи считают, что есть генетические факторы, предрасполагающие к появлению псориаза, потому что очень часто встречаются семейные случаи. Спровоцировать дебют могут инфекции, стресс, переохлаждение. При этом псориаз протекает волнообразно, эпизоды обострения сменяются ремиссией. И от правильно назначенного лечения и образа жизни пациента, от его систематического ухода за кожей напрямую зависит длительность спокойных периодов. В острые периоды улучшить состояние помогает мазь от псориаза.
Так как вылечить псориаз окончательно врачи пока не могут, основная цель — добиться стойкой длительной ремиссии, улучшить качество жизни пациента и максимально очистить от бляшек кожу. Мы расскажем, может ли острая пища вызвать псориаз, как влияют на рецидивы некоторые лекарственные препараты, какие факторы могут спровоцировать новое обострение.
Какие продукты провоцируют псориаз
Как ни странно, есть пища, провоцирующая псориаз. Под запретом любые острые, копченые и сильно соленые блюда, они нарушают процесс всасывания в кишечнике. Также спровоцировать рецидив могут цитрусовые, которые блокируют фолиевую кислоту из-за содержащегося в них колхицина. А фолиевая кислота важна для восстановления кожи. Нельзя употреблять в пищу консервированные продукты, которые могут послужить триггером к новому обострению.

Вот еще продукты, провоцирующие псориаз:
- торты, пирожные, газированные напитки, содержащие большое количество сахара;
- алкоголь;
- полуфабрикаты.
Желательно питаться блюдами, приготовленными дома, тогда можно контролировать состав и калорийность. Диета должна быть богата овощами и фруктами, медленными углеводами и белком, который легко усваивается.
Лекарства, вызывающие рецидивы болезни
Фармакологические препараты также могут влиять на течение болезни. Если говорить о том, какие лекарства провоцируют псориаз, то в первую очередь это антибиотики, нестероидные противовоспалительные препараты, бета-блокаторы. Существенное влияние оказывают вакцины и сыворотки, потому что они затрагивают напрямую иммунитет, некорректная работа которого и лежит в основе псориаза. Также провоцируют псориаз лекарства от повышенного давления, от психических заболеваний. Это не значит, что человек, страдающий от псориаза, не должен заниматься лечением других болезней, например, гипертонии, не вакцинироваться, но он должен сообщать врачам о наличии дерматологических проблем, не заниматься самолечением и не покупать в аптеке самостоятельно назначенные себе средства.
Какую роль играют паразиты в течении болезни
Существует паразитарная теория развития псориаза. Дело в том, что у людей, у которых уже установлен этот диагноз, часто обнаруживаются кишечные паразиты. Конечно, это не первопричина появления болезни, но не исключено, что паразиты влияют на иммунную систему человека, создают постоянную напряженность иммунитета, вырабатывают аллергичные токсины, могут вызывать эпизоды псориаза. Если говорить о том, какие паразиты провоцируют псориаз, то стоит выделить следующие:
- аскариды;
- острицы;
- лямблии;
- бычий цепень и другие.
У больных псориазом должна быть выявлена и вылечена любая паразитарная инвазия. Это поможет снизить вероятность обострений.
Профилактика рецидивов псориаза
Новый эпизод может быть вызван стрессом, переохлаждением, гормональными изменениями. Также провоцирует псориаз тесная синтетическая одежда, грубые швы, важно носить только свободную одежду из натуральных тканей — хлопка и льна. Летом нужно защищать кожу от ультрафиолетового излучения, использовать солнцезащитную косметику с фильтрами. Больные псориазом должны избегать ссадин и порезов, соблюдать гигиену, не допускать обезвоживания кожи и использовать регулярно эмоленты. Тогда можно будет добиться длительной и стойкой ремиссии.
А если вы хотите узнать об этой болезни больше, читайте статью "Все о псориазе во время беременности".

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.

Мозоль – местное утолщение и огрубение кожи, имеющее белый, желтоватый или сероватый оттенок. Это не только эстетический дефект, но и источник постоянных болей и других неприятных ощущений. По сути мозоль является защитной реакцией кожи на механическое воздействие. Она возникает на том участке, который больше всего страдает от этого воздействия. Чаще всего подобные образования наблюдаются на ногах (стопах, пальцах) и руках (кистях, пальцах, локтях), на других частях тела значительно реже. Мозоли возникают в роговом слое кожи (самом верхнем), но если не предпринимать никаких мер, могут возникнуть осложнения, распространяющиеся и на другие слои.
Виды мозолей
Существуют следующие виды мозолей:
- Водяная (мягкая). Представляет собой пузырь, наполненный жидкостью. Такие образования доставляют пациентам немало неприятных ощущений. Внутренняя жидкость обычно прозрачная, но может также быть желтоватой или красноватой (если травмированы сосуды, расположенные рядом с пузырем). Мягкие мозоли, заполненные красноватой жидкостью, называют кровяными. Если механическое воздействие на водяную мозоль не прекращается, она трансформируется в сухую.
- Сухая (твердая). Это ороговевший плотный участок кожи, имеющий сероватую окраску. Часто сухие мозоли возникают из «запущенных» мягких, но могут развиваться и самостоятельно. При ходьбе или надавливании на них образования становятся причиной жжения или болей.
- Натоптыши. В целом это подвид сухих мозолей. Но натоптыши не имеют четких границ (в отличие от сухой мозоли) и не причиняют боли, даже если на них надавить.
- Стержневая (внутренняя, врастающая). Это разновидность сухих мозолей – уплотнение с точкой посередине. Такие образования имеют округлую форму, твердую и плотную консистенцию, и стержень, расположенный в самом центре и уходящий вглубь тканей. Из-за этого от стержневых мозолей достаточно сложно избавиться (самостоятельно заниматься их удалением не рекомендуется – можно травмировать окружающие ткани и занести инфекцию). Чаще всего такие образования возникают на пятках или между пальцами/на пальцах ног. Так как они постоянно подвергаются механическому воздействию при ходьбе, со временем в них появляются трещинки, которые становятся причиной болезненных ощущений. Боли могут возникать и из-за сдавливания нервных окончаний корнем мозоли. Такие образования обязательно нужно удалять.
Существуют также костные мозоли. Но это образования совсем «из другой оперы». Костная мозоль не относится к патологическим процессам в слоях кожи. Она возникает вследствие регенерации костной ткани после переломов.
Причины образования мозолей
Наиболее частыми причинами возникновения мозоли являются:
- Обувь, оказывающая постоянное травмирующее воздействие на ноги. Чаще всего это туфли не по размеру или на слишком высоких каблуках, модели, плохо обработанные изнутри (плохо склеенные, с грубыми швами и т.д.). Также причиной образования мозолей могут стать некачественные стельки.
- Неудобная одежда. Мозоли на теле могут образовываться, если пациент носит сдавливающую одежду (особенно синтетическую, не дающую коже дышать). Например, у женщин такие образования способны возникать из-за неудобных бюстгальтеров.
- Инородные предметы, попавшие внутрь обуви (песчинки, частицы пыли и т.д.).
- Занозы.
- Нарушения походки, из-за которых при ходьбе на стопу оказывается повышенное давление.
- Частая ходьба босиком.
- Повышенная уязвимость кожных покровов (например, при нехватке витаминов).
- Недостаточное поступление воздуха к кожным покровам. Такое часто бывает при регулярном использовании синтетических носков или колготок.
- Регулярные высокие нагрузки на ноги (при занятиях танцами, спортом).
- Повышенная потливость ног или всего тела.
- Грибковые и вирусные кожные инфекции.
- Недостаточная гигиена ног.
Мозоли на руках обычно возникают из-за хобби, профессии или образа жизни человека. На ладонях образования могут появляться после занятий на турнике, езды на велосипеде или работе с инструментами, садовым инвентарем. На пальцах мозоли чаще всего возникают от игры на гитаре. На локтях – при сидячей работе, когда человек постоянно опирается локтями на стол.
К факторам риска, повышающим вероятность возникновения мозолей, становятся:
- возраст (чем старше пациент, тем уязвимее его кожа);
- заболевания, связанные с деформацией ног (бурсит, молоткообразный палец, артрит, пяточная шпора) – патологические участки больше подвергаются трению от обуви;
- сбои в работе внутренних органов и систем, сказывающиеся на кровообращении и здоровье кожи;
- варикоз;
- ожирение;
- псориаз;
- сахарный диабет;
- плоскостопие.
Осложнения мозолей
Сами по себе мозоли не представляют опасности для здоровья человека, хоть и способны причинять боль, в некоторых случаях весьма сильную. А вот их осложнения могут нанести ощутимый вред организму. К возможным осложнениям относятся:
- инфицирование тканей (особенно при наличии кровавой мозоли);
- гнойное или рожистое воспаление;
- гангрена (в редких и очень запущенных случаях).
Диагностика мозолей
Диагноз ставится дерматологом или подологом (врачом, занимающимся лечением заболеваний стоп) на основании осмотра. Если доктор подозревает, что причиной образования мозолей стало наличие каких-либо болезней, пациента направляют также к эндокринологу, флебологу, ортопеду или неврологу.
Лечение мозолей
Лечение может быть консервативным и хирургическим. Консервативная терапия подразумевает назначение специальных пластырей, кремов, жидкостей или мазей, смягчающих кожу и способствующих постепенному «растворению» мозоли. Может дополнительно потребоваться использование антибактериальных и/или противовирусных препаратов. В более сложных случаях мозоль может быть устранена с помощью жидкого азота, методом высверливания специальным аппаратом или лазером. На сегодняшний день особенно востребовано лазерное удаление. Под воздействием лазерных лучей мозоль испаряется или превращается в сгусток, который затем удаляют. В некоторых случаях применяют не лазерное, а радиоволновое излучение.
Хирургическая операция проводится в том случае, когда удалить образование со стержнем консервативными или физиотерапевтическими методами нельзя или в стенки мягкой мозоли проникла инфекция. Мозоль иссекают скальпелем, удаляя ороговевшие участки кожи, а затем обрабатывают ранку.
Профилактика мозолей

Профилактические меры подразумевают, прежде всего, своевременное лечение заболеваний, способных повлиять на качество кожи и делающих ее более уязвимой. Также необходимо полноценно питаться, не пренебрегать ежедневной гигиеной стоп и следить за витаминно-минеральным балансом в организме. На пользу пойдет и избавление от лишнего веса.
К выбору обуви рекомендуется подходить со всей серьезностью, отдавая предпочтение максимально удобным моделям. Если туфли вызывают малейший дискомфорт, от них лучше отказаться. Носки следует выбирать из натуральной ткани (хлопка, шелка, шерсти).
Если мозоли уже образовались, то чем раньше начать их лечить, тем быстрее будет достигнут результат, от запущенных мозолей избавиться гораздо сложнее.
Читайте также:


