Воспалительное заболевание складок кожи это
Обновлено: 27.04.2024
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
-
;
- контактный дерматит; (вызванная аллергической реакцией на пищу или лекарства, инфекцией, стрессом, контактом с животными, химическими веществами, воздействием солнечных лучей, холода и пр.);
- инфекционные заболевания вирусной, бактериальной, грибковой природы (корь, краснуха, ветряная оспа, скарлатина, синдром рука-нога-рот, контагиозный моллюск, розовый лишай, стригущий лишай, себорейный дерматит, инфекционная эритема, опоясывающий лишай, бактериальный тонзиллофарингит, импетиго, мультисистемный воспалительный синдром у детей, ассоциированный с COVID-19);
- акародерматит (паразитарное заболевание, чесотка); ;
- красный плоский лишай;
- аутоиммунные заболевания (псориаз, системная красная волчанка, дерматомиозит);
- злокачественные заболевания молочных желез у женщин (воспалительный рак молочной железы, рак Педжета и др.); ;
- акне новорожденных (неонатальный пустулез);
- токсическая эритема новорожденных;
- пеленочный дерматит;
- потница;
- укусы насекомых;
- прием лекарств (аллергия на амоксициллин, синдром Стивенса — Джонсона, многоформная экссудативная эритема);
- ангионевротический отек (отек Квинке).
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции. Иногда появление сыпи (в различных формах, с поражением всей поверхности кожи или одного/нескольких участков) связано с приемом какого-либо лекарства: антибиотиков (пенициллины, сульфаниламиды), противовоспалительных (ибупрофен, напроксен, индометацин), обезболивающих, противосудорожных (фенитоин, карбамазепин), химиотерапевтических, психотропных, йодсодержащих (особенно рентгеноконтрастных) препаратов, диуретиков, средств для лечения аутоиммунных заболеваний (ревматоидный артрит). Сыпь может вызвать любой препарат, доля подобных аллергических реакций составляет 5–10% от числа всех побочных эффектов, связанных с приемом лекарств. Чаще всего такая местная реакция возникает у женщин, людей пожилого возраста (которым часто приходится принимать более 3 лекарств одновременно), людей с ослабленной иммунной системой. Характерным симптомом лекарственной аллергии является зуд. Если сыпь распространилась на слизистые оболочки, повысилась температура, затруднено дыхание, одновременно возникает отек лица, губ, языка, необходимо обратиться за срочной медицинской помощью. Лечение сыпи, вызванной приемом лекарства, включает отмену препарата-триггера (под контролем врача), антигистаминные препараты, местные средства (кремы, лосьоны) с кортикостероидами, местные антибактериальные препараты для лечения открытых язв.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Розацеа: причины появления, симптомы, диагностика и способы лечения.
Определение
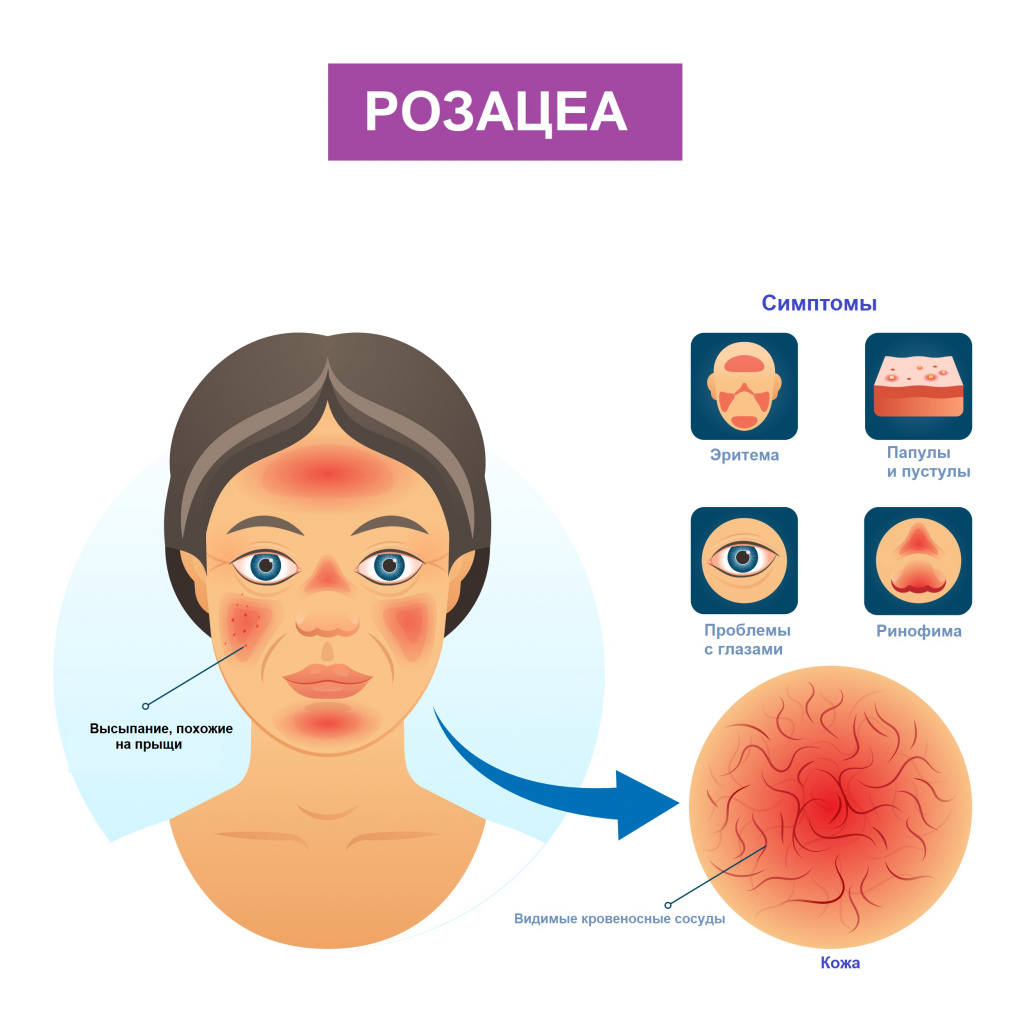
Розацеа – хроническое заболевание кожи, характеризующееся эритемой (покраснением), наличием папулопустулезных элементов (узелков), фим (бугристости) и поражением глаз.
Причины появления розацеа
Розацеа чаще развивается у женщин в возрасте 30-50 лет. Мужчины болеют реже, но тяжелее. Это заболевание свойственно людям с белой кожей и сочетает в себе генетическую предрасположенность и триггерные факторы.
Причины розацеа до конца не изучены. Возникновение заболевания может быть обусловлено сосудистой патологией, иммунологическими расстройствами, болезнями желудочно-кишечного тракта, изменениями в эндокринной системе.
К триггерным факторам, запускающим этот процесс, относятся: сильный стресс, воспалительные заболевания или воздействие температур, включая резкие перепады от жары к холоду и наоборот.
Патологии желудочно-кишечного тракта, вероятнее всего, не являются ведущими в развитии заболевания. Однако у пациентов с розацеа часто встречаются сопутствующие патологии ЖКТ: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, хронические воспалительные заболевания кишечника, хронические гепатиты; нередко в желудке обнаруживается бактерия Helicobacter pylori.
Половые гормоны могут оказывать влияние на состояние микроциркуляции (движение крови по мелким сосудам) кожи и на развитие иммунного воспаления. Их дисбаланс - одна из возможных причин развития заболевания.
Клещи рода Demodex обычно присутствуют на коже здорового человека. Однако отмечается достоверное увеличение из количества у больных розацеа.

Классификация заболевания
В зависимости от характера кожных проявлений выделяют несколько подтипов розацеа.
- эритематозно-телеангиэктатический;
- папулопустулезный;
- фиматозный, или гипертрофический;
- глазной, или офтальморозацеа;
- гранулематозный.
В зависимости от выраженности клинических симптомов подтипа выделяют степени тяжести: легкую, средне-тяжелую и тяжелую.
Симптомы розацеа
Заболевание имеет хроническое течение с периодами обострения и ремиссии.
При эритематозно-телеангиэктатическом подтипе розацеа пациент отмечает покраснение кожи лица, реже - шеи и груди. Вначале покраснение появляется только в ответ на провоцирующие факторы, но по мере развития заболевания приобретает стойкий характер. Пациента беспокоит ощущение жжения и покалывания в области эритемы, сухость, чувство стягивания кожи. Отмечается повышенная чувствительность кожи к наружным лекарственным препаратам, средствам для ухода за кожей, солнцезащитным средствам и ультрафиолетовому излучению.
При папулопустулезном подтипе на фоне стойкой эритемы в центральной части лица возникают беспорядочно расположенные ярко-розовые папулы - узелки или бугорки размером 3–5 мм. В дальнейшем формируются полостные элементы - пустулы со стерильным содержимым. Пациенты жалуются на жжение, покалывание в месте высыпаний. Шелушение обычно отсутствует.
При фиматозном, или гипертрофическом подтипе помимо стойкой эритемы, множественных телеангиэктазий, папул и пустул отмечается утолщение кожи, неравномерная бугристость и формирование шишковидных образований — фим. Поражается кожа носа, реже – лба, подбородка, ушных раковин, век.
При офтальморозацеа наблюдается покраснение, жжение и зуд глаз; ощущение инородного тела и пелены перед глазами; светочувствительность, вплоть до светобоязни. Офтальморозацеа часто диагностируется при наличии кожных симптомов, однако у некоторых больных глазные симптомы появляются раньше кожной симптоматики, что затрудняет диагностику.
При гранулематозной розацеа покраснение кожи лица выражено незначительно, но присутствуют желтые, коричневые или красные папулы, которые впоследствии могут приводить к формированию рубцов. Пациентов беспокоит сухость кожи лица и ощущение стянутости.
Диагностика розацеа
Диагноз, как правило, устанавливается по результатам физикального осмотра и анализа жалоб пациента. Дополнительные лабораторные и инструментальные исследования обычно не требуются.
В затруднительных ситуациях при постановке диагноза может быть проведена биопсия кожи для исключения других кожных заболеваний, таких как волчанка или саркоидоз.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Перед назначением лекарственной терапии ретиноидами и на протяжении всего курса лечения необходим ежемесячный контроль крови. Для этого назначают биохимическое исследование: общего билирубина, АЛТ, АСТ, триглицеридов, общего холестерина, глюкозы, креатинина, щелочной фосфатазы.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Липиды крови; нейтральные жиры; ТГ. Triglycerides; Trig; TG. Краткая характеристика определяемого вещества Триглицериды Триглицериды (ТГ) – источник получения энергии и основная форма ее сохранения в организме. Молекулы ТГ содержат трехатомный спирт глицерол и остатки жирных кис.
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
К каким врачам обращаться
Лечением пациентов с розацеа занимаются дерматологи. При подозрении на офтальморозацеа может потребоваться консультация офтальмолога, так как при тяжелом течении заболевания есть риск ухудшения зрения.
В ряде случаев эффективное лечение гастроэнтерологических заболеваний терапевтом или гастроэнтерологом может способствовать уменьшению частоты обострений розацеа.
Лечение розацеа
Надо понимать, что розацеа – это хроническое заболевание, поэтому достичь его полного излечения нельзя. Задача терапии состоит в том, чтобы вывести пациента в ремиссию, убрать признаки розацеа. Тем не менее, они могут возникнуть снова в течение жизни.
Перед началом любой терапии розацеа врач должен подробно рассказать пациенту о триггерных (провоцирующих) факторах и о необходимости их максимально возможного уменьшения. Триггерами обычно являются слишком горячая и холодная пища, резкие перепады температур, алкоголь, избыточная физическая нагрузка, стресс, многие косметические средства. Основными рекомендациями в лечении являются: бережное очищение кожи, использование увлажняющего крема и регулярное нанесение солнцезащитных средств с фактором защиты от 30 до 50.
Терапию розацеа следует выстраивать в соответствии с диагностированными подтипами болезни. Терапевтическое воздействие выбирают в зависимости от активности процесса.
Эритематозно-телеангиэктатическая розацеа
Эритема достаточно хорошо реагирует на применение топических адренергических агонистов, которые индуцируют сужение поверхностных сосудов и уменьшают эритему в течение нескольких часов. Однако они не действуют на телеангиэктазии - для их удаления применяют световые методы воздействия - лазеры и источники импульсного света (IPL). Хорошего эффекта можно добиться с помощью средств, содержащих бримонидин.
К препаратам второй линии относятся некоторые антигипертензивные средства, но, по мнению экспертов, они еще не имеют хорошей доказательной базы безопасного и эффективного применения.
Папулопустулезная розацеа
В лечении этого подтипа розацеа применяют системные препараты в виде низких доз доксициклина, а также моноциклина, азитромицина и изотретиноина. Для местной терапии назначают метронидазол, азелаиновую кислоту и ивермектин. Отек снимают при помощи дренажных препаратов с кофеином. Для лечения тяжелых проявлений папулопустулезного подтипа розацеа дополнительно применяют физиотерапевтические методы воздействия.
Фиматозная розацеа
Фиматозный подтип является наиболее сложным для лечения и требует комбинации местных и системных противомикробных препаратов, а также лазерной и/или радиочастотной обработки гипертрофированной ткани.
Однако ремоделирование кожи можно проводить только при отсутствии воспалительной реакции, поскольку измененные ткани очень чувствительны к различным раздражителям, что чревато обострением розацеа.
Офтальморозацеа
В зависимости от характера протекания патологического процесса назначаются противовоспалительные препараты и увлажняющие капли. При прогрессирующем течении заболевания и наличии угрозы для зрения требуется применение антибиотиков.
Все лечебные средства важно наносить на кожу и принимать в строгом соответствии с назначением врача. Терапию розацеа необходимо начинать при появлении первых симптомов, поскольку сосуды имеют тенденцию необратимо расширяться.
Важно помнить, что розацеа требует динамического наблюдения, т.к. успех терапии определяется не только положительной динамикой, но и стабилизацией достигнутого результата.
Профилактика обострений розацеа
Для предупреждения усиления выраженности эритемы показан бережный уход за кожей с использованием специализированных средств для чувствительной кожи. Необходимо избегать провоцирующих факторов, защищать кожу от УФ-лучей и отказаться от посещения соляриев.
Тщательно следить за рационом питания, уменьшив долю молочных продуктов, приправ и ароматизаторов. К рецидивам розацеа может приводить избыточное употребление томатов, шпината, гороха, авокадо, винограда, инжира, цитрусовых.
- Клинические рекомендации. Розацеа. Российское общество дерматовенерологов и косметологов. 2019 . 34 с.
- Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Валеева Э.М. Клинические варианты и терапия больных розацеа. Лечащий врач, журнал. № 6. 2019.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Атопический дерматит — это хроническое аллергическое заболевание с периодами обострения и ремиссии. Наиболее характерными симптомами заболевания являются постоянный зуд кожи и красные поражения, напоминающие лишайник. Атопический дерматит чаще всего диагностируется у маленьких детей, взрослые болеют реже.
Другие термины для атопического дерматита, такие как атопическая экзема или ранее использовавшаяся чесотка, в самом названии сближают природу и специфические симптомы этого заболевания. Люди, страдающие АД, страдают хроническим зудом кожи. В результате царапин, которые трудно контролировать, кожа разрушается, ослабляя защитную барьерную функцию. Как следствие, происходит чрезмерная потеря воды из более глубоких слоев кожи (происходит ее высыхание), и аллергены имеют больше шансов проникнуть в организм.
Что такое атопия?
Атопия — это ненормальная реакция организма на аллерген, приводящая к перепроизводству антител IgE, ответственных за аллергическую реакцию. Атопический дерматит относится к группе атопических заболеваний, как и бронхиальная астма, крапивница и сенная лихорадка.
Пациенты, склонные к атопии, обычно имеют несколько аллергических заболеваний одновременно. Организм человека, страдающего AD, реагирует на очень низкие дозы аллергена (молекулы, которые могут вызвать иммунную реакцию) в окружающей среде. Болезнь может быть вызвана многими факторами, которые нас окружают: пылевыми клещами, пыльцой с цветов, животных и пищи.
Причины атопического дерматита
Первые симптомы атопического дерматита почти у половины пациентов появляются между третьим и шестым месяцем жизни, в большинстве случаев заболевание появляется в возрасте до пяти лет. Происхождение атопического дерматита является сложным, и его развитие представляет собой совокупность экологических, генетических, иммунологических и неиммунологических факторов.
У пациентов с БА существует генетический дефект в эпидермисе, который вызывает нарушения в составе поверхностного слоя кожи. В результате кожа пациента подвергается чрезмерному воздействию аллергенов, она становится сухой, чрезмерно чувствительной и зудящей.

Атопический дерматит
Заболевание является генетическим, что означает, что если у одного или двух родителей был атопический дерматит или любое другое атопическое заболевание, вероятность того, что дети унаследуют склонность к атопии, включая атопический дерматит, высока.
Каковы симптомы атопического дерматита (AD)?
Наиболее распространенным симптомом атопического дерматита является экзема, воспаление, которое проявляется в виде папул на покрасневшей коже. Повреждения кожи обычно появляются группами и выстраиваются в неправильные формы.
В результате царапин появляются повреждения кожи. Хронические поражения приводят к лихенизации (утолщению) кожи и ее гиперкератозу, то есть ихтиозу (кератоз пиларис, ихтиоз). В очень тяжелых условиях может возникнуть эритродемия, то есть общее воспаление кожи, увеличение лимфатических узлов и повышение температуры.
В зависимости от возраста пациента течение заболевания можно разделить на три фазы: детская, подростковая, взрослая. Локализация изменений отличается время от времени. У детей симптомы атопического дерматита часто видны на щеках и лбу, в то время как у взрослых он в основном виден в изгибах нижних и верхних конечностей. Кроме того, у взрослых могут развиться другие симптомы AD, такие как беловатая перхоть, которая не встречается у детей.
Как распознать атопический дерматит?
В диагностике часто используются тесты — кожные пробы и атопические пластыри, но отрицательный тест не всегда означает, что болезнь отсутствует, это может быть только то, что аллергенный аллерген еще не обнаружен.
Лаборатория также выполняет определения общего сывороточного IgE, которые определяют аллергию у пациента. Поскольку атопический дерматит является аллергическим заболеванием, мы не можем его полностью вылечить, мы лечим его только симптоматически. В некоторых случаях можно десенсибилизировать пациента.
Как предотвратить и лечить рецидивирующее воспаление при AD?
Лечение АД является комплексным и требует постоянного контроля состояния кожи. Это особенно важно для детей, которые чаще всего не могут определить, к каким продуктам они проявляют аллергию и в каких ситуациях. Пациенты должны минимизировать контакт с аллергенами, что нелегко из-за множественности аллергенов и их распространенности.
Симптомы атопического дерматита усиливаются в ответ на стресс, поэтому для предотвращения рецидивов рекомендуется избегать стрессовых ситуаций, особенно когда это хроническое течение.
Во время обострения симптомов необходимо проконсультироваться с дерматологом, который подберет подходящие антигистаминные препараты, которые также обладают противозудными свойствами, и другие лекарства, которые ингибируют развитие аллергии — для местного или общего применения (например, иммунодепрессанты).
Стоит позаботиться о том, чтобы исключить из рациона продукты, которые заставляют больных чувствовать себя плохо и дают сыпь. Избегание аллергенов в порошках и жидкостях для полоскания рта, которые сильно раздражают уже пораженную кожу, также играет ключевую роль.
Избегайте одежды из шерсти и других «едких» материалов. Важно качество постельного белья, на котором пациент спит. Оно также должно быть мягким и не раздражающим. Гигиенические и косметические процедуры также оказывают влияние на состояние кожи при AD. Избегайте отшелушивающих моющих средств и мыла, регулярно увлажняйте и слегка смазывайте кожу.
Атопия — болезнь не только организма
Атопический дерматит — это заболевание, которое может оказать негативное влияние на психику пациента. Дети и подростки, которым поставлен диагноз AD, чаще всего имеют проблемы с принятием в своей среде. Трудно объяснить своим сверстникам, откуда берутся красные пятна и шрамы после обострения заболевания.
К счастью, только около у 30% больных симптомы сохраняются в зрелом возрасте. В оставшиеся 70% симптомы полностью исчезают или проявляются в более мягкой форме, которую пациент может контролировать с помощью хорошего дерматолога.
Диагностика атопического дерматита (АД): кожные пробы
При диагностике атопического дерматита — в дополнение к анализу симптомов и лабораторных тестов — для выявления веществ, ответственных за чрезмерную аллергическую реакцию, проводится ряд кожных тестов, таких как кожные пробы, атопические пластыри или тесты на воздействие пищевых элементов на кожу.
Диагноз подтверждается иммунологическими лабораторными тестами — определением концентрации антител IgE — и рядом кожных тестов, которые позволяют выявить аллергены, ответственные за чрезмерную аллергическую реакцию.
Кожные пробы (STP)
В тестах на кожные пробы проводится тест на определенный аллерген. Этот тест основан на факте, что антитела IgE присутствуют на поверхности клеток иммунной системы. Цель теста — привести такие клетки в контакт с аллергеном.
Раствор, содержащий аллерген, наносится на кожу пациента, а затем ее прокалывают с помощью специального ланцета. Обычно во время такого теста одновременно тестируют несколько веществ, например, пыль, волосы или пыльцу.

Кожные пробы
Этот тест ничем не отличается от теста, определяющего аллергию на какое-либо вещество. Поэтому наличие положительной аллергической реакции не означает автоматически атопический дерматит. В дополнение к аллергенной реакции, должны появиться и другие симптомы, такие как сухость и зуд кожи. Кроме того, отрицательный результат теста не означает, что заболевание не является AD; это только означает, что данный набор веществ не вызывает аллергических реакций.
Атопические пластыри (АТФ)
Атопические пластыри — это тип эпидермальных пластырей, с помощью которых специально приготовленные аллергены наносятся на нетравмированную кожу спины пациента и заклеиваются. Они используются, чтобы обнаружить отсроченные аллергенные реакции, которые не могут быть обнаружены кожными пробами укола.
Атопические пластыри являются очень хорошим дополнением к диагностике АД с веществами, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания.

Атопические пластыри
Аппликация для кожи с тестом питания SAFT
SAFT — это метод тестирования пищевой аллергии, который в основном используется для маленьких детей. Методика включает в себя употребление пищи, которая, как подозревается, вызывает аллергию у ребенка, и отслеживание симптомов.
Если во время применения возникает эритема, зуд и отек кожи, это указывает на положительный результат, то есть аллергию. Чаще всего такой тест проводят на аллергенных фруктах, овощах, молоке, куриных яйцах и орехах.
Диагностические проблемы в диагностике АД
Атопический дерматит вызывает диагностические проблемы, так как некоторые из симптомов атопического дерматита характерны для других кожных заболеваний. Атопию иногда путают с псориазом, симптоматической чесоткой или легкой сыпью. Полезны при постановке диагноза наборы критериев для диагностики AD по Вильямсу или Ханифину и Райке.
Также не всегда легко определить аллергены, ответственные за возникновение неприятных симптомов. Отрицательный кожный тест не всегда означает, что болезнь отсутствует, это может говорить только о том, что сенсибилизирующий аллерген еще не обнаружен. Между тем именно правильный выбор веществ, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания, является ключом к улучшению его самочувствия.
Диагностика атопического дерматита (АД): лабораторные исследования
Атопический дерматит — это иммунное заболевание, при котором происходит перепроизводство антител в ответ на аллерген. Лабораторный анализ крови может измерять общую концентрацию антител IgE или концентрацию антител IgE против определенных аллергенов или всех их групп. Результаты этих тестов, превышающие норму, позволяют поставить диагноз АД.
Лабораторные тесты в диагностике AD
Диагностика AD направлена на выявление нарушений в функционировании иммунной системы, особенно при иммуноглобулиновых нарушениях IgE.
Определение общей концентрации IgE-антител
Самый простой тестом, выполняемый при диагностике AD, — определение общей концентрации IgE-антител в крови. Эта концентрация указывается в МЕ, а стандарт составляет 100 МЕ/мл. У пациентов с атопией общая концентрация антител IgE увеличивается на 80%. Часто существует связь между концентрацией IgE, превышающей норму в 10 раз, и клиническим состоянием кожи пациента. Чем выше концентрация антител, тем хуже и тяжелее изменения кожи.
Поэтому пациентов с атопическим дерматитом можно разделить на две группы: те, у кого повышенный уровень антител, и те, у кого нормальный уровень антител (около 20% пациентов).
- В первом случае мы говорим о внешнем атопическом дерматите (внешний атопический дерматит — EAD), потому что симптомы вызваны аллергенами, поступающими из окружающей среды.
- Реже мы имеем дело с внутренним AD (внутренний атопический дерматит — IAD), где симптомы появляются по неиммунным причинам, например, дефект кожи или неспецифический воспалительный ответ. Это означает, что результат IgE в пределах нормы не обязательно исключает атопический дерматит.
Определение концентрации специфических антител IgE
Разновидностью этого теста является определение специфических антител IgE, которые направлены против конкретных веществ или целых групп (например, пищевых продуктов). Такой тест особенно полезен, когда состояние кожи пациента или неспособность прекратить прием лекарств препятствует проведению кожных проб.
Как диагностируется атопический дерматит? Критерии диагностики АД
При постановке диагноза атопический дерматит, помимо иммунологических лабораторных анализов крови, ключевым является анализ состояния кожи пациента и ее симптомов в соответствии с критериями Уильямса и его коллег или критериями Ханифина и Райки.
Атопический дерматит (AD) является хроническим заболеванием со сложной причиной. На его появление влияют иммунологические, генетические, неиммунологические факторы и факторы окружающей среды. Поэтому это не просто аллергическая реакция. По этой причине основой правильной диагностики АД является общая картина заболевания, прежде всего внешний вид кожи.
Атопический дерматит представляет собой заболевание, которое вызывает диагностические проблемы — аналогичные симптомы могут возникать при других типах дерматита, например себорейном или потовом дерматите, контактной экземе, микозе или псориазе. Самым распространенным диагнозом атопического дерматита является так называемый Критерии Уильямса и его коллег или критерии Ханифина и Райке.
Дерматит — обобщенный термин, обозначающий воспалительные заболевания кожи аллергической, инфекционной и иной природы. Патология возникает под действием внешних и внутренних факторов. Лечение включает гипоаллергенную диету, наружное и системное применение лекарственных препаратов.
Причины и виды дерматита
- механическое раздражение, трение, сдавление кожи;
- тепловой ожог или обморожение, ионизирующее, УФ и другое излучение, электрический ток;
- контакт с химическими веществами, содержащимися в средствах ухода за кожей, бытовой химии, декоративной косметике, а также солями тяжелых металлов, кислотами или щелочами, лекарствами для наружного применения;
- аллергическая реакция на пыльцу растений, шерсть животных, продукты питания, лекарства;
- инфицирование вирусами, бактериями или грибком;
- прием антибиотиков, сульфаниламидов, новокаин-содержащих препаратов;
- системные заболевания, гормональные нарушения, гиповитаминоз, патология органов пищеварения, печени, нарушение углеводного и жирового обмена, глистная инвазия, грипп и ОРВИ.
- Периоральный дерматит. Возникает вследствие злоупотребления косметикой, неправильного местного применения гормональных препаратов, использования лечебных фторсодержащих зубных паст, гиповитаминоза А и Е. В детском возрасте появляется при повышенном слюноотделении и во время прорезывания зубов.
- Атопический дерматит. Возникает преимущественно у детей, склонных к аллергической реакции, имеет наследственную предрасположенность. В качестве раздражителей могут выступать продукты, аллергены растительного или животного происхождения, пылевые клещи, энтеротоксины золотистого стафилококка, плесневые грибки. Высыпания у ребенка первых лет жизни локализуются преимущественно на лице и разгибательных поверхностях конечностей, а в более старшем возрасте и у взрослых дерматит проявляется на локтевых и подколенных сгибах.
- Контактный аллергический дерматит. Появляется при соприкосновении кожи с веществами, на которые имеется сенсибилизация иммунной системы. Может принимать молниеносное развитие и сопровождаться анафилактическим шоком.
- Актинический дерматит. Аллергическая реакция на ультрафиолетовое излучение, также известная как аллергия на солнце.
- Медикаментозный дерматит. Возникает как реакция на применение лекарственных средств (йод, зеленку).
- Себорейный дерматит. Причина заболевания — грибки рода Malassezia. Обострение происходит в жаркую и влажную погоду, при стрессе, гормональных, иммунных и нейроэндокринных нарушениях, когда повышается активность сальных желез. В местах их скопления симптомы более выражены. Чаще при себорейном дерматите поражаются волосистая часть головы, лицо, верхняя треть туловища.
- Инфекционный дерматит. Развивается при поражении кожи болезнетворными бактериями, вирусами, грибами.
- Сухой дерматит. Возникает у людей с чувствительной кожей в холодное время года.
- Красный плоский лишай. Характеризуется появлением красных или розовых бляшек и интенсивным зудом. Может поражать ногтевые пластины.
- Токсидермия. Заболевание аллергической природы, при котором раздражитель попадает в организм через кровь, органы дыхания или ротовую полость. Выделяют медикаментозные, пищевые и профессиональные формы.
Симптомы дерматита
- В эритематозной стадии покраснение, зуд и жжение умеренно выражены, присутствует незначительная отечность.
- Буллезная стадия носит более тяжелое течение. На пораженных участках появляются пузырьковые высыпания, зуд становится интенсивным. При расчесывании образуются сначала мокнущие раны, впоследствии покрывающиеся плотной коркой.
- Последняя некротическая стадия характеризуется образованием на месте расчесов струпьев и язв. Сыпь охватывает все большие площади. Старые повреждения постепенно заживают без последствий или с образованием рубцов.
Клиническая картина зависит от формы заболевания. В случае его аллергической природы зуд и жжение более интенсивны, покраснение выражено сильнее, чем при контактном дерматите. Пораженные участки кожи могут распространяться по всему телу независимо от места приложения раздражителя.
При атопическом дерматите характерен интенсивный зуд. По мере прогрессирования на гиперемированных участках тела образуются пузырьки, наполненные мутной жидкостью. В последних стадиях заболевания преобладают выраженная сухость и бледность кожных покровов.
При пероральной форме дерматита первые высыпания локализуются на лице – в области щек, переносицы, подбородка, около рта. При этом характерно наличие ободка здоровой кожи вокруг красной каймы губ. Отмечаются зуд, шелушение, сухость и ощущение стянутости.
Для контактного дерматита характерны локальное покраснение кожи в местах соприкосновения с раздражителем, отечность, сыпь в виде пузырьков, появление трещин, сухость и мокнутие. Присутствуют зуд разной выраженности, жжение и болезненность воспаленных участков.
Экзема проявляется разнообразной сыпью, выраженным зудом, сухостью и шелушением кожи, трещинами, покраснением, отечностью или мокнутием.
Для токсидермии характерны крапивница, появление красных и пигментированных пятен на коже, мокнутия, отек лица и конечностей, отшелушивание крупных чешуек, угревая сыпь.
Генерализованная форма может протекать как красный плоский лишай, аллергический васкулит, красная волчанка.
Осложнения дерматита
Любая форма дерматита, сопровождаемая повреждением кожи, может осложниться присоединением инфекции. При хроническом течении заболевания возможно истончение кожных покровов, появление на них мелких расширенных сосудов – телеангиэктазий.
При продолжительном атопическом дерматите у ребенка возможно развитие астмы и аллергического ринита. В числе неблагоприятных последствий себорейной формы болезни угревая сыпь с образованием видимых дефектов кожи, абсцесс, облысение. Самыми серьезными считаются такие генерализованные осложнения, как отек Квинке, синдром Лайелла или Стивенса-Джонсона.
Диагностика дерматита
Диагноз выставляется на основании имеющихся симптомов, результатов внешнего осмотра кожи и слизистых оболочек пациента, визуальной оценки и локализации патологических изменений. Обязательно изучается анамнез заболевания с целью установления возможной причины дерматита, его генетической обусловленности.
-
. При аллергической реакции отмечается рост количества эозинофилов, а на воспаление указывает ускоренная СОЭ. . Включает определение концентрации АСТ, АЛТ, общего билирубина, триглицеридов, холестерина, общего белка.
- Определение уровня иммуноглобулинов в сыворотке крови, антител к пищевым, бытовым антигенам, антигенам растительного, животного и химического происхождения.
Лечение дерматита
- налаживание режима труда и отдыха, сон продолжительностью не менее 8 часов в сутки;
- диету, основанную на ограничении жареных, острых и консервированных блюд, возможных пищевых аллергенов;
- проведение гигиенических процедур в теплой воде (не выше 34°С);
- исключение стресса и нервных перегрузок.
- в случае химического воздействия на кожу ее тщательно промывают и накладывают повязку с нейтрализующим веществом – щелочью при ожоге кислотой или кислотой при ожоге щелочью;
- при периоральном, медикаментозном и аллергическом дерматите после промывания кожи назначаются энтеросорбенты, гипоаллергенная диета, а в тяжелых случаях внутривенные инфузии специальных растворов;
- лечение паразитарной инвазии проводится с применением антигельминтных препаратов.
Сильный зуд и боль, а также обширная область поражения и возникновение участков омертвения ткани являются показаниями для срочной госпитализации пациента. При тяжелом течении болезни с поражением более 20% кожи рекомендуется курсовой прием преднизолона в таблетках. В подобных ситуациях лечение может быть дополнено иммуносупрессивными препаратами.

Розацеа – это хронический дерматоз, который проявляется сначала приступообразными покраснениями кожи лица с последующим возникновением стойкой эритемы, телеангиэктазий и папуло-пустулёзных высыпаний на лице, и может приводить в дальнейшем к неравномерному увеличению отдельных частей лица (главным образом – носа, реже – лба, подбородка, ушных раковин) вследствие разрастания соединительной ткани и сальных желёз.
Синонимы
acne rosacea, розовые угри, красные угри.
Эпидемиология
Возраст: заболевание чаще всего начинается в возрасте 17-50 лет (пик заболеваемости в 35-45 лет), хотя может развиться и у людей старше 50 лет.
Анамнез
Заболевание начинается постепенно с периодически возникающих эпизодов приступообразного покраснения кожи лица (носа, щек, средней части лба, иногда верхней части груди), провоцируемых различными триггерными факторами (теплой или холодной погодой, солнечным светом (УФО), холодным ветром, горячими напитками или горячей (острой) пищей, физическими упражнениями, алкоголем, сильными эмоциями, косметикой, медикаментами и др.). Приступы сопровождаются ощущениями жжения и/или покалывания кожи (эритемато-теленгиэктатический подтип розацеа). Впоследствии эритема становится стойкой и на ней появляются телеангиэктазии и папуло-пустулёзные высыпания (папуло-пустулёзный подтип розацеа). Спустя годы от начала заболевания у некоторых пациентов (как правило, у мужчин) может развиться неравномерное утолщение кожи носа, реже – лба, подбородка и/или ушных раковин, напоминающее апельсиновую кожуру (ринофима, метофима, гнатофима, отофима), которое сопровождается увеличением этих частей лица, приводя к выраженным косметическим дефектам (фиматозный подтип). У больных розацеа нередко встречается поражение глаз, причем у 20% пациентов оно возникает раньше, а у 50% - уже после возникновения высыпаний на лице, изредка глаза и кожа поражаются одновременно. Поражения глаз протекают достаточно легко и наиболее часто представлены блефаритом и конъюнктивитом, реже – иритом и кератитом, при этом характер проявлений глазных симптомов не соответствует тяжести кожного процесса. Конъюнктивит характеризуется гиперемией конъюнктивы глаз и век, фотофобией, жжением, зудом и ощущением наличия песка в глазах. Блефарит проявляется эритемой, шелушением и появлением корочек по краю век (окулярный подтип розацеа).
Классификация:
- эритемато-теленгиэктатический;
- папуло-пустулёзный;
- фиматозный;
- окулярный;
- люпоидная (гранулематозная) розацеа – когда на фоне нормальной или незначительно гиперемированной кожи лица появляются множественные мономорфные желтовато-бурые или коричневато-красные папулы, реже папуло-пустулы, которые дают при диаскопии симптом «яблочного желе». Элементы оставляют после себя атрофические рубчики;
- розацеа, вызванная грамотрицательными бактериями. Характерным симптомом заболевания является появление большого количества милиарных пустул желтоватого цвета на фоне типичных проявлений розацеа. Заболевание устойчиво к терапии системными антибиотиками и метронидазолом. Этиологически и клинически идентично грамнегативному фолликулиту при вульгарных угрях. Возбудителями являются: Klebsiella; Proteus; Escherichia colli; Pseudomonas; Acitenobacter и др.;
- конглобатная розацеа – редкий вариант розацеа, наблюдающийся в основном у женщин. Имеет выраженное сходство с конглобатными угрями. Характеризуется появлением на фоне застойной эритемы лица абсцедирующих узлов, вскрывающихся свищевыми отверстиями. Течение заболевания хроническое и нередко прогрессирующее. От конглобатных угрей отличается наличием других симптомов розацеа и локализацией патологического процесса только на лице;
- фульминантная (молниеносная) розацеа. Точное нозологическое место данной клинической формы заболевания не установлено, возможно, она представляет собой разновидность конглобатной розацеа. Впервые описана под названием пиодермия лица. Возможно, это особое заболевание кожи лица, отличающееся как от акне, так от пиодермии. Заболевание встречается только у молодых женщин, локализуется исключительно на лице (на лбу, щеках и подбородке). Процесс начинается внезапно, кожа лица становится диффузно красной, на этом фоне появляются множественные абсцедирующие узлы и сливные, дренирующие синусы. На поверхности созревших абцедирующих узлов формируются множественные пустулы. Себорея является постоянным симптомом заболевания;
- болезнь Морбигана (стойкий розацейный отёк) характеризуется тем, что на лбу, в области переносицы и на щеках одновременно с эритемой появляется выраженная отёчность кожи, которая впоследствии приобретает плотный характер – при надавливании ямка не остаётся. Отёк обусловлен лимфостазом и носит рефрактерный характер.
Течение
постепенное начало с последующим хроническим течением с периодическими обострениями и ремиссиями.
Этиология
точно не установлена.
Предрасполагающие факторы
- наследственность (такой же дерматоз имеется у родственников);
- приём внутрь (наружное применение) лекарственных препаратов (цефалоспоринов, рифампицина, ванкомицина, офлоксацина, ципрофлоксацина, метронидазола, фурадонина, блокаторов кальциевых каналов, ингибиторы АПФ, гидралазина, витаминов, глюкокортикоидных (стероидных) гормонов, циклоспорина, наружных косметических средств и др.);
- употребление горячей пищи и напитков;
- употребление острой (пряной) и консервированной пищи;
- злоупотребление алкоголем;
- стресс;
- воздействие холода (в т.ч. холодного ветра);
- воздействие тепла (в т.ч. работа в горячем цехе);
- воздействие солнечного света (УФО);
- занятия спортом (тяжелым физическим трудом), особенно в условиях жаркого влажного климата.
Жалобы
На изменение цвета (покраснение) кожи лица (носа, щёк, лба) сначала нестойкое, а впоследствии стойкое; жжение (зуд) и/или ощущение парестезий (чувства ползания мурашек) в месте эритемы, возникновение сетчатого или ветвистого фиолетово-красного сосудистого рисунка на коже в области покраснения. Появление угревидных высыпаний на лице, значительно позже – на изменения лица, сопровождающиеся увеличением отдельных его частей (носа, лба, подбородка, ушных раковин), кожа которых приобретает неровный бугристый вид. Больные отмечают повышенную чувствительность кожи лица к УФО и другим «триггерным» факторам. Некоторые пациенты могут предъявлять жалобы на светобоязнь и чувство песка в глазах, реже – на стойкий плотный отёк и покраснение всего лица (что наиболее характерно для редкого варианта розацеа – болезни Морбигана).
Дерматологический статус
процесс поражения кожи носит распространённый, симметричный характер, пятнистые высыпания на лице могут группироваться с образованием эритемы-бабочки.
Элементы сыпи на коже
- воспалительное пятно красного или синюшно-красного цвета более 2 см в диаметре (эритема), имеющее округлую форму или форму бабочки (что характерно для локализации на лице). Границы пятна размытые (нерезкие), при диаскопии (надавливании прозрачным стеклом) оно исчезает полностью. Эритема сначала нестойкая (проходит в течение нескольких десятков минут), а впоследствии становится стойкой и имеет тенденцию к периферическому росту (слиянию с другими пятнами).
- приобретённые телеангиэктатические пятна красного или синюшно-красного цвета, древовидной (сетчатой) или полосовидной формы от 0,5 см в длину и более, располагающиеся на фоне эритемы. При диаскопии пятна исчезают полностью или иногда пульсируют, для них характерен периферический рост без разрешения (слияние с другими пятнами) с образованием древовидного (сетчатого) рисунка на эритематозном фоне;
- полушаровидные округлые папулы красного или синюшно-красного цвета цвета от 0,2 до 0,5 см в диаметре, расположенные на фоне эритемы и телеангиэктазий. При диаскопии папулы полностью обесцвечиваются. Впоследствии на поверхности папул могут формироваться пустулы (гнойнички). Просуществовав несколько дней, элементы, как правило, бесследно разрешаются;
- нестерильные конические или полушаровидные пустулы, располагающиеся на поверхности полушаровидных папул или на фоне эритемы от 0,2 до 0,5 см в диаметре, подсыхающие с образованием гнойных или гнойно-геморрагических корок. Гнойнички в дальнейшем разрешаются бесследно, в редких случаях возможно формирование рубцов;
- корки бурого или желтовато-серого цвета, образующиеся в результате подсыхания пустул на поверхности эритемы или на поверхности полушаровидных папул;
- очень редко обнаруживаются атрофические рубчики красного или перламутрово-белого цвета на месте разрешившихся папул или папуло-пустул;
- при фиматозном подтипе розацеа (чаще всего на носу) могут обнаруживаться узлы, связанные с гипертрофией железистой и/или соединительной ткани, красного, синюшно-красного или телесного цвета. Размеры узлов колеблются от 1 до нескольких см в диаметре, они имеют мягко-эластическую консистенцию и чёткие контуры, полушаровидно возвышаясь над уровнем окружающих тканей. Кожа над узлами бугристая, неровная, напоминает апельсиновую кожуру, при пальпации узлы могут быть подвижными. В дальнейшем они могут увеличиваться в размерах и сливаться друг с другом.
Элементы сыпи на слизистых
воспалительные пятна ярко-красного цвета, имеющие неправильную форму и образующиеся на конъюнктиве глаз и век, размеры их, как правило, не превышают 2 см. В дальнейшем пятна могут увеличиваться или существовать в неизменном виде, разрешаясь впоследствии бесследно.
Придатки кожи
Локализация
лицо: щёки, нос, скуловые дуги, подбородок и область вокруг рта, лоб, брови, конъюнктива глаз и век, волосистая часть головы, ушные раковины, реже – область декольте, очень редко – эпигастральная область.
Дифференциальный диагноз
С вульгарными угрями, демодикозом, системной красной волчанкой, периоральным дерматитом, себорейным дерматитом, саркоидозом кожи (lupus pernio), хроническим фотодерматитом.
Сопутствующие заболевания
гастродуоденит, язвенная болезнь желудка и/или двенадцатиперстной кишки, холецистопанкреатит, холестаз, колит (неспецифический язвенный колит, болезнь Крона), халазион, конъюнктивит, кератит, себорейный дерматит.
Диагноз
Наличие характерных высыпаний (стойкой эритемы в течение 3 месяцев) в местах типичной локализации (в центральной части лица без поражения периокулярных участков). В сомнительных случаях для подтверждения диагноза проводят гистологическое исследование биоптата кожи из очага поражения.
Патогенез
Полностью заболевания полностью не изучен. Розацеа, с позиций отечественной дерматологической школы, представляет собой ангионевроз, преимущественно в зоне иннервации тройничного нерва, обусловленный различными причинами: наследственной ангиопатией, нейровегетативными и микроциркуляторными расстройствами, внешними температурными воздействиями, употреблением горячей пищи и напитков, медикаментов, злоупотреблением алкоголем, УФО, эмоциональными стрессами, нарушением гормонального статуса, возможно - фокальной инфекцией на коже лица (клещи Demodex folliculorum и выделенная из них бактерия Bacillus oleronius, Propionibacterium acne, а также эпидермальный стафилококк) и дисфункцией пищеварительного тракта, нередко связанной с Helicobacter pylori. У пациентов с розацеа отмечается повышенный уровень кателицидинов ‒ белков, обеспечивающих защиту кожи от инфекционных агентов.
В 60-80% случаев у больных розацеа выявляют поражения желудочно-кишечного тракта в форме хронического гастрита, хронического колита, хронического холецистопанкреатита.
Вес отдельных провоцирующих факторов остаётся малоизученным. В результате воздействия указанных выше тригерных факторов развивается функциональная недостаточность периферического кровообращения, приводящая к нарушению трофики эпидермиса и дермы, дистрофическим и гипертрофическим изменениям коллагеновых волокон и сально-волосяного аппарата с развитием ответной воспалительной реакцией.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Читайте также:

