Воспалилась сальная железа в паху что делать
Обновлено: 24.04.2024
При закупорке сальной железы на любом участке тела образуется доброкачественное образование, которое со временем может серьезно увеличиваться в размерах. Прогрессирование роста – не единственная неприятность, исходящая от атеромы, которая затрагивает чаще мужчин, чем женщин. Главная опасность – возможность воспаления. Что же делать, если безобидная ранее эпидермальная киста вдруг покраснела или посинела, отекла и вызывает боль?
В чем причина воспаления
Безусловно, наличие под кожей избытка сала не может не сказаться на функционировании организма отрицательно. Рано или поздно, если человек настойчиво отказывается от удаления атеромы, в кисту проникает инфекция – через микропоры, микротравмы на коже и т. д. Полость наполняется гноем, иногда с примесью крови.
Как понять, что атерома воспалилась
Диагностировать это образование достаточно просто – по черной точке на поверхности, которая является окончанием закупоренного сального протока. Время от времени из него выходит содержимое с неприятным запахом. В невоспаленном состоянии киста не вызывает боли, достаточно эластична при пальпации и имеет четкие границы.
Как только присоединяется инфекция, она увеличивается в размерах, краснеет, размягчается – прикосновения приносят жгучую боль, не заметить которую уже невозможно. Если этот очаг инфекции переходит в стадию хронического течения, ситуация может осложниться абсцессом – гнойным воспалением, сопровождающимся расплавлением окружающих тканей, и флегмоной – воспалением подкожной клетчатки.
Как быть?
При появлении признаков воспаления медлить не стоит – необходимо срочно отправляться к хирургу. А вот чего точно делать нельзя, так это выдавливать или расковыривать образование, пытаясь проделать в нем отверстие. Если произошел прорыв и гной оказался снаружи, рану нужно обработать и дождаться, пока она затянется. После этого возможно удаление капсулы и содержимого. Ни на одном из этапов нагревать или распаривать кисту нельзя – это может спровоцировать инфицирование.
На экстренной консультации хирурга могут порекомендовать снять воспаление мазью левомеколь или ихтиоловой. Средство наносится на чистый бинт и прикладывается к кисте, а затем закрепляется пластырем. Компресс делают трижды в день, пока процесс не стихнет.
Особенности лечения
Лечить атерому в таком остром состоянии нельзя. Как только удастся купировать воспалительный процесс, пациенту будет предложен один из методов удаления. Крупные образования убирают под местной анестезией хирургическим путем. Рассекая кожу, врач устраняет капсулу, накладывает косметические швы, после чего на коже остается шрам.
Если киста небольшая, будет предложен лазер – без контакта с кровью больного. После такой процедуры следов не остается. Иногда целесообразно объединить эти два метода – выполнить хирургическое иссечение и обработать капсулу с помощью лазера.
Если внутри образовался абсцесс, хирург вскрывает атерому под местным наркозом, извлекает гной и промывает. Чтобы предотвратить повторное нагноение, в полость на несколько дней вводят специальный дренаж, а также назначают антибиотики. В таком случае удалять образование можно не ранее, чем через три месяца после полного затягивания раны.

Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:

- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно сахарный диабет;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Как проявляется гидраденит?

Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита

У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.

Уретра — это канал у мужчин и женщин, предназначенный для выведения мочи и спермы (у мужчин). Выделения из уретры имеют физиологический характер, поскольку предусматривают естественный выброс биологической жидкости. Тем не менее, существует ряд патологических состояний, при которых выделения из канала не являются естественными и предупреждают о наличии воспалительных процессов мочеполовой системы.
Отличить первые от симптомов заболевания достаточно легко: они не сопровождаются неприятными ощущениями, не имеют кровянистых или гнойных примесей и не пахнут. В отличие от них нетипичный секрет может иметь различные примеси, в том числе и крови, отличаться творожистой консистенцией, неприятно пахнуть. Они требуют немедленного обращения за профессиональной медицинской помощью. Получить её можно в многопрофильной клинике ЦЭЛТ: наши специалисты приложат все усилия к тому, чтобы правильно поставить диагноз и назначить соответствующее лечение. В их распоряжении имеется всё необходимое для того, чтобы оно было успешным: пациентам необходимо лишь своевременно обратиться к нам, чтобы избежать развития серьёзных осложнений.
Выделения из уретры: виды и причины
Принято выделять физиологические и патологические выделения из уретры. Выделение первых является естественным процессом и не нуждается в лечении или врачебном наблюдении. Они представлены в нашей таблице ниже:
| Физиологические выделения из уретры | Что это такое, когда возникают? |
|---|---|
| Урина | Является продуктом жизнедеятельности человека в виде жидкости, который выделяется почками. В норме имеет желтоватый цвет, прозрачная, почти не пахнет и не содержит никаких включений и примесей, на 99% состоит из воды. |
| Прозрачные выделения из уретры у женщин | Желёзы уретры производят небольшое количество прозрачного секрета, который играет роль смазки и исключает проникновение патогенных микроорганизмов внутрь неё. |
| Смегма у мужчин | Смесь секрета сальных желез крайней плоти в виде белой густой смазки требует соблюдения личной гигиены и регулярного удаления обычной водой. При больших скоплениях приобретает зеленоватый оттенок и может привести к развитию воспалительных процессов. |
| Эякулят у мужчин | Жидкость, которая выделяется при семяизвержении. Имеет светло-серый цвет, отличается вязкостью и мутностью. |
| Секрет предстательной железы у мужчин | Жидкость, появляется вследствие деятельности желёз простаты и входит в состав спермы. Отличается характерным запахом, обеспечивает оплодотворяющую способность сперматозоидов. |
Патологические выделения нуждаются в своевременном лечении и отличаются от естественных:
- объёмом — слишком обильные или, напротив, скудные;
- внешним видом — мутные, белые, жёлто-зелёные;
- наличием примесей — гнойных включений, комков слизи, крови;
- запахом — гнилостный, кислый, рыбный;
- густотой — слишком густые или жидкие, липкие;
- систематичностью: постоянные или эпизодические.
Причины таких выделений из уретры представлены в таблице ниже:
| Виды | Причины | |
|---|---|---|
| Инфекционной этиологии | Специфические | Заболевания, которые передаются половым путём |
| Неспецифические | Микроорганизмы, вызывающие инфекционный уретрит | |
| Аллергические реакции | Длительное воздействие аллергена | |
| Неинфекционной этиологии | Сужения уретры | Травмы и запущенные заболевания |
| Нарушение целостности слизистой | Воздействия механической природ | |
| Раздражение | Воздействие химических веществ | |
Характер патологических выделений нередко позволяет распознать причину, которая их вызвала:
- кандидоз — инфекция, развивающаяся вследствие поражения грибами рода Кандида;
- воспалительные процессы простаты в острой или хронической формах;
- хламидиоз — ЗППП инфекционной природы, возникающее при заражении хламидиями;
- микоплазмоз — заболевание инфекционной природы, возникающее из-за бактерий класса микоплазмы.
- воспалительных процессах уретры — гонорейный и кандидозный уретрит;
- прохождении через канал песка и камней при МЧБ;
- травматических состояниях мочеиспускательного канала, возникших при проведении медицинских процедур;
- воспалении почек, характеризующемся поражением почечных клубочков.
Важно понимать, что характер выделений из мочеиспускательного канала напрямую зависит от целого ряда факторов:
- возбудитель;
- наличие других заболеваний;
- запущенность патологических процессов;
- выраженность воспаления.
Выделения неинфекционной природы
Существует целый ряд заболеваний неинфекционной этиологии, одним из симптомов которых являются выделения из уретры:
-
— канал травмируется при прохождении конкрементов из мочевого пузыря, что приводит к появлению примеси крови в выделениях и урине. В случае, если в повреждённой области начался воспалительный процесс, появляются слизистые выделения белого цвета из уретры без запаха, которые сопровождаются жжением и зудом во время опорожнения мочевого пузыря;
- Аллергические реакции на материал, из которого пошито нижнее бельё, гигиенические средства, а также фармакологические препараты или продукты питания. В результате возникают прозрачные интенсивные выделения, которые не пахнут и сопровождаются отёками, зудом и неприятными ощущениями при опорожнении мочевого пузыря;
- Новообразования добро- или злокачественной природы, локализующиеся в мочевом пузыре или мочевыводящем канале, приводят к появлению выделений с кровью или коричневого цвета;
- Травмы, полученные при проведении медицинских процедур или полового акта. Неправильный подбор или нарушения техники введения катетера могут стать причиной повреждения стенок уретры, что приводит к появлению патологических выделений.
Выделения из уретры: диагностика
Диагностика выделений из мочевыделительного канала предусматривает следующее:
Увеличились лимфоузлы в паху? Воспаление лимфоузлов в паху у мужчин и женщин
Ключевая роль лимфоузлов - задержание и препятствие проникновению в организм различного рода инфекций. Они являются иммунными органами и выполняют функцию защитного фильтра, не пропуская в организм микробы, а также борются с их возбудителями.
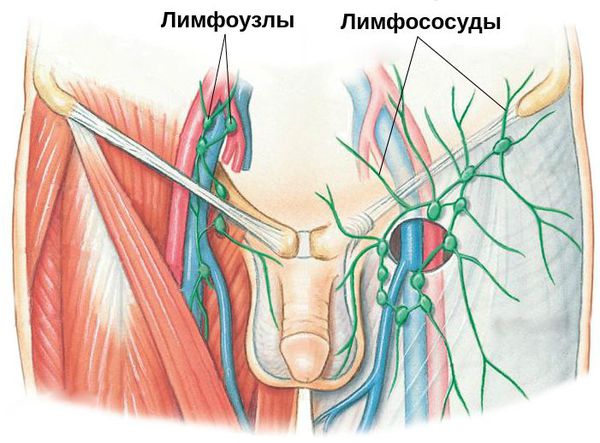
Группы паховых лимфоузлов у мужчин и женщин
Группы лимфоузлов как у мужчин, так и у женщин делятся на два вида: глубокие и поверхностные. Они имеют, как правило, округлую или овально-продолговатую форму, размеры - от миллиметра до двух сантиметров.
Количество глубоких паховых узлов колеблется в пределах от одного до семи. Расположены они рядом с веной и бедренной артерией. Поверхностные лимфоузлы дислоцируются на пластинке фасции бедра и бедренном треугольнике и достаточно легко прощупываются при пальпации. Их форма напоминает форму горошины, а количество составляет от 4 до 20. Они связаны и взаимодействуют с наружными половыми органами, с кожей промежности и брюшной стенкой в границах от нижней части пупка до промежности. Связаны с лимфососудами бедра и паховыми сосудами на поверхности.
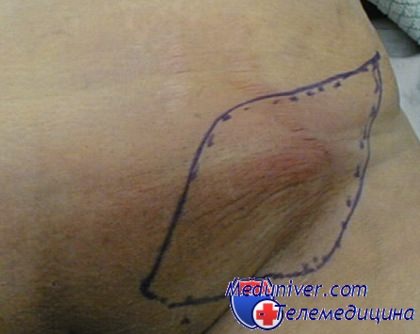
Невоспалительные причины увеличения лимфоузлов в паху
Причины воспаления лимфоузлов могут быть разными, но в любом случае их увеличение говорит о том, что они усиленно работают, пытаясь защитить и обезопасить организм. Лимфоузел может воспалиться даже от такой банальной причины, как кошачья царапина, поскольку на когтях животного может содержаться инфекция даже если само животное не больно. Еще некоторые невоспалительные причины - фурункулез и различные виды опухолей. В любом случае, если у вас воспалился лимфоузел, необходимо в срочном порядке обращаться к врачу. С увеличением лимфоузлов организм сигнализирует о внутренней проблеме, которую необходимо срочно выявлять.
Воспалительные причины увеличения лимфоузлов в паху у мужчин
Когда паховые лимфоузлы дают о себе знать, есть причины говорить о наличии таких заболеваний, как: ЗПП, возможное наличие стафилококка, а также других возбудителей. Воспаление паховых лимфоузлов у мужчин требует медицинского вмешательства, поскольку является опасным для организма. Содержимое воспаленного лимфоузла - это гной, который необходимо удалить из него, используя противомикробные препараты и антибиотики. Такую процедуру может провести только квалифицированный врач.
Воспалительные причины увеличения лимфоузлов в паху у женщин
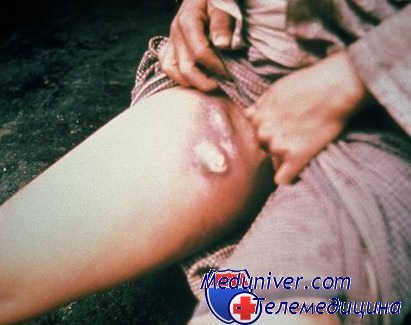
Причины, инициирующие воспаление паховых лимфоузлов у женщин могут быть аналогичными с мужскими. Поскольку лимфоузлы, расположенные в этой части организма, отвечают за фильтрацию тазобедренной и ножной части, можно говорить о том, что и очаг воспаления кроется где-то в этой зоне. Причины воспаления могут крыться в наличии грибковых заболеваний, инфекциях стоп, болезнях мочеполовой сферы, включая ЗПП, различных видах поражений репродуктивной системы, а также свидетельствовать о наличии опухолей, в том числе и злокачественных.
Проявления увеличения паховых лимфоузлов
Симптомы увеличения лимфоузлов могут быть различными, иметь скрытый и ярко выраженный характер. Заболевший человек может испытывать общее чувство слабости, потерю аппетита и общее недомогание. Также у пациентов может наблюдаться повышение температуры тела, похудение и изменение общих характеристик крови. При пальпации и визуальном осмотре заметны небольшие припухлости округлой формы красноватого цвета, больной может ощущать зуд или жжение, дискомфорт при движении.
Что делать при увеличении лимфоузлов в паху?
Ответ может только один - в срочном порядке обращаться к врачу. С помощью современных методик доктор диагностирует причины увеличения паховых лимфоузлов. Чем раньше диагностируется причина заболевания, тем легче ее лечить. Чтобы не усугублять процесс, не следует пытаться лечить воспаленные узлы самостоятельно, используя различные народные методы и рецепты. Только опытный доктор с применением проверенных препаратов может правильно и эффективно побороть данную проблему. Возможно, доктор назначит посещение процедур физиотерапии, которым нельзя пренебрегать.
Для помощи организму при воспалении лимфатических узлов нужно употреблять как можно больше жидкости, принимать настойку эхинацеи, которая улучшает иммунитет, и воспользоваться мочегонными препаратами.
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
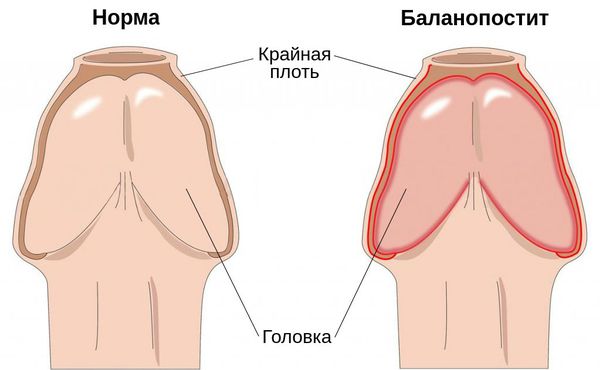
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
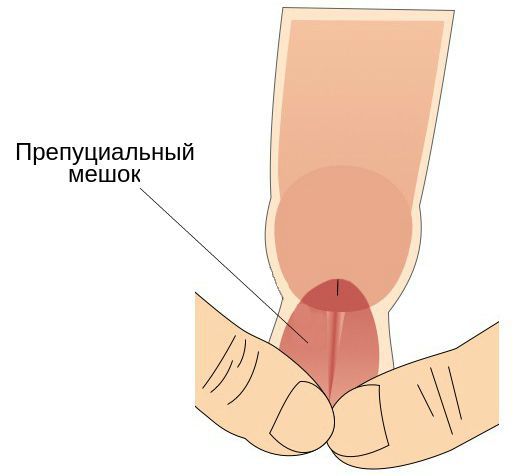
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
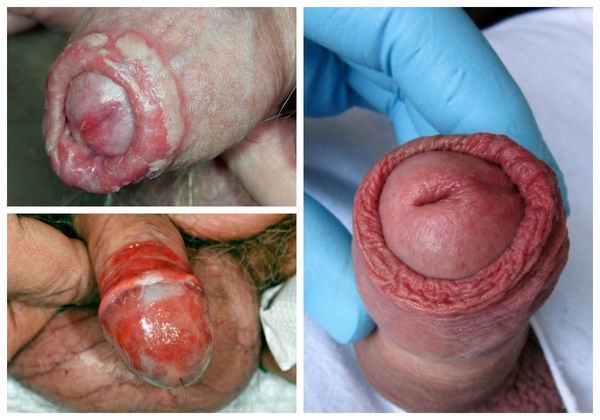
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
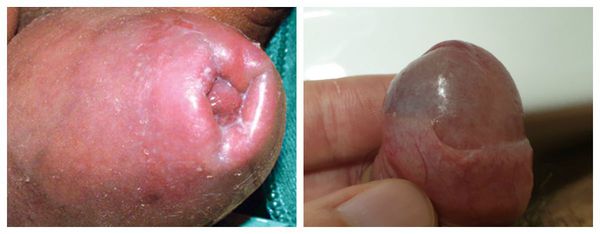
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
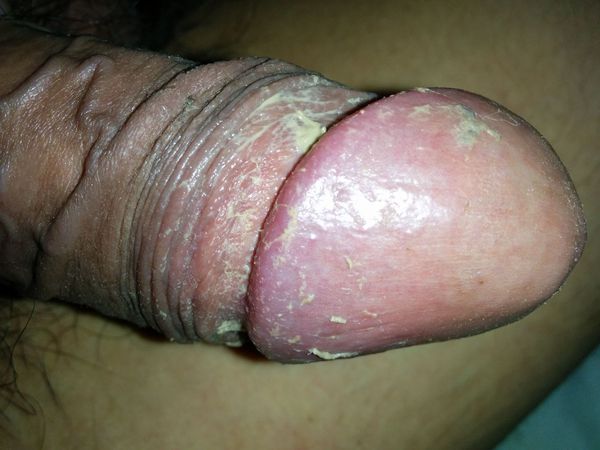
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
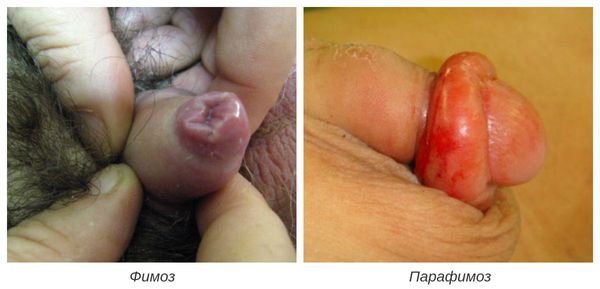
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
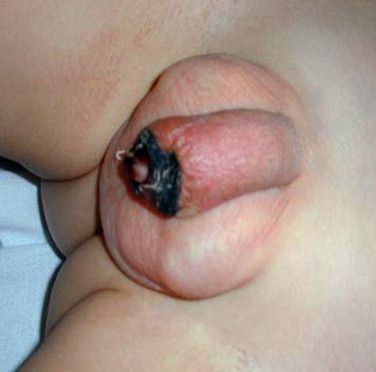
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
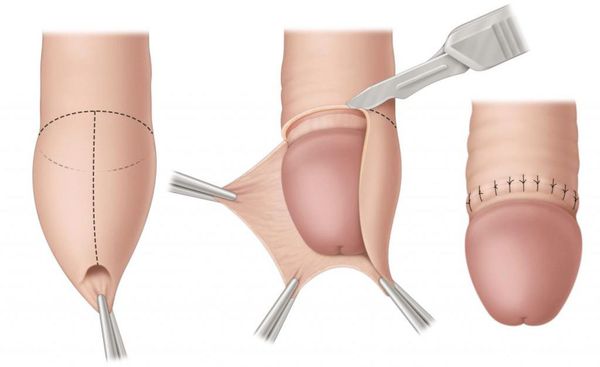
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Читайте также:

