Водяные прыщи на ногах что это может быть и как их лечить
Обновлено: 23.04.2024

Пустулёз ладоней и подошв – это хронический воспалительный дерматоз, который проявляется рецидивирующими высыпаниями на ладонях и подошвах стерильных пустул.
Синонимы
ладонно-подошвенный пустулёз, персистирующий ладонно-подошвенный пустулёз, хронический ладонно-подошвенный пустулёзный псориаз, пустулёзный бактрид Эндрюса.
Эпидемиология
Анамнез
Ладонно-подошвенный пустулёз характеризуется появлением на коже ладоней и подошв симметрично расположенных беловато-желтоватых пустул величиной с булавочную головку, увеличивающихся в размерах и нередко сливающихся друг с другом с образованием так называемых «гнойных озер». Пустулы сначала располагаются на фоне неизменённой кожи ладоней и подошв, а в дальнейшем вокруг них появляется лёгкое покраснение кожи. Реже встречается одностороннее поражение, которое чаще всего предшествует распространению патологического процесса на другую ладонь и/или подошву. Заболевание протекает волнообразно: на фоне уже существующих высыпаний могут появляться свежие гнойнички. Впоследствии они подсыхают с образованием корок и чешуек красно-коричневого цвета, которые затем отшелушиваются.
Течение
острое начало с последующим хроническим рецидивирующим многолетним течением. Ремиссии, как правило, носят нестойкий характер ввиду рефрактерности (устойчивости) к лечению.
Этиология
Предрасполагающие факторы
- стресс;
- приём лекарственных препаратов (препаратов лития);
- очаги хронической инфекции в организме (хронический тонзиллит, гайморит, отит, зубные гранулёмы);
- курение (больше 20 сигарет в сутки);
- пребывание в странах, где сочетаются высокая влажность и высокая температура воздуха (Южная Европа, Западная Азия, Южная Азия, Юго-Восточная Азия, Австралия и Океания, Южная Америка);
Жалобы
На наличие болезненных и нередко зудящих высыпаний гнойничков (пустул) на коже ладоней и подошв, иногда на боли и скованность в суставах.
Дерматологический статус
процесс поражения кожи чаще всего носит распространённый, симметричный характер, элементы сыпи склонны к слиянию.
Элементы сыпи на коже
Элементы сыпи на слизистых
- стерильные полушаровидные пустулы от 0,2 до 0,5 см в диаметре, располагающиеся на фоне неизменённой или гиперемированной кожи, подсыхающие с образованием бурых корок;
- корки бурого цвета, до 0,5 см в диаметре, располагающиеся на месте подсохших пустул, которые могут отторгаться с образованием эрозий;
- болезненные эрозии на месте корок, от 0,2 до 0,5 см в диаметре, располагающиеся на фоне воспалённой или неизмененной кожи, которые в дальнейшем бесследно разрешаются;
- на фоне эрозий и корок могут формироваться болезненные трещины, которые впоследствии эпителизируются;
- пластинчатые чешуйки серебристо-белого, серого или цвета нормальной кожи на поверхности воспалительных пятен в местах ранее бывших высыпаний, образующиеся при их разрешении;
Придатки кожи
Локализация
ладони и подошвы, ладонная поверхность пальцев, сгибательная поверхность лучезапястных суставов, боковые поверхности пальцев и редко – тыл пальцев.
Дифференциальный диагноз
С пустулёзным псориазом ладоней и подошв; дисгидротической формой микоза стоп, осложнённой вторичной инфекцией; хроническим акродерматитом Аллопо; пустулёзной токсикодермией; вирусной пузырчаткой полости рта и конечностей; экземой кистей и стоп, осложнённой вторичной инфекцией.
Сопутствующие заболевания
артрит, САПГО-синдром (синовиит, акне, ладонно-подошвенный пустулёз, гиперостоз, остеит), очаги хронической инфекции в организме (хронический синуит, хронический отит, аднексит, тонзиллит, зубные гранулёмы, хронические пиодермии), гастродуоденит (язвенная болезнь желудка и/или 12-ой кишки), невротические расстройства, сахарный диабет, тиреоидит, псориаз.
Диагноз
Наличие пустулёзных высыпаний в сочетании с отрицательными результатами посева содержимого пустул. В сомнительных случаях для подтверждения диагноза проводят гистологическое исследование биоптата пораженной кожи.
Патогенез
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Различного рода прыщи являются очень распространенной проблемой среди многих людей разных возрастов. Водяные прыщики на ногах и теле могут появиться как у мужчин, так и у женщин, вызывая немалый дискомфорт.
Существует множество причин их появления, но в любом случае данные новообразования требуют определенного лечения. Как избавиться от прыщиков на ногах?

Причины появления
Любого рода прыщи, комедоны, угри и водянки на коже приносят не только дискомфорт и болевые ощущения, но и делают ее менее привлекательной для окружающих. Водянистые прыщи на теле и ногах могут свидетельствовать об определенных патологических процессах, возникших в организме, или о снижении иммунной защиты.
Существует множество факторов, которые могут спровоцировать появление водянистых прыщей. Но основным из них является чувствительная кожа. В целом причины, по которым появляются водяные прыщи на ногах можно разделить на две категории — внешние и внутренние.
Самая распространенная первопричина их появления у женщин — бритье. Нередко представительницы прекрасного пола сталкиваются с проблемой раздражения после бритья в виде шелушений, сильного зуда, жжения и мелких высыпаний. Поэтому дерматологи советуют придерживаться определенных правил депиляции или же вовсе рекомендуется сменить способ выбранного бритья.
Наибольшее раздражение вызывает депиляция с помощью воска и депилятора. Однако даже банальное бритье станком может спровоцировать такое последствие. Это может быть по причине старого, тупого станка, бритья на сухую или не использование смягчающих средств после бритья.
К внутренним причинам водяных прыщей можно отнести:
- простудные заболевания;
- снижение иммунной защиты;
- обострение хронических болезней;
- недостаток определенных витаминов и микроэлементов;
- аллергическая реакция;
- нарушения в работе пищеварительной системы, что нередко приводит к появлению прыщей.

Очень часто водянки появляются именно в холодное время года, так как именно в это время значительно обостряются вирусные заболевания, простуды и существенно снижается иммунитет. Также пупырышки на стопе и на бедрах могут стать симптомом аллергии на ткань одежды, на используемую уходовую косметику, а также на другие внешние раздражители.
Водяные прыщи могут появиться из-за развития инфекционного заболевания как внутри организма, так и на самой коже.
Возможные внешние причины появления прыщей на ногах:
- раздражение после бритья
- неправильно подобранная уходовая косметика; и пренебрежение увлажняющей косметикой;
- плохая гигиена или же ее отсутствие;
- раздражение на ткань одежды или в результате попадания солнечных лучей в летнее время года.
Нельзя оставить в стороне и дерматологические болезни. Из них наиболее частыми являются:
- демодекоз, вызывающий зуд, волдыри, воспаление в организме;
- опоясывающий лишай, для которого характерны появления водянистых прыщиков на всем теле;
- герпес — чаще всего страдают руки, лицо, губы;
- грибок.
В последние десятилетия участились случаи высыпаний в результате нестабильной работы нервной системы. Поэтому нередко дерматологи замечают всевозможные высыпания после сильных стрессов, депрессивных состояний, нервных потрясений и так далее.

В любом случае, заметив подобного рода высыпания на своем теле, необходимо обратиться за консультацией к дерматологу. Так как если на руках, пальцах, теле или на ногах появились прыщики, которые вызывают дискомфорт, то это может быть тревожным знаком. А вот первопричина их появления может быть намного серьезные и опаснее для здоровья и даже жизни человека. Тем более, что причин появления водянок немало.
Причины водянок на стопах
В качестве отдельной причины, вызывающей водянки, специалисты часто отмечают неправильно подобранную обувь. Обычно на данную проблему жалуются те, кто отдает предпочтение обуви на каблуках. Также не исключено образование угрей на ногах при неправильном подборе обуви — неподходящем размере, синтетическом внутреннем наполнителе, неудобной форме обуви и так далее.
Поэтому врачи советуют выбирать в первую очередь удобную обувь, желательно из натуральных тканей. Стоит обратить внимание и на носки. Лучше покупать хлопчатобумажные носки, при этом необходимо их каждый день менять на чистые, чтобы не спровоцировать появление грибка, который также может проявляться в виде мелких водяных прыщиков на пальцах ног и по бокам стоп.

Еще одной распространенной причиной водянок на стопах является гипергидроз. Это на сегодняшний день очень популярная проблема как для мужчин, так и для женщин. Поэтому необходимо использовать различные средства для уменьшения количества выделяемого пота:
- дезодоранты и тальк для ног;
- средства от гипергидроза — Теймурова паста, Драй Драй и т.д.
Дерматологи рекомендуют мыть ноги дегтярным мылом, поскольку оно отлично справляется с повышенной сальностью.
Водянки между ног
Прыщи между ног, на внутренней стороне бедер, приносят немало дискомфорта. К тому же от них не так просто избавиться, так как дерма в данном месте отличается особой чувствительностью, тонкостью и часто подается трению.
Если водяные прыщи на теле чешутся, то этому могут спровоцировать такие факторы:
- плохое качество нижнего белья или неправильный его подбор (синтетические ткани, маленький размер, подбор не по сезону);
- аллергия на порошок или мыло;
- герпес, который становится причиной пузырьковой сыпи в области паха;
- контагиозный моллюск — инфекционное поражение дермы.
При появлении также другой симптоматики наряду с высыпаниями нужно срочно обратиться к дерматологу для тщательного обследования.
Диагностика и лечение
В первую очередь необходимо проконсультироваться с дерматологом. Для более тщательного исследования, врач может взять несколько анализов, среди которых обязательным является соскоб с поверхности кожи. Благодаря ему можно обнаружить возможные бактерии и грибки на ней. Далее состояние дермы и непосредственно сами высыпания изучаются с помощью специальной аппаратуры. Это поможет сделать вывод о текущем состоянии пораженного участка кожи.

В дальнейшем дерматолог назначает терапию и, возможно, не только медикаментозную. Подобранное лечение будет зависеть от первопричины заболевания. Если полностью не вылечить недуг, а только устранить его симптоматику, то он может развиваться дальше, при этом область поражения будет увеличивается, как и степень болезни.
Водянистые прыщи на ступнях ног, на руках и теле нельзя выдавливать, это может спровоцировать развитие инфекции и оставить рубцы.
Медикаментозная терапия
Медикаменты как для внутреннего, так и для внешнего приема назначает только врач и самолечение может негативно отразиться на состоянии вашей кожи. В случае аллергических реакций обычно назначаются антигистаминные препараты, например Супрастин, Лоратадин, Цетрин и т.д.
При возникших в организме инфекциях необходим прием препаратов против грибка, противовирусных препаратов. Часто инфекции в организме появляются из-за снижения иммунитета, поэтому назначаются иммуномодуляторы, например, свечи Виферон. При нервных расстройствах рекомендуются успокоительные средства.
Наряду с внутренним лечением назначаются местные препараты. Обычно это противогрибковые, противовоспалительные мази, которые подбираются в зависимости от ситуации и диагноза. Также можно использовать более лояльную, народную терапию, но только по совету врача.

Народные методы
Если на ступнях появились и чешутся прыщики и водянки, то можно воспользоваться некоторыми народными рецептами. Наиболее эффективное средство от прыщей и раздражений на коже — сок алоэ. Это богатое на витамины и микроэлементы растение, которое можно применять при различных дерматологических проблемах.
Для этого из листика алоэ выдавливается сок, который прикладывается к пораженному участку. Также листик алоэ можно использовать в качестве примочек. Но нужно помнить, что алоэ лучше не прикладывать к здоровой коже, поскольку это может вызвать раздражение и ожог.
Также проверенным временем средством является настойка календулы. Для обработки кожи эффективно использовать отвары трав:
- ромашки;
- череды;
- эвкалипта;
- мать-и-мачехи.
При отсутствии результата или усугублении ситуации нужно обратиться к врачу.
Рекомендации по лечению
Прыщи на ступнях часто путают с сухой мозолью, поэтому самолечение оказывается малоэффективным. Чтобы как можно скорее избавиться от обильных высыпаний на теле и ногах, рекомендуется придерживаться таких правил:
- выбирать одежду и обувь только из натуральных тканей;
- отказаться хотя бы на время от каблуков;
- сменить уходовую косметику;
- по возможности как можно чаще принимать воздушные ванны.
Рекомендуется также пополнить витаминный баланс в организме. Для этого нужно принимать витамин группы А и витамин Е. Не менее важной для устранения водянок, является и профилактика.

Первое, что нужно сделать — очистить организм, пересмотрев свое ежедневное меню. Взамен вредной пище, необходимо включить в свой рацион продукты, богатые на содержание минералов и витаминов. Жареную, острую и сильно соленую пищу лучше вовсе исключить из рациона, так как она негативно влияет на состояние кожи и работу пищеварительной системы.
По поводу сладкого, дерматологи утверждают, что оно отбирает красоту. Немало исследований доказали, что люди, которые часто едят шоколад и сладости, часто страдают от угревой сыпи, акне, забитых пор и прочих кожных заболеваний.
В обязательном порядке нужно добавить в свой ежедневный рацион кисломолочную продукцию. Она улучшает работу органов ЖКТ, способствует очищению организма, избавляет от токсинов и ускоряет обмен веществ. В результате кожа выглядит более отдохнувшей, а количество высыпаний значительно сокращается.
Чтобы предотвратить появление прыщей на стопах, а также натоптышей, рекомендуется регулярно очищать кожу с помощью скрабов, пилингов, делать педикюр. В домашних условиях для этого можно использовать пемзу, пилочку для пят, распаривания.
Человеческая кожа очень восприимчива к внешним и внутренним раздражителям. Поэтому, заметив какие-либо воспаления, прыщи или покраснения, требуется прислушаться к своему организму. Возможно, это лишь симптом серьезного нарушения или патологии, которая может быть опасна для здоровья и жизни человека.
Видео «Если прыщи на руках или ногах чешутся, что делать?»
Информационное видео о сыпи на руках и ногах, которая может вызвать зуд, и о том, что с ними делать.
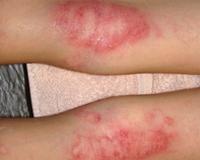
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.

Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
- Генетическая предрасположенность. Если патология диагностирована у одного из родителей, риск заболеть составляет 40%, при наличии заболевания у обоих родителей — повышается до 50-60%. Отягощенная наследственность проявляется определенными генами HLA, которые контролируют иммунный ответ.
- Экзогенные факторы. Заболевание провоцируется негативным воздействием химических веществ (бытовая химия, профессиональные вредности), физических факторов (повышенная инсоляция, температурные перепады), аллергизацией при употреблении некоторых продуктов питания, лекарственных препаратов.
- Инфекционно-аллергические факторы. Дерматоз может возникать при попадании в организм бактериальных или грибковых агентов извне. Нередко он начинается на фоне хронических очагов инфекции, особенно при отсутствии адекватного лечения. Во втором случае появления экзематозных симптомов вызвано хронической сенсибилизацией организма к антигенным детерминантам микробов.
- Неврологические нарушения. Функциональные нервные расстройства с преобладанием парасимпатических влияний повышают вероятность появления мокнущих высыпаний. Патология периферических нервов, сопровождающаяся ухудшением микроциркуляции, провоцирует возникновение клинических симптомов в пораженной зоне.
- Соматические заболевания. Стимулируют развитие кожного поражения и отягощают его течение при несоблюдении схемы лечения многие патологии внутренних органов: желудочно-кишечного тракта, панкреатобилиарной системы, мочевыделительной системы. Важная роль отводится нейроэндокринным нарушениям, метаболическим расстройствам, возникающим вследствие поражения желез внутренней секреции.
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
- По течению процесс бывает острым, подострым, хроническим.
- По клиническим проявлениям болезнь подразделяется на истинную, микробную, детскую, профессиональную, варикозную формы.
- По классификации Хорнштейна существует экзогенная, эндогенная, дисрегуляторная экзема.
- По классификации Американской академии дерматовенерологии выделяются конкретные нозологические единицы дерматоза (астеатотическая экзема, нумулярный дерматит, белый питириаз и т. д.).
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
- Гистологический анализ. На мокнущей стадии в биоптатах кожи определяется спонгиоз, мелкие везикулы, внутриклеточный отек эпидермиса. В структуре дермы наблюдается лимфоидно-клеточная инфильтрация вокруг сосудов, расширение поверхностной сети капилляров.
- Анализы крови. Для подтверждения инфекционно-аллергической этиологии измеряется уровень иммуноглобулина Е, производится аллергологическое исследование для обнаружения антител к специфическим антигенам. Чтобы оценить общее состояние здоровья, назначается клинический, биохимический анализ крови.
- Микробиологические исследования. При подозрении на микробную экзему, осложнении процесса вторичной инфекцией необходим бакпосев отделяемого кожных элементов. По его результатам устанавливают точный вид патогенного возбудителя, чувствительность к антибактериальным препаратам, подбирают подходящее для лечения средство.
- Консультации специалистов. Если при первичной диагностике у человека присутствуют признаки поражения внутренних органов, которые потенциально могли стать провоцирующим фактором мокнущего дерматоза, дальнейшее обследование и лечение проводится с участием профильных врачей. Чаще всего требуется помощь гастроэнтеролога, психоневролога, эндокринолога.
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
- Антигистаминные средства. Для ликвидации кожного зуда в острой фазе применяются гистаминоблокаторы первого поколения, а после купирования симптоматики возможно продолжение лечения медикаментами второго и третьего поколения.
- Десенсибилизирующие препараты. Используются растворы кальция, натрия тиосульфат. Лечение уменьшает проницаемость сосудов, оказывает противовоспалительный эффект, нормализует метаболические реакции в дерме.
- Стабилизаторы клеточных мембран. Чтобы усилить эффективность антигистаминных препаратов, показано лечение стабилизаторами мембран тучных клеток. Некоторые авторы советуют применять полиненасыщенные жирные кислоты омена-3 для нормализации структуры мембран клеток.
- Глюкокортикостероиды. При генерализованных формах мокнущей экземы, отсутствии эффекта от других вариантов лечения применяются гормоны в режиме пульс-терапии или длительного приема.
- Иммунокорригирующие средства. Рациональная иммунокоррекция назначается для облегчения состояния при непрерывно рецидивирующей форме мокнущей экземы. Лечение включает препараты тимуса, стимуляторы лейкопоэза.
- Антибиотики. Лечение антибактериальными средствами требуется при микробной форме дерматоза и доказанной инфекционно-аллергической природе болезни.
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
2. Экзема в практике семейного врача: клинические формы, дифференциальный диагноз, лечение/ Е.А. Бардова// Клиническая иммунологии, аллергологии, инфектологии. — 2013. — №1.
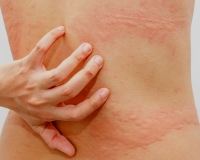
Аквагенная крапивница – иммунопатологическая реакция кожи, индуцированная контактом с водой любой температуры. Сопровождается появлением волдырей, окруженных эритематозным венчиком, кожного зуда, иногда – бронхоспазма или одышки. Диагноз подтверждается положительным тестом при проведении пробы с водой, результатами лабораторных исследований (определение уровня гистамина, сывороточного иммуноглобулина Е, ингибитора С1), биопсии кожи. Лечение включает нанесение на кожу барьерных средств перед взаимодействием с водой, прием антигистаминных препаратов, СИОЗС, анаболических стероидов, фототерапию.
МКБ-10


Общие сведения

Причины
Клинические проявления аквагенной крапивницы развиваются после соприкосновения кожи с водой (пресной, морской, дождевой, водопроводной, дистиллированной), потом, слюной или слезами. Кожная сыпь возникает после мытья рук, умывания, приема душа или ванны, плавания в бассейне или открытом водоеме, ношения мокрой одежды, потоотделения. Появление симптомов может иметь зависимость от солености и количества воды, длительности ее контакта с кожей.
Патогенез
Патофизиология аквагенной крапивницы изучена слабо. За весь период изучения заболевания выдвинуто несколько гипотез, но ни одна из них до сих пор не является доказанной и общепризнанной. Так, дерматологи Шелли и Ронсли изначально предположили, что при взаимодействии воды с кожным салом образуются вещества, которые у предрасположенных людей стимулируют дегрануляцию тучных клеток с высвобождением гистамина. Другие ученые ключевым механизмом считают наличие в эпидермисе некого водорастворимого антигена, который в водной среде диффундирует в дерму, вызывая гистаминовую реакцию.
Однако позднее было доказано, что не у всех пациентов с аквагенной крапивницей отмечается повышение уровня гистамина в период приступа. Это определило поиск гистаминнезависимых механизмов уртикарии. Одна из таких гипотез предполагает, что появление сыпи провоцируется изменением осмотического давления вокруг волосяных фолликулов при контакте с водой. Косвенным подтверждением этой теории являются случаи развития локальной аквагенной крапивницы вскоре после эпиляции.
Другая гипотеза связывает появление волдырей с прочими медиаторами: ацетилхолином, серотонином, брадикинином. При этом отмечено, что в некоторых случаях тяжесть дерматоза коррелирует с концентрацией соли в растворе, что позволяет говорить о солезависимой аквагенной крапивнице.

Симптомы аквагенной крапивницы
Клиническая симптоматика разворачивается через 20-30 минут после попадания на кожу воды любой температуры. В местах контакта появляются мелкие волдыри диаметром 1-3 мм в окружении венчика гиперемии до 3-х см. Может присутствовать жжение, зуд, покалывание кожи. В некоторых случаях наблюдается кожный дермографизм. Уртикарные высыпания при аквагенной крапивнице чаще захватывают шею, верхнюю половину туловища, предплечья, другие части тела. Свободными от зудящей сыпи обычно остаются подошвы и ладони.
Кожные явления стихают в течение 30-60 минут после прекращения контакта с водой. Как правило, в течение последующих нескольких часов пораженные участки остаются невосприимчивы к повторному воздействию воды. Внекожная симптоматика аквагенной крапивницы включает головные боли, головокружение, бронхоспазм, одышку, тахикардию, тошноту.
Аквагенный зуд
Аквагенный (аквагенический) зуд достаточно широко распространен в популяции – о его наличии сообщают 45% населения. Так же, как и крапивница, провоцируется попаданием воды на кожу, однако в отличие от АК, не сопровождается видимыми изменениями кожного покрова. Характеризуется ощущением пощипывания, покалывания, жжения. Обычно сначала в патологический процесс вовлекаются нижние конечности, затем другие части тела. Зудящие ощущения могут сохраняться до 2-х часов.
Аквагенный зуд может быть ассоциирован с пожилым возрастом, истинной полицитемией, гиперэозинофильным синдромом, ювенильной ксантогранулемой, миелодиспластическим синдромом, метастатическим РШМ.
Осложнения
При развитии системных реакций аквагенная крапивница может быть потенциально смертельной. Наиболее опасным осложнением является ангионевротический отек гортани, приводящий к асфиксии и смерти. Хроническое течение заболевания, проблемы с ежедневными гигиеническими процедурами, постоянные ограничения во взаимодействии с водой способствуют возникновению бессонницы и невротических расстройств.
Диагностика
Постановка диагноза аквагенной крапивницы главным образом основывается на анамнезе (рецидивирующие высыпания после контакта с водой) и провокационных пробах. Пациенты должны получить консультацию врача-дерматолога, аллерголога-иммунолога.
- Провокационные пробы. Аквагенный тест заключается в нанесении на кожу компресса, смоченного водой при температуре тела (37˚С), на 20 мин. Тест является положительным при появлении зудящих волдырей. Другие диагностические пробы (тест на дермографизм, тест с кубиком льда, тест с горячей водой) дают отрицательный результат.
- Лабораторные исследования. Уровень гистамина в крови может быть повышен или соответствовать норме. Иногда для дифференциальной диагностики требуется лабораторная оценка сывороточного IgЕ, эозинофильного катионного белка, активности ингибитора С1-эстеразы.
- Биопсия кожи. Гистопатологическое исследование кожного биоптата выявляет выраженный интерстициальный отек, периваскулярную и интерстициальную воспалительную инфильтрацию (лимфоциты, тучные клетки, нейтрофилы), отек эндотелия.

Дифференциальная диагностика
Для постановки правильного диагноза важно исключить другие формы крапивницы, индуцированной физическими факторами:
- дермографическую – вызывается механическим раздражением кожи;
- холинергическую – развивается в ответ на действие повышенной температуры;
- холодовую – обусловлена воздействием холода;
- солнечную – характеризуется появлением сыпи после пребывания на солнце;
- вибрационную – элементы уртикарной сыпи появляются в местах вибрационного воздействия.
- аквагенный зуд – отличается отсутствием видимых кожных изменений.
Также необходимо отдифференцировать другие кожные заболевания, проявляющиеся уртикарными высыпаниями: аллергический дерматит, герпетиформный дерматит, уртикарный васкулит, многоформную эритему и др.
Лечение аквагенной крапианицы
Из-за редкой встречаемости заболевания существует мало данных об эффективности тех или иных методов лечения. В отличие от других видов физической крапивницы, когда можно избежать контакта с этиологическим агентом, исключить контакт с водой практически невозможно. В практической дерматологии для лечения аквагенной крапивницы используются следующие методы и их комбинации:
Прогноз и профилактика
При проведении индивидуально подобранного лечения во многих случаях отмечается клиническое улучшение. Случаи спонтанной регрессии заболевания неизвестны. Многие пациенты, страдающие от аквагенной крапивницы, оказываются невосприимчивыми ни к какому лечению. Единственным выходом для них остается пожизненное ограничение взаимодействия с водой, минимизация времени купания, избегание определенных видов деятельности. Ввиду того, что патогенетические механизмы остаются невыясненными, говорить о мерах профилактики не представляется возможным.
2. Aquagenic urticaria diagnosed by the water provocation test and the results of histopathologic examination/ J. E. Seol, D.H.g Kim, S.H. Park, J. N. Kang, H.S. Sung, H. Kim// Ann Dermatol. - 2017. - Vol. 29, №3.
3. Aquagenic urticaria: contact sensitivity reaction to water/ Shelley WB, Rawnsley HM.// JAMA. – 1964; 189.
4. Aquagenic urticaria: report of a case and review of the literature/ Luong K, Nguyen L.// Ann Allergy Asthma Immunol. - 1998; 80.
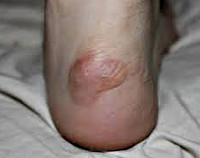
Водяная мозоль — это содержащий прозрачную жидкость пузырь, образовавшийся на коже в результате ее механического повреждения трением. Проще говоря, это то, что в народе называется «водянка». Наиболее часто водяные мозоли образуются в соприкасающихся с обувью местах ступней и на участках ладоней и пальцев, удерживающих инструмент при работе. При правильном подходе к лечению и бережном отношении к поврежденному участку кожи водяная мозоль быстро заживает, не оставляя никаких следов.
Общие сведения
Механизм образования «водянки» связан с трением, которое приводит к сдвигу поверхностного слоя кожи относительно расположенных ниже слоев. В большинстве случаев начальные изменения кожи, возникающие под воздействием трения, остаются незамеченными. Дальнейшее воздействие приводит к окончательному отслаиванию поверхностного слоя кожи и образованию полости, которая постепенно наполняется межклеточной жидкостью. Так на подвергающемся трению участке появляется водяная мозоль.

Причины
Основной фактор, вызывающий образование водяной мозоли, — это трение. Так, при носке слишком тесной, неудобной или жесткой обуви трению подвергаются наиболее тесно соприкасающиеся с ней участки кожного покрова стопы. Появлению «водянки» при этом способствует потливость ног или наличие дырки в носке. Водяная мозоль может образоваться и на теле, если какой-то участок кожи постоянно трется о слишком тесную одежду.
При длительной работе с инструментом (например, во время вскапывания земли, работы пилой, чистке овощей, игры в теннис) на коже кисти также может образоваться водяная мозоль. Образование подобных мозолей более часто встречается у людей с нежной и чувствительной кожей, при усиленном потоотделении.
Симптомы водяной мозоли
В начальном периоде в месте трения появляется покраснение, небольшая отечность и болезненность. Затем на коже возникает пузырь, заполненный прозрачной жидкостью — водяная мозоль. В этой стадии водяная мозоль может причинять значительную боль, малейшее прикосновение к пузырю вызывает напряжение его стенок и усиление боли. При любой механической травме (удар, сдавливание, продолжающееся трение и т. п.) происходит разрыв пузыря и содержащаяся в нем жидкость начинает вытекать. Если происходит отрыв стенок пузыря, то на коже остается красная мокнущая ранка.
Осложнения
После разрыва водной мозоли может произойти ее инфицирование с формированием мозольного абсцесса. Опасность попадания стафилококковой или стрептококковой инфекции намного больше, если мозоль вскрылась с отрывом стенки. К признакам инфекционного процесса относятся: краснота, выходящая за пределы мозоли, интенсивная боль без механического воздействия, помутнение находящейся в водяной мозоли жидкости, наличие вокруг мозоли корочек желтого цвета, выделение из мозоли гноя, подъем температуры.
Лечение водяной мозоли
В большинстве случаев лечение водяной мозоли можно провести самостоятельно. Маленькие мозоли обычно не доставляют болезненных ощущений и не вскрываются сами по себе. Поэтому их просто накрывают пластырем, предохраняющим их от травмирования. Если же водяная мозоль большого размера, то она причиняет значительный дискомфорт и чревата разрывом. Такую «водянку» лучше проколоть. Наиболее благоприятным для прокола временем считаются первые сутки с момента появления пузыря на коже.
Прокалывание водяной мозоли нужно проводить с обязательным соблюдением некоторых правил, позволяющих избежать попадания в мозоль инфекции. Во-первых, необходимо дезинфицировать место прокола. Для этого смазывают водяную мозоль йодом или зеленкой. Во-вторых, прокол можно производить только стерильной иглой. Можно взять обычную булавку или швейную иглу. Для стерилизации ее нужно подержать в спирте или прокалить над огнем.
Прокол следует делать сбоку водяной мозоли, вводя иглу почти параллельно поверхности кожи. Ни в коем случае нельзя прокалывать мозоль перпендикулярно ее поверхности, так как при этом игла травмирует дно мозоли. Чтобы отток жидкости из водяной мозоли происходил постоянно, лучше сделать несколько проколов. Главное не переусердствовать и сохранить стенки пузыря. Они словно природная повязка покрывают расположенную внутри водяной мозоли нежную кожу и защищают ее от повреждения и инфицирования.
После того, как проколы сделаны водяную мозоль аккуратно прижимают марлевой салфеткой так, чтобы из нее вышла вся имеющаяся жидкость. Если со временем мозоль снова наполнится содержимым, необходимо будет повторить прокол. Для предупреждения развития инфекции после прокола на водяную мозоль накладывают содержащую антибиотик мазь. Затем закрывают мозоль защитным пластырем, который следует менять не реже 2 раз в сутки и снимать на ночь.
Если вскрытие водяной мозоли произошло самопроизвольно и с отрывом ее стенки, образовавшуюся рану необходимо очистить и продезинфицировать, наложить антибактериальную мазь и накрыть мозоль марлевой подушечкой с лейкопластырем. Последняя будет защищать водяную мозоль от загрязнения и травмирования, создавая благоприятные условия для ее заживления.
В случае попадания в водяную мозоль инфекции требуется ее вскрытие с удалением стенок, так как в закрытой мозоли создаются благоприятные условия для развития инфекционного процесса и нагноения. Поэтому при инфицировании следует обратиться за помощью к врачу-хирургу. С соблюдением всех правил асептики он проведет вскрытие и первичную обработку инфицированной водяной мозоли, наложит повязку с обеспечением дренирования раны и назначит местное антибактериальное лечение.
Профилактика
Профилактика образования «водянок» — это, прежде всего, защита кожи от трения. Лучшим средством от их появления на руках является работа в защитных перчатках. Чтобы уберечь от них ноги, необходимо тщательно подходить к выбору обуви. Она должна быть не тесной и удобной при первой же примерке. Для занятий спортом лучше покупать специальную обувь и одежду, предназначенную именно для выбранного вида спорта.
Закрытую обувь следует всегда носить на носок. Причем акриловый носок лучше защищает ногу от трения, чем хлопчатобумажный. Дело в том, что хлопчатобумажная ткань становится грубой уже через пару стирок. Она не дает испаряться поту и при этом намокает вместе с ногами, что усиливает трение. Для усиленных нагрузок (длительная ходьба, бег, прыжки, спортивные игры) лучше надевать два носка: акриловый, а поверх него хлопчатобумажный.
Влажная кожа быстрее подвергается растиранию с образованием водяной мозоли. Поэтому перед тем, как взяться за нож для чистки овощей следует тщательно вытереть руки. Если речь идет об обуви, то ее необходимо тщательно просушивать и бороться с потливостью ног. В настоящее время существует большой выбор различных кремов и спреев, уменьшающих потоотделение на ногах. С этой целью можно использовать обыкновенный тальк, посыпая им подошвы и межпальцевые промежутки.
Читайте также:

