Витамины при дерматите кожи лица
Обновлено: 30.04.2024
Витамины — группа низкомолекулярных веществ разнообразной природы, которые необходимы для биохимических реакций, обеспечивающих рост, выживание и размножение организма.
Организм человека и животных не обладает способностью синтезировать витамины или синтезирует некоторые из них в недостаточном количестве, поэтому он должен их получать в готовом виде с пищей.
Различают следующие группы витаминов:
- Жирорастворимые А, D, E, K, F.
- Водорастворимые B1, B2, B3, B5, B6, B9, B12, H, C.
- Также выделяют витаминоподобные вещества:
- жирорастворимые – Q (убихинон),
- водорастворимые – B4 (холин), P (биофлавоноиды), B8 (инозит), B10 (параамино-
бензойная кислота), B11 (BT, карнитин), U (S-метилметионин), N (липоевая кислота),
B13 (оротовая кислота), B14 (метоксантин, пиррол-хинолин-хинон), B15 (пангамовая кис-
С целью повышения неспецифической резистентности и нормализации обменных процессов витамины могут использоваться при различных дерматозах.
Жирорастворимые витамины, обладают способностью накапливаться и медленно выводиться:
Витамин А (ретинола ацетат, ретинола пальмитат). Витамин стимулирует регенерацию клеток кожи и слизистых оболочек, нормализует кератинизацию. Витамин А применяется при всех видах сухости кожи (ихтиозы, кератодермии), онихо- и триходистрофиях. Препарат назначают в виде масляных капель или капсул в возрастной дозировке. Синтетические производные витамина А (ретиноиды) обладают нормализующим действием на пролиферацию эпидермиса. Их назначают
при тяжелых формах псориаза, ихтиозах (ацитретин) и угревой болезни (изотретиноин).
Витамин D (кальциферол). Витамин обладает противорахитическими свойствами, регулирует в организме обмен кальция и фосфора, их всасывание в кишечнике и отложение в костях. В поверхностных слоях кожи человека под влиянием ультрафиолетовых лучей витамин D образуется из 7-дегидрохолестерина (провитамина). В настоящее время для наружного применения при лечении псориаза используют производное витамина D3, кальципотриол. Препарат регулирует дифференцировку кератиноцитов.
Витамин Е (токоферол). Витамин обладает антиоксидантными свойствами, защищает клеточные мембраны от повреждающего действия перекисей липидов. Его назначают детям при заболеваниях соединительной ткани (склеродермия, склередема, склерема), кольцевидной гранулеме, фотодерматозах и буллезном эпидермолизе.
Водорастворимые витамины. Такие витамины не накапливаются и быстро выводятся из организма.
Витамин С (аскорбиновая кислота). Улучшает состояние кожного покрова, слизистых оболочек, зубов, хрящей, костей, способствует всасыванию железа в кишечнике, участвует в окислительно-восстановительных реакциях, уплотняет сосудистую стенку. Его применяют при васкулитах, гиперпигментациях, герпетиформном дерматите Дюринга, бактериальных, вирусных дерматозах.
Витамин Р (рутин). Витамин оказывает укрепляющее действие на капилляры, уменьшает их проницаемость. Он является синергистом аскорбиновой кислоты, предохраняет ее от окисления и в свою очередь теряет активность при отсутствии аскорбиновой кислоты. Витамин Р используется одновременно с аскорбиновой кислотой (аскорутин) при дерматозах, сопровождающихся повышенной проницаемостью и хрупкостью капилляров (гемосидерозы, васкулиты, тромбоцитопеническая пурпура, парапсориаз, псориаз).
Витамин В1 (тиамин). Витамин поступает в организм с пищей (содержится в оболочках пшеницы и овса, в дрожжах) и синтезируется микрофлорой кишечника. Этот витамин используют при лечении больных строфулюсом, себорейной экземой, псориазом, опоясывающим лишаем.
Витамин В2 (рибофлавин). Витамин поступает в организм с пищей (мясными и молочными продуктами) и может синтезироваться кишечными бактериями. Раньше всего при гиповитаминозе В2 поражаются кожа лица и слизистые оболочки рта и глаз. Его применяют при хейлитах, заедах, экземах, особенно себорейной, нейродермите.
Витамин В6 (пиридоксин). Витамин имеет значение для обмена аминокислот, нормализации жирового обмена, способствует улучшению углеводной и антитоксической функций печени. При авитаминозе В6 развиваются себорейный дерматит, хейлит, заеды, глоссит, стоматит. Препарат применяют при себорейном дерматите, экземе, атопическом дерматите, крапивнице, строфулюсе, псориазе, фотодерматозах, токсидермиях, хейлитах, стоматитах, опоясывающем и простом пузырьковом лишаях.
Витамин В12 (цианокобаламин). Витамин имеет существенное значение для обмена углеводов и липидов, повышает использование белка организмом, снижает уровень холестерина в крови, улучшает обмен аминокислот, влияет на превращение каротина в витамин А, необходим для нормального кроветворения, созревания эритроцитов и активирования свертывающей системы крови. Он обладает выраженным антитоксическим, антиаллергическим, болеутоляющим действием, стимулирует бактерицидные свойства кожи. Витамин В12 применяют при псориазе, кандидозах, опоясывающем лишае.
Нехватка витаминов ведет к развитию патологических процессов в виде специфических гиповитаминозов или авитаминозов. Широко распространенные скрытые формы витаминной недостаточности не имеют каких-либо внешних проявлений и симптомов, но оказывают отрицательное влияние на работоспособность, общий тонус организма и его устойчивость к разным неблагоприятным факторам.
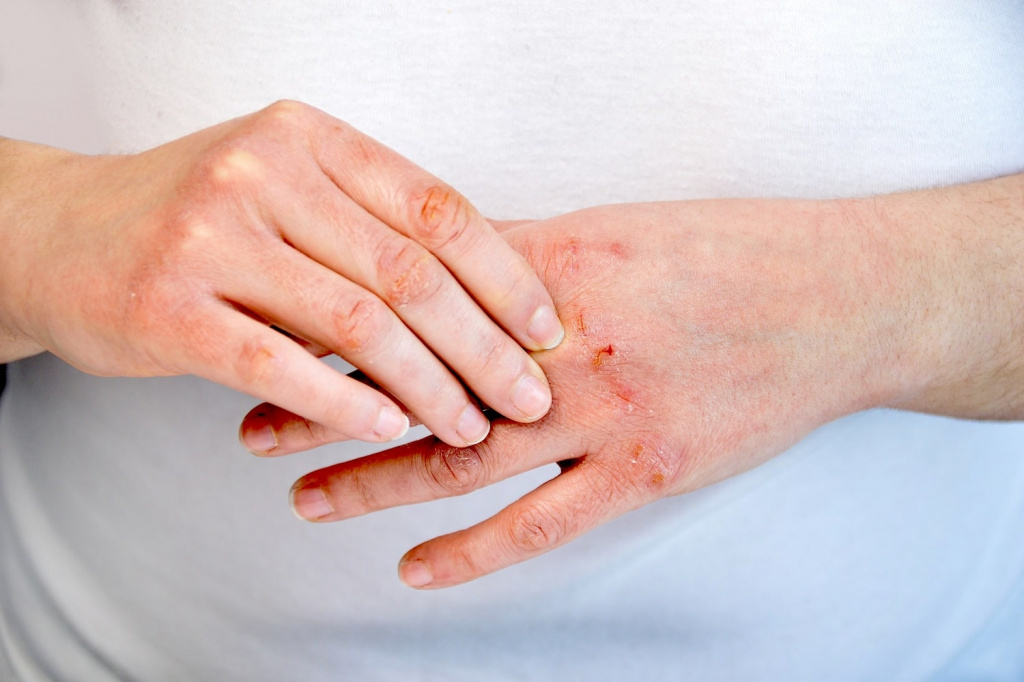
Атопический дерматит поражает кожные покровы и сопровождается наличием иных патологий, негативными изменениями в иммунной системе, изменением типа питания. Течение дерматита сопровождается появлением высыпаний, и иных характерных симптомов.
Особенности заболевания у взрослых
Атопический дерматит у взрослых встречается в 10% случаях. Чаще всего это пациенты, у которых дерматит появлялся еще в детском возрасте. Однако у взрослых заболевание протекает с несколько иными симптомами, чем у детей. И если в детстве атопический дерматит имеет форму экземы, то у взрослых данное заболевание характеризует нейродермит.
К развитию дерматита приводит целый ряд факторов. В первую очередь это особенность строения кожи, сопровождающееся уменьшенным содержанием липидов. Немаловажную роль играет иммуноглобулин Е, отвечающий за развитие аллергической реакции.
Причины атопического дерматита у взрослых
Наследственный фактор нередко выносится в перечень причин атопического дерматита. При этом в семье пациента должны присутствовать такие заболевания как бронхиальная астма, сезонный поллиноз. Если атопический дерматит присутствовал в детском возрасте у обоих родителей, шансы получить диагноз повышаются до значительных единиц.
Выделяется ряд сопутствующих заболеваний, которые приводят к развитию атопического дерматита:
Бронхиальная астма, аллергия.
Заболевания пищеварительной системы.
Частые инфекции, негативно отражающиеся на состояние иммунитета.
Агрессивное действие воздушных аллергенов.
Некоторые высоко аллергенные продукты питания.
Злоупотребление диетами, при которых наблюдается исключение витаминов и микроэлементов из рациона.
Некоторые компоненты косметических средств.
Частое ношение синтетических тканей.
Длительная работа на химическом предприятии.
Нередко медики говорят и о такой причине, как психосоматика, частые нервные стрессы, переутомление. Болезнь чаще развивается у пациентов, которые проживают в неблагоприятных климатических зонах, а также на фоне частых ринитов.
Симптомы атопического дерматита
Любая форма атопического дерматита характеризуется главным симптомом: сильный зуд. Приступы усиливаются в периоды ночного отдыха, из-за чего у пациентов могут развиваться такие симптомы, как бессонница, раздражительность, нервоз. В результате расчесывания кожи появляются трещины, травмы, гиперемии.
Атопический дерматит, фото которого уже передают тяжесть течения, характеризуется следующими признаками:
Ухудшение состояния кожных покровов. В стадии обострения регенерация кожных покровов ускоряется, но происходит неправильно. В результате возникает отшелушивание эпидермиса. Кожа становится сухой и тонкой, быстро повреждается, возникает риск вторичной инфекции.
Гиперемия в области пораженного участка.
Мокнущие раны. Симптом появляется при прогрессировании болезни. Микротравмы кожных покровов постоянно намокают за счет выделения воспалительного экссудата. Пузырьки лопаются, из-за чего возникает постоянное повреждение кожных покровов. В этот момент увеличивается риск присоединения бактериальной или грибковой инфекции.
Папулы - это небольшие узелки, содержащие экссудат.
В стадии обострения возможно развитие интоксикации, которое сопровождается гипертермией, слабостью, сонливостью, ознобом. Возможно увеличение лимфоузлов.
Стадии заболевания
Атопический дерматит, классификация которого включает в себя несколько форм заболевания, относятся к числу тяжелых поражений кожных покровов, а его течение зависит от многочисленных факторов и наличия вторичной инфекции. Возможно расстройство нервной системы.
В диагностике заболевания применяется классификация, которая позволяет корректировать лечебный процесс.
По характеру течения дерматита:
Первичная форма дерматита.
Острая фаза и период обострения с выраженной симптоматикой.
Период ремиссии с исключением высыпаний.
Дерматит по степени тяжести разделяется на следующие формы:
В последнем случае периоды обострения занимают долгое время, сопровождаются постоянным мокнутием, распространением процесса на более 50% площади тела. У большинства пациентов фаза обострения возникает до 30 лет. После стабилизации гормонального фона наступает длительная ремиссия, поэтому заболевание протекает в легкой форме.
Лечение атопического дерматита у взрослых
Терапия заболевания в первую очередь основано на исключении аллергена, или тех продуктов, которые могут спровоцировать появление специфической реакции. Атопический дерматит у взрослых, лечение, мази, лекарственные препараты – эти понятия находятся в тесной взаимосвязи при подборе терапии.
При наличии сильного зуда применяются антигистаминные препараты системного действия. Наружно используются мази с глюкокортикостероидами, снимающие зуд и устраняющие воспалительную реакцию. Необходимо понимать, что данные средства являются симптоматическими, поэтому они лишь устраняют негативные симптомы. Первопричину заболевания следует диагностировать, и зачастую лечебный процесс длится значительно дольше.
На всех этапах лечения следует исключить из рациона сладкие газированные напитки, продукты питания, содержащие аллерген (лимон, яйца, рыба, молоко, и другие). Необходимо пить больше воды и жидкостей, что позволит быстрее выводить продукты интоксикации из организма.
Атипичный дерматит доставляет массу негативных реакций, дискомфорта и проблем со здоровьем. Именно поэтому так важно обратиться к квалифицированному врачу, и соблюдать все его рекомендации.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Витамины одинаково активно принимают участие, как в формировании здоровой кожи, так и в ее лечении.
У больных, страдающих атопическим дерматитом, аллергены чаще всего попадают в организм с пищей. Человек вынужден отказываться от большого количества полезных продуктов, а значит его организм не получает необходимого количества витаминов. Вследствие этого развивается авитаминоз, а за ним и дисбактериоз.
Недостаток витаминов ослабляет защитные свойства кожи, отрицательно сказывается на процессе ее регенерации. Таким образом, атопический дерматит провоцирует развитие авитаминоза. Получается замкнутый круг. Для того, чтобы этого избежать необходимо составить рацион питания, который включает в себя витамины, эффективные для кожи:
для обеспечения эластичности – витамин А;
для улучшения регенерации тканей – витамин В;
для сохранения упругости кожи – витамин С;
для поддержания защитной функции кожи – витамин D;
для обновления клеток кожи – витамин Е;
для обеспечения увлажнения – витамин РР.
Нехватка водорастворимых витаминов С, H, витаминов группы В, фолиевой и никотиновой кислот, отвечающих за иммунитет кожи может, стать причиной возникновения атопического дерматита.
Недостаточное количество витамина С понижает сопротивляемость организма инфекциям. Нхватка витамина А не дает в достаточной степени клеткам-макрофагам активно захватывать и переваривать болезнетворные бактерии и токсичные для организма элементы.
Прием витамина А улучшает сухую и раздраженную кожу, но принимать его можно только по назначению и под наблюдением врача, так как он токсичен. Если пациент его не переносит, есть замена – бета-каротин.
При первых же симптомах атопического дерматита (покраснение, сыпь, сухость кожи, зуд) следует немедленно обратиться к врачу. В курс лечения наряду с противоаллергическими средствами желательно включить и витамины.
При атопическом дерматите и у детей, и у взрослых витамины – важная часть медикаментозного лечения.
Какие витамины принимать при атопическом дерматите?
Аевит, в состав которого входят витамины А и Е, является уникальным комплексом жирорастворимых витаминов. Его курсовой прием не только облегчает протекание атопического дерматита, но и приводит к длительной ремиссии.
Заживлению потрескавшейся кожи и укреплению иммунитета очень хорошо помогают лекарстенные средства, в состав которых входят витамины группы В. Например, витамин В5 очень хорошо помогает заживлению слоев дермы, а витамин В6 так и называют анти-дерматитным. Его назначают или внутримышечно в виде уколов, или таблетки для приема внутрь.
Некоторые взрослые-атопики считают, что им помог прием цинка в комплексе с витаминами группы В.
Длительный прием этих препаратов способствовал значительному уменьшению высыпаний на коже.
Состояние кожи взрослых и детей напрямую связано с содержанием в их организме витамина D: чем меньше витамина в коже – тем тяжелее атопический дерматит.
Солнечные лучи способствуют восстановлению витамина D в организме человека независимо от возраста. Однако не рекомендуется долго находиться на солнце, чтобы не получить ожог и не спровоцировать обострение.
Детям витамин D3 педиатр может прописать в каплях.
Недостаток олеиновой и линолевой кислот, провоцирует очень сильный зуд, покраснение кожи, шелушение. Для того, чтобы этого избежать необходимо принимать рыбий жир.
Для взрослых, помимо перечисленных витаминов, врачи рекомендуют селен. Многие отмечают улучшение самочувствия после курсового приема.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Дерматит на лице – малоприятное явление, которое может возникнуть в результате различных факторов. Выделяют несколько разновидностей дерматита, которые могут проявиться на коже лица. Рассмотрим их более подробно.
Себорейный дерматит на лице вызывают грибы, постоянно живущие на коже человека. Воздействие определенных внешних факторов провоцирует активное размножение грибов, сопровождаемое выделением продуктов их жизнедеятельности.
Этому заболеванию характерны следующие признаки: покраснения и высыпания, дополненные зудом и шелушением.
Выделяют 4 основных вида дерматита на лице:
- атопический;
- аллергический;
- контактный;
- периоральный.
Заболевание является следствием реакции организма на внешние аллергены и раздражители.

Как вылечить дерматит на лице
Как и при любом другом аллергическом проявлении, лечение дерматита на лице начинается с определения причины его возникновения. Обнаружив раздражитель, контакт с ним ликвидируется либо сводиться к минимуму.
Выделяют симптоматический и консервативный методы лечения. Если аллерген не выявлен, назначается симптоматическая программа восстановления. Во время прохождения этого курса устраняются проявившиеся признаки заболевания (симптомы).
Консервативная программа, в свою очередь, подразделяется на общую и местную терапию. При прохождении общего курса назначается прием успокоительных, антигистаминных и иммуномодулирующих средств. Сочетание препаратов зависит от причин возникновения заболевания.
Лечение дерматита век
Этот вид заболевания устраняется путем обработки пораженных участков кожи следующими средствами:
- мази и аэрозоли, содержащие кортикостероиды, например, преднизолоновая или гидрокортизоновая мазь 0,5%.
Применение: нанесение на пораженный участок 2 раза в день на протяжении 7-14 дней; - препараты местного лечения, например, капли раствора дексаметазона 0,1% или преднизолона 0,3%, эмульсия гидрокортизона 1% и др.;
- десенсибилизирующие препараты для приема внутрь, например, раствор кальция хлорида 10%, супрастин, фенкалор, кларитин и др. Длительность приема – 10 дней;
- ромашковый компресс.
Лечение дерматита на губах
Этот вид заболевания устраняется следующими средствами:
- если причина кроется в гормональном сбое, решение заключается в курсе гормональной терапии;
- если причина в ослабленном иммунитете и дисбактериозе, решение – в курсе витаминов и иммуномодуляторов;
- антигистаминные препараты (оказывают противовоспалительное действие);
- антибактериальные препараты, например, метронидазол;
- в случае необходимости – антибиотики (тетрациклиновая группа);
- криомассаж с использованием жидкого азота (10 процедур длительностью до 5 минут);
- компрессы на основе травяных настоев (ромашка, шалфей, календула, алоэ).
Следует помнить, что на период лечения от пользования декоративной косметикой следует отказаться, особенно если она стала причиной заболевания.
Лечение дерматита на подбородке
Этот вид заболевания требует более длительного лечения. В среднем длительность терапии достигает от 45 до 90 дней и зависит от степени тяжести периорального дерматита.
Важно знать, что применение кортикостероидов при лечении дерматита на подбородке категорически противопоказано!
Основные методы лечения этого заболевания:
- антигистаминные препараты, например, цетрин, супрастин, тиосульфат натрия и др.;
- антибиотики, например, метронидазол 0,75% (крем) или эритромицин 2% (гель) следует наносить дважды в день до полного исчезновения высыпаний. Врач может назначить прием антибиотиков внутрь, например, доксициллин, тетрациклин или миноциклин;
- щадящий уход за кожей лица с использованием охлаждающих и увлажняющих кремов и индифферентной пудры;
- травяные компрессы из ромашки, календулы, чистотела или зверобоя;
- примочки из 1% борной кислоты;
- устранение сопутствующих заболеваний;
- при необходимости – препараты и витаминные комплексы, укрепляющие иммунитет, лекарственные средства, нормализующие работу ЦНС, ЖКТ;
- защита от воздействия солнечных лучей (летом рекомендовано использование солнцезащитного крема с UF30 и выше).
Лечение ушного дерматита
Зачастую этот недуг выражается покраснением кожи и зудом вследствие натирания дужек оправы от очков («ушек») или ношения слухового аппарата. Дерматит в ушах может быть спровоцирован и длительным использованием наушников.
Различают 3 формы ушного дерматита:
- атопическую;
- аллергическую (контактную);
- себорейную.
Лечение зависит от формы заболевания и может быть основано на следующих препаратах:
- при атопической форме эффективно применение ушных капель. Запрещено чесать внутренний проход уха и проникать в него ватными палочками;
- при аллергической (контактной) форме эффективно применение кортикостероидов в виде ушных капель. В отдельных случаях врач может назначить одновременный прием антибиотиков;
- при себорейной форме эффективно применение специальных шампуней, травяных компрессов и кортикостероидов. Спровоцировать эту форму дерматита может стресс, прием лекарственных препаратов, а также нехватка витамина группы В.
Обращаем внимание, что приведенная выше информация носит рекомендательный характер. Избавить от заболевания способен только врач-дерматолог, визит к которому не следует откладывать.
Профилактика
Наилучшим средством профилактики дерматита на лице является регулярный тщательный уход за кожей. Среди прочих условий – исключение из рациона питания аллергенов и продуктов, стимулирующих выработку кожного жира. Не менее важную роль играет укрепление иммунитета (прием витаминов).
Важно помнить, что переболев однажды аллергическим дерматитом, следует избегать контакта с раздражителем, вызвавшим заболевание ранее.
Аллергический дерматит – это поражение кожных покровов из-за прямого контакта с аллергеном. Данный недуг может длительное время носить скрытый характер: время его проявления зависит от типа раздражителя и от состояния иммунитета человека. К лечению аллергического дерматита у взрослых следует приступать после выявления симптомов и подтверждения заболевания.
Симптомы аллергического дерматита
Внешние симптомы могут проявиться в виде:
- зуда и жжения кожи (зачастую – на руках);
- эритемы (возникновение покраснений на определенных участках кожи);
- волдырей;
- везикулярной сыпи (волдырей, наполненных жидкостью);
- покраснений и опухания кожных покровов, контактировавших с аллергеном.
Контактный аллергический дерматит может внешне проявляться как экзема. Чаще всего этот недуг образуется на коже рук, иногда – в местах тесного контакта с одеждой, например, в области подмышечных впадин (при соприкосновении ткани с кожей при потоотделении). Для этой формы дерматита характерны: образование мелких пузырей, отечность и покраснение Квинке.

Болсун С.В., дерматовенеролог, косметолог ОН КЛИНИК. О процедурах ухода за кожей в разном возрасте.
Диагностика аллергического дерматита
Различают несколько форм заболевания:
Аллергический фитодерматит
Причины: контакт с пыльцой или соком растений, чаще всего, семейства цитрусовых, лютиковых, молочайных и лилейных; реже – воздействие комнатных цветов.
Контактный дерматит
Причины: неоднократное воздействие раздражителя на кожу. Чаще всего аллергеном выступают пищевые красители и добавки, средства бытовой химии, косметические средства, соли металлов и др.
Токсико-аллергический дерматит (токсидермия)
Причины: проникновение аллергена посредством дыхательной системы организма, через ЖКТ или инъекции. Чаще всего раздражителями служат медикаменты (сульфаниламидные препараты, анестетики и антибиотики).
Острый некролиз эпидермиса (синдром Лайелла) представляет собой тяжелую форму токсидермии
Причины: многократное воздействие препарата, вызывающего аллергию. При этом резко повышается температура, возникают головные боли, рвота, тошнота, слабость и пр. Острый аллергический дерматит при отсутствии должного лечения может привести к летальному исходу.
Диагностировать заболевание можно при визуальном осмотре. Дополнительные исследования анализов крови (общий, биохимия, на сахар), мочи, а также кожные пробы (по аппликационным тестам patch-test) помогут выявить вещества-аллергены.
Лечение аллергического дерматита
Многие пациенты в первую очередь задают вопрос: «Как вылечить аллергический дерматит?»
Схема лечения этого заболевания включает в себя следующие этапы:
- обнаружить вещество-аллерген, исключить любое взаимодействие с ним;
- устранить симптомы, помочь коже зажить (наружная терапия);
- при сложном течении дерматита – общее лечение в стационаре.
Лечение аллергического дерматита на лице основано на устранении воспалений путем нанесения кортикостероидных кремов и мазей на пораженные участки кожи. Обычно обработку кожи следует проводить не менее двух раз в сутки на протяжении 7-10 дней.
С помощью наружной терапии можно облегчить и снять симптомы аллергического дерматита на руках и ногах. С этой целью рекомендуется использовать мази Локойд, Элоком, Адвантан и др. Устранить зуд и снять отек можно с помощью антигистаминных препаратов, например, Кларитин, Зодак, Цетрин, Зиртек и др. Важно соблюдать назначение врача, не превышая рекомендуемую дозировку и не увеличивая продолжительность лечения самостоятельно.
Аллергический дерматит век можно вылечить мазями, кремами и эмульсиями местного назначения, например, Целестодерм В, Флуцинар, Преднизолоновая глазная мазь. Допускается закапывание лекарственных препаратов в конъюнктивальный мешок, например: Пренацид, Дексаметазон 0,1%, Гистимет и др. В лечении также можно использовать препараты Супрастин, Лоратодин, Фенкарол, Кларитин и др.
Токсикодермию можно лечить методом гипосенсибилизации организма. Для этого вводят средства, нейтрализующие действие аллергена с последующим выведением его из организма. Кроме этого, больному назначают прием глюкокортикоидных средств, противовоспалительных препаратов и антигистаминов.
Профилактика аллергического дерматита
Наилучший способ профилактики аллергических высыпаний и покраснений на коже – тщательная гигиена и исключение малейшей вероятности контакта с раздражителем. К примеру, если аллергия проявляется от контакта с рабочей спецодеждой, по окончании работ кожу следует тщательно вымыть с антибактериальным мылом.
Важную роль играет повышение и укрепление иммунитета. Для этого рекомендуется принимать витамины, регулярно совершать прогулки на свежем воздухе, закаливаться и заниматься спортом.
Заболев аллергическим дерматитом однажды, следует избегать взаимодействия с раздражителем в дальнейшем, после прохождения лечения.
Читайте также:

