Виферон можно при атопическом дерматите
Обновлено: 18.04.2024
О.В. Кладова, Е.В. Замахина, В.Ф. Учайкин
Российский государственный медицинский университет
Не подлежит сомнению тот факт, что на всех стадиях воспалительной реакции, в том числе и при острых респираторных заболеваниях (ОРЗ), решающую роль играет система иммунитета. В здоровом организме воспаление успешно завершается в течение 7-15 дней. Однако педиатрам все больше приходится сталкиваться с ситуацией, когда острое воспаление не оканчивается победой иммунитета и выздоровлением, а переходит в хроническое воспаление. Лечение инфекционных болезней респираторного тракта с помощью этиотропных средств не всегда приводит к полной санации очага инфекции и выздоровлению.
При частых ОРЗ у детей при неблагоприятном варианте течения инфекционно-воспалительного процесса необходимо активировать иммунную систему с помощью иммуномодулирующих препаратов. Для этого совсем не обязательно предварительно исследовать состояние иммунного статуса, т.к. в большинстве случаев у часто и длительно болеющих детей (ЧБД) не отмечается значимых изменений в иммунограмме. Чаще всего при повторных ОРЗ имеют место транзиторные нарушения в клеточном и гуморальном звеньях иммунитета, системе мононуклеарных фагоцитов и интерферонов. Однако функциональная несостоятельность иммунокомпетентных клеток, связанная с гиперпродукцией цитокинов, отмечается всегда.
С целью коррекции имеющихся иммунологических нарушений у наших маленьких пациентов применялись препараты рекомбинатного α2-интерферона (ИФН) в сочетании с антиоксидантами (витамины Е и С) - Виферон в свечах и новая лекарственная форма Виферона - гель для аппликации на слизистую носа и ротоглотки, бактериальные лизаты - ИРС19, иммуностимулирующие препараты - Гепон, Анаферон детский.
Под нашим наблюдением находился 681 больной, из них с рецидивирующим крупом (РК) - 100 детей, с однократным крупом (ОК) - 310, с рецидивирующим обструктивным бронхитом (РОБ) - 60, часто и длительно болеющие дети (ЧБД) - 211.
Пациентам были назначены различные схемы терапии: 198 детей с лечебной и профилактической целью получали различные иммунокорректоры, из них 123 больным (60 детей с РК, 28 детей с РОБ, 35 - часто болеющие дети) была проведена коррекция выявленных иммунологических сдвигов путем назначения свечей Виферон, геля Виферон и бактериальных лизатов ИРС19; 25 часто болеющим детям был назначен иммуностимулирующий препарат Гепон; 50 ЧБД получали иммуномодулирующий препарат Анаферон детский. 125 детей с ОК в остром периоде заболевания с лечебной целью получали иммуномодулирующие препараты, из них 50 больных получали Виферон-гель, 25 - Гепон, 50 - Анаферон детский. 298 детей получали плацебо.
Проводился мониторинг состояния Т- и В-клеточного звена иммунитета, уровня провоспалительных цитокинов, функционального состояния тканевых макрофагов, микрофлоры носо- и ротоглотки, получающих различные варианты иммунокорригирующей терапии.
В результате обследования было выявлено, что на фоне терапии Вифероном (свечи) в течение месяца отмечается кратковременное повышение показателей миграционной и эстеразной активности макрофагов, рост уровня СБ4, α-ИФН, снижение уровня ИЛ-6 и ИЛ-1β. Применение Виферона в течение месяца способствовало снижению заболеваемости: так, в течение 6 месяцев после окончания курса лечения дети не болели ОРЗ, а к 12 месяцам наблюдения ОРЗ регистрировались в 30% случаев. Таким образом, при применении Виферона (свечи) в течение месяца у детей отмечается хороший клинический эффект и позитивные (но непродолжительные) изменения в иммунограмме по ряду показателей.
Мы продолжили исследование и провели одно- и трехмесячные курсы лечения препаратом Виферон (гель). На фоне применения Виферона достоверно повышались показатели функциональной активности макрофагов после одно- и трехмесячных курсов лечения, остальные показатели не отличались от исходных. После трехмесячного курса лечения продукция α-ИФН увеличилась в 1,7 раза. Содержание клеток, экспрессирующих CD95, достоверно снизилось сразу после трехмесячного курса лечения; к 6-12 месяцам наблюдения этот показатель умеренно повысился. В результате проведенного лечения у детей не отмечалось обострения заболевания, уменьшилась гипертрофия небных миндалин, явления амигдалита, восстановилась слизистая оболочка задней стенки глотки, размеры лимфоузлов сократились до 0,3-0,5 см. У детей, получавших Виферон (гель), в течение месяца концентрация в слюне sIgA возросла в 1,3 раза, IgA и IgM - в 1,2 раза, уровень IgG остался прежним. У детей, получавших Виферон (гель) в течение 3 месяцев, концентрация в слюне sIgA возросла в 1,9 раза, IgA - в 1,8 раза, IgM - в 1,4 раза, уровень IgG снизился в 1,2 раза. Таким образом, длительное топическое применение Виферона в форме геля усиливает мукоцилиарную защиту, в результате чего прекращаются процессы инфильтрации и пролиферации слизистой оболочки ротоглотки.
При применении бактериальных лизатов ИРС19 в течение месяца незначительно снижался уровень провоспалительных цитокинов, показатели Т-клеточного звена иммунитета и интерферонового статуса имели тенденцию к нарастанию.
Полученные результаты исследования при применении иммунокорригирующей монотерапии в течение месяца не достигли желаемого стабильного эффекта. Поэтому мы разработали комбинированную и пролонгированную схему иммунокоррекции у детей с рецидивирующим крупом: Виферон (свечи) + Виферон (гель) + ИРС19.
В результате проведения длительной комбинированной терапии у пациентов отмечалось увеличение количества CD4 Т-клеток, снижение количества CD8 Т-клеток, индекс иммунорегуляции при этом составил 2,6. В результате этого значительно снизилась продукция провоспалительных цитокинов, в частности ИЛ-4, достоверно повысился уровень α-ИФН, который сохранялся высоким в течение всего периода наблюдения, но все же нормальных значений так и не достиг. Продукция γ-ИФН увеличилась в 1,5 раза, но в дальнейшем снизилась. Уровень сенсибилизации организма снизился, о чем свидетельствует достоверно значимое снижение гиперпродукции IgE и ИЛ-8.
Таким образом, применение перечисленных препаратов в качестве монотерапии у больных РК, РОБ, ЧБД может использоваться как неспецифическая профилактика повторных ОРЗ. Лечебный эффект, проявляющийся значительным снижением выраженности аллергического воспаления у больных с РК, возможен лишь при продолжительном (до 3-6 месяцев), комбинированном и неоднократном курсе лечения иммунотропными препаратами.
Современный иммуномодулятор должен ингибировать вирусную репродукцию и стимулировать как неспецифическую (местную), так и специфическую (общую) иммунную защиту организма.
С этой целью мы использовали новый отечественный препарат Гепон, препятствующий активной репликации чужеродных агентов и восстанавливающий нарушенные звенья неспецифической и специфической иммунной защиты.
Под наблюдением находились 100 детей в возрасте от 1 года до 14 лет. В их числе было 50 детей, которые составили основную группу: из них 25 больных ОРЗ с синдромом крупа (у 20-ти была I степень стеноза, у 5-ти - II степень) и 25 - часто болеющих ОРЗ детей из дома ребенка в периоде относительного благополучия (у троих из них был РК; у шести - РОБ; 16 детей болели ОРЗ практически ежемесячно). Все дети относились к категории часто болеющих. У 34 детей при ОРЗ отмечалась обструкция дыхательных путей, у 15 - была выражена лимфоаденопатия, у 23 - гипертрофия небных миндалин, у 27 наблюдались явления атопического дерматита.
В результате проведенного Гепоном лечения продолжительность лихорадки сокращалась в 2,6 раза, явления ларингита наблюдались реже в 2,1 раза, ринита - в 2,2 раза. На фоне лечения Гепоном продуктивный кашель появлялся со 2-3-го дня, а в группе сравнения -после 3-4-го. Исчезновение грубого сухого кашля на 2-3-й день терапии Гепоном регистрировалось у 75% детей, независимо от степени стеноза, а в группе сравнения - только у 38%.
Для оценки профилактической эффективности Гепона у часто болеющих детей учитывалась динамика повторных ОРЗ, длительность их течения и выраженность симптомов. На фоне 30-дневного профилактического курса Гепона ОРЗ не регистрировались, тогда как в группе сравнения эпизодов ОРЗ было 0,6 на одного ребенка. В течение последующих трех месяцев наблюдения в основной группе число заболеваний ОРЗ составило 0,5 раза на одного ребенка; а в группе контроля - 1,6 раза. При этом отмечено достоверное укорочение продолжительности клинических симптомов у детей основной группы: заболевание протекало в легкой форме, состояние детей не требовало госпитализации в стационар, назначения антибиотикотерапии, не отмечалось развития обструкции дыхательных путей. В группе контроля выраженных изменений в течении ОРЗ не отмечалось. Назначение профилактического курса Гепона способствовало уменьшению частоты ОРЗ в первые три месяца наблюдения.
Таким образом, выраженный клинический эффект можно объяснить иммуномодулирующим действием Гепона за счет содержания в нем 14 аминокислот, препятствующих активной репликации чужеродных агентов и восстанавливающих нарушенную естественную местную защиту мукоцилиарной системы. Применение Гепона позволяет избежать развития бронхиальной обструкции, назначения антибиотикотерапии, по-видимому, за счет иммунокоррекции местной и общей иммунологической защиты, ведущей к инактивации патогенной флоры и уменьшению воспаления в целом.
Учитывая низкий уровень ИФН у детей с однократным крупом (ОК) и тот факт, что продукция ИФН является важным компонентом полноценного иммунного ответа на вирусную инфекцию и во многом определяет течение заболевания, мы обратили внимание на препарат Анаферон детский , содержащий антитела к γ-ИФН, которые способны оказывать иммунорегулирующее действие в сверхмалых дозах.
В исследовании принимали участие 100 детей в возрасте от 6 месяцев до 14 лет. Все дети находились в стационаре по поводу впервые возникшего крупа. У 25 детей был исследован интерфероновый статус (ИФН-статус) до назначения Анаферона детского и через пять дней после получения препарата. Определение ИФН-статуса проводили по методу, предложенному С.С. Григорян (1988).
Препарат Анаферон детский назначали детям с ОК в остром периоде болезни: по 1 таблетке (0,3 г) через каждые 30 минут в течение первых двух часов, затем начиная с этого же дня по 1 таблетке 3 раза в день, в течение пяти дней.
До назначения Анаферона детского повышенный уровень ИФН в сыворотке крови отмечался у 65,4% детей, через пять дней уровень ИФН в сыворотке снизился в 1,5 раза. У 23,1% детей была обнаружена спонтанная продукция ИФН, после лечения ни у одного из детей не было отмечено наличия спонтанной продукции ИФН. До начала лечения сниженная способность к синтезу α/γ -ИФН в ответ на стимул отмечалась у 73,1% детей, у семи детей (26,9%) отмечалась исходно высокая способность к синтезу α/γ -ИФН.
Выявленные положительные сдвиги в интерфероногенезе способствовали быстрому купированию основных симптомов заболевания.
Таким образом, применение Анаферона детского способствует нормализации ИФН в сыворотке крови, повышению способности лейкоцитов к синтезу функционально активных α и γ-ИФН, что ведет к выздоровлению.
При исследовании иммунного статуса у часто болеющих детей не наблюдалось иммунодефицита, отмечались лишь небольшие изменения, свидетельствующие о наличии селективного нарушения в иммунологическом реагировании, что также является показанием для назначения Анаферона детского - с целью профилактики.
Было обследовано 200 детей в возрасте до 3 лет, которым Анаферон детский назначали в дозе 0,3 г (1 таблетка) 3 раза в день в течение одного и трех месяцев как профилактическое средство, а при возникновении ОРЗ дозу препарата увеличивали до лечебной. В результате проведенного профилактического курса в течение месяца дети болели ОРЗ в 3 раза реже; в течение трех месяцев - в 2,3 раза. Все случаи заболеваний были без осложнений, тогда как в группе контроля у 9-ти детей отмечались бактериальные осложнения, требующие проведения антибактериальной терапии.
При исследовании ИФН-статуса биологическим методом не было отмечено значимого повышения титра α и γ-ИФН в сыворотке. Через месяц профилактического приема препарата содержание α и γ-ИФН в сыворотке, спонтанная и индуцированная продукция лимфоцитами α и γ-ИФН остались на прежнем уровне. Через три месяца индуцированная продукция α-ИФН возросла в 2,3 раза, а индуцированная продукция γ-ИФН - в 1,2 раза.
Таким образом, характер иммунологических нарушений при ОРЗ у детей с РК, ОК, РОБ и ЧБД патогенетически обосновывает проведение курсов иммуномодулирующей терапии, направленной на восстановление показателей как местного, так и общего иммунного ответа. Перед назначением иммунотропных препаратов и после их отмены не требуется проведения иммунологического контроля. У детей с частыми ОРЗ, протекающими с обструкцией как верхних, так и нижних дыхательных путей, курсы лечения иммунотропными препаратами (Вифероном в форме свечей и геля, ИРС19, Гепоном, Анафероном детским), а также их комбинированное применение в течение трех и более месяцев предупреждают развитие повторных случаев заболевания. Выявленная лечебная и профилактическая эффективность иммуномодуляторов позволяет рекомендовать включать их в комплекс базисной терапии ОРЗ и иммунореабилитации часто болеющих детей.
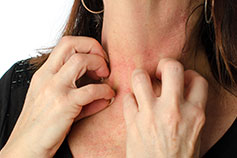
Раздражение кожи, сопровождающееся зудом, покраснением и сыпью, может быть следствием воспалительного заболевания кожи аллергического происхождения, которое носит название атопический дерматит. Атопический дерматит у маленьких детей, как правило, называется экссудативный диатез, а у взрослых может именоваться диффузным нейродермитом. У большинства заболевание появляется в детстве.
Во многом эта болезнь обусловлена наследственной предрасположенностью. Например, когда один из родителей болен дерматитом, то у ребенка он может возникнуть с вероятностью 50%. Чем дальше такие родственные связи, тем меньше риск заболеть. Кроме того, большую роль в развитии дерматита играют и другие аллергические заболевания, например, бронхиальная астма, поллинозы или ринит.
Причины заболевания
Атопический дерматит характеризуется формированием неправильного иммунного ответа на взаимодействие с различными веществами, в результате которого возникает аллергическая реакция. Аллергены могут проникать в организм нескольким путями: воздушным, пищевым и контактным. В данном случае аллергенами могут выступать самые разные внешние раздражители: продукты питания, шерсть животных, пыльца растений, домашняя пыль или клещи в ней, бытовые химикаты, красители и прочие. Например, к наиболее распространенным пищевым аллергенам относятся такие изделия, как куриные яйца, ягоды, цитрусовые, арахис и мед.
Симптомы болезни
Обычно атопический дерматит имеет хроническое течение, что провоцируется повторным или неоднократным влиянием раздражителей. Для него характерны периодические обострения. На частоту рецидивов влияют не только аллергены, но и состояние иммунной системы. Если организм подвергается каким-либо негативным внешним или внутренним факторам (инфекции, травмы кожи, дисбактериоз, эмоциональная или физическая перегрузка), то дерматит быстро дает о себе знать. Ведущие признаки болезни – кожный зуд и сухость кожного покрова, к которым присоединяется покраснение, шелушение и образование бляшек. При расчесывании возникают эрозивные участки кожи. Нередко из-за воздействия патогенных бактерий или грибов места поражения приобретают вид гнойных ранок. Основные проявления дерматита наблюдаются на коже в области тыльной поверхности стоп, кистей, а также на шее, висках и суставов в месте сгиба.
Профилактика дерматита

– В первую очередь людям, склонным к развитию болезни, либо имеющим атопический дерматит, необходимо уделять особое внимание состоянию кожи. Для чего следует избегать трещин и порезов, а также перегревания, воздействия холода, чрезмерного потоотделения.
– После каждого посещения улицы желательно использовать увлажняющий крем, реже загорать и не применять часто декоративную косметику или гигиенические средства.
– Одежда должна быть только из натуральных тканей, которую не нужно стирать и обрабатывать агрессивными химикатами.
– Проводить влажную уборку и проветривание жилых помещений следует как минимум раз в день.
– Придется отказаться от ковров с длинным ворсом и домашних питомцев.
– И, конечно, нельзя питаться продуктами и контактировать с веществами, вызывающими аллергию.
– К тому же, нужно проводить предупредительные мероприятия по заражению инфекциями, развитию стресса и прочих провокаторов дерматита.
– Большое значение в профилактике дерматита имеет укрепление иммунитета, например, при помощи Виферона, который в комплексных схемах способствует увеличению защитных сил и препятствует появлению осложнений.
Лечение атопического дерматита
Заболевание причиняет массу беспокойств, если его не лечить. В отсутствие адекватной терапии дерматит протекает тяжело, в частности с выраженными язвенно-некротическими процессами, заканчивающимися образованием рубцов на коже. Препаратами выбора в лечении атопического дерматита являются кортикостероидные и антигистаминные препараты. Помогут облегчить состояние больного местные процедуры, например, примочки и влажно-подсыхающие повязки со средствами, обладающими противовоспалительным, антисептическим и рассасывающим эффектом. После того, как острое воспаление будет снято, можно использовать заживляющие и улучшающие кровоснабжение тканей мази и кремы. Помимо этого, нередко требуется назначение цитокинов, которые приводят к снижению выраженности симптомов дерматита за счет восстановления защитных механизмов, а также повышают сопротивляемость организма к действию аллергенов.
По материалам:
«Атопический дерматит у детей», С. В. Зайцева.
Материалы подготовлены сотрудниками компании ООО «Ферон» на основе открытых информационных источников
Каким образом можно повысить эффективность этиотропной терапии и одновременно добиться снижения побочных эффектов, проявляющихся в ходе ее применения? Как можно повысить функциональную активность собственной иммунной системы и ускорить восстановление
Каким образом можно повысить эффективность этиотропной терапии и одновременно добиться снижения побочных эффектов, проявляющихся в ходе ее применения?
Как можно повысить функциональную активность собственной иммунной системы и ускорить восстановление ее нарушенных звеньев?
Как обойти возможность аллергизации организма и развития иммунодефицита?
Роль иммунной системы в противоинфекционной защите организма доказана. Появляется все больше данных о прямой и обратной связи иммунной системы с системой интерферона. Состояние и активность этих систем во многом определяет исход заболевания, характер его течения.
В лечении инфекционно-воспалительных заболеваний традиционно применяют антибиотики и химиотерапевтические препараты. Тем не менее часто такая терапия не оправдывает возлагаемых на нее надежд. Это объясняется прежде всего резистентностью многих микроорганизмов к лекарственным средствам, имеющимся в арсенале практической медицины. Например, по статистике,
| Система интерферона направлена на распознавание и элиминацию чужеродной генетической информации. Основные эффекты интерферона можно разделить на противовирусный, противомикробный, антипролиферативный, иммуномодулирующий, осуществляемые во взаимодействии с другими цитокинами, и радиопротекторный. Многообразие обнаруженных и изученных к настоящему времени функций ИФН указывает на их контрольно-регуляторную роль в сохранении гомеостаза |
- ОРВИ — 1 курс, пневмония (бактериальная — 1-2 курса, вирусная — 1 курс, хламидийная — 1 курс)
- сепсис — 2-3 курса
- менингит — 1-2 курса
- герпетическая инфекция — 2 курса,
- энтеровирусная инфекция — 1-2 курса
- цитомегаловирусная инфекция — 2-3 курса
- микоплазмоз — 2-3 курса
Уместно заметить, что в последние годы отмечается рост аутоиммунных заболеваний (реактивные артриты, гломерулонефриты, рассеянный склероз и др.), одной из причин которых является вирусное инфицирование. Терапия данных заболеваний также требует коррекции иммунной и интерфероновой систем.
В настоящее время в арсенале практической медицины достойное место занимают препараты интерферонов. И это неудивительно. Интерфероны как естественные факторы неспецифической защиты организма и медиаторы иммунитета обладают самым широким спектром действия.
Сначала это были препараты лейкоцитарного интерферона (ИФН) человека, которые впоследствии вытеснились препаратами рекомбинантных ИФН.
Изначально препараты ИФН применялись для лечения только вирусных заболеваний (грипп, вирусные гепатиты, герпес, клещевой энцефалит и др.). Благодаря выраженному иммуномодулирующему действию ИФН была доказана их клиническая эффективность при лечении многих бактериальных и протозойных инфекций (бактериальные и грибковые менингиты, сепсис, хламидиоз, уреаплазмоз и др.), различных аллергозов, аутоиммунных заболеваний (ревматоидный артрит, гломерулонефриты и др.), онкологической патологии (лейкозы, лимфосаркомы, лимфомы и др.).
В настоящее время существует довольно много препаратов рекомбинантных ИФН: реаферон, реальдирон, интрон-А, роферон, велферон. Большинство из них обладает высокой эффективностью, но при их применении часто возникают значительные трудности. Данные препараты вводятся в организм больного, как правило, в высоких дозах (3-10 млн. МЕ в сутки) и парентеральным путем (внутривенно, внутримышечно, подкожно), что вызывает существенные побочные эффекты: повышение температуры, гриппоподобный синдром, артралгии, депрессивное состояние, диарею.
- Лекарственная форма препарата виферон и его компоненты
Выбранная лекарственная форма — суппозитории — обеспечивает простой, безопасный и безболезненный способ введения.
с 28 по 34 неделю гестации применяют виферон-1 по 2 свечи в сутки с 12-часовым интервалом через день (на курс 10 свечей).
С 35 по 40 неделю гестации применяют виферон-2 по 2 свечи в сутки с 12-часовым интервалом ежедневно.
Курс лечения составляет 5 дней.
Всего 7 курсов в течение 12 недель.
Перерыв между курсами 7 дней.
Продолжительность лечения определяется динамикой клинико-лабораторных показателей.
В качестве действующего начала был выбран человеческий рекомбинантный ИФН-a2b — один из наиболее распространенных в клинической практике ИФН.
В состав всех вариантов виферона, помимо рекомбинантного ИФН-а2b, вошли антиоксиданты — a-токоферола ацетат (витамин Е) и аскорбиновая кислота (витамин С) в терапевтически эффективных дозах.
Виферон выпускается в трех вариантах: виферон-1, виферон-2, виферон-3.
Виферон-1 содержит человеческий рекомбинантный интерферон-a2 в количестве 150 000 МЕ (международных единиц) в одной свече.
Виферон-2 содержит человеческий рекомбинантный интерферон-a2 в количестве 500 000 МЕ в одной свече.
Виферон-3 содержит человеческий рекомбинантный интерферон-a2 в количестве 1 000 000 МЕ в одной свече.
Виферон-3 назначается преимущественно для лечения вирусных гепатитов у детей и взрослых.
- Терапевтическое действие препарата виферон
Комплексным составом виферона обусловлен ряд его преимуществ: в сочетании с антиоксидантами противовирусная активность рекомбинантного интерферона возрастает в 10-14 раз, усиливается его иммуномодулирующее действие на Т- и В-лимфоциты, нормализуется содержание иммуноглобулина Е, отсутствуют побочные эффекты, возникающие при парентеральном введении препаратов интерферона. Установлено, что при длительном применении виферона в течение двух лет не образуются антитела, нейтрализующие антивирусную активность рекомбинантного интерферона-2.
Взаимодействие компонентов виферона позволяет значительно снизить курсовые дозы и продолжительность курсов антибиотико- и гормонотерапии.
Виферон положительно зарекомендовал себя при лечении вирусных и бактериальных инфекций у новорожденных: ОРВИ, сепсис, пневмония, менингит, специфическая внутриутробная инфекция (хламидиоз, герпес, цитомегалия, уреаплазмоз).
Базовое лечение + виферон  |
Базовое лечение  |
| Рисунок 1. Динамика и исчезновение хламидийного АГ из крови и верхних дыхательных путей (ВДП) у новорожденных детей |
Необходимо подчеркнуть, что препарат высоко эффективен при лечении пневмоний хламидийной этиологии (рис. 1).
Клиническая эффективность виферона заключается в уменьшении длительности инфекционного токсикоза, ускорении разрешения патологического очага (сокращение длительности кашля, одышки, более быстрая нормализация показателей КОС). Включение виферона способствовало сокращению антибактериальной терапии на 10 дней и снижению общей продолжительности заболевания в среднем на 8 дней (табл. 1).
При включении виферона в курс терапии менингитов различной этиологии у новорожденных детей цитоз в ликворе нормализовался на 2 недели раньше, чем в группе сравнения. Одновременно отмечалось значительно меньшее количество гнойных и неврологических осложнений.
Новорожденным детям (в том числе недоношенным с гестационным возрастом более 34 недель) показан виферон-1. Препарат применяют по 1 свече 2 раза в сутки через 12 часов. Курс лечения составляет 5 дней.
Недоношенным детям с гестационным возрастом менее 34 недель виферон-1 назначают по 1 свече 3 раза в сутки через 8 часов. Курс лечения составляет 5 дней.
Включение виферона в комплексную терапию хронических вирусных гепатитов В, С, D у детей способствовало уменьшению патологического процесса в печени, снижению активности АСТ и АЛТ, снижению титров HBsAg, исчезновению или сероконверсии HBeAg на анти-HBe. Происходило усиление функции макрофагов. Это
Таблица 1. Эффективность лечения вифероном новорожденных детей с пневмониями хламидийной этиологии (Кешищян Е. С., 1990)
выражалось в увеличении процента макрофагов, способных к хемосинтезу. При длительном 6-месячном курсе виферонотерапии у больных хроническим вирусным гепатитом минимальной степени активности ремиссия наблюдалась в 62% случаев, в то время как в группе больных, не получавших виферон, ремиссии не наступало. У 71% больных хроническим вирусным гепатитом выраженной степени активности и циррозом печени, находящихся на глюкокортикоидной терапии, включение виферона в схему лечения позволяло снизить дозу преднизолона в 3,5 раза (Рейзис А.Р., Дрондина А. Н., 1992), а у 28% больных — отменить гормоны полностью (Чистова Л. В. и др., 1995). Интересно отметить, что в группе детей с хроническим вирусным гепатитом С у 83% детей отмечено наступление ремиссии сразу после отмены виферонотерапии, а у остальных стойкое улучшение
Необходимо подчеркнуть, что антител, нейтрализующих антивирусную активность рекомбинантного интерферона-2, в крови больных, получавших длительный курс виферонотерапии, не обнаружено (Чистова Л. В. и др., 1995).
Отмечено успешное использование виферона вкупе с применением экстракорпоральных методов лечения: плазмафереза и гемосорбции в комплексном лечении детей, больных хроническим вирусным гепатитом выраженной степени активности и циррозом печени. Проведение 14-дневного курса виферонотерапии перед плазмаферезом и/или гемосорбцией предупреждало развитие ОРВИ и обострение герпетических заболеваний. В группе сравнения присоединение интеркуррентных заболеваний наблюдалось в 100% случаев (Кладова О. В., 1995).
В комплексной терапии острых и хронических вирусных гепатитов В, С, D детям до 7 лет назначается виферон-2, старше 7 лет — виферон-3. Препарат назначается по 2 свечи в сутки ежедневно с 12-часовым интервалом в течение 10 дней. Далее 3 раза в неделю через день по 2 свечи в сутки с 12-часовым интервалом в течение 1 месяца при остром гепатите и 6-12 месяцев при хроническом гепатите. Продолжительность лечения определяется динамикой клинико-лабораторных показателей.
Больным хроническим гепатитом выраженной степени активности и циррозом печени перед проведением плазмафереза и/или гемосорбции показано применение виферона-1 или виферона-2 (в зависимости от возраста) в течение 14 дней по 2 свечи ежедневно с 12-часовым интервалом.
В последние годы виферон успешно и эффективно применяется в акушерской практике. Виферон разрешен к применению у беременных женщин (начиная с 28 недели беременности) с вирусно-бактериальными урогенитальными инфекциями (вирус простого герпеса 1 и 2 типов, цитомегаловирус, хламидиоз, микоплазмоз, уреаплазмоз, токсоплазмоз). В процессе виферонотерапии отмечалось достоверное повышение уровня специфических противовирусных иммуноглобулинов класса G, а также нормализация относительных показателей субпопуляции лимфоцитов (CD3, CD4, CD4/CD8).
На фоне применения препарата у беременных выявлено снижение колонизации родовых путей условно патогенными микроорганизмами, уменьшение обсеменности эндоцервикса хламидиями, уреаплазмами, генитальным герпесом. Элиминация возбудителей происходила у каждой второй-третьей больной. У каждой шестой пациентки происходило восстановление микробиоциноза влагалища без дополнительного применения эубиотиков. Противовирусный характер действия препарата состоял в сокращении длительности рецидивов и увеличении межрецидивных промежутков. Включение в курс терапии беременных с аутоиммунными заболеваниями позволило отказаться от назначения глюкокортикоидов.
Высокая эффективность виферона состояла в выраженном снижении частоты генерализованных форм внутриутробной инфекции с 25,6% до 4,7% (Тареева Т. Г. и др., 1996).
Завершены клинические испытания виферона в комплексном лечении гломерулонефрита, ассоциированного с вирусом гепатита В, герпесвирусной и цитомегаловирусной инфекций.
Таблица 2. Эффективность поддерживающей терапии вифероном через 13-18 месяцев от начала лечения у детей с хроническим вирусным гепатитом В
Отмечено, что применение виферона способствует ускоренной ликвидации симптомов интоксикации, клинических признаков пиелонефрита и бактериурии. Катамнестическое наблюдение за детьми, получавшими лечение вифероном, свидетельствует о сохранении стойкой клинико-лабораторной ремиссии в течение 6-12 месяцев у большинства больных.
В последние годы у больных с инфекцией мочевой системы нередко выявляется хламидиоз, при котором течение болезни носит торпидный характер с частым рецидивированием. Это позволило включить в комплексную терапию наряду с антибактериальными препаратами, действующими на хламидии (макролиды, антибиотики тетрациклинового ряда), виферон в качестве иммунокорректора. При гломерулонефрите виферон назначался как в активную фазу, так и в периоде стихания процесса. У детей с нефротической формой гломерулонефрита выявлено более раннее наступление ремиссии. Более того, получена стойкая клинико-лабораторная ремиссия у отдельных детей с нефротической формой на фоне HВs-антигенемии, которой не удавалось добиться до назначения виферона. Доказана высокая эффективность виферона для профилактики гнойно-септических послеоперационных осложнений. Препарат назначается ежедневно по 2 свечи с 12-часовым интервалом в течение 5 дней.
Выявлен хороший эффект виферона при комплексном лечении дисбактериоза кишечника у детей. Виферон назначался ежедневно по 2 свечи в день с 12-часовым интервалом в течение 10 дней, затем поддерживающая доза — по 2 свечи в неделю до 1 месяца. После проведенного курса виферонотерапии отмечено восстановление или тенденция к нормализации микрофлоры кишечника. На рис. 2 приведена клиническая эффективность виферона при различных заболеваниях.
- Взаимодействие с другими лекарственными препаратами
Виферон совместим и хорошо сочетается со всеми лекарственными препаратами, традиционно применяемыми при лечении указанных ниже заболеваний (антибиотики, химиопрепараты, глюкокортикостероиды, иммуносупрессоры, индукторы интерферона).
Назначение виферона позволяет значительно снизить курсовые дозы и длительность применения антибиотиков, глюкокортикоидов, а также уменьшить токсический эффект при применении иммуносупрессивных препаратов. Виферон хорошо переносится больными, не дает побочных эффектов и аллергических реакций.
Аллергические болезни являются весьма распространенной патологией в детском возрасте. По данным эпидемиологических исследований, ими страдает до 25% детского населения. Аллергические заболевания у детей в большинстве своем являются атопическими по своей
Аллергические болезни являются весьма распространенной патологией в детском возрасте. По данным эпидемиологических исследований, ими страдает до 25% детского населения. Аллергические заболевания у детей в большинстве своем являются атопическими по своей природе. Их развитие определяется воздействием генетических и средовых факторов, приводящим к сенсибилизации организма. Патогенетическую основу аллергических болезней составляют IgЕ-опосредуемые аллергические реакции, связанные с изменением соотношения Th2/Th1-лимфоцитов за счет преобладания Th2-цитокинового профиля и снижения активности Th1-лимфоцитов.
Возникающая при контакте с причинно-значимым аллергеном активация макрофагов, дендритных клеток Т-лимфоцитов, тучных клеток, базофилов, эозинофилов индуцирует синтез преформированных и липидных медиаторов, противовоспалительных цитокинов, адгезивных молекул, способствующих возникновению в шоковом органе аллергического (иммунного) воспаления.
Проводимая при аллергических заболеваниях у детей терапия является патогенетической и направлена на устранение контакта с причинно-значимыми аллергенами, обратное развитие острой фазы аллергического ответа; при этом предусматривается проведение превентивной противовоспалительной терапии и аллергенспецифической иммунотерапии.
У ряда детей течение аллергических болезней сопровождается частыми острыми респираторными вирусными инфекциями, рецидивирующей герпетической инфекцией, у отдельных больных выявляются микоплазменная и хламидийная инфекции. У некоторых пациентов с атопическим дерматитом имеет место рецидивирующая вторичная инфекция на пораженных аллергическим воспалительным процессом участках кожи. В ряде случаев у детей с аллергической патологией формируются хронические очаги инфекции (хронический тонзиллит, хронический пиелонефрит, синуситы), возникают дисбиотические изменения в составе микрофлоры кишечника. При иммунологическом обследовании детей с аллергическими заболеваниями нередко выявляются признаки вторичной иммунной недостаточности: снижение продукции секреторных иммуноглобулинов, γ-интерферона, снижение фагоцитарных функций. Указанные клинические данные и результаты иммунологических исследований являются основанием для использования в лечении детей, страдающих аллергическими заболеваниями, иммунотропных фармакологических средств. В детской аллергологической практике находят применение следующие фармакологические иммунотропные препараты.
-
Препараты микробного происхождения:
– бактериальные лизаты (ИРС 19, бронхо-мунал, имудон);
– комбинированные и иммунокорригирующие препараты, содержащие антигены бактерий и неспецифические иммуномодуляторы в виде липополисахаридов и протеогликанов (рибомунил, поликомпонентная вакцина ВП-4);
– дрожжевые гидролизаты (натрия нуклеинат);
– синтетические аналоги бактериальных антигенов (ликопид).
– препараты тимуса (тималин, тактивин, тимоптин);
– синтетические аналоги тимических факторов (тимоген).
– препараты интерферона (лейкинферон, альфаферон, интерферон человеческий, виферон);
– синтетические индукторы интерферонов (циклоферон, амиксин).
Иммунотропная активность иммуномодуляторов позволяет использовать их для восстановления функций иммунной системы и обеспечения должной иммунной защиты организма. Проведение терапии иммуномодуляторами способствует устранению острых и хронических очагов инфекции и вторично уменьшению проявлений аллергического процесса [1]. В то же время иммуномодулирующая терапия не является этиотропной по своей направленности. Известно, что в развитии атопических болезней ведущую роль играет повышенная активность Th2-лимфоцитов. В связи с этим наиболее оптимальными иммуномодулирующими препаратами считаются средства, которые способны снижать активность Th2-клеток и повышать активность Th1-лимфоцитов. Разработка подобного рода иммунофармакотерапевтических средств является перспективным направлением исследований в аллергологии и клинической иммунологии, что позволяет надеяться на повышение эффективности лечения и мер профилактики аллергических болезней в будущем. Существующие сегодня иммуномодулирующие препараты могут применяться в аллергологической практике для ускорения наступления клинической ремиссии аллергических болезней.
Применение иммуномодуляторов при бронхиальной астме у детей
Иммуномодуляторы бактериального происхождения относятся к одним из наиболее часто применяющихся в лечении бронхиальной астмы. Препараты этого ряда способны активировать гуморальный иммунный ответ на бактериальные антигены и оказывают косвенное влияние на системный иммунный ответ. Действие иммунотропных препаратов бактериального происхождения направлено на активацию моноцитарно-макрофагальной системы по элиминации чуждых в антигенном отношении субстанций. Указанные препараты, являясь бактериальными вакцинами, стимулируют фагоцитоз и микробицидность, активируют гуморальный и клеточный иммунитет. При создании иммуномодуляторов бактериального происхождения используют бактериальные лизаты, фракции клеточных оболочек микробов, бактериальные рибосомы. Значительное распространение получили поливалентные препараты, активирующие неспецифическую резистентность и обладающие иммуномодулирующим действием (рибомунил, бронхо-мунал, ИРС 19, ВП-4, имудон).
Рибомунил содержит рибосомы K. pneumoniae, S. pyogenes, H. influenzae, S. pneumoniae и мембранные протеогликаны. Препарат рекомендуется для профилактики рецидивирующих инфекций дыхательных путей и ЛОР-органов. Механизм терапевтического действия рибомунила связан с активацией естественных киллеров, В-лимфоцитов, продукции γ-интерферона, sIgA и образования специфических антител к антигенам вакцины. Применение рибомунила у часто болеющих детей способствует уменьшению частоты острых респираторных инфекций [2]. Препарат может использоваться в педиатрической практике. При пероральном лечении рибомунилом детей, страдающих бронхиальной астмой и частыми острыми респираторными заболеваниями, у 93,3% больных было выявлено снижение частоты острых респираторных заболеваний и связанных с ними обострений бронхиальной астмы, сопровождавшееся повышением ИЛ-2, γ-интерферона, увеличением количества CD8+-клеток и CD3+-лимфоцитов, сокращением количества CD4+-клеток, ФНО-альфа, редукцией показателей клеточной активации (уменьшение количества CD 25+- и CD23+-лимфоцитов, повышение уровней IgA, IgG3, IgG4 и снижение уровней IgM, IgG, IgG1, IgG2).
Иммуномодулирующим действием обладает бронхомунал. В состав препарата входят лизаты Streptococcus pneumoniae, Haemophilus influenzae, Klebsiella pneumoniae, Klebsiella ozaenea, Staphylococcus aureus, Streptococcus pyogenes, Branhamella catarrhalis. После курсового лечения бронхо-муналом, назначающимся перорально, у 68% детей с бронхиальной астмой отмечается снижение частоты острых респираторных заболеваний и связанных с ними обострений бронхиальной астмы [3].
Препарат ИРС 19 представляет собой очищенные бактериальные лизаты основных возбудителей инфекций дыхательных путей и некоторых других микроорганизмов: Streptococcus pneumoniae типов I, II, III, V, VIII, XII, Haemophilus influenzae типа В, Klebsiella pneumoniae, Staphylococcus aureus, Acinetobacter calcoaceticus baumannii variety, Moraxella catarrhalis, Neisseria subflava flava variety, Streptococcus pyogenes группы А, Streptococcus disgalactiae группы С, Streptococcus группы G, Enterococcus faecium, Enterococcus faecalis, Yafkia tetragena. ИРС выпускается в форме аэрозоля, после эндоназального впрыскивания этого препарата образуется тонкий слой, покрывающий слизистую оболочку носовых ходов. Препарат способствует уменьшению отека слизистой полости носа, разжижению назального секрета и его эвакуации. Указанные терапевтические эффекты предупреждают возникновение отита, синусита. Препарат ИРС 19 применяют для лечения и профилактики отита, синусита и других воспалительных заболеваний дыхательного тракта.
Под влиянием терапии ИРС 19, проводимой эндоназально, у больных детей с бронхиальной астмой и сочетанными проявлениями бронхиальной астмы и атопического дерматита, наблюдается уменьшение частоты и длительности острых респираторных вирусных инфекций в 1,5 раза, числа обострений хронических воспалительных заболеваний носоглотки — в 1,6 раза, сокращение числа обострений бронхиальной астмы — в 1,4 раза и более легкое ее течение [4]. На фоне терапии ИРС 19 было отмечено снижение уровня ИЛ-2 и повышение содержания ИЛ-6 в сыворотке крови.
Отечественный иммуномодулирующий препарат ВП-4 является бесклеточной бактериальной вакциной, разработанной НИИ вакцин и сывороток им. И. И. Мечникова. Вакцина содержит антигены S. aureus, P. vulgaris, K. Pneumoniae, E. coli. Антигенные комплексы, входящие в состав этой вакцины, выделены с помощью воздействия гидроксиламином или водной экстракцией, стерилизованы и лиофилизированы без стабилизирующих веществ; в препарате тестированы пептидогликаны, поверхностные и полисахаридные антигены указанных микроорганизмов, липополисахариды грамотрицательных бактерий, тейхоевая кислота стафилококка. Штаммы характеризуются высокой иммуногенностью и слабыми сенсибилизирующими свойствами. Первые дозы препарата вводятся эндоназально, последующие — перорально; курс лечения ВП-4 состоит из девяти введений препарата.
Положительные результаты лечения после первого курса терапии ВП-4 отмечаются у 71,1 % больных бронхиальной астмой детей, после второго курса — у 66,7%; при среднетяжелом течении положительные результаты лечения ВП-4 регистрируются реже — у 62,5% детей.
У прошедших курс лечения детей положительный результат проявлялся достижением ремиссии болезни или сокращением числа ее обострений. При анализе частоты приступов бронхиальной астмы, проводившемся в течение года, отмечено уменьшение числа больных, имеющих частые обострения, в 2 раза. При наблюдении за детьми в течение года после окончания курса терапии ВП-4 выявлено уменьшение частоты приступов бронхиальной астмы в 3,1 раза [3].
Терапия ВП-4 способствовала сокращению числа эпизодов острых респираторных вирусных инфекций, уменьшению в 2,9 раза частоты обострений хронических очагов инфекции и острой респираторной инфекции на протяжении года после ее завершения.
В процессе терапии было отмечено влияние лечения ВП-4 на иммунный ответ у детей с бронхиальной астмой, проявившееся повышением показателей СD3+, CD4+, CD8+, CD72+, CD25+ в периферической крови при исходно низких значениях и снижением их — при исходно высоких, повышением уровня IgA в сыворотке крови. У детей с бронхиальной астмой было выявлено иммуномодулирующее действие ВП-4 на продукцию специфических антител к бактериальным антигенам, входящим в состав вакцины. Не было обнаружено влияния ВП-4 на уровни IgM, IgG и IgE в сыворотке крови.
Проведенное в 80–90 гг. ХХ в. в нашей стране исследование по изучению иммуномодулирующих препаратов тимического происхождения показало возможность использования их в терапии бронхиальной астмы у детей. При лечении детей с бронхиальной астмой данными препаратами развиваются позитивные изменения в иммунном ответе: нормализация соотношения Т-хелперов и Т-супрессоров в периферической крови, улучшение состояния больных, проявлявшееся уменьшением частоты острых респираторных инфекций и обострений хронических воспалительных заболеваний, снижение частоты приступов и более легкое их течение [5]. Применение тактивина позволяет повысить эффективность лечения бронхиальной астмы, обусловленной сенсибилизацией к плесневым грибам. При лечении Т-активином отмечается тенденция к снижению уровня общего IgE в сыворотке крови.
При применении тималина отмечено улучшение в состоянии больных в основном при легком и среднетяжелом течении бронхиальной астмы, тогда как при тяжелом течении болезни позитивные изменения в клинической картине болезни отмечаются сравнительно редко.
Одним из возможных подходов к иммунотерапии аллергических болезней является использование с лечебной целью цитокинов. g-интерферон и α-интерферон ингибируют синтез IgE, повышают функциональную активность естественных киллеров, стимулируют пролиферацию CD8+-лимфоцитов, тормозят дегрануляцию тучных клеток. При лечении больных с бронхиальной астмой аэрозолями рекомбинантного интерферона выявлено значительное уменьшение количества эозинофилов в лаважной жидкости бронхов, но при этом не отмечено существенного влияния на клинические проявления бронхиальной астмы и ее течение [6] .
При бронхиальной астме у детей установлено благоприятное влияние индукторов синтеза интерферона на течение бронхиальной астмы. Лечение индуктором синтеза интерферона препаратом циклофероном усиливает синтез лейкоцитами γ-интерферона и α-интерферона, повышает уровень IgA, тормозит синтез общего IgE. У прошедших курс лечения циклофероном больных отмечается сокращение числа эпизодов острых респираторных заболеваний и связанных с ними обострений бронхиальной астмы [7].
Индуктор синтеза интерферона препарат амиксин у детей, больных бронхиальной астмой, способствует более легкому течению интеркуррентных острых респираторных вирусных инфекций, уменьшает количество обострений основного заболевания, стимулирует выработку эндогенного интерферона.
В последние годы повысился интерес к возможности применения при бронхиальной астме синтетических иммуностимуляторов. Одним из таких препаратов является полиоксидоний. Полиоксидоний — это производное полиэтиленпиперазина. Он обладает способностью стимулировать активность макрофагов, кооперацию Т- и В-лимфоцитов, повышает специфический антителогенез, стимулирует неспецифические свойства организма. Применение полиоксидония в комплексном лечении больных бронхиальной астмой детей способствует достижению устойчивой ремиссии болезни в 82,0% случаев, уменьшению частоты интеркуррентных острых респираторных заболеваний — в 72% и нормализации иммунного статуса больных [8].
К синтетическим иммуномодуляторам относится препарат гепон. Гепон активирует синтез α-, β-, γ-интерферона, стимулирует активность макрофагов, усиливает продукцию антител против антигенов инфекционной природы, повышает резистентность организма в отношении вирусных инфекций. Лечение гепоном детей с бронхиальной астмой сопровождается снижением частоты интеркуррентных острых респираторных вирусных инфекций и связанных с ними обострений данного заболевания [9].
Применение иммуномодулирующих препаратов при атопическом дерматите у детей
Течение атопического дерматита у детей нередко сопровождается присоединением вторичной инфекции, в связи с чем встает вопрос о возможности использования при данном заболевании иммуномодулирующих препаратов.
Включение Т-активина и тималина в комплексную терапию детей с атопическим дерматитом, связанным с пищевой аллергией, способствует повышению эффективности лечения данного заболевания. У больных под влиянием указанной терапии отмечается снижение гиперпродукции общего и специфических IgE-антител [10]. Отмечено благоприятное влияние препарата тимуса вилозена на течение атопического дерматита у детей [11]. Применение тималина позволяет повысить эффективность лечения у детей с аллергодерматозами и дермореспираторным синдромом, а также снизить частоту интеркуррентных вирусных инфекций. Достигаемое под влиянием тималина обратное развитие аллергического воспаления кожи сопровождается нормализацией активности кислой фосфатазы и повышением активности сукцинатдегидрогеназы и a-глицерофосфатдегидрогеназы, снижением активности персистирующей энтеровирусной инфекции [10].
Клинические наблюдения свидетельствуют об эффективности препаратов интерферона (лейкинферона, виферона) в патогенетической терапии аллергических болезней кожи у детей [12].
Таким образом, назначение иммуномодулирующих препаратов по строгим показаниям (наличие частых, вялотекущих обострений заболеваний ЛОР-органов, кожи со склонностью к инфицированию, частых респираторно-вирусных инфекций, требующих приема антибиотиков, снижение парциальных иммунных функций) может способствовать повышению эффективности лечения аллергических болезней у детей.
Литература
- Хаитов Р. М., Пинегин Б. В. Современные иммуномодуляторы: Основные принципы их применения//Иммунология. 2000. № 5. С. 4–7.
- Намазова Л. С. Патогенетические основы дифференцированного лечения бронхиальной астмы у детей: Автореф. дис. . д-ра мед. наук. М., 2000. 40 с.
- Степушина М. А. Эффективность поликомпонентной бактериальной вакцины ВП-4 при бронхиальной астме у детей: Автореф. дис. . канд. мед. наук. М., 1999. 24 с.
- Балаболкин И. И., Булгакова В. А., Сенцова Т. Б. Эффективность применения препарата ИРС 19 в комплексной терапии детей с аллергическими заболеваниями: Материалы научно-практической конференции «Фармакотерапия и фармакокинетика в педиатрии». М., 2000. С. 5.
- Тюрин Н. А. Тактивин в комплексном лечении бронхиальной астмы у детей // Педиатрия. 1996. № 4. С. 46–48.
- Bogunewik K., Martin R., Martin D. The effects of nebulized recombinant interferon gamma in asthmatik airways//J.Allergy Clin. Immunol. 1995; 95: 133–135.
- Ляпунов А. В. Иммунотропная терапия при бронхиальной астме у детей: Материалы научно-практической конференции педиатров России по болезням органов дыхания. М., 1999. С. 48.
- Кузнецова Н. И. Особенности бронхиальной астмы при бактериальной сенсибилизации детей: Автореф. дис. . д-ра мед. наук. М., 2004. 34 с.
- Рылеева И. В. Патогенетические основы эффективности аллергенспецифической иммунотерапии и иммунофармакотерапии атопической бронхиальной астмы у детей: Автореф. дис. . д-ра мед. наук. М., 2004. 46 с.
- Балаболкин И. И., Гребенюк В. Н. Атопический дерматит у детей. М.: Медицина, 1999. 238 с.
- Ревякина В. А. Атопический дерматит у детей: Автореф. дис. . д-ра мед. наук. М., 1993. 32 с.
- Смирнова Г. И. Аллергодерматозы у детей. М., 1998. 300 с.
И. И. Балаболкин, профессор, член-корреспондент РАМН
М. В. Сюракшина
Е. С. Тюменцева, кандидат медицинских наук
НЦЗД РАМН, Москва
Читайте также:

