В каком возрасте появляются морщины у ушей
Обновлено: 15.04.2024
Несмотря на то, что новорожденный ребенок находится под тщательным наблюдением педиатра и других специалистов, именно от маминой внимательности и реакции часто зависит своевременное выявление тех или иных патологий у малыша.
О том, какие симптомы нельзя пропустить у крохи во избежание серьезных проблем со здоровьем в будущем, нам рассказала врач-педиатр клиники «9 месяцев» Авдеева Наталья Николаевна.
— Наталья Николаевна, какие патологии чаще всего встречаются у новорожденных?
— Почти 99 % новорожденных детей имеют неврологические отклонения, которые поначалу бывают минимальными и, при адекватном ведении ребенка, в большинстве случаев нивелируются к году.
— Что значит «адекватное ведение ребенка»?
— Имеется в виду вовремя проведенный массаж, вовремя начатая гимнастика… Причем, хочу заметить, что даже у абсолютно здорового ребенка до года желательно провести как минимум три курса гимнастики и массажа, с привлечением хорошего специалиста. Это необходимо для того, чтобы ребенок научился вовремя поворачиваться, садиться, вставать, ходить. Такие курсы нацелены на доразвитие нервной и, как следствие, скелетно-мышечной систем.
— Какие симптомы могут «подсказать» маме, что у малыша имеется то или иное неврологическое отклонение?
— Родителям следует обязательно обратить внимание на такой симптом, как подергивание подбородочка. Это может свидетельствовать о том, что идет недоразвитие нервной системы и отдельных структур головного мозга. Также должно вызвать опасения вставание ребенка на цыпочки. Как правило, на такое явление не обращают внимания. Но если малыш встает на цыпочки и при этом перекрещивает ножки, плохо опирается — это может быть слабовыраженным симптомом вялого нижнего парапареза, а в дальнейшем, к годику, может вылиться в ДЦП.
Дело в том, что обычно диагноз ДЦП до года не ставят, так как этот промежуток времени — большой реабилитационный период, когда у крохи есть хороший потенциал для восстановления. Первый год жизни вообще по своей восстановительной способности несоизмерим больше ни с одним промежутком в жизни человека. Здесь должна проходить очень большая работа самой мамы в совокупности с работой невропатолога, врача мануальной терапии, массажиста, врача ЛФК. В лечении применяются водотерапия, медикаментозная терапия, массаж, гимнастика и др.
Еще одним тревожным для мамы симптомом должен стать тремор рук. Обратите внимание, в каких ситуациях это возникает. Норма — если это реакция на яркий свет, сильный звук. Если же малыш старше месяца часто вскидывает руки в абсолютно спокойной обстановке, это может указывать на судороги. Здесь тоже необходимо полноценное обследование. Потребуется измерить внутричерепное давление у ребенка, сделать электроэнцефалограмму, проверить реакцию на световые и звуковые раздражители в спокойном состоянии, во сне и т. д.
Если же в сочетании со вздрагиваниями и испугами у малыша наблюдается также высовывание язычка — это может указывать на такую эндокринологическую патологию, как врожденный гипотиреоз. Изначально в роддоме проводится скрининг, когда берут кровь на 5 инфекций, и генетики это просматривают. Но необходима дальнейшая консультация эндокринолога. Раннее начало лечения предотвращает инвалидизацию ребенка. В связи с вышесказанным, хочу отметить, что крайне нежелательна ранняя выписка из роддома — на 3-4 сутки. Ведь многие такие моменты выявляются как раз на 4-5 сутки — то есть тогда, когда мама, выписавшаяся раньше, уже остается с ребенком и с возникшей проблемой наедине.
— Помимо неврологических, какие еще патологии родители могут самостоятельно заподозрить у ребенка?
— О многом говорит реакция малыша на внешние раздражители. Так, если ребенок в 2-3 месяца не реагирует на звуки (погремушки, голос), нужно срочно обратиться к отоларингологу. Первая проверка слуха проводится еще в роддоме, но в трехмесячном возрасте лор-врач обязательно должен осмотреть кроху. В Казани, например, довольно часто выявляются дети, которые сначала хорошо реагируют на проверки, но в конечном итоге у них обнаруживается кондуктивная тугоухость. Дело в том, что до этого ребенок мог реагировать чисто интуитивно, скажем, не на мамин голос, а на мимику. Бывает, что уже в 3 года таких детей начинают лечить как аутистов, хотя в действительности все дело в тугоухости.
Также должны возникнуть опасения, если ребенок не следит за предметами (на расстоянии 30 см — самое яркое зрение у новорожденных — кроха должен «поймать» мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения), к 3 месяцам не реагирует на свет, на цвета. Конечно, сами цвета малыш еще не идентифицирует, но смена цветов должна вызывать у него какие-то эмоции (радость или, наоборот, раздражение). Реакцию зрачка на свет мама тоже может отследить самостоятельно. Для этого нужно вынести малыша на яркий свет из темного помещения. Если при этом зрачки крохи не сузились, остались такими же широкими, как в темноте — значит, ребенок не видит свет, что говорит о патологии сетчатки глаз. В то же время, одинаковое сужение зрачка — это уже патология неврологическая. В любом случае, нужно срочно обратиться к специалистам.
На плановом осмотре у хирурга в месячном возрасте следует обязательно обратить внимание врача, если малыш часто и обильно срыгивает. По сути, ребенок должен срыгивать. Первые три месяца кроха дает отрыжку практически после каждого кормления. Но он не должен «фонтаном» выдавать всю еду наружу. Если так происходит, и ребенок за первые месяц-два плохо прибавил в весе, необходимо исключать пилороспазм — серьезную хирургическую патологию, требующую госпитализации.
Также мама должна внимательно следить за частотой и объемом мочеиспускания у ребенка. Считается, что до трехмесячного возраста ребенок должен мочиться понемногу, но каждый час. Если происходит задержка мочеиспускания, малыш выдает редко, но много мочи — это весьма тревожный симптом, который может указывать на такое серьезное заболевание мочевыводящей системы, как уретерогидронефроз, к сожалению, в последнее время встречающееся довольно часто. Выявить его можно уже на поздних сроках беременности при ультразвуковом обследовании. Для исключения этой же патологии проводится УЗИ в месячном возрасте. Здесь важно не упустить время, так как уже к 3 месяцам, при отсутствии лечения, происходит отмирание тканей почки.
Еще одним тревожным для мамы «звоночком» могут явиться бледность и синюшность носогубного треугольника у малыша, когда ребенок синеет при кормлении, плаче. Все это может быть вызвано низким гемоглобином, и в таком случае бывает достаточно назначить лечение кормящей маме. Однако важно не пропустить и кардиологическую патологию. Опять же, на последних сроках беременности при УЗИ-обследовании определяют грубые пороки сердца, но могут быть и малые аномалии, которые выявляются только после рождения малыша. Часто к трем годам малые аномалии нивелируются сами собой, но вполне возможно, что потребуется вмешательство. Поэтому если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив (в норме грудные дети не потеют!), имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. Нужно заострить на этом внимание педиатра, сделать кардиограмму, УЗИ сердца и записаться на прием к кардиологу.
В заключение хотелось бы обратиться ко всем молодым мамам: будьте внимательны к своим малышам, доверяйте интуиции и не стесняйтесь задавать вопросы врачу, рассказывайте обо всех своих подозрениях.
Вовремя забитая тревога — залог своевременного и успешного лечения, а значит, и здоровья вашего крохи!
Таблица тревожных симптомов
| Патологии | Симптомы | Действия |
| Неврологические отклонения | Подергивание подбородочка. Вставание ребенка на цыпочки, при этом малыш перекрещивает ножки, плохо опирается. Это может быть симптомом вялого нижнего парапареза, в дальнейшем (к году) может вылиться в ДЦП. Тремор рук, надо обратить внимание в каких ситуациях это возникает. Норма — если это реакция на яркий свет, сильный звук и т. п. Если же малыш старше месяца часто вскидывает руки в абсолютно спокойной обстановке, это может указывать на судороги. Высовывание язычка. В сочетании со вздрагиваниями может говорить об эндокринологической патологии — врожденном гипотиреозе. | Необходимо обратиться к невропатологу. У многих детей неврологические отклонения минимальны и, при адекватном ведении ребенка, нивелируются к году. Применяются массаж, гимнастика, водотерапия, медикаментозная терапия и др. Могут потребоваться дополнительные обследования. |
| Тугоухость | Ребенок не реагирует на звуковые раздражители (погремушки, голос). | Обратиться к отоларингологу. Первый скрининг проводится еще в роддоме, но лор-врач обязательно должен осмотреть малыша в 3 месяца. |
| Патология сетчатки глаз | 1. Ребенок не следит за предметами, к 3 месяцам не реагирует на свет, на цвета (смена цветов не вызывает никаких эмоций). 2. После того, как ребенка из темного помещения вынесли на яркий свет, его зрачки не сузились, остались широкими. | Обратиться к окулисту. Внимательно следите за реакцией ребенка. У новорожденного 30 см — самое яркое зрение. Кроха должен «поймать» на расстоянии 30 см мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения. |
| Хирургическая патология | Ребенок часто срыгивает «фонтаном», плохо набирает в весе при адекватном кормлении. Все это может свидетельствовать о пилороспазме. | На плановом осмотре у хирурга необходимо заострить внимание на имеющейся проблеме. |
| Патология мочевыводящей | Считается, что в норме ребенок до 3-месячного возраста должен мочиться понемногу, но каждый час. Если происходит задержка мочеиспускания, малыш выдает редко, но много мочи — это может свидетельствовать о серьезном заболевании — уретерогидронефрозе, которое, при отсутствии своевременного лечения, приводит к отмиранию тканей почек. | Уретерогидронефроз часто выявляют на поздних сроках беременности при ультразвуковом обследовании. Для исключения этой же патологии проводится УЗИ в месячном возрасте. |
| Пороки сердца | Бледность и синюшность носогубного треугольника. Ребенок синеет при кормлении, плаче. Все это может свидетельствовать о низком гемоглобине, и в этом случае часто достаточно назначить лечение кормящей маме. Однако если при этом у малыша наблюдается одышка, он потлив, имеются бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. | Необходимо обратиться к педиатру, который назначит ребенку электрокардиограмму и УЗИ сердца. С результатами обратиться к кардиологу. |
Даже у абсолютно здорового ребенка до года желательно провести как минимум три курса гимнастики и массажа, с привлечением хорошего специалиста.
Первый год жизни вообще по своей восстановительной способности несоизмерим больше ни с одним промежутком в жизни человека.
Крайне нежелательна ранняя выписка из роддома — на 3-4 сутки. Ведь многие такие моменты выявляются как раз на 4-5 сутки — то есть тогда, когда мама, выписавшаяся раньше, уже остается с ребенком и с возникшей проблемой наедине.
На расстоянии 30 см новорожденный должен «поймать» мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения.
До трехмесячного возраста ребенок должен мочиться понемногу, но каждый час.
Если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив, имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца.
Лопоухость – врожденное разрастание хряща ушной раковины или нарушение угла, под которым прикрепляется хрящ. Это анатомическая особенность и чаще всего наследственная проблема.

Есть также теория, что оттопыренные уши формируются у ребенка еще на этапе внутриутробного развития – из-за неправильного предлежания.
Существует несколько способов, которыми можно попробовать убрать такой дефект, однако самым эффективным остается операция отопластика.
В каком возрасте рекомендуется коррекция оттопыренных ушей?
Хирургическую коррекцию рекомендуется проводить, как правило, после пяти лет. К этому возрасту ушные раковины будут практически сформированы, хотя и будут продолжают расти. Иссечение излишков хряща скальпелем можно проводить ребенку не ранее шестилетнего возраста, а лучше после восьми лет. Если деформация значительная, то лучше скорректировать ее перед школой, чтобы избежать проблем с социализацией ребенка. Домашние же и другие безоперационные методы можно пробовать в любом возрасте.
Как убрать оттопыренные уши без операции?
Начинать этот процесс рекомендуется сразу после того, как ребенок родится. До полугода можно фиксировать ушную раковину в правильном положении с помощью специальной формы из силикона. Зажим ребенок должен носить полгода. У грудных малышей хрящевая ткань хорошо поддается корректировке, поэтому проблему можно решить достаточно эффективно. Корректоры подбираются только после консультации со специалистом при отсутствии противопоказаний.
Имеются противопоказания: наличие повреждений кожных покровов в местах крепления корректоров; индивидуальная непереносимость клеящего состава или силикона.
Другой вариант домашней коррекции – надевать ребенку постоянно, включая ночное время, эластичную повязку, которая будет прижимать ушные раковины к голове.
Имплантаты earfold
Новейшее решение на стыке хирургии и консервативных методик лечения. Это малоинвазивная альтернатива операции, обеспечивающая хороший косметический результат. Запатентованная методика позволяет убрать торчащие уши, при условии постоянного ношения имплантов. Устранение лопоухости основано на том, что в уши вживляются специальные мини-имплантаты размером несколько миллиметров. С их помощью хрящ постепенно перестраивается, меняется форма уха, достигается эффект коррекции. EarFold биологически совместимы, поэтому избавляться от них в будущем не нужно.
Как устроены имплантаты?
Каждый имплантат – это тонкая металлическая пластина изогнутой формы из сплава на основе никеля и титана, покрытая медицинским золотом. Благодаря такому составу и достигается биологическая совместимость, что важно, потому что изделия для исправления оттопыривания должны находиться под кожей.
Как избавиться от лопоухости с помощью earfold?
Процедура вживления проводится под местной анестезией и занимает 20-30 минут. Перед ней проводится точное позиционирование в индивидуальном порядке. Через разрез около 1 см имплантат вводится под кожу и принимает нужную форму, фиксируя хрящ в правильном положении. После этого накладывается два шва. Изделие удерживает ушную раковину в нужном положении.
Пока эта методика не очень распространена, а сами изделия отличаются высокой стоимостью.
Корректоры от лопоухости
Сейчас предлагается множество корректоров для избавления от лопоухости. Все они имеют схожую конструкцию и аналогичный принцип действия. Аксессуар состоит из двух прозрачных силиконовых деталей, которые скрепляются между собой и незаметны при ношении. Изделия любых марок работают одинаково. Небольшие различия заключаются в методе крепления и комфорте ношения. Отдельный корректор приклеивается к коже уха специальным гипоаллергенным клеем, а другая часть – к голове. Скрепляясь, две части корректора придают уху правильную форму, прижимая его к вискам. Через какое-то время хрящ принимает заданное положение, и носить корректор больше не нужно.
Чтобы добиться ожидаемого результата, корректор нужно носить от полугода до года, хотя некоторые производители обещают сделать уши ровными уже через месяц. Стопроцентной гарантии того, что корректор избавит от лопоухости, нет. Кроме того, очень важно носить изделия постоянно, а из-за причиняемого дискомфорта и/или раздражения кожи многие пренебрегают этим правилом, что тоже плохо влияет на результат. Исправлять уши таким образом можно в любом возрасте, но чем раньше, тем лучше.
Как избавиться от лопоухости с помощью операции?
Хирургическая коррекция – единственный полностью действенный способ избавления от дефекта с гарантированным результатом. Операция называется «отопластика», проводится с 6-7 лет и в том числе взрослым людям.
Существует две методики отопластики – классическая скальпельная и лазерная. Сзади уха делается разрез длиной около 4-5 см. Через него высвобождается хрящ, который затем подрезается и крепится на новом месте. При использовании лазера манипуляции более точные и почти бескровные. После операции накладываются швы, повязка и эластичная повязка. Процедура длится около часа под общим наркозом или местной анестезией.
Информационные материалы на сайте размещены с целью ознакомления, а не самолечения. Любая пластическая операция — это хирургическое вмешательство. При принятии решения об операции, обязательно проконсультируйтесь с квалифицированным специалистом.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
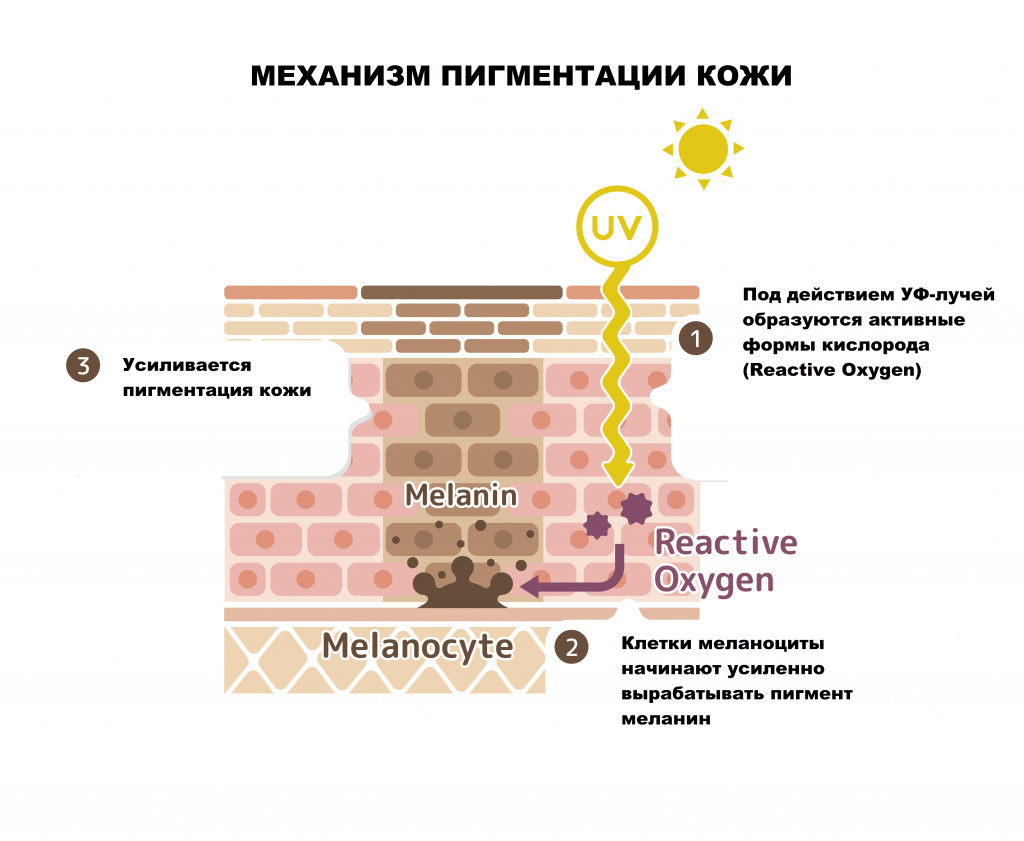
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
В борьбе за красоту и молодость стоит узнать, что такое брыли, от чего появляются эти несовершенства, как убрать их и подтянуть овал лица у женщин в домашних условиях или салоне: в статье мы разберем фото примеров до и после проведения процедур, чем они эффективны и как быстро избавиться от дефекта. Ведь, если не принять меры, очень скоро опущение кожных покровов добавит несколько лишних лет к визуальному образу.
Определение
Уменьшение тургора приводит к тому, что кожа начинает обвисать в нижней части щек, формируя неестественной, неправильный овал лица. Выглядит это совсем не эстетично, указывая не только на возрастные изменения, но и на многие пагубные привычки, а также отсутствие своевременного и эффективного ухода.
От чего появляются брыли
Причин возникновения таких дефектов много, среди них: Генетика. Если у родственников была подобная проблема, следует как можно раньше начинать профилактические меры.
- Отсутствие достаточного количества отдыха. Недостаток сна влияет на состояние кожных покровов. Также врачи-косметологи не рекомендуют спать на животе.
- Вредные привычки пагубно влияют не весь организм человека.
- Резкое похудение. Уменьшение подкожно-жирового слоя способствует обвисанию кожи — растянутая дерма не успевает восстановиться при сильном скачке веса.
- Стресс. Старайтесь соблюдать спокойное состояние, пользоваться успокоительными средствами и обращаться к специалистам в моменты особенного психоэмоционального напряжения.
- Возрастной фактор. У некоторых людей проявления могут быть уже к 25-30 годам, а у других появляются к 50-60.
- Избыточный вес.
- УФ-излучение. Фотостарение — главная причина образования кожных дефектов. Процесс снижает эластичность, приводит к дегидратации.
- Сжимание челюстей. Когда человек сильно сжимает зубы, происходит перенапряжение мышцы, которая со временем растягивается, не может удержать вес кожи.
- Неправильная осанка. Приводит к тому, что нарушается естественная геометрия туловища, что сказывается на всем теле.
- Недостаток коллагена и эластина. Может быть как следствием гормональных заболеваний, так и возрастных, генетических и других причин.
- Анатомические особенности. Маленький подбородок сам по себе является первопричиной образования брылей уже в молодом возрасте. Поэтому для людей, озабоченных этой проблемой, рекомендовано оперативное вмешательство с установкой специальных поддерживающих имплантов.
Это только основные факторы, не считая негативного воздействия окружающей среды, аллергических реакций на косметику и химические вещества и другие процессы, способные нарушить естественные механизмы биологической работы клеток кожи, приводящих к потере тургора.
![улыбка]()
![ватный диск]()
![массаж]()
![ткань]()
Исправление ситуации при помощи косметологов
Самыми эффективными консервативными методиками устранения данного дефекта является посещение косметологического кабинета. Врач сможет определить первопричину, степень запущенности проблемы, а также выбрать комплекс процедур, которые помогут в борьбе за красоту и молодость кожи. Среди существующих средств:
- аппаратная косметология;
- инъекции;
- безинъекционные препараты;
- косметические средства;
- массаж и физиопроцедуры.
При совокупности всех этих подходов можно добиться не только визуального уменьшения недостатка, но и полностью убрать его или значительно замедлить провисание. Все методы должны быть направлены на то, чтобы улучшить тургор, стимулировать собственный синтез коллагена и эластина в тканях, уменьшить количество поврежденных неработоспособных клеток, их обновление.
Как убрать брыли на лице в домашних условиях
Самый действенный способ может быть только в случае, если человек имеет избыточную массу тела. При правильном похудении жир уйдет со щек, а кожа при дополнительном уходе быстро подтянется и создаст гармоничный овал лица. Однако нельзя допускать резкого снижения веса, которое только сильнее усугубит проблему. Оптимальный вариант — потеря 4-5 кг в месяц под строгим контролем диетолога и эндокринолога.
Если проблема еще не зашла далеко и лишь начинает проявляться, используйте в качестве корректировки или предупреждения массажи, маски, упражнения.
![уход]()
![пилинг]()
![врач]()
![зеркало]()
Можно ли бороться с брылями консервативными методами
Единственный действенный способ — это пластическая операция, нити и другие вмешательства, которые полностью устранят нежелательный дефект. Все остальные варианты помогут в случаях, когда недостатки только начали образовываться. Они позволят немного подтянуть овал, и не допустить быстрого прогрессирования обвисания кожи.
Если изменения критичны, то вернуть тургор помогут лишь оперативные способы. В дальнейшем можно использовать консервативные для продления эффекта. При недостаточном уходе даже после пластической операции проблема может вновь вернуться, что потребует уже более дорогостоящих и кардинальных вмешательств для возвращения красоты и молодости.
Массаж от брылей
Достаточно эффективное средство. После нанесения косметики следует выполнять движения специальными массажными валиками или руками по направлению от подбородка, в стороны и вверх к ушам. Массирование также можно проводить мягким полотенцем, смоченным в соляном растворе. После окончания соль обязательно смывается, а на кожу наносится увлажняющий или антивозрастной крем.
Убираем брыли на лице лифтинговыми масками
Подойдут как аптечные, так и домашние рецепты. В случае народных средств помогут алоэ, мед, эфирные масла апельсина, кедра, чайного дерева, арганы. Среди магазинных продуктов стоит выбрать те, в которых на этикетке будут значиться: пантенол, аллантоин, морской коллаген, гиалуроновая кислота, витамин Е, муцин улитки и другие.
![модель]()
Упражнения от брылей
Красивая и подтянутая кожа на любом участке тела немыслима без сильных мышц. Лицо не является исключением из правил. Рассмотрим специальный комплекс упражнений, позволяющий держать мышечные волокна в тонусе:
- Необходимо сильно надуть щеки. Затем в течение 30 секунд перекатывать воздух из одной стороны в другую.
- Представьте перед собой свечу, сложите губы трубочкой и резко задувайте воображаемый огонь не менее 50-60 раз.
- Прижмите указательные пальцы к щекам, а затем попробуйте улыбнуться. Держите руки достаточно крепко, чтобы было заметно прикладывание усилий при этом процессе.
- Попеременно отводите губы в одну и другую сторону. Морщины и прочие неровности на напряженной части лица должны разглаживаться.
- Расслабьте губы. Они должны оставаться в таком положении до конца упражнения. Высуньте язык максимально далеко, и поднимите кончик вверх. Повторяйте движение в течение минуты.
Фейсфитнес поможет продлить молодость и подтянуть нечеткие контуры лица. Достаточно уделять процедурам 15-30 минут в день. Хорошо совмещать их с массажем, лифтинг-масками и другими средствами ухода, улучшающими тургор.
![халаты]()
![свет]()
![косметолог]()
![лицо]()
Космецевтика
Симбиоз косметологических препаратов и нутрицевтики хорошо зарекомендовал себя в борьбе с косметическими дефектами. Такие составы оказывают как уходовый эффект, так и осуществляют оздоровительное действие на кожу. Редкие экстракты растений, запатентованные эффективные витаминные и белковые комплексы позволяют стимулировать синтез коллагена и эластина в тканях, восстанавливать водно-жировой баланс.
Косметика от корпорации RHANA содержит необходимые белки, витамины, микро- и макрокомпоненты, факторы роста, нужные для обновления и оздоровления клеток:
Моделирующая 3-D маска с гидролизатом плаценты и коэнзимом Q10 . Выравнивает тон, способствует клеточному обновлению, устраняет морщины и подтягивает овал.
GHC Placental Cosmetic - лосьон-концентрат для интенсивного омоложения . Служит профилактикой развития воспалений, защищает клетки кожного покрова от свободных радикалов, а также восстанавливает естественный однородный цвет.
Как подтянуть брыли на лице хирургически
Самым эффективным, но и радикальным, методом исправления ситуации является хирургия. Стоит помнить, что любое вмешательство в организм человека сопровождается рисками. Поэтому прежде чем обращаться к хирургу, необходимо пройти полное обследование у лечащего врача.
На сегодняшний день есть малые щадящие методики, позволяющие вернуть тургор с минимальным вмешательством и повреждением тканей. Эти задачи должны быть первоочередными в решении проблем эстетической медицины.
Также врачи рекомендуют перед операцией обратиться в медицинское учреждение, чтобы найти первопричину опущения. Если, конечно, они не очевидны (лишний вес, генетика, возраст старше 50 лет). В этом случае можно гарантировать долговременный эффект после применения процедур.
Контурная пластика брылей
Один из самых простых методов, который хорошо зарекомендовал себя в плане борьбы с опущением кожи. Методика основывается на инъекциях специального геля или филлера в глубокие слои дермы. Проколы делаются на достаточной глубине, чтобы не образовывать видимых бугорков. В основе таких препаратов лежит гиалуроновая кислота. Она быстро всасывается клетками, но при этом стимулирует выработку коллагена и эластина в тканях, увлажняет, препятствует обезвоживанию. Данный способ относится к малоинвазивным и малотравматичным, поэтому может применяться даже без предварительной консультации с терапевтом. Составы в зависимости от бренда отличаются, однако в основном содержат:
- гиалуроновую кислоту как основу;
- витаминно-белковые комплексы для питания;
- лидокаин, чтобы сделать процесс максимально безболезненным;
- буферы для предотвращения риска развития воспалений.
Как видно, в составах нет ничего опасного, наоборот, все эти вещества необходимы для нормального функционирования клеток дермы, но часто их не хватает. Инвазивный метод позволяет сразу доставить вещества в большом количестве в глубокие слои дермы, запуская синтез коллагена, эластина и обновления клеточной структуры.
Читайте также:















