Узи родинки что покажет
Обновлено: 24.04.2024
Меланома уже много лет не теряет свои позиции в рейтинге наиболее злокачественных новообразований. В международной классификации болезней МКБ-10 заболевание имеет код С43. Патология разделяется в зависимости от локализации образования:
- С43.0 — губа;
- С43.1 — веко;
- С43.2 — ухо и наружный слуховой проход;
- С43.3 — неуточненные части лица;
- С43.4 — волосистая часть головы и шеи;
- С43.5 — туловище;
- С43.6 — верхние конечности;
- С43.7 — нижние конечности;
- С43.8 — образование, вышедшее за пределы указанных областей;
- С43.9 — неуточненное расположение.
Опухоль характеризуется агрессивным и быстрым ростом. Не диагностировав меланому на ранних стадиях, можно допустить развитие метастазов и усугубить течение заболевания. В последнее время обнаружение рака кожи любой степени тяжести наблюдается у жителей самых разных стран. Статистика регистрирует прирост случаев впервые выявленной меланомы.
Причины развития рака кожи до конца не изучены. Врачи-онкологи выделяют предрасполагающие факторы, которые запускают механизмы опухолевого роста. Диагностика меланомы затруднена в связи с неточностью клинической картины заболевания на ранних стадиях. Поэтому наблюдается поздняя обращаемость за медицинской помощью. Определение опухоли на начальных этапах развития повышает шансы благоприятного исхода лечения.
Риски возникновения
Одно из ключевых значений в развитии рака кожи играют предрасполагающие факторы. Среди них выделяют:
- длительное пребывание на солнце и частые солнечные ожоги;
- наследственная предрасположенность. Если в роду встречались случаи опухолевых образований на коже, это повышает риск их развития у последующих поколений;
- светлая кожа с большим количеством родинок и веснушек, рыжий цвет волос. Такая дерма характеризуется небольшим содержанием меланина в клетках;
- пожилой возраст. Считается, что с возрастом повышается шанс развития опухолевого образования кожи. Несмотря на это, онкологи отмечают рост выявления патологии среди лиц молодого возраста;
- профессиональные вредности. Некоторые профессии связаны с постоянным контактом с канцерогенными веществами. Длительное взаимодействие токсинов с кожей повышает риск развития опухоли.
Наличие хотя бы одного из перечисленных факторов риска требует регулярного посещения врача для выполнения профилактических осмотров.
Причины
Достоверно причины возникновения этого вида рака неизвестны. Исследование меланомы усложняется также тем, что она, как правило, протекает бессимптомно, особенно на ранних стадиях. Она привлекает внимание после изменения цвета родинки на более темный окрас или по причине разрастания опухоли. Малигнизация родинок и родимых пятен происходит ввиду следующих факторов:
- чрезмерное облучение ультрафиолетом - солнечные ожоги, походы в солярии - все это негативно влияет не только на общее состояние кожи, но еще и повышает риски озлокачествления родинок;
- врожденные невусы;
- наследственная предрасположенность (случаи заболевания меланомой в семье);
- заболевания щитовидной железы;
- заболевания эндокринной системы;
- травмирование кожи, родимых пятен и родинок;
- повышенная чувствительность к ультрафиолету;
- рак кожи (даже в ремиссии);
- возрастной фактор;
- 1 и 2 фенотип кожи – люди со светлой кожей, светлыми или рыжими волосами, голубым или серым цветом глаз и веснушками наиболее подвержены возникновению меланомы вследствие генетической предрасположенности.
Важно понимать, что, имея минимум 3 фактора риска, приведенных выше, следует регулярно проходить обследования у дерматолога, проверяя все новообразовавшиеся родинки и веснушки. Своевременное удаление злокачественных новообразований увеличивает шансы на стойкую длительную ремиссию и избавляет пациента от вторичных осложнений.
Мнение эксперта

Автор:
Милана Ханларовна Мустафаева
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Клинически доказано, что меланома является наиболее агрессивным видом злокачественных новообразований. В структуре смертности на долю рака кожи приходится 40 % случаев. Каждый год определяется прирост дебюта заболевания. Несвоевременное обращение за медицинской помощью приводит к развитию тяжелых форм болезни. В результате диагностика осуществляется на 3–4 стадии, когда лечение малоэффективно.
В Юсуповской больнице со стороны онкологов уделяется особое внимание диагностике и лечению меланомы кожи. При появлении подозрительных очагов на коже необходимо обратиться к врачу. Это позволит диагностировать рак на начальных стадиях, когда прогноз для выздоровления считается благоприятным.
В Юсуповской больнице врачи проводят полный курс обследования, которое необходимо для выяснения стадии развития рака кожи и всех сопутствующих критериев. Для этого назначается КТ с возможным использованием контрастного вещества, дерматоскопия, биопсия. В лаборатории определяются онкологические маркеры в анализе крови. После постановки диагноза онкологи разрабатывают индивидуальный план лечения. Препараты подбираются согласно последним европейским рекомендациям по лечению опухолевых образований кожи.
Первые симптомы и признаки
Среди основных клинических признаков рака кожи выделяют:
- болевой синдром. Степень его выраженности зависит от стадии развития меланомы. Это могут быть покалывание, жжение, зуд. Симптом обусловлен быстрым делением клеток внутри опухоли;
- алопеция в зоне роста опухоли. По мере роста меланомы происходит поражение волосяного фолликула. В результате волосы выпадают;
- изменение цвета и контуров родинки. После травматизации возможно потемнение или осветление невуса. Окрас зависит от степени поражения меланоцитов;
- быстрый рост новообразования. Для меланомы характерен быстрый рост. Это связано с высокой агрессивностью опухоли;
- изменение кожных покровов в области ракового образования. Данный симптом характерен для поздних стадий развития меланомы. Кожа деформируется в связи с поражением здоровых клеток;
- гиперемия контуров опухоли. Симптом обусловлен воспалительным процессом. Появление данного признака свидетельствует об иммунном ответе на происходящие изменения;
- поражение соседних органов. Меланома рано дает метастазы. В зависимости от их локализации появляются те или иные симптомы. Чаще всего поражаются печень, кости, головной мозг, легкие и органы желудочно-кишечного тракта;
- лимфаденопатия. По мере роста опухолевого процесса происходит поражение близлежащих лимфатических узлов;
- отсутствие аппетита. В результате происходит резкая потеря веса. По мере распространения опухолевого процесса развивается кахексия;
- интоксикационный синдром. Характеризуется слабостью, резким упадком сил, колебанием температуры тела, головной болью и головокружением.
Различия между меланомой и родинкой
Существует ряд характерных признаков меланомы, которые свойственны злокачественной опухоли. При перерождении родинка изменяет свою форму, утрачивает симметричность. Чтобы это проверить может ли быть меланома доброкачественной, проводят условную линию посередине невуса. Доброкачественные опухоли полностью симметричны.
Отличие родинки от меланомы в том, что здоровые невусы имеют чёткие ровные края. Это обусловлено локальным расположением меланоцитов. Если начинается процесс трансформации родинки в меланому, меланоциты начинают распространяться в соседние ткани. Это приводит к своеобразному «размыванию» контура.
В норме невус равномерно окрашен пигментом. Родимые пятна могут содержать участки разных оттенков одного цвета, но это, скорее, исключение, а не правило. Обычно из-за равномерного распределения меланоцитов в ткани новообразования невусы окрашены равномерно по всей площади. При перерождении клетки начинают распределяться неравномерно. Это приводит к появлению участков с разной окраской.
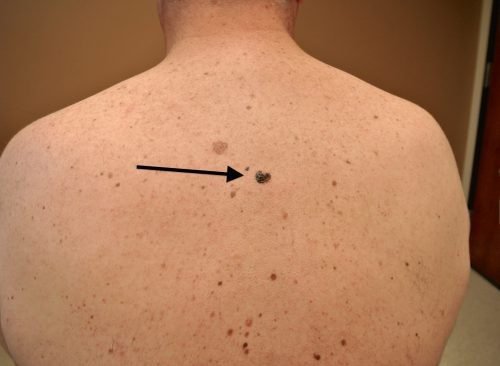
Обычные родинки не увеличиваются в размере. Незначительный рост может отмечаться в период полового созревания и в возрасте от 20 до 30 лет. Если родинка начинает быстро расти, это является тревожным симптомом, который может появиться при её перерождении в меланому. При наличии родинки диаметром больше 6 мм следует немедленно пройти обследование у дерматолога.
Диагностика
Среди основных методов исследования меланомы кожи выделяют:
- Сбор анамнеза заболевания и жизни. Врач выясняет время появления патологического образования и сопровождающих симптомов. Определяются предположительные причины и предрасполагающие факторы. Уточняется наличие или отсутствие наследственной предрасположенности к опухолевым заболеваниям.
- Осмотр кожи. Врач проводит объективный осмотр новообразования. Специалисты выделяют так называемую азбуку меланомы. Она разработана специально, чтобы охарактеризовать патологические образования:
- A (asymmetry) — асимметричность формы родинки;
- B (border irregularity) — неровные границы невуса;
- C (color) — изменение пигментации родинки;
- D (diameter) — увеличение невуса в диаметре;
- E (evolving) — совокупность вышеперечисленных изменений.
Дерматоскопия. Проводится при помощи дерматоскопа. Благодаря ему удается увеличить размер патологического образования в несколько раз. Это позволяет подробно рассмотреть структуру опухоли.
Биопсия. Наиболее достоверный способ подтверждения рака кожи. Отобранный в ходе диагностики материал отправляется на гистологическое исследование. Опасность манипуляции заключается в том, что дополнительное повреждение меланомы может спровоцировать ускорение роста опухолевого процесса. Поэтому важно обращаться к опытным врачам.
Лечение
Лечение меланомы требует комплексного подхода. Для этого назначаются следующие мероприятия:
1. Хирургическая операция.
Является основным методом лечения меланомы кожи. Операция становится единственным способом терапии рака, если он диагностирован на 1–2 стадии развития. Для того чтобы снизить риск рецидива меланомы, в ходе операции удаляется опухоль вместе со здоровыми клетками.
Назначается для уничтожения быстро растущих раковых клеток. В связи с агрессивностью опухоли, ранним появлением метастазов до сих пор не разработаны единые схемы химиотерапии меланомы. Врачи подбирают препараты и их дозировки индивидуально в зависимости от стадии развития рака. При выявлении меланомы на поздних стадиях химиотерапия носит паллиативный характер.
3. Лучевая терапия.
Высокие дозы излучения способствуют разрушению раковых клеток. Таким образом удается улучшить прогноз для дальнейшего лечения и выздоровления. Лучевая терапия может назначаться в комбинации с операцией и химиотерапией. При неоперабельной меланоме лучевая терапия носит паллиативный характер.
Препараты, усиливающие защитные функции организма, необходимы для включения противоопухолевого иммунного ответа. В результате иммунная система начинает бороться с раковыми клетками самостоятельно. К препаратам, используемым в ходе иммунотерапии, относятся:
- интерферон-альфа;
- интерлейкин-2;
- реаферон;
- ипилимумаб.
Благодаря иммунотерапии удается снизить риск развития рецидива заболевания.
5. Диетическое питание.
Диета, назначаемая в составе комплексного лечения меланомы, требует исключения следующих продуктов:
- консервов;
- пряностей;
- продуктов копчения;
- острых и жирных блюд.
В ежедневном меню должно содержаться достаточное количество свежих овощей, фруктов, зелени, злаков, нежирных сортов мяса и рыбы, птицы, молочных продуктов. Благодаря подобному рациону в организм поступают витамины, минералы, микро- и макроэлементы. Они необходимы в период лечения и восстановления.
Стадии и прогноз
Определение стадии опухолевого процесса необходимо для назначения соответствующего лечения. В зависимости от того, на каком этапе произошла диагностика рака кожи, определяется дальнейший прогноз. Чем позже выявлена опухоль, тем он неблагоприятнее. В соответствии с размерами образования, его локализацией, степенью прорастания в окружающие ткани и метастазирования выделяют следующие стадии меланомы:
- первая. Характеризуется неглубоким проникновением в толщу кожи. На данной стадии толщина меланомы не превышает 1 мм. Патологический процесс не распространяется на близлежащие лимфатические узлы. Опухоль не кровоточит, не образует язв;
- вторая. Сопровождается более быстрым распространением опухолевого процесса. Рак прорастает в кожу на глубину до 2 мм. Изменения характеризуются соответствующей клинической картиной. Опухолевое образование покрывается язвами, кровоточит и шелушится. На второй стадии меланомы регионарные лимфатические узлы не поражаются;
- третья. Опухолевый процесс распространяется на близлежащие лимфатические узлы. Это ухудшает прогноз для дальнейшей терапии и выживаемости. На данной стадии требуется проведение комплексного лечения, включающего оперативное вмешательство и химиотерапию;
- четвертая. Последняя и наиболее тяжелая стадия меланомы. Характеризуется наличием множественных очагов метастазов. Они распространяются с током крови и лимфы. Меланома на данной стадии развития имеет неблагоприятный прогноз в плане выздоровления. Лечение бывает неэффективно. В некоторых случаях назначается только паллиативная терапия.
Рецидив и тактика лечения
Риск рецидива зависит от степени прорастания опухоли, наличия метастазов. Чаще всего повторная меланома локализуется рядом с предыдущим очагом. Для того чтобы снизить риск развития рецидива опухолевого образования, врачи рекомендуют следовать следующим профилактическим мерам:
- ограничить время нахождения под ультрафиолетовыми лучами;
- проводить регулярный самоосмотр родинок;
- использовать защитную одежду при контакте с токсическими веществами;
- проходить профилактический осмотр у дерматолога.
При возникновении подозрений на наличие опухолевых образований кожи рекомендуем обращаться к врачам Юсуповской больницы. Специалисты клиники используют современную аппаратуру для диагностики заболеваний. Терапия проводится согласно последним мировым онкологическим рекомендациям. Записаться на прием можно по телефону.
Проведен ретроспективный анализ ультразвуковых исследований меланоцитарных образований кожи у 100 пациентов в предоперационном периоде. Комплексные УЗИ выполнялись на аппаратах экспертного класса «LogicE9», «IU 22 PHILIPS», с режимами Соно-СТ, Х-RES, Zoom, цветового и энергетического допплера (ЦДК, ЭДК), гармонических изображений, линейными мультичастотными датчиками (5-17МГц). УЗИ проводились по оригинальному протоколу, результаты сопоставлены с морфологической верификацией. У 55 % были доброкачественные невусы, у 12 % диспастические и пограничные невусы, у 33 % меланомы кожи. Изучение эхо-семиотики доброкачественных, диспластических и пограничных невусов, поверхностной и узловой меланомы кожи способствовало повышению точности неинвазивной дифференциальной диагностики меланоцитарных образований кожи, предоставляя клиницистам важную дополнительную информацию. Точность УЗИ в дифференциальной диагностике меланоцитарных образований кожи составила 90,0 %, специфичность 85,0 %, чувствительность 90,2 %.

1. Гельфонд М.Л. Дифференциальная диагностика опухолей кожи в практике дерматологов и косметологов // Практическая онкология. – 2012. – № 1. – Т.13. – С. 69-79.
2. Имянитов Е.Н. Эпидемиология и биология опухолей кожи // Практическая онкология. – 2012. – № 2. – Т.13. – С.61-67.
3. Курышова М.И. Сонографические характеристики меланоцитарных образований кожи. // Фундаментальные исследования в онкологии. Всероссийская конференция молодых ученых: сб. тез. Материалы конференции молодых ученых. ФГБУ «Ростовский научно-исследовательский онкологический институт» Минздрава России. Ростов-на-Дону, 2015. С.32-34.
4. Михнин А.Е., Тарков С.А., Фролова О.С. Меланома кожи головы и шеи – современное состояние проблемы // Вопросы онкологии. – 2012. – Т. 58, № 1. – С.19-25.
5. Насникова И.Ю. Маркина Н.Ю., Кудрина М.И, Макаренко Л.И., Каллистов В.Е. Возможности ультразвукового исследования в диагностике новообразований кожи // Кремлевская медицина. – 2009. – № 4. – С.11-15.
6. Позднякова В.В. Неоадьювантная химиотерапия в комплексном лечении больных меланомой кожи 1-3стадий: автореф. дис. … д-ра мед. наук. – Ростов-на-Дону, 2006. – 48 с.
7. Пржедецкий Ю.В., Максимова Н.А., Позднякова В.В., Хохлова О.В. Некоторые аспекты применения современных технологий ультразвуковой диагностики в реконструктивной онкохирургии молочной железы и кожи // Вопросы онкологии. Материалы 8 Всероссийского съезда онкологов. – СПб., 2013. – С. 321.
8. Jasaitiene D., Valiukeviciene S., Linkeviciute G, Raisutis R, Jasiuniene E., Kazys R. Principles of high-frequency ultrasonography for investigation of skin pathology // J Eur Acad Dermatol Venereol. – 2011. – Vol. 25, № 4. – P. 375-382.
9. Hayashi K., Koga H., Uhara H., Saida T. High-frequency 30-MHz sonography in preoperative assessment of tumor thickness of primary melanoma: usefulness in determination of surgical margin and indication for sentinel lymph node biopsy // Int. J. Clin. Oncol. – 2009; Vol. 14, № 5. – P. 426-430.
10. Ulrich J., van Akkooi A.J., Eggermont A.M., Voit C. New developments in melanoma: utility of ultrasound imaging (initial staging, follow-up and pre-SLNB) // Expert Rev Anticancer Ther. – 2011. –Vol. 11, №11. – P. 1693-701.
Меланома кожи – неэпителиальная злокачественная опухоль, состоящая из меланоцитов и невусных клеток, отличается непредсказуемым и агрессивным течением. Меланома кожи составляет не более 4 % всех новообразований кожи, но на ее долю приходится примерно 80 % случаев летальных исходов в онкодерматологии [6]. Заболеваемость меланомой характеризуется тенденцией к росту. Так, по Ростовской области заболеваемость меланомой кожи с 2000 по 2010 гг. имела прирост с 4,2 до 6,5 чел. на 100 тыс. населения. Распространенность (численность контингента больных на 100 тыс. населения) меланомой кожи среди злокачественных новообразований в России возросла с 32,7 в 2002 году до 50,1 в 2012 году [2].
В ряде случаев диагностика меланомы сложна, несмотря на применение комплекса современных предоперационных исследований – тестовые системы, дерматоскопия, УЗИ, цитологическое исследование, эксцизионная биопсия [4]. Ранние стадии поверхностно-распространяющейся формы меланомы кожи, а также лентиго-меланомы, узловые меланомы, имеющие фазу горизонтального роста способны маскироваться под меланоцитарный невус или другие доброкачественные образования кожи [1].
В отечественной и зарубежной литературе имеются данные о применении УЗИ в не инвазивной диагностике меланомы кожи. Большинство публикаций по УЗИ посвящены диагностике гематогенных и лимфогенных метастазов меланомы. Работы по изучению сонографической визуализации доброкачественных пигментных образований и меланомы кожи немногочисленны и результаты исследований противоречивы [5,10]. Разрешающая способность сонографии по визуализации меланоцитарных образований существенно возросла с применением высокочастотных датчиков с диапазоном сканирования от 9 до 20 МГЦ, что способствовало улучшению визуализации как первичного очага, так и определения точности инвазии по Бреслоу. В публикациях отмечена ценность сосудистых режимов допплерографии – цветового и энергетического картирования кровотока при меланомах [3,8]. В работе «Высокочастотная сонография 30 МГц в предоперационном измерении толщины первичной меланомы: применение для определения хирургического края и показаний для биопсии сигнальных лимфоузлов» [9] применяется высокочастотное УЗИ для предоперационной оценки первичной злокачественной меланомы. Чтобы рассмотреть возможность применения УЗИ для определения хирургического края и показаний для биопсии сигнального лимфоузла, в данной работе была исследована корреляция между ультразвуковой и гистометрической толщиной опухоли. 74 первичных меланомы пациентов, наблюдавшихся в дерматологической клинике Shinshu University Hospital, были исследованы с использованием оборудования для высокочастотного УЗИ с двумя датчиками (15 и 30 МГц), толщина опухоли измерялась электронным калипером до проведения операции. Все первичные опухоли были удалены, толщина по Бреслоу измерена гистологически. В 68 случаях (т.е. кроме 2-х меланом insitu и 4-х с неудовлетворительным сонографическим изображением) сонографическая и гистологическая толщина коррелировали между собой (r = 0,887). В частности, в 26 меланомах на подошвах ног корреляция между сонографической и гистологической толщиной была очень высока (r = 0,945). По классификации TNM, где от Т1 до Т4 – меланомы 1, 2 и 4 мм толщиной, категории, определенные сонометрически, соотносились с категориями, определенными гистологически, в особенности это касалось более тонких первичных опухолей толщиной около 1 мм. Оперировали почти все такие меланомы, опираясь на сонометрическое определение хирургического края. 22 пациентам с сонометрической толщиной опухоли более 1 мм была проведена биопсия сигнальных лимфоузлов и/или радикальная лимфаденэктомия. Авторы приходят к выводу, что высокочастотная сонография (30 МГц) является очень полезной при предоперационном определении толщины опухоли, особенно при тонких первичных опухолях, позволяя определить хирургический край и показания для биопсии сигнальных лимфоузлов.
Цель исследования – уточнение дифференциально-диагностических сонографических параметров меланоцитарных образований кожи.
Материалы и методы
Проведен ретроспективный анализ ультразвуковых исследований (УЗИ) меланоцитарных образований кожи у 100 пациентов в предоперационном периоде. У 55 % были доброкачественные невусы, у 12 % диспастические и пограничные невусы, у 33 % меланомы кожи. УЗИ выполнялись на аппаратах экспертного класса «LogicE9», «IU 22 PHILIPS», с режимами Соно-СТ, Х-RES, Zoom, цветового и энергетического допплера (ЦДК, ЭДК), гармонических изображений линейными мультичастотными датчиками (5-17МГц). УЗИ проводились по оригинальному протоколу, разработанному нами. Комплексные УЗИ (серошкальная эхография, ЦДК, ЭДК, допплерометрия, размеры и топометрия неизмененной кожи, образований, состояние периферической зоны) архивировались в компьютерную базу УЗИ с последующей постобработкой и анализом результатов послеоперационных морфологических, иммуногистохимических данных.
Результаты исследования и их обсуждение
Меланомы кожи у 33 пациентов были пониженной эхогенности (100 %), однородной структуры при поверхностно-распространяющихся у 5 (15 %) и неоднородной – при узловых формах у 28 больных (85 %). УЗИ первичного очага меланомы кожи позволили определить на дооперационном этапе степень распространенности опухоли и глубины инвазии по Breslow с точностью, достигающей 90,2 %.
Узловые формы меланом (у 28 чел.) кожи в 100 % наблюдений характеризовались округлой формой, пониженной эхогенностью, неоднородной структурой, инвазивным ростом, наличием патологического артерио-артериального кровотока различной степени интенсивности (низкой 5 %, средней 14 %, высокой 81 %) с диапазонами максимальных артериальных скоростей (МАС) на уровне от 9,23 до 75,2 см/с, индексом периферического сосудистого сопротивления 0,2–0,6 (рис.1, 2).
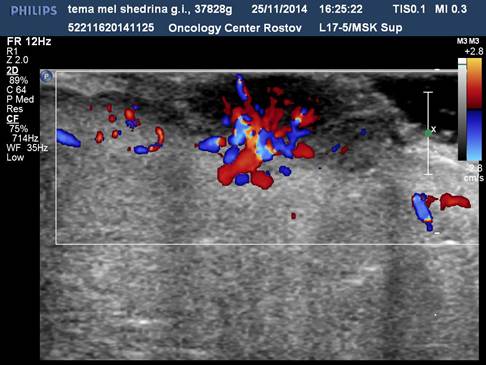
Рис. 1. Узловая меланома кожи, ЦДК. Патологическая неоангиоархитектоника в образовании и в периферической зоне
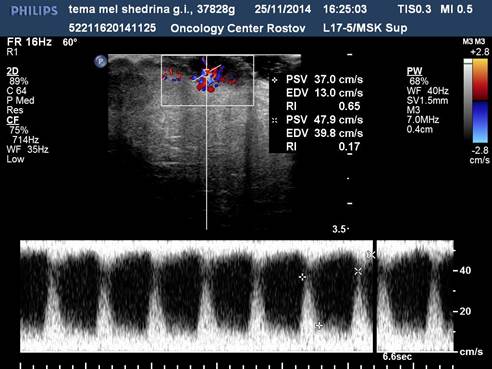
Рис. 2. Узловая меланома кожи. Допплерометрия в сосудах опухоли. Патологические артерио-артериальные анастамозы с параметрами пиковых систолических скоростей 37,0-47,9см/с (ИР 0,17–0,65)
Данные доплеровские признаки, с нашей точки зрения, могут быть использованы в качестве надежных диагностических критериев узловой меланомы кожи. Следует отметить, что при узловых меланомах всегда идентифицировалась патологическая ангиоархитектоника в прилежащих латеральных зонах кожи. Выявления особенностей гемодинамики узловых меланом имеет особое значение в планировании характера и объема операции в онкодерматологии [8,10].
Для доброкачественных невусов (55) были характерны изоэхогенная и умеренно пониженная эхогенность, ровные контуры, однородная структура, аваскулярная у 50 (91 %) и гиповаскулярнаяу 5(9 %) картина в режимах ЦДК, ЭДК. Патологическая ангиоархитектоника в прилежащих к образованиям областях не определялась.
Пограничные идиспластические невусы (12) были гипоэхогенными у 7 (58 %) или изоэхогенными с гипоэхогенными зонами у 5 (42 %), кровоток низкий у 5 (42 %) и средней интенсивности в 7 (58 %) наблюдениях. Патологическая ангиоархитектоника в прилежащих к образованию периферических отделах кожи определялась у большинства – 10 пациентов (83 %). Таким образом, наличие кровотока в пигментном образовании (100 %) и в периферической области (83 %) отмечено у большинства больных с диспластическими или пограничными невусами.
Заключение
Изучение сонографической эхо-семиотики меланоцитарных образований кожи способствует повышению точности не инвазивной дифференциальной диагностики. УЗИ позволяют оценить размеры, форму, структуру, васкуляризацию, отсутствие или наличие инвазивного роста, оценить глубину инвазии меланоцинарных образований кожи и состояние прилежащих кожных покровов. Выявлены определенные сонографические отличия между доброкачественными и диспластическими (пограничными) невусами по результатам допплерографии. Наибольшая ценность сонографии установлена при узловых формах меланомы кожи, параметры внутриопухолевой гемодинамики могут быть использованы для планирования тактики и объема операции, прогнозирования потенциала метастазирования. Точность УЗИ в дифференциальной диагностике меланоцитарных образований кожи составила 90,0 %, специфичность 85,0 %, чувствительность 90,2 %.
Рецензенты:
Ващенко Л.Н., д.м.н., профессор, заведующая отделением опухолей кожи, костей, мягких тканей, молочной железы № 1 ФГБУ «РНИОИ» Минздрава России, г. Ростов-на-Дону;
Касьяненко В.Н., д.м.н., профессор, врач-хирург отделения опухолей кожи, костей, мягких тканей, молочной железы № 1 ФГБУ «РНИОИ» Минздрава России, г. Ростов-на-Дону.

Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
В последние годы во всем мире отмечается стремительный рост заболеваемости злокачественными новообразованиями кожи, каждый год регистрируется до 3 млн новых случаев рака кожи.
Злокачественные опухоли кожи среди всех злокачественных новообразований человека занимают третье место, уступая раку желудка и легкого. Как и при другой онкологической патологии, вероятность развития заболевания повышается с возрастом: пожилые люди в возрасте старше 70 лет в 7 раз чаще болеют злокачественными опухолями кожи по сравнению с лицами в возрасте от 40 до 49 лет и в 230 раз чаще, чем в возрасте до 40 лет [1].
Злокачественные опухоли кожи по гистологическому строению можно разделить на 3 основные группы: рак (базальноклеточный, карцинома), меланома, саркома. Если рак и меланома возникают из элементов эпителия, то саркома - из соединительнотканных образований кожного покрова.
Рак достигает наибольшей частоты среди всех прочих злокачественных опухолей кожи - 12-14% (3-5 место); поражает почти одинаково часто мужчин и женщин. Показатели заболеваемости колеблются от 50 до 60, а у пожилых 140-145 на 100 тыс. жителей, пик заболеваемости приходится на возраст 60-70 лет [2].
Саркомы встречаются редко (менее 1% от всех злокачественных опухолей), развиваются в возрасте 35-50 лет, локализуются чаще на коже туловища и конечностей. Саркомы возникают на месте многократных травм, рубцов, на фоне туберкулезной волчанки, после лучевой терапии, а также в предшествующих фибромах, ангиофибромах, липомах (трансформация в саркому отмечается в 3-12% случаев).
В структуре злокачественных новообразований кожи на меланому приходится около 10%, причем заболеваемость этой опухолью во всем мире имеет тенденцию к росту на 2,6-11,7% в год, увеличиваясь приблизительно в 2 раза каждые 10-15 лет в первую очередь за счет лиц молодого трудоспособного возраста [3].
До недавних пор меланому кожи относили к заболеваниям с непременным фатальным исходом, однако внедрение в последние годы в практику новых химиои иммунопрепаратов позволило добиться улучшения результатов лечения и в настоящее время меланома кожи считается потенциально излечимым заболеванием при условии раннего выявления и назначения адекватной терапии [4].
Основными прогностическими факторами при меланоме кожи являются такие характеристики первичной опухоли, как ее толщина по Бреслоу (Breslow) и уровень инвазии по Силвен-Кларк (Sylven and Clark) (рис. 1), а также состояние регионарных лимфатических узлов как зоны возможного метастазирования [5].
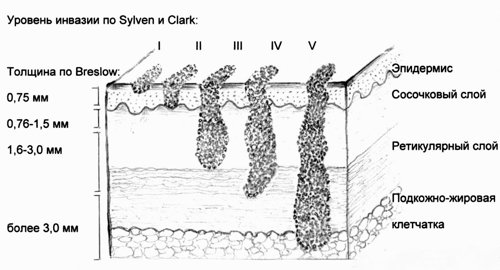
Уровни инвазии по Силвен и Кларк, толщина по Бреслоу.
В настоящее время хирургический метод является основным в лечении первичной меланомы кожи, причем с целью снижения вероятности метастазирования объем иссечения должен определяться толщиной опухоли. Так, при индексе Бреслоу 1,0 мм или меньше требуется отступить от края опухоли на 1,0 см; от 1,0 до 4,0 мм - 2,0 см; более 4,0 мм - более 2,0 см 8.
По общепринятой методике толщину первичной меланомы кожи определяют после ее удаления при гистологическом исследовании. Как следствие, либо возникает необходимость выполнения реэксцизии в соответствии со значением индекса Бреслоу, либо, во избежание повторной операции, планируется заведомо избыточный объем иссечения, что нежелательно с косметической точки зрения, особенно при расположении опухоли на открытых участках тела и лице.
Своевременная оценка местного распространения (толщины и уровня инвазии) опухоли и состояния регионарных лимфатических узлов до начала лечения имеет принципиальное значение, так как не только влияет на выбор адекватного объема операции, но и позволяет планировать адъювантную химио- и иммунотерапию еще на дооперационном этапе.
Такой неинвазивный метод прижизненного исследования тканей, как ультразвуковое исследование (УЗИ) выгодно отличается возможностью количественной оценки структур кожи и в последние 10-15 лет стал активно развиваться благодаря появлению высокочастотных датчиков - 17,5 МГц и более [9], хотя использование избыточного слоя геля позволяет получить детальное изображение слоев кожи и при рабочих частотах от 7,5 до 13,0 МГц. Таким образом, внедрение УЗИ кожи и стандартизация измерений является актуальной задачей.
Целью настоящей работы явилось уточнение возможности дифференциации слоев кожи и дооперационного определения распространенности первичной опухоли по критериям Бреслоу и Силвен-Кларка при исследовании обычными датчиками для поверхностных органов с частотой от 7,5 до 13,0 МГц.
Материалы и методы
Проанализированы результаты УЗИ 52 пигментных образований кожи у 21 мужчины и 31 женщины в возрасте от 24 до 89 лет (средний возраст 64,5±3,6 года).
При исследовании пользовались методикой, предложенной Г.С. Аллахвердян [10] заключающейся в применении в качестве акустического окна наполненного гелем колечка, накладываемого на кожу в зоне исследуемого образования. Применение колечка вместо стандартной гелевой насадки на датчик полностью исключает фактор сдавливания и без того часто крайне тонкого образования, что приводит к улучшению визуализации и к отсутствию искажений в измерениях.
УЗИ проводили на современных ультразвуковых аппаратах линейными датчиками с частотой от 7,5 до 13,0 МГц в режиме сканирования Small Parts Superficial. С целью оптимизации изображения в серой шкале применяли тканевую гармонику, режим HI ZOOM. Измеряли толщину опухоли в миллиметрах от наиболее поверхностной до наиболее глубокой границы опухоли, анализировали размеры, форму, эхогенность, структуру, контуры, локализацию образования относительно слоев кожи и подкожной жировой клетчатки, наличие дополнительных акустических эффектов, таких как тенеобразование или дистальное усиление эхосигнала. В режиме цветового допплеровского картирования оценивали наличие и характер васкуляризации, в режиме компрессионной эластографии (у 11 пациентов) - жесткость образования.
Результаты и обсуждение
Эпидермис при УЗИ визуализировался в виде узкой гиперэхогенной полоски с несколько неровным наружным контуром толщиной от 0,03 до 1,0 мм. Минимальная толщина эпидермиса отмечалась на внутренней поверхности плеча и бедра, максимальная - в области крупных суставов и верхней части спины, что согласуется с литературными данными о зависимости толщины эпидермиса человека от локализации.
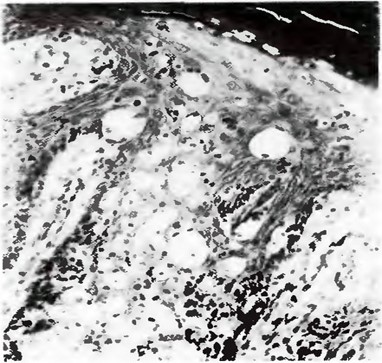
Описанная в литературе слоистость эпидермиса при исследовании с частотой 17,5 МГц, при частотах 7,5-10,0 МГц не прослеживалась. При частоте 13,0 МГц слоистость эпидермиса определялась нечетко и лишь при большом увеличении в режиме HI ZOOM (рис. 2).
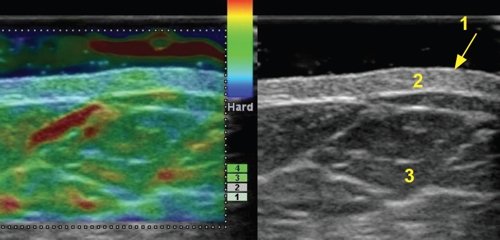
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка.
Дерма визуализировалась в виде полоски повышенной или средней эхогенности однородной структуры толщиной от 0,5 до 4,0 мм (также в зависимости от зоны исследования). Эхогенность дермы обусловлена наличием коллагеновых и эластических волокон. Сосуды в дерме и эпидермисе на неизмененных участках кожи не визуализировались, что объясняется их малым диаметром и низкой скоростью кровотока.
При осмотре в режиме эластографии гелевая прослойка внутри кольца между поверхностью датчика и кожей окрашивалась трехслойно (красный-зеленыйсиний), неизмененный эпидермис - равномерно в голубой цвет. Дерма окрашивалась по смешанному типу с преобладанием голубого цвета и участками зеленого цветов.
Отчетливо дифференцировать слои дермы - сосочковый и ретикулярный, и тем более поверхностную и глубокую зоны сосочкового слоя при исследовании датчиками 7,5-13,0 МГц ни в режиме серой шкалы, ни при эластографии не представлялось возможным.
Подкожно-жировая клетчатка визуализировалась в виде зоны пониженной эхогенности с наличием тонких гиперэхогенных перегородок, являющихся отражением пучков соединительной ткани, переплетающихся и образующих крупнопетлистую сеть, в ячейках которой находится жировая ткань в виде долек. В перегородках находятся коллагеновые волокна, кровеносные и лимфатические сосуды и нервы. В прилегающих к дерме участках подкожно-жировой клетчатки при осмотре в режиме ЦДК визуализировались мелкие артериальные и венозные сосуды. При осмотре в режиме эластографии подкожно-жировая клетчатка окрашивалась мозаично с равным количеством голубого, зеленого и красного цвета. Полученные данные согласуются с представлением о том, что эпидермис и дерма плотнее, чем подкожно-жировой слой.
При УЗИ получено 51 изображение из 52 пигментных образований кожи. В 1 случае пигментное образование не визуализировалось и никаких дополнительных акустических эффектов, утолщения слоев кожи или изменений васкуляризации или жесткости, не отмечалось.
Морфологически исследованные пигментные образования оказались в 22 наблюдениях - базалиомой, в 8 - раком кожи, в 18 - меланомой, в 4 - пигментным невусом.
Базалиома и рак кожи (рис. 3, 4) визуализировались как гипоэхогенные образования, чаще неправильной формы (реже - веретенообразные), имели преимущественно умеренно неоднородную структуру, контур чаще неровный, акустическая тень не определялась, в 1 случае отмечалось дорсальное усиление эхосигнала (при аденокистозной базалиоме вульвы). Толщина базалиомы составляла в среднем 4,9 мм (от 2,3 до 7,0 мм), толщина рака - в среднем 6,1 мм (от 2,1 до 10,0 мм). Во всех образованиях регистрировался кровоток в виде единичных питающих сосудов преимущественно с венозным спектром. При осмотре в режиме эластографии базалиома окрашивалась мозаично, рак кожи в режиме эластографии не исследован.
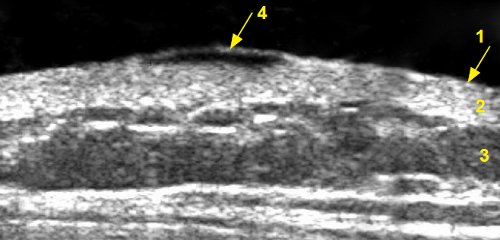
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка, 4 - базалиома толщиной 1,0 мм.
array(6) < ["ID"]=>string(5) "29203" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(520) ["SRC"]=> string(86) "/upload/sprint.editor/e5b/img-1653295982-9463-230-3d7db30bcab664ac562c934abf194eb8.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/e5b/img-1653295982-9463-230-3d7db30bcab664ac562c934abf194eb8.jpg" ["DESCRIPTION"]=> string(0) "" >
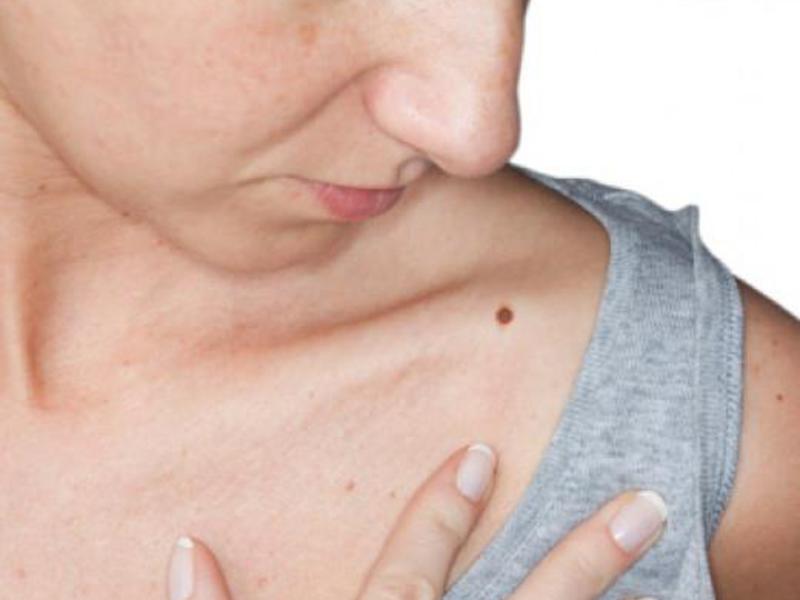
Меланома – это злокачественная опухоль, в которую могут трансформироваться родинки, обычные бородавки, родимые пятна. Перерождение родинки в меланому (фото есть в интернете) происходит под воздействием провоцирующих факторов и занимает определённое время. Онкологи Юсуповской больницы при своевременном обращении пациента проводят комплексное обследование и быстро устанавливают точный диагноз.
При меланоме выполняют оперативное вмешательство с соблюдением принципов абластики, проводят лечение новейшими противоопухолевыми и иммуномодулирующими препаратами, лучевую терапию. Когда имеют место симптомы меланомы - родинки тактику ведения пациента вырабатывают коллегиально. При своевременном удалении родинки признаки меланомы не возникают.
Чем отличается меланома от родинки
Существует ряд характерных признаков, которые свойственны злокачественной опухоли –меланоме. На них обращают внимание онкологи-дерматологи Юсуповской больницы при осмотре. При перерождении родинка изменяет свою форму, утрачивает симметричность. Чтобы это проверить, проводят условную линию посередине невуса. Доброкачественные опухоли полностью симметричны.
Отличие родинки от меланомы в том, что здоровые невусы имеют чёткие ровные края. Это обусловлено локальным расположением меланоцитов. Если начинается процесс трансформации родинки в меланому, меланоциты начинают распространяться в соседние ткани. Это приводит к своеобразному «размыванию» контура.
В норме невус равномерно окрашен пигментом. Родимые пятна могут содержать участки разных оттенков одного цвета, но исключение, а не правило. Обычно из-за равномерного распределения меланоцитов в ткани новообразования невусы окрашены равномерно по всей площади. При перерождении клетки начинают распределяться неравномерно. Это приводит к появлению участков с разной окраской.
Обычные родинки не увеличиваются в размере. Незначительный рост может отмечаться в период полового созревания и в возрасте от 20 до 30 лет. Какие родинки опасные и вызывают меланому? Их фото есть в специальной литературе. Если родинка начинает быстро расти, это является тревожным симптомом, который может появиться при её перерождении в меланому. При наличии родинки диаметром больше 6мм следует немедленно пройти обследование у дерматолога.
Причины перерождения родинки в меланому
Учёные не могут определить точных причин, в результате воздействия которых наблюдается перерождение родинки в меланому. Считается, что малигнизация происходит под воздействием следующих провоцирующих факторов:
Интенсивного ультрафиолетового излучения
Частых солнечных ожогов
Регулярного механического воздействия на область родинки
Хронических заболеваний внутренних органов
Перерождение родинки в меланому чаще происходит у лиц со светлой кожей и рыжим цветом волос, имеющих большое количество родинок на теле и при наличии осложнённого семейного анамнеза.
array(6) < ["ID"]=>string(5) "29204" ["WIDTH"]=> int(1110) ["HEIGHT"]=> int(738) ["SRC"]=> string(88) "/upload/sprint.editor/615/img-1653296170-1972-142-067fc23b3489d6174e297a03f4a3cdfa-1.jpg" ["ORIGIN_SRC"]=> string(88) "/upload/sprint.editor/615/img-1653296170-1972-142-067fc23b3489d6174e297a03f4a3cdfa-1.jpg" ["DESCRIPTION"]=> string(0) "" >
Как выглядит родинка-меланома
Процесс перерождения родинки в меланому не происходит бессимптомно. Признаки озлокачествления возникают на самых первых этапах, поэтому при внимательном отношении к своему здоровью их пропустить крайне сложно. Следует обратить внимание на следующие изменения:
- Появление неравномерности окраски, изменение оттенка;
- Изменение кожного рисунка – поверхность родинки становится блестящей и полностью гладкой;
- Вокруг родинки появляется покраснение;
- Контуры становятся размытыми, нарушается симметричность;
- Изменяется структура родинки – она может уплотниться или стать более мягкой;
- Ощущение жжения зуда в области новообразования;
- Появление трещин, изъязвление поверхности.
При наличии этих симптомов немедленно звоните по телефону контакт центра Юсуповской больницы и записывайтесь на приём к онкологу-дерматологу. При своевременно начатом адекватном лечении шансы на выздоровление многократно увеличиваются.
Диагностика процесса превращения родинки в меланому
Онкологи Юсуповской больницы при наличии симптомов озлокачествления родинки проводят комплексное обследование, которое позволяет подтвердить или исключить диагноз «меланома». Врачи применяют следующие диагностические методики:
- Дерматоскопия – выполняется с помощью специального аппарата дерматоскопа, позволяет определять изменения структуры родинок на начальных этапах;
- Термометрия – аппаратное измерение температуры тела в области новообразования;
- Биопсия – забор ткани родинки для гистологического исследования во время выполнения радикального оперативного вмешательства.
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Лечение и профилактика родинки-меланомы
В настоящее время в косметологических салонах предлагают бесследное удаление родинок современными методами. Этого делать не стоит. Любую родинку должен исследовать и удалять онколог. Удалению подлежат родинки, которые часто травмируются, расположены на открытых участках тела, где высока опасность солнечного воздействия. Онкологи Юсуповской больницы при удалении родинки и признаками трансформации в меланому строго соблюдают принципы абластики.
Комплекс мер по предупреждению распространения во время операции атипичных клеток состоит из следующих мероприятий:
- Разрезы выполняют только в пределах заведомо здоровых тканей;
- Избегают механического повреждения ткани новообразования;
- Как можно быстрее перевязывают венозные сосуды, которые отходят от новообразования;
- При наличии такой возможности накладывают жгут выше и ниже опухоли для предупреждения миграции раковых клеток;
- Перед манипуляциями с родинкой, перерождённой в меланому, ограничиваю рану салфетками;
- После удаления новообразования меняют инструменты, перчатки и ограничивающие салфетки.
На начальных этапах родинки-меланомы удаление новообразования осуществляется следующими методами:
- Электрокоагуляцией – с помощью тока производится «выпаривание» родинки (процедура достаточно болезненна и имеет высокий риск появления рецидива опухоли);
- Разрушением жидким азотом – под воздействием низкой температуры происходит разрушение клеток родинки, что приводит к тому, что она отпадает самостоятельно. После процедуры не остается рубцов, но она эффективна только при наличии поверхностных родинок;
- Лазерной вапоризацией – под воздействием направленного лазерного луча содержимое родинки испаряется. Процедура эффективна, позволяет удалить сразу несколько новообразований за один раз.
- Проведение регулярных самоосмотров;
- Использование солнцезащитных средств;
- Удаление новообразований, которые расположены в зоне постоянного раздражения;
- Прохождение профилактических осмотров у дерматолога.
Список литературы
Профильные специалисты
Заведующая терапевтическим отделением. Врач-терапевт, кардиолог, онколог.

Клетки, содержащие пигмент, отвечающие за цвет кожи и ее защиту от воздействия УФ-лучей называются меланоцитами. Ограниченное скопление нормальных клеток этой ткани в медицине называется невусом, от латинского «naevus», а в народе – родинкой.
Среднее количество – от 12 до 22 по всему телу. Наследственная предрасположенность может влиять на это «среднее» число. Считается, что эти выпуклые пятнышки даны человеку с рождения, однако это не всегда так. Родинки могут появляться и исчезать. Светлая кожа повышает вероятность появления приобретенных родинок.
Причины их возникновения:
- Наследственность (врожденные),
- Изменение гормонального фона (пубертатный период, прием гормональных препаратов, беременность, менопауза),
- Соляризация (воздействие ультрафиолетовых лучей).
Чем может угрожать родинка?
Рост перерожденных меланоцитов вызывает самую агрессивную злокачественная опухоль – меланому. Может появляться на коже и слизистой. Очень часто болеют молодые.

Основные факторы риска:
- Наследственная предрасположенность,
- Механическое травматическое повреждение,
- Солнечные ожоги,
- Величина пигментного пятна (6 и более мм).
Меланома способна развиться сама по себе, но наличие, количество, расположение родинок увеличивают эту вероятность.
Какие родинки опасны, а какие не должны вас беспокоить?
Невусы могут быть плоскими или выпуклыми, как горошинки. Цвет зависит от содержания меланина – чем больше, тем темнее. Бывает, что пигмента нет, в этом случае узелок белый или розоватый. Интенсивно окрашенные невусы, залегающие в глубоких кожных слоях, снаружи выглядят голубоватыми.
Невусы, имеющие признаки изменения – нечеткий контур, пятнистый, неравномерный окрас, неправильную форму – называют атипичными. Отвечая на вопрос, какие родинки опасны, надо отметить, что множественные атипичные новообразования требуют наблюдения. Особенно, если в анамнезе генетических родственников были какие-либо злокачественные кожные заболевания.
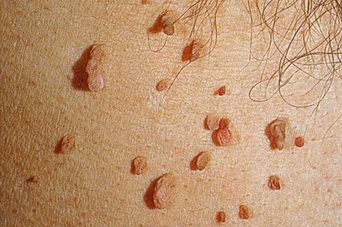
Иногда за невус принимают внешне очень похожую на него бородавку. Бородавки (папилломы) могут быть вирусного происхождения (ВПЧ). Сами по себе виды этого типа наростов не озлокачествляются. Исключения: перианальная область, половые органы, молочные железы. Появление бородавок не связано с наличием паразитов или наличием раковых клеток.
Специалисты делят невусы на неопасные и меланомоопасные
Меланомоопасные невусы
Какие родинки опасные и вызывают меланому?
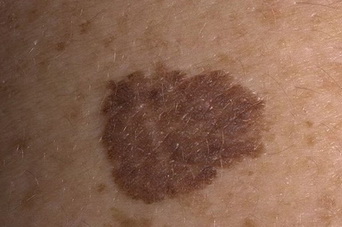
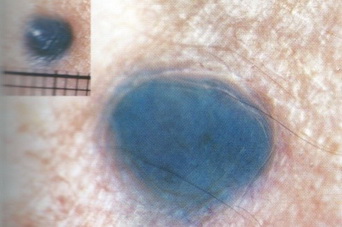

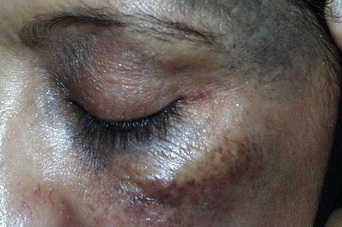
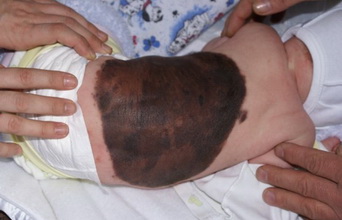
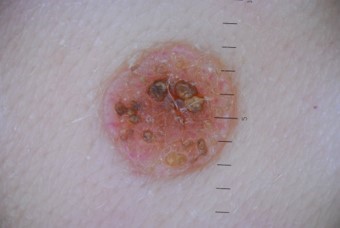
- Внутридермальный пигментный невус (озлокачествляется в 10% случаев)
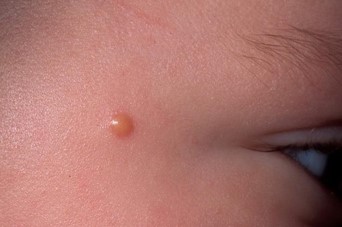
- Ограниченный предраковый меланоз (Хатчинсона, Дюбрея)
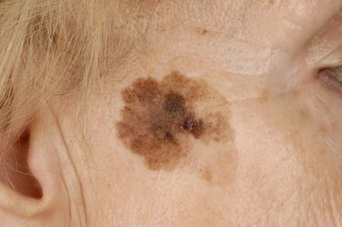
Неопасные невусы:
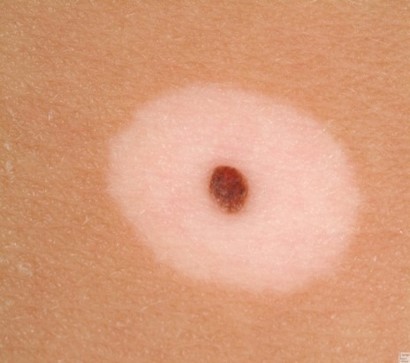
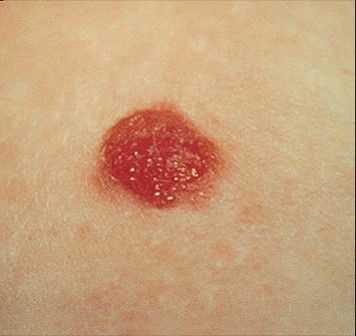
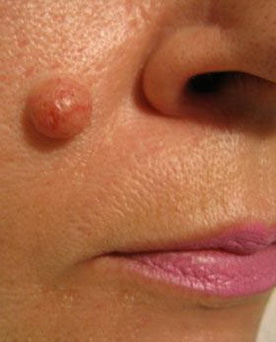
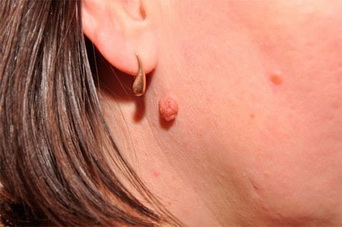
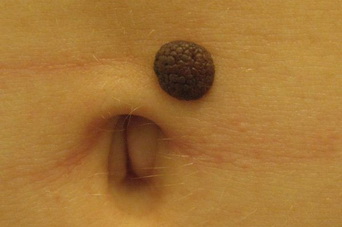
- «Монгольское пятно», так называемый Halo-невус (невус Сеттона)
За всеми новообразованиями необходимо наблюдать. Если родинка внезапно поменяла цвет, начала расти, изменились края или очертания, появился зуд – нужен врач-дерматолог.
Наличие меланомоопасных невусов, а также неудобное расположение невуса, делающее недоступным самоконтроль, постоянное повреждение (например, одеждой или украшениями) – показания к удалению.
Видео «Тайны родинок»
Какие родинки могут стать причиной рака кожи? Что опаснее: удалить невус или оставить? Лучше выжигать лазером или вырезать скальпелем?
Можно ли самостоятельно определить опасные родинки?
Для того, чтобы самостоятельно определить, какие родинки опасны, разработаны несколько методов самоосмотра (английское правило Фридмана ABCDE, русский вариант ФИГАРО). Наиболее известная диагностика на «озлокачествление», называется АКОРД.
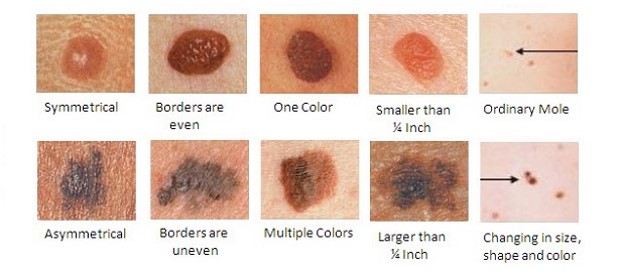
К – край, кайма. Должна быть ровной, четкой, без размытия
О – окрашенность. Равномерная, без вкраплений
Р – размер. Любое новообразование имеет риск перерождения, но у крупных он выше
Д – динамика. Любые изменения должны насторожить.
Что делать, если появились сомнения о «доброкачественности» новообразования?
При обнаружении любого из признаков, перечисленных выше необходимо обратиться к врачу. В клинических условиях, помимо внешнего осмотра, для диагностики используют аппаратные методы.


Авторская публикация:
НАЖМУДИНОВ РУСТАМ АСУЛЬДИНОВИЧ
кандидат наук, онколог НИИ онкологии им Н.Н. Петрова
Читайте также:

