Узелки на коже на шее от чего
Обновлено: 28.04.2024
Причины, частота, диагностика и лечение новообразований шеи у детей
Обследуя ребенка с образованием на шее, в первую очередь необходимо сформулировать алгоритм дифференциальной диагностики, конкретные этапы которого зависят от клинической картины. Основные категории дифференциальной диагностики включают: врожденные, инфекционно-воспалительные, травматические, а также новообразования.
К врожденным опухолеподобным образованиям на шее относятся гемангиомы, сосудистые мальформации и опухоли, дермоиды, тератомы, кисты тимуса, кисты подъязычной железы, кисты щитовидно-язычного протока и остатки жаберных дуг.
а) Гемангиомы шеи у детей. Гемангиомы являются самыми частыми новообразованиями детского возраста. Чаще они локализуются в области головы и шеи (10% всех случаев в европеоидной популяции), у девочек встречаются в три раза чаще, чем у мальчиков, также повышена частота встречаемости у недоношенных детей. Изначально они представляют собой небольшие по размеру образования, которые развиваются в первые недели жизни и по прошествии нескольких недель начинают интенсивно расти (пролиферативная стадия).
Пролиферативная стадия длится в течение большей части первого года жизни ребенка. В возрасте 6-9 месяцев постепенно начинается спонтанная регрессия, которая занимает несколько месяцев. Диагноз обычно ставится на основе данных анамнеза и осмотра. При глубокой локализации опухолей для уточнения их размера и отношения к окружающим тканям могут потребоваться лучевые методы диагностики. Если гемангиома не вызывает значимой клинической симптоматики, достаточно лишь динамического наблюдения за пациентом, т.к. в большинстве случаев гемангиомы подвергаются инволюции. Показаниями к более агрессивному лечению являются обструкция дыхательных путей, нарушения зрения, выраженный косметический дефект.
Возможно использование инъекций стероидов в ткань гемангиомы, прием пропранолола, удаление при помощи лазера или холодного инструментария.
б) Сосудистые мальформации. Сосудистые мальформации и опухоли подразделяются на несколько форм: венозные, лимфатические, лимфатико-венозные, артериовенозные. Дифференцировать одну форму от другой возможно при помощи различных методов лучевой диагностики. По показаниям используются КТ, МРТ, МР-ангиография. Лечение хирургическое. Артериовенозные мальформации можно диагностировать клинически. Для них характерны признаки интенсивного кровотока: пульсация при пальпации, повышение локальной температуры в области новообразования, гипертрихоз, гипергидроз. Лечение артериовенозных мальформаций включает в себя предоперационную эмболизацию с последующим хирургическим удалением. Дополнительными вариантами являются склеротерапия и лазеротерапия.
в) Дермоиды шеи детей. Дермоидные опухоли по определению происходят более чем из одного эмбрионального зачатка, поэтому они представляют собой смесь различных тканей (эпителиальной, костной, хрящевой, мышечной). В большинстве случаев они занимают срединное положение в подподбородочной области, спаяны с окружающей кожей и не вызывают каких-либо симптомов. В отличие от срединных кист шеи, которые могут иметь аналогичную локализацию, они не смещаются при глотании. Лечение заключается в хирургическом удалении дермоида.
г) Тератомы шеи. Тератомы состоят из элементов эктодермы, эндодермы и мезодермы, а также из незрелых эмбриональных тканей. При сдавлении тератомой трахеи у ребенка может развиваться клиника дыхательной недостаточности. Обычно они представляют собой крупные полукистозные образования с капсулой. При выполнении УЗИ они имеют смешанную эхогенность и четкие границы, что отличает тератомы от лимфатических мальформаций, которые имеют дольчатое строение без четких границ. Лечение хирургическое.
д) Тимические кисты шеи. Тимус начинает развиваться из третьего жаберного кармана на шестой неделе гестации, к девятой неделе он спускается ниже ключиц. Тимические кисты возникают по ходу нисхождения тимуса в эмбриональный период. Могут локализоваться в области от угла нижней челюсти до средней линии шеи.
е) Ранулы шеи у детей. Ранулы представляют собой псевдокисты дна полости рта, которые образуются вследствие закупорки выводного протока поднижнечелюстной железы с последующим повышением продукции слизи. Обычно они локализуются в подподбородочной области вдоль средней линии, могут иметь внутриротовую порцию. Предпочтительным методом лечения является хирургическое удаление вместе с пораженной подъязычной железой.
ж) Рабдомиосаркома. Рабдомиосаркома является наиболее частой мягкотканой опухолью, встречающейся в детском возрасте. На голове и шее она чаще всего локализуется в области орбит, носоглотки, височной кости (среднем ухе и сосцевидном отростке), околоносовых пазухах. Для постановки диагноза необходима биопсия. Если опухоль возможно удалить полностью, показано проведение оперативного лечения, т.к. стадия заболевания зависит от размера остаточной опухоли после взятия биопсии или хирургического удаления. Если при выполнении биопсии опухоль удалить полностью невозможно, показано проведение лучевой и химиотерапии.
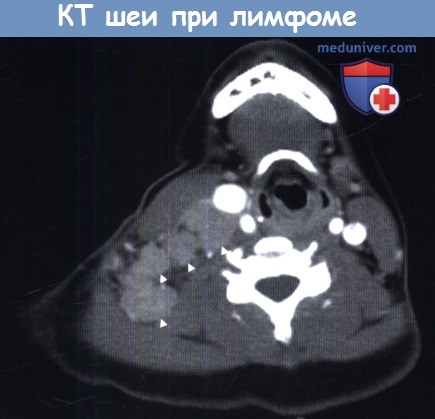
Аксиальная КТ шеи. Ходжкинская лимфома.
Новообразование (отмечено стрелками) расположено справа, кзади и медиальнее грудино-ключично-сосцевидной мышцы.
Опухоль смещает внутреннюю яремную вену кпереди.
з) Лимфома шеи у ребенка. Лимфома обычно проявляется как бессимптомный шейный лимфаденит, встречается чаще всего у лиц мужского пола. Диагноз выставляется после биопсии лимфоузла. Для выполнения протоковой цитометрии биоптат необходимо отсылать свежим (не в формалине). Хирургическое лечение не показано. На ранних стадиях заболевания используется лучевая терапия, на поздних — комбинация лучевой и химиотерапии.
Ходжкинская лимфома редко встречается у детей младше пяти лет, в основном страдают лица подросткового и юношеского возрастов. У мужчин ходжкинская лимфома встречается в два раза чаще, чем у женщин. В 90% случаев в процесс вовлекаются шейные и надключичные лимфоузлы, кольцо Пирогова-Вальдейера поражается редко. Патогномоничным является обнаружение клеток Штернберга (многоядерных гигантских клеток). У 90% пациентов начальная терапия оказывается успешной. Выживаемость у пациентов с ранними формами заболевания составляет около 90%, в запущенных случаях лишь 35%.
Неходжкинские лимфомы встречаются у детей 2-12 лет. В отличие от ходжкинской лимфомы, часто вовлечено кольцо Пирогова-Вальдейера. Заболевание чаще выявляется у лиц с иммунодефицитом. Прогноз менее благоприятный, чем при ходжкинской лимфоме.
Лимфома Беркитта является неходжскинской лимфомой, которая связана с вирусом Эпштейна-Барр и встречается исключительно в детском возрасте. Выделяют африканский и североамериканский типы лимфомы. При африканском типе чаще поражаются верхняя или нижняя челюсти. Североамериканский тип чаще всего характеризуется наличием новообразования в брюшной полости, проявления со стороны головы и шеи встречаются в 25% случаев. Используется химиотерапия. Двухлетняя выживаемость составляет около 50%.
Благоприятными прогностическими факторами являются начало заболевания до 12 лет и высокий уровень титра антител к вирусу Эпштейна-Барр при североамериканском типе. Для постановки диагноза требуется проведение биопсии лимфоузла.
Аксиальная КТ шеи. Лимфома Беркитта.
Новообразование расположено слева, вблизи внутренней поверхности нижней челюсти (стрелка).
и) Гистиоцитоз у ребенка. В основе гистиоцитоза лежит повышенная пролиферация антиген-презентующих клеток Лангерганса. Чаще всего заболевание проявляется увеличением передних шейных лимфатических узлов. Чаще страдают лица мужского пола. Выделяют три клинических подтипа заболевания: эозинофильная гранулема (поражается только костная ткань), болезнь Хенда-Шюллера-Крисчена (характеризуется лихорадкой, поражением костей, высыпаниями на коже волосистой части кожи головы и наружного слухового прохода; триадой Хенда-Шюллера-Крисчена называют сочетание сахарного диабета, экзофтальма и лизиса костной ткани); и болезнь Леттерера-Сиве (стремительная пролиферация гистиоцитов, которая чаще всего встречается у детей младше двух лет).
Диагноз ставится после выполнения эксцизионной биопсии лимфоузла. При ограниченной форме заболевания возможно хирургическое лечение. При неоперабельных формах используется химиотерапия. При системной форме заболевания применяется адъювантная терапия. При ограниченных формах заболевания прогноз благоприятный. Болезнь Хенда-Шюллера-Крисчена более чем у половины детей имеет хроническое течение. Пятилетняя смертность у детей, страдающих болезнью Леттерера-Сиве, составляет более 50% даже на фоне химиотерапии.
и) Шейный фиброматоз. Травматические опухолеподобные образования шеи могут возникать либо вследствие врожденной спастической кривошеи (шейный фиброматоз), либо при артериовенозных фистулах. Врожденная кривошея (тортиколлис) чаще всего диагностируется на шестой неделе жизни ребенка, она проявляется наличием бессимптомного образования в области грудино-ключично-сосцевидной мышцы. Диагноз ставится на основе анамнеза и осмотра. В большинстве случаев происходит самопроизвольное разрешение, но может развиться укорочение мышцы.
В некоторых случаях возможно лишь динамическое наблюдение. При клинически значимой кривошее используются физические методы лечения и упражнения на мышцы шеи. Хирургическое удлинение грудино-ключично-сосцевидной мышцы показано только при тяжелых формах заболевания, оно проводится в более старшем возрасте.
к) Ларингоцеле. Ларингоцеле происходят из гортанных желудочков. Наружные ларингоцеле могут выглядеть как кистозные образования, расположенные кпреди от грудино-ключично-сосцевидной мышцы. Произрастая из гортанного желудочка, они проникают через щитоподъязычную мембрану и выходят на латеральную поверхность щитовидного хряща. При внутренней локализации они расположены в просвете гортани, визуально определить их на шее невозможно. Ларингоцеле могут стать причиной таких симптомов, как кашель, охриплость и ощущение кома в горле. При наличии жалоб проводится хирургическое лечение.
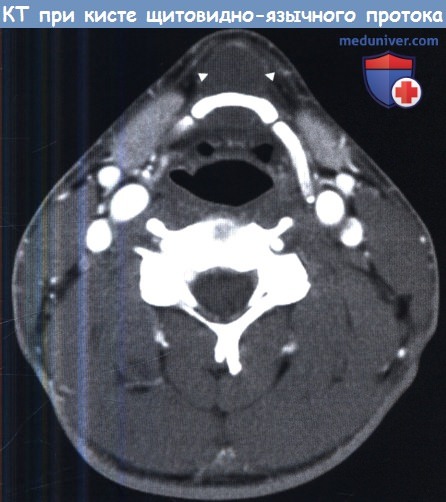
Аксиальная КТ шеи на уровне подъязычной кости. Киста щитовидно-язычного протока.
Типично расположение кисты по средней линии шеи. Она расположена кпереди от подъязычной кости и крепится к ней.
л) Киста щито-язычного протока шеи у ребенка. Кисты щито-язычного протока могут возникать на любом участке пути, по которому в эмбриональном периоде щитовидная железа спускается от слепого отверстия языка к своему окончательному расположению на уровне нижней трети шеи. Клинически они являются срединными кистами шеи, смещаются при движении языком. Именно смещение кисты при выдвижении языка является одним из признаков, по которому ее можно отличить от других срединных образований на шее. При гистологическом анализе могут определяться эктопическая ткань щитовидной железы. В некоторых случаях вся функционирующая щитовидная ткань в организме человека оказывается расположенной только в срединной кисте.
Поэтому обязательным элементом предоперационной диагностики является УЗИ щитовидной железы, при которой необходимо уточнить ее расположение. В некоторых случаях для определения ее локализации необходимо выполнение КТ шеи без контраста, также используется сцинти-графия щитовидной железы.
Наименьший риск рецидива кисты отмечается при ее удалении по Sistrunk. Операция подразумевает удаление не только пальпируемой части железы, но также и всего остаточного щитовидно-язычного протока (вместе со средней порцией тела подъязычной кости и частью корня языка). Высокий риск рецидива связан с сохранением подъязычной кости и корня языка. Иногда киста впервые диагностируется лишь при ее воспалении. В данном случае используются пероральные антибиотики, активные в отношении стафилококков и стрептококков. При неэффективности антибактериальной терапии может потребоваться вскрытие и дренирование кисты, которое проводится одновременно с операцией по Sistrunk во избежание рецидива кисты.
м) Аномалии жаберных дуг у детей. На производные жаберных дуг приходиться около 17% всех опухолеподобных образований шеи у детей. К ним относятся фистулы (которые имеют отверстие как в просвете дыхательного или пищеварительного тракта, так и на коже), пазухи (которые имеют лишь одно выводное отверстие) и кисты. Наружное отверстие чаще всего локализуется на протяжении грудино-ключично-сосцевидной мышцы, внутреннее — на каком-либо участке пищеварительного или дыхательного тракта, точная локализация зависит от того, остатком какой жаберной дуги является образование. Производные жаберных дуг классифицируются в зависимости от того, к какой дуге они относятся (первой, второй, третьей, четвертой).
Считается, что аномалия относится к той жаберной дуге, по отношению к которой ее тракт расположен в каудальном направлении, по отношению к следующей дуге он располагается дорсалъно. При постановке диагноза полезной бывает выполнение КТ. Лечение хирургическое. Для полного и безопасного удаления производных жаберных дуг необходимо понимать происхождение каждой из них.
Производные первой жаберной дуги локализуются на лице, рядом с ушной раковиной. Они разделяются на две категории. Аномалии типа I содержат только эпидермоидные элементы, чаще всего они представляют собой дупликатуру наружного слухового прохода; могут проходить в непосредственной близости от лицевого нерва. Аномалии типа II встречаются чаще. В их формировании участвует как эктодерма, так и мезодерма. Чаще всего их обнаруживают только при воспалении. Клинически они проявляются формированием абсцесса у утла нижней челюсти. Располагаются вдоль околоушной слюнной железы, могут проходить как латерально, так и медиально от лицевого нерва, оканчиваются либо ниже, либо внутри наружного слухового прохода.
Аномалии второй жаберной дуги встречаются чаще всего. Они располагаются глубже производных второй жаберной дуги (наружной сонной артерии, шилоподъязычной мышцы, заднего брюшка двубрюшной мышцы) и поверхностно по отношению к производным третьей жаберной дуги (внутренней сонной артерии). Чаще всего аномалии второй жаберной дуги выглядят как безболезненные, флюктуирующие образования, расположенные на боковой поверхности шеи, кпереди от грудино-ключично-сосцевидной мышцы и книзу от угла нижней челюсти. Их тракт может открываться в миндаликовую нишу. Чаще всего становятся видимыми после перенесенной инфекции верхних дыхательных путей.
Аномалии третьей жаберной дуги встречаются редко. Их тракт проходит глубже производных третьей жаберной дуги (внутренней сонной артерии, языкоглоточного нерва) и кнаружи от производных четвертой жаберной дуги (блуждающего нерва), он открывается в глотку на уровне грушевидного синуса или щитоподъязычной мембраны. Располагаются аномалии третьей жаберной дуги обычно кпереди от грудино-ключично-сосцевидной мышцы, в нижних отделах шеи.
Аномалии четвертой жаберной дуги расположены на пути от верхушки грушевидного синуса до верхнего гортанного нерва и до нижних отделов шеи. Проявляются чаще всего как рецидивирующий тиреоидит, либо как рецидивирующий абсцесс нижних отделов шеи.
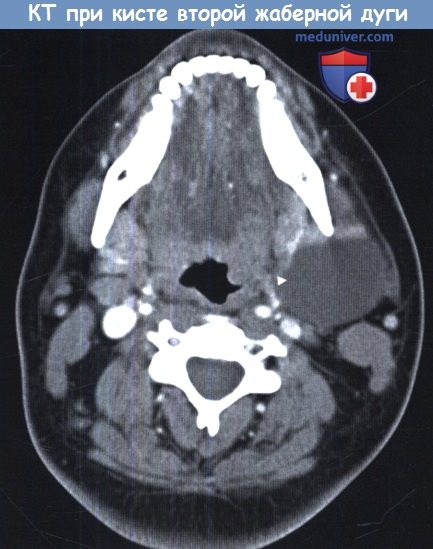
Аксиальная КТ шеи. Киста второй жаберной дуги.
Киста расположена слева (стрелка), кпереди от грудино-ключично-сосцевидной мышцы.
н) Язычная эктопия щитовидной железы у ребенка. Кисты щитовидно-язычного протока представляют собой срединно расположенные образования, которые локализуются на протяжении эмбриологического пути щитовидной железы. Более детально они были рассмотрены выше.
Обычно язычная щитовидная железа у детей локализуется в области слепого отверстия языка, вдоль средней линии задних 2/3 корня языка. Детей может беспокоить ощущение кома в горле, постоянное поперхивание. В некоторых случаях состояние клинически никак не проявляется и определяется лишь как дополнительное образование на задней трети языка.
Как и в случае кисты щитовидно-язычного протока, эктопированная язычная щитовидная железа может представлять собой единственную функционирующую щитовидную ткань в организме. Для того, чтобы уточнить наличие нормальной щитовидной железы, выполняется УЗИ или КТ шеи. Функциональное состояние щитовидной железы помогает определить сцинтиграфия. Выполнение биопсии требуется редко. Обычно для постановки диагноза достаточно клинических данных и результатов лучевых методов диагностики. Также необходимо оценить уровень щитовидных гормонов, т.к. в случаях, когда язычная щитовидная железа является единственной секретирующей щитовидной тканью в организме, часто развивается гипотиреоз.
Если эктопированная железа является причиной жалоб пациента, первоначальным методом лечения являются препараты, подавляющие тиреоидную активность. При сохранении жалоб на ощущение кома в горле проводится хирургическое лечение. Настоятельно рекомендуется консультация детского эндокринолога.
Кроме кист щитовидно-язычного протока и тиреоидной ткани языка заболевания щитовидной железы в США редко встречаются в практике детского отоларинголога. Стоит отметить, что наличие у пациента моложе 20 лет узлов щитовидной железы имеет больший риск злокачественности, чем у пожилых пациентов. При обнаружении у ребенка узла щитовидной железы врачу стоит быть крайне настороженным.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Узелки на коже — злокачественные или доброкачественные поражения кожи вследствие патологического разрастания дермы. В норме число отмерших клеток пропорционально новым, но при воздействии неблагоприятных факторов начинается аномальное размножение клеток, в результате патологические измененные клетки наслаиваются, формируются в ограниченное образование под кожей.
Причины узелков на коже
Основным предрасполагающим условием для образования узелков под кожей называют частые травмы, заболевания кожи, вирусные и бактериальные инфекции, доброкачественные и злокачественные опухоли. Благоприятный фон для развития узелков на коже создает нарушение функций сальных желез, гормонального равновесия, расстройства вегетативной нервной системы, заболевания желудочно-кишечного тракта, системные патологии.
Среди причин, почему появляются узелки на коже, нельзя исключать генетические особенности организма, прием лекарств, ослабляющих иммунитет, негативное воздействие химических канцерогенов, фиолетовое и ионизирующее излучение, курение. К факторам риска относят проживание в районах с плохой экологической обстановкой, светлую кожу с обилием родинок, пребывание под прямыми солнечными лучами, воздействие высокими/низкими температура, повышенную влажность воздуха, возраст, неправильный уход за кожей, плохое питание.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы узелков на коже
Узелки на коже отличаются цветом, формой, размером, местом локализации, глубиной поражения, тканевой принадлежностью. С учетом морфологических особенностей все новообразования разделяют на две большие группы: доброкачественные и злокачественные.
Доброкачественные опухоли характеризуются медленным ростом, они могут сдавливать окружающие ткани, но не поражать их, отсутствием метастазов. Выделяют несколько их разновидностей:
- киста — шаровидное образование на коже с четкими границами, представляет собой полость, заполненную различным содержимым. Встречается атерома кожи (эпителиальная киста) и липомы (сальная киста);
- милиум — плотные безболезненные невоспаленные узелки на коже с четкими границами, имеют вид маленького белого зернышка. Чаще появляются на лице: щеках, веках, в области Т-зоны, реже на других участках тела;
- угри и акне — кожные высыпания, характеризуются закупоркой и воспалением волосяных фолликулов. Представлены возвышенными плотными бугорками над кожей красного цвета, некоторые из них болезненные, с гнойным содержимым внутри;
- бородавки и папилломы — небольшие безболезненные наросты округлой формы, выступающие над кожей. Образуются на пальцах рук, волосистой части головы (обыкновенные), лице, тыльной стороне кости (подошвенные), в области промежности, заднего прохода и половых органов (остроконечные);
- ангиома — сосудистая опухоль, исходящая из кровеносных и лимфатических сосудов. Кроме, как на коже, возникает во внутренних органах, мышцах, слизистых оболочках. Пальпация болезненна, чаще встречается у детей первого года жизни;
- родинки и невусы — пигментные пятна и образования на коже, врожденные или приобретенные. Бывают плоские и выпуклые, разного размера, цвета (от светло-коричневого до практически чёрного).
Злокачественные опухоли отличаются агрессивным ростом, метастазированием, общим влиянием на организм. К таким относится: базалиома, лимфома, меланома, плоскоклеточная эпителиома, саркома Капоши. Для них характерны некоторые общие симптомы. Как правило, образуются на поверхности кожи в виде небольшого пятна или бугорка, на раннем этапе не вызывают дискомфорта и боли. При увеличении опухоль начинает чесаться, внутри появляется мокнущая язва, которая может кровоточить или покрываться корочкой.
Методы диагностики
Узелки на коже диагностируют на основании внешнего осмотра дерматолога. Если кожные изменения не имеют объективных причин, назначают консультацию онколога, гистологическое исследование новообразования. По результатам определяют происхождение, глубину поражения, тканевую принадлежность опухоли, степень деления клеток ткани.
Если узлы на коже возникают, как симптом системных заболеваний, то пациента направляют на консультацию к эндокринологу, инфекционисту, гастроэнтерологу, которые с помощью физикальных, лабораторно-инструментальных методов оценивают состояние и функции внутренних органов.
Специалисты клиник ЦМРТ, чтобы выяснить причины образования узелков на коже, рекомендуют пройти следующие обследования:
Увеличение лимфоузлов или лимфаденопатия – симптом, часто встречающийся при инфекционном заболевании. Реже он возникает на фоне опухолевого поражения. Лимфатические узлы очищают лимфу, препятствуют размножению раковых клеток и защищают от попадания и распространения инфекции по организму, вырабатывая фагоциты, лимфоциты и антитела.
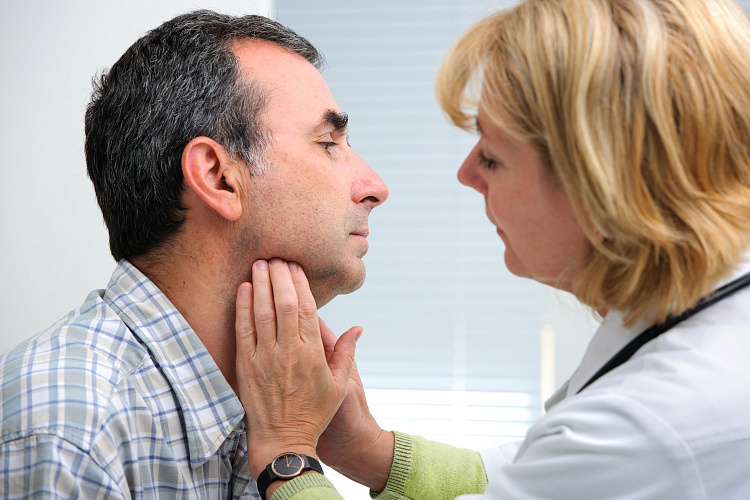
Причины увеличения лимфоузлов
Если лимфоузлы увеличиваются в размерах, то это может сигнализировать о следующих нарушениях:
- попадание в организм бактериальной, вирусной и грибковой инфекции;
- новообразования;
- наличие воспалений;
- ОРЗ;
- ангина;
- кариес и гингивит;
- периодонтит;
- воспаление легких;
- сифилис;
- отит;
- подагра;
- инфекционное поражение кости;
- болезнь Филатова;
- лимфома;
- наличие ран;
- инфекции крови;
- травма лимфатическое сосуда и узла;
- ВИЧ-инфекция и СПИД;
- подагра;
- аллергия на химические вещества, продукт
- ослабленный иммунитет;
- злоупотребление алкоголем.
При проникновении инфекции в организм развивается воспалительный процесс. Ближайшие лимфоузлы начинают активно образовывать защитные клетки, которые накапливаясь, провоцируют их увеличение. Затем инфекция продолжает распространяться по организму. Если не лечить патологическое состояние, то развивается лимфаденит, сопровождающийся гноем. Системные инфекционные болезни способны одновременно вызывать лимфаденопатию и лимфаденит.
Кроме того, воспаление лимфоузлов возникает при использовании некоторых антибактериальных препаратов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Симптомы увеличения лимфоузлов
Увеличение лимфатических узлов сопровождается такими симптомами:
- покраснение кожи вокруг узла;
- отечность;
- кожная сыпь;
- неприятные ощущения при поворотах головы или глотании;
- повышенная температура тела;
- озноб;
- резкое снижение массы тела;
- повышенное потоотделение;
- увеличение печени или селезенки;
- бессилие;
- насморк;
- боль в горле;
- кашель;
- плохой аппетит;
- тошнота.
Если лимфоузлы увеличились, но болевой синдром при нажатии на них отсутствует, то это может сигнализировать о аллергии, ослаблении иммунной системы и туберкулезе. При наличии болезненности причина увеличения лимфатических узлов кроется в попадании инфекции. Увеличенные и при надавливании безболезненные лимфоузлы с неровными контурами могут быть признаком онкологии. На ощупь такие узлы бывают средней мягкости или твердыми.
Краснуха у детей может вызывать увеличение затылочных лимфоузлов и узлов на шее. При туберкулезе поражение охватывает грудные лимфоузлы, находящиеся глубоко и не поддающиеся пальпации.
При сифилисе изменяются в размерах лимфоузлы в паху. Процесс развивается на поздней стадии заболевания, когда сформировался твердый шанкр. Также для патологии характерно появление лимфангита.
Если у пациента ВИЧ-инфекция, то увеличение лимфатических узлов может отмечаться в любом месте. При СПИДе они постоянно увеличены и воспалены.
Инфекционный мононуклеоз характеризуется увеличением шейных лимфоузлов до 5 см.
У ребенка лимфаденит может возникать при скарлатине или ОРВИ. Также симптом может быть иммунным ответом на какую-либо прививку.
Методы диагностики
Для выявления причины, которая спровоцировала увеличение лимфоузлов, врач в первую очередь проводит общий осмотр с пальпацией и собирает анамнез. Затем он назначает общий и биохимический анализ крови, УЗИ, рентгенографию и флюорографию. В тяжелых случаях может потребоваться биопсия узла и сдача материала на онкомаркеры.
Для диагностики увеличенных узлов в сети клиник ЦМРТ используют следующие методы:
Уплотнения под кожей – болезненные или безболезненные образования, возникающие в разных местах – на конечностях, в области паха, на лице, голове, спине, шее или груди. Они могут появляться после травмы, при нарушении обмена веществ или обострении какого-либо заболевания. При выявлении шишек под кожей следует обязательно проконсультироваться с врачом, чтобы исключить злокачественные опухоли или при их наличии начать правильное лечение.
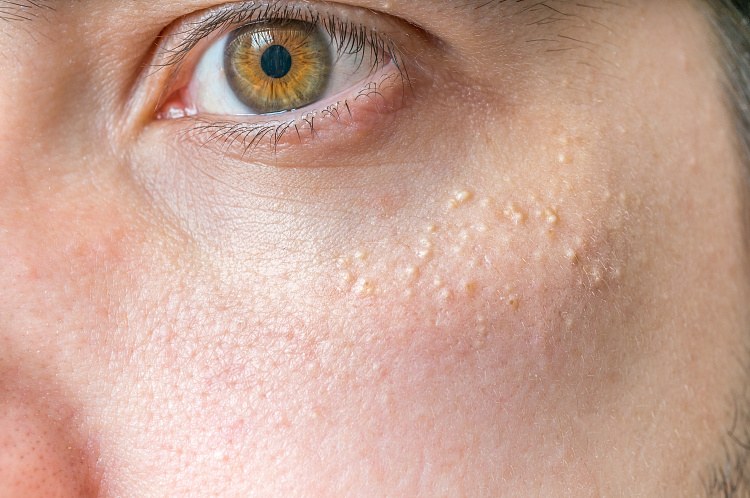
Симптомы уплотнений под кожей
Образования под кожей сопровождается такими симптомами:
- воспаление мягких тканей;
- болезненные ощущения;
- повышение температуры тела;
- интоксикация организма;
- ухудшение общего состояния.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 19 Мая 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
К причинам возникновения уплотнений под кожей относятся:
- фиброма кожи;
- гемангиома;
- инфекционные заболевания;
- бородавка;
- родимое пятно;
- инородные тела;
- усиленная работа сальных желез.
Виды уплотнений
Врачи выделяют множество видов подкожных уплотнений. Наиболее распространенными считаются:
- липомы;
- гигромы;
- атеромы;
- увеличенные лимфатические узлы;
- просянка;
- абсцесс;
- грыжа;
- злокачественные новообразования.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Причины образования уплотнений под кожей могут быть совершенно разными. Заочно ставить диагноз по одному такому симптому, даже учитывая локализацию образования, нельзя. Необходима очная консультация специалиста. Среди причин — аллергическая реакция, гормональные нарушения, аутоиммунные заболевания, доброкачественные или злокачественные опухоли. Важно не откладывать визит к специалисту и пройти назначенные исследования для постановки точного диагноза.

Липомы
Липомы или жировики – доброкачественные опухоли, возникающие в жировой ткани кожи. Бывают единичными и множественными. Они появляются у людей с патологиями печени, заболеваниями поджелудочной железы, при сахарном диабете и на фоне алкоголизма. также на липомы могут оказывать влияние генетическая предрасположенность, болезни мочевыделительной системы и гормональные изменения в организме.
Жировики чаще диагностируются у женщин во возрасте от 30 до 45 лет. У них возникают безболезненные твердые шарики под кожей. Уплотнения имеют склонность к росту.
Гигромы
Гигрома или синовиальная киста – доброкачественная опухоль, наполненная серозно-слизистой или серозно-фиброзной жидкостью. Она может развиться после неудачной хирургической операции на кисти, вследствие травмы или наследственной предрасположенности. У женщин синовиальная киста встречается в 3 раза чаще, чем у мужчин. Гигромы могут вызывать острую боль или сопровождаются постоянными тупыми болями. В 40% случаев они не вызывают симптомов.
Атеромы
Атерома – доброкачественная округлая опухоль, состоящая из капсулы, заполненной густой желтой или белой жидкостью с неприятным запахом. Они диагностируются у 5-10% людей. Атеромы бывают 2 видов- истинные и ложные. Истинные атеромы появляются из микрочастиц эпидермиса при наследственной предрасположенности. Ложные образования развиваются в области закупорки сального протока, приводя к скоплению секрета. Атеромы могут возникать у людей с нарушенным обменом веществ, при неблагоприятных экологических условиях и гормональных изменениях.
Увеличение лимфоузлов
Воспаление лимфоузлов может быть симптомом инфекций. Вблизи с увеличенным лимфоузлом иногда можно заметить царапину или глубокую рану. Если после ее лечения уплотнение не рассосалось и вызывает болевые ощущения, следует немедленно посетить врача.
Просянка
Заболевание, характеризующееся образованием мелких белых уплотнений. Они могут быть единичными или сгруппированными. Просянка возникает при задержке кожного сала и неправильном уходе за кожей. Нередко белые угри выявляют на коже лица у новорожденных детей. Со временем они самостоятельно проходят, не вызывая осложнений.
Абсцесс
Характеризуется болезненным уплотнением под кожей, покраснением и местным повышением температуры. Причинами абсцесса могут стать механические повреждения, удар и инъекция. Необходимо сразу обратиться к врачу, чтобы избежать негативных последствий.
Грыжа
Припухлость развивается в области бедер, паха, пупка и других мест. Ее могут вызывать хронические патологии легких, поднятие тяжестей, беременность и роды, запоры и травмы позвоночника. Грыжа нередко сопровождается болевым синдромом, тошнотой и рвотой.
Злокачественные опухоли
Их особенностью считается то в течение длительного времени они протекают бессимптомно. Заметные проявления возникают на поздних стадиях, когда образования достигают значительных размеров. В таких случаях требуется только оперативное вмешательство.
Диагностика
Для выявления липомы врач проводят опрос пациента и визуальный осмотр с пальпацией пораженного места. Из инструментальных методов применяют УЗИ, электрорентгенография, компьютерная томография и МРТ. Они помогают определить очаги просветления.
Обнаружить гигрому можно с помощью рентгенографии, УЗИ или пункции гигромы. При подозрении на грыжу врач назначает УЗИ и диафаноскопию.
Для диагностики уплотнений под кожей в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили новое уплотнение под кожей, запишитесь на прием к терапевту. Он оценит возможный характер образования, выяснит предрасполагающие причины и направит к соответствующему специалисту: к хирургу для удаления доброкачественного образования или к онкологу для лечения злокачественной опухоли. Если уплотнение небольшое, терапевт может назначить лечение самостоятельно.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение уплотнений под кожей
При липомах врач назначает оперативное вмешательство. К современным методикам хирургического лечения относится удаление уплотнения лазером, ультразвуковая, радиоволновая и криогенная деструкция. Также в курс лечения входят витаминные комплексы, иммунные и противовоспалительные препараты, гормональные средства. Пациент во время лечения должен придерживаться диетического питания.
При гигромах эффективными методами лечения считаются парафиновые прогревания, аппликации лечебной грязью и электрофорез с плазмолом. В отягощенных случаях требуется введение в пораженные участки глюкокортикоидов и отсасывание гнойного содержимого.
Если у пациента неглубокая атерома, тогда эффективно накладывать повязки с антисептическими мазями и наносить антибактериальные препараты. Устранить зуд и шелушение помогут гормональные лекарства. При интоксикации организма назначают жаропонижающие средства.
Для лечения уплотнений под кожей в сети клиник ЦМРТ применяют разные методы:
Что такое узловатая эритема? Причины возникновения, диагностику и методы лечения разберем в статье доктора Загидулины Марии Валерьевны, дерматолога со стажем в 13 лет.
Над статьей доктора Загидулины Марии Валерьевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Узловатая эритема — это воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
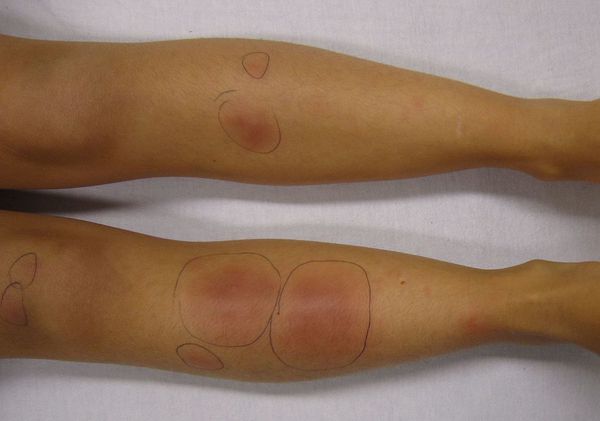
Это заболевание обусловлено повышенной иммунной реакцией организма на возбудителя [1] [3] . Несмотря на многочисленные исследования данной патологии, причины возникновения узловатой эритемы и механизм её развития изучены недостаточно. Однако существует теория о том, что основной причиной узловатой эритемы могут быть различные инфекционные заболевания.
Таблица 1. Причины узловатой эритемы.
К факторам риска появления узловатой эритемы относятся грибковые заболевания, воспалительные заболевания желудочно-кишечного тракта, нарушения гормонального фона, туберкулёз, приём различных лекарственных средств [2]
Важную роль играют провоцирующие факторы, такие как смена климата, переходное время года, стрессы, перепады температуры (переохлаждение), варикоз нижних конечностей и др. Заболевание имеет сезонность, обычно появляется ранней весной и поздней осенью, что обусловлено частыми простудными заболеваниями, ангинами, снижением иммунитета.
Заболеваемость узловатой эритемой в разных странах может варьировать от 1 до 5 случаев на 100 000 населения в год [12] . Это зависит от распространённости болезней, которые могут вызвать узловатую эритему, в конкретной местности. В основном узловатая эритема выявляется у людей 20-30 лет [2] [12] . Именно в этом возрасте человек впервые встречается со многими инфекциями.
Женщины, которые имеют ген HLA В8, более подвержены возникновению узловатой эритемы, что может подтверждать факт наследственной предрасположенности к данному заболеванию [4] . HLA (Human Leukocyte Antigen — человеческий антиген лейкоцитов) отвечает за распознавание чужеродных клеток и активацию иммунного ответа на них. При запуске этого механизма мы видим клиническую картину воспаления, причиной которого является реакция иммунной системы.
Известно, что HLA В8 располагает к нескольким группам заболеваний, в том числе к узловатой эритеме. И так запрограммировано, что чаще он встречается у женщин [11] . Именно поэтому женщины болеют гораздо чаще, чем мужчины (примерно в 3-6 раз) [12] . Если не брать в расчёт изменение генома, то узловатая эритема встречается пропорционально одинаково у мужчин и женщин, так как стрептококковой инфекции и другим заболеваниям они подвержены одинаково.
Узловатая эритема чаще выявляется у населения Европы, в частности в Скандинавии, при этом у азиатов её диагностируют редко, так как ген HLA B8 у них почти не встречается [11] [13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы узловатой эритемы
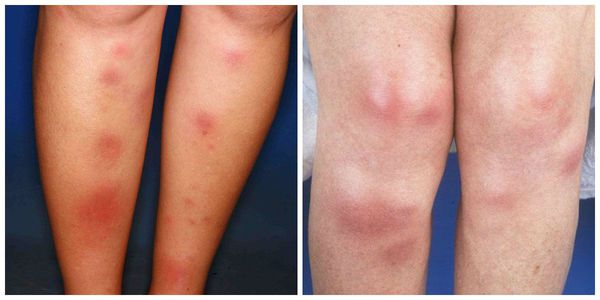
Узелки могут сливаться между собой, образуя красные уплотнения. В редких случаях они распространяются на кожу бёдер, задней поверхности рук, шеи и даже лица [6] . Узлы прощупываются нечётко, так как вокруг них имеется отёк [7] . По центру узлы имеют возвышение. Как правило, на 3-10 день узлы становятся плотными и болезненными, поэтому их часто принимают за абсцессы. Но уже на 10-14 день они постепенно размягчаются и спадают.
На 10-14 день узлы из красных превращаются в синие или сине-багровые, что визуально напоминает обычный синяк. Вся клиническая картина держится примерно 14-20 дней, после этого кожа на месте узлов и вокруг них начинает шелушиться [9] . Такой симптом довольно характерен для узловатой эритемы, что позволяет диагностировать её и на поздних стадиях. Язв не возникает, что также является диагностически важным признаком при постановке диагноза. Параллельно могут беспокоить боли в суставах и мышцах.
На месте узлов, как правило, ничего не остаётся, они исчезают бесследно. Повторное возникновение узловатой эритемы наблюдается нечасто [6] .
Для детей характерно более лёгкое течение болезни, узлов обычно немного. Боли в суставах бывают редко [7] .
Патогенез узловатой эритемы
Кожа — это показатель здоровья всего организма, поэтому любые изменения должны направлять врача и пациента на поиск их причины.
Узловатая эритема начинается с того, что бактерии, вирусы или другие агенты попадают в организм. Они могут проникнуть извне или из очага инфекции, который находится в организме, например в кишечнике, миндалинах и т. д. В ответ на их внедрение срабатывает иммунная система, начинают вырабатываться антитела — белки, которые связываются с антигенами (возбудителями), маркируют их или нейтрализуют самостоятельно. Комплексы, состоящие из антител и антигенов, называются циркулирующими иммунными комплексами (ЦИК). С током крови ЦИК разносятся по организму и задерживаются в различных органах и тканях. В том числе иммунные комплексы оседают в подкожно-жировой клетчатке, стенках сосудов и вокруг венул, находящихся в соединительнотканных перегородках подкожной клетчатки .
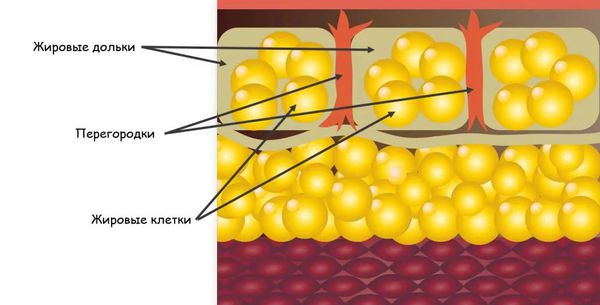
В результате возникает избыточная иммунная реакция местного характера, которая характеризуется воспалением и повреждением тканей. Это приводит к образованию узлов на коже.
Сочетание воспалительного процесса с расширением сосудов обусловливает красное окрашивание узлов в первые дни заболевания, а изменения в подкожно-жировой клетчатке приводит к образованию узлов, которые прощупываются под кожей [4] . По некоторым источникам инфекционные агенты параллельно могут вызывать развитие васкулита (воспаления стенок сосудов), что усугубляет течение узловатой эритемы [5] .
Можно сделать вывод, что большую роль в процессе развития узловатой эритемы играет чрезмерный иммунный ответ организма на внедрение инфекции, вируса или другого возбудителя. Как это происходит, до сих пор до конца не изучено. И почему организм реагирует так бурно, тоже точно неизвестно.
Классификация и стадии развития узловатой эритемы
По возникновению узловатая эритема бывает двух видов::
- Первичная (идиопатическая) — узловатая эритема протекает самостоятельно, без наличия других заболеваний.
- Вторичная — есть основное заболевание, на фоне которого возникла узловатая эритема.
Таблица 2. Узловатая эритема по течению и клиническим проявлениям.
Заболевание проходит три стадии:
Осложнения узловатой эритемы
Осложнения узловатой эритемы напрямую связаны с основным заболеванием. Нужно отметить, что и сама узловатая эритема является следствием запущенного процесса в организме.
Опасность острой узловатой эритемы заключается в её переходе в хроническую форму, так как при рецидивирующем характере заболевания возможно тяжёлое течение.
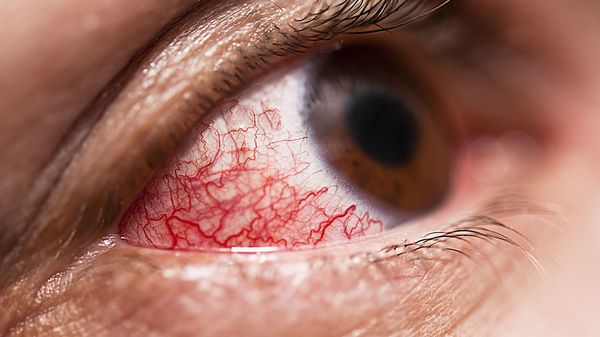
В единичных случаях осложнением патологии у детей может быть поражения глаз. В основном речь идёт о патологии переднего отрезка глаза: эписклерит (воспаление соединительного слоя между склерой и конъюнктивой), пигментная эпителиопатия (снижение остроты зрения вследствие появления множественных очагов сероватого или беловатого цвета) [9] .
Диагностика узловатой эритемы
Диагностика узловатой эритемы начинается со сбора анамнеза. При этом необходимо учитывать:
- чем болел пациент в последнее время, не было ли заболевания, которое могло спровоцировать узловатую эритему.
- приём лекарственных препаратов;
- наследственность;
- заболевания печени, поджелудочной железы;
- поездки в другие страны, смена климата и т. д.
Минимальный перечень лабораторных исследований:
- Общий анализ крови. Как правило, показывает повышение скорости оседания эритроцитов (СОЭ), что отображает картину воспаления. Лейкоциты чаще остаются в пределах нормы.
- Биохимический анализ крови: печёночные ферменты (АЛТ, АСТ), амилаза, липаза, трипсин, ферритин. Печень является индикатором очищения организма, изменения показателей печени показывают нарушение процессов в организме.
- Иммунологическое обследование:
- С-реактивный белок (СРБ) — белок острой фазы воспаления, повышается при развитии узловатой эритемы и при некоторых других заболеваниях. Одним из первых повышается в крови, говорит об общем процессе воспаления, не является специфичным, а лишь направляет врача в диагностике заболевания.
- Антистрептолизин О (АСЛ-О). Повышение этого показателя говорит о наличии стрептококковой инфекции в организме, в частности гемолитического стрептококка, который вызывает ангины, тонзиллит, фарингит и другие инфекции, которые могут спровоцировать развитие узловатой эритемы. Увеличение АСЛ-О в крови можно увидеть через неделю от начала заболевания (например ангины). Для достоверности анализ сдают двукратно, с интервалом 2-4 недели. Если уровень значительно повышен, это подтверждает причину возникновения узловатой эритемы
Для исключения воспалительного процесса в организме выполняют следующие исследования:
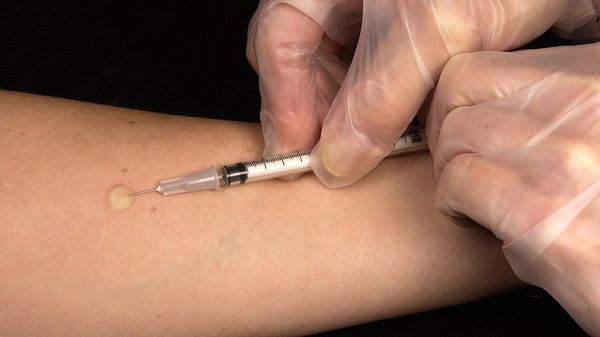
- Внутрикожный туберкулиновый тест. Реакция манту выполняется всем для исключения туберкулёза [7] .
- Рентгенограмма или компьютерная томография органов грудной клетки. Данное обследование зависит от жалоб, от клиники, оснащения больницы др. В некоторых случаях могут провести рентгенограмму, а затем при необходимости компьютерную томографию. В других случаях сразу выполняют КТ внутренних органов для исключения и\или выявления саркоидоза [8] .
- Биопсия узла (редко). Гистологический анализ показывает наличие или отсутствие характерных клеток для узловатой эритемы в материале [7] .
Дифференциальная диагностика проводится со следующими заболеваниями:
- кольцевидная эритема;
- клещевая мигрирующая эритема;
- эритема Базена;
- гранулематозный саркоидоз;
- ревматологические заболевания;
- рожа;
- узелковый полиартериит;
- спонтанный панникулит;
- синдром Свита [7] .
Лечение узловатой эритемы
Как будет проходить лечение, амбулаторно или стационарно, зависит от жалоб пациента, клинической картины и тяжести заболевания.
Показания к госпитализации:
- Неэффективное амбулаторное лечение.
- Ухудшение клинической картины, распространённость кожного процесса, его усиление.
- Наличие основного заболевания, которое обострилось и ухудшает самочувствие пациента [7] .
В остальных случаях лечение и необходимое дообследование проводят в амбулаторных условиях.
Лечение включает в себя:
- Постельный режим. Он необходим, так как долгое хождение или сидение вызывает у пациента выраженную отёчность ног, которая усиливается, при этом нарастает боль в ногах. В связи с этим рекомендуется по возможности держать ноги в приподнятом положении, а при значительном дискомфорте бинтовать их обычными или эластическими бинтами или носить эластические чулки [8] .
- Лекарственная терапия. Обычно проводится симптоматическое лечение, либо лечение, зависящее от основного заболевания, при его выявлении. Может включать:
- Для обезболивания — НПВС (нестероидные противовоспалительные средства).
- Одновременно назначаются сосудистые препараты ( пентоксифиллин ) для улучшения микроциркуляции, что способствует более быстрому разрешению процесса.
- В случаях с выраженным отёчным синдромом к лечению добавляют мочегонные препараты.
- При необходимости назначают антибактериальные, противовирусные препараты [7] .
- В условиях стационара включают инфузионную терапию.
- Назначаются витамины, препараты кальция для поддержания иммунитета и снижения реактивности организма.
- Местно на узлы применяют:
- раствор диметилсульфоксида 33 % (аппликации);
- НПВС мази и гели;
- клобетазола дипропионат 0,05 % (мазь);
- ангиопротекторы для улучшения микроциркуляции ( "Троксевазин") .
- Физиотерапевтические методы : электрофорез, фонофорез с гидрокортизоном 1 % (мазь) на узлы [7] .
При хроническом течении терапия направлена большей частью на лечение основного заболевания. Оно проводится по клиническим общепринятым рекомендациям. Следует разобраться в причине возникновения узловатой эритемы, выявить возбудителя, тогда врач сможет назначить лечение, которое будет направлено на профилактику рецидивов. В следующие 2-3 месяца после окончания терапии пациентам нужно беречь своё здоровье, так как процесс снова может активироваться.
Учитывая инфекционную природу заболевания, важным направлением в исследованиях, посвящённых узловатой эритеме, является разработка различных схем и методов антиинфекционной терапии в комплексном лечении рассматриваемой патологии [10] .
Прогноз. Профилактика
Прогноз для жизни при узловатой эритеме в большинстве случаев благоприятный. Как правило, при остром течении заболевание резко возникает и так же резко исчезает без последствий для организма. Рецидивы заболевания возникают редко. Иногда они наблюдаются при узловатой эритеме, связанной со стрептококковыми или нестрептококковыми инфекциями верхнего респираторного тракта. В некоторых случаях хроническое течение возможно у пациентов с заболеваниями сердечно-сосудистой системы [8] . В этом случае прогноз полностью зависит от особенностей заболевания, сил организма и эффективности лечения.
С целью профилактики узловатой эритемы при возникновении ангин, гайморитов и герпетических инфекций нужно обязательно обращаться к врачу, делать анализы для выявления возбудителя, проходить терапию, специфичную для данного возбудителя. Так можно обезопасить себя от возникновения узловатой эритемы и многих других процессов.
Профилактика рецидивов в первую очередь направлена на полноценное лечение основного заболевания, также важно избегать провоцирующих факторов. После основного лечения следует наблюдаться у дерматолога и необходимых специалистов, продолжать лечение с профилактической целью и проходить полное клиническое обследование до нормализации показателей анализов.
Рекомендуется защищаться от простудных заболеваний, повышать иммунитет, для этого сбалансированно питаться, заниматься физической активностью, особенно в течение года после болезни. При плохом самочувствии или ОРВИ обращаться к своему лечащему врачу для предотвращения рецидива. Врачам следует аккуратно назначать вакцинации и новые лекарственные средства [3] .
Читайте также:

