Уплотнения под кожей на бицепсе что это
Обновлено: 27.04.2024
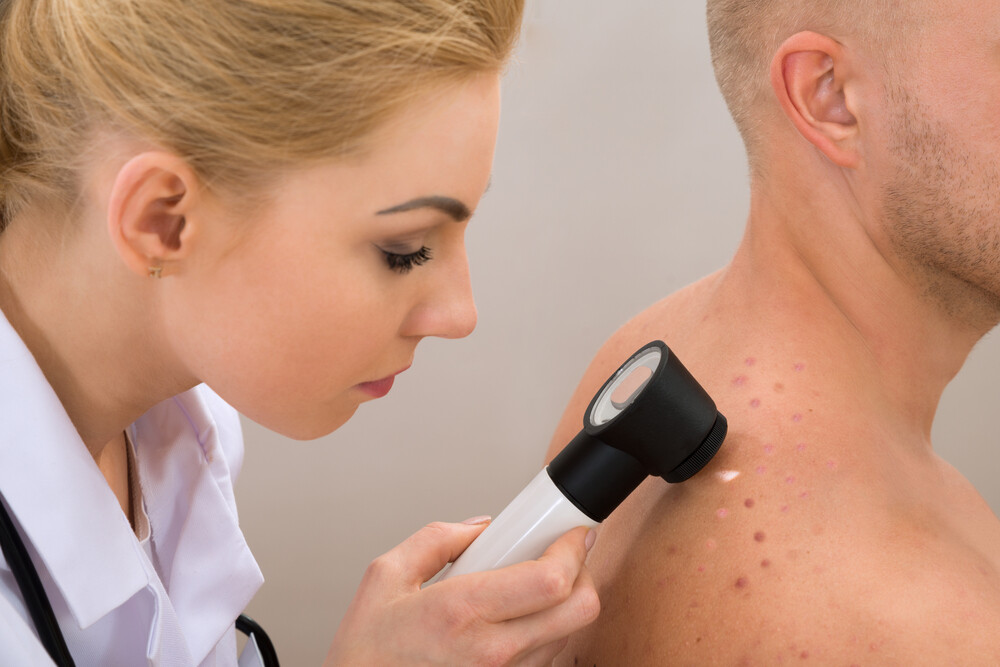
Уплотнения под кожей – болезненные или безболезненные образования, возникающие в разных местах – на конечностях, в области паха, на лице, голове, спине, шее или груди. Они могут появляться после травмы, при нарушении обмена веществ или обострении какого-либо заболевания. При выявлении шишек под кожей следует обязательно проконсультироваться с врачом, чтобы исключить злокачественные опухоли или при их наличии начать правильное лечение.
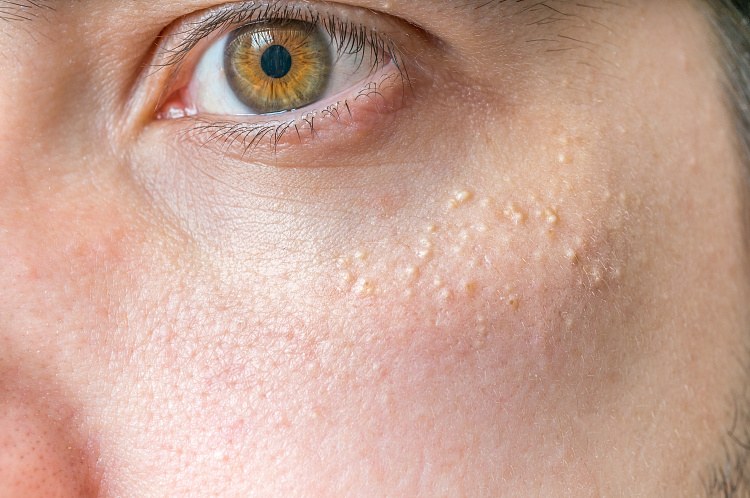
Симптомы уплотнений под кожей
Образования под кожей сопровождается такими симптомами:
- воспаление мягких тканей;
- болезненные ощущения;
- повышение температуры тела;
- интоксикация организма;
- ухудшение общего состояния.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 19 Мая 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
К причинам возникновения уплотнений под кожей относятся:
- фиброма кожи;
- гемангиома;
- инфекционные заболевания;
- бородавка;
- родимое пятно;
- инородные тела;
- усиленная работа сальных желез.
Виды уплотнений
Врачи выделяют множество видов подкожных уплотнений. Наиболее распространенными считаются:
- липомы;
- гигромы;
- атеромы;
- увеличенные лимфатические узлы;
- просянка;
- абсцесс;
- грыжа;
- злокачественные новообразования.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Причины образования уплотнений под кожей могут быть совершенно разными. Заочно ставить диагноз по одному такому симптому, даже учитывая локализацию образования, нельзя. Необходима очная консультация специалиста. Среди причин — аллергическая реакция, гормональные нарушения, аутоиммунные заболевания, доброкачественные или злокачественные опухоли. Важно не откладывать визит к специалисту и пройти назначенные исследования для постановки точного диагноза.

Липомы
Липомы или жировики – доброкачественные опухоли, возникающие в жировой ткани кожи. Бывают единичными и множественными. Они появляются у людей с патологиями печени, заболеваниями поджелудочной железы, при сахарном диабете и на фоне алкоголизма. также на липомы могут оказывать влияние генетическая предрасположенность, болезни мочевыделительной системы и гормональные изменения в организме.
Жировики чаще диагностируются у женщин во возрасте от 30 до 45 лет. У них возникают безболезненные твердые шарики под кожей. Уплотнения имеют склонность к росту.
Гигромы
Гигрома или синовиальная киста – доброкачественная опухоль, наполненная серозно-слизистой или серозно-фиброзной жидкостью. Она может развиться после неудачной хирургической операции на кисти, вследствие травмы или наследственной предрасположенности. У женщин синовиальная киста встречается в 3 раза чаще, чем у мужчин. Гигромы могут вызывать острую боль или сопровождаются постоянными тупыми болями. В 40% случаев они не вызывают симптомов.
Атеромы
Атерома – доброкачественная округлая опухоль, состоящая из капсулы, заполненной густой желтой или белой жидкостью с неприятным запахом. Они диагностируются у 5-10% людей. Атеромы бывают 2 видов- истинные и ложные. Истинные атеромы появляются из микрочастиц эпидермиса при наследственной предрасположенности. Ложные образования развиваются в области закупорки сального протока, приводя к скоплению секрета. Атеромы могут возникать у людей с нарушенным обменом веществ, при неблагоприятных экологических условиях и гормональных изменениях.
Увеличение лимфоузлов
Воспаление лимфоузлов может быть симптомом инфекций. Вблизи с увеличенным лимфоузлом иногда можно заметить царапину или глубокую рану. Если после ее лечения уплотнение не рассосалось и вызывает болевые ощущения, следует немедленно посетить врача.
Просянка
Заболевание, характеризующееся образованием мелких белых уплотнений. Они могут быть единичными или сгруппированными. Просянка возникает при задержке кожного сала и неправильном уходе за кожей. Нередко белые угри выявляют на коже лица у новорожденных детей. Со временем они самостоятельно проходят, не вызывая осложнений.
Абсцесс
Характеризуется болезненным уплотнением под кожей, покраснением и местным повышением температуры. Причинами абсцесса могут стать механические повреждения, удар и инъекция. Необходимо сразу обратиться к врачу, чтобы избежать негативных последствий.
Грыжа
Припухлость развивается в области бедер, паха, пупка и других мест. Ее могут вызывать хронические патологии легких, поднятие тяжестей, беременность и роды, запоры и травмы позвоночника. Грыжа нередко сопровождается болевым синдромом, тошнотой и рвотой.
Злокачественные опухоли
Их особенностью считается то в течение длительного времени они протекают бессимптомно. Заметные проявления возникают на поздних стадиях, когда образования достигают значительных размеров. В таких случаях требуется только оперативное вмешательство.
Диагностика
Для выявления липомы врач проводят опрос пациента и визуальный осмотр с пальпацией пораженного места. Из инструментальных методов применяют УЗИ, электрорентгенография, компьютерная томография и МРТ. Они помогают определить очаги просветления.
Обнаружить гигрому можно с помощью рентгенографии, УЗИ или пункции гигромы. При подозрении на грыжу врач назначает УЗИ и диафаноскопию.
Для диагностики уплотнений под кожей в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили новое уплотнение под кожей, запишитесь на прием к терапевту. Он оценит возможный характер образования, выяснит предрасполагающие причины и направит к соответствующему специалисту: к хирургу для удаления доброкачественного образования или к онкологу для лечения злокачественной опухоли. Если уплотнение небольшое, терапевт может назначить лечение самостоятельно.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение уплотнений под кожей
При липомах врач назначает оперативное вмешательство. К современным методикам хирургического лечения относится удаление уплотнения лазером, ультразвуковая, радиоволновая и криогенная деструкция. Также в курс лечения входят витаминные комплексы, иммунные и противовоспалительные препараты, гормональные средства. Пациент во время лечения должен придерживаться диетического питания.
При гигромах эффективными методами лечения считаются парафиновые прогревания, аппликации лечебной грязью и электрофорез с плазмолом. В отягощенных случаях требуется введение в пораженные участки глюкокортикоидов и отсасывание гнойного содержимого.
Если у пациента неглубокая атерома, тогда эффективно накладывать повязки с антисептическими мазями и наносить антибактериальные препараты. Устранить зуд и шелушение помогут гормональные лекарства. При интоксикации организма назначают жаропонижающие средства.
Для лечения уплотнений под кожей в сети клиник ЦМРТ применяют разные методы:
Тендинит бицепса — заболевание, характеризующееся воспалительным процессом мышечной ткани плеча.Чаще развивается после интенсивных физических нагрузок. У больного уменьшается подвижность пораженной области. Лечение требует предварительной консультации врача.
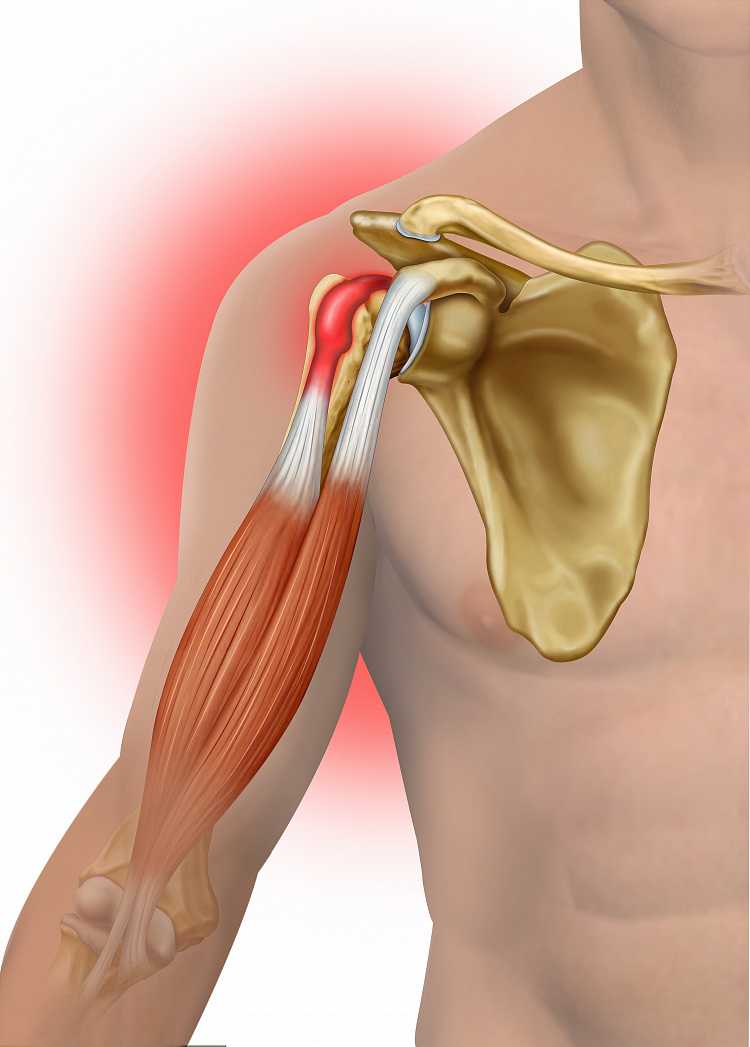
Симптомы тендинита бицепса
Главный признак болезни — резкие болезненные ощущения при движении верхней конечностью по поверхности плеча. Выделяют следующие симптомы:
- в тяжелых случаях синдром распространяется до локтя;
- боль усиливается при физической нагрузке;
- возможны щелчки в пораженной области при движении;
- деформация верхней конечности;
- покраснение кожных покровов в районе пораженной связки;
- нарушение двигательных функций;
- образование уплотнения под кожным покровом;
- одышка;
- посинение кожи на окончаниях пальцев;
- боль ярче в первую половину дня, к вечеру ослабевает;
- спазмы мышечной ткани плеча.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
Воспалительный процесс связки чаще диагностируют после физического повреждения или дегенеративных изменений. Выделяют несколько факторов, увеличивающих вероятность прогрессирования тендинита бицепса:
- неправильно составленный рацион питания, мышечным тканям не хватает микроэлементов;
- частые микроповреждения мышцы;
- интенсивные физические нагрузки, которые вызывают деструкцию плеча;
- разрыв мышечных тканей;
- нестабильность головки плечевого сустава;
- нарушение кровообращения в области плеча;
- затвердевание мягких тканей, которые окружают сустав;
- вывих и другие патологические изменения суставной ткани;
- остеохондроз шейного отдела;
- артрит подагрического характера;
- врожденная дисплазия плеча;
- заболевания инфекционного характера;
- ослабленная иммунная система;
- злоупотребление спиртными напитками, курение, прием наркотических препаратов;
- импинджмент плеча, подразумевает ущемление мягких тканей при движении плечевой кости вверх;
- разрывы ротарной манжеты, свободно перемещающаяся длинная головка двуглавой мышц плеча воздействует на связку бицепса;
- длительное восстановление после хирургического лечения;
- остеоартроз.
Стадии развития тендинита бицепса
Врачи выделяют несколько этапов прогрессирования болезни:
- первоначальная стадия характеризуется невыраженными болезненными ощущениями, дискомфорт появляется при движении верхней конечностью;
- вторая стадия характеризуется более выраженными болями, дискомфорт развивается после физических нагрузок;
- заключительная стадия подразумевает хронические болезненные ощущения, которые возникают даже в состоянии покоя, вылечить заболевание труднее, высокая вероятность осложнений.
Разновидности
Выделяют несколько видов заболевания:
Тендинит сухожилия бицепса
Характеризуется воспалительным процессом сухожильного влагалища и сумки, который постепенно распространяется на мышечную ткань. Выделяют две формы:
- асептическая, воспаление развивается при физическом повреждении связки;
- инфекционная, патология прогрессирует при инфицировании организма.
Также выделяют острую и хроническую форму. Первая сопровождается яркими кратковременными болезненными ощущениями. Хроническая форма подразумевает постоянный дискомфорт.
Тендинит бицепса плеча
Воспалительный процесс развивается при повреждении сухожилия. Чаще диагностируется у спортсменов при перенапряжении связок во время тренировки. Сухожилие травмируется и смещается, развивается воспаление.
Диагностика
Для постановки диагноза изучается личный и семейный анамнез пациента. Врач проводит визуальное обследование, учитывает симптоматику. Рентгенография показывает кальциевые отложения. Анализы крови и мочи используют для подтверждения или опровержения развития воспаления. Микроповреждения и дегенеративные изменения удается заметить на компьютерной томографии или МРТ. При необходимости назначают ультразвуковое исследование. В сети клиник ЦМРТ используют следующие методы диагностики:
Тендинит трицепса — это развитие воспалительных процессов в мышцах и сухожилиях руки от локтя до плеча. Проявляется в виде острой, тупой, ноющей, пульсирующей или другой боли, которая возникает после усиленных нагрузок на верхние конечности. Чаще наблюдается у профессиональных спортсменов (атлетов, бодибилдеров) или у людей рабочих специальностей (при длительной работе молотком, топором, пилой). Также характерными признаками считаются отёки, ограничение подвижности, скованность движений, возможно повышение температуры тела, озноб, лихорадка. Вылечить болезнь может врач-ревматолог, невролог, травматолог.
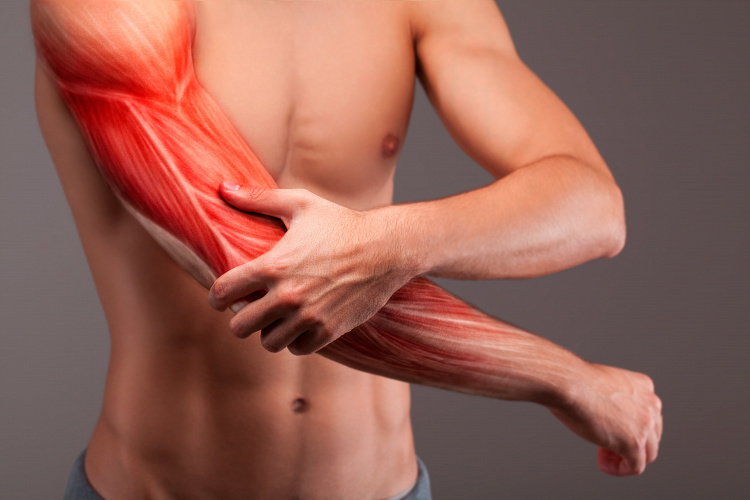
Симптомы тендинита трицепса
Трицепс — это трёхглавая мышца, расположенная на задней стороне плеча выше локтевой области до лопатки и отвечающая за способность сгибать, разгибать руку, делать вращательные движения. Повреждения этой области характеризуются такими признаками:
- сильная боль разной интенсивности, частоты, продолжительности;
- сложности при сгибании и разгибании руки;
- ощущение тяжести и скованности;
- болезненность суставов;
- воспаление и покраснение поражённой зоны;
- припухлость сухожилий;
- онемение верхней части руки;
- невозможность поднять тяжесть;
- болезненность при касании;
- общая слабость и утомление;
- снижение работоспособности;
- высокая температура тела;
- иррадиация боли в бицепс.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
Заболевание представляет собой воспаление, которое поражает сухожилия, связки, мышцы, соединительные ткани, нервные окончания и провоцирует истончение тканей. Основные причины:
- переизбыток физических нагрузок на верхние конечности;
- недостаточное послеоперационное восстановление конечности;
- постоянные однотипные движения руки (в строительстве, садоводстве, рисовании);
- недостаточная разминка перед силовыми тренировками;
- врождённая слабость мышц и связочного аппарата;
- частичные или полные разрывы сухожилий;
- патологии костно-мышечного аппарата и суставов;
- ревматоидные болезни, артрозы, артриты;
- усиленные занятия после длительного перерыва;
- дефицит коллагена в организме;
- травмы и операции;
- недоразвитие суставов;
- заболевания щитовидной железы;
- нарушения кровообращения;
- метаболические расстройства;
- кальциевые отложения на костях;
- попадание инфекции в область поражения;
- наследственная предрасположенность;
- аллергия на лекарства, вакцинацию;
- возрастные дегенерации;
- ослабленный иммунитет.
Стадии развития тендинита трицепса
Патология может развиваться как в острой, так и хронической форме — зависит от происхождения недуга. Стандартные случаи поражения протекают в несколько этапов:
- Воспаление околосуставных элементов, которые увеличиваются и сдавливают сухожилия трицепса.
- Формирование отёка — избыток синовиальной жидкости также увеличивает повреждённую область.
- Снижение подвижности и чувствительности руки, распространение отёка на сухожилия, связки и мышцы, что усложняет сгибы и разгибы руки.
- Крепитация, которая сопровождается хрустом, тугоподвижностью элементов костно-мышечного аппарата, а также образованием сухожильных узелков.
Разновидности
Врачи различают болезнь по источнику развития, которые делят на две группы:
- острые травмирования и механические повреждения;
- инфекционные патологические процессы в организме.
Асептический тендинит трицепса
Возникает при механическом давлении на мышечные ткани:
- интенсивные физические нагрузки;
- поднятие тяжестей;
- слабая подготовка к упражнениям;
- длительный перерыв в нагрузках;
- работа тяжёлыми инструментами;
- удары, падения, ушибы и другие травмы верхней части руки.
Протекает в острой форме, при своевременном обращении к специалисту легко поддаётся лечению с низкой вероятностью рецидива.
Инфекционный тендинит трицепса
Появляется при врождённых или приобретённых аутоиммунных заболеваниях:
- инфекции сегментов позвоночника, костно-мышечного и связочного аппарата;
- воспалительные процессы в мягких и соединительных тканях рук;
- ревматоидные и артрозные нарушения;
- хронические болезни опорно-двигательного аппарата.
Чаще протекает в хронической форме, длится от 3 месяцев, тяжело поддаётся лечению и повторяется с регулярной периодичностью.
Диагностика
Врач может поставить диагноз на основании осмотра, пальпации, опроса больного, а также после проведения лабораторных и аппаратных исследований:
- Общие и биохимические анализы. Пациент сдаёт кровь и мочу на выявление инфекций, аутоиммунных раздражителей, уровня белков, коллагена, мочевой кислоты и других компонентов, воздействующих на структуру сухожилий, связок, мышц.
- УЗИ суставов. Позволяет изучить суставные и околосуставные элементы, обнаружить патологические процессы и оценить уровень повреждений.
- КТ и МРТ. Помогают более детально обследовать внутреннее состояние мягких и соединительных тканей, диагностировать болезни на клеточном уровне.
Вы можете пройти обследования в сети клиник ЦМРТ:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Диагностикой и лечением воспаления сухожилия трицепса занимаются врачи-травматологи и неврологи. Часто к лечению тендинита подключаются врачи спортивной медицины.
Гигрома (сухожильный ганглий) — это наполненная жидкостью припухлость рядом с суставом или сухожилием. Чаще всего гигрома образуется на кисти и выглядит как шишка на запястье, несколько реже встречается на пальцах руки или стопы, коленных и плечевых суставах, а также других частях тела.

По виду и на ощупь гигрома похожа на гладкую шишку под кожей. По происхождению — это киста, то есть заполненный жидкостью мешочек. Она развивается из выпячивания оболочки сустава или сухожилия и заполняется синовиальной жидкостью — суставной смазкой, которая окружает сухожилия и защищает их во время движения. Со временем содержимое гигромы густеет, приобретает желеобразную консистенцию, а шишка становится плотной.
Сухожильный ганглий может образоваться около любого сустава. Чаще встречается гигрома запястья (особенно с внешней стороны), кистей рук и пальцев. Это доброкачественное образование. Не описано случаев превращения гигромы в злокачественную опухоль. Однако достигая больших размеров, ганглий может вызывать косметические проблемы, причинять боль при движениях, сдавливая близлежащие нервы и сосуды, а также мешать работе, если расположен на пальцах.
Причина формирования гигромы не ясна, но это может быть связано с износом или травмой сустава или сухожилия. Также невозможно предсказать поведение гигромы, в каждом случае киста может вести себя различно. Иногда она продолжает расти, достигая больших размеров, иногда самостоятельно исчезает, в ряде случаев ее рост и развитие останавливаются.
Лечение гигромы: можно ли обойтись без операции?
Как правило, лечение рекомендуется лишь тогда, когда гигрома вызывает боль, сковывает движения или создает косметический дефект. Если шишка не мешает, её можно не лечить.
Иногда гигрома может самостоятельно исчезнуть, например, после случайного удара или при сильном надавливании: оболочка кисты лопается, а содержимое изливается в окружающие ткани и рассасывается. Минус такого лечения в том, что спустя некоторое время оболочка гигромы заживает, жидкость накапливается, и под кожей вновь вырастает шишка.
Врач может посоветовать вам лечение гигромы без операции — с помощью пункции или прокола. После местной анестезии (обезболивания) шприцем с толстой иглой прокалывают кожу над гигромой и откачивает её содержимое. Затем врач может ввести в полость кисты стероидный препарат, что по данным некоторых исследований снижает риск повторного образования шишки.
Пункция — это простой и безболезненный способ лечения гигромы без операции. Сразу после окончания процедуры можно идти домой. Наложение швов не требуется. На область сустава врач накладывает давящую повязку. Минус этого варианта лечения в высокой вероятности повторного роста гигромы — такое случается в 50% всех пункций. Чтобы снизить риск рецидива, хирурги рекомендуют некоторое время носить ортез или фиксатор.
Операция при гигроме
Более радикальным методом является операция, когда вместе с содержимым удаляют капсулу кисты. Существует два подхода к хирургическому лечению гигромы:
- Открытая операция — когда хирург делает надрез около 5 см над пораженным суставом или сухожилием.
- Артроскопия — щадящая операция, в ходе которой делается несколько точечных надрезов, в один из которых помещается крошечная камера (артроскоп), позволяющая хирургу видеть, что происходит внутри сустава. Руководствуясь изображением с артроскопа, хирург вводит через надрезы инструменты и извлекает гигрому. Восстановление после артроскопии происходит быстрее.
Оба типа операции могут проводиться под местной (чаще) или общей анестезией (обезболиванием), в зависимости от расположения гигромы, ваших предпочтений и рекомендации врача. При местном обезболивании вы будете в сознании, но не почувствуете боли. При общем наркозе вы будете спать.
Иногда вместо обычного металлического скальпеля хирург использует энергию лазерного луча. Операция называется удаление гигромы лазером. Лазерное удаление гигромы проводится не в каждой клинике и стоит дороже. Однако применение такой техники позволяет достичь лучших косметических результатов: рубчик после лазерного удаления получается тоньше и меньше заметен. Хотя эстетический эффект от операции больше зависит от мастерства хирурга.
Удаление гигромы: что после операции?
После операции хирург наложит швы и повязку, чтобы сохранить эту область в чистоте, снизить риск инфекции и защитить ее от случайных ушибов. Как правило, надрез не болит, но если у вас будут неприятные ощущения, можно воспользоваться обезболивающими. Иногда врач может назначить антибиотики, чтобы избежать инфекции в ране. Если гигрома была на кисти или запястье, несколько дней вам возможно придется носить поддерживающую повязку, чтобы случайно не ударить руку, избежать отека и неприятных ощущений. Регулярно шевелите пальцами, чтобы не терять подвижность в суставах.
Вероятно, после операции останутся гематомы (синяки), но они быстро пройдут. Возможна временная потеря подвижности, отек и боль в суставе. Если боль или потеря подвижности долго не проходят, может потребоваться физиотерапия. Сроки возвращения на работу в основном зависят от характера вашей деятельности. Если вы занимаетесь физическим трудом, возможно, придется подождать несколько недель. Как правило, можно возвращаться к работе через 2-6 недель после операции.
Даже после оперативного лечения гигромы сохраняется риск рецидива: по статистике, вероятность того, что киста вырастет снова от 10% до 40%. Шансы на успешное излечение при повторном удалении гигромы высоки, однако каждая последующая операция повышает риск осложнений, например, повреждения близлежащих нервов.
Возможно, Вам также будет интересно прочитать

Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
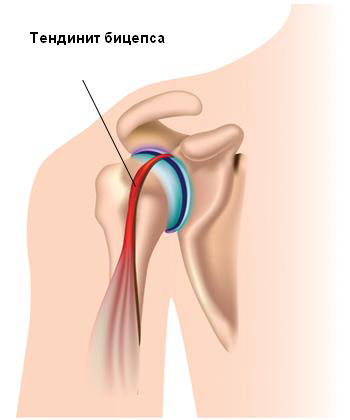
Тендинит бицепса, также называемый тендинит двуглавой мышцы - это воспаление в основной части сухожилия, которое прикрепляет верхушку мышцы бицепса к плечу. Наиболее распространенной причиной является избыточная нагрузка при выполнении определенных работ или занятий спортом. Тендинит бицепса может также развиваться постепенно, вследствие естественного износа или же прямой травмы. Воспаление сухожилия также может возникать из-за других повреждений в плече, таких как повреждение ротаторной манжеты, импинджмента или нестабильности в плече.
Причины
Длительные или повторяющиеся движения в плече могут оказать избыточную нагрузку на сухожилие бицепса. В таких случаях, ткань сухожилия не имеет достаточного временного промежутка для регенерации, что и приводит к развитию тендинита. Чаще всего, тендинит бицепса встречается при занятиях определенными видами спорта или деятельности, где требуются многократные движения рукой над головой. У спортсменов это такие вида спорта, как плавание, теннис. Когда воспаление возникает вследствие износа, то в тканях обнаруживаются признаки дегенерации. Дегенерация в сухожилии приводит к нарушению нормального присутствия коллагеновых волокон, которые и формируют сухожилие. Некоторые волокна сухожилия спутываются, другие рвутся из-за дегенеративных процессов и, таким образом, сухожилие теряет прочность. Когда дегенеративные процессы происходят в сухожилии бицепса, то возникает воспаление сухожилия, а иногда может произойти и разрыв сухожилия.
Тендинит бицепса может произойти и от прямой травмы, такой как падение на верхнюю часть плеча. Разрывы поперечной связки плеча также могут привести к тендиниту бицепса (поперечная связка плеча удерживает сухожилие бицепса в биципитальной выемке, располагающейся около верхушки плечевой кости). Если эта связка порвана, сухожилие бицепса может свободно выскакивать из выемки, раздражаться, что и приводит к воспалению сухожилия бицепса.
Тендинит бицепса иногда возникает вследствие других проблем в плече, таких как:
- разрывы ротаторной манжеты,
- импинджмент плеча,
- нестабильность плеча.
Разрывы ротаторной манжеты
Возрастные надрывы ротаторной манжеты в конечном итоге приводят к развитию тендинита бицепса. При надрывах ротаторной манжеты головка плечевой кости может свободно двигаться вперед и вверх в розетке плеча и это оказывает косвенное воздействие на сухожилие бицепса. Повреждение такого плана вызывает ослабление сухожилия бицепса и воспаление.
Импинджмент плеча

В плече импинджмент возникает при ущемлении мягких тканей между головкой плечевой кости и верхней частью лопатки (акромионом) и происходит это при определенных движениях руки.
Нестабильность плеча
Условия, при которых происходит слишком много движений головки плечевой кости в розетке, вызывают формирование нестабильности плеча. Также нестабильность может формироваться в результате повторяющихся избыточных нагрузок, например, при плавании или бросании мяча происходит растяжение мягких тканей, ответственных за стабильность головки плечевой кости в розетке.
Верхняя губа (лабрум) может начать отходить от места прикрепления к суставной поверхности. Вывих плеча может вызвать разрыв губы и, когда происходит такой разрыв, головка плечевой кости начинает избыточное движение в розетке вверх и вперед. Увеличение амплитуды движений в розетке может приводить к повреждению соседних сухожилий бицепса и потом к воспалению самого сухожилия бицепса.
Симптомы
Пациенты обычно предъявляют жалобы на тупую боль в передней или верхней части плеча.
Боль может иррадиировать вниз, в основную часть двуглавой мышцы. Боль, как правило, усиливается при подъемах руки. В покое болевые проявления, как правило, уменьшаются. Может также ощущаться слабость при попытке согнуть локоть или при супинации в предплечье. Ощущения скольжения или блока может свидетельствовать о разрыве поперечной связки плеча.
Диагностика
Врача может интересовать история заболевания (наличия травм или особенность деятельности). Медицинский осмотр часто наиболее полезен в диагностике тендините бицепса. Осмотр позволяет обнаружить наличие болезненных движений или слабости мышц, изменение амплитуды движений. Кроме того, существуют специальные функциональные тесты, которые позволяют предположить наличие повреждений вращательной манжеты или наличие нестабильности плеча.
Рентгенография позволяет диагностировать наличие остеофитов в сухожилии. Рентгеновские лучи не визуализируют сухожилия и, в случае не эффективности лечения, назначается МРТ исследование. МРТ позволяет определить изменения не только в сухожилиях, но и наличие повреждений ротаторной манжеты или лабрума.
Диагностическая артроскопия является инвазивным методом диагностики и применяется не столько для диагностики тендинита бицепса, сколько для диагностики других проблем в плече, которые не удалось диагностировать с помощью рентгенографии или МРТ. Хирург с помощью артроскопии может визуально оценить состояние ротаторной манжеты, верхней губы или части сухожилия бицепса, находящегося внутри сустава.
Лечение
Консервативное лечение
Консервативное лечение наиболее часто применяется при тендините бицепса. Лечение, в первую очередь, заключается в разгрузке сухожилия бицепса (покой и исключение нагрузок на сухожилие). Медикаментозное лечение включает прием НПВС, которые позволяют снять болевые проявления и уменьшить воспаление.
Физиотерапия позволяет уменьшить воспалительный процесс. ЛФК же необходимо для восстановления мышечной силы. Кроме того, при наличии видов деятельности, которые способствуют повреждению ротаторной манжеты или развитию нестабильности, необходимо изменение деятельности пациента. Как правило, такие мероприятия позволяют уменьшить болевой синдром и воспаление и вернуться к нормальной повседневной деятельности. Иногда возможно применение инъекции стероидов, но так как они могут ослабить еще больше сухожилие, их применение достаточно ограничено.
Хирургическое лечение
Оперативное лечение показано только тем пациентам, у которых оказалось не эффективно консервативное лечение или есть другие проблемы в плече.
Акромиопластика является наиболее распространенной операцией при тендините бицепса, особенно если есть импинджмент плеча. Эта операция заключается в удаление передней части акромиона, что позволяет увеличить пространство между акромионом и головкой плечевой кости. Благодаря увеличению пространства исчезает давление на ткани, в том числе и сухожилие бицепса. Как правило, акромиоплатика выполняется с помощью артроскопии. В некоторых случаях, хирург проводит также переприкрепление дельтовидной мышцы к акромиону.
Если сухожилие бицепса сильно повреждено процессами дегенерации то, хирург может выполнить тенодез бицепса.
Тенодез бицепса. Эта операция по повторному присоединению верхнего конца сухожилия бицепса на новое место. Исследования показывают, что долгосрочные результаты этой операции не очень хорошие но, тем не менее, тенодез необходим при выраженной дегенерации сухожилия бицепса. Тенодез также чаще всего выполняется с помощью артроскопических техник.
Реабилитация после операции
Некоторые хирурги рекомендуют начинать аккуратно движения вскоре после операции. Упражнения необходимо выполнять постепенно и осторожно, по мере регенерации, под контролем специалиста ЛФК. Через 2-4 недели после операции можно начинать активное укрепление мышц плеча и предплечья. Кроме ЛФК возможно применение физиотерапии, которая позволяет ускорить регенеративные процессы. Как правило, реабилитация после оперативного лечения может занять от 6 до 8 недель. Полное же восстановление функций обычно требует 3-4 месяца.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:

