Уколы тавегил при экземе
Обновлено: 22.04.2024
Антигистаминные средства для системного применения. Код ATX: R06AA04.
Что такое Тавегил, раствор для инъекции, и в каких случаях препарат используется
Тавегил, раствор для инъекций, содержит активное вещество клемастин - антигистаминное средство, применяемо для лечения симптомов аллергии.
Тавегил, раствор для инъекций, противодействует гистамину - веществу, которое высвобождается организмом при аллергической реакции (проявляется в виде красной сыпи, отека тканей или тяжелого зуда).
Тавегил, раствор для инъекций, применяют в качестве:
дополнительного средства для лечения анафилактического и анафилактоидного шока (тяжелые, а в отдельных случаях представляющие угрозу для жизни реакции) и ангионевротического отека (в частности, отека лица или глаз).
Тавегил также применяют для профилактики и лечения аллергических и псевдоаллергических реакций, таких как реакции на введение контрастных средств (вещества, которые вводят Вам при рентгене или компьютерной томографии), переливания препаратов крови, тест с гистамином.
Не применяйте Тавегил, раствор для инъекций
если у Вас аллергия на клемастин или другие подобные антигистаминные средства, или любые другие вспомогательные вещества Тавегил, раствора для инъекций (см. раздел «Состав» и «Важная информация об отдельных компонентах Тавегил, раствора для инъекций»)
если у Вас порфирия (метаболическое заболевание)
у детей младше 1 года.
Сообщите врачу или фармацевту, о наличии у вас любого из описанных выше состояний, так как применение Тавегил, раствора для инъекций, в таких условиях противопоказано.
Меры предосторожности
При наличии любого из следующих заболеваний, сообщите о нем врачу до введения лекарственного средства:
закрытоугольная глаукома (заболевание, связанное с повышением внутриглазного давления);
стенозирующая пептическая язва (сужение верхнего отдела пищеварительного тракта, вызванное язвой);
пилородуоденальная обструкции (обструкция, вызванная воспалением кишечника);
гипертрофия предстательной железы с задержкой мочи (увеличение предстательной железы, вызывающее проблемы с контролем опорожнения мочевого пузыря);
обструкция шейки мочевого пузыря.
Депрессия центральной нервной системы, которую вызывает Тавегил, может быть особенно выражена у детей младшего возраста.
Взаимодействие с другими лекарственными средствами
Пожалуйста, сообщите врачу или фармацевту о любых принимаемых или недавно принятых лекарственных средствах, включая препараты, принятые без назначения врача. Обязательно сообщите о приеме следующих лекарственных средств: успокоительные средства, транквилизаторы и антидепрессанты, которые помогают Вам заснуть, успокоиться, а также применяются для лечения депрессии.
Применение Тавегил, раствора для инъекций, с продуктами питания, напитками и алкогольными напитками
Как и многие другие антигистаминные средства, Тавегил может усиливать действие алкоголя на организм. Если Вам вводят этот препарат, то не следует употреблять алкогольные напитки.
Важная информация об отдельных компонентах Тавегил, раствора для инъекций
Тавегил, раствор для инъекций, содержит:
сорбитол: продукт содержит 90 мг сорбитола на 1 ампулу (2 мл). Сорбитол является источником фруктозы. Если Вы (или Ваш ребенок) имеете наследственную непереносимость фруктозы, редкое генетическое заболевание, Вам или Вашему ребенку не следует применять препарат Тавегил, раствор для инъекций. Пациенты с наследственной непереносимостью фруктозы не могут вырабатывать вещества, необходимые для расщепления фруктозы, что может вызывать серьезные побочные реакции.
Уведомите врача перед началом применения Тавегил при наличии у Вас (или Вашего ребенка) наследственной непереносимости фруктозы, а также в случае, если Ваш ребенок не может принимать сладкую пищу или напитки из-за плохого самочувствия, рвоты, или неприятных эффектов, таких так вздутие живота, желудочные колики или диарея.
натрий: продукт содержит менее 1 ммоль натрия (23 мг) на 1 ампулу (2 мл), т.е. фактически «не содержит натрия».
этанол (спирт): лекарственное средство содержит 140 мг на 2 мл, что эквивалентно 2,6 мл пива или 1 мл вина на 1 ампулу. Такое содержание алкоголя вредно для людей, страдающих алкогольной зависимостью, для детей и пациентов группы высокого риска, таких как пациенты с заболеваниями печени или эпилепсией.
Беременность и кормление грудью
Сообщите врачу о беременности, вероятной беременности, возможности наступления беременности, а также о кормлении грудью, так как Тавегил не рекомендуется применять во время беременности и кормления грудью.
Обратитесь к врачу или фармацевту за советом перед началом применения препарата.
Влияние на способность управлять транспортными средствами и работать с механизмами
Как и многие антигистаминные средства, Тавегил может снижать внимание у отдельных людей. При введении Вам Тавегил в виде инъекции, и для оценки влияния препарата на организм, следует выждать определённое время до того, как начать управлять транспортными средствами или работать с другими механизмами.
Как применять Тавегил, раствор для инъекций
Назначение дозы препарата, а также его введение будет осуществляться лечащим врачом.
Обычная доза препарата составляет 1 ампула (2 мг/2 мл) внутривенно или внутримышечно утром и вечером.
Для профилактики аллергических реакций: 1 ампулу (2 мл) вводят внутримышечно или внутривенно медленно перед возможным развитием анафилактической реакции, или реакции в ответ на применение гистамина. Раствор препарата может быть дополнительно разведен изотоническим раствором натрия хлорида или 5% раствором глюкозы в соотношении 1:5.
0,025 мг/кг/сут в виде внутримышечной инъекции, разделенной на 2 введения.
Введение выполняют в виде внутримышечной инъекции или медленной (в течение 2-3 мин) внутривенной инъекции. Запрещено вводить препарат в артерию.
При введении большего количества Тавегил, раствора для инъекций, чем назначено
Если вам кажется, что Вам ввели Тавегил в количестве больше, чем требуется, то немедленно обратитесь к врачу. При передозировке, которая встречается очень редко, или при случайном приеме раствора внутрь, немедленно обратитесь к врачу.
При пропуске введения Тавегил, раствора для инъекций
Так как введение лекарственного средства будет выполнять медицинский работник, то вероятность пропуска дозы невысока. Однако если Вы считаете, что доза пропущена, то сообщите об этом лечащему врачу.
Возможные побочные реакции
Как и все лекарственные средства, Тавегил, раствор для инъекций, может вызывать нежелательные явления, но не у всех пациентов.
При возникновении любого из следующих симптомов, которые могут быть признаками аллергической реакции, следует ПРЕКРАТИТЬ применение Тавегил и немедленно обратиться к врачу:
затруднение дыхания или глотания
отек лица, губ, языка или горла
тяжелый зуд кожи с красной сыпью и появление волдырей.
Часто - могут возникать не более чему 1 человека из 10:
В результате лечения Тавегил у Вас может повыситься утомляемость и снизиться быстрота реакции.
Нечасто - могут возникать не более чему 1 человека из 100:
головокружение, затруднение дыхания и реакции гиперчувствительности (аллергические реакции).
Редко - могут возникать не более чему 1 человека из 1000:
повышенная возбудимость, особенно у детей, анафилактический шок, сухость во рту, головная боль, кожная сыпь и расстройства пищеварения.
Очень редко - могут возникать не более чему 1 человека из 10000:
тахикардия (учащенное сердцебиение), запор.
Состав
1 ампула (2 мл) содержит:
Активное вещество: клемастин 2,00 мг (в виде клемастина гидрофумарата 2,68 мг).
Вспомогательные вещества: сорбитол, этанол 96% (об/об), пропиленгликоль, натрия цитрат, вода для инъекций.
Описание
Прозрачный, бесцветный или очень бледно-желтый раствор.
Упаковка
Ампулы по 2 мл из стекла типа 1. По 5 ампул вместе с инструкцией по применению упаковывают в картонную коробку.
Условия хранения
Хранить при температуре 15-30 °C. Хранить в недоступном для детей месте.
Срок годности
5 лет. Не использовать по окончании срока годности, указанного на упаковке.
Условия отпуска из аптек
По рецепту врача.
Держатель регистрационного удостоверения
Новартис Консьюмер Хеле С А, Швейцария (Novartis Consumer Health SA, Switzerland), Рю де Летраз, 1260 г. Нион, Швейцария.
Произведено
Такеда Австрия ГмбХ, Австрия.
Адрес: Ст-Петер-Штрассе 25, А-4020 Линц, Австрия.
Produced Takeda Austria GmbH, Austria.
Address: St.-Peter-Strasse 25, A-4020 Linz, Austria.
При возникновении нежелательных явлений при приеме препарата и/или наличии претензий к качеству, пожалуйста, сообщите об этом по электронной почте (для Армении, Азербайджана, Беларуси, Грузии, Узбекистана, Таджикистана, Туркменистана) и (для Кыргызстана и Монголии).
Активные вещества: 1 мг клемастина, что эквивалентно 1.34 мг клемастина гидрофумарата.
Вспомогательные вещества: лактоза моногидрат, повидон (поливинилпирролидон), крахмал кукурузный, магния стеарат, тальк.
Описание
круглые плоские таблетки со скошенной кромкой почти белого цвета. На одной стороне таблетки риска и гравировка "ОТ"
Фармакологическое действие
Противоаллергическое средство - Н 1 -гистаминовых рецепторов блокатор.
Код ATX: R06AA04.
Фармакологические свойства H 1 -гистаминоблокатор - производное этаноламина.
-снижает проницаемость сосудов
-оказывает седативный и М- холиноблокирующий эффект
-не обладает снотворной активностью
-предупреждает развитие вазодилатации и сокращения гладких мышц, индуцируемых гистамином.
-уменьшает проницаемость капилляров
-тормозит экссудацию и формирование отека, уменьшает зуд.
Антигистаминная активность препарата достигает максимума через 5-7 часов, сохраняется в течение 10-12 часов, а в некоторых случаях - до 24 часов.
Фармакокинетика
Максимальная концентрация в плазме достигается через 2-4 часа.
Связь с белками плазмы составляет 95%.
Выведение из плазмы двухфазно, соответствующие периоды полувыведения составляют 3.6 ± 0.9 часов и 37± 16 часов.
Клемастин подвергается значительному метаболизму в печени.
Метаболиты в основном (45-65%) выводятся через почки с мочой; неизмененное активное вещество обнаруживается в моче лишь в следовых количествах.
В период лактации небольшое количество клемастина может проникать в грудное молоко.
Показания к применению
• крапивница различного происхождения;
• зуд, зудящие дерматозы;
• острая и хроническая экзема, контактный дерматит,
• укусы и ужаления насекомых.
Противопоказания
* Гиперчувствительность, прием ингибиторов МАО, заболевания нижних отделов дыхательных путей (в т.ч. бронхиальная астма).
* Тавегил не следует применять у женщин в период кормления грудью.
* Тавегил (таблетки) не следует применять у детей в возрасте до 6 лет (в возрасте от 1 года можно применять Тавегил сироп и раствор для инъекций).
Беременность и период лактации
В период беременности Тавегил применяют только в том случае, если ожидаемая польза для матери превышает потенциальный риск для плода.
Способ применения и дозы
В случаях, трудно поддающихся лечению, суточная доза может составить до 6 таблеток (6 мг). Таблетки следует принимать до еды, запивая водой.
Детям в возрасте 6-12 лет назначают по ½ -1 таблетке перед завтраком и на ночь.
Побочное действие
Со стороны центральной нервной системы: возможны повышенная утомляемость, сонливость, головная боль, головокружение, тремор, седативный эффект, слабость, ощущение усталости, заторможенность, нарушение координации движений. В редких случаях, особенно у детей, отмечается стимулирующее действие на центральную нервную систему: беспокойство, повышенная раздражительность, возбуждение, нервозность, бессонница, истерия, эйфория, судороги, парастезия неврит.
Со стороны желудочно-кишечного тракта: диспепсия, тошнота, боли в эпигастрии, запор, рвота; редко - сухость во рту, отдельные случаи снижения аппетита и диареи.
Со стороны органов чувств: нарушение четкости зрительного восприятия, диплопия, острый лабиринтит, шум в ушах.
Со стороны мочевыделительной системы: очень редко - учащенное или затрудненное мочеиспускание.
Со стороны органов дыхания: редко - сгущение бронхиального секрета и затруднение отхождения мокроты, ощущение давления в грудной клетке и затруднение дыхания, заложенность носа.
Со стороны сердечно-сосудистой системы: редко - снижение артериального давления (чаще у пожилых пациентов), сердцебиение, экстрасистолия.
Со стороны органов кроветворения: гемолитическая анемия, тромбоцитопения, агранулоцитоз.
Аллергические реакции: очень редко - крапивница, кожная сыпь, фотосенсибилизация, анафилактический шок.
Передозировка
Симптомы. Передозировка антигистаминных средств может приводить как к угнетающему, так и стимулирующему действию на ЦНС. Стимуляция ЦНС чаще наблюдается у детей. Также могут развиваться явления антихолинергического действия: сухость во рту, фиксированное расширение зрачков, приливы крови к верхней половине тела, нарушения со стороны желудочно-кишечного тракта (тошнота, боли в эпигастрии, рвота).
Лечение. Если у пациента рвота не возникла спонтанно, то ее следует вызвать (только в том случае, если сознание больного сохранено). Если с момента приема препарата прошло 3 часа или чуть больше, необходимо провести промывание желудка с использованием 0,9% раствора хлорида натрия и активированного угля. Можно также назначить солевое слабительное. Показана также симптоматическая терапия.
Взаимодействие с другими лекарственными средствами
Тавегил усиливает действие лекарственных средств, угнетающих ЦНС (снотворных, седативных, анксиолитиков), М-холиноблокаторов, а также алкоголя. Не совместим с одновременным приемом ингибиторов МАО.
Особенности применения
Для предотвращения искажения результатов кожных скарификационных проб на аллергены препарат необходимо отменить за 72 ч до проведения аллергологического тестирования.
Больным, принимающим Тавегил, рекомендуется воздерживаться от вождения транспортных средств, работы с механизмами, а также от других видов деятельности, требующих повышенной концентрации внимания и быстроты психомоторных реакций.
Меры предосторожности
С осторожностью применяют у пациентов со стенозирующей язвой желудка, пилородуоденальной обструкцией, с обструкцией шейки мочевого пузыря, а также гипертрофией предстательной железы, сопровождающейся задержкой мочи, с повышенным внутриглазным давлением, гипертиреозом, заболеваниями сердечнососудистой системы, в том числе артериальной гипертензией.

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
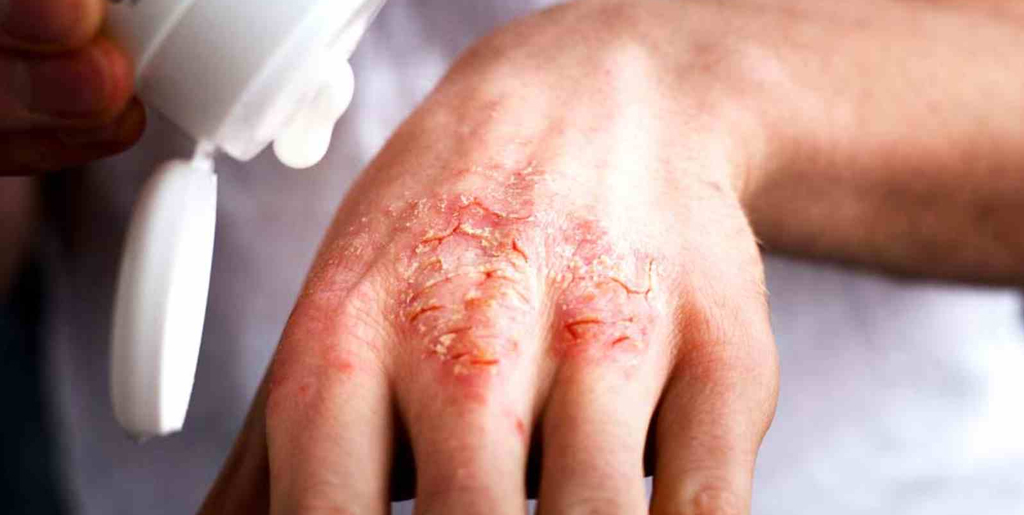
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
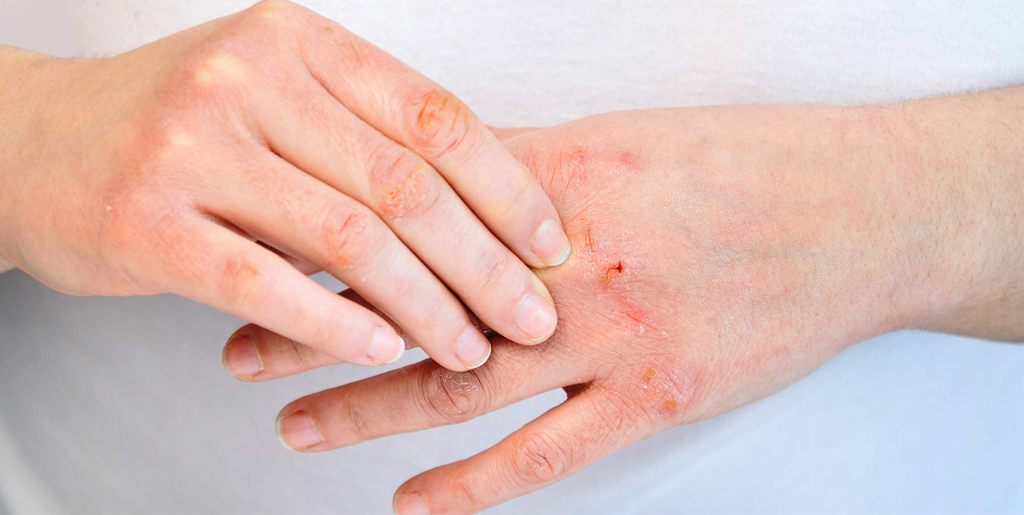
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.
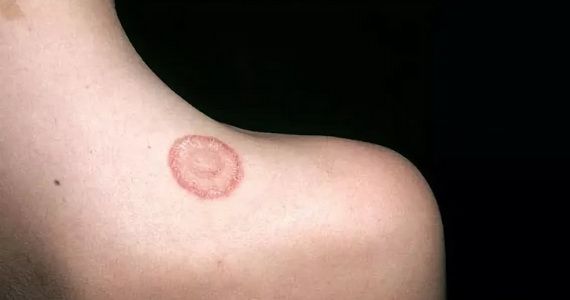
Монетовидная экзема (нуммулярная экзема) – один из видов хронического зудящего дерматита и микробной экземы, составляет около 10% от общего количества дерматозов. Ярким признаком заболевания выступают крупные округлые бляшки с четкими границами, которые возвышаются над здоровой кожей. У детей монетовидная экзема практически не встречается, среди взрослых распространена примерно одинаково, но чаще всего возникает в возрасте 30-50 лет.

Почему возникает монетовидная экзема
Врачи пока не могут однозначно назвать причину монетовидной экземы. Точно известно только то, что заболевание всегда имеет инфекционную составляющую. В то же время такая экзема считается полиэтиологичной, т. е. ее могут вызывать множество разных причин. Но вне зависимости от этого в развитии дерматита главную роль всегда играет инфекция, которая угнетает иммунную систему.
По мнению современных дерматологов монетовидную экзему вызывает нарушение иммунитета: клеточного (его обеспечивают лейкоциты) и гуморального («защитниками» выступают антитела – специальные белки, вырабатываемые клетками). Это связано с тем, что в организме есть очаг хронической инфекции (отита, тонзиллита, ринита), к которому происходит избыточная сенсибилизация – повышенная чувствительность к влиянию раздражителей, вызывающая аллергию.
Риск столкнуться с монетовидной экземой повышается:
- при сбоях в работе нервной системы;
- изменениях гормонального фона;
- чрезмерном потоотделении;
- сахарном диабете;
- частых стрессовых ситуациях;
- нарушениях метаболизма;
- неправильном питании;
- хронических заболевания ЛОР-органов;
- инфекциях ротовой полости.
В список факторов можно добавить лекарственные препараты, которые на фоне наследственной предрасположенности к дерматитам снижают иммунитет и могут вызвать монетовидную экзему. Не меньшее значение в развитии заболевания имеет наследственность. Если один из родителей имеет такой диагноз, то вероятность его появления у ребенка составляет 40%, если оба – то 60%.
Как проявляется монетовидная экзема
Особенность монетовидной экземы заключается в том, что кожа при таком заболевании находится в постоянной готовности к взаимодействию с раздражителем. Причем реакции появляются постепенно: сначала кожные покровы реагируют на что-то одно, а потом – на множество разных антигенов.
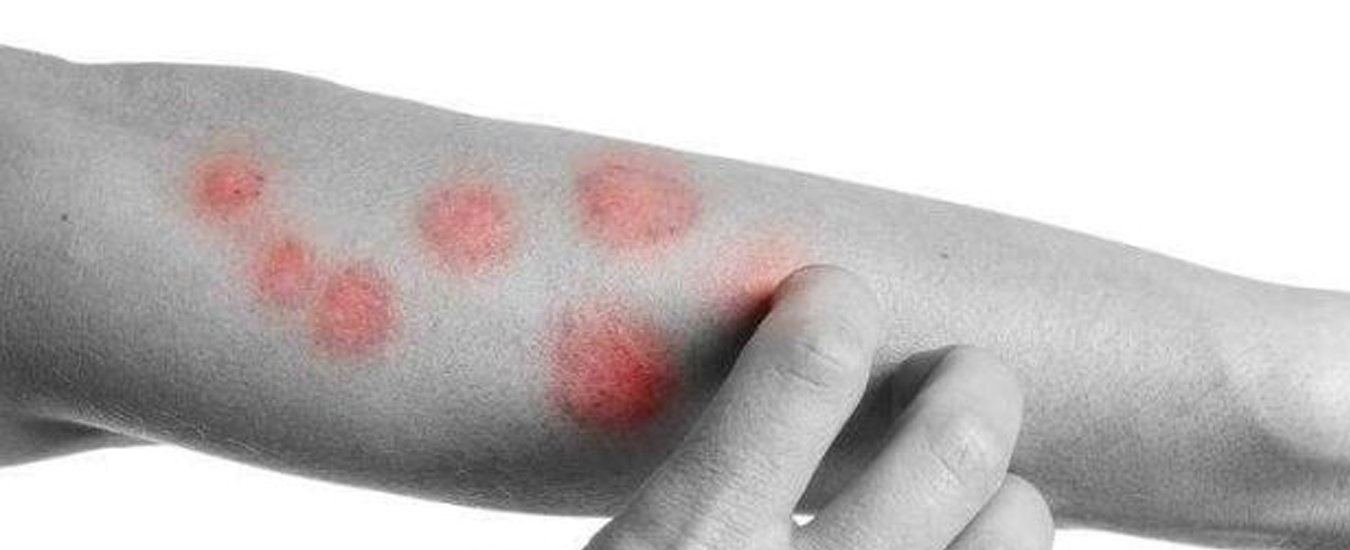
Характерный симптом монетовидной экземы – пятна овальной формы диаметром до 3 см. Они имеют четкие очертания и возвышаются над окружающей здоровой кожей. Пятна чаще всего возникают на коже конечностей, но могут распространяться на верхнюю часть спины, плечи и ягодицы.
Высыпания вызывают сильный и порой невыносимый зуд, мешающий нормальному сну. Из-за этого человек их расчесывает, что ведет к появлению корок. По границам пятен располагаются везикулы, которые вскрываются, образуют эрозии. Когда воспаление немного стихает, кожа подсыхает, и на ней образуются трещины. При обострении пятна появляются на одних и тех же участках.
Многих интересует заразность монетовидной экземы. Как и другие виды дерматита, она абсолютно не заразна, не передается другим людям даже при тесном контакте. Поэтому человек с таким диагнозом никого не может заразить, и нахождение с ним полностью безопасно.
Как диагностируют монетовидную экзему
Дерматолог может заподозрить монетовидную экзему уже по внешним признакам. Для подтверждения назначают стандартные исследования, включая общий анализ мочи и крови, биохимический анализ крови. Пациенту может потребоваться консультация невролога, гастроэнтеролога, аллерголога и эндокринолога.
Монетовидную экзему необходимо отличить от других видов дерматита, псориаза, чесотки и дерматомикоза. С этой целью проводят иммуноферментное исследование крови на антитела. Чтобы выявить инфекцию, проводят микробиологическое исследование мазка с очага воспаления. Это также помогает определить чувствительность к антибиотикам и назначить правильное лечение.
Как вылечить монетовидную экзему
Лечение монетовидной экземы имеет комплексный характер. Необходимо принять меры против основного заболевания, которое связано с очагом хронической инфекции, нормализовать работу пищеварительной, эндокринной и нервной систем. Антибиотики при монетовидной экземе помогают, но часто не приводят к ремиссии, которую и нужно достичь при таком заболевании.
К антибактериальным препаратам чаще прибегают, если присоединилась вторичная инфекция. В остальных случаях основу лечения составляют:
- седативные препараты, транквилизаторы, антидепрессанты, нейролептики, фиточаи – для снятия стресса;
- десенсибилизирующие препараты – для устранения аллергии;
- ферменты – для улучшения пищеварения.
Для наружного лечения экземы применяют гормональные мази, дающие быстрый результат. Но перед их назначением прибегают к негормональным средствам, к которым относятся мази и кремы на основе цинка. При зуде хорошие результаты показывают топические стероиды. Благоприятное влияние на кожу оказывают процедуры физиотерапии: ультрафонофорез, иглорефлексотерапия, УВЧ-терапия, озонотерапия, лечебные грязи, аппликации парафина.
Не менее важно соблюдать диету, исключающую потенциальные аллергены: цитрусовые, маринады и соленья, жареные и копченые блюда, красные фрукты, морепродукты, орехи, мед, шоколад. В основу рациона нужно включить крупы, зелень, овощи, молочнокислые напитки.
Обратиться за помощью к дерматологу
Перед назначением как лечения, так и диеты важно подтвердить диагноз. Если вы обнаружили на коже подозрительные высыпания, обязательно обратитесь к дерматологу. Эффективность лечения напрямую зависит от правильности поставленного диагноза. Поэтому важно не затягивать и не заниматься самолечением. Приглашаем вас на консультацию в Институт здоровой кожи «ПсорМак». У нас большой опыт успешного лечения разных видов дерматита, и мы гарантируем достижение длительной ремиссии.
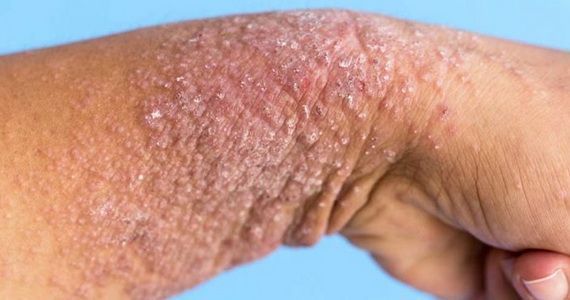
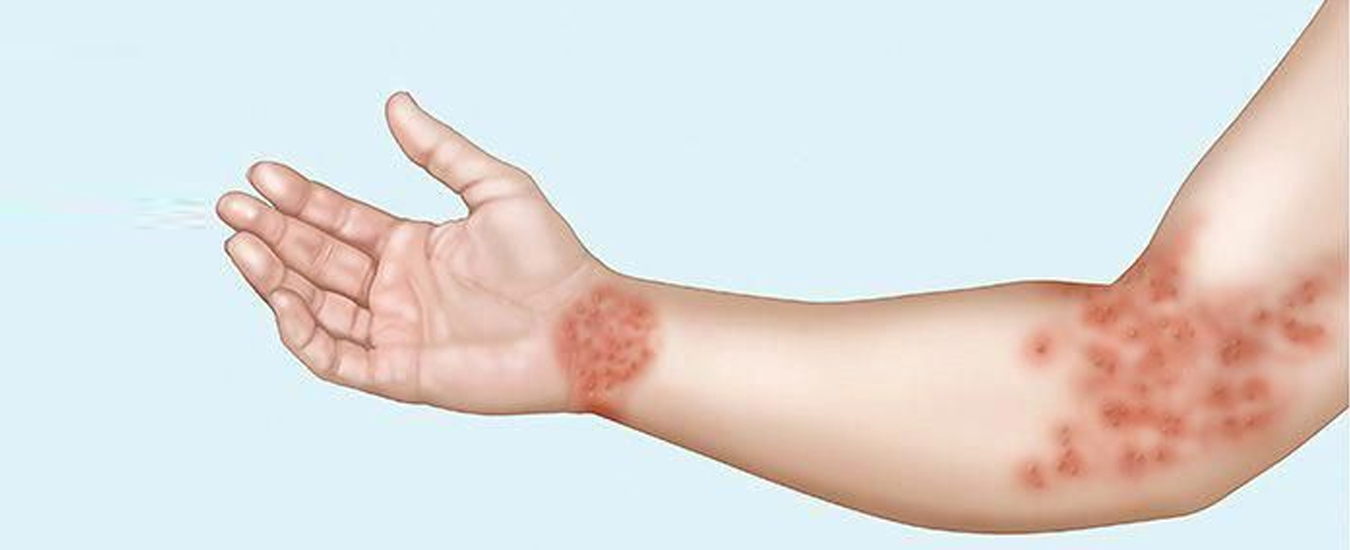
Микробная экзема редко проявляется у детей, зато взрослые сталкиваются с ней довольно часто. Она может объявиться после операции, варикоза или на месте бывшего поражения грибком. Рассмотрим, как распознать микробную экзему и какие средства сейчас применяются для борьбы с ней.
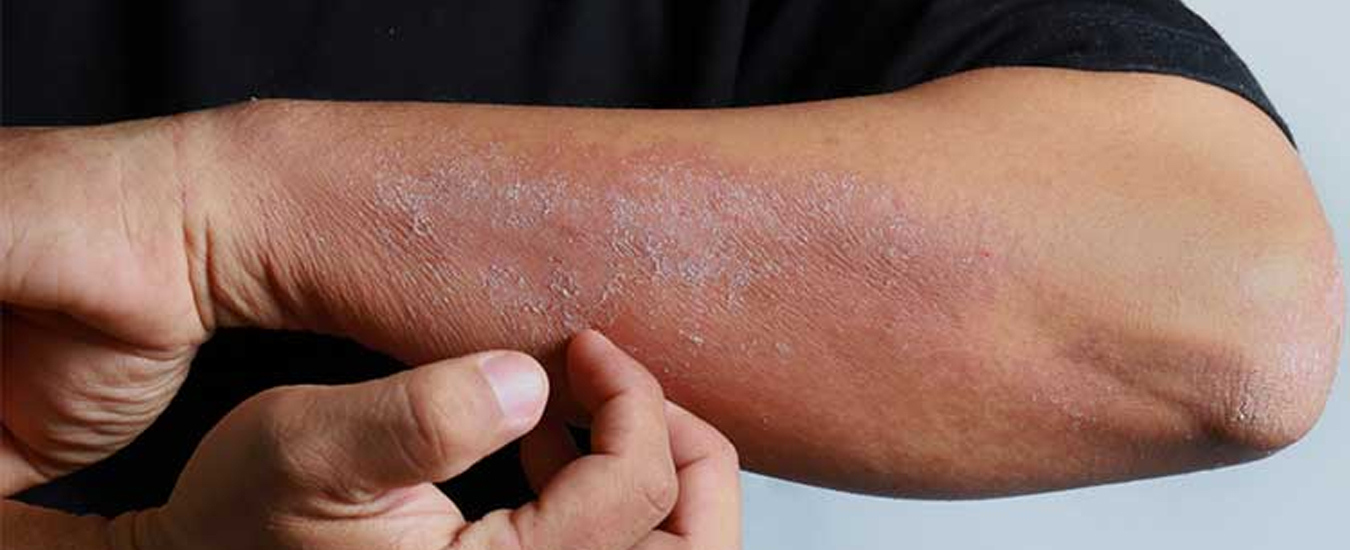
Симптомы
Внешне экзема представляет собой неровные высыпания на коже, обычно в виде пузырьков и папул. Микробная экзема часто выглядит как крошечные пузырьки с серозной жидкостью; при их вскрытии жидкость выливается, а на месте пузырька остается небольшая эрозия. Иногда вместо пузырьков могут быть просто бугорки, не наполненные жидкостью. Кожа в месте высыпаний краснеет. На начальных стадиях развития краснота вокруг высыпаний имеет довольно четкий контур, который со временем размывается, теряет очертания.
Особенность микробной экземы — небольшие, но многочисленные очаги с тенденцией к слиянию. Диаметр высыпаний редко превышает 3 см, но их достаточно много. Чаще всего микробная экзема в начале проявляется на руках, в частности на пальцах. Затем она перебирается ближе к локтям, очаги могут начать появляться и на туловище. Чем сильнее развивается болезнь, тем сильнее локализация микробной экземы смещается к туловищу; очаги появляются на груди, спине, пояснице.
Высыпания вызывают умеренный зуд, но даже если их не чесать, они не исчезают.
Этиология микробной экземы
Микробная экзема появляется в ходе вторичного воспаления кожи, пораженной грибком или болезнетворными бактериями. Причинами возникновения микробной экземы могут быть как бактерии-возбудители (например, гонококк Нейссера или грибки из рода Кандида), так и имунная реакция на аутоантигены.
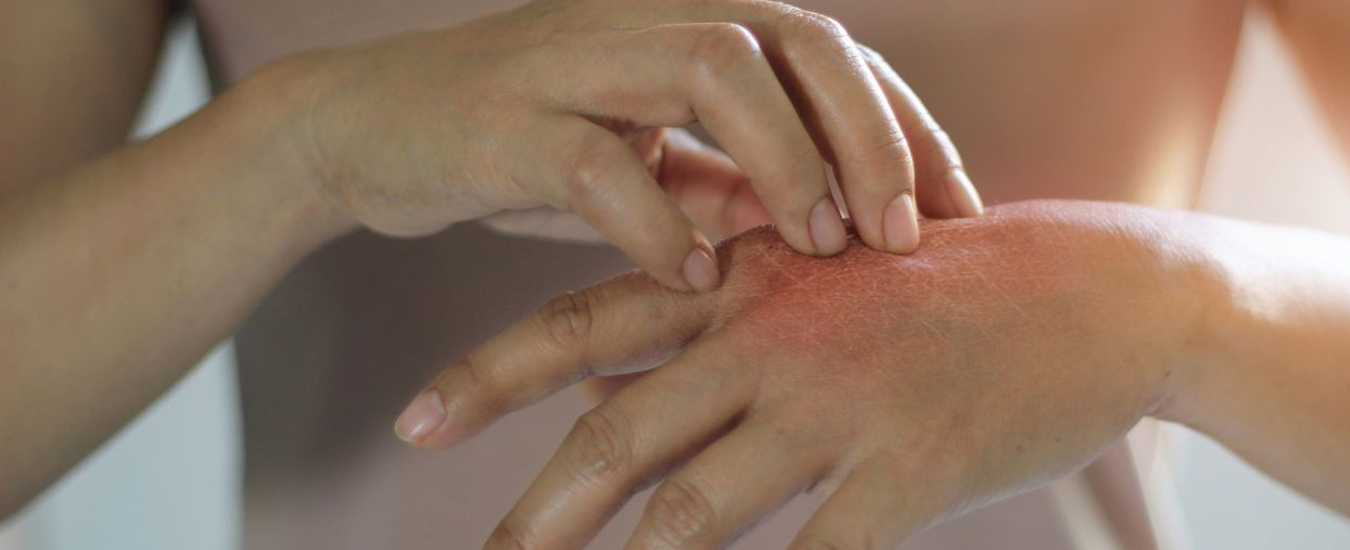
Разновидности
Основываясь на различных причинах происхождения высыпаний, врачи делят микробную экзему на:
- варикозную. Она появляется в связи с венозной недостаточностью и обычно локализуется на участках изъязвлений;
- посттравматическую. Это высыпания, которые появляются в области заживающих ран, ссадин и послеоперационных швов;
- экзему сосков. Наиболее часто от этих высыпаний страдают кормящие матери. Экзема появляется из-за регулярных травм кожи сосков во время кормления.
Диагностика
Для диагностики микробной экземы у пациента берут соскоб с высыпаний. В ходе изучения взятого материала врач сможет оценить чувствительность возбудителя к лекарствам. Если диагностика затрудняется, пациенту могут приложить гистологическое исследование. Чтобы исключить псориаз и дерматит, проводят дифференциальную диагностику.
Лечение микробной экземы
Суть лечебного курса — устранить источник инфекции и восстановить кожу на поврежденном участке. Для этого используют препараты местного действия, медикаменты для приема внутрь и физиотерапию.

Медикаменты
Для местного применения используют:
- антибактериальные (если экзема вызвана бактериями) или антимикотические (при поражении грибком) мази;
- примочки из раствора свинцовой воды (в период обострений);
- нестероидные мази;
- гормональные мази (если высыпаний очень много).
Помимо этого врач может включить в курс лечения микробной экземы антибиотики, антигистаминные средства и витамины группы В и А.
Немедикаментозное лечение
Помимо приема прописанных средств, пациент может пройти курсы физиотерапии: УВЧ, УФО и озонотерапия показывают хорошие результаты при лечении микробной экземы.
Обнаружив у себя признаки микробной экземы, запишитесь на прием к дерматологу и пройдите диагностику. Большинство дерматологических заболеваний эффективнее всего поддаются лечению на ранних стадиях.
Читайте также:

