Уколы при раке кожи
Обновлено: 18.04.2024
Московский клинический научно-практический центр Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Московский клинический научно-практический центр им. А.С. Логинова» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Московский клинический научно-практический центр им. А.С. Логинова» Департамента здравоохранения Москвы, Москва, Россия
Нехирургические методы лечения базально-клеточного рака кожи
Московский клинический научно-практический центр Департамента здравоохранения Москвы, Москва, Россия
Ежегодный прирост онкологической заболеваемости с локализацией процесса на коже составляет от 3 до 10%. В структуре онкологической заболеваемости России злокачественные опухоли кожи занимают второе место по частоте встречаемости (11—12%). Базально-клеточный рак (БКРК), или базалиома кожи, составляет до 80% от всех злокачественных эпителиальных опухолей кожи. Представлен обзор литературы по нехирургическим методам лечения БКРК. Из большого количества консервативных лечебных стратегий и эффективных методик лечения БКРК рассмотрены основные. Показаны результаты лечения БКРК с помощью фотодинамической (ФДТ), лучевой, местной лекарственной терапии, системной химио- и иммунотерапии. Описаны статистические данные по рецидивированию БКРК при различных методах консервативного лечения и проведено сравнение с частотой рецидивирования после хирургического лечения. Рассмотрены варианты лечения неоперабельных больных с помощью системной химиотерапии препаратами висмодегиб и сонедегиб; иммунотерапии рекомбинантными интерферонами альфа-2b — реафероном, вифероном (Россия) и интроном A (США). Приведены статистически достоверные данные по лечению БКРК различными нехирургическими методами. Представлены выводы о целесообразности применения консервативных методов лечения БКРК в клинической практике.
Московский клинический научно-практический центр Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Московский клинический научно-практический центр им. А.С. Логинова» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «Московский клинический научно-практический центр им. А.С. Логинова» Департамента здравоохранения Москвы, Москва, Россия
В последние десятилетия в мире отмечают неуклонный рост заболеваемости раком кожи. Ежегодный прирост составляет от 3 до 10%. В структуре онкологической заболеваемости в России злокачественные опухоли кожи по частоте встречаемости занимают второе место (11—12%). Базально-клеточный рак кожи (БКРК), или базалиома кожи, составляет до 80% от всех злокачественных эпителиальных опухолей этой локализации. БКРК может возникать практически на любом участке кожного покрова, но наиболее часто на лице (в особенности в углах глаз, на носу, ушных раковинах и в височной области) и волосистой части головы. До 78% случаев БКРК регистрируют у лиц пожилого и старческого возраста (в среднем 64,4 года). Однако описаны редкие случаи возникновения данного онкологического заболевания кожи в более раннем возрасте, начиная с 20 лет [1—3].
Прогноз при ранних стадиях БКРК достаточно благоприятный: стойкое излечение достигается в 95—97% случаев. При местно-распространенном процессе (III стадия) излечение возможно в 40—50% наблюдений. Особенностью БКРК является его крайне медленное метастазирование (менее 0,5% случаев). Частота локальных рецидивов после различных методов лечения БКРК составляет, по данным разных авторов [2], от 1 до 40%.
В настоящее время в лечении БКРК применяют все существующие методы лечения злокачественных опухолей: хирургическое, лучевую терапию, электрокоагуляцию, крио- и лазерную деструкцию опухоли, местную и системную химиотерапию, иммунотерапию и комбинированное лечение [2]. Наряду с положительными сторонами стандартных способов лечения имеются существенные недостатки, в связи с чем продолжается поиск новых неинвазивных и косметически значимых методов.
Выбирая противоопухолевое лечение БКРК важно руководствоваться тем, насколько полную элиминацию опухолевых клеток обеспечивает метод, а также учитывать сохранение функции пораженного участка кожи и ориентироваться на наиболее приемлемый косметический результат [4]. Также необходимо оценивать факторы, связанные непосредственно с самим опухолевым процессом: клиническую форму БКРК, наличие первичного очага или рецидива, локализацию, размер и глубину инвазии опухоли, длительность ее существования, скорость опухолевого роста и возможность определения ее границ [5]. Кроме того, учитывают, имеется ли у пациента единичный очаг или множественный.
На сегодняшний день нет нехирургического метода лечения БКРК, который мог бы гарантировать 100% результат, т. е. предотвратить рецидивы. Их частота при различных методах лечения первичного очага достигает до 42,9%.

Вероятность рецидива БКРК зависит от выбранного метода лечения. Для определения наиболее эффективной тактики терапии в каждом конкретном случае были разработаны две концепции низкого и высокого риска вероятности развития рецидива БКРК (см. таблицу) Базалиома кожи низкого и высокого риска [5].
Лечение локального рецидива БКРК — задача более сложная, чем лечение первичной опухоли.
Среди большого количества консервативных лечебных стратегий и эффективных методик лечения БКРК в данной статье мы рассмотрим основные.
Одним из наиболее эффективных современных методов лечения БКРК является метод фотодинамической терапии (ФДТ) [6, 7]. В России ФДТ при лечении БКРК применяется с 1992 г.
ФДТ — фотодинамическое повреждение опухолевых клеток в ходе фотохимических реакций. Уникальной особенностью фотодинамического повреждения тканей являются некроз и апоптоз опухолевых клеток с сохранением коллагеновых структур, которые служат основным каркасом для репаративных процессов, что обеспечивает хорошие косметические результаты. После лечения формируется нежный, не деформирующий кожу рубец, по цвету мало отличающийся от окружающей кожи (редко встречается пигментация зоны воздействия от легкой до умеренной). Это очень важно для больных с опухолями кожи, расположенными на открытых участках тела и, конечно, на лице.
ФДТ опухолей реализуется посредством трех основных механизмов:
1) повреждение сосудистого русла опухоли (рассматривается как основной);
2) непосредственная цитотоксичность в результате фотохимической реакции;
3) формирование иммунного ответа на клетки опухоли, находящиеся в состоянии апоптоза.
Непосредственная эффективность ФДТ в зависимости от морфологической формы, размеров опухоли и качества используемых фотосенсибилизаторов составляет 73—95%. К безусловным преимуществам данного метода следует отнести возможность проведения процедуры в амбулаторных условиях, низкий уровень болевых ощущений (в большинстве случаев не требуется обезболивание), легкость при формировании фигурных полей, допустимость комбинирования с другими методами терапии, отсутствие лимитирующих доз фотосенсибилизатора и светового воздействия и, как следствие, возможность многократного повторения процедуры, удобство применения при множественном характере поражения и лучшие косметические результаты вследствие сохранения структуры коллагеновых волокон, что способствует формированию оптимальных рубцов. К недостаткам метода относят ограниченную глубину проникновения лазерного света (4—8 мм в зависимости от длины волны).
Эффективность ФДТ определяется правильным выбором дозы фотосенсибилизатора, плотностью мощности лазерного излучения и энергией, подведенной к опухоли. Наиболее успешно применение ФДТ при поверхностной форме БКРК, при которой достигается 90—100% излечение. Несколько хуже результаты ФДТ при более агрессивных формах БКРК (50—70% безрецидивного 3-летнего периода).
Накопленный к настоящему времени опыт свидетельствует о целесообразности и перспективности использования ФДТ и лазер-индуцированной термотерапии при лечении больных БКРК [8—10].
Лучевая терапия БКРК во многих регионах нашей страны является ведущим методом лечения. Используются близкофокусная рентгенотерапия, дистанционная гамма-терапия, электронная терапия, контактные и комбинированные (радиохирургические) методы. Самый распространенный и ведущий метод лечения БКРК — близкофокусная рентгенотерапия; разовая доза облучения составляет 3—5 Гр с достижением суммарной очаговой дозы 50—60 Гр.
Преимуществами данного метода являются его эффективность и отсутствие необходимости обезболивания (кроме случаев, когда опухоль локализована на веках или в углу глаза).
К недостаткам относят необходимость неоднократного проведения процедур, что требует госпитализации больного; наличие ранней и поздней постлучевой местной реакции (сухая и влажная десквамация кожи, эритема, гипопигментация, атрофия кожи, телеангиоэктазии, эпиляция, субдермальный фиброз) и возможность возникновения спустя годы малигнизации, индуцированной лучевой терапией [11].
Сегодня концепция активного обследования и лечения больных лучевыми методами при отсутствии соответствующих показаний пересматривается. Это вызвано озабоченностью, связанной с повышением лучевой нагрузки при обследовании больных в медицинских учреждениях [12]. Риск развития злокачественных новообразований после лучевой терапии очень низок и составляет 1:1000 через 10—15 лет после завершения терапии [13]. Однако его следует учитывать.
Была доказана повышенная чувствительность к лучевой терапии у лиц, имеющих антиген А10 в системе HLA, который встречается наиболее часто при синдроме Горлина—Гольтца [14, 15].
Учитывая небольшой риск малигнизации в очагах, подверженных лучевой терапии, особенно важно решить вопрос о целесообразности назначения данного вида лечения лицам моложе 50 лет [12, 16, 17]. Для этих лиц назначение лучевой терапии должно быть тщательно обосновано. При возможности лечения альтернативными методами им следует отдавать предпочтение [11].
БКРК I—II стадии с поверхностными очагами размером до 5 см, а также опухоли, располагающиеся в периорбитальной области, на коже носа и ушных раковинах, у больных пожилого возраста — главные критерии к назначению близкофокусной лучевой терапии.
При распространенных, неоперабельных формах БКРК проводят лучевую терапию с паллиативной целью, иногда сочетая ее с внутриартериальной селективной химиотерапией.
При первичном БКРК после лучевой терапии локальные рецидивы возникают у 1,2—6,9%, а при рецидивном раке — у 14—48% больных.
Системная лекарственная терапия может применяться при неоперабельном местно-распространенном (мр) и/или метастатическом (м) БКРК. Системная химиотерапия при БКРК характеризуется низкой эффективностью. Иногда этот метод лечения назначают с целью уменьшения исходных размеров очага в предоперационный период до криодеструкции или хирургического иссечения опухоли [4].
Ингибиторы Hedgehog-сигналинга
В 2012 г. FDA (Foodand Drug Administration, Управление по контролю за продуктами и лекарствами, США) был одобрен препарат висмодегиб для лечения распространенного БКРК у взрослых пациентов. Препарат обладает низкой токсичностью и избирательным механизмом действия [18]. Наиболее частыми нежелательными явлениями при приеме висмодегиба бывают мышечные спазмы, алопеция, изменение вкусовых ощущений, потеря массы тела, усталость, тошнота, рвота, диарея, констипационный синдром, артралгии, гипонатриемия, тератогенный эффект.
Показания к применению ингибитора Hedgehog-сигналинга — препарата висмодегиб:
2) рецидивирующий БКРК;
3) мрБКРК у пациентов, не подлежащих хирургическому или лучевому лечению.
Иммунотерапия — местное и системное применение иммуномодулирующих препаратов. Получен хороший эффект при лечении язвенной формы БКРК рекомбинатными интерферонами — альфа-2b: реафероном, вифероном (Россия) и интроном A (США). Реафероном и интроном, А обкалывали опухоли, а виферон вводили в свечах. Через 2 мес после курса терапии размеры опухолей уменьшались на 70%. Число курсов составляло 2—3 с интервалом 2—3 мес. Процесс разрешался рубцовой атрофией.
Однако метод характеризуется рядом побочных эффектов: общей слабостью, энцефалопатией, анорексией, психомоторными нарушениями, транзиторной лейкопенией, тромбоцитопенией, тошнотой, нарушением вкуса, диареей. Широкое применение крема имиквимод ограничено возникновением таких побочных эффектов, как выраженная воспалительная реакция, невозможность использования на чувствительных участках кожи, системные побочные реакции. Также к недостаткам иммунотерапии интерфероном относят высокую стоимость проводимой терапии и относительно низкую степень излеченности [19, 20].
Таким образом, данные методы успешно дополняют хирургические, обеспечивая хороший терапевтический и косметический эффекты, позволяют сократить сроки лечения и реабилитации пациентов.
Сведения об авторах
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
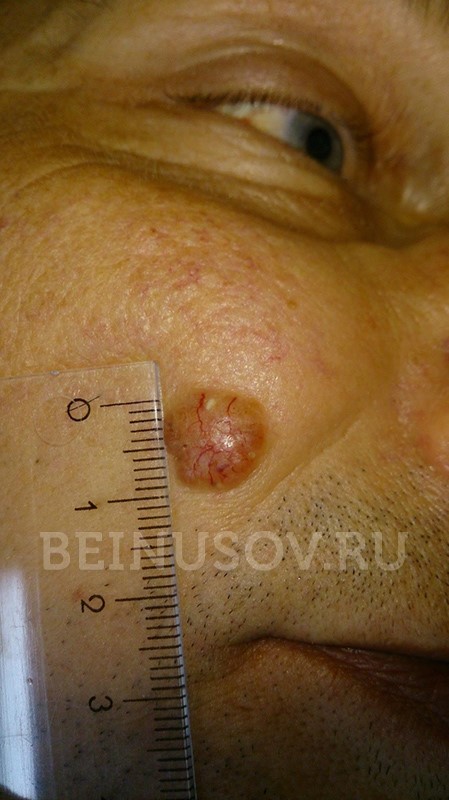
Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
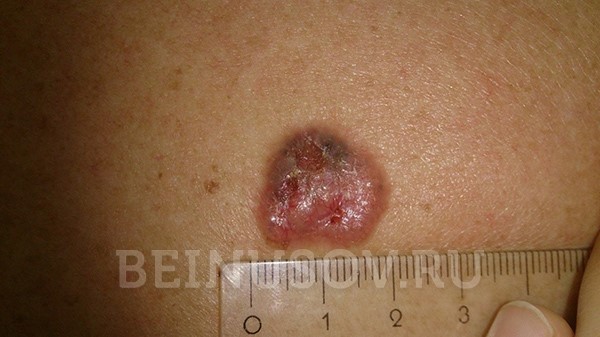
Узловая базалиома с изъязвлением
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
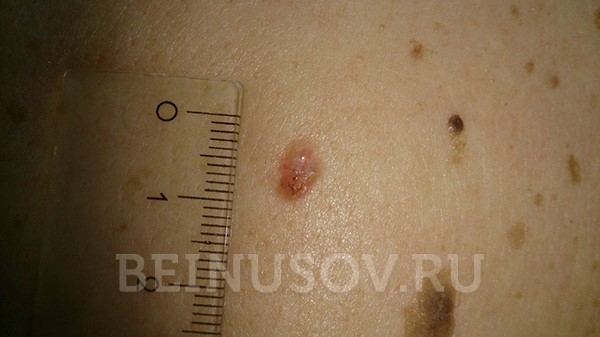
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
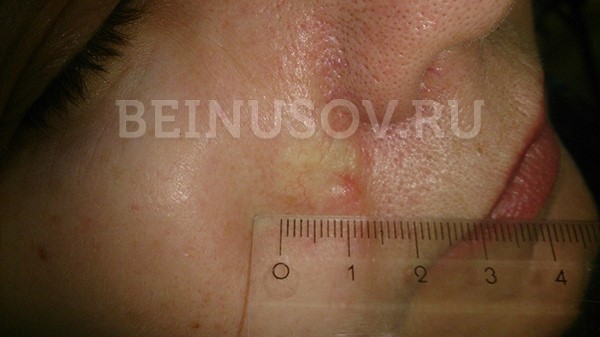
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
Пигментная форма базалиомы
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
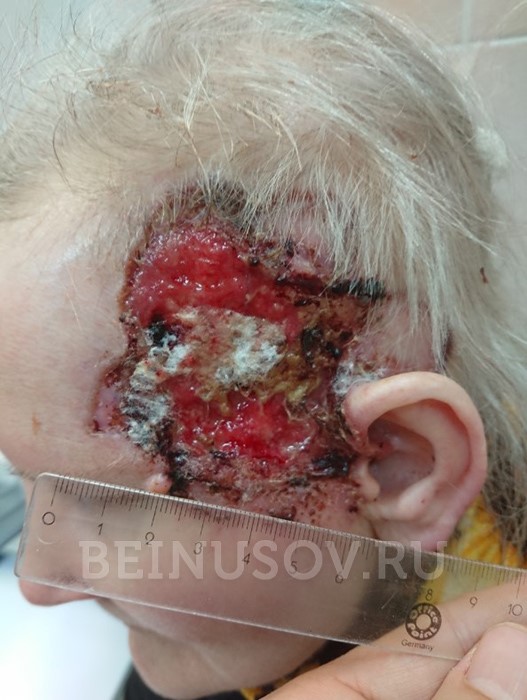
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
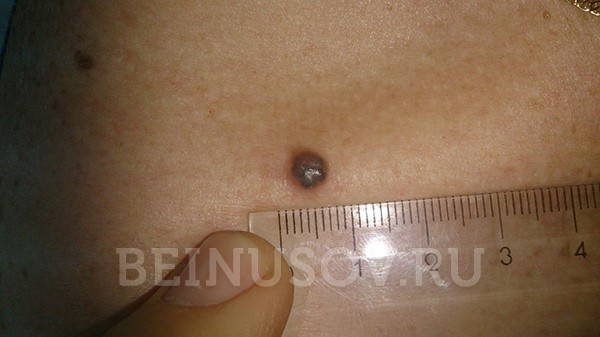
Базалиома кожи носа, узловая форма, размер 5 мм
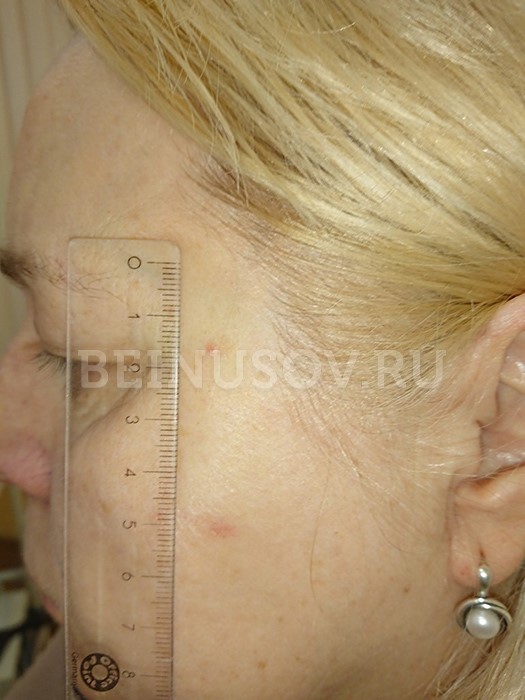
Базалиома, узловая форма, 3 мм в диаметре
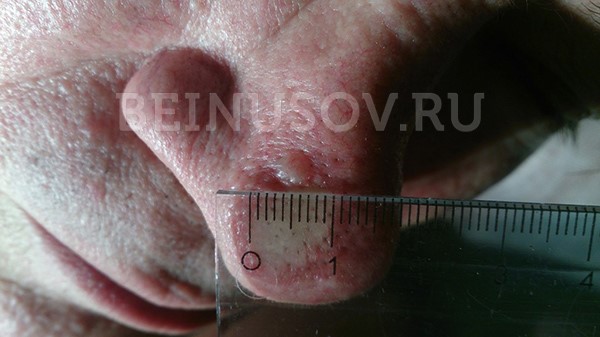
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
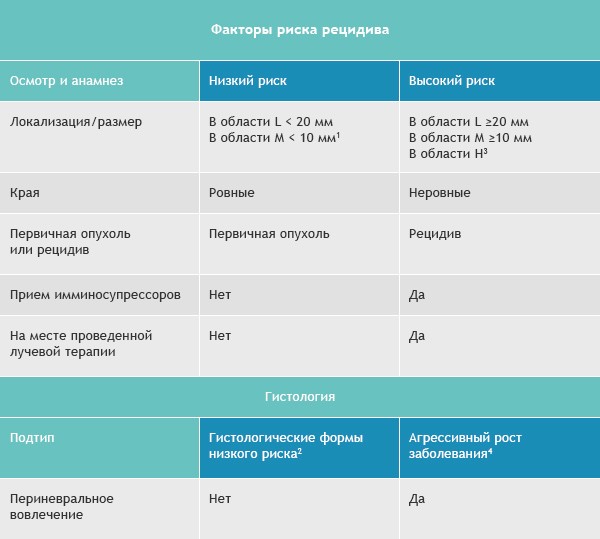
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
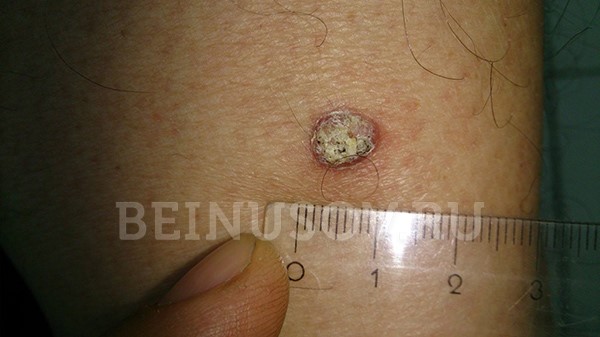
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:

Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
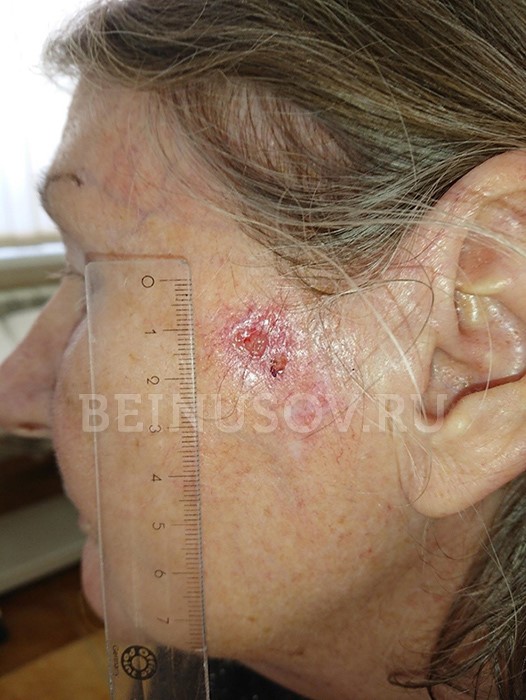
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
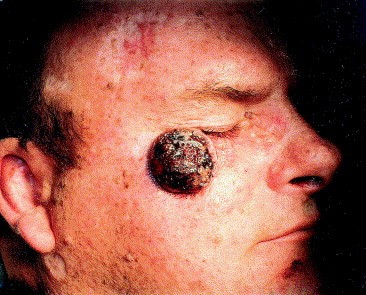
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.

Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
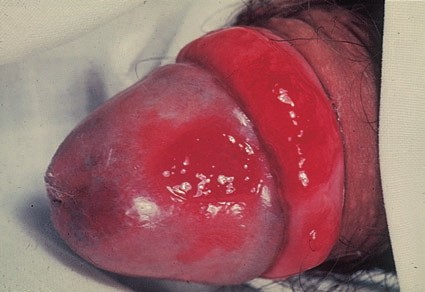
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
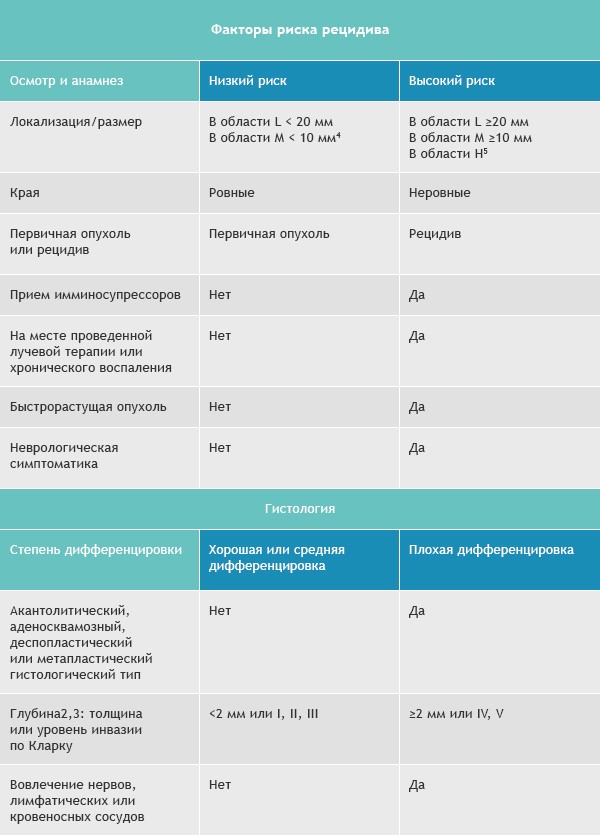
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
За прошедшие 25 лет заболеваемость опухолями молочной железы очень выросла. При этом наиболее высокие показатели наблюдаются в развитых странах старой Европы и США. Такая тенденция вызвана сокращением рождаемости (женщины стали меньше и позже рожать), изменениями в питании, снижением физической активности и, конечно, изменением общей экологической обстановки.
array(6) < ["ID"]=>string(5) "29615" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(700) ["SRC"]=> string(72) "/upload/sprint.editor/ad7/img-1656006405-2837-486-protesi-mammarie-1.jpg" ["ORIGIN_SRC"]=> string(72) "/upload/sprint.editor/ad7/img-1656006405-2837-486-protesi-mammarie-1.jpg" ["DESCRIPTION"]=> string(0) "" >
В большинстве случаев опухоли молочной железы диагностируются в возрасте старше 45 лет, в предклимактерическом периоде. Около 80% диагностируемых опухолей молочной железы доброкачественные. Сегодня различные онкогенные заболевания молочной железы можно эффективно обнаруживать на ранней стадии, а значит, успешно бороться с заболеванием. Так, по данным института рака США, при своевременном обнаружении рак молочной железы удается вылечить у 98,1% женщин.
В Юсуповской больнице можно пройти профилактический осмотр у врача маммолога, онколога, гинеколога. В диагностическом центре больницы пациентки могут пройти исследования состояния молочной железы с помощью инновационного диагностического оборудования. После обследования врач подбирает программу лечения, наиболее подходящие препараты для данного вида заболевания. В случае необходимости проводится хирургическая операция, с последующим наблюдением и лечением. В Юсуповской больнице проводится также терапия доброкачественных и злокачественных заболеваний.
Наличие любой опухоли в груди, доброкачественной или злокачественной, отображает патологические процессы, протекающие в организме женщины на фоне ослабленного иммунитета, травматизации либо инфекционного процесса. Доброкачественные образования не распространяются за пределы железы и не представляют угрозу для жизни человека. К ним относятся следующие вид:
- Кисты молочной железы. Они представляют собой небольшие полости в ткани молочной железы, заполненные секретом, вырабатываемым железой. Изредка кисты могут быть болезненными, вызывать отек железы. Они могут вызывать выделение из соска прозрачной или мутноватой жидкости;
- Фиброаденома молочной железы. Это образование, состоящее из соединительной и железистой тканей молочной железы, с четким отграничением от окружающей ткани железы. При больших размерах фиброаденома может формировать заметные уплотнения, способные двигаться под кожей. По сравнению со злокачественной опухолью фиброаденома имеет более гладкую поверхность и шаровидную форму. Она обычно безболезненна, может быть единичной или множественной;
- Гинекомастия – увеличение грудных желез у мужчин, обусловленное разрастанием ткани грудной железы. Происходит при нарушении гормональной регуляции роста железистой ткани;
- Мастопатии – группа гормонозависимых заболеваний молочной железы, характеризующихся нарушением структуры тканей, периодической болью;
- Папиллома протока железы – доброкачественное образование, исходящее из клеток протоков. Проявляется, как правило, только умеренными кровянистыми выделениями из соска.
Для злокачественной опухоли молочной железы характерен неуправляемый рост клеток. Это новообразование нуждается в немедленном лечении. Стадия заболевания (от I до IV) зависит от размера новообразования и распространенности опухолевого процесса.
К злокачественным опухолям молочной железы относится рак и саркома молочной железы:
- Рак молочной железы – это аденокарцинома, то есть опухоль, исходящая из железистой ткани. Рак может быть протоковый, когда опухоль исходит из протоков молочных желез, и дольковый, т.е. из железистой ткани. Эти формы могут быть как инфильтративными (опухоль проникает за пределы базальной мембраны и может распространяться по организму – метастазировать) и неинфильтративными (опухоль не выходит за пределы базальной мембраны и не метастазирует);
- Саркома молочной железы – злокачественная опухоль, исходящая из соединительной ткани (связки, фасции, сосуды, нервы). Встречается значительно реже, чем рак молочной железы, и протекает более агрессивно.
array(6) < ["ID"]=>string(5) "29616" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(800) ["SRC"]=> string(80) "/upload/sprint.editor/5a2/img-1656006481-4025-139-nintchdbpict000346340716-1.jpg" ["ORIGIN_SRC"]=> string(80) "/upload/sprint.editor/5a2/img-1656006481-4025-139-nintchdbpict000346340716-1.jpg" ["DESCRIPTION"]=> string(0) "" >
Факторы риска
В настоящие дни рак молочной железы является достаточно распространенной патологией среди женщин. Злокачественное новообразование возникает в тканях молочной железы и по мере развития может прорастать в соседние ткани и пускать метастазы в отдалённые участки организма. Рак груди занимает второе место после рака кожи среди распространенности онкологических заболеваний в мире.
Основные факторы риска развития рака молочной железы:
- вредные привычки: курение, злоупотребление алкоголем;
- раннее менархе (до 12 лет);
- поздняя менопауза (после 55 лет);
- поздние первые роды (после 35 лет);
- аборты;
- малый срок кормления грудью;
- травмы груди;
- чрезмерное воздействие УФ-лучей (длительное пребывание на солнце);
- неблагоприятная экологическая обстановка.
- отягощенный семейный анамнез (онкозаболевания у кровных родственников);
- наличие рака женских половых органов;
- ожирение;
- сахарный диабет;
- непрерывное употребление экзогенных гормонов с целью контрацепции или лечения — более 10 лет.
Благодаря непрерывному совершенствованию методов диагностики и лечения, данное заболевание поддаётся лечению с сохранением органа. В Юсуповской больнице выполняется диагностика и лечение доброкачественных и злокачественных заболеваний молочной железы. Лечение проводится с помощью хирургической операции, химиотерапии, лучевой терапии, гормональной терапии. В зависимости от типа опухоли врач назначает лечение, ведет наблюдение за пациенткой, оценивает эффективность препаратов и своевременно заменяет их в случае необходимости.
Стадии заболевания
Стадия рака молочной железы определяется исходя из характеристик конкретной болезни. Определение стадии помогает выбрать лучшие варианты лечения.
Обычно стадия рака молочной железы обозначается цифрой по шкале от 0 до IV, при этом стадия 0 описывает неинвазивный рак (рак in situ), а стадия IV — инвазивную болезнь, распространившуюся в другие части тела.
Что учитывают врачи-онкологи в Юсуповской больнице при определении стадии:
- размер опухоли (обозначается буквой Т);
- статус регионарных лимфатических узлов (буква N);
- наличие отдаленных метастазов (буква М);
- степень дифференциации клеток опухоли (буква G);
- рецепторный статус опухоли (наличие рецепторов к эстрогену и прогестерону);
- индекс пролиферации раковых опухолей Кі67;
- наличие или отсутствие гиперэкспрессии ERBB2 (HER2/neu).
Патогистологическая классификация рака молочной железы: степень дифференциации клеток опухоли «G» указывает на отличия клеток рака молочной железы от нормальных клеток и скорость, с которой увеличивается количество опухолевых клеток.
- G1 — высокодифференцированная опухоль. Клетки рака напоминают здоровые клетки, имеют низкую скорость увеличения количества и низкий потенциал к образованию метастазов;
- G2 — умереннодифференцированная опухоль. Опухолевые клетки имеют признаки нормальных клеток, среднюю скорость размножения и средний потенциал к образованию метастазов;
- G3 — низкодифференцированная опухоль. Клетки рака почти не имеют признаков нормальных клеток, обладают высокой скоростью размножения и высокий потенциал к образованию метастазов. Такие болезни имеют наиболее агрессивное и опасное течение.
Рак молочной железы на ранних стадиях (1-й и 2-й) протекает бессимптомно и не причиняет боли. Могут иметь место очень болезненные месячные, боли в молочных железах при мастопатии. Обычно рак молочной железы обнаруживают до явного появления непосредственных симптомов опухоли — либо на маммографии, либо женщина чувствует появление уплотнения в груди. Прочие симптомы поздних (III—IV) стадий:
- изменение размера, формы или внешнего вида молочной железы;
- изменения кожи, шелушение, втяжение определенного участка;
- втянутый сосок;
- покраснение молочной железы или ее части;
- кожа, напоминающая апельсиновую корку.
Метастазы рака молочной железы могут поражать любой орган и ткань организма, но наиболее их излюбленной локализацией являются кости, легкие, печень, плевра. Менее часто встречаются метастазы в головной мозг, кожу, яичники, контрлатеральные лимфоузлы. В первую очередь рак груди дает метастазы в подмышечные и надключичные лимфоузлы, в таком случае речь идет о раке груди 3 стадии. На более поздних стадиях раку груди свойственны метастазы в легких, метастазы в печени и метастазы в костной ткани. В таких случаях речь идет о раке груди 4 стадии.
Метастазы способны развиваться даже на ранней стадии заболевания. В данном случае, рак груди без метастазов возможен до тех пор, пока иммунная система достаточно сильная и способна предотвращать развитие злокачественных клеток за пределами молочных желез. Выделяют агрессивную форму онкологии, при которой очень быстро развиваются метастазы.
Рак молочной железы может быть особо опасен тем, что его клетки способны на протяжении десяти лет после удаления опухоли сохраняться в организме больного в «дремлющем» состоянии. В силу воздействия различных внешних и внутренних факторов наличие таких клеток способно приводить к рецидивам заболевания.
При появлении метастазов в трубчатых костях у пациентов появляется болевой синдром. На ранних стадиях боли мучают больного в ночное время, затем становятся регулярными и более сильными.
Когда метастазы поражают позвоночник, на фоне болевых ощущений наблюдается также потеря чувствительности в конечностях. На запущенных стадиях заболевания характерны нарушения в работе пищеварительного тракта и органах мочеполовой системы. В частности, у пациента возникают непроизвольные акты дефекации и мочеиспускания.
При поражении метастазами головного мозга самым ярким симптомом являются головные боли. Также может возникать слабость, как общая, так и мышечная. Нередко возможны нарушения зрения и психологические расстройства.
При появлении метастазов в печени появляется чувство тяжести в животе, вздутие и боли. По мере разрастания злокачественных клеток больной теряет массу тела и у него развивается желтуха.
При метастазах в легких у больного появляется непроходящий кашель. Со временем наблюдается одышка.
На запущенных стадиях заболевания с большим количеством метастазов современные методы медицины позволяют продлить жизнь пациентки до нескольких десятков лет. Поэтому при возникновении любого чувства дискомфорта, крайне важно вовремя обращаться за помощью к врачу.
Современная диагностика
Регулярное посещение врача-маммолога — специалиста в области заболеваний молочных желез (не реже одного раза в 1—2 года). Всем женщинам старше 20 лет рекомендуется ежемесячно проводить самостоятельное обследование молочной железы. Женщинам старше 40—50 лет необходимо каждые 1—2 года проводить маммографические обследования.
В клиники онкологии Юсуповской больницы выстроена эффективная система диагностики доброкачественных и злокачественных образований груди. Диагностика рака молочной железы проводится с использованием новейших методов, которые базируются на системном подходе согласно международным стандартам. Основываясь на результатах комплексной диагностики, врачи определяют, насколько процесс распространен, и выбирают оптимальную тактику лечения для каждой пациентки. Стандартные методы исследования, следующие:
- рентгенологический (маммография);
- ультразвуковой (УЗИ груди).
Специальные методы исследования
Для постановки точного диагноза выполняется биопсия: малоинвазивный метод – участок ткани, вызывающий подозрение, берется до начала лечения для проведения гистологического исследования. В клинике онкологии Юсуповской больницы выполняют все виды биопсий, в том числе высокотехнологичную стереотаксическую биопсию.
Установка позволяет безболезненно и очень точно взять на анализ, а иногда и полностью удалить новообразования размером до 1,5 см в диаметре (вакуумная аспирация доброкачественных новообразований без хирургического вмешательства в амбулаторных условиях). В клинике онкологии Юсуповской больницы широко применяются:
- аспирационная биопсия – получение материала для цитологического исследования;
- трукат-биопсия – получение материала для гистологического исследования;
- стереотактическая биопсия – получение материала для гистологического исследования;
- дуктография – исследование протока молочной железы;
- МРТ;
- КТ;
- ПЭТ-КТ.
Для обнаружения и наблюдения течения рака груди, контроля эффективности лечения, выявления рецидива болезни используется онкомаркер СА15-3.
Самостоятельное обследование молочных желез
С целью первичной профилактики врачи-онкологи рекомендуют проводить самостоятельное обследование молочных желез. Процедура выполняется в конце каждого менструального цикла. Для правильного выполнения метода нужно следовать определенной схеме:
Встаньте перед зеркалом, раздевшись до пояса
Поднимите руки и заведите их за голову и внимательно осмотрите грудь
В положении стоя ощупайте молочные железы сложенными указательным, средним и безымянным пальцами. Двигайтесь по часовой стрелки, начиная от верхней наружной части груди. Двумя пальцами сожмите сосок и проверьте на наличие выделений
Повторите пальпацию в положении лежа
Осмотр следует проводить раз в месяц после окончания менструального цикла.

array(6) < ["ID"]=>string(5) "29619" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(405) ["SRC"]=> string(86) "/upload/sprint.editor/6af/img-1656006857-3866-217-f6d3edb2e54b73f233314873803b649b.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/6af/img-1656006857-3866-217-f6d3edb2e54b73f233314873803b649b.jpg" ["DESCRIPTION"]=> string(0) "" >
Иммуногистохимическое исследование
В современной клинической онкологии перед началом лечения рака молочной железы обязательно выполняется иммуногистохимическое исследование. Это необходимо для того, чтобы определить не только оптимальную тактику, но и сами методы терапии онкозаболевания.
В зависимости от результатов исследования, рак молочной железы делится на четыре типа:
- Люминальний А. Это опухоли с положительными рецепторами к гормонам (эстроген и/или прогестерон), отрицательным рецептором HER2, с низким уровнем белка Ki67. Опухоли являются высокодифференцированными (G1), как правило, медленно растут, болезнь имеет наилучший прогноз;
- Люминальний B. Положительные рецепторы к гормонам (эстроген и/или прогестерон). HER2-положительные или HER2-отрицательные с высоким уровнем Ki67. Опухоли растут быстрее, чем рак люминального подтипа А, их прогноз несколько хуже;
- Тройной негативный рак молочной железы. Имеет негативные рецепторы к гормонам (эстроген и прогестерон) и к HER2. Этот тип рака чаще встречается у женщин с мутациями генов BRCA1 и среди молодых женщин;
- HER2 положительный. Опухоли имеют негативные рецепторы к гормонам (эстроген и прогестерон) и положительные рецепторы к HER2. Опухоли растут быстрее люминальных подтипов, могут иметь худший прогноз, однако хорошо лечатся с помощью таргетной терапии, направленной на белок HER2.
Лечение в Юсуповской больнице
В Юсуповской больнице проводят лечение доброкачественных и злокачественных новообразований. Любой вид лечения – лучевая терапия, химиотерапия, гормональная терапия, операция – в клинике онкологии Юсуповской больницы проводится только после междисциплинарного врачебного консилиума, на котором разрабатывается индивидуальный план лечения для каждого пациента.
Цель лечения всегда одинакова – полное удаление разросшихся опухолевых клеток. Перед лечением проводится полный объем исследований, которые позволяют оценить состояние опухоли, затем выбрать наиболее подходящий вид операции. В некоторых случаях перед операцией следует химиотерапия, тогда опухоль уменьшается, и это дает возможность полноценно провести органосохраняющую операцию.
Хирургическое лечение предполагает два подхода: от них зависит напрямую способ реконструкции груди.
Варианты операций в клинике онкологии Юсуповской больницы:
- лампэктомия – частичное удаление молочной железы;
- мастэктомия – полное удаление молочной железы.
- у пациентки маленькая грудь;
- опухоль проросла в кожу или грудную стенку;
- опухоль очень большого размера;
- опухоль распространена по всей груди.
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Химиотерапия
Химиотерапия может назначаться как после операции, так и до нее. Цель предоперационной химиотерапии – уменьшить первичную опухоль, чтобы появилась возможность удаления образования с сохранением груди (лампэктомия). Химиотерапевтическое лечение заключается в назначении пациентам цитостатических препаратов, тормозящих развитие опухоли и разрушающих опухолевые клетки. При подготовке к хирургическому вмешательству цитостатические препараты способствуют уменьшению опухоли, что позволяет сделать операцию менее травматичной и максимально сохранить здоровые ткани молочной железы. Послеоперационная химиотерапия помогает остановить метастазирование и предотвратить рецидив заболевания.
Как адъювантную терапию в клинике онкологии Юсуповской больницы применяют современные медикаменты, направленные на подавление деления опухолевых клеток. Одним из таких препаратов является герцептин. Важным преимуществом герцептина является то, что препарат воздействует только на клетки опухоли, поэтому у женщин отмечается меньшее количество побочных эффектов. Прием герцептина при раке молочной железы может назначаться женщине, как в качестве самостоятельного метода лечения, так и дополнительного при проведении химиотерапии.
Лучевая терапия
Лучевая терапия рака молочной железы заключается, главным образом, в подавлении опухоли или зон возможного метастазирования, с помощью линейных ускорителей. Убивая опухолевые клетки или снижая их жизнеспособность, лучевая терапия создает более благоприятные условия для оперативного вмешательства, значительно повышает его надежность и радикализм. Лучевую терапию применяют для лечения рака груди в трех случаях:
Зачастую первым и единственным симптомом онкологических заболеваний является боль. Она причиняет пациенту мучения, снижает качество жизни, приводит к депрессивным расстройствам, суицидальным намерениям и действиям.
В «Евроонко» направление медицины боли развито очень хорошо. Наши врачи применяют все доступные методы, в том числе инновационные.
Трехступенчатая система коррекции болевого синдрома
Основным методом лечения боли в онкологии является медикаментозная терапия. В практике работы «Евроонко» используется трехступенчатая система обезболивания из ненаркотических и наркотических анальгетиков, которая позволяет эффективно купировать болевой синдром и держать его под контролем. Мы учитываем рекомендации Всемирного института боли (FIPP WIP, USA), Европейской Федерации Международной Ассоциации Изучения Боли (EF IASP).
Метод заключается в последовательном применении анальгетиков возрастающей силы действия в сочетании с адъювантной терапией по мере увеличения интенсивности боли. Важным принципом является начало фармакотерапии немедленно при появлении первых же признаков боли, пока не развилась сложная цепная реакция, которая приводит к хроническому болевому синдрому. Переход на более сильное обезболивающее производится, когда все препараты предыдущей ступени неэффективны в своих максимальных дозировках.
Виды обезболивающих препаратов
Также в качестве анальгетиков часто применяют кортикостероиды — препараты гормонов коры надпочечников. Они оказывают мощное противовоспалительное действие, особенно важное при болях, вызванных компрессией нерва, при головной боли, обусловленной внутричерепной гипертензией, а также костных болях.
Для каждого пациента препараты подбираются индивидуально, поэтому универсальной схемы не существует.
На любом этапе противоболевой терапии анальгетики необходимо принимать постоянно по часам. Доза корректируется с учетом вида и интенсивности болевых ощущений. Если препарат становится неэффективным, желательно заменить его на альтернативное средство аналогичной силы, но рекомендовать его пациенту, как более мощное.
В качестве анальгетиков часто применяют кортикостероиды — препараты гормонов коры надпочечников. Они оказывают мощное противовоспалительное действие, особенно важное при болях, вызванных компрессией нерва, при головной боли, обусловленной внутричерепной гипертензией, а также костных болях.
Анестезиолог-реаниматолог Вадим Сергеевич Соловьев об опиоидных анальгетиках:

Наши врачи следуют принципам терапии боли, провозглашенным ВОЗ:
- «Через рот» (перорально) — означает, что следует исключить все инъекционные формы анальгетиков, проводить терапию с использованием неинвазивных лекарственных форм (таблетки, капсулы, сиропы, трансдермальные терапевтические системы, ректальные формы препаратов и т. д.).
- «По часам» — анальгетики следует назначать регулярно по схеме, в соответствии с длительностью эффекта препарата, не дожидаясь развития сильной боли, исключая возможность «прорывов» боли.
- «По восходящей» — подбор препаратов для обезболивания осуществляется от неопиоидных анальгетиков при слабой боли, «мягкими» опиоидами при умеренной боли и сильными опиоидными анальгетиками при сильной боли, по мере нарастания интенсивности боли, в соответствии с «лестницей обезболивания ВОЗ»
- «Индивидуальный подход» — предполагает необходимость «индивидуального» подбора анальгетика и основан на селективном выборе наиболее эффективного анальгетика в нужной дозе с наименьшими побочными эффектами для каждого конкретного пациента с учетом особенностей его физического состояния.
- «С вниманием к деталям» — предполагает учет особенностей и деталей каждого пациента, безусловно, назначение ко-анальгетиков и адъювантных средств, по мере возникновения необходимости в них, проведение мониторинга за больными.
Как облегчить боль: описание этапов трехступенчатой схемы
Терапия «слабой боли»
Пациенту назначают неопиоидные анальгетики: НПВС (Ибупрофен, Диклофенак, Кетопрофен и пр.), Парацетамол. При выборе препарата учитываются токсичность для печени и почек, присущие всем неопиоидным анальгетикам, а также токсичность для желудка неселективных НПВС, риски со стороны сердечно-сосудистой системы при применении селективных НПВС. Применение препаратов первой линии целесообразно сопровождать адъювантной и симптоматической терапией: блокаторы ионной помпы, кортикостероиды, спазмолитики, бензодиазепины, антигистаминные препараты и др.

Терапия «умеренной» боли
Пероральный путь введения препаратов является предпочтительным, если пациент может принимать препараты через рот. Для пациентов со слабой или умеренно выраженной болью, у которых адекватный контроль боли не достигается регулярным пероральным приемом парацетамола или нестероидных противовоспалительных препаратов, добавление опиоидного анальгетика может обеспечить достижение эффективного обезболивания без неблагоприятных побочных эффектов. В качестве альтернативы возможно использование низких доз опиоидных анальгетиков (например, морфина, ТТС фентанила).
Терапия «сильной» боли
Как часто возникает боль при раке?
Боль возникает у 30% больных раком, которые получают лечение, и у 60–90% больных в связи с прогрессированием болезни. Основные источники возникновения боли при раке:
- собственно рак (45–90%);
- сопутствующие воспалительные реакции, приводящие к спазму гладкой мускулатуры (11–25%);
- боль в области послеоперационной ране после хирургического вмешательства (5–16%);
- сопутствующая патология, например, поражения суставов, артрит (6–11%), невралгия (5–15%).
Болевые синдромы при раке группируют:
- По происхождению болевого потока: висцеральные, соматические, невропатические, психогенные.
- По качественной субъективной оценке: жгучие, колющие, режущие, сверлящие, пульсирующие.
- По интенсивности: оценивают по специальным шкалам.
- По продолжительности: острые и хронические.
- По локализации: абдоминальные, кардиалгии, люмбалгии, мышечно-суставные и другие.
В связи со значительными различиями механизмов возникновения болевых ощущений, не существует универсального анальгетика для купирования всех видов болевых синдромов. Лечение всегда должно быть индивидуальным.
В чем причина неудач в лечении боли?
В силу отсутствия специальной подготовки по лечению боли даже у онкологов, а также в силу восприятия рака как инкурабельного заболевания, даже врачи-специалисты зачастую не осознают, что болью при раке можно управлять.
У 80–90% пациентов боль можно полностью ликвидировать, а у остальных ее интенсивность можно значительно ослабить. Для этого врачу необходимо учитывать каждый из источников и механизмов боли для подбора адекватной обезболивающей терапии при раке.
В клинической практике мы постоянно сталкиваемся с типичными ошибками при лечении болевого синдрома: неоправданно ранним назначением наркотических анальгетиков, применение чрезмерных дозировок препаратов, несоблюдение режима назначения анальгетиков.
Технологии управления хроническими болевыми синдромами
«Евроонко» оснащена всем необходимым оборудованием, включая индивидуальные носимые помпы, аппараты для дозированного введения. Клиника имеет требуемые законодательством Российской Федерации лицензии и разрешения. У нас функционирует хорошо оснащенное отделение терапии болевых синдромов, в нем работают врачи-специалисты в области медицины боли.
Воспользуйтесь быстрыми ссылками, чтобы узнать об интересующем вас методе обезболивания:
Обезболивание при раке 4 стадии позволяет значительно улучшить качество жизни пациента, уменьшить, а в большинстве случаев предотвратить страдания. Это помогает подарить неизлечимому больному дополнительное время, в течение которого он может активно общаться с родными и близкими, провести последние дни жизни без мучительных симптомов.
Обезболивающие пластыри
Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении 3 суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Спинальная анестезия
При спинальной анестезии лекарство вводят в спинномозговой канал, субарахноидально. Это приводит к временному «выключению» тактильной и болевой чувствительности. Введение требует от врача определенного опыта. В качестве средств для обезболивания используют местные анестетики и опиоидные анальгетики. Эффект длительный и выраженный. В основном используется при оперативных вмешательствах, при острой, невыносимой боли, имеет ряд побочных эффектов на сердечно-сосудистую, дыхательную системы.
Эпидуральная анестезия
Более щадящий по сравнению с предыдущим метод. Лекарство вводят в пространство, где формируются спинномозговые нервы. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы на долгое время снять боль, когда оральный и парентеральный методы введения уже не приносят результатов.
Катетеризационные методики
Катетеризационные методики позволяют обеспечивать длительное качественное обезболивание. Внедрение постановки порт-систем в эпидуральное и субарахноидальное пространство с применением местных, наркотических и адъювантных препаратов позволяют на продолжительное время избавится от болевого синдрома и снизить применение других анальгетиков, имеющих свои побочные эффекты.
Нейролизис через ЖКТ при помощи эндосонографии
Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути.
Одним из наиболее эффективных методов является нейролизис чревного (солнечного) сплетения, которое располагается в забрюшинном пространстве в верхнем отделе живота и осуществляет иннервацию органов брюшной полости: желудка, печени, желчевыводящих путей, поджелудочной железы, селезенки, почек, надпочечников, толстого и тонкого кишечника до селезеночного изгиба.
Введение анальгетика происходит трансгастрально — через ЖКТ, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более нескольких месяцев, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.

Введение препаратов в миофасциальные триггерные пункты
Миофасциальный болевой синдром выражается в спазме мышц и появлении в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и болезненны при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела. Цель инъекций в триггерные точки — «разорвать» болевой круг «боль-спазм-боль». Ими с успехом лечат спазмы множества групп мышц, особенно в области рук, ног, поясничного отдела и шеи, головы. Часто используют в качестве дополнительной терапии при фибромиалгиях и головных болях напряжения.
Фасциальные блокады и блокады нервов и сплетений
Такой же качественный эффект обеспечивают фасциальные блокады и блокады нервов и сплетений.
Блокада нерва или нервного сплетения предусматривает введение препарата около нерва, который связан с пораженным органом и вызывает боль. Процедуры периферических блокад выполняются опытными специалистами при помощи ультразвуковой навигации, что позволяет более точно вводить анальгетический препарат в необходимое место, не затрагивая и не повреждая нервные структуры.
Использование в процессе блокады гормональных препаратов позволяет устранить боль на долгое время, а многократная блокада может убрать боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Радиочастотная абляция
В основе этой технологии лежит выборочная термокоагуляция определенных нервов специальными электродами. Зона поражения аккуратно контролируется, позволяя воздействовать на очень небольшие участки, не повреждая расположенные рядом двигательные и чувствительные нервы. Восстановление после процедуры происходит очень быстро и почти без последствий, что позволяет пациенту вернуться к нормальной жизни.
Процедура может выполняться без госпитализации. Радиочастотное разрушение дает длительный эффект, который может длиться до года и более.
Частота развития осложнений и побочных эффектов очень мала. Если боль возобновляется, лечение может быть проведено повторно.
Пациенты с очевидными психическими нарушениями, с вторичными болями или наркотической зависимостью — это неподходящий контингент для нейродеструктивных манипуляций. Такие пациенты могут продолжать жаловаться на боли, даже если процедура проведена успешно. У пациента должен быть сформирован реалистический взгляд на исход лечения. Он должен понимать, что целью является уменьшение боли, а не полное ее устранение.
Перед нейродеструктивной процедурой обязательно проведение диагностической блокады. Хороший эффект от диагностической блокады может прогнозировать удовлетворительный результат нейродеструкции. Тем не менее, такую же диагностическую блокаду нужно повторить, по крайней мере, еще один раз, даже если ослабление боли было значительным, чтобы свести на нет эффект плацебо.
Если результат не совсем ясен, следует использовать дифференциальное блокирование. У пациентов с распространенной или мультилокальной болью результат лечения обычно не оправдывает ожидания. Пациент должен осознавать, что воздействие на один участок может не привести к достижению желаемого эффекта и, возможно, потребуется дополнительная деструкция для максимально возможного уменьшения боли.
Врачи «Евроонко» о радиочастотной аблации:

Следует избегать проведения процедуры на смешанных нервах, поскольку это может привести к потере кожной чувствительности и мышечной слабости. Деафферентационные боли могут усугубляться при деструкции поврежденного нерва. В том случае, когда боль имеет центральное происхождение (спинальная или выше), деструкция периферического нерва может вызывать увеличение болевой перцепции за счет элиминации входящего стимула. Лучшая альтернатива в этом случае — это нейроаугментация с TENS или стимуляция спинного мозга.
Нейрохирургические вмешательства
В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Тем самым мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA)
Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основу схемы положено индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
PCA наиболее эффективна при использовании катетерных методов (эпидуральная, спинальная анестезия, блокада нервных сплетений с установкой катетера), а также порт-систем, как венозных, так и эпидуральных и интратекальных.
Обезболивающие при раке желудка
Неприятные ощущения и боли испытывают примерно 70% пациентов, страдающих раком желудка. Как правило, боль локализуется в животе, но по мере прогрессирования опухоли может возникать и в других местах: в спине, ребрах, костях. В качестве симптома паранеопластического синдрома или побочного эффекта химиотерапии могут возникать нейропатические боли.
Помимо трехступенчатой системы, для борьбы с болью и дискомфортом при раке желудка применяют бензодиазепины, антидепрессанты, препараты гормонов коры надпочечников (преднизолон, дексаметазон), снотворные, антипсихотические средства. При болях в костях и патологических переломах назначают бисфосфонаты.
Врач может провести два вида нервных блокад:
Блокаду нервных сплетений можно проводить с помощью анестетиков и препаратов, которые временно повреждают нервы. При невролизе вводят препарат, который разрушает сплетение.
Обезболивающие при раке легких
Причиной боли в грудной клетке при раке легких может быть сама опухоль или перенесенное хирургическое вмешательство. Другие возможные причины:
- Метастазы в головном мозге приводят к головным болям.
- Метастазы органов брюшной полости приводят к болям в животе.
- Метастазы в костях приводят к костным болям, патологическим переломам.
- Паранеопластический синдром приводит к нейропатическим болям в разных частях тела. — один из побочных эффектов химиотерапии.
Помимо обезболивающих уколов при онкологии легких с НПВС и наркотическими анальгетиками, помогают другие препараты, нервные блокады, лучевая терапия, паллиативные хирургические вмешательства.
Читайте также:

