Укажите неправильное утверждение поражение кожи при роже характеризуется
Обновлено: 23.04.2024
Рожа (erysipelas) — инфекционное заболевание, характеризующееся лихорадкой, интоксикацией и воспалительным поражением кожи, подкожной клетчатки и поверхностных лимфатических сосудов по типу целлюлита. Возбудителем заболевания являются стрептококки группы А (Streptococcus pyogenes). С учетом хорошо развитой поверхностной лимфатической сети лица можно констатировать, что воспаление, вызванное стрептококком, начавшись с тканей века, быстро, в течение нескольких часов, распространится по крайней мере на половину лица, а чаще на всю область лица и шеи. Исходя из вышесказанного диагноз изолированного рожистого воспаления века неправомочен. В статье описывается клиническая картина рожистого воспаления лица, и приведены примеры ошибочного диагноза рожистого воспаления век, что приводило к задержке начала адекватного лечения.
Итак, развитие изолированного рожистого воспаления век невозможно. Рожистое воспаление — инфекционное заболевание, и лечить его должен инфекционист в условиях стационара. При отсутствии положительной динамики на 3–5-й день лечения необходимо думать об осложнениях либо об ошибочности диагноза «рожистое воспаление». Осмотр офтальмологом позволит исключить осложнения рожистого воспаления со стороны глазного яблока.
Ключевые слова: рожа, рожистое воспаление лица, глаз, инфекция, стрептококки группы А.
Facial erysipelas. What does an ophthalmologist need to know?
E.E. Grishina, T.E. Sukhova
M.F. Vladimirsky Moscow Regional Research and Clinical Institute (MONIKI), Moscow, Russian Federation
Abstract
Erysipelas is an infectious disease characterized by fever, intoxication and inflammatory cellulitis-like lesions of the skin, subcutaneous tissue and superficial lymphatic vessels. The disease is caused by group A streptococci (Streptococcus pyogenes). Given the well-developed lymphatic network on the face surface, we can state that the inflammation caused by streptococcus, starting with the tissues of the eyelid, spreads rapidly, within a few hours, to at least half the face, and more often to the whole face and neck area. Thus, the diagnosis of isolated erysipelas of the eyelid is not valid. The article describes the clinical picture of the facial erysipelas and examples of the erroneous diagnosis of erysipelas, leading to a delay in initiating adequate treatment.
Thus, the development of isolated erysipelas of the eyelids is impossible. Erysipelas is an infectious disease, and it should be treated by an infectious disease specialist in a hospital. If there is no positive dynamics for 3–5 days, it is necessary to consider the possibility of complications, or an erroneous diagnosis of erysipelas. Examination by an ophthalmologist will help to exclude eyeball complications of the erysipelas.
Key words: erysipelas, facial erysipelas, eye, infection, group A streptococci.
For citation: Grishina E.E., Sukhova T.E. Facial erysipelas. What does an ophthalmologist need to know? RMJ “Clinical ophthalmology”.
2018;2:155–160.
Статья посвящена особенностям рожистого воспаление лица и роли офтальмолога. Описывается клиническая картина рожистого воспаления лица, и приведены примеры ошибочного диагноза рожистого воспаления век, что приводило к задержке начала адекватного лечения.
Этиология и патогенез рожистого воспаления
Рожа (erysipelas) — инфекционное заболевание, характеризующееся лихорадкой, интоксикацией и воспалительным поражением кожи, подкожной клетчатки и поверхностных лимфатических сосудов по типу целлюлита. Возбудителем заболевания являются стрептококки группы А (Streptococcus pyogenes). В последнее время в рожистом очаге воспаления стали чаще выявлять микробные ассоциации, что, по-видимому, связано с нарушением барьерной функции кожи, снижением местного иммунитета. Однако «пусковым» этиологическим фактором считается стрептококк [1, 2]. Источником заражения являются больные различными стрептококковыми инфекциями, бактерионосители. Возможность аутоинокуляции остается недостаточно изученной. В анамнезе больного рожей практически всегда есть указание на предшествующее повреждение кожного покрова и его барьерной функции (травмы, микротравмы, некоторые болезни кожи). Внедрившийся возбудитель размножается в лимфатических сосудах кожи, вызывая острое воспаление подкожной жировой клетчатки (целлюлит), кожи и регионарный лимфаденит. В кровь проникают токсины стрептококка, вызывая интоксикацию. С учетом кратности течения заболевания выделяют первичное рожистое воспаление, повторное и, в случае возникновения не менее 3-х рецидивов за год, рецидивирующее.
Клиническая картина
Клиническая картина рожи типична для острого инфекционного заболевания. Течение болезни можно разделить на 3 периода: инкубация, развитая клиническая картина и выздоровление. В развитии клинической картины болезни отмечается закономерная последовательность. Вначале появляются продромальные явления — недомогание, озноб, головная боль, боль в мышцах, обусловленные нарастающей интоксикацией. Затем температура тела повышается до 38–40 °С. В зоне поражения возникают чувство распирания, жжения, боль, покраснение кожи.
В течение нескольких часов в очаге поражения разворачивается картина воспаления с присущими ему пятью признаками (жар, боль, отек, покраснение, расстройство функции). На пораженных участках кожи развивается яркая эритема в виде пятен различных размеров с четкими неправильными границами, с отеком и инфильтрацией кожи и подкожно-жировой клетчатки. Кожа плотная, горячая, болезненная на ощупь. В дальнейшем несколько эритематозно-отечных пятен сливаются в один крупный очаг с отходящими от него «язычками пламени». Поверхность очага становится ярко-красной, глянцевой. Отек кожи приводит к тому, что очаг как бы приподнимается над поверхностью кожи. Выраженность отека зависит от развития подкожной жировой клетчатки. В области век отек всегда выражен значительно. Появление цианотичных оттенков очага поражения свидетельствует о переходе заболевания в буллезную стадию. На поверхности эритематозно измененной кожи формируются пузыри с прозрачным или геморрагическим содержимым. В местах с хорошо развитой капиллярной сетью часто возникает экссудативный компонент, поэтому на веках преобладает буллезная форма, возникает мокнутие эритематозного очага.
По характеру местных изменений различают эритематозную форму (соответствует легкой стадии заболевания), эритематозно-буллезную (среднетяжелая стадия) и эритематозно-геморрагическую и буллезно-геморрагическую форму (тяжелая стадия) рожистого воспаления. По распространенности кожных проявлений рожу делят на локальную, мигрирующую и метастатическую (с появлением отдаленных друг от друга очагов воспаления) [3].
Выраженность кожных проявлений во многом зависит от участка тела. Процесс локализуется чаще на голенях, лице, руках, туловище. Поражение лица встречается в 17% случаев и протекает более благоприятно по сравнению с поражением конечностей [4].
В последние годы наблюдаются негативные изменения в течении рожистого воспаления: трансформация эритематозно-геморрагических форм рожи в более тяжелые буллезно-геморрагические формы, медленная эпителизация зоны поражения и присоединение вторичной инфекции, что особенно убедительно выявляется при рожистом воспалении на ногах [5].
Период реконвалесценции начинается обычно на 8–15-й день болезни.
Клинический пример № 1

Мужчина 32 лет во время выполнения строительных работ получил производственную травму в виде ушиба мягких тканей правой половины лба. Лечился самостоятельно спиртовыми растворами анилиновых красителей. Через 2 дня почувствовал недомогание, слабость, головную боль, жар в области травмы. Температура тела повысилась до 39,5 °С. В течение последующих нескольких часов ощутил распирание кожи, жжение и боль в правой половине лица, а на коже с этой же стороны отметил небольшое покраснение, которое стремительно увеличивалось по интенсивности окраски и площади, что вынудило больного обратиться к врачу.
При первичном обследовании: температура 37,8 °С. На правой половине лица эритематозная инфильтрированная бляшка с резко очерченной, неровной границей, размером с ладонь взрослого человека, захватывающая правую половину лба, костную часть носа, всю периорбитальную и правую щечно-височную области. На поверхности бляшки видны формирующиеся пузыри с непрозрачным содержимым, ссыхающимся в желтые корки. Кожа напряжена, горячая на ощупь (рис. 1).
Проведены дополнительные исследования: в клиническом анализе крови лейкоциты — 15,0×10 9 /л, нейтрофилы — 9,5×10 9 /л, СОЭ — 54 мм/ч.
Установлен диагноз: первичное рожистое воспаление лица средней тяжести, эритематозно-буллезная форма.
Назначено лечение: пенициллин 3 000 000 Ед/сут внутримышечно в течение 10 дней, реополиглюкин 400,0 мг внутривенно капельно, поливитамины, наружно — сухое тепло.
На 3-и сут от начала терапии разрешилась лихорадка, боль, пузырные высыпания, гиперемия и отек значительно уменьшились. На 10-е сут процесс полностью регрессировал, отмечались сухость кожи и мелкопластинчатое шелушение.
Утяжеляют состояние больного различные осложнения рожи. При массивном инфицировании могут развиться абсцессы, флегмоны, некроз подкожной клетчатки. Тяжелым осложнением рожистого воспаления лица является менингит. При рожистом воспалении часто поражается лимфатическая система. Воспаление с последующим склерозированием лимфатических узлов приводит к затруднению лимфооттока и развитию элефантиаза.
При изучении рожистого воспаления у офтальмолога могут возникнуть вопросы: возможно ли изолированное поражение век, какие осложнения глаз развиваются при рожистом воспалении?
Отвечаем: с учетом хорошо развитой поверхностной лимфатической сети лица можно констатировать факт, что воспаление, вызванное стрептококком, начавшись с тканей века, быстро, в течение нескольких часов распространяется по крайней мере на половину лица, а чаще — на всю область лица и шеи. С учетом вышесказанного диагноз рожистого воспаления века неправомочен. Ошибочный диагноз приводит к неадекватному лечению.
Клинический пример № 2

Нами ранее был описан больной Т-клеточной кожной лимфомой с поражением век [6]. Больному 47 лет с жалобами на отечность и несколько болезненное уплотнение обоих век правого глаза без флюктуации, резкую нечетко отграниченную гиперемию кожи век с поверхностным изъязвлением на отдельных участках был поставлен диагноз «абсцесс век» (рис. 2A).
Произвели вскрытие «абсцесса». Выделилось лишь небольшое количество сукровичного отделяемого. Было высказано предположение о рожистом воспалении век. Больному провели массивную системную терапию антибиотиками. В связи с неэффективностью местной и общей противовоспалительной терапии был направлен на консультацию к офтальмоонкологу.
При первичном осмотре привлекали внимание несоответствие местных клинических симптомов диагнозу рожи, отсутствие болевого синдрома и интоксикации, общей реакции организма в виде повышенной температуры тела, лейкоцитоза и изменения лейкоцитарной формулы. В локальном статусе преобладала безболезненная инфильтрация кожи с гиперемией без четких границ. Отсутствовали плотный болезненный отек кожи и четко отграниченная от окружающих тканей эритема. Из анамнеза стало известно, что пациент страдает Т-клеточной кожной неходжкинской лимфомой. Несколько месяцев назад в области правого предплечья появились изменения кожи, аналогичные описанным на лице (рис. 2B).
Начат курс противоопухолевого лечения Т-клеточной лимфомы.
Была произведена биопсия новообразования кожи век правого глаза. Диагноз Т-клеточной кожной лимфомы века подтвержден морфологически.
Клинический пример № 3

Больной 70 лет был установлен диагноз рожистого воспаления лица на основании жалоб на головные боли, значительный отек тканей правой половины лица, резко расширенные сосуды кожи лица (рис. 3A).
Патологических образований в правой орбите не обнаружено. Пальпация отечных тканей лица безболезненна. Повышения температуры тела больная не отмечала. Изменений в показателях периферической крови не наблюдалось. Больная в течение месяца получала дезинтоксикационную, противовоспалительную и антибиотикотерапию — без эффекта. Через месяц резко снизилась острота зрения правого глаза, появились правосторонний экзофтальм, полная офтальмоплегия, полный птоз верхнего века и значительный красный хемоз. Больная была направлена на консультацию к офтальмоонкологу.
Компьютерная томография выявила диффузно-очаговые изменения структуры костной ткани в костях лицевого и мозгового отделов черепа и наличие негомогенной ткани с нечеткими границами в верхнечелюстных, лобных, основных пазухах и клетках решетчатого лабиринта. На компьютерных томограммах орбит правое глазное яблоко смещено кпереди, форма и структура его не изменены, оболочки четко дифференцируются. Прямые мышцы правого глаза несколько утолщены, больше в задних отделах. Патологических образований в правой орбите не обнаружено (рис. 3B–D).
Была произведена биопсия новообразования верхнечелюстной пазухи и кожи лица. Выявлены рак слизистой придаточных пазух носа, предположительно метастатического характера, и опухолевые эмболы в сосудах кожи. При маммографии обнаружен рак правой молочной железы, подтвержденный пункционной биопсией. Заключительный диагноз: аденокарцинома правой молочной железы с метастазами в слизистую придаточных пазух носа, сосуды кожи и подкожной клетчатки лица, кости черепа, синдром верхней глазничной щели справа.
Рожистое воспаление лица часто сопровождается болевыми ощущениями в глазу. Выраженный отек век затрудняет отток секрета мейбомиевых желез, и, следовательно, нарушается липидный слой слезной пленки. Развивается синдром «сухого глаза», связанный с повышенным испарением слезной пленки. Провести диагностические пробы Ширмера и Норна таким больным не представляется возможным, но использование витального красителя — лиссаминового зеленого выявляет дефекты конъюнктивы, особенно у края века. При рожистом воспалении возможна и другая серьезная патология глаза. Имеются сведения о развитии у больных рожей метастатического эндофтальмита стрептококковой этиологии [9, 10].
Заключение
Развитие изолированного рожистого воспаления век невозможно. Начавшись в тканях век, процесс быстро распространится на область лица.
Рожистое воспаление — инфекционное заболевание, и лечить его должен инфекционист в условиях стационара.
При отсутствии положительной динамики лечения на 3–5-й день необходимо думать об осложнениях либо об ошибочно постановленном диагнозе рожистого воспаления.
Осмотр офтальмологом позволит исключить осложнения рожистого воспаления со стороны глазного яблока.
1. Бражник Е.А., Остроушко А.П. Рожистое воспаление в хирургической практике. Научное обозрение. Медицинские науки. 2016;4:14–17. [Brazhnik E.A., Ostroushko A.P. Erysipelas in a surgical practice. Scientific review. Medical sciences. 2016;4:14–17 (in Russ.)].
2. Bläckberg A., Trell K., Rasmussen M. Erysipelas, a large retrospective study of aetiology and clinical presentation. BMC Infectious Diseases. 2015;15:402–408. doi: 10.1186/s12879-015-1134-2.
3. Яковлев А.Б., Липатова Е.В., Глазко И.И. Рожа и рожеподобные целлюлиты. ВММЖ Terra Medica. 2014;2:22–29 (in Russ.)]. [Yakovlev A.B., Lipatova E.V., Glazko I.I. Erysipelas and erysipelas-like cellulites. VIMJ Terra Medica. 2014;2: 22–29 (in Russ.)].
4. Krasagakis K., Valachis A., Maniatakis P. et al. Analysis of epidemiology, clinical features and management of erysipelas. Int J Dermatol. 2010;49(9):1012–1017.
5. Фокина Е.Г. Некоторые особенности первичной рожи лица в современных условиях. Тер. архив. 2014;11:70–77. [Fokina E.G. Some features of primary facial erysipelas under the present conditions. Therapeutic archieve. 2014;11:70–77 (in Russ.)].
6. Гришина Е.Е. Воспалительные заболевания век с позиции офтальмо-онколога. РМЖ «Клиническая офтальмология». 2017;3:190–193. [[Grishina Е.Е. Inflammatory eyelid diseases from an ophthalmic oncologist’s perspective.RMJ “Clinical ophthalmology”. 2017;3:190–193 (in Russ.)].
7. Teresiak-Mikołajczak E., Szymańska M., Czarnecka-Operacz M. A case of diffuse large B-cell lymphoma misdiagnosed as an erysipelas of the face. Postepy Dermatol Alergol. 2013;30(4):268–270.
8. Massone C., Fink-Puches R., Cerroni L. Atypical clinical presentation of primary and secondary cutaneous follicle center lymphoma (FCL) on the head characterized by macular lesions. J Am Acad Dermatol. 2016;75(5):1000–1006.
9. Paquier-Valette C., Cante V., Brassat S. [Endogenous endophthalmitis as a complication in erysipelas]. Ann Dermatol Venereol. 2013;140:718–721.
10. Costa J.F., Marques J.P., Marques M., Quadrado M.J. Endogenous endophthalmitis secondary to erysipelas. BMJ Case Rep. 2015. 29;2015. pii: bcr2014209252. doi: 10.1136/bcr-2014-209252.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
2. болезнь начинается с явлений общей интоксикации первые признаки поражения кожи появляются через несколько часов после начала болезни

863) УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ: Больной Г., 57 лет, заболел остро с подъема температуры до 39,5°С и озноба. На второй день болезни в правой голени появились боль, гиперемия и утолщение кожи в средней ее трети с четкими границами, образовались пузыри с прозрачным содержимым. Заболеванию предшествовал ушиб голени. Ранее подобным заболеванием не страдал, но часто болел ангинами, тромбофлебитом глубоких вен правой голени.
3. обезвоживание развивается в результате потери жидкости со рвотными массами и обильным водянистым стулом
3. одним из частых проявлений гастроинтестинальной формы болезни являются схваткообразные боли в животе

876) УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ Для ранней диагностики гастроинтестинальной формы сальмонеллеза существенное значение имеет:
878) У больного с подозрением на сальмонеллез, несмотря на проводимую терапию, 11 дней держится лихорадка неправильного типа. Интоксикация выражена: головная боль, слабость, отсутствие аппетита, мышечные и суставные боли, тошнота. Стул нормализовался. Увеличились печень и селезенка; умеренная боль в эпигастрии, умбиликальной и правой подвздошной областях; живот вздут; брадикардия, гипотония.
880) Для регидратационной терапии при тяжелой форме сальмонеллеза с выраженным обезвоживанием применяют:
884) УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ Для подтверждения диагноза сепсиса используют следующие методы:
3. бактериологическое исследование мокроты, плеврального экссудата, мочи, цереброспинальной жидкости и других биосубстратов в зависимости от локализации септических очагов
2. при отсутствии заметного клинического эффекта в течение 2-х суток нужно производить смену антибиотиков
3. при установлении этиологии болезни следует применять антимикробные препараты широкого спектра действия
1. после определения чувствительности возбудителя следует назначать антимикробные препараты широкого спектра действия

4. при заражении через дыхательные пути и желудочно-кишечный тракт развивается генерализованная форма болезни
898) Больной Е., 30 лет, поступил в стационар на 2-й день болезни в состоянии средней тяжести. Заболевание развилось остро через 6 часов после обеда в столовой (молочный суп, котлета из утиного мяса, рис, кисель). Появились недомогание, головная боль, озноб, температура 38,2С. Почти одновременно ощутил боль в эпигастрии, тошноту; была рвота 4 раза. В день поступления стул жидкий, обильный, 6 раз в сутки; на следующий день - 5 раз темно-зеленого цвета, водянистый.Тенезмов и ложных позывов не было.
899) Больная, 58 лет, заболела после посещения гостей, где ела жареную курицу, салаты со сметаной, майонезом, яйцом, употребляла разведенный спирт. Через 4-6 часов почувствовала резкий озноб, головную боль, головокружение, боли в эпигастральной области, была 3-кратная рвота, температура 39С. При осмотре врачом скорой помощи состояние тяжелое, кожные покровы бледные, акроцианоз, тоны сердца глухие, пульс 124 удара в минуту, АД 80/40 мм рт. ст, живот вздут, болезненный в эпигастрии, был обильный жидкий стул.
Рожистое воспаление кожи, в народе просто «рожа» – острое воспалительное поражение кожных покровов инфекционного происхождения. Болезнь вызывается агрессивной разновидностью стрептококка: бета-гемолитическим стрептококком группы A.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
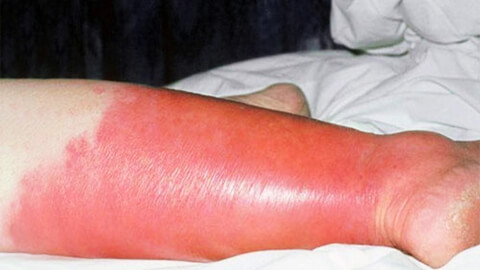
Причины возникновения рожи
Стрептококк может долгое время находится в организме в «спящем» состоянии, когда его активное размножение подавляется иммунной системой. В этом случае заболевание развиваться не будет. Но одновременное воздействие нескольких неблагоприятных факторов может привести к болезни.
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
- повреждение кожных покровов любого типа: аллергического, травматического или ожогового;
- понижение иммунитета в результате хронических заболеваний, грибковых инфекций, авитаминоза или истощения организма;
- инфицирование травмированных кожных участков бета-гемолитическим стрептококком.
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная–первый случай возникновения заболевания.
- Повторная–возникает обычно через какой-то период (год и более).
- Рецидивирующая–возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно-буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
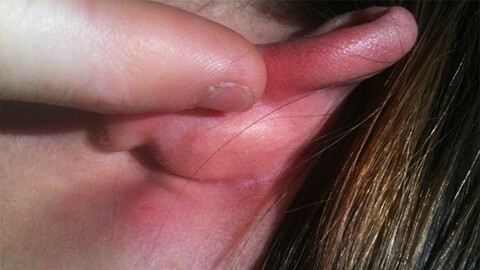
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
- Ноги в районе голени. Из-за плохого кровообращения или недостаточного оттока лимфы в этой части тела возникают застойные явления, и происходит скопление инфекции. Поэтому рожистое воспаление ноги относится к наиболее распространенным его видам.
- Кожа лица и головы. Данной локализации способствуют застойные явления, вызванные ЛОР-заболеваниями.
- Туловище. Риск рожистого воспаления повышается в местах повышенной потливости и потертостей, а также на поверхности шрамов.
- Руки. Наиболее редко поражение, так как это самая подвижная часть человеческого тела, что препятствует возникновению застойных явлений.
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
- внезапное проявление болезни в виде лихорадочного состояния с признаками острой интоксикации организма;
- характерные кожные проявления;
- увеличение лимфоузлов;
- приглушенность сердечных тонов, учащенное сердцебиение;
- снижение давления.
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
- СОЭ, как при любом остром воспалительном процессе, более 20 мм/час;
- возросшее количество лейкоцитов;
- пониженное количество эритроцитов;
- пониженный гемоглобин, особенно при геморрагических проявлениях.
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
- Антибактериальные (антибиотики) – являются главным элементом терапии. Принимаются около 2-х недель.
- Противовоспалительные и жаропонижающие – необходимы для снижения лихорадки.
- Обезболивающие – используются, как местно, так и перорально.
- Противогистаминные – нужны для купирования аллергоподобных реакций в очаге воспаления.
- Нестероидные противовоспалительные препараты – для снижения интенсивности воспаления и обезболивания.
- Мази и кремы непосредственно в местах выраженных кожных повреждений.
- Антисептические повязки – необходимы при глубоком поражении кожи;
- Стероидные или иммуномодулирующие препараты – назначают при тяжелом течении болезни.
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
- ультрафиолетовое излучение – для угнетения роста стрептококков;
- электрофорез – для более эффективного введения препаратов;
- УВЧ – для улучшения лимфотока, кровообращения и местного иммунитета.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Что такое рожа (или рожистое воспаление)?
Рожа или рожистое воспаление – серьезное инфекционное заболевание, внешними проявлениями которого является прогрессирующие поражение (воспаление) кожного покрова.
Слово рожа произошло от французского слова rouge, что в переводе означает – красный.
По распространенности в современной структуре инфекционной патологии рожа занимает 4-е место - после острых респираторных и кишечных инфекций, вирусных гепатитов, особенно часто регистрируется в старших возрастных группах. От 20 до 30 лет рожей страдают в основном мужчины, чья профессиональная деятельность связана с частой микротравматизацией и загрязнением кожи, а также с резкими сменами температуры. Это водители, грузчики, строители, военные и т. д. В старшей возрастной группе большая часть больных – женщины. Рожистое воспаление обычно появляется на ногах и руках, реже – на лице, еще реже – на туловище, в промежности и на половых органах. Все эти воспаления хорошо заметны окружающим и вызывают у больного чувство острого психологического дискомфорта.
Причина заболевания
Причина заболевания – проникновение стрептококка через поврежденную царапинами, ссадинами, потертостями, опрелостью и т.п. кожу.
Около 15% людей могут являться носителями этой бактерии, но при этом не болеют. Потому что для развития недуга необходимо, чтобы в жизни больного присутствовали также определенные факторы риска или предрасполагающие заболевания.
- нарушения целостности кожи (ссадины, царапины, уколы, потертости, расчесы, опрелость, трещины);
- резкая смена температуры (как переохлаждение, так и перегрев);
- стрессы;
- инсоляция (загар);
- ушибы, травмы.
Очень часто рожа возникает на фоне предрасполагающих заболеваний: грибка стопы, сахарного диабета, алкоголизм, ожирения, варикозной болезни вен, лимфостаза (проблемы с лимфатическими сосудами), очагов хронической стрептококковой инфекции (при роже лица – тонзиллит, отит, синусит, кариес, пародонтит; при роже конечностей – тромбофлебит, трофические язвы), хронических соматических заболеваний, снижающих общий иммунитет (чаще в пожилом возрасте).
Стрептококки широко распространены в природе, относительно устойчивы к условиям внешней среды. Спорадический рост заболеваемости наблюдается в летне-осенний период.
Источником инфекции при этом являются как больные, так и здоровые носители.
Признаки, характерные для рожистого воспаления
Клиническая классификация рожи основана на характере местных изменений (эритематозная, эритематозно-буллезная, эритематозно-геморрагическая, буллезно-геморрагическая), на тяжести проявлений (легкая, среднетяжелая и тяжелая), на кратности возникновения заболевания (первичная, рецидивирующая и повторная) и на распространенности местных поражений организма (локализованная - ограниченная, распространенная).
Заболевание начинается остро с появления озноба, общей слабости, головной боли, мышечных болей, в ряде случаев - тошноты и рвоты, учащения сердцебиения, а также повышения температуры тела до 39,0-40,00С, в тяжелых случаях могут быть судороги, бред, раздражение мозговых оболочек. Через 12-24 ч с момента заболевания присоединяются местные проявления заболевания - боль, покраснение, отек, жжение и чувство напряжения пораженного участка кожи. Местный процесс при роже может располагаться на коже лица, туловища, конечностей и в отдельных случаях - на слизистых оболочках.
При эритематозной форме рожи пораженный участок кожи характеризуется участком покраснения (эритемой), отеком и болезненностью. Эритема имеет равномерно яркую окраску, четкие границы, склонность к периферическому распространению и возвышается над кожей. Ее края неправильной формы (в виде зазубрин, "языков пламени" или другой конфигурации). В последующем на месте эритемы может появляться шелушение кожи.
Эритематозно-буллезная форма заболевания начинается так же, как и эритематозная. Однако спустя 1-3 сут с момента заболевания на месте эритемы происходит отслойка верхнего слоя кожи и образуются различных размеров пузыри, заполненные прозрачным содержимым. В дальнейшем пузыри лопаются и на их месте образуются коричневого цвета корки. После их отторжения видна молодая нежная кожа. В отдельных случаях на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
Эритематозно-геморрагическая форма рожи протекает с теми же проявлениями, что и эритематозная. Однако в этих случаях на фоне эритемы появляются кровоизлияния в пораженные участки кожи.
Буллезно-геморрагическая рожа имеет практически те же проявления, что и эритематозно-буллезная форма заболевания. Отличия состоят только в том, что образующиеся в процессе заболевания на месте эритемы пузыри заполнены не прозрачным, а геморрагическим (кровянистым) содержимым.
Легкая форма рожи характеризуется кратковременной (в течение 1-3 сут), сравнительно невысокой (до 39,0оС) температурой тела, умеренно выраженной интоксикацией (слабость, вялость) и эритематозным поражением кожи одной области. Среднетяжелая форма рожи протекает с относительно продолжительной (4-5 сут) и высокой (до 40,0оС) температурой тела, выраженной интоксикацией (резкая общая слабость, сильная головная боль, анорексия, тошнота, рвота и др.) с обширным эритематозным, эритематозно-буллезным, эритематозно-геморрагическим поражением больших участков кожи. Тяжелая форма рожи сопровождается продолжительной (более 5 сут), очень высокой (40,0оС и выше) температурой тела, резкой интоксикацией с нарушением психического статуса больных (спутанность сознания, делириозное состояние - галлюцинации), эритематозно-буллезным, буллезно-геморрагическим поражением обширных участков кожи, часто осложняющимся распространенными инфекционными поражениями (сепсисом, пневмонией, инфекционно-токсическим шоком и др.).
Рецидивирующей считается рожа, возникшая на протяжении 2 лет после первичного заболевания на прежнем участке поражения. Повторная рожа развивается более чем через 2 года после предыдущего заболевания.
Рецидивирующая рожа формируется после перенесенной первичной рожи вследствие неполноценного лечения, наличия неблагоприятных сопутствующих заболеваний (варикозная болезнь вен, микозы, сахарный диабет, хронические тонзиллиты, синуситы и др.), развития иммуной недостаточности.
Осложнения
Прогноз
Прогноз благоприятный. При часто рецидивирующей роже может возникнуть слоновость, нарушающая трудоспособность.
Профилактика рожистого воспаления
Предупреждение травм и потертостей ног, лечение заболеваний, причиной которых является стрептококк.
Частые рецидивы (более 3 в год) в 90% случаев оказываются следствием сопутствующего заболевания. Поэтому лучшей профилактикой второго и последующих пришествий рожи является лечение основного заболевания.
Но также существует и медикаментозная профилактика. Для больных, которых рожистое воспаление мучает регулярно, существуют специальные антибиотики пролонгированного (медленного) действия, мешающие стрептококку размножаться в организме. Эти лекарства надо принимать длительное время – от 1 месяца до года. Но принять решение о необходимости такого лечения может только врач.
Что может сделать Ваш врач?
Лечат рожу, как и любое другое инфекционное заболевание, антибиотиками. Легкую форму – амбулаторно, средние и тяжелые – в стационаре. Помимо препаратов применяется физиотерапия: УФО (местное ультрафиолетовое облучение), УВЧ (ток высокой частоты), терапия лазерами, работающими в инфракрасном световом диапазоне, воздействие слабыми разрядами электротока.
Объем лечения определяет только врач.
Что можете сделать Вы?
При появлении первых же признаков нужно обратиться к врачу. Нельзя затягивать с лечением, чтобы избежать серьезных осложнений.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
• По характеру местных проявлений:
а) эритематозная;
б) эритематозно-буллезная;
в) эритематозно-геморрагическая;
г) буллезно-геморрагическая.
• По степени интоксикации (тяжести течения):
I - легкая;
II - среднетяжелая;
III - тяжелая.
• По кратности течения:
а) первичная;
б) повторная (возникающая через 2 года, иная локализация процесса)
в) рецидивирующая.
При наличии не менее трех рецидивов рожи за год целесообразно определение "часто рецидивирующая рожа".
• По распространенности местных проявлений:
а) локализованная рожа;
б) распространенная (мигрирующая) рожа;
в) метастатическая рожа с появлением отдаленных друг от друга очагов воспаления.
• Осложнения рожи:
а) местные
б) общие.
• Последствия рожи:
а) стойкий лимфостаз (лимфатический отек, лимфедема);
б) вторичная слоновость (фибредема).
Первичная, повторная рожа и так называемые поздние рецидивы болезни (спустя 6 - 12 мес и позже) являются острым циклическим инфекционным процессом, возникающим в результате экзогенного инфицирования b-гемолитическим стрептококком группы А. Источником инфекции при этом являются как больные с разнообразными стрептококковыми инфекциями, так и здоровые бактерионосители стрептококка. Основной механизм передачи - контактный (микротравмы, потертости, опрелость кожи и др.). Определенное значение имеет и воздушно-капельный механизм передачи стрептококка с первичным поражением носоглотки и последующим занесением микроба на кожу руками, а также лимфогенным и гематогенным путем .
Рецидивирующая рожа, при которой возникают ранние и частые рецидивы болезни, формируется после перенесенной первичной или повторной рожи вследствие неполноценного лечения, наличия неблагоприятных фоновых и сопутствующих заболеваний (варикозная болезнь вен, микозы, сахарный диабет, хронические тонзиллиты, синуситы и др.), развития вторичной иммуной недостаточности, дефектов неспецифической защиты организма. Образуются очаги хронической эндогенной инфекции в коже, регионарных лимфатических узлах. Наряду с бактериальными формами стрептококка группы А при хронизации процесса большое значение имеют также L-формы возбудителя, длительное время персистирующие в макрофагах кожи и органов мононуклеарно-фагоцитарной системы. Реверсия L-форм стрептококка в исходные бактериальные формы приводит к возникновению очередного рецидива болезни.
Рожа протекает обычно на фоне выраженной сенсибилизации к b-гемолитическому стрептококку, сопровождается формированием фиксированных иммунных комплексов в дерме, в том числе и периваскулярно. При инфицировании стрептококком болезнь развивается лишь у лиц, имеющих к ней врожденную или приобретенную предрасположенность. Инфекционно-аллергический и иммунокомплексный механизмы воспаления при роже обусловливают его серозный или серозно-геморрагический характер. Присоединение гнойного воспаления свидетельствует об осложненном течении болезни.
Больные рожей малоконтагиозны. Женщины болеют рожей чаще мужчин, особенно рецидивирующей формой заболевания. Более чем в 60% случаев рожу переносят люди в возрасте 40 лет и старше. В отличие от других стрептококковых инфекций рожа характеризуется отчетливой летне-осенней сезонностью. В последние годы отмечается увеличение числа случаев геморрагической рожи, для которой характерны медленная репарация тканей в очаге воспаления, тенденция к затяжному (хроническому) течению инфекционного процесса, большая частота осложнений.
Клиническая картина рожи
Лабораторная диагностика
Вследствие редкого выделения b-гемолитического стрептококка из крови больных и из очага воспаления проведение обычных бактериологических исследований нецелесообразно. Определенное диагностическое значение имеют повышенные титры антистрептолизина-О и других противострептококковых антител, выявление бактериальных и L-форм стрептококка в крови больных, что особенно важно при прогнозировании рецидивов у реконвалесцентов. В последнее время для диагностики стрептококковых инфекций начинают использовать полимеразную цепную реакцию. У большинства больных рожей в разгар заболевания обычно отмечаются умеренный нейтрофильный лейкоцитоз со сдвигом влево, анэозинофилия, умеренно повышенная СОЭ. У больных с частыми рецидивами заболевания может наблюдаться лейкопения. При тяжелом течении рожи, ее гнойных осложнениях возможно обнаружение гиперлейкоцитоза, иногда с развитием лейкемоидной реакции, токсической зернистости нейтрофилов. Измененные показатели гемограммы обычно нормализуются в период реконвалесценции. Изменения показателей Т- и В-систем иммунитета наиболее характерны для рецидивирующей формы болезни. Они отражают признаки вторичной иммунной недостаточности, обычно протекающей по гиперсупрессорному варианту.
Для больных геморрагической рожей типичны выраженные нарушения гемостаза и фибринолиза, проявляющиеся повышением уровня в крови фибриногена, ПДФ, РКМФ, увеличением или снижением количества плазминогена, плазмина, антитромбина III, повышением уровня 4-го фактора тромбоцитов, уменьшением их количества. При этом активность различных компонентов гемостаза и фибринолиза у отдельных больных существенно варьирует.
Диагностические критерии и дифференциальная диагностика
Лечение больных рожей должно проводиться с учетом формы заболевания, в первую очередь его кратности (первичная, повторная, рецидивирующая, часто рецидивирующая рожа), а также степени интоксикации, характера местных поражений, наличия осложнений и последствий. В настоящее время большинство больных с легким течением рожи и многие пациенты со среднетяжелой формой заболевания лечатся в условиях поликлиники. Показаниями для обязательной госпитализации в инфекционные больницы (отделения) являются:
• тяжелое течение рожи с резко выраженной интоксикацией или распространенным поражением кожи (особенно при буллезно-геморрагической форме рожи);
• частые рецидивы рожи, независимо от степени интоксикации, характера местного процесса;
• наличие тяжелых общих сопутствующих заболеваний;
• старческий или детский возраст.
Важнейшее место в комплексном лечении больных рожей (как и другими стрептококковыми инфекциями) занимает антибактериальная терапия. При лечении больных в условиях поликлиники и на дому целесообразно назначение антибиотиков перорально: эритромицин 0,3 г 4 раза в сутки, олететрин 0,25 г 4 - 5 раз в сутки, доксициклин 0,1 г 2 раза в сутки, спирамицин 3 млн МЕ 2 раза в сутки ( курс лечения 7 - 10 дней); азитромицин - в 1-й день 0,5 г, затем в течение 4 дней по 0,25 г 1 раз в день (или по 0,5 г 5 дней); ципрофлоксацин - 0,5г 2 - 3 раза в день (5 - 7 дней); бисептол (сульфатон) - 0,96 г 2 - 3 раза в день в течение 7 - 10 дней; рифампицин - 0,3 - 0,45 г 2 раза в день (7 - 10 дней). При непереносимости антибиотиков показаны фуразолидон - 0,1 г 4 раза в день (10 дней); делагил по 0,25 г 2 раза в сутки (10 дней). Лечение рожи в условиях стационара целесообразно проводить бензилпенициллином в суточной дозе 6 - 12 млн ЕД, курс 7 - 10 дней. При тяжелом течении заболевания, развитии осложнений (абсцесс, флегмона и др.) возможны сочетание бензилпенициллина и гентамицина (240 мг 1 раз в день), назначение цефалоспоринов.
При выраженной инфильтрации кожи в очаге воспаления показаны нестероидные противовоспалительные препараты: хлотазол по 0,1 - 0,2 г 3 раза или бутадион по 0,15 г 3 раза в сутки в течение 10 - 15 дней. Больным рожей необходимо назначение комплекса витаминов группы В, витамина А, рутина, аскорбиновой кислоты, курс лечения 2 - 4 нед. При тяжелом течении рожи проводится парентеральная дезинтоксикационная терапия (гемодез, реополиглюкин, 5% раствор глюкозы, физиологический раствор) с добавлением 5 - 10 мл 5% раствора аскорбиновой кислоты, 60 - 90 мг преднизолона. Назначаются сердечно-сосудистые, мочегонные, жаропонижающие средства.
Патогенетическая терапия местного геморрагического синдрома эффективна при ранее начатом (в первые 3 - 4 дня) лечении, когда она предупреждает развитие обширных геморрагий и булл. Выбор препарата проводится с учетом исходного состояния гемостаза и фибринолиза (по данным коагулограммы). При отчетливо выраженных явлениях гиперкоагуляции показано лечение антикоагулянтом прямого действия гепарином (подкожное введение или путем электрофореза) и антиагрегантом тренталом в дозе 0,2 г 3 раза в сутки 7 - 10 дней. При наличии выраженной активации фибринолиза в ранние сроки болезни целесообразно лечение ингибитором фибринолиза амбеном в дозе 0,25 г 3 раза в сутки 5 - 6 дней. При отсутствии выраженной гиперкоагуляции рекомендуется также введение непосредственно в очаг воспаления методом электрофореза ингибиторов протеаз - контрикала и гордокса, курс лечения 5 - 6 дней.
Лечение больных рецидивирующей рожей
Лечение этой формы заболевания должно проводиться в условиях стационара. Обязательно назначение резервных антибиотиков, не применявшихся при лечении предыдущих рецидивов. Назначаются цефалоспорины (I или II поколения) внутримышечно по 0,5 - 1,0 г 3 - 4 раза в сутки или линкомицин внутримышечно 0,6 г 3 раза в сутки, рифампицин внутримышечно 0,25 г 3 раза в сутки. Курс антибактериальной терапии - 8 - 10 дней. При особо упорных рецидивах рожи целесообразно двухкурсовое лечение. Последовательно назначают антибиотики, оптимально действующие на бактериальные и L-формы стрептококка. Первый курс антибиотикотерапии осуществляется цефалоспоринами (7 - 8 дней). После 5 - 7-дневного перерыва проводится второй курс лечения линкомицином (6 - 7 дней). При рецидивирующей роже показана иммунокорригирующая терапия (метилурацил, нуклеинат натрия, продигиозан, Т-активин).
Местная терапия
Лечение местных проявлений болезни проводится лишь при ее буллезных формах с локализацией процесса на конечностях. Эритематозная форма рожи не требует применения местных средств лечения, а многие из них (ихтиоловая мазь, бальзам Вишневского, мази с антибиотиками) вообще противопоказаны. В остром периоде рожи при наличии неповрежденных пузырей их осторожно надрезают у одного из краев и после выхода экссудата на очаг воспаления накладывают повязки с 0,1% раствором риванола или 0,02% раствором фурацилина, меняя их несколько раз в течение дня. Тугое бинтование недопустимо. При наличии обширных мокнущих эрозий на месте вскрывшихся пузырей местное лечение начинают с марганцевых ванн для конечностей с последующим наложением перечисленных выше повязок. Для лечения местного геморрагического синдрома при эритематозно-геморрагической роже назначают 5 - 10 % линимент дибунола в виде аппликаций в области очага воспаления 2 раза в сутки на протяжении 5 - 7 дней. Своевременно начатое лечение геморрагического синдрома значительно сокращает сроки острого периода болезни, предупреждает трансформацию эритематозно-геморрагической рожи в буллезно-геморрагическую, ускоряет репаративные процессы, предупреждает характерные для геморрагической рожи осложнения.
Физиотерапия
Бициллинопрофилактика рецидивов рожи
Бициллинопрофилактика является составной частью комплексного диспансерного лечения больных, страдающих рецидивирующей формой заболевания. Профилактическое внутримышечное введение бициллина (5 - 1,5 млн ЕД) или ретарпена (2,4 млн ЕД) предупреждает рецидивы болезни, связанные с реинфекцией стрептококком. При сохранении очагов эндогенной инфекции эти препараты предупреждают реверсию
L-форм стрептококка в исходные бактериальные формы, что способствует предупреждению рецидивов. При частых рецидивах (не менее 3 за последний год) рожи целесообразна непрерывная (круглогодичная) бициллинопрофилактика на протяжении 2 - 3 лет с интервалом введения препарата 3 - 4 нед (в первые месяцы интервал может быть сокращен до 2 нед). При сезонных рецидивах препарат начинают вводить за месяц до начала сезона заболеваемости у данного больного с интервалом в
4 нед на протяжении 3 - 4 мес ежегодно. При наличии значительных остаточных явлений после перенесенной рожи препарат вводят с интервалом в 4 нед на протяжении 4 - 6 мес. Диспансеризация больных рожей должна проводиться врачами кабинетов инфекционных заболеваний поликлиник с привлечением при необходимости врачей других специальностей.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

