У ребенка мозоли на ладонях после гимнастики как облегчить
Обновлено: 27.04.2024
В условиях постоянного давления или трения происходит омертвение поверхностных слоев кожи. Клетки рогового слоя начинают интенсивно делится, формируется участок утолщения. При длительном существовании мозоли и воздействии раздражающих факторов образуется конусообразный корень. Изначально стержень прорастает в роговой и ростковой слой кожи, а затем уходит глубоко в дерму и подлежащие ткани. Глубина корня мозоли может быть от нескольких миллиметров до нескольких сантиметров.
Основная причина формирования стержневой мозоли на коже стоп и пальцев ног это ношение неудобной обуви (узкой, широкой, с тонкой подошвой, на высоком каблуке), колготок и носков с грубыми швами.
Другие факторы риска образования стержневой мозоли:
проникновение под кожу инородного тела, камня, занозы;
травмы стопы, переломы, хирургические операции;
гиперкератоз стоп (жесткий роговой слой кожи);
длительное пребывание на ногах, связанное с профессиональной деятельностью (парикмахеры, продавцы);
однообразная физическая нагрузка у спортсменов, танцоров;
высокая физическая активность;
нарушение обмена веществ;
недостаточное кровообращение нижних конечностей при сердечно-сосудистых заболеваниях;
врожденные нарушения синтеза кератина (белка, ответственного за эластичность кожи).
Вероятность развития сухой мозоли повышает наличие таких заболеваний, как сахарный диабет, подагра (отложение солей мочевой кислоты в суставах), артрит и артроз стопы, остеохондроз.
Справка! Патология чаще обнаруживается у людей с плоскостопием, косолапостью, пяточной шпорой, молоткообразными пальцами стопы.
Стержневая мозоль на коже рук и пальцах возникает при постоянном трении об инструменты, садовый инвентарь, спортивные снаряды (штанги, брусья, бадминтон). Предрасполагающие обстоятельства формирования стержневой мозоли — ослабление иммунитета, псориаз и другие кожные заболевания, ихтиоз кожи (нарушение процесс ороговения), пожилой возраст, курение.
Симптомы
Для стержневой мозоли характерно образование плотного ограниченного уплотнения серого, серо-желтого цвета с ровными краями и сохранением кожного рисунка. По центру располагается углубление, из которого просматривается верхушка корня.
В зависимости от места формирования мозоли пациенты жалуется на боль при ходьбе, взятии предметов кистью руки. Характер боли сравнивают с ощущениями при занозе. Неудобная тесная обувь, тонкая подошва, грубые швы усиливают болезненные ощущения.
Осложнения
При неблагоприятном течении возможно инфицирование стержневой мозоли, образование участков некроза с последующим развитием мозольного абсцесса. При проникновении гноя и инфекции в глубокие слои дермы абсцесс осложняется флегмоной. При генерализации гнойного процесса возрастает угроза сепсиса, что представляет опасность для жизни пациента.
Прорастание стержня в глубокие слои дермы вызывает сильную болезненность и кровоточивость ввиду давления корня на сосуды и нервные окончания.
Диагностика
Диагностику, лечение и профилактику стержневой мозоли осуществляет врач-дерматолог. На этапе первичной консультации врач проводит внешний осмотр, уточняет условия возникновения мозоли, вид деятельности и характер нагрузок, изучает анамнез. Предположить сухую мозоль можно по образованию желтоватых и желтовато-серых уплотнений со «шляпкой» корня по центру, которые возвышаются над поверхностью кожи. В сомнительных случаях диагноз подтверждают на основании результатов дерматоскопии. Дифференциальную диагностику проводят с подошвенной бородавкой.
При обнаружении заболеваний и деформаций стопы направляют на консультацию к ортопеду или подологу. При подозрении на сахарный диабет, сосудистые заболевания необходима консультация эндокринолога, флеболога, сосудистого хирурга, другого узкого специалиста по показаниям.
Лечение
Лечение стержневой мозоли может быть консервативное и оперативное. Всем пациентам рекомендовано по возможности уменьшить нагрузку на стопы или руки, нормализовать питание, ограничить физическую активность.
Консервативные методики эффективны при небольших и неглубоких стержнях. Ногу предварительно распаривают в мыльно-содовом растворе, на место поражения наклеивают пластырь или обрабатывают кремом с мочевиной, салициловой кислотой. Для удаления мозоли в домашних условиях необходимо несколько сеансов.
Лазерное удаление стержневой мозоли
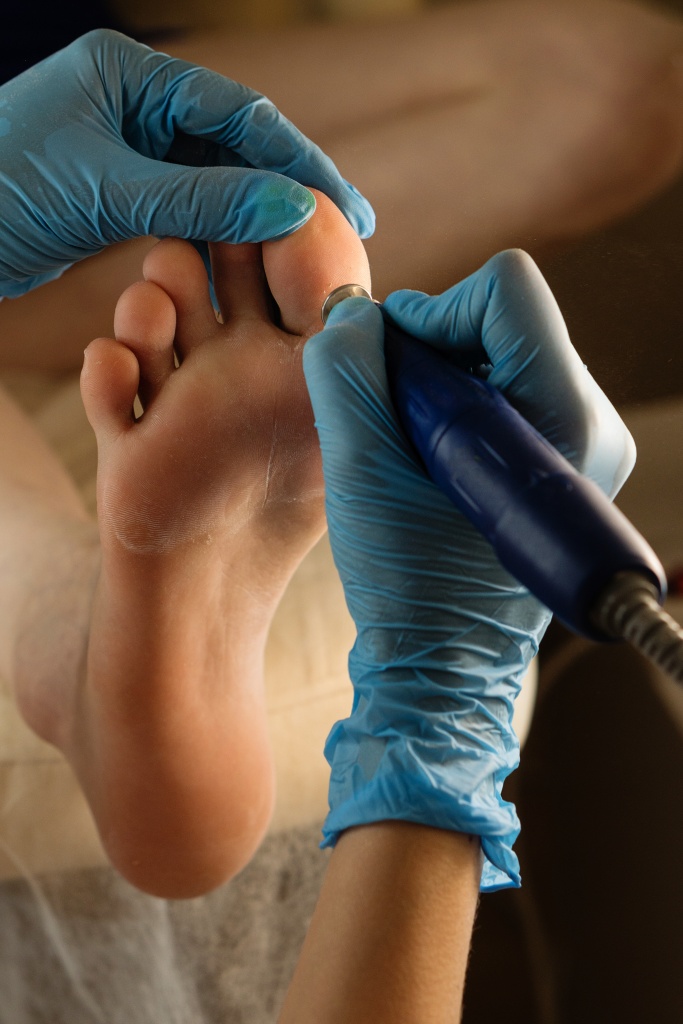
В Поликлинике Отрадное застарелые, болезненные наросты со стержнем удаляют лазером. Под действием лазерного луча клетки мозоли и внутреннего корешка нагреваются и испаряются. Лазер одновременно также уничтожает патогенные микроорганизмы, что сводит к минимуму риск инфицирования.
Лазерное удаление имеет ряд противопоказаний:
психические и неврологические расстройства,
кожные болезни, открытые раны в предполагаемой зоне воздействия,
соматические патологии в период обострения,
Лазерное воздействие проводят за один сеанс под местной анестезией. Процедура не требует специальной подготовки.
Важно! За день до удаления мозоли рекомендовано воздержаться от ножных ванночек, нанесения кремов и размягчающих препаратов на область поражения.
Дерматолог определяет глубину и площадь воздействия, и послойно выпаривает лазерным лучом клетки мозоли и корня. В завершении на зону обработки наносят препарат, который ускоряет процесс заживления тканей и предотвращает проникновение инфекции. Рану закрывают стерильной повязкой.
Корочка самостоятельно отторгается через 10–15 дней. Не рекомендовано удалять ее самостоятельно, так как это увеличивает риск инфицирования, образования рубца. На протяжении двух недель после лазерного удаления мозоли пациенту противопоказано посещение бани, сауны, прием горячей ванны, ношение неудобной и тесной обуви.
Другие малоинвазивные методы удаления сухой мозоли
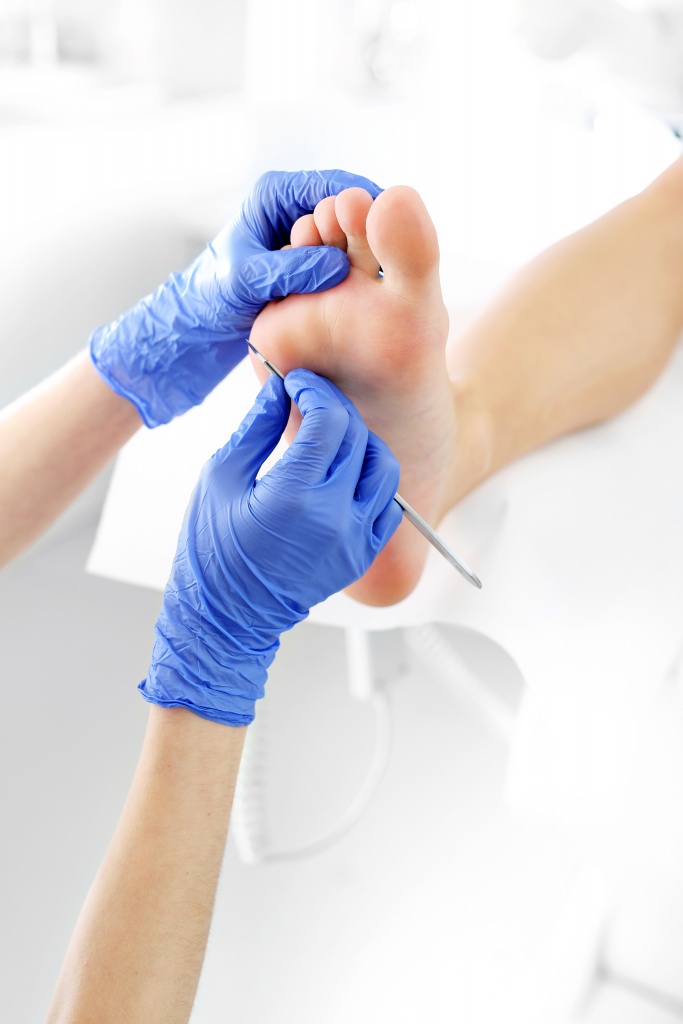
При наличии противопоказаний к лазеру или по индивидуальным показаниям для удаления сухой мозоли в Москве используют другие атравматические и эффективные методы:
Аппаратный медицинский педикюр. Огрубевшие слои размягчают кератолитическими составами, после чего удаляют вращающейся фрезой, а корень мозоли высверливают. Минимальное количество сеансов — два, в зависимости от длины стержня.
Криодеструкция. Утолщенные наросты иссекают жидким азотом. Под действием сверхнизкой температуры сосуды коагулируются, клетки замораживаются и погибают. Формируется участок некроза, который отторгается через 10–15 дней. Процедура длится от 30 секунд до 2 минут.
Электрокоагуляция. Ороговевшие участки кожи и стержень мозоли прижигают электрическим током. Недостаточно глубокая коагуляция увеличивает риск повторного формирования стержневой мозоли, а слишком глубокая — образования рубца на коже.
Радиоволновое удаление. Радиоволны испаряют огрубевшие ткани мозоли вместе с ее корнем. Процедура предупреждает повторное нарастание мозоли, образование рубцов, отеков.
В крайне редких случаях при неэффективности малоинвазивных методов удаления стержневой мозоли рассматривают вопрос о хирургическом иссечении под местным обезболиванием.
Профилактика
Невозможно выявить и исключить все провоцирующие факторы формирования стержневой мозоли. Однако, внимательное отношение к своему здоровью, умеренные физические нагрузки, здоровый образ жизни, своевременное лечение сопутствующих заболеваний стопы снижают риск образования сухой мозоли.
Важно принять все меры, чтобы не допустить появления мозоли:
выбирать комфортную обувь, с максимальной высотой каблука 3–4 см;
корректировать нагрузку на стопы и кисти;
при работе с инструментами, спортивным и садовым инвентарем использовать защитные перчатки;
своевременно удалять сухие мозоли;
избегать хождения по земле босиком, попадания инородных тел.
Если проблема изменения свода стопы уже существует, ортопеды рекомендуют укреплять мышцы стоп и голени с помощью массажа и ЛФК, избегать статистических перегрузок, носить ортопедические стельки.
Где удалить стержневую мозоль в Москве
Поликлиника Отрадное проводит удаление сухой мозоли лазером в Москве по доступной цене. С вами работают опытные специалисты, на современном оборудовании, что обеспечивает атравматичное, безболезненное и эффективное иссечение мозоли. Стоимость зависит от размера образования. Для записи заполните форму обратной связи на сайте или позвоните по телефону.
Мозоли – это болезненные и легко повреждаемые участки кожи, возникающие при трении. Под таким измененным слоем кожи накапливается жидкость, которая как подушка защищает от трения нижележащие слои. В итоге под пузырем образуется новый слой кожи, а жидкость внутри него постепенно реабсорбируется.
Чаще всего мозоли возникают на подошвах и на пятках при ношении неудобной обуви и неподходящих носков во время долгих прогулок.
У детей, которые любят лазить по деревьям и виснуть на ветках, мозоли также образуются на ладонях около основания пальцев.
Причины появления мозолей
- длительное трение кожи о грубую поверхность;
- влажность усугубляет эффект трения.
Cимптомы
- болезненный участок пораженной кожи, заполненный жидкостью;
- боль;
- натирание неудобной обувью и носками.
Что можете сделать Вы
Не надо специально вскрывать пузыри, т.к при этом увеличивается риск инфицирования. Просто сделайте отверстие в полоске из пластыря и поместите прямо вокруг мозоли, чтобы ограничить ее.
Чтобы уменьшить боль и воспаление, примите ибупрофен. Если вы беременны, обратитесь к вашему врачу за безопасным обезболивающим или вообще откажитесь от приема анальгетика.
Если мозоль сама разрывается, помойте этот участок кожи водой с мылом, защитите его тонким слоем антибактериальной мази и оберните бинтом. Если есть возможность, старайтесь проветривать этот участок кожи.
Если дальнейшее натирание неизбежно, вам необходимо вскрыть пузырь.
Для этого, простерилизуйте иглу, протерев ее спиртом или подержав ее на открытым огнем. Введите иглу в основание пузыря и осторожно надавите на него, чтобы дренировать. Помойте кожу водой с мылом. Отрежьте свободные кожные лоскуты, но так, чтобы не порвать живую кожу. Смажьте ее антибактериальной мазью. Положите сверху чистую марлю или стерильный бинт.
Что может сделать врач
Обычно образуются достаточно небольшие мозоли, которые вы можете вылечить сами.
Обратитесь к врачу, если после двух недель самостоятельного лечения нет значительного улучшения или если участок кожи вокруг мозоли вздулся, стал болезненным и воспаленным, появилось гнойное отделяемое.
Доктор очистит и грамотно перевяжет рану. А также объяснит вам, как делать это самостоятельно. При необходимости вам пропишут антибиотики для местного применения или приема внутрь.
Кроме того, врач должен исключить синдром Стивенса-Джонсона, редкое, но потенциально опасное воспалительное заболевание, при котором на коже очень быстро возникают пузыри, не вызванные натиранием.
Профилактика появления мозолей
Мозоли возникают как следствие повреждения, возникающего от давления и трения инородного предмета на кожу. Кожа в тех местах, где происходит излишнее трение, становится более плотной и грубой. Но если бы этого не происходило, то на коже образовывались бы кровавые раны. Наиболее часто мозоли появляются в районе пятки и на пальцах ног.
Мозоли бывают нескольких видов:
- сухие мозоли. Они образуются при трении, выглядят как огрубевший слой кожи. Эти мозоли дают болевые ощущения и появляется желание от них избавиться побыстрее. Но не тут-то было! Сухие мозоли своим корнем уходят глубоко в кожу, поэтому освободиться от них трудно;
- мокрая мозоль. Похожа на пузырь, наполненный водой. На самом деле, внутри этого пузыря находится лимфатическая жидкость. Возникает также от трения. При этом повреждаются ткани кожи. Появление такой мозоли вы обнаружите сразу. Она даст вам о себе знать острой болью;
- кровавая мозоль. если сосуды в местах повреждения расположены близко к коже, то мокрая мозоль становится кровавой. В этом случае пузырь наполняется не лимфой, а кровью;
- подошвенные мозоли возникают преимущественно на подушечках пальцев. Образуются из-за постоянного давления веса тела и от давления обуви.
Как справляться с образовавшимися мозолями?
Мокрую мозоль не следует заклеивать обычным пластырем. Ранка в этом случае подживать не будет. Для этих целей лучше использовать специальный бактерицидный пластырь с мягкой марлевой подушечкой. Если пузырь с жидкостью проткнулся, то необходимо поврежденное место обработать каким-нибудь антисептиком.
Чтобы избавиться от сухой мозоли, придется немного больше потрудиться. Сначала нужно убедиться, что это действительно мозоль, а не бородавка, например. Бородавка состоит из живой ткани, повреждать её нельзя. Срезать сухие мозоли не рекомендуется. Мало того, что это неэффективно, так как мозоль снова может появиться, так ещё инфекцию можно занести.
Мозоли на ладонях рук и пальцах – явление довольно распространенное. Чаще всего они возникают на внутренней стороне, но в силу определенных причин или нагрузок могут образоваться также и на тыльной стороне ладони (например, у боксеров, каратистов).
Виды мозолей
В зависимости от степени и продолжительности физического воздействия мозоли бывают нескольких видов:
- водянки, или мокрые мозоли. Появляются в результате интенсивного трения или механического воздействия (особенно на кожу, не привыкшую к физическим нагрузкам). В местах повреждения возникают пузыри, наполненные прозрачной желтоватой жидкостью;
- сухие мозоли возникают в результате продолжительного, но не сильного воздействия. Сухие мозоли формируются постепенно, кожа на них очень грубая и сухая, избавиться от них намного сложнее, чем от водянок;
- стержневые мозоли на руках зачастую болят, так как имеют корень, уходящий в глубокие слои кожи. Такие мозоли необходимо удалять с корнем, иначе они появляются снова.
Отчего могут появляться мозоли?
В результате сильных физических воздействий кожа на ладонях и пальцах рук травмируется. Организм проявляет защитную функцию, усиленно восстанавливает на поврежденном участке более толстый и грубый слой кожи. Вот почему на руках возникают мозоли в пораженных местах. Причины появления могут быть самыми разными, но в основном можно выделить следующие:
- механическое воздействие. По этой причине чаще всего мозоли появляются у спортсменов, работников сельского хозяйства, дачников-огородников, работников тяжелого физического труда;
- нагрузки, связанные с определенными профессиональными особенностями. На пальцах появляются уплотнения в виде мозолей из-за трения инструментов, ручки, кисти о поверхность кожи (пианисты, маляры, плотники, столяры, студенты, секретари-машинистки и др.);
- недостаток витаминов А, Е в организме.
Причины появления волдырей или сухих наростов на ладонях и пальцах могут быть случайными, независящими от физических нагрузок. Но в любом случае не стоит оставлять без внимания эту проблему.
Наиболее эффективные методы лечения мозолей на руках
Мозоли на руках часто болят, доставляют массу неудобств и неприятностей. Способы лечения зависят от вида образований, но в первую очередь необходимо ограничить нагрузки и факторы, провоцирующие появление мозолей.
Медикаментозное лечение
Для удаления образований – сухих и стержневых мозолей – используются препараты, содержащие салициловую или молочную кислоты, в виде растворов, мазей и пластырей. Перед нанесением препаратов для достижения большего эффекта рекомендуется размягчать кожу рук при помощи теплых ванночек. Препараты наносят непосредственно на пораженное место, избегая попадания на здоровую поверхность.
Если мозоль на руке или на пальце руки болит, первое, что нужно сделать, – обратиться к врачу. Возможно, кожа повреждена слишком глубоко и на месте мозоли может возникнуть воспаление, гнойная инфекция.
Профилактические меры
Чтобы избежать появления мозолей на руках необходимо мыть руки теплой водой, делать смягчающие ванночки, регулярно наносить увлажняющие и питательные кремы, проблемные места обрабатывать пемзой. Для работы с различными инструментами лучше использовать защитные перчатки. Употребление витаминов А, Е поможет сохранить здоровье кожи, избавит от сухости и шелушения.
Атопический дерматит – это кожное заболевание, основным симптомом которого является сильный зуд, вследствие чего кожа начинает трескаться, мокнуть и покрываться коркой или сыпью. В большинстве случаев кожный покров имеет повышенную сухость и гиперчувствительность. Это заболевание очень часто начинается в раннем возрасте и с перерывами на ремиссию, сопровождает человека всю жизнь.
Причины возникновения атопического дерматита
До сих пор достоверно неизвестны точные причины возникновения этой болезни. В основном считается, что заболевание переходит по наследству и обусловлено изменением гена, отвечающего за барьерную функцию кожи. Если атопия есть у кого-то из родителей, то скорее всего она проявится и у ребенка. Эпидермис является наружным слоем кожи, защищающим ее от воздействия внешних раздражителей и микробов. У людей с атопическим дерматитом он генетически нарушен и не выполняет свою функцию: не увлажняет кожу, от этого она становится сухой и шелушащейся, склонной к аллергическим реакциям.
Раздражителями для такой кожи становятся:
- пищевые продукты (цитрусовые, помидоры, жареная еда, орехи, шоколад и т.д.);
- бытовая химия и средства гигиены;
- одежда из синтетических и шерстяных материалов;
- сухость воздуха в помещении приводит к шелушению кожи;
- занятия спортом и сильное потоотделение;
- стрессовые ситуации и нервное напряжение;
- горячая и хлорированная вода.
Все это приводит к сильнейшему зуду, покраснениям и чрезмерной сухости. Зуд обычно усиливается в вечернее и ночное время, а также с утра.
Как помочь ребенку при сильном зуде?
Зуд переносится детьми очень тяжело. Они не смогут заснуть, пока не расчешут проблемное место до крови. Очень сложно объяснить ребенку, что расчес потом будет долго и больно заживать. В рану может попасть инфекция, вызывая нагноения и микозы. От постоянного дискомфорта, вызванного зудом, дети становятся нервными, раздражительными, нарушается их сон, они начинают стесняться ходить в открытой одежде.
Если ребенок начал чесаться и появились признаки атопии, следует обратиться к врачу-дерматологу. Он назначит антигистаминные препараты и кортикостероидные мази и кремы. Эти лекарства способны успокоить зуд, снять отеки и воспаления.
Помимо этих средств, помочь в уменьшении зуда могут следующие рекомендации:
- соблюдение гипоаллергенной диеты. Из рациона необходимо исключить продукты, вызывающие аллергическую реакцию (шоколад, цитрусовые фрукты, рыба, жареная пища и т.д.). Наряду с лекарственными препаратами, диета является обязательной для достижения облегчения заболевания;
- мыть ребенка нужно в теплой, но не горячей воде с использованием средств, имеющих нейтральный pH, без красителей и отдушек;
- увлажнять кожу после купания кремами с эмолентами. Эмоленты — это вещества, защищающие ее от потери влаги и возобновляющие защитную функцию. Их регулярное использование может помочь обойтись без лекарственных препаратов;
- регулярно увлажнять помещение при помощи проветриваний и увлажнителя воздуха;
- поддерживать температуру воздуха не более 22 градусов;
- не укутывать ребенка, не допускать сильного потоотделения. Холод — один из способов успокоить зуд;
- обрезать на руках ребенка ногти, чтобы не допустить сильных расчесов кожи;
- влажные обертывания кожи. Помогают сохранять кожу увлажненной и способствуют более активному проникновению специальных мазей, которые используются во время этой процедуры. За счет испарения воды с повязки, поверхность кожи охлаждается, что способствует уменьшению зуда и боли. Перед тем как проводить обертывания, необходимо проконсультироваться с врачом. При тяжелых формах дерматита обертывания проводят в медицинских учреждениях.
Атопический дерматит детьми переносится тяжелее, чем взрослыми. Для лечения необходимо обязательно обращаться к врачу и учить своего ребенка жить с этим заболеванием, соблюдая диету и другие рекомендации.
Читайте также:

