У ребенка мелкие белые прыщики на теле что это такое
Обновлено: 26.04.2024
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Контагиозный моллюск у детей – распространенное вирусное заболевание кожного покрова и слизистых оболочек. Встречается преимущественно в детском возрасте. Развивается при инфицировании вирусом MCV (Molluscum contagiosum virus). Возбудитель представляет собой крупный (от 200 до 300 нм) двуспиральный ДНК-вирус, размножающийся в цитоплазме инфицированных клеток эпителия. Выделено четыре генотипа MCV 1-4, среди которых наиболее распространенным является первый. MCV-2 диагностируется преимущественно у взрослых и передается при незащищенных половых актах.
Распространяется контагиозный моллюск на коже детей контактным и непрямым путем. Заразиться можно через инфицированные предметы. Инкубационный период длится от 2 до 6 месяцев. MCV-инфекция наблюдается среди детей в возрасте от 1 до 12 лет. Однако чаще всего папулы возникают в период от 1 до 4 лет. Встречается заболевание у 1,2-22% населения.

Виды контагиозного моллюска
В подавляющем большинстве случаев размер папул составляет от 1 до 5 мм. При надавливании на узел, с него выходит пробка, которая имеет творожистую консистенцию и бело-желтый цвет.
Основные виды контагиозного моллюска у детей:
Классический. Узелки образуются над уровнем кожного покрова, имеют полушаровидную форму. В центре присутствует небольшое углубление. Как правило, узелки расположены единично.
Гигантский. Папулы располагаются на коже отдельно. Они могут сливаться между собой, образуя крупные бляшки, которые в диаметре могут достигать 20 мм.
Педикулярный. Папулы отличаются наличием тонкой ножки. На коже располагаются кучно, образуя бляшки. Количество, как правило, варьируется в пределах 10 шт.
Генерализованный. Сопровождается появлением крупных и обильных высыпаний. Количество папул достигает нескольких десятков.
Первоначально узелки, возникающие на половых органах, можно спутать с бородавками или герпетическими высыпаниями. Однако, в отличие от герпетических поражений, эти папулы безболезненны.
Причины развития контагиозного моллюска у детей

Заболевание развивается в результате заражения вирусом контагиозного моллюска. Этот вирус, называемый MCV, относится к семейству Poxvirus(Поксвирусов).
Вирус может легко распространяться через:
Прямой контакт «кожа к коже». Инфекция возникает, когда кожа ребенка непосредственно соприкасается с пораженным участком тела другого ребенка или взрослого.
Контакт с загрязненными предметами. Вирус может также распространяться при контакте с инфицированными предметами, такими как полотенца, игрушки, одежда, смесители или дверные ручки.
Ослабленный иммунитет. Дети с ослабленной защитной функцией организма из-за основных заболеваний, таких как СПИД, могут страдать от быстрого прогрессирования MCV.
Механическое повреждение кожи. Раздражение, вызванное повреждениями из-за таких действий, как царапание или трение, может распространить вирус на соседние участки.
Среди основных предрасполагающих факторов развития моллюска у ребенка следует выделить атопический дерматит. Дисфункция иммунной системы и повреждение кожного покрова способствует проникновению вируса.
Симптоматика контагиозного моллюска
Заболевание характеризуется появлением на коже крошечных, безболезненных папул телесного цвета. Они обычно имеют центральное ядро, состоящее из белого воскообразного вещества. Характерно, что в верхней части образований есть крошечная точка или углубление. На более поздних стадиях эти шишки могут увеличиваться в размерах и округляться.
Как правило, узелки имеют диаметр от 2 до 5 мм и располагаются линейно. Они часто возникают на травмированных участках кожного покрова. В отличие от других поражений кожи, они обычно не выглядят красными или опухшими до тех пор, пока их не поцарапают. При повреждении или раздражении папулы воспаляются.
У детей узелки обычно возникают на шее, лице, руках, предплечьях и подмышках. Могут развиваться на любом участке тела, за исключением ладоней и подошв. У взрослых они могут появиться на фоне заболеваний, передающихся половым путем (ЗППП), при этом обычно располагаются на половых органах, ягодицах, внутренней поверхности бедер и нижней части живота.
Сыпь – основной признак моллюска. Папулы имеют некоторые характерные признаки: ·
сначала появляются маленькие пятна размером с булавочную головку;
растут в течение нескольких недель, пока не достигают размера горошины;
папулы мягкие и гладкие и могут иметь небольшую вмятину в центре;
часто узелки безболезненны, но могут вызывать зуд, боль, покраснение и/или небольшой отек;
при механическом повреждении возможно присоединение бактериальной инфекции.
Новообразования могут появляться отдельно или группами. У большинства детей отмечается наличие от 1 до 20 узелков.
Постановка диагноза при контагиозном моллюске

Врачи обычно диагностируют это состояние визуально, осматривая папулы, потому что знают, как выглядит моллюск у ребенка и ни с чем его не спутают.
Если в области гениталий появляются папулы, врачи могут рассматривать инфекцию как ЗППП и проводить дальнейшие исследования. Взрослые, у которых наблюдается контагиозная сыпь генитального моллюска, должны быть обследованы на заболевания, передающиеся половым путем. Чрезвычайно большое количество этих папул может свидетельствовать о скрытом дефиците иммунной системы.
Лечение контагиозного моллюска
Перед тем, как избавиться от моллюсков у детей , следует ознакомиться с основной информацией и проконсультироваться с врачом. Противовирусной специфической терапии не существует. Врачи рекомендуют проводить медикаментозное лечение, несмотря на то, что заболевание является доброкачественным и может самостоятельно регрессировать. Это связано с тем, что MCV-инфекция легко распространяется и может передаваться другим детям.
Папулы при контагиозном моллюске обычно самостоятельно регрессируют через некоторое время. Используется выжидательная тактика.
Удаление контагиозного моллюска у детей осуществляется с помощью малоинвазивных методов, таких как:
криодеструкция жидким азотом или сухим льдом (необходимо несколько аппликаций);
лазеротерапия (избавляет от 90% образований после первой процедуры);
вылущивание (кюретаж) изогнутым пинцетом или кюреткой с дальнейшей обработкой 5% раствором зеленки или йода.
Эти методы могут быть болезненными для пациентов детского возраста. Поэтому врачи могут назначить местную анестезию, чтобы уменьшить дискомфорт.
Медикаментозная терапия имеет несколько альтернативных подходов. Лечения контагиозного моллюска у детей требует индивидуального подбора препаратов , исходя из распространенности процесса, возраста пациента и наличия сопутствующих заболеваний. Неосложненные формы болезни лечатся в амбулаторных условиях. Мази для лечения контагиозного моллюска у детей применяются для прижигания в процессе выдавливания, устранения новообразований. Диссеминированные формы требуют назначения системной терапии противовирусными препаратами на основе интерферона. Основным направлением в консервативной терапии является элиминация возбудителя и деструкция высыпаний.
Наиболее действенным и пригодным средством для лечения моллюска у пациентов детского возраста является гидроксид калия. Предварительная консультация с врачом является обязательной.
Прогноз и меры профилактики при контагиозном моллюске

Болезнь не вызывает серьезных осложнений. У детей со здоровым иммунитетом состояние обычно улучшается само по себе, но на это иногда требуется много времени. Узелки могут находиться на коже несколько месяцев или даже лет, прежде чем пропадут полностью.
В конечном счете исчезают, не оставляя никаких шрамов, если только кожа не была чрезмерно повреждена. В большинстве случаев они исчезают в течение 6–18 месяцев. Дети с ослабленным иммунитетом могут страдать от быстрого ухудшения этого кожного заболевания. В очень редких случаях это состояние может длиться дольше 2 или даже 5 лет.
Профилактика контагиозного моллюска подразумевает:
- соблюдение личной гигиены (мытье рук и пр.);
- исключение контакта с инфицированными людьми;
- использование индивидуальных полотенец и других средств гигиены;
- предотвращение расчесывания и натираний новообразований на кожном покрове.
При появлении папул на коже недопустимо заниматься самолечением. В обязательном порядке следует обратиться к педиатру или дерматологу в клинику «РебенОК» в Москве. В медицинском центре работают специалисты, имеющие большой практический опыт. Они проведут диагностику и рекомендуют, чем лечить контагиозный моллюск у детей , опираясь на вид заболевания и индивидуальные особенности организма пациента.
Акне (прыщи) у детей и их дифференциация
Точный патогенез акне неизвестен. Однако считается, что самый ранний очаг акне, микрокомедон, развивается вследствие аномалий фолликулярной кератинизации. Со временем микрокомедоны трансформируются в клинически видимые открытые комедоны (черные угри) и закрытые комедоны (белые угри). Весь процесс запускается андрогенами, которые стимулируют дифференцировку и рост сальных желез и производство кожного сала.
Пролиферация Propionibacterium acnes в невоспалительные комедоны и попадание содержимого разрушившегося комедона в окружающую дерму способствует появлению воспалительных папул, пустул и кист. Для кистозного акне характерно наличие узлов и кист, рассеянных по лицу, груди и спине. Этот вариант часто оставляет обезображивающие внешность рубцы.
Хотя терапия должна быть индивидуальной, пациенты с комедоновым акне легкой и умеренной степени и/или воспалительным акне хорошо реагируют на комбинацию топических ретиноидов (третиноин, адапален, тазаротен), бензоилпероксида, антибиотиков и азелаиновой кислоты. Папуло-пустулезное акне умеренной и тяжелой степени требует применения системных антибиотиков в сочетании с местными препаратами.

Акне:
а - открытые комедоны (черные угри) усеивают лоб этого 16-летнего юноши.
б - закрытые комедоны (белые угри) покрывают лоб этой 14-летней девочки
Системное применение 13-цис-ретиноевой кислоты (изотретиноин) резервируют для пациентов с тяжелым, рубцующим кистозным акне, устойчивым к традиционным терапевтическим мероприятиям.
*На рынок нашей страны выпускаются средства для топической терапии акне, содержащие изотретиноин: Ретиноевая мазь 0,05%, 0,1% и раствор для наружного применения 0,025% под коммерческим названием Ретасол. Они достаточно дорогие, поэтому имеет смысл искать аналоги.
К счастью, акне обычно самопроизвольно разрешается, и его активность снижается в позднем подростковом и раннем взрослом возрасте. Однако стойкое заболевание у некоторых взрослых среднего возраста продолжает требовать агрессивной терапии.
Оценка пациента с акне включает тщательный медицинский и семейный анамнез и физический осмотр. Хотя специальных лабораторных исследований обычно не требуется, признаки и симптомы преждевременного полового развития, гиперандрогенизации или дисфункции яичников требуют проведения дальнейшего обследования. Тяжелая степень акне у родственника 1-й линии также служит предупреждением о потенциально серьезном заболевании.
Фульминантное акне является формой тяжелого кистозного акне, которое развивается внезапно, обычно у молодых подростков мужского пола, с повышением температуры, лейкоцитозом и остеолитическими очагами в костях.
Акне нередко наблюдается в первый месяц жизни, эта форма называется неонатальным акне. Она обычно проявляется мелкими папулами и пустулами на лице и, как правило, разрешается без терапии. Считается, что неонатальное акне связано с воздействием материнских андрогенов и Pityrosporum. Младенческое акне развивается у грудных детей и детей младшего детского возраста и может проявиться между 3-м и 6-м месяцами жизни в форме эритематозных папул и пустул наряду с отдельными, более глубокими узлами, более стойкими и плохо поддающимися терапии.
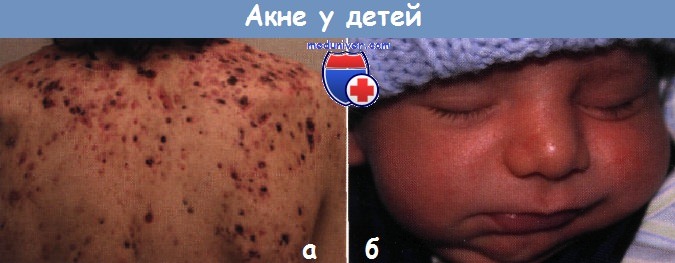
Акне:
а - фульминантное акне. У этого здорового подростка с тяжелым узловато-кистозным акне развились диссеминированные изъязвления и корки вскоре после начала приема 13-цис-ретиноевой кислоты.
К схеме терапии добавили системные КСП, дозу которых постепенно снижали в течение 2 мес.
б - неонатальное акне. У этого здорового новорожденного наблюдаются многочисленные закрытые комедоны и пустулы на лице.
Высыпания разрешились через 1 мес. без терапии.
Акнеформные реакции отличаются от классического вульгарного акне по наличию однородных очагов и диссеминирован-ному распределению высыпаний, которые могут распространяться на руки, ноги и нижнюю часть туловища. Эндогенные кортикостероиды (например, при синдроме Кушинга), прием препаратов преднизолона, анаболических стероидов, изониазида, противосудорожных препаратов и препаратов лития могут вызвать похожие на акне высыпания. Если нельзя отменить лекарство или уменьшить дозу, может помочь традиционная терапия топическими или системными препаратами для лечения акне.
Вульгарное акне можно принять за бактериальный или грибковый фолликулит. При фолликулите преобладают пустулы, и их распределение ограничено участками окклюзии. Окрашивание по Граму, исследование с КОН и культуральный анализ также помогают дифференцировать фолликулит и акне. Иногда у пациента с акне, длительно принимавшего антибиотики, развивается ухудшение заболевания в связи с грамотрицательным фолликулитом, что, вероятно, вызвано резистентными к антибактериальным препаратам грамотрицательными микроорганизмами. Пустулы обычно разрешаются при приеме альтернативного антибиотика или 13-цис-ретиноевой кислоты.
Розацеа отличается от вульгарного акне наличием красных папул, пустул, кист и обширных телеангиэктазий и отсутствием комедонов. Розацеа развивается чаще всего в среднем возрасте, но многие пациенты относят начало появления очагов к подростковому или раннему взрослому возрасту.
Розацеа.
У этой 19-летней пациентки классические высыпания с красными папулами, пустулами, кистами и телеангиэктазиями. Акне:
а - Фолликулит горячих ванн. Болезненные красные папулы и пустулы высыпали (в локализации, соответствующей купальному костюму) у этой девочки-подростка через 24 ч после приема горячей ванны.
Из гноя, взятого в одном из очагов, при культуральном анализе был выделен Pseudomonas.
К счастью, девочка не заболела, и фолликулит разрешился через 3 дня без терапии.
б - акнеформные высыпания. Однородные пустулы на воспаленном основании покрывают туловище и проксимальные участки конечностей у этого 14-летнего мальчика, получавшего высокие дозы кортикостероидных препаратов (КСП) по поводу неспецифического воспалительного заболевания кишечника.
Высыпания разрешились при постепенном уменьшении дозы препарата.
в - младенческое акне. У этого здорового малыша на обеих щеках наблюдается несколько атрофических розовых папул на разных стадиях заживления. Периоральный дерматит. У этой 9-летней девочки развились бессимптомные, красные и сливающиеся папулы на щеках, подбородке и носу в течение месяца после применения на лице топических кортикостероидных препаратов (КСП).
Периоральный дерматит считается вариантом розацеа и может быть вызван применением препаратов этой группы. 6-недельный курс эритромицина привел к полному и длительному разрешению высыпаний.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Естественно, что грамотно определить причину возникновения высыпания , поставить диагноз и назначить лечение ребенку может только детский врач-педиатр, дерматолог или аллерголог. Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи . На первом этапе важно определить, какой характер носит высыпание - инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Причины возникновения высыпаний у детей:
1. Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 - 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией . Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
2. Крапивница – это аллергическая реакция на коже ребенка, сопровождающаяся зудом и появлением волдырей на различных участках тела, в некоторых случаях может повышаться температура и нарушаться стул ребенка. Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней. Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
3. Пищевая аллергия проявляется в виде пятен розовато-красного цвета. Является немного выпуклой, отечной в местах расчесывания и сопровождается зудом. Локализуется, как правило, на щечках младенца, но может появляться и на других частях тела. Может возникнуть как у грудничков, так и у подростков. Если малыш находится на грудном вскармливании, то возникшая аллергия связана с продуктами, употребленными мамой. Если новорожденный на искусственном вскармливании, то аллергическая реакция может появиться на смесь. У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
Аллергия, как правило, сопровождается отеками, которые в свою очередь при ненадлежащем лечении и несвоевременном оказании помощи вызывают удушье . При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога - аллерголога для направления на лабораторные исследования детей старшего возраста;
4. Бытовая аллергия . Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.д. Аллергическая сыпь отличается от инфекционной тем, что при ней ребенок не температурит, у него нет общих недомоганий, нет потери аппетита, сонливости;
5. Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
6. Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 - х лет. Очень часто розеолу путают с ОРВИ или краснухой . В начале болезни у малыша резко повышается температура, которая держится 3 - 5 дней и после этого ребенок покрывается красно - розовой сыпью, исчезающей за 5 - 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
7. Ветрянка. Это распространенное детское инфекционное заболевание, требующее лечения. Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью. Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
8. Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания - кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит , воспаление легких , развитие глухоты, поражение мозга и даже смерть;
9. Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин , в некоторых случаях с налетом. Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
10. Краснуха – это острое инфекционное заболевание . Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
11. Менингит - это воспаление оболочек головного и спинного мозга. Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
12. Стрептодермия – это кожное инфекционное заболевание, возбудителем которого является стафилококк. Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
13. Герпес - это инфекционное заболевание, сопровождающееся возникновением пузырьков на коже и слизистых оболочках, у детей чаще всего располагается на губах. Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 - 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.
Кожных высыпаний и заболеваний у детей великое множество, они могут быть очень похожими, но одни совершенно безобидны для здоровья вашего ребенка, другие же несут угрозу не только общему состоянию, но и детской жизни! Не рискуйте, и при малейших сомнениях, при появлении каких-либо пятен, сыпи и других симптомов обращайтесь к детскому врачу-педиатру, который при необходимости направит Вас с ребенком к детскому дерматологу, аллергологу, неврологу или другому узкопрофильному специалисту в зависимости от характера сыпи и тяжести протекания кожного заболевания.
Сыпь на лице у ребенка. Причины сыпи у грудных детей
При появлении у грудничка сыпи на лице родители, как правило, впадают в панику. Ребенок не может в этот период говорить, но природа наградила его организмом, который отражает все, что с ним происходит. Мама малыша должна быть внимательна ко всем изменениям кожного покрова. Для объяснения изменения стоит завести отдельный блокнот, где стоит записывать все, что ребенок кушал, в чем купали, где ползал, где лежал.
При обнаружении сыпи любая мама начинает беспокоиться о природе ее происхождения и это верно. Причины появления высыпания достаточно разнообразны. Чтобы приступить к лечению, изначально необходимо установить причину подобного высыпания. К факторам, которые влияют на образование сыпи на лице ребенка, относят следующие: изменения температурного режима, наследственность, неправильное питание матери в период беременности или кормления грудью, расстройство системы пищеварения, инфекционные заболевания, аллергическая реакция, нарушение работы нервной системы малыша.
Для устранения высыпания необходимо сначала устранить причину, вызвавшую ее. Лечение необходимо начинать только после консультации педиатра. Самостоятельно решать вопрос с сыпью не стоит, так как это может нанести вред здоровью малыша.
Аллергическая сыпь у детей и тактика при ней
Аллергическая сыпь возникает после непосредственного контакта с возбудителем. Она может быть вызвана пещей или аллергенами окружающей среды. Чаще всего возбудителями являются пыль, шерсть животных, некоторые металлы, продукты питания, пальца растений, порошки для стирки.
Как правило, аллергию на пищу вызывают помидоры, клубника, орехи, яйца, рыба и множество других, потребляемых продуктов питания. Отличительной чертой аллергии у ребенка является его хорошее состояние. Он не теряет аппетит, температура тела держится в пределах нормы, отсутствует сонливость. В случаях сопровождения сыпи отеками необходимо срочно обратиться к педиатру.
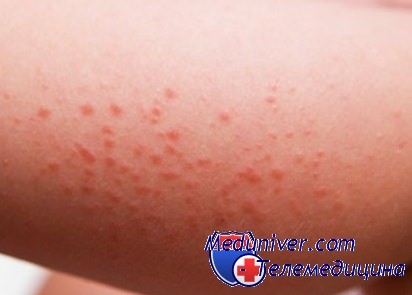
Причину происхождения сыпи можно установить самостоятельно. Сначала необходимо устранить из рациона питания ребенка продукты, вызывающие аллергию. После малышу необходимо дать препарат, который выведет из организма аллерген. На кожу нанесите увлажняющий крем и крем, который снимет зуд. Не мешает после всех процедур показать ребенка педиатру.
Аллергия, вызванная другими факторами, как правило, проявляется на местах контакта ребенка с возбудителем. Действия родителей в подобных ситуациях аналогичны тактике при аллергии на продукты питания. Дополнительно необходимо помыть ребенка под проточной водой. Если аллергия вызвана стиральным порошком или кондиционером, то надо сменить их производителя. Лучше всего использовать гиппоаллергенные порошки.
Инфекционная сыпь на лице у грудных детей и тактика при ней
Инфекционная природа сыпи подтверждается рядом других признаков, которые характерны для инфекционного процесса. К ним относятся: слабость, повышенная температура, головная боль, недомогание, а также симптомы конкретного вида заболевания. Лечение в данном случае назначает только врач, которое должно быть направлено на борьбу с самой инфекцией, а не с сыпью.
К инфекционным заболеваниям, вызывающим сыпь относятся: скарлатина, краснуха, трехдневная лихорадка, ветряная оспа и корь. При скарлатине сыпь появляется на груди, спине и шее постепенно распространяясь на поверхность всего кожного покрова. Высыпание приобретает алый окрас и проявляется в виде маленьких точек. При приеме антибиотиков сыпь быстро исчезает. Сыпь при краснухе сопровождается повышением температуры тела и локализуется на лице, конечностях и туловище. Исчезает через три-четыре дня. Трехдневная лихорадка выражается необъяснимым повышением температуры, которая на третий день спадает, а тела малыша покрывается мелкой сыпью. По истечении недели сыпь сама пропадает.
При ветряной оспе сыпь сопровождается повышением температуры. Сначала появляется пятно, которое постепенно переходит в пузырек, он лопается, образуя гнойничок, покрывающийся корочкой. Продолжительность болезни варьирует от 3 до 5 дней. Корочки отваливаются позднее. При кори происходит повышение температуры, на третий день появляется сыпь. Высыпание происходит сначала на лице, потом переходит на тело и нижние конечности. Как правило, сыпь при коре свидетельствует о выздоровление и исключает возможность заражения при контакте с больным ребенком.
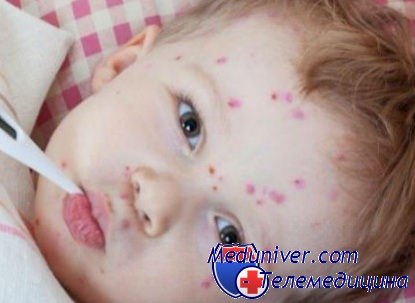
Сыпь у детей при нарушении гигиены - потничка
Потницей называют мелкую пупырчатую сыпь, которая возникает у малыша при жаркой погоде и потливости. Вызывают потничку внутренние и внешние факторы. К первым относятся особенности строения кожных покровов ребенка и несовершенство терморегуляции. К внешним факторам можно отнести дефекты в гигиеническом уходе и нарушение процессов нормального кожного обмена, а также неумеренное использование косметики для детей.
Специальных средств для лечения потницы нет. Существуют только определенные рекомендации. Изначально необходимо правильно организовать гигиенический уход за малышом, важно проводить ежедневные купания и обтирания грудничка. При купании надо использовать травы, которые очищают кожу и подсушивают ее. После приема ванны тело ребенка обрабатывать присыпками или кремами, которые создают нейтральную среду. При собирании ребенка на прогулку не стоит прибегать к чрезмерному количеству надеваемой на него одежды. Это вызовет только повышение потоотделения.
Милиум (роговая киста, белый угорь, «просянка») - это эпидермальное кистозное образование в устье волосяного фолликула, имеющее вид маленького белого зернышка. Обычно милиумы локализуются на лице в зонах со сравнительно тонкой кожей, очень редко на теле, и в течение длительного периода существуют без каких-либо изменений. Милиумы являются достаточно распространенной косметической проблемой, могут возникать в любом возрасте. Особенно часто белые угри появляются в период полового созревания; также нередко обнаруживаются у новорожденных младенцев (угри новорожденных). Представительницы женского пола более подвержены появлению милиумов.
Причины
Милиумы возникают у пациентов с густой формой жирной себореи, характеризующейся гиперфункцией сальных желез и изменением химического состава кожного сала и создающей благоприятный фон для развития угревой болезни.
Выделяют закрытые комедоны - белые угри (милиумы) и открытые комедоны – черные угри (черные точки). Для густой себореи также характерно появление глубоких кист сальных желез – атером и вульгарных угрей.
Милиумы имеют вид мелких округлых плотных узелков бело-желтоватого оттенка, размером 0,5-3 мм с четкими границами, выступающих над поверхностью кожи и напоминающих просяные зернышки (народное название – «просянка»). Для милиума характерна невоспаленная головка, поскольку белый угорь не имеет естественного выхода и контакта с окружающей средой. Милиумы долгое время не изменяются в размерах. При попадании в милиум микроорганизмов может развиться воспаление с образованием гнойничка. Милиумы (милии) нередко можно обнаружить на крыльях носа у недавно родившихся младенцев; они относятся к пограничным состояниям новорожденных и вскоре спонтанно исчезают без какого-либо лечения.
Милиумы распознаются на основании осмотра кожного покрова дерматологом-косметологом по характерным внешним признакам.
Лечение милиумов
Милиумы самостоятельно не проходят, избавиться от них с помощью косметических средств практически невозможно. Ни в коем случае не следует самостоятельно выдавливать милиумы, т. к. при этом травмируется волосяной фолликул и сальная железа. Подобное самолечение нередко приводит к последующему формированию более крупного угря или присоединению инфекции, может вызвать образование грубого рубца.
Лечение милиумов проводится врачом-дерматологом и заключается во вскрытии и удалении капсулы кисты с ее содержимым. Выбор метода удаления зависит от локализации, числа, размеров и глубины расположения милиумов. При единичных милиумах проводится их механическое удаление (с помощью стерильной иглы и кюретажа) с предварительной и последующей антисептической обработкой кожи. Небольшие ранки, оставшиеся после такой процедуры, бесследно заживают самостоятельно.
При множественных белых угрях применяются современные методы - удаление милиумов лазером, радиоволновым методом или электрокоагуляцией. Образовавшиеся на месте прижигания корочки сходят самостоятельно в течение 10-14 дней. Удаление более 10 элементов за один прием не рекомендуется во избежание значительной травматизации кожи и нарушения работы сальных желез.
Профилактика милиумов
Для профилактики появления милиумов необходимы тщательный уход за кожей лица с применением соответствующих типу кожи очищающих и увлажняющих средств, скрабов, пилингов, косметических масок, нормализующих деятельность сальных желез; устранение провоцирующих факторов, правильное и рациональное питание, здоровый образ жизни. Достаточно эффективно предупреждают появление милиумов салонные косметические процедуры, включающие механическую, ультразвуковую, вакуумную чистку лица, пилинги (химический, механический - микродермабразию), лазерную шлифовку.
Читайте также:

