У новорожденного на носу белые прыщики что это такое
Обновлено: 24.04.2024
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
-
;
- контактный дерматит; (вызванная аллергической реакцией на пищу или лекарства, инфекцией, стрессом, контактом с животными, химическими веществами, воздействием солнечных лучей, холода и пр.);
- инфекционные заболевания вирусной, бактериальной, грибковой природы (корь, краснуха, ветряная оспа, скарлатина, синдром рука-нога-рот, контагиозный моллюск, розовый лишай, стригущий лишай, себорейный дерматит, инфекционная эритема, опоясывающий лишай, бактериальный тонзиллофарингит, импетиго, мультисистемный воспалительный синдром у детей, ассоциированный с COVID-19);
- акародерматит (паразитарное заболевание, чесотка); ;
- красный плоский лишай;
- аутоиммунные заболевания (псориаз, системная красная волчанка, дерматомиозит);
- злокачественные заболевания молочных желез у женщин (воспалительный рак молочной железы, рак Педжета и др.); ;
- акне новорожденных (неонатальный пустулез);
- токсическая эритема новорожденных;
- пеленочный дерматит;
- потница;
- укусы насекомых;
- прием лекарств (аллергия на амоксициллин, синдром Стивенса — Джонсона, многоформная экссудативная эритема);
- ангионевротический отек (отек Квинке).
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции. Иногда появление сыпи (в различных формах, с поражением всей поверхности кожи или одного/нескольких участков) связано с приемом какого-либо лекарства: антибиотиков (пенициллины, сульфаниламиды), противовоспалительных (ибупрофен, напроксен, индометацин), обезболивающих, противосудорожных (фенитоин, карбамазепин), химиотерапевтических, психотропных, йодсодержащих (особенно рентгеноконтрастных) препаратов, диуретиков, средств для лечения аутоиммунных заболеваний (ревматоидный артрит). Сыпь может вызвать любой препарат, доля подобных аллергических реакций составляет 5–10% от числа всех побочных эффектов, связанных с приемом лекарств. Чаще всего такая местная реакция возникает у женщин, людей пожилого возраста (которым часто приходится принимать более 3 лекарств одновременно), людей с ослабленной иммунной системой. Характерным симптомом лекарственной аллергии является зуд. Если сыпь распространилась на слизистые оболочки, повысилась температура, затруднено дыхание, одновременно возникает отек лица, губ, языка, необходимо обратиться за срочной медицинской помощью. Лечение сыпи, вызванной приемом лекарства, включает отмену препарата-триггера (под контролем врача), антигистаминные препараты, местные средства (кремы, лосьоны) с кортикостероидами, местные антибактериальные препараты для лечения открытых язв.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.
Милиум (роговая киста, белый угорь, «просянка») - это эпидермальное кистозное образование в устье волосяного фолликула, имеющее вид маленького белого зернышка. Обычно милиумы локализуются на лице в зонах со сравнительно тонкой кожей, очень редко на теле, и в течение длительного периода существуют без каких-либо изменений. Милиумы являются достаточно распространенной косметической проблемой, могут возникать в любом возрасте. Особенно часто белые угри появляются в период полового созревания; также нередко обнаруживаются у новорожденных младенцев (угри новорожденных). Представительницы женского пола более подвержены появлению милиумов.
Причины
Милиумы возникают у пациентов с густой формой жирной себореи, характеризующейся гиперфункцией сальных желез и изменением химического состава кожного сала и создающей благоприятный фон для развития угревой болезни.
Выделяют закрытые комедоны - белые угри (милиумы) и открытые комедоны – черные угри (черные точки). Для густой себореи также характерно появление глубоких кист сальных желез – атером и вульгарных угрей.
Милиумы имеют вид мелких округлых плотных узелков бело-желтоватого оттенка, размером 0,5-3 мм с четкими границами, выступающих над поверхностью кожи и напоминающих просяные зернышки (народное название – «просянка»). Для милиума характерна невоспаленная головка, поскольку белый угорь не имеет естественного выхода и контакта с окружающей средой. Милиумы долгое время не изменяются в размерах. При попадании в милиум микроорганизмов может развиться воспаление с образованием гнойничка. Милиумы (милии) нередко можно обнаружить на крыльях носа у недавно родившихся младенцев; они относятся к пограничным состояниям новорожденных и вскоре спонтанно исчезают без какого-либо лечения.
Милиумы распознаются на основании осмотра кожного покрова дерматологом-косметологом по характерным внешним признакам.
Лечение милиумов
Милиумы самостоятельно не проходят, избавиться от них с помощью косметических средств практически невозможно. Ни в коем случае не следует самостоятельно выдавливать милиумы, т. к. при этом травмируется волосяной фолликул и сальная железа. Подобное самолечение нередко приводит к последующему формированию более крупного угря или присоединению инфекции, может вызвать образование грубого рубца.
Лечение милиумов проводится врачом-дерматологом и заключается во вскрытии и удалении капсулы кисты с ее содержимым. Выбор метода удаления зависит от локализации, числа, размеров и глубины расположения милиумов. При единичных милиумах проводится их механическое удаление (с помощью стерильной иглы и кюретажа) с предварительной и последующей антисептической обработкой кожи. Небольшие ранки, оставшиеся после такой процедуры, бесследно заживают самостоятельно.
При множественных белых угрях применяются современные методы - удаление милиумов лазером, радиоволновым методом или электрокоагуляцией. Образовавшиеся на месте прижигания корочки сходят самостоятельно в течение 10-14 дней. Удаление более 10 элементов за один прием не рекомендуется во избежание значительной травматизации кожи и нарушения работы сальных желез.
Профилактика милиумов
Для профилактики появления милиумов необходимы тщательный уход за кожей лица с применением соответствующих типу кожи очищающих и увлажняющих средств, скрабов, пилингов, косметических масок, нормализующих деятельность сальных желез; устранение провоцирующих факторов, правильное и рациональное питание, здоровый образ жизни. Достаточно эффективно предупреждают появление милиумов салонные косметические процедуры, включающие механическую, ультразвуковую, вакуумную чистку лица, пилинги (химический, механический - микродермабразию), лазерную шлифовку.

На нежной младенческой коже – прыщики! Ужас и кошмар неопытных родителей. И начинаются терзания мамы – плохой уход, несоблюдение гигиены, симптомы ужасных болезней.
Не надо ничего придумывать, напрасно терзаться и паниковать.
Акне новорожденных – дело житейское.
Причин появления этих мелких высыпаний несколько:
- если в крови младенца остается много гормонов, которые передались от матери конце беременности;
- если сальные железы малыша еще не справляются с нагрузкой, которая появилась из-за перестройки гормонального фона;
- если гормоны - например, кортизол, продолжают передаваться ребенку во время кормления грудью, и, негативно воздействуя на обмен веществ, способствуют выработке кожного жира;
И только иногда акне у новорожденных возникает из-за нарушения гигиены.
Как определить, что высыпания – именно акне новорожденных?
По внешнему виду – это крошечные красные бугорки, чаще на лице, но встречаются на грудке или спинке. Они бывают иногда довольно грубыми, жесткие, кожа кажется шершавой на ощупь. Но беспокойства не причиняет. Ребенок разве что во время плача может растревожить проблемные участки руками – но это как с акне, так и без него.
У новорожденных акне исчезает без всякого вмешательства за несколько недель. А вот если и по истечение месяца ситуация не меняется, или даже ухудшается – немедленно покажите ребенка детскому дерматологу. Акне новорожденных можно спутать с другими видами высыпаний.
Как же избавиться от акне новорожденных?
Наберитесь терпения. Никакого специального лечения не требуется. Просто следуйте самым простым советам по уходу за нежной младенческой кожей.
1. Ни в коем случае не трите, не давите и не выкалывайте прыщики.
2. Промывайте теплой водой места высыпания пару раз в день. Только не нужно тереть кожу – старайтесь ее легонько «промакивать».
3. Не используйте ни лосьонов, ни мыла на местах высыпания акне – даже детских, гипоаллергенных и других суперсредств нужно избегать.
Помните, что акне новорожденных — это, в первую очередь, косметическая проблема, вреда ребенку эти высыпания не нанесут.
И еще один важный совет молодым кормящим мамам. Избегайте беспокойств, волнений во время кормления грудью, старайтесь правильно питаться – часто именно вырабатываемые во время стрессов гормоны через молоко и провоцирует появление у младенца акне.
Сыпь на лице у ребенка. Причины сыпи у грудных детей
При появлении у грудничка сыпи на лице родители, как правило, впадают в панику. Ребенок не может в этот период говорить, но природа наградила его организмом, который отражает все, что с ним происходит. Мама малыша должна быть внимательна ко всем изменениям кожного покрова. Для объяснения изменения стоит завести отдельный блокнот, где стоит записывать все, что ребенок кушал, в чем купали, где ползал, где лежал.
При обнаружении сыпи любая мама начинает беспокоиться о природе ее происхождения и это верно. Причины появления высыпания достаточно разнообразны. Чтобы приступить к лечению, изначально необходимо установить причину подобного высыпания. К факторам, которые влияют на образование сыпи на лице ребенка, относят следующие: изменения температурного режима, наследственность, неправильное питание матери в период беременности или кормления грудью, расстройство системы пищеварения, инфекционные заболевания, аллергическая реакция, нарушение работы нервной системы малыша.
Для устранения высыпания необходимо сначала устранить причину, вызвавшую ее. Лечение необходимо начинать только после консультации педиатра. Самостоятельно решать вопрос с сыпью не стоит, так как это может нанести вред здоровью малыша.
Аллергическая сыпь у детей и тактика при ней
Аллергическая сыпь возникает после непосредственного контакта с возбудителем. Она может быть вызвана пещей или аллергенами окружающей среды. Чаще всего возбудителями являются пыль, шерсть животных, некоторые металлы, продукты питания, пальца растений, порошки для стирки.
Как правило, аллергию на пищу вызывают помидоры, клубника, орехи, яйца, рыба и множество других, потребляемых продуктов питания. Отличительной чертой аллергии у ребенка является его хорошее состояние. Он не теряет аппетит, температура тела держится в пределах нормы, отсутствует сонливость. В случаях сопровождения сыпи отеками необходимо срочно обратиться к педиатру.
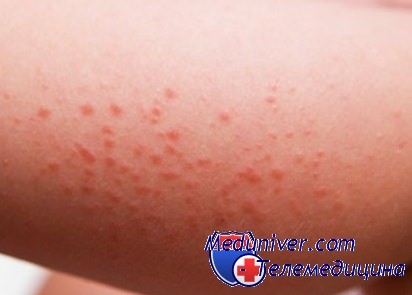
Причину происхождения сыпи можно установить самостоятельно. Сначала необходимо устранить из рациона питания ребенка продукты, вызывающие аллергию. После малышу необходимо дать препарат, который выведет из организма аллерген. На кожу нанесите увлажняющий крем и крем, который снимет зуд. Не мешает после всех процедур показать ребенка педиатру.
Аллергия, вызванная другими факторами, как правило, проявляется на местах контакта ребенка с возбудителем. Действия родителей в подобных ситуациях аналогичны тактике при аллергии на продукты питания. Дополнительно необходимо помыть ребенка под проточной водой. Если аллергия вызвана стиральным порошком или кондиционером, то надо сменить их производителя. Лучше всего использовать гиппоаллергенные порошки.
Инфекционная сыпь на лице у грудных детей и тактика при ней
Инфекционная природа сыпи подтверждается рядом других признаков, которые характерны для инфекционного процесса. К ним относятся: слабость, повышенная температура, головная боль, недомогание, а также симптомы конкретного вида заболевания. Лечение в данном случае назначает только врач, которое должно быть направлено на борьбу с самой инфекцией, а не с сыпью.
К инфекционным заболеваниям, вызывающим сыпь относятся: скарлатина, краснуха, трехдневная лихорадка, ветряная оспа и корь. При скарлатине сыпь появляется на груди, спине и шее постепенно распространяясь на поверхность всего кожного покрова. Высыпание приобретает алый окрас и проявляется в виде маленьких точек. При приеме антибиотиков сыпь быстро исчезает. Сыпь при краснухе сопровождается повышением температуры тела и локализуется на лице, конечностях и туловище. Исчезает через три-четыре дня. Трехдневная лихорадка выражается необъяснимым повышением температуры, которая на третий день спадает, а тела малыша покрывается мелкой сыпью. По истечении недели сыпь сама пропадает.
При ветряной оспе сыпь сопровождается повышением температуры. Сначала появляется пятно, которое постепенно переходит в пузырек, он лопается, образуя гнойничок, покрывающийся корочкой. Продолжительность болезни варьирует от 3 до 5 дней. Корочки отваливаются позднее. При кори происходит повышение температуры, на третий день появляется сыпь. Высыпание происходит сначала на лице, потом переходит на тело и нижние конечности. Как правило, сыпь при коре свидетельствует о выздоровление и исключает возможность заражения при контакте с больным ребенком.
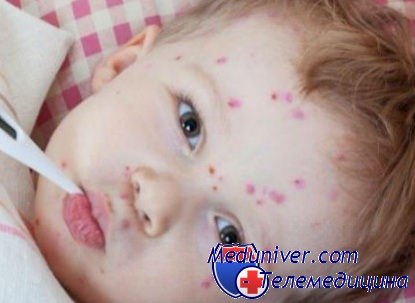
Сыпь у детей при нарушении гигиены - потничка
Потницей называют мелкую пупырчатую сыпь, которая возникает у малыша при жаркой погоде и потливости. Вызывают потничку внутренние и внешние факторы. К первым относятся особенности строения кожных покровов ребенка и несовершенство терморегуляции. К внешним факторам можно отнести дефекты в гигиеническом уходе и нарушение процессов нормального кожного обмена, а также неумеренное использование косметики для детей.
Специальных средств для лечения потницы нет. Существуют только определенные рекомендации. Изначально необходимо правильно организовать гигиенический уход за малышом, важно проводить ежедневные купания и обтирания грудничка. При купании надо использовать травы, которые очищают кожу и подсушивают ее. После приема ванны тело ребенка обрабатывать присыпками или кремами, которые создают нейтральную среду. При собирании ребенка на прогулку не стоит прибегать к чрезмерному количеству надеваемой на него одежды. Это вызовет только повышение потоотделения.
Изменения на коже новорожденных, не требующие лечения
Рождения ребенка в семье - это всегда большая радость и счастье, но вместе с тем и большая ответственность. Многие родители готовятся к появлению малыша - читают специальную литературу, ходят на курсы, спрашивают советов у родственников и знакомых. Но как бы будущие мамы и папы не настраивались на это событие, когда ребенок появляется на свет (особенно, если он первый), возникает множество вопросов. "Нормально ли то, что происходит с моим малышом?" "Все ли с ним в порядке?" Конечно, при любом беспокойстве можно и нужно обратиться к врачу, тем более что патронаж новорожденного ребенка осуществляется на дому. Но все же, хорошо знать, какие изменения, происходящие с малышом, не требуют лечения и являются нормальными.
Дело в том, что организм новорожденного отличается от организма ребенка другой возрастной группы и, тем более, взрослого человека. Когда малыш рождается, он переходит от внутриутробной жизни, в которой он был связан с мамой и зависел полностью от нее, к жизни в нашем мире. При этом с ним происходит множество изменений, и внешних, и внутренних. Таким образом, ребенок приспосабливается к самостоятельной жизни. В этой статье будут рассмотрены изменения, касающиеся кожи малышей.
1. Родовая опухоль. Звучит грозно, но ничего страшного здесь нет: это отек мягких тканей в той части головки малыша, которой он продвигался вперед во время родов. Из-за этого форма головы ребенка в первое время после родов является неровной. Чаще всего родовая опухоль проходит самостоятельно в течение 1-2 дней. В любом случае, в этот период новорожденный с мамой находится в роддоме под присмотром неонатолога (врач, специализирующийся на новорожденных детях).
2. Простая эритема. Сразу после рождения кожа малыша красная, с синеватым оттенком. Это связано с сильно расширенными сосудами на коже и совершенно нормально. Ко второму дню жизни краснота становится наиболее яркой, а к концу первой недели - полностью исчезает.

3. Физиологическое шелушение. Это нормальное явление, начинающееся на 3-5 день жизни. При угасании простой эритемы, о которой говорилось выше, кожа малыша начинает шелушиться. Чаще всего шелушение появляется на груди, животе, но может быть и на других частях тела. Проходит самостоятельно и лечения не требует.
4. Токсическая эритема. Несмотря на название, это явление также не несет в себе никакой угрозы. Причины такого состояния неизвестны. Чаще всего встречается у здоровых, доношенных детей в первые 3 недели жизни. На коже малыша появляются розовые пятна, по форме похожие на кляксы. Эти пятна могут быть на лице, ручках, ножках, теле, но практически не бывают на ладонях и подошвах. Пятна постепенно развиваются в прыщики и бугорки маленьких размеров, их количество может быть достаточно большим. Процесс периодически усиливается и утихает. Очаги могут исчезнуть как через несколько часов, так и через 2 недели без лечения. В данном случае лучше обратиться к врачу по причине того, что некоторые заболевания имеют похожую картину и их нужно исключить.
5. Желтуха новорожденных - это окрашивание кожи, глаз, слизистых в желтый цвет. Такое состояние у малышей может быть как нормальным процессом, так и заболеванием. Нормальная (или физиологическая) желтуха появляется на 2-3 день жизни. Нужно иметь в виду, что раннее прикладывание к груди (в первые сутки, а лучше всего сразу после родов), кормление по требованию снижает риск возникновения физиологической желтухи (она встречается у 60-70 % новорожденных). Патологическую желтуху отличают от нормальной по следующим признакам:
- Она появляется в первые сутки, особенно в первые 12 часов жизни
- Продолжительность ее составляет более 10 дней (для недоношенных детей - более 7 дней)
- После уменьшения или исчезновения симптомов может возникнуть, наоборот, усиление интенсивности желтухи

Существуют также лабораторные признаки, по которым врач, наблюдающий в роддоме за малышом, отличает патологию от нормы и назначает лечение при его необходимости. Т.к. желтуха у малыша начинается еще в роддоме, то маме нужно только следовать указаниям врача, который и определит, нормальное ли это состояние или болезнь.
6. Младенческие угри (или акне) - это одно из проявлений гормонального криза у новорожденных. Такое состояние является нормальным. Бывает у 2/3 малышей, чаще у девочек, примерно со 2 недели жизни. На коже лица (на лбу, вокруг носа, на подбородке) возникают небольшие бело-желтые прыщики. Их появление связано с гормонами матери, которые действовали на малыша до рождения и продолжают действовать некоторое время после. Лечения не требуется, но иногда, в тяжелых случаях могут быть назначены наружные средства: мази или кремы. Часто младенческие угри путают с аллергической реакцией на какой-то продукт питания мамы или введенную молочную смесь. В отличие от угрей, аллергические проявления возникают не только на лице, но и по всей поверхности тела. На лице они захватывают чаще всего область щек, вокруг рта, на руках и ногах - область под коленями и локтями. Аллергическая реакция всегда сопровождается зудом. В любом случае, если у малыша появилась какая-то сыпь, то лучше уточнить диагноз у педиатра.
Вот какие изменения кожи встречаются у новорожденных детей. Они являются нормальными и отражают приспособление маленького ребенка к нашему миру, к окружающей среде и к своей новой жизни. Конечно, молодых родителей беспокоит все, что происходит с их малышом, и при любом подозрении на болезнь лучше задать вопрос педиатру. Тем не менее, и самим родителям важно обладать некоторой информацией, касающейся здоровья их малыша: так они будут более спокойны и уверены в себе.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

