Туберкулезный лимфаденит при вич
Обновлено: 18.04.2024
Микобактерия туберкулеза (МБТ) инфицирует периферическую лимфатическую систему во время лимфогенной диссеминации, но не у всех пациентов развивается клиника поражения лимфоузлов. Макрофаги, фагоцитировавшие микобактерию, начинают экспрессировать поверхностные маркеры и продуцировать провоспалительные цитокины и хемокины, привлекающие в очаг воспаления лимфоциты и моноциты, которые в свою очередь блокируют инфекцию. Однако в случае одновременного заражения вирусом иммунодефицита человека (ВИЧ) эти сигналы значительно увеличивают восприимчивость клеток к инфицированию вирусом и его способность реплицироваться внутри клетки. В отсутствие эффективного иммунного ответа МБТ бесконтрольно размножается внутри макрофага, приводя в конечном итоге к его гибели. Как следствие, возникает очередная волна диссеминации с преимущественным поражением органов вне бронхолегочной системы [1]; особенно уязвима у ВИЧ-инфицированных периферическая лимфатическая система [2, 3]. На фоне распространения ВИЧ-инфекции в мире прогнозировалось смещение в структуре заболеваемости экстраторакальным туберкулезом в сторону лимфожелезистого; однако эти прогнозы оправдались только в отношении развитых стран с низкой заболеваемостью туберкулезом [4]. Анализ структуры заболеваемости экстраторакальным туберкулезом в Сибири и на Дальнем Востоке за 13 лет, проведенный ранее [5, 6], показал относительно стабильную кривую доли туберкулеза периферических лимфоузлов (ТПЛУ) и даже с некоторой тенденцией к понижению. Максимальный процент больных ТПЛУ (16,5 %) был выявлен в 2008 году, в следующем году он опустился до минимума (11,0 %), затем опять вернулся на средневзвешенную позицию 12–13 %.

Екатерина Валерьевна Кульчавеня
доктор медицинских наук, профессор, ведущий научный сотрудник ФГБУ «Новосибирский НИИ туберкулёза», профессор кафедры туберкулёза Новосибирского государственного университета
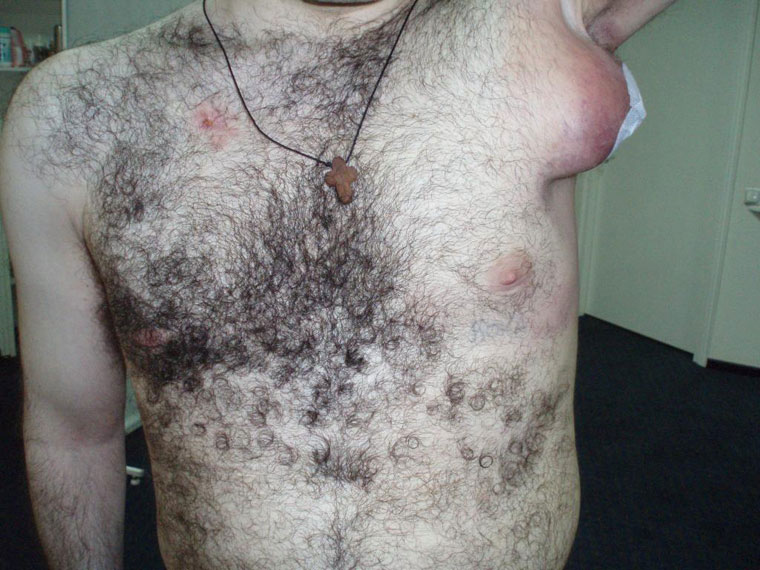
ТПЛУ, несмотря на кажущуюся относительную безопасность, одна из самых сложных для излечения форм экстраторакального туберкулеза, со склонностью к непрерывно рецидивирующему течению, абсцедированию, генерализации процесса — даже у иммунокомпетентных пациентов, не инфицированных ВИЧ. Наглядным примером является история болезни Г. В., 24 года.
Пациент Г. В.
Анамнез заболевания: в мае 2007 г. впервые появилась припухлость и боль в правой половине шеи, повышение температуры тела до 38 °С. Ошибочно диагностирован миозит, лечился амбулаторно (антибактериальная терапия и физиопроцедуры). Однако лечение эффекта не возымело, и чуть позже пальпаторно четко определились увеличенные лимфоузлы. Была выполнена пункционная биопсия; в связи с малой информативностью повторно — открытая биопсия. Гистологическое исследование операционного материала выявило туберкулез. С июня по декабрь 2007 г. лечился в специализированном санатории по 1‑му режиму стандартной химиотерапии, определенной приказом МЗ и СР № 109 от 2003 года, однако стабильного улучшения не возникало, напротив, узлы абсцедировали. Трижды проводилось вскрытие и дренирование абсцессов, лимфаденэктомия. Выписан в декабре 2007 года с неполной клинической стабилизацией процесса; рекомендован прием этамбутол + пиразинамид + протионамид + левофлоксацин (E+Z+Pt+Лево) амбулаторно. На фоне проводимой терапии в зоне послеоперационного рубца в подчелюстной области появилась гиперемия, увеличение лимфоузла с зоной размягчения в центре, в связи с чем 07.04.2008 года поступил в ФГБУ «Новосибирский НИИ туберкулеза» Минздрава России (ННИИТ) для детального обследования и лечения.

Анамнез жизни: контакт с больными туберкулезом отрицает. Простудные заболевания редко, алкоголем не злоупотребляет, материально-бытовые условия удовлетворительные. Непереносимости лекарственных веществ нет. St. localis: в надключичной области справа определяются два послеоперационных рубца. Под ними пальпируется группа увеличенных (2,5–3 см), плотных, умеренно болезненных лимфоузлов, отграниченных от окружающих тканей. В подчелюстной области — гиперемия вокруг старого послеоперационного рубца, пальпируется увеличенный несколько болезненный лимфоузел 1–1,5 см в диаметре с зоной размягчения. Диагноз при поступлении: туберкулез периферических лимфоузлов шейного отдела, абсцедирование.
Данные клинико-лабораторного обследования: кислотоустойчивые микобактерии (КУМ) в отделяемом свища люминесцентным методом 17.04.2008, 23.04.2008 не обнаружены. Посев на МБТ отделяемого свища от 17.04.2008, 16.06.2008 роста не дал. Роста неспецифической микрофлоры также не было получено.
Рентгенография органов грудной клетки в прямой проекции с томографией средостения от 22.07.2008: очаговых и инфильтративных изменений в легких не выявлено.
Пациенту была назначена индивидуальная схема лечения из шести противотуберкулезных препаратов резервного ряда в ежедневном режиме, комплексная патогенетическая терапия. На ее фоне 07.07.2008 выполнена лимфаденэктомия на шее справа, 26.01.2009 — слева. Послеоперационный период в обоих случаях протекал без осложнений. Гистологическое заключение в июле 2008 и в январе 2009 года — туберкулез, острое течение, экссудативная фаза. Только к апрелю 2009‑го года была достигнута относительная стабилизация процесса; полного заживления раны тем не менее достигнуто не было.
Внешний вид пациента Г. В. после двух лет консервативной терапии и шести хирургических вмешательств представлен на фото рисунка 1.
В противовес первому примеру мы наблюдали неожиданно благоприятное течение заболевания у ВИЧ-инфицированного пациента, что демонстрирует пример 2.

Пациент Б. С.
Б. С., 29 лет, житель Новосибирской области. Поступил в ФГБУ «Новосибирский НИИ туберкулеза» Минздрава России 29.03.2013 с жалобами на боль в области шейных лимфоузлов, подъем температуры до 37,4 °С вечером, потливость.
ВИЧ-ассоциированный туберкулез — это актуальная проблема фтизиатрии. По мере снижения Т-лимфоцитов иммунная система перестает сдерживать размножение персистирующих микобактерий и начинается активное заболевание. При тяжелом иммунодефиците туберкулез может протекать атипично, часто встречаются внелегочные формы и генерализованные поражения. Туберкулез у ВИЧ-позитивного требует проведения антиретровирусной терапии.
Анамнез заболевания: примерно 1 год назад, после освобождения из мест лишения свободы, был выявлен туберкулез шейных лимфатических узлов, гепатиты В и С, ВИЧ-инфекция. Получал противотуберкулезную терапию на фоне антивирального лечения в течение двух месяцев, затем прекратил, поскольку пациента ничего не беспокоило. Через 6 месяцев вновь воспалились лимфатические узлы, амбулаторная терапия в противотуберкулезном диспансере без эффекта, в связи с чем направлен на госпитализацию в ФГБУ «Новосибирский НИИ туберкулеза» Минздрава России.
Анамнез жизни: контакт с больными туберкулезом в семье (гражданская жена), в местах лишения свободы. Материально-бытовые условия удовлетворительные. Перенесенные заболевания: часто респираторные вирусные заболевания. St. localis: по наружному краю кивательной мышцы с обеих сторон визуализируются резко увеличенные (до 3–4 см) пакеты шейных лимфоузлов, плотные, болезненные, с признаками размягчения в центре.
Диагноз при поступлении: двусторонний туберкулез шейных лимфоузлов (абсцедирование) без с выделения микобактерии туберкулеза.
Результаты проведенных исследований: КУМ при бактериоскопии мокроты и мочи (люминесцентный метод) от 20.05.2013 не обнаружены.
В мокроте получен рост Streptococcus viridans group 5×104 КОЕ/мл; Neisseria non-meningitidis 5×104 КОЕ/мл; CN Staphylococcus spp. 103 КОЕ/мл. Исследование Bactec 960 от 20.05.2013 — в мокроте М. tuberculosis не выделены. Бактериоскопия отделяемого свища от 05.04.2013–10–99 КУМ в препарате.
Томография органов грудной клетки от 20.05.13: выявлены единичные очаги в S6, средней доле справа, в S4 слева. Томография органов грудной клетки от 14.06.13: динамики нет. В обоих легких (в S6, средней доле справа, в S4 слева) сохраняются единичные очаговые уплотнения, имеющие прежние характеристики. Продолжают визуализироваться неувеличенные лимфоузлы в средостении и корнях легких, количество и размеры их не изменились. Жидкости в плевральных полостях нет. Проходимость бронхов 1–3 порядка не нарушена. Заключение: очаговый туберкулез S 6, 4 правого легкого в фазе рассасывания и уплотнения.
Пациенту проводилось лечение по индивидуальному режиму: изониазид 600 мг внутривенно капельно, офлоксацин 0,4 г внутрь, ПАСК 8000 мг внутрь, пиразинамид 1500 мг внутрь, рифабутин 600 мг внутрь, этамбутол 1,2 внутрь. Лечение было согласовано с инфекционистом, который одновременно назначил пациенту специфическую антивиральную терапию. 04.04.2013 выполнена абсцессотомия шейной области с обеих сторон, послеоперационный период протекал без осложнений, с быстрым заживлением раны. Исследование на гемокультиваторе Bactec 9050 (МБТ) от 05.04.2013 — из операционного материала выделены М. tuberculosis. Внешний вид пациента Б. В. представлен на рисунке 2.
Диагноз при выписке: очаговый туберкулез S 6, 4 правого легкого в фазе рассасывания и уплотнения, без выделения микобактерии туберкулеза. Туберкулез периферических (шейных) лимфатических узлов. Абсцедирующая форма, с выделением микобактерии туберкулеза. Состояние после вскрытия и дренирования абсцесса шейной области с обеих сторон. 1‑а ГДУ. ВИЧ-инфекция. Стадия вторичных заболеваний. Фаза: ремиссия. Хронические вирусные гепатиты В и С.
Таким образом, мы наблюдали злокачественное течение туберкулеза периферических лимфатических узлов у благополучного пациента без ВИЧ-инфекции — и неожиданно благоприятный исход аналогичного заболевания у ВИЧ-инфицированного больного. Эти примеры свидетельствуют о значительной роли компенсаторных возможностей организма, об индивидуальности иммунного ответа; какие‑либо прогнозы следует делать с осторожностью.
Инкубационный период ВИЧ-инфекции может достигать до 6 недель и более.
Ретровирус (вирус иммунодефицита человека) медленно размножается в организме человека, не провоцируя клинической картины.
На этом этапе больной уже является инфекционно-опасным.
Но присутствие вирусных частиц обнаружить при помощи лабораторных анализов еще невозможно.
Практически всегда единственным признаком присутствия в организме патогенного агента является увеличение лимфатических узлов.

Для ретровируса характерно увеличение сразу нескольких групп.
Увеличение лимфоузлов происходит постепенно, на начальной стадии это можно заметить в ходе пальпации.
По мере прогрессирования вирусной инфекции к росту лимфатических узлов присоединяется боль, ухудшение общего состояния больного и другие симптомы иммунодефицита.
Что собой представляют узлы лимфатической системы?
Лимфатические узлы (периферические органы) расположены почти во всех частях тела.
Они имеют близкую анатомическую связь с локальными лимфатическими сосудами.
Узлы являются своего рода защитным барьером.
Они заполнены лейкоцитами, которые ведут борьбу с инфекционными микроорганизмами, проникающими в лимфатические сосуды.
Чаще всего воспаляются узлы в области шеи (за ушами, под нижней челюстью, около сонных артерий), подмышками, надключичными областями, в паху.
Почему при ВИЧ наблюдается увеличение узлов (лимфаденопатия)?
Инфекция является наиболее распространенной причиной увеличения лимфатических узлов.
Поражение вызвано пролиферацией лейкоцитов из-за контакта с патогенными агентами.
Отек узлов может наблюдаться через несколько недель после заражения.
Или позже, в зависимости от состояния иммунной системы пациента.
Лимфаденопатия может наблюдаться при наличии практически любых инфекционных, вирусных, бактериальных, грибковых и паразитарных патологиях.
По этой причине наличие подобного симптома не может говорить о заражении ретровирусом.
Но данное явление должно стать поводом для посещения врача и прохождения необходимых медицинских анализов.
Воспаление лимфоузлов при ВИЧ
Воспалительная реакция в узлах лимфатической системы наблюдается на всех этапах развития инфекционного процесса.
В некоторых случаях увеличение можно заметить только при пальпации.
В других наблюдается внушительный отек в виде шишки до 5 см и более.
Как правило, появление шишек у больного отмечается сразу в нескольких местах, чаще на шее и в подмышечной области.
При протекающем отеке узлов более 8 недель, назначается лабораторное исследование крови на антитела к ВИЧ.
О наличии воспаления лимфоузлов следует говорить в случае присутствия болевого синдрома при ощупывании.
Вирус иммунодефицита человека подвергает организм значительной нагрузке.
Как следствие, кроме ВИЧ-инфекции присоединяются другие патологии бактериальной природы.
С чем и связано развитие у больного воспаления лимфоузлов.
Какие узлы лимфосистемы подвержены воспалению при ретровирусе?
Какие именно периферические органы будут подвержены воспалительному процессу, как быстро они будут увеличиваться и через сколько времени достигнут максимальных размеров?
Это зависит от состояния иммунной системы больного и ее способности сопротивляться инфекционным агентам.
При нарушении функционирования иммунитета, его ослаблении, лимфаденопатия может быть диагностирована на начальном этапе заболевания.
В ряде случаев наблюдается незначительная отечность, выявить которую возможно только при детальном осмотре с пальпацией.
В других вариантах, увеличение достигает внушительных размеров.
Сопровождается скоплением гнойного экссудата, который можно устранить путем оперативного вмешательства.
Отзывы больных относительно изменения узлов лимфосистемы неоднозначные.
Некоторые отмечают отсутствие подобного симптома на протяжении длительного времени.
Другие замечали увеличение лимфоузлов спустя несколько недель после предположительного заражения.
Как говорилось выше, ключевую роль играет состояние иммунитета и его способность реагировать на патогенные микроорганизмы.
Для ВИЧ-инфекции характерно воспаление узлов следующих групп:
- заушных, околоушных
- подчелюстных, шейных
- нижнечелюстных, затылочных
- надключичных, локтевых

При отсутствии патологического процесса узлы практически не будут прощупываться.
В случае воспаления наблюдается изменение их структуры, они становятся плотными, но эластичными.
При протекающем ВИЧ-заболевании чаще отмечается увеличение узлов до 2 см, их болезненность, присутствует гиперемия кожных покровов.
Лимфаденопатия, при которой наблюдается увеличение периферических органов до 4-5 и более см, характерна для инфекции на поздних этапах — асимптоматической и на стадии СПИДа.
У женщин в период беременности и после родов практически всегда наблюдается увеличение лимфоузлов всех групп.
Диагностируется генерализованная лимфоаденопатия.
В случае увеличения узлов только в паховой зоне, скорее всего, речь идет об ИППП.

О том какие анализы
сдавать на ВИЧ
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ВИЧ (антитела и антигены) | 1 д. | 450.00 руб. |
| ДНК ВИЧ (кровь) | 5 д. | 3450.00 руб. |
Туберкулез лимфоузлов при ВИЧ
Туберкулез — инфекционное заболевание, вызванное бактерией Mycobacterium tuberculosis.
Второе название — бацилла Коха (в честь ее первооткрывателя).
Для данного микроорганизма характерно медленное размножение и повышенная устойчивость к окрашиванию микробиологическими красителями.
Кроме того, Mycobacterium tuberculosis резистентна к иммунной системе, что является основной проблемой в терапии заболевания.
Бацилла Коха локализуется вне клеток.
За счет чего ткани некоторое время не подвергаются патологическим изменениям.
В медицинской практике данное явление носит название «латентный микробизм».
Постепенно патоген tuberculosis попадает в регионарные узлы лимфатической системы, распространяясь по всему организму.
Так как ВИЧ сопровождается значительным ослаблением иммунной системы, пациенты данной категории особо подвержены туберкулезу.
На начальной стадии туберкулез лимфоузлов сложно дифференцировать от лимфоденопатии.
Поскольку увеличение узлов незначительное и при пальпации не отмечается болезненность.
Характерными симптомами патологии являются:
После появления вышеописанной клинической картины отмечается усиленный рост узлов лимфатической системы.
Вскоре они напоминают гроздья наростов.
При ощупывании пациент жалуется на выраженный болевой синдром.

Для постановки точного диагноза проводится исследование мокроты и биопсия патологически измененного узла.
Заразен или нет туберкулезный лимфаденит?
Заболевание является следствием проникновения в организм M. Tuberculosis.
Это патогенный микроорганизм, передающийся чаще воздушно-капельным путем.
Туберкулезный лимфаденит является заразным заболеваниям.
Следует избегать инфицированных пациентов и тесного с ними контакта.
Перспективы терапевтического воздействия
При диагностировании воспаления узлов на фоне туберкулезной инфекции, тактика терапии будет основываться с учетом стадийности патологии, сопутствующих заболеваний и состояния иммунной системы.
Назначаются противобактериальные средства широкого спектра действия, активные по отношению к микобактериям туберкулеза: Бенемецин, Рифадин, Изониазид.

Дополнительно назначаются препараты нестероидного ряда с противовоспалительным эффектом: Нимесил, Нимесулид.
Также НПВС могут использоваться в качестве средств, купирующих выраженный болевой синдром.
При туберкулезной лимфаденопатии длительность медикаментозного лечения не редко достигает 12 и более месяцев.
Требуется комплексное воздействие различными группами лекарственных средств.
Включая препараты, направленные на борьбу с ВИЧ.
На сегодняшний день современная терапия ВИЧ-инфекции делает определенные успехи.
Существует множество противовирусных препаратов, которые направлены на предотвращение распространения вируса.
Успешное лечение сопровождается уменьшением вирусных частиц с последующим увеличением CD4-Т-лимфоцитов.
В 2018 году в США одобрен медикамент под торговым названием Trogarzo или Ибализумаб (в России) для терапии больных с диагностированным мультирезистентным ВИЧ-1.
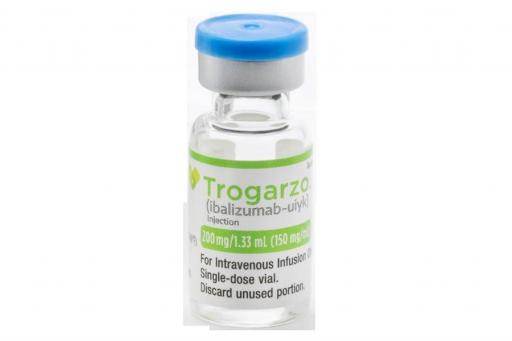
Согласно клиническим исследованиям, в течение 6 месяцев приема Ибализумаба, вирусная нагрузка у пациентов снизилась на 43%.
В исследовании участвовали пациенты, ранее прошедшие терапию 5 и более противовирусными медикаментами.
При достижении болезни терминальной стадии — СПИДа, и отсутствии адекватной реакции организма на противовирусную терапию, единственно возможное лечение заключается в контроле и своевременном подавлении рецидивирующих инфекций.
Кроме того, у пациентов с диагнозом СПИД высокий риск развития некоторых видов злокачественных образований.
В большинстве случаев, это ангиосаркома Капоши.
Саркома Капоши возникает из клеток лимфатических сосудов.

Причиной является заражение некоторыми подгруппами вирусов герпеса, что характерно для пациентов с сильным иммунодефицитом.
Вирусные частицы атакуют и повреждают клетки, вызывающие злокачественные изменения и развитие опухоли.
Тесная взаимосвязь между ВИЧ и присутствием герпеса проявляется в том, что оба вируса передаются половым путем.
Помимо СПИДа, саркома Капоши может развиваться у лиц, злоупотребляющих наркотиками.
Также у больных во время длительной иммуносупрессивной терапии.
Лечение женщин в период беременности подразумевает интенсивное использование противовирусных средств для минимизации рисков рождения ВИЧ-положительного ребенка.
У лиц, не инфицированных ВИЧ, туберкулез лимфатических узлов в большинстве случаев относится к первичному периоду, являясь самостоятельным заболеванием. Вторичный туберкулез лимфатических узлов развивается в результате эндогенной реактивации очагов любой локализации при снижении общей сопротивляемости организма. В настоящее время общепризнанна роль лимфатических узлов как депо МБТ в организме, источника их диссеминации и развития рецидивов.
У ВИЧ-инфицированных больных туберкулезное поражение лимфатических узлов, особенно внутригрудных, реже – внутрибрюшных и периферических, происходит, как правило, на последних стадиях ВИЧ-инфекции, когда развивается глубокая иммуносупрессия. У таких больных иммунитет практически отсутствует, и уровень CD4-лимфоцитов снижается до 100 клеток/мкл и ниже. При таких условиях течение туберкулеза принимает характер первичного со склонностью к генерализации и развитию милиарного туберкулеза. При этом поражаются не только лимфатические узлы, но и легкие, селезенка, печень, плевра, мозг, мозговые оболочки, перикард, кишечник и другие внутренние органы.
Поражение лимфатической системы у ВИЧ-инфицированных данных лиц часто носит множественный характер с вовлечением внутригрудных, периферических (чаще шейных, подчелюстных, надключичных, подмышечных), внутрибрюшных, забрюшинных лимфоузлов. Иногда лимфаденопатия может быть единственным проявлением туберкулеза у ВИЧ-инфицированного человека и не сопровождаться специфическими изменениями в легких или других органах. В таких случаях больные часто обследуются и лечатся в медицинских учреждениях общей лечебной сети, где им проводится дифференциальная диагностика с лимфомами, лейкозом, метастатическим поражением.
Как правило, у ВИЧ-инфицированных пациентов с туберкулезом лимфатических узлов имеется выраженный интоксикационный синдром: длительная лихорадка, общая слабость, снижение массы тела, нарушение аппетита. Несмотря на это, общее состояние больных остается скорее удовлетворительным, и многие из них на догоспитальном этапе продолжают вести активный образ жизни.
Как уже было отмечено выше, распространенный туберкулез лимфатических узлов чаще всего возникает при значительном снижении количества CD4-лимфоцитов – ниже 100, а часто и 50 клеток/мкл. На этой стадии у больных уже имеются симптомы других оппортунистических инфекций, которые создают затруднения при верификации диагноза. Надежным признаком возможного ВИЧ-инфицирования является кандидоз ротовой полости, который встречается практически у всех ВИЧ-инфицированных больных на стадии выраженного угнетения иммунитета. Наличие длительной (несколько месяцев) лихорадки «неясного генеза», снижение массы тела, усиление легочного рисунка на рентгенограмме являются основанием для предположения туберкулезной этиологии периферической и внутригрудной лимфаденопатии на фоне ВИЧ-инфицирования. В таких случаях необходимо провести тестирование пациента на наличие антител к ВИЧ и определить уровень CD4-лимфоцитов. Для диагностики поражения лимфатических узлов других групп следует выполнить обследование органов брюшной полости и забрюшинного пространства (лучше компьютерную томографию с контрастированием). Нередкими находками при этом являются гепатоспленомегалия и небольшой перитонеальный выпот.
Изолированное увеличение лимфоузлов брюшной полости и забрюшинного пространства у ВИЧ-инфицированных лиц (особенно при низком содержании CD4 клеток), чаще всего является проявлением туберкулезного процесса и редко наблюдается при другой патологии. Исключение составляют лимфопролиферативные заболевания, с которыми дифференциальная диагностика проводится наиболее часто.
Лимфома – это злокачественная опухоль, поражающая лимфатическую систему организма. В результате неограниченного деления опухолевых лимфоцитов происходит их заселение в лимфатические узлы и различные внутренние органы.
Выделяют два основных типа лимфом: лимфома Ходжкина и неходжкинские лимфомы.
Лимфома Ходжкина или лимфогранулематоз представляет собой злокачественное заболевание лимфоидной ткани. Его характерным признаком является наличие гигантских клеток Березовского-Штернберга, которые обнаруживаются при микроскопическом исследовании пораженных лимфатических узлов. Заболевание начинается с увеличения лимфатических узлов, которые в 70-75 % случаев представлены шейными или надключичными (несколько чаще с правой стороны). Клинически отмечается повышение температуры, иногда до фебрильных цифр, ночная потливость, «проливные» поты, потеря веса и аппетита, зуд кожи, ночные боли в области поясницы. Диагностическое значение имеет триада симптомов: лихорадка, зуд кожи, увеличение лимфоузлов. Характерным является также усиление симптомов после приема алкоголя. По мере развития заболевания пораженные лимфоузлы увеличиваются и сливаются в крупные пакеты, которые можно заметить даже при внешнем осмотре больного (на боковых поверхностях шеи, в надключичных, подмышечных, паховых областях). В процесс может вовлекаться печень, что проявляется болями в правом подреберьи, желтухой, увеличением органа. В 35 % случаев определяется умеренная спленомегалия. Диагноз лимфогрануломатоза считается доказанным только в том случае, если при гистологическом исследовании найдены специфические многоядерные клетки Березовского-Штернберга.
Неходжкинские лимфомы или лимфосаркомы являются гетерогенной группой неопластических заболеваний, происходящих из клеток лимфатической системы. Лимфосаркомы могут быть Т-клеточными и В-клеточными, В-клеточные лимфомы встречаются чаще (85%) по сравнению с Т-клеточными (15%). Неходжкинские лимфомыимеют много подвидов, которые отличаются по гистологической картине, клиническим проявлениям и подходам к их лечению.
Общим признаком для всех вариантов неходжкинских лимфом является множественное поражение лимфатических узлов, в том числе и лимфоидного кольца Вальдейера (кольцо из небных, трубных, язычной и глоточной миндалин, образующих лимфоидное глоточное кольцо в области зева, корня языка и носоглотки), а также желудочно-кишечного тракта. Клинически лимфомы проявляются значительным увеличением лимфатических узлов преимущественно на шее, в подмышечных впадинах, в брюшной полости. Увеличенные лимфатические узлы безболезненны, не уменьшаются со временем, имеют тенденцию к увеличению и образованию конгломератов. Неходжкинские лимфомы подразделяются на такие же стадии, как и лимфома Ходжкина.
Таким образом, главным методом верификации диагноза является гистологическое исследование удаленного лимфоузла. При невозможности выполнить данное исследование в пользу туберкулезной этиологии лимфаденопатии свидетельствует умеренное увеличение лимфоузлов и отсутствие стремительного прогрессирования процесса в виде их дальнейшего увеличения и слияния в конгломераты, как это наблюдается при лимфомах. Повышает вероятность туберкулеза лимфоузлов и наличие у ВИЧ-инфицированного больного туберкулеза других органов (легкие, плевра, костно-суставной и др.), хотя встречаются случаи сочетанной патологии, когда лимфома развивается на фоне туберкулеза или наоборот.
Вопросы для самоконтроля
1. Какой основной механизм развития туберкулеза лимфатических узлов у ВИЧ-инфицированных лиц?
2. Какие группы лимфатических узлов у ВИЧ-инфицированных лиц поражаются туберкулезом наиболее часто?
3. На какие два основных типа разделяют лимфомы?
4. Какие клетки являются маркером лимфомы Ходжкина (лимфогранулематоза)?
5. Какой основной путь верификации диагноза при поражении лимфатических узлов?
Специалистам - памятка о туберкулезе лимфоузлов, ассоциированном с ВИЧ-инфекцией
ТУБЕРКУЛЕЗ ПЕРИФЕРИЧЕСКИХ ЛИМФАТИЧЕСКИХ УЗЛОВ, АССОЦИИРОВАННЫЙ С ВИЧ-ИНФЕКЦИЕЙ
/памятка для врачей терапевтов, хирургов, онкологов, гематологов, фтизиатров/
Туберкулез периферических лимфатических узлов одна из наиболее часто встречающихся внелегочных локализаций туберкулеза.
Клиническая картина заболевания и течение туберкулеза у больных ВИЧ-инфекцией зависят от стадии ВИЧ-инфекции и определяются глубиной Т-клеточного иммунодефицита. Чаще характерно острое течение воспалительного процесса в лимфатических узлах с тенденцией к хронизации.
Жалобы
Особенностью клинического течения туберкулеза периферических лимфоузлов является выраженный интоксикационный синдром: фебрильная температура тела, слабость, недомогание, снижение аппетита, увеличение лимфоузлов определенной локализации.
Осмотр больного
Отмечается быстрое прогрессирование воспалительных изменений в периферических лимфоузлах: неравномерное, ассимметричное их увеличение. Чаще поражаются шейные, подчелюстные лимфоузлы. Реже встречается туберкулез над- и подключичных, подмышечных и паховых лимфоузлов. Единичное их поражение встречается редко, обычно, увеличиваясь и сливаясь между собой, группы лимфоузлов образуют конгломераты с последующим абсцедированием и формированием свищей.
Дифференциальная диагностика туберкулеза периферических лимфоузлов проводится с лимфаденитами неспецифической этиологии, с кистами, с лимфопролиферативными заболеваниями: миеломой, лимфосаркомой и др.
Диагностика туберкулеза периферических лимфатических узлов.
- Тщательно собранный анамнез
- Рентгенография шеи и других областей с целью выявления обызвествленных лимфоузлов
- УЗИ мягких тканей, соответствующей области поражения
- Туберкулиновые пробы (в том числе ДСТ)
- Бактериологическое и цитологическое исследования отделяемого из свищей
- Гистологическое исследование удаленного лимфоузла
К «группе риска» относятся больные, обратившиеся к врачам (онкологам, хирургам, отоларингологам) по поводу рецидивирующих лимфаденитов: шейных, подчелюстных, околоушных, подмышечных и паховых областей, опухолевидных образований, незаживающих язв и свищей в мягких тканях.
Все больные с подозрением на туберкулез периферических лимфатических узлов направляются к районному фтизиатру с клиническим минимумом обследования: общий анализ крови, общий анализ мочи, туберкулиновые пробы, УЗИ мягких тканей, ФГЛ (пленка), результат исследования отделяемого из свища на вторичную флору.
Составители: специалисты консультативного отделения для больных внелегочным туберкулезом №4
ГБУЗ ПК «ПКД «Фтизиопульмонология»
© Министерство здравоохранения Пермского края
ГБУЗ ПК «ПКД «Фтизиопульмонология», Пермь, 2015
Памятки для специалистов и населения вы найдете в этом разделе.
Доклады, приказы и протоколы лечения смотрите в библиотеке фтизиатра.

Многие считают, что такое заболевание, как туберкулез поражает только легкие. Однако это недуг может охватывать и другие жизненно важные органы и системы. Туберкулез нередко поражает кишечник, мочеполовую систему, мозг, кожу. Болезнь может протекать и в лимфатических узлах. Такой тип недуга наблюдается в 8 % случаев. Туберкулез лимфоузлов может быть как отдельной патологией, так и развиваться на фоне заболевания легких. Определить, что стало причиной недуга, и как с ним бороться, может только квалифицированный врач после проведения обследования.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Основные симптомы туберкулеза лимфоузлов
Главным проявлением патологии является увеличение лимфоузлов. Оно может сопровождаться болезненными ощущениями. Некоторые из них легко прощупываются пациентом, другие же определяются только в ходе пальпации врачом. Патология, как правило, обостряется в весеннее и осеннее время. Симптомы туберкулеза лимфоузлов зависят от особенностей организма больного и стадии болезни. Пациент может чувствовать:
- повышение температуры тела;
- сильную боль;
- головокружения;
- снижение аппетита, слабость;
- повышенную потливость.
Наиболее остро туберкулез лимфоузлов проявляется у людей старше 50 лет. У этих категорий пациентов происходит сильная интоксикация организма. Это приводит к повышению температуры тела вплоть до 40 градусов, головной боли, полному отсутствие аппетита, стремительному снижению веса. Если туберкулез протекает на фоне поражения легких, то к этим проявлениям добавляются боль в груди, сильный приступообразный кашель, кровохаркание. Туберкулез лимфоузлов, симптомы точно определяют только специалисты, нередко развивается у детей и пожилых людей. При появлении первых симптомов следует немедленно обратиться за медицинской помощью.
Стадии протекания болезни
Общее состояние человека, а также необходимое ему лечение заболевания зависят от стадии протекания болезни. Всего их выделяют четыре:
- Пролиферативная. Этот этап характеризуется увеличением лимфатических узлов в объеме до 3 см. Может протекать практически бессимптомно. Болевые ощущения присутствуют в 30 % случаев.
- Казеозная. В лимфоузлах происходит отмирание клеток. Формируются некротические массы. Больной чувствует сильную слабость, поднимается температура тела.
- Абсцедирующая. Некротические массы размягчаются и превращаются в гной. У пациента уменьшается аппетит, появляется тошнота, рвота, сильная боль, повышенная потливость.
- Свищевая. Гной, который образовался внутри лимфатических узлов вытекает наружу. Это происходит вследствие прорывания кожи над зараженным участком.
Причины туберкулеза лимфоузлов
Туберкулез – это инфекционное заболевание, вызываемое микобактерией Коха. Патология передается воздушно-капельным путем. Инфицированию больше всего подвержены люди с ослабленным иммунитетом, в особенности больные СПИДом и ВИЧ-инфицированные. Заражению способствуют:
Читайте также:

