Трофические язвы при подагре
Обновлено: 27.04.2024
Подагра – хроническое заболевание, которое сопровождается повышением концентрации мочевой кислоты в крови. В результате ее накопления в области суставов начинают откладываться соли ураты. Впоследствии происходит разрушение суставной ткани и нарушение функциональных способностей.
Жирная пища, малоподвижный образ жизни и злоупотребление алкоголем приводят к росту заболеваемости среди населения. В Юсуповской больнице проводится полный курс диагностики и лечения подагры на любой стадии развития. Современные аппараты, профессиональная команда и высокое качество услуг выгодно отличают клинику от других медицинских учреждений.
Согласно статистическим данным мужчины в несколько раза чаще страдают от подагры по сравнению с женщинами. Дебют заболевания приходится на 40 лет. У женщин подагра диагностируется ближе к 60 годам. Это объясняется набором определенных гормонов, которые способствуют выведению из организма лишнего количества мочевой кислоты. В последние годы врачи отмечают «омоложение» заболевания. Подагра может диагностироваться в возрасте 20-30 лет.
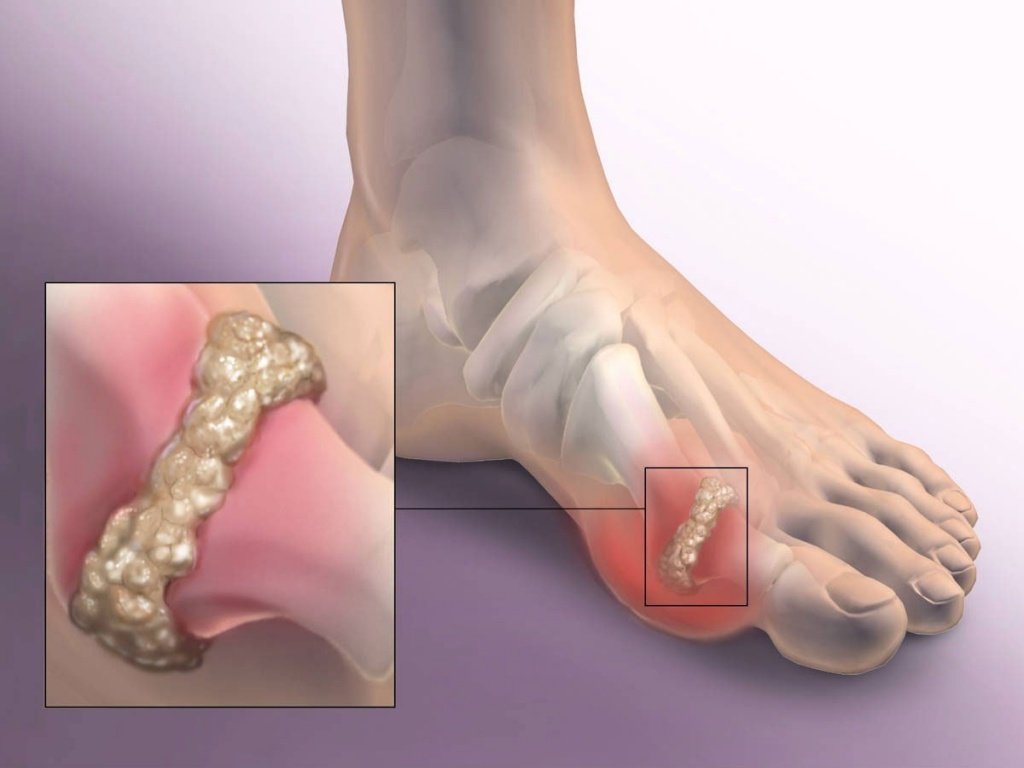
Причины развития заболевания
Гиперурикемия – основная причина развития подагры. Это состояние возникает в следующих случаях:
- Ожирение. В рационе больного подагрой присутствовало чрезмерное количество жирной пищи, простых углеводов и калорийных блюд. Кроме того, употребление большого количества мяса повышает риск развития подагры;
- Злоупотребление алкоголем;
- Псориаз и гипертоническая болезнь в анамнезе;
- Наследственная предрасположенность.
Повышение концентрации мочевой кислоты происходит в результате того, что здоровые почки не способны фильтровать ее резко возросшее количество. Патология почек не позволяет им обрабатывать даже нормальное количество мочевой кислоты.
Изменения в суставах
В результате повышенного содержания мочевой кислоты в организме происходит отложение уратов в области суставов. Болевой синдром возникает в результате проникновения кристаллов мочевой кислоты внутрь и выработки веществ, провоцирующих воспаление.
Подагрическая атака – результат раздражающего действия кристаллов. Вырабатываемые в ответ на воспаление иммунные клетки начинают разрушать суставную структуру.
Классификация
В зависимости от характера течения заболевания выделяют первичную подагру – самостоятельное заболевание, возникающее на фоне воздействия провоцирующих факторов, и вторичную форму заболевания, которая развивается на фоне сопутствующей патологии. По распространенности патологического процесса подагру делят на следующие типы:
- Моноартикулярный артрит. Ураты скапливаются в области одного сустава. Характерен для дебюта заболевания. Наиболее распространенной локализацией моноартикулярного артрита является сустав большого пальца ноги;
- Полиартикулярный артрит. Воспаление затрагивает более 2 суставов. Полиартикулярный артрит характерен для хронической подагры. Локализуется в области суставов локтей, запястья, голеней, стоп и рук.
Симптомы у мужчин
На начальных стадиях заболевания клинические признаки подагры у мужчин отсутствуют. Во время профилактических осмотров или обследования по поводу другой патологии в биохимическом анализе крови определяется повышенный уровень мочевой кислоты – гиперурикемия.
Первый признак подагры у мужчин, который заставляет обратиться к врачу, – боль в суставах. Острый подагрический артрит на начальной стадии чаще всего краткосрочный. Приступ развивается внезапно, преимущественно ночью. Болевой синдром интенсивный, постоянный, выраженный. Поражаются суставы-мишени:
- Большого пальца ноги;
- Большого пальца руки;
- Коленные;
- Локтевые;
- Голеностопные.
Кожа над суставом гиперемирована, отечна, на ощупь – горячая. Сустав ограничен в движении, так как любая подвижность провоцирует усиление болевого синдрома. Через несколько дней боль уходит, а пациент возвращается к привычному для него образу жизнь.
Дальнейшее прогрессирование заболевания приводит к более длительному обострению симптомов подагры у мужчин, а периоды затишья постоянно уменьшаются. Со временем периоды ремиссии и вовсе отсутствуют, а боль становится хронической.
В стадии хронического артрита ураты откладываются в соединительной ткани, органах в форме узелков, которые называют тофусами. Отложение уратов в почках – причина мочекаменной болезни. Иногда развивается воспаление почек.
Мнение эксперта

Автор:
Елена Юрьевна Панасюк
Ревматолог, врач высшей категории, член ассоциации ревматологов России
Согласно данным ВОЗ, от патологического скопления кристаллов моноурата натрия страдают 5-20% жителей России. Они находятся в группе риска развития подагры. Заболевание регистрируется у 0,1% населения. Аналогичная статистика в Европе и США свидетельствует о более плачевном состоянии.
С каждым годом растет количество впервые выявленных случаев подагры. Главная роль среди причин раннего дебюта заболевания отводится образу жизни человека. Прогноз для выздоровления и качества жизни после постановки диагноза зависит от стадии, на которой диагностирована патология. Тяжелая форма подагры может стать причиной потери способности к самообслуживанию и утраты привычных навыков. Позднее обращение населения к врачу связано с отсутствием специфической клинической картины заболевания на ранних этапах развития.
Врачи Юсуповской больницы выполняют дифференциальную диагностику, которая позволяет определить диагноз. Индивидуальный подход к каждому пациенту необходим для подбора корректной терапии. К задачам врача относятся купирование симптомов обострения подагры и профилактика рецидивов. Для этого в Юсуповской больнице назначаются современные препараты, прошедшие контроль качества и безопасности.
Диагностика
Комплексная диагностика подагры включает в себя следующие исследования:
- Осмотр суставов. Проводится с целью определения болезненных участков;
- Общий и биохимический анализ крови. Проводятся с целью выявления воспалительного процесса в организме. Об этом свидетельствуют высокие концентрации лейкоцитов и СОЭ. Биохимический анализ показывает уровень мочевой кислоты и креатинина;
- Рентгенография. Исследование пораженных суставов определяет развитие тофусов, а также наличие участков с разрушенной суставной и костной тканями;
- Ультразвуковое исследование почек. На фоне тяжелого течения подагры ураты могут начать откладываться в почках. Ультразвуковая диагностика позволяет определить патологические очаги в органах;
- Исследование синовиальной жидкости. Необходимо для выяснения этиологического фактора возникшего воспаления.
Дифференциальная диагностика
Достаточно часто подагру принимают за другие заболевания. Это связано со схожестью клинической картины патологий. Дифференциальную диагностику проводят между подагрой и следующими болезнями:
- Гнойным артритом. Возникает после перенесенного инфекционного заболевания. Для гнойного артрита характерна гипертермия. Диагноз уточнятся с помощью дополнительных исследований;
- Ревматоидным артритом. Встречается чаще у женщин, чем у мужчин. Окончательные причины развития патологии до конца не изучены. В отличие от подагры при ревматоидном артрите не повышается концентрация мочевой кислоты;
- Псориатическим артритом. Возникает на фоне кожных проявлений псориаза;
- Пирофосфатной артропатией. Отличается от подагры характерными изменениями на рентгенограмме и в анализе синовиальной жидкости;
- Остеоартрозом. Заболевание не только имеет схожие симптомы, но и может протекать на фоне подагры.
Отличить заболевания и точно поставить диагноз может только врач. Самолечение может привести к усугублению состояния и развитию нежелательных последствий.
Лечение
Врачи Юсуповской больницы проводят комплексную терапию подагры. Она включает следующие составляющие:
- Лекарственные препараты;
- Диетическое питание;
- Коррекцию образа жизни.
Задачами медикаментозной терапии являются:
- Снижение уровня мочевой кислоты;
- Уменьшение выраженности болевого и воспалительного синдромов.
Выбор препаратов осуществляется лечащим врачом в индивидуальном порядке. Учитываются результаты проведенной диагностики. При подагре назначают следующие лекарственные средства:
- Аллопуринол. Действие препарата направлено на снижение уровня мочевой кислоты в крови. Кроме того, аллопуринол разрушает имеющиеся отложения уратов. Он – востребованное лекарственное средство для лечения подагры;
- Фебуксостат. Растворяет соли мочевой кислоты и снижает риск их повторного образования;
- Пробенецид. Чаще всего используют в период ремиссии подагры. Это связано с отсутствием действия лекарства на процесс образования мочевой кислоты;
- Пеглотиказа. Используется в случаях неэффективности остальных лекарственных средств;
- Колхицин. Препарат препятствует скоплению мочевой кислоты в организме. Из-за большого количества побочных эффектов колхицин используется исключительно в целях купирования острого приступа подагры;
- Нестероидные противовоспалительные средства. Снижают выраженность воспаления и оказывают обезболивающий эффект;
- Глюкокортикостероиды. Назначаются с целью купирования острого приступа подагры. В связи с угнетением иммунитета глюкокортикостероиды используются в ограниченном количестве и по строгим показаниям.
Соблюдение определенного питания – важная часть комплексного лечения подагры. В ежедневном меню могут присутствовать:
- Вегетарианские супы;
- Ограниченное количество мяса курицы или утки;
- Постные сорта рыбы;
- Кисломолочные продукты (кефир, ряженка, простокваша, творог);
- Крупы;
- Макароны;
- Достаточное количество свежих овощей и фруктов;
- Орехи;
- Сухофрукты;
- Мед;
- Пастила;
- Морсы, компоты, соки;
- Некрепкий чай.
Соблюдение диеты необходимо не только в период обострения подагры, но и на протяжении всей жизни. Подобным образом удается минимизировать количество рецидивов заболевания.
Для снижения уровня мочевой кислоты больному назначается медикаментозное лечение. Дозировки препаратов подбираются в зависимости от показателей. С целью динамического наблюдения за эффективностью лечения необходимо регулярно определять уровень мочевой кислоты в крови. Снижение ее концентрации свидетельствует о положительных результатах терапии. Контрольные исследования рекомендуется проводить каждые 2-4 недели, а затем 1 раз в 6 месяцев. Доза препаратов постепенно снижается до достижения поддерживающих значений. Полностью отменить прием лекарств удается крайне редко. Чаще всего это сопровождается обострением подагры.
После снижения уровня мочевой кислоты и исчезновения клинических проявлений заболевания пациент может возвращаться к привычной жизни. Для профилактики повторных обострений врачи рекомендуют придерживаться правильного питания и вести активный образ жизни.
Прогноз
Прогноз для жизни при диагностированной подагре благоприятный. Большинство пациентов с заболеванием доживают до преклонных лет. Качество жизни повышается при соблюдении мер профилактики рецидивов заболевания и прохождении регулярного осмотра у врача.
Пройти обследование для выявления подагры можно в Юсуповской больнице. Клиника располагается в Москве. Оборудование больницы позволяет с высокой точностью определить подагру на начальных этапах развития. После получения результатов исследований опытные врачи разрабатывают индивидуальную тактику лечения. Современная терапия помогает быстро облегчить состояние пациента. Используемые препараты отвечают стандартам качества и безопасности. Чтобы записаться на приём к ревматологу, звоните по телефону контакт-центра Юсуповской больницы круглосуточно в любой день недели.
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-"мозолью" в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Подагра – это болезнь, связанная с нарушением обмена веществ, при которой ураты (соли мочевой кислоты) накапливаются в суставах. Подагру еще во времена Гиппократа называли «болезнью королей», так как неумеренность в еде и спиртном могли позволить себе только знатные люди.
array(6) < ["ID"]=>string(5) "29154" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(650) ["SRC"]=> string(74) "/upload/sprint.editor/355/img-1653227876-8784-164-podagra-i-genetika-1.jpg" ["ORIGIN_SRC"]=> string(74) "/upload/sprint.editor/355/img-1653227876-8784-164-podagra-i-genetika-1.jpg" ["DESCRIPTION"]=> string(0) "" >
По статистике, в России подагрой болеет каждый 3 человек из 1000. Чаще всего этому заболеванию подвержены мужчины, достигшие 40 лет. Женщины тоже болеют подагрой, но, как правило, после менопаузы. По сути, подагра является одной из разновидностей патологий костно-суставной системы, причиной которой является отложение солей.
Заболевание влияет на все суставы, начиная от суставов пальцев рук до суставов пальцев ног.
Основной причиной возникновения подагры является злоупотребление либо едой (мясом, копченостями, субпродуктами (печенью, почками), бобами, рыбно-соленой пищей, фасолью, шоколадом), либо спиртными напитками. Причиной могут также являться:
- Отягощённая наследственность;
- Характер питания;
- Повышение уровня мочевой кислоты в крови.
К группе риска относятся люди, имеющие:
Заболевание желудочно-кишечного тракта
Люди с малоподвижным образом жизни
Во время течения заболевания происходит накапливание производных мочевой кислоты (кристаллы уратов) в суставах, тканях, органах и других системах организма. Нарушение целостности сустава (частичное или полное разрушение) происходит из-за того, что урат кристаллизуется и откладывается в виде мелких частичек.
Большое содержание мочевой кислоты в организме человека происходит по нескольким причинам:
- Абсолютно здоровые почки не выводят огромное количество мочевой кислоты;
- Мочевая кислота выбрасывается в нормальном количестве, но почки не могут её вывести из организма.
В Юсуповской больнице оказывают современную и эффективную медицинскую помощь пациентам со всеми ревматическими болезнями, в том числе и пациентам с подагрой. В больнице работают квалифицированные ревматологи с многолетним опытом клинической работы. В Юсуповской больнице проводят качественную лабораторную диагностику и инновационные инструментальные методы исследования (ультразвуковая диагностика, магнитно-резонансная томография, компьютерная томография и прочие), которые позволяют распознать развитие ревматических заболевания на ранних стадиях.
array(6) < ["ID"]=>string(5) "29155" ["WIDTH"]=> int(1110) ["HEIGHT"]=> int(737) ["SRC"]=> string(62) "/upload/sprint.editor/08b/img-1653228004-5651-300-dsc-5751.jpg" ["ORIGIN_SRC"]=> string(62) "/upload/sprint.editor/08b/img-1653228004-5651-300-dsc-5751.jpg" ["DESCRIPTION"]=> string(0) "" >
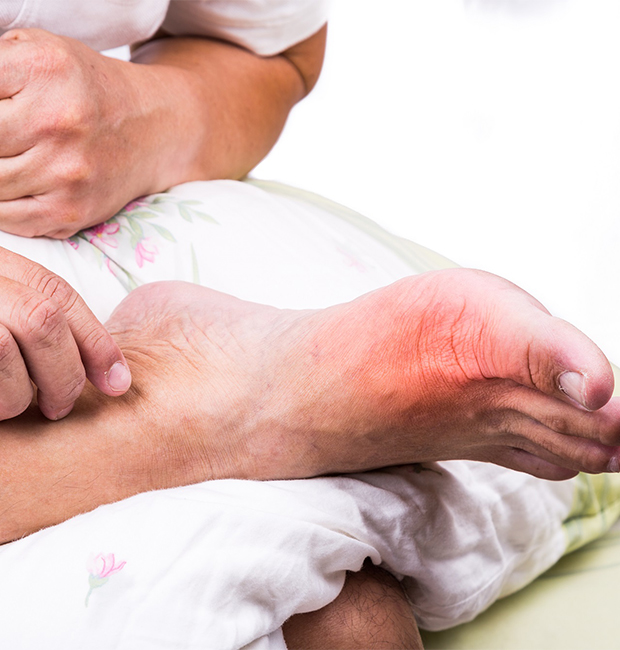
Что такое подагра у мужчин на ногах?
Подагра, как правило, имеет хроническое течение, поэтому полностью излечить её практически невозможно. Данное заболевание проявляется чаще на ногах. У мужчин подагра характеризуется следующими симптомами:
- Острая боль в суставах, усиливающаяся в утреннее время;
- Покраснение и отечность первого пальца;
- Скованность в конечностях;
- Ограничение подвижности;
- Подъем артериального давления;
- Повышение температуры тела;
- Чувство жара;
- Потеря аппетита;
- Частая смена настроения.
array(6) < ["ID"]=>string(5) "29156" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(642) ["SRC"]=> string(86) "/upload/sprint.editor/c8b/img-1653228036-6491-840-c951616eaba0dad11d051ca79e3a3b53.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/c8b/img-1653228036-6491-840-c951616eaba0dad11d051ca79e3a3b53.jpg" ["DESCRIPTION"]=> string(0) "" >
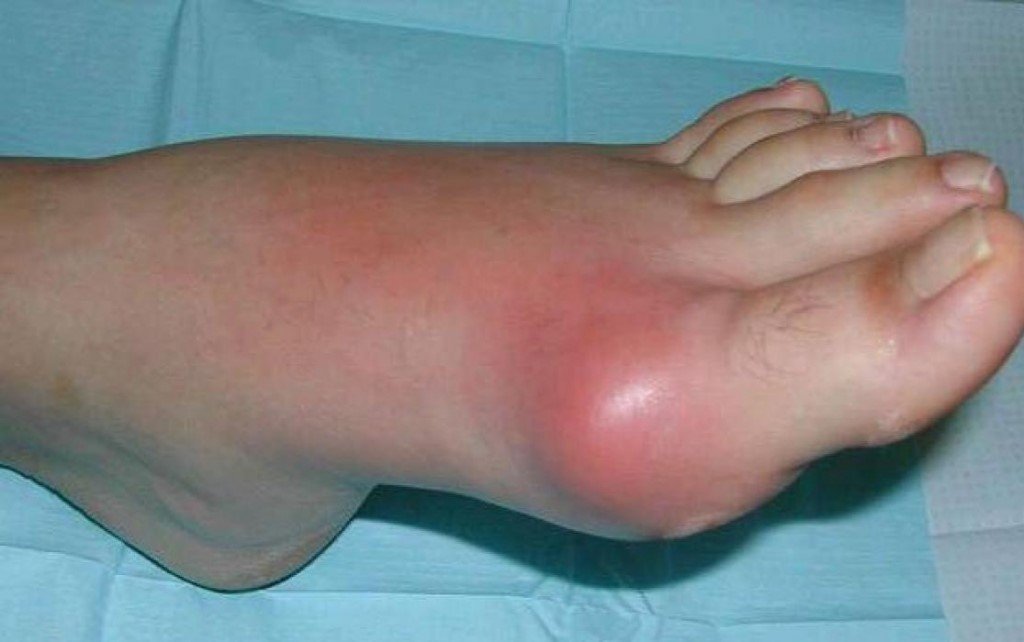
Помимо того, что больных беспокоит сильнейшая боль, во время приступа сустав начинает распухать, краснеть, кожа в этой области становится ярко-красной или багряной, теплой или горячей на ощупь. Даже незначительное прикосновение к воспаленному месту или минимальное движение в суставе причиняют невыносимую боль. После нескольких дней мучительной боли (3-4 дня) симптомы резко прекращаются, будто ничего и не было.
Однако спустя определенное количество времени боль также внезапно возобновляется. Причем, если в начале интервалы между приступами были достаточно длительными (от одного месяца до года), а сами атаки подагрического артрита непродолжительные, то со временем клиническая картина меняется в худшую сторону. Атаки становятся более длительными, а интервалы между ними более короткими.
В конце концов, наступает такой момент, когда боль в суставах имеет постоянный характер, а светлые промежутки между приступами практически исчезают. Данное состояние носит название «подагрический статус», или хронический подагрический артрит. При хроническом подагрическом артрите наступает разрушение суставного хряща, а в рядом расположенных костях образуются специфические дефекты — «пробойники», представляющие собой полость, заполненную микрокристаллами урата натрия.

array(6) < ["ID"]=>string(5) "29157" ["WIDTH"]=> int(300) ["HEIGHT"]=> int(289) ["SRC"]=> string(86) "/upload/sprint.editor/c47/img-1653228123-8194-474-8d257c9f016d4951efb7ba4865ec874f.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/c47/img-1653228123-8194-474-8d257c9f016d4951efb7ba4865ec874f.jpg" ["DESCRIPTION"]=> string(0) "" >
На фото симптом «пробойника» на кости первого пальца ноги
Кристаллы урата натрия могут также накапливаться под кожей, образовывая белесоватые твердые узелки (тофусы), которые заполнены кашицеобразной массой. Такие тофусы часто образуются вокруг пораженного сустава.
Фото: тофусы вокруг суставов пальцев ног
В особенно запущенных ситуациях подагра может дать осложнения на почки, так как в них тоже могут откладываться ураты, что приводит к мочекаменной болезни, а иногда и к пиелонефриту (воспалению почек).
У мужчин подагра встречается гораздо чаще и в более раннем возрасте, по сравнению с женщинами. Мужская половина человечества подвержена этой патологии уже к 40 годам.
Что такое подагра у женщин на ногах?
Под воздействием провоцирующих факторов у женщин нарушаются естественные процессы выделения мочевой кислоты и поступления ее в организм, уровень мочевины в крови при этом значительно повышается. Это объясняется недостаточной выработкой эстрогенов, которая в женском организме начинается в период менопаузы. Поэтому подагрой чаще всего болеют женщины после 50 лет при остром дефиците полового гормона и патологиях эндокринной системы. Основными симптомами являются:
- Образование тофусов (накопление уратов в суставных тканях);
- Нефролитиаз (скопление мочевины в почках с последующим образованием конкрементов);
- Подагрическая (уратная) нефропатия.
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Как вылечить подагру на ногах в Москве?
Чем лечить подагру на ногах знают врачи-ревматологи Юсуповской больницы. В борьбе с острыми воспалениями суставов врачи Юсуповской больницы применяют сразу несколько фармакологических групп:
- Нестероидные противовоспалительные средства (такие как Ибупрофен, Индометацин, Диклофенак);
- Урикозурические препараты (с целью снижения содержания мочевой кислоты) - Антуран, Бутадион, Кетазон;
- Кортикостероиды (Преднизолон, Дексаметазон, Триамцинолон).
Уколы при подагре на ногах используются для купирования болевого синдрома. Выбор препарата при этом зависит от состояния здоровья пациента и особенности болевого порога человека, который определяет непосредственно врач.
В качестве вспомогательной терапии подагры ревматологи рекомендуют ежедневно на ночь наносить йодную сетку на пораженные участки. Таким образом можно уменьшить очаги воспаления, ускорить процесс ремиссии и ослабить приступ боли. Для усиления эффекта необходимо в йод добавить аспирин, и готовым составом регулярно смазывать пораженные суставы.
В Юсуповской больнице активно применяются физиотерапевтические методы лечения, которые эффективно снимают воспаление, сокращают число атак, предотвращают застойные явления уратов натрия и восстанавливают пораженные ткани суставов. С этой целью в больнице имеется:
- Электрофорез;
- Фонофорез;
- Ультрафонофорез;
- Тепловые процедуры;
- Магнитотерапия;
- Амплипульс;
- Ультразвук.
Врачи Юсуповской больницы подберут индивидуальную программу правильного питания, которая будет исключать продукты, провоцирующие возникновение подагрического приступа. Ревматологи больницы распишут лечебную физкультуру с целью возобновления прежней подвижности суставов, нормализации кровообращения и обменных процессов в организме, а также укрепления мышечного аппарата пациента.
Если у Вас подагра большого пальца ноги и Вы нуждаетесь в лечении, обращайтесь за помощью к специалистам Юсуповской больницы. Врачи проведут полное обследование, которое будет включать в себя:
Общий анализ крови
Общий анализ мочи
Анализ крови на мочевую кислоту
Исследование внутрисуставной жидкости (синовиальной)
Анализ крови на печеночные и почечные пробы, триглицериды, холестерин
Рентген-диагностика воспаленных суставов
Ревматологи Юсуповской больницы на протяжении многих лет успешно занимаются лечением подагры на ногах у жителей России. В больнице имеется современное оборудование и вежливый медперсонал, который обеспечит комфортное пребывание в стационаре. Записаться на прием и консультацию можно по телефону.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. - М.: Медицина, 2011. - 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. - М.: Практическая медицина, 2015. - 304 c.
Профильные специалисты
Заведующая терапевтическим отделением. Врач-терапевт, кардиолог, онколог.
Подагра – заболевание, которое связано с нарушением пуринового обмена. Оно характеризуется повышением концентрации мочевой кислоты в крови (гиперурикемией) и отложением уратов в суставных или околосуставных тканях, почках и других органах. Для выявления подагрических тофусов ревматологи Юсуповской больницы применяют современные методы инструментальной и лабораторной диагностики.
Гистологически тофус при подагре представляет собой мелоподобный узел, который состоит из кристаллов моноурата натрия, белков и мукополисахаридов. Подагрические тофусы образуются при «естественном» течении подагры и отсутствии адекватной уратснижающей терапии через 7–10 лет от начала заболевания. Их частота достигает 34% и нарастает параллельно длительности болезни. Иногда подагрические тофусы могут быть первым клиническим проявлением подагры, предшествуя типичным приступам артрита

Причины и механизм развития
Подагрические тофусы образуются по следующим причинам:
- Неправильного применения уратснижающих лекарственных препаратов (неадекватной дозы, длительности применения, несвоевременного назначения уратснижающих препаратов, применения их в высоких дозах в момент острого приступа, отсутствия ориентации на достижение целевых значений мочевой кислоты);
- Широкой доступности безрецептурного отпуска нестероидных противовоспалительных препаратов, позволяющих быстро купировать первый приступ, в результате чего больной подагрой остаётся вне поля зрения врача-ревматолога;
- Отсутствия профилактики обострений приводит к тому, что пациенты обращаются за медицинской помощью уже на стадии образования тофусов при подагре;
- Низкой приверженности больных систематическому применению уратснижающих препаратов в межприступный период;
- Длительного применения препаратов, которые вызывают повышенное содержание уровня мочевой кислоты в крови (тиазидных и петлевых диуретиков, ацетилсалициловой кислоты, рибоксина).
Подагрические тофусы обусловливают постоянное воспаление в тканях, повышение воспалительных маркеров в синовиальной жидкости, суставе, в крови. В конечном итоге они приводят к эрозивно-деструктивному поражению суставов и формированию нескольких хронических заболеваний, связанных между собой единым механизмом развития.
Недостаточный контроль уровня мочевой кислоты в сыворотке крови приводит к вовлечению в воспалительный процесс все новых и новых суставов. Этот процесс сопровождается формированием внутрикостных и внутрикожных тофусов. Они могут вскрываться, формируя характерные трудно заживающие дефекты кожи. Тофусы при подагре вызывают у пациента физический и эстетический дискомфорт, функциональную недостаточность, снижают качество жизни, трудоспособность пациентов, нередко приводят к инвалидности.
Ревматологи Юсуповской больницы при наличии у пациента подагрических тофусов проводят тщательное мониторирование уровня мочевой кислоты в сыворотке крови, адекватно применяют уратснижающие препараты (прежде всего аллопуринол или фебуксостат), рекомендуют пациенту модифицировать способ жизни. Эти мероприятия приводят к обратному развитию тофусов при подагре, вплоть до их полного исчезновения.
Интенсивную медикаментозную уратснижающую терапию проводят пациентам с серьезными последствиями тофусного поражения суставов. Тяжёлые случаи подагры с образованием тофусов обсуждают на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории. Ведущие специалисты в области ревматологии проводят динамическое наблюдение пациентов, быстро реагируют и гибко назначают препараты в зависимости от клинической ситуации.
Симптомы и диагностика
Дебютом подагры считают острый приступ подагрического артрита, однако у некоторых пациентов заболевание начинается одним или несколькими приступами почечной колики, обусловленными уратным нефролитиазом. «Суставная атака» при первичной подагре возникает на пятом десятилетии жизни человека. Появление её в более раннем возрасте позволяет предположить наличие у пациента ферментативного дефекта метаболизма уратов. Острый подагрический приступ чаще всего провоцируют следующие факторы:
- Травма (потёртость вследствие ношения обуви малого размера);
- Приём избыточного количества алкоголя (особенно вина и пива);
- Острые инфекционные заболевания;
- Хирургические вмешательства;
- Переохлаждение.
Суставная атака может возникнуть внезапно, в любое время суток, но чаще ночью или рано утром. Первый приступ развивается по типу моноартрита первого плюснефалангового сустава, но могут поражаться голеностопные и коленные суставы. Боли носят выраженный характер, резко усиливаются при давлении на сустав. У женщин в дебюте заболевания чаще развивается поражение двух, трёх или многих суставов.
Быстрое нарастание местных симптомов воспаления достигает максимума за несколько часов. У пациента возникает выраженное покраснение в области сустава, напоминающее флегмону. Повышается температура тела, увеличивается скорость оседания эритроцитов и содержание лейкоцитов в крови. Приступ подагры в большинстве случаев завершается через 3-7 суток. По мере прогрессирования заболевания подагрические атаки учащаются и становятся б длительными. У некоторых пациентов подагра протекает без светлых промежутков с быстрым формированием тофусов.
При хронической подагре в патологический процесс постепенно вовлекаются мелкие суставы нижних и верхних конечностей. Болевой синдром выражен в меньшей степени, чем при остром подагрическом артрите. У пациентов возникает тугоподвижность суставов, хруст в суставах, нарушение формы за счёт быстрого деления клеток в мягких тканях суставов.
Хроническая тофусная подагра характеризуется следующими признаками:
- Наличием подагрических тофусов;
- Хроническим артритом;
- Поражением почек;
- Мочекаменной болезнью.
Излюбленным местом локализации тофусов при подагре являются структуры сустава, кожа, почки. Подагрические тофусы могут образовываться практически во всех органах и тканях. В суставах тофусы могут обнаруживаться уже после первого эпизода подагры. Без лечения подагры тофусы развиваются у 50% пациентов. Они часто располагаются в области пальцев стоп, коленных суставов, кистей, ушных раковин. Кожа над тофусом может изъязвляться. Спонтанно выделяется пастообразное содержимое тофуса белого цвета. Раннее появление подагрических тофусов наблюдается при некоторых формах ювенильной подагры, у женщин пожилого возраста, которые принимают мочегонные препараты, при заболеваниях почек, сопровождающихся повышением уровня мочевой кислоты в крови.
Для диагностики подагры при наличии тофусов ревматологи назначают исследование концентрации мочевой кислоты в сыворотке крови. Ключевым моментом диагностики подагры является выявление кристаллов моноурата натрия в синовиальной жидкости. Их поиск проводят в синовиальной жидкости, полученной из воспаленного сустава. При хроническом течении подагры определение кристаллов моноурата натрия из невоспалённого сустава позволяет установить точный диагноз в межприступный период.
На рентгенограммах поражённого сустава в начале заболевания определяется сужение суставной щели, деструкция суставной поверхности. Типичным, но поздним признаком подагры является симптом «пробойника». Патоморфологическим субстратом этого рентгенологического феномена является внутрикостный тофус. Впечатление о кистозном образовании создаётся из-за того, что кристаллы МУН не задерживают рентгеновских лучей. Выявляя «пробойник», ревматологи определяют, как хроническую тофусную стадию болезни. Тофусы при подагре можно увидеть на фото на ногах.

Лечение
Для лечения подагры ревматологи направляют усилия на купирование острого подагрического артрита и проводят систематическую терапию нарушений пуринового обмена. Важным компонентом лечения подагры является соблюдение пациентом диеты с низким содержанием пуринов. При составлении меню диетологи исключают из рациона блюда, приготовленные из печени, мозгов, почек, лёгких, мяса птиц животных, грибных и мясных бульонов, студня.
Пациентам не следует употреблять в пищу рыбу, грибы, острые закуски, приправы, бобы, чечевицу, зеленый горошек, фасоль, соленья. Не рекомендуется употребление крепкого чая, кофе, какао, шоколада. Спиртные напитки ухудшают выведение почками мочевой кислоты и провоцируют приступ подагры. Поскольку подагра почти всегда сопровождается повышением уровня в крови щавелевой кислоты, в рационе пациентов с подагрическими тофусами ограничивают щавель, ревень, шпинат, перец, сельдерей, редис, брюкву. При всех формах подагры назначают обильное питьё: отвар шиповника, яблок, молоко, соки из свежих фруктов, ягод, мочегонный чай.
Лечение острого подагрического приступа начинают как можно раньше, предпочтительно в течение 24 часов от начала артрита. Ревматологи при остром приступе подагры назначают пациентам терапевтические дозы нестероидных противовоспалительных средств или колхицин. При непереносимости этих препаратов или невозможности их применение проводят лечение глюкокортикоидами. Антигиперурикемическая терапия направлена на стойкое снижение концентрации мочевой кислоты в сыворотке крови, предотвращение прогрессирования заболевания, обратное развитие подагрических тофусов.
Пациентов с подагрой госпитализируют в клинику терапии при наличии следующих показаний:
- Артрит, который длится более трёх месяцев, несмотря на адекватную терапию нестероидными противовоспалительными препаратами;
- Лечение артрита и подбор антигиперурикемической терапии у пациентов с тяжелой сопутствующей патологией (сахарным диабетом, артериальной гипертензией, ишемической болезнью сердца, хронической сердечной недостаточностью, почечной недостаточностью);
- Пожилой возраст пациентов.
Тщательный сбор анамнеза, внимательный осмотр пациента и знание диагностических критериев подагры помогают врачам Юсуповской больницы диагностировать заболевание без существенных затруднений. Приём нестероидных противовоспалительных препаратов в сочетании с соблюдением диеты позволяет повысить эффективность лечения острого подагрического артрита и улучшить качество жизни пациентов.
Удаление тофусов при подагре производят на руках, ногах, любой другой части тела. Операцию хирурги выполняют амбулаторно под местной анестезией. Врач из небольшого разреза иссекает сумку с патологическими тканями и с бело-серым содержимым. После промывания растворами антисептиков накладывает косметические швы.
Швы снимают на 7-10 сутки. Ревматологии проводят коррекцию дальнейшего лечения. Удалять тофусы при подагре необходимо своевременно, так как при отсутствии своевременного вмешательства патологические изменения в суставах и окружающих тканях прогрессируют. Это приводит к развитию деформирующего артроза первого плюснефалангового сустава на стопе, коленных суставов и суставах кистей. При наличии подагрических тофусов записывайтесь на приём к ревматологу Юсуповской больницы, позвонив по телефону контакт центра.
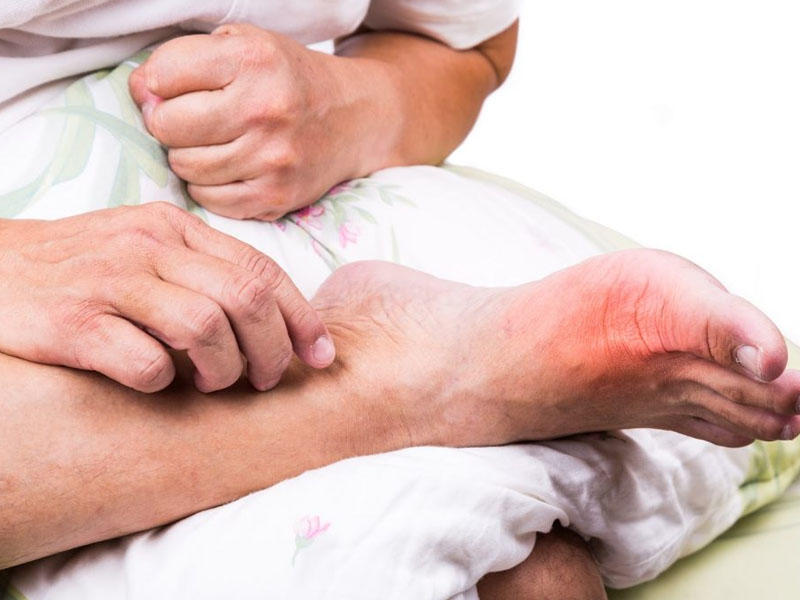
Подагра манифестирует преимущественно остро, проявляясь разнообразными симптомами. Чем больше кристаллов мочевой кислоты накапливается в суставах, тем интенсивнее ее признаки. На приеме у врача человек жалуется на сильные, пронизывающие боли, покраснение кожи. Особенно тяжело протекает подагра при вовлечении в патологический процесс почек. В этом случае клиническая картина пополняется расстройствами мочеиспускания.
- Подагра — что это за патология?
- Боль при подагре
- Воспаление околосуставных тканей
- Тугоподвижность
- Подагрические тофусы
- Обострение подагры
Подагра — что это за патология?
Подагрой называется метаболическое расстройство, возникающее из-за неспособности организма регулировать обмен пуринов. В результате содержание мочевой кислоты повышается, а при создании определенной концентрации она кристаллизуется. Кислые соли (ураты) начинают откладывать в суставах, нарушая их работу. Время от времени они настолько сильно раздражают синовиальные оболочки, связки, сухожилия, что развивается воспалительный процесс. Возникают специфические признаки подагрического артрита:
острые, «дергающие» боли, которые усиливаются при сгибании и разгибании суставов;
покраснение, отечность, разглаживание кожи над пораженным подагрой суставом;
повышение местной температуры;
формирование тофусов — подагрических узелков под кожей.
Если больной не обращается за медицинской помощью, то перегрузки начинают испытывать почки. Они не могут полноценно выводить из организма настолько большое количество мочевой кислоты. Поэтому вскоре ее кристаллы откладываются непосредственно в почечных структурах. Проявляется это снижением объема выделяемой мочи, ее сгущением, потемнением.
Боль при подагре
Боль — прямое следствие воспалительного процесса, протекающего в суставах. Формируются отеки, которые сдавливают расположенные поблизости чувствительные нервные окончания. Поэтому она ощущается не только в суставе, но и в соседних участках тела. Если кристаллы мочевой кислоты крупные, то они непосредственно травмируют суставные ткани. Это приводит не только к усилению болей, но и предрасполагают к внедрению инфекционных возбудителей.
Подагра поражает преимущественно мелкие суставы пальцев рук и ног, причем симметричное воспаление для нее не характерно. Кожа расположена близко к их поверхности, что вскоре отражается на ее состоянии. Она сильно отекает, краснеет, а при касании ощущается пронизывающая боль. Избавиться от нее обычными анальгетиками не получится — требуется использование препаратов, растворяющих кристаллы и эвакуирующие мочевую кислоту их организма (Колхицин, Аллопуринол).
Тугоподвижность
Воспаление суставных структур нарушает работу всего сочленения. Костные поверхности с трудом смещаются относительно друг друга, что приводит к ограничению подвижности. После ослабления приступа подагрического артрита оно сохраняется до тех пор, пока не рассосется отек. Часто человек намеренно ограничивает подвижность, чтобы не испытывать боль. Он избегает полноценно наступать на стопу, большой палец которой поражен подагрой.
Воспаление околосуставных тканей
Подагрические атаки нередко сопровождаются таким выраженным воспалительным процессом, что в него вовлекается связочно-сухожильный аппарат. При поражении синовиальной сумки (бурсы) развивается бурсит. Для него характерно накопление внутри патологического экссудата. Сустав отекает, объем движений снижается, боль многократно усиливается. При воспалении сухожилий диагностируются тендиниты, сухожильных влагалищ — тендовагиниты. Но чаще всего возникают синовиты — воспалительные процессы в синовиальной оболочке со скоплением жидкости (выпота) в полости сустава.
Подагрические тофусы
Тофус — и специфический симптом подагры, и ее ведущий диагностический признак. Если при пальпации врач находит этот твердый подкожный узелок, то дальнейшее обследование много времени не занимает. Тофус представляет собой огромное скопление мельчайших кристаллов солей мочевой кислоты.
Человек может самостоятельно обнаружить твердый узелок под кожей при касании. Вне подагрических атак они абсолютно безболезненны, вызывают лишь психологический дискомфорт. Когда размеры тофусов достигают нескольких сантиметров, они становятся и эстетическим недостатком.
Эти скопления кристаллов совсем небезобидны. При постепенном укрупнении, длительном существовании в теле они сдавливают кровеносные сосуды, провоцируя омертвение тканей. Образуются труднозаживающие трофические язвы с постоянным выделением белой пастообразной массы.
Обострение подагры
Пожалуй, нет другой патологии опорно-двигательного аппарата, при которой возникли бы настолько сильные боли, как при подагре. Очередной рецидив развивается преимущественно в ночное время после употребления алкоголя или жирной пищи. Человек просыпается от пронизывающей боли в области плюснефалангового сустава 1-го пальца стопы. При касании кожа горячая на ощупь из-за переполнения кровеносных сосудов.
Она краснеет и как бы разглаживается в результате формирования воспалительного отека. Характерный симптом подагрической атаки — неестественный, глянцевый блеск кожи. Какими признаками может еще проявляться рецидив:
подъемом общей температуры тела до субфебрильных значений (37,1—38,0°C);
При отсутствии лечения обострение длится на протяжении 3-10 дней. Затем боли постепенно ослабевают, воспалительный процесс сходит на нет. Сустав функционирует нормально вплоть до очередного рецидива, который происходит через несколько месяцев, а иногда и лет.
Читайте также:

