Трихоэпителиома кожи что это такое
Обновлено: 27.04.2024
Десмопластическая трихоэпителиома. Трихофолликулома. Пиломатриксома.
Десмопластическая трихоэпителиома (син.: склерозирующая эпителиальная гамартома) — это редкая гамартомная опухоль, происходящая из волосяного фолликула. Возникает на втором десятилетии жизни, значительно чаще улиц женского пола. Выглядит как маленькая (диаметром 3-8 мм), плотная, солитарная кольцевидная папула с приподнятым круглым краем и западающим, но не изъязвленным центром, что придает ей некоторое сходство с кольцевидной гранулемой. Локализуется главным образом в области лица и шеи, особенно часто на лбу, щеках и подбородке. Протекает бессимптомно.
Гистологически трихоэпителиома представлена узкими тяжами мелких базалоидных клеток, наполненными кератином кистами и плотной фиброзной стромой.
Дифференциальный диагноз трихоэпителиома проводится с базалиомой и кольцевидной гранулемой. Тяжи опухолевых клеток и фиброзная строма напоминают морфеаподобную базалиому, отличительными особенностями которой являются наличие периферического палисада базалоидных клеток и отсутствие кератиновых кист.
Лечение трихоэпителиомы заключается в тотальном хирургическом иссечении опухоли; после частичного удаления опухоли наступает рецидив.
Трихофолликулома
Трихофолликулома (син.: фолликулома) — высокодифференцированная опухоль волосяного фолликула. Возникает у взрослых. Клинически характеризуется плотным солитарным куполообразным узлом цвета нормальной кожи: на вершине его нередко определяется расширенная пора с растущим из нее пучком велюсных волос. Рост медленный, иногда с изъязвлением.
Гистологическое строение трихофолликуломы: от крупных, большей частью комедообразно расширенных волосяных фолликулов отходят в радиальном направлении многочисленные тяжи дочерних недифференцированных фолликулообразных структур, в которых определяются сильно измененные волосяные стержни. От них, в свою очередь, ответвляются еще более мелкие рудименты фолликулов. Среди подобных разрастаний встречаются отдельные роговые кисты, а также комплексы мелких клеток с интенсивно окрашенными ядрами. В клетках некоторых фолликулов, несмотря на отсутствие вакуолизации, отмечается большое количество гликогена. Эпителиальные комплексы окружены рыхлой соединительной тканью с большим количеством резко вакуолизированных фибробластов. Это напоминает эмбриональную соединительную ткань, из которой в норме развивается фиброзное влагалище корня волоса.
Разновидность этой трихофолликуломы на носу, содержащая наряду с вторичными волосяными фолликулами сальные железы, называется сальной трихофолликуломой.
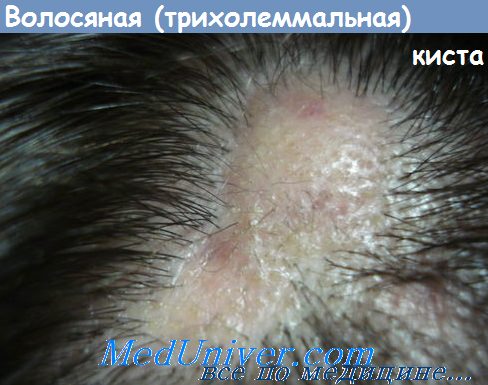
Трихилеммальная киста (трихолеммальная киста) волосистой части головы
Пиломатриксома
Пиломатриксома (син.: некротизирующаяся обызвествленная эпителиома Малерба) — редкая доброкачественная опухоль. Около 40% опухолей обнаруживается у больных в возрасте моложе 40 лет. Часто встречается в детском, иногда даже в раннем грудном возрасте, преимущественно у девочек.
Происхождение опухоли дискутировалось многие годы, но в настоящее время считается, что она происходит из примитивных зародышевых клеток эпидермиса, дифференцирующихся в клетки волосяного матрикса. При электронной микроскопии была установлена идентичность преобладающего большинства клеток пиломатриксомы клеткам коркового вещества волоса.
Клинически пиломатриксомы представляет собой солитарный слегка выбухающий над уровнем кожи дермальный узел диаметром от 0,3 до 3 см оченьплотнойконсистенциии. Поверхность кожи над узлом гладкая, бледно-розового цвета. Обычно опухоль располагается на голове (преимущественно на лице) и верхних конечностях, реже — на других участках кожи. В половине случаев она бессимптомна и лишь иногда слегка болезненна при надавливании. Растет медленно, в течение нескольких лет, не рецидивирует. Множественные пиломатриксомы отмечаются у 3,5% больных, при этом у них может быть до 4 опухолей. Описаны семейные случаи заболевания. Пиломатриксо-ма может подвергаться злокачественной трансформации.
Гистологически пиломатриксомы это четко ограниченная коллагеновой капсулой опухоль, расположенная в дерме и иногда распространяющаяся в подкожную жировую клетчатку, состоящая из клеточных пластов, разделенных на дольки. Преобладают два типа клеток: наружные — небольшого размера с крупными базофильными округлыми ядрами границы между этими клетками часто неразличимы, что напоминает синцитий: расположенные в центре — крупные клетки, имеющие четкие границы, эозино-фильную цитоплазму и бледные неокрашенные ядера (так называемые клетки-тени). Между островками клеток-теней видны скопления незрелого кератина и пигментированные клетки волосяной луковицы. В 2/3 случаев наблюдается обызвествление клеток-теней, а иногда и соединительнотканной стромы. Вокруг обызвествленных и оссифицированных участков более чем в 80% случаев обнаруживаются хронический воспалительный инфильтрат и гранулематозная реакция с наличием гигантских клеток инородных тел.
Дифференциальный диагноз пиломатриксомы проводится с опухолевой формой базалиомы, эпидермальной или трихолеммальной кистой, дерматофибромой. кольцевидной гранулемой.
Следует также помнить о злокачественном варианте пиломатриксомы. Средний возраст больных при злокачественном варианте составляет около 44 лет, преобладают мужчины. Опухоль расположена более глубоко — в нижней части дермы и подкожной жировой клетчатке, базалоидные клетки крупные с гиперхромными ядрами, присутствуют атипичные митозы, очаги некроза, отмечается периневральная инвазия.
Лечение пиломатриксомы заключается в хирургическом иссечении опухоли, также применяется кюретаж.
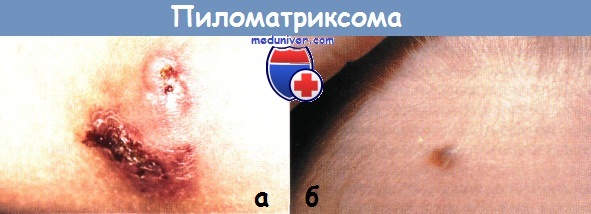
Пиломатриксома:
а - пиломатриксома была удалена со лба у 7-летнего мальчика. Обратите внимание на характерную синевато-серую дермальную папулу
б - в центре этого жесткого как камень узла на плече у 5-летней девочки развилось изъязвление.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника, диагностика и лечение трихоэпителиомы лица
Трихоэпителиома представляет собой доброкачественную эпителиальную опухоль, которая чаще всего локализуется на голове и шее. Обычно образование появляется в детском или раннем взрослом возрасте в виде единичной плотной папулы цвета кожи размером 2-8 мм.
Десмопластический вариант трихоэпителиомы лица, бляшковидное образование с углублением посередине, чаще всего возникает на лице у молодых женщин. В редких случаях встречаются множественные образования, которые обычно сгруппированы в центральной части лица; обычно данное заболевание передается по аутосомно-доминантному типу либо самостоятельно, либо в комбинации с другими доброкачественными фолликулярными опухолями, как при синдроме Брука-Шпиглера.
Наследственные формы трихоэпителиомы лица связаны с мутациями по типу потери гетерозиготности в гене цилиндроматоз CYLD; спорадические трихоэпителиомы связаны с мутациями гена супрессора роста опухолей РТСН. Диагноз зачастую часто ставится клинически, но для того, чтобы дифференцировать единичное образование от базальноклеточного рака, выполняется биопсия.
В качестве вариантов лечения предлагается использовать бритвенную биопсию или кюретаж, но эти методы не подходят для случаев множественных поражений. В качестве метода лечения при десмопластической трихоэпителиоме предлагается использовать микрографическую хирургию по Mosh, поскольку такие формы заболевания часто возникают на видимых участках кожи и редко связаны с местным прорастанием.
Также описано использование других способов лечения при множественных триоэпителиомах с различной степенью успешности: дерматобразия, электрохирургия, криохирургия, абляция с Nd: YAG, Er: YAG или углекислотным лазерами, фотодинамическая терапия. В качестве консервативного лечения используется салицилат натрия и простагландин А1, комбинация аспирина и адалимумаба, топический имиквимод.
(а) Множественные трихоэпителиомы. (б) Десмопластическая трихоэпителиома.
- Вернуться в оглавление раздела "отоларингология"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Цилиндрома (син.: опухоль Шпиглера, тюрбанная опухоль, сирингома волосистой части головы, доброкачественная множественная базально-клеточная эпителиома и др.). До настоящего вымени существует неопределенность в отношении гистогенеза опухоли.
Причины и патогенез цилиндромы кожи. Происхождение цилиндромы неясно. Рассматривают ее как эккринную опухоль, но некоторые считают, что она развивается из апокриновых желез, а также волосяных структур. Наличие семейных случаев свидетельствует об аутосомно-доминантном типе наследования.
Симптомы цилиндромы кожи. Новообразование проявляется в виде множественных солитарных узлов на коже головы, шеи, преимущественно у женщин в 60-70 лет. Примерно в 10 % случаев цилиндрома наследуется но аутосомно-доминантному типу с различной степенью пенетрантности. Одной из существенных особенностей цилиндромы является ее участие в качестве одного из компонентов сложных гамартом кожи, которые могут иметь самые различные комбинации типа цилиндрома - трихоэпителиома - аденома околоушной железы, цилиндрома - эккринная спираденома - аденома околоушной железы, цилиндрома - трихоэпителиома - милиум у мужчин одной семьи в 3 поколениях, наследственная множественная цилиндрома - гииерлипидемия II типа, семейная цилиндрома - трихоэпителиома - милиум - спираденома.
Клинически цилиндрома представляет собой множественные узловатые опухолевые образования с гладкой поверхностью, различного оттенка розового цвета, плотноэластической консистенции. Иногда опухоль занимает почти всю поверхность головы, напоминая тюрбан. Изредка опухоль может содержать кистозный компонент, придающий ей синеватый оттенок.
Заболевание характеризуется медленным развитием солитарных опухолевидных образований, преимущественно у молодых женщин, в ряде случаев - в детском возрасте. Опухолевидные образования округлой формы, плотные на ощупь, резко возвышаются над уровнем кожи, различной величины, достигают размеров крупных каштанов, помидоров. Сливаясь между собой, образуют конгломераты опухолей, покрывающие в ряде случаев всю волосистую часть головы (тюрбанная опухоль). Кожа над опухолью лишена волос, имеет слабо- или ярко-розовую окраску. Крупные и старые элементы пронизаны телеангиэктазиями. Опухоли локализуются преимущественно на волосистой части головы и лице, реже - на других участках кожи.
Гистопатология. В дерме отмечаются множественные папилломы и гнезда из клеток, сходных с клетками базального слоя, содержащих гиалин, окруженных гиалиновой оболочкой. В пределах опухолевых островков имеются клетки 2-х видов: в центре клетки имеют светлоокрашенное ядро овальной формы, но периферии клетки, расположенные в виде гюлисада, меньших размеров, имеют темно-окрашенные ядра.
Патоморфология. Опухоль локализуется в дерме и подкожной жировой ткани. Эпидермис над опухолью истончен, со сглаженными межсосочковыми выростами. Опухоль состоит из долек различного размера, обычно округлой формы, содержащих 2 типа клеток: в центральных отделах клетки с крупными ятрами и обильной цитоплазмой, а по периферии клетки с мелкими ядрами и скудной цитоплазмой, иногда формирующие палисадные структуры. Дольки окаймлены толстыми эозинофильными гиалинонодобнымн отложениями, представляющими собой вещество мультиплицированной базальной мембраны и придающие долькам сходство с "цилиндрами". Частично скопления этого вещества видны внутри долек между опухолевыми клетками. Протоковые структуры в некоторых дольках имеют просвет, ограниченный призматическими клетками с эозинофильной цитоплазмой, и содержат на люминальной поверхности кутикулу. Изредка тубулы, расширяясь, образуют кистозные структуры. Встречаются очаги ороговения и фолликулярной диффереренцировки. Строма опухоли иногда содержит значительное количество муцина, в котором определяется гиалуроновая кислота. Эозинофильное вещество, располагающееся вокруг и внутри опухолевых долек, содержит все компоненты базальной мембраны - коллаген IV и V типов. ламинин, фибронектин, протеогликаны. Вещество дает положительную PAS-реакцию и устойчиво к диастазе. В работах с культурой клеток показано, что мембраноподобное вещество продуцируется эпителиальными клетками опухоли. В связи с преобладанием тех или иных структур различают четыре морфологических типа цилиндромы: недифференцированный, гидраденоматозный, трихоэпителиоматозный и смешанный.
При недифференцированном типе клетки опухоли мелкие с интенсивно окрашивающимися ядрами, располагаются в виде ячеек, окруженных гиалиноподобными мембранами.
Гидраденоматозный тип характеризуется наличием среди описанных выше клеток полостей, напоминающих по строению выводные протоки потовых желез.
При трихоэпителиоматозном типе, кроме полостей и кист, определяются структуры, свидетельствующие о дифференцировке в направлении волосяных фолликулов. Встречаются плоскоэпителиальные кисты, аналогичные таковым при трихоэпителиомах. Дифференциальная диагностика цилиндромы нетрудная, основывается на обнаружении толстых эозинофильных мембран, окружающих ее дольки.
Иммуноморфологические исследования выявляют довольно пеструю картину, в частности экспрессию а-антихемотрипсина, лизозима, глобулинового фактора 1 женского молока, а-гладкомышечного актина и цитокератинов 8 и 18, что трактуют как признак гистогенетической связи с секреторным отделом апокринной железы. В то же время положительную экспрессию фактора роста нервов, белка S-100, CD44, CD34 расценивают как доказательство гистогенетической связи с секреторным отделом эккринных желез. Сходную картину выявляют М. Меуbehm, H.P. Ficher (1997), которые, помимо цитокератинового профиля (7, 8, 18), свойственного секреторным отделам, выявили также цитокератин 14, характерный для протоковой дифференцировки.
Гистогенез. В гистологической классификации ВОЗ цилиндрома помещена как в раздел доброкачественных эккринных опухолей, так и апокринных. При электронной микроскопии в ней выявляют два типа клеток: недифференцированные базальные клетки с мелкими темными ядрами и клетки с крупными светлыми ядрами. Большинство клеток выглядят незрелыми. Секреторные клетки содержат гранулы, аналогичные таковым в клетках эккринных желез, однако связь клеток цилиндромы с волосяными фолликулами свидетельствует об апокринной дифференцировке цилиндромы. С этих позиций еще раз можно подтвердить правомочность выводов А.К. Апатенко (1973), который, отмечая наличие в цилиндроме признаков эккринной, апокринной и пилоидной дифференцировки, рассматривал ее как гистогенетически неоднородную опухоль, источником которой являются различные комбинации элементов эпидермиса и эмбриональных зачатков пилосебацейного и апокринного комплекса.
Дифференциальный диагноз. Заболевание необходимо дифференцировать с базалиомой, дерматофибросаркомой, липоматозом.
Лечение цилиндромы кожи. Крупные опухоли удаляют хирургически, иногда применяют пластику, криодеструкцию.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Эпителиома — это опухоль кожи и слизистых оболочек, развивающаяся из клеток их поверхностного слоя — эпидермиса. Эпителиомы отличаются многообразием клинических вариантов от небольших узелков до опухолей значительного размера, бляшек и язв. Могут иметь доброкачественную и злокачественную природу. Их диагностика включает дерматоскопию, бакпосев отделяемого, УЗИ образования, гистологическое исследование удаленных тканей или биопсийного материала. Лечение в основном хирургическое, при злокачественном характере опухоли — лучевое, химиотерапевтическое, фотодинамическое, с применением как общих, так и локальных способов воздействия.
МКБ-10

Общие сведения
В современной дерматологии большинство авторов относят к эпителиомам следующие новообразования кожи: базалиому (базально-клеточную эпителиому), плоскоклеточный рак (спиноцеллюлярную эпителиому) и трихоэпителиому (аденоидную кистозную эпителиому). Попытки некоторых исследователей отождествить эпителиому с раком кожи представляются нецелесообразными, поскольку среди эпителиом встречаются доброкачественные новообразования кожи, лишь в редких случаях претерпевающие злокачественную трансформацию. Большинство эпителиом возникает у пациентов зрелого и пожилого возраста. Наиболее распространенной эпителиомой является базалиома, на долю которой приходится 60-70% всех случаев заболевания.

Причины эпителиомы
К развитию эпителиомы приводят различные неблагоприятные факторы, хронически воздействующие на кожу и часто связанные с профессиональной деятельностью. К ним относятся:
- повышенная солнечная инсоляция;
- радиоактивное облучение;
- влияние химических веществ;
- постоянная травматизация кожи;
- локальные воспалительные процессы.
В связи с эти возникновение эпителиомы возможно на фоне хронического солнечного дерматита, лучевого дерматита, профессиональной экземы, травматического дерматита, на месте рубца после перенесенного ожога.
Симптомы эпителиомы
Базалиома
Базально-клеточная эпителиома чаще возникает на коже лица и шеи. Отличается многообразием клинических форм, большинство из которых начинаются с образования на коже небольшого узелка. Базально-клеточная эпителиома считается злокачественным образованием, так как она обладает инвазивным ростом, прорастает не только дерму и подкожную клетчатку, но также подлежащие мышечные ткани и костные структуры. Однако при этом она не склонна давать метастазы.
К редким формам базалиомы относятся саморубцующаяся эпителиома и обызвествленная эпителиома Малерба. Саморубцующаяся эпителиома характеризуется распадом типичного базалиомного узелка с образованием язвенного дефекта. В дальнейшем происходит медленное увеличение размеров язвы, сопровождающееся рубцеванием отдельных ее частей. В некоторых случаях переходит в плоскоклеточный рак кожи.
Обызвествленная эпителиома Малерба
Пиломатриксома — это доброкачественная опухоль, появляющаяся в детском возрасте из клеток сальных желез. Проявляется образованием в коже лица, шеи, волосистой части головы или плечевого пояса единичного очень плотного, подвижного, медленно растущего узелка, величиной от 0,5 до 5 см.
Спиноцеллюлярная эпителиома
Развивается из клеток шиповатого слоя эпидермиса и отличается злокачественным течением с метастазированием. Излюбленная локализация — кожа перианальной области и гениталий, красная кайма нижней губы. Может протекать с образованием узла, бляшки или язвы. Характеризуется быстрым ростом как по периферии, так и в глубину тканей.
Аденоидная кистозная эпителиома
Встречается чаще у женщин после пубертатного периода. В большинстве случаев она представлена множественными безболезненными опухолями размером до крупной горошины. Цвет образований может быть голубоватым или желтоватым. Изредка встречается белесоватый цвет, из-за которого элементы эпителиомы могут напоминать угри. В отдельных случаях наблюдается появление одиночной опухоли, достигающей размеров лесного ореха.
Типичная локализация элементов — ушные раковины и лицо, реже поражается волосистая часть головы, еще реже — плечевой пояс, живот и конечности. Характерно доброкачественное и медленное течение. Лишь в единичных случаях наблюдается трансформация в базалиому.
Диагностика
Многообразие клинических форм эпителиомы несколько затрудняет ее диагностику. Поэтому, проводя обследование, дерматолог старается подключить все возможные методы исследования: дерматоскопию, УЗИ кожного образования, бакпосев отделяемого отделяемого язвенных дефектов. Однако окончательный диагноз с определением клинической формы заболевания, его доброкачественности или злокачественности, позволяет установить только гистологическое исследование полученного при удалении эпителиомы или биопсии кожи материала. Дифференциальную диагностику проводят с:
- красным плоским лишаем;
- псориазом;
- болезнью Боуэна;
- системной красной волчанкой;
- склеродермией;
- себорейным кератозом;
- болезнью Кейра и др.
Аденоидная кистозная эпителиома требует дифференцировки от гидраденита, ксантелазмы, плоскоклеточного рака кожи, обыкновенной бородавки.
Лечение эпителиомы
Основной способ лечения эпителиомы, независимо от ее клинической формы, - это хирургическое иссечение образования. При мелких множественных опухолях возможно применение криодеструкции, удаления лазером, кюретажа или электрокоагуляции. При глубоком прорастании и наличии метастазирования операция может носить паллиативный характер. Злокачественная природа опухоли является показанием к сочетанию хирургического лечения с рентгенорадиотерапией, фотодинамической терапией, наружной или общей химиотерапией.
Прогноз
При доброкачественном характере заболевания, своевременном и полном удалении опухоли прогноз благоприятный. Базально-клеточная и спиноцеллюлярная эпителиома склонны к частым послеоперационным рецидивам, для раннего выявления которых необходимо постоянное наблюдение дерматоонколога. Наиболее неблагоприятной в прогностическом плане является спиноцеллюлярная форма заболевания, особенно при развитии метастазов опухоли.
Пиломатриксома – это опухоль сложного строения, которая предположительно развивается из клеток волосяного матрикса. Представляет собой скопление безъядерных клеток плоского эпителия с участками фиброза, кальцификации, оссификации. По характеру роста, как правило, доброкачественная, реже первично злокачественная. Внешне пиломатриксома – это медленно растущий плотный солитарный узел, расположенный под кожей. Новообразование не доставляет пациенту беспокойства, пока не достигнет значительных размеров. Диагноз устанавливается на основании данных осмотра, КТ, МРТ, ультразвукового и гистологического исследования. Лечение хирургическое: узел удаляется под местной анестезией.
МКБ-10
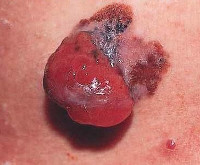
Общие сведения
В медицинской литературе новообразование имеет ряд синонимичных названий: трихолеммома, пиломатрикома, некротизирующаяся или обызвествленная эпителиома Малерба, кальцифицирующийся невус. Впервые заболевание было описано французскими врачами Шенантсом и Малербом в 1880 году как опухоль сальной железы. Большую часть пиломатриксом (60%) диагностируют до 20-летнего возраста, из них около 40% - у детей до 10 лет. Новообразование может появиться у пациентов зрелого и пожилого возраста на фоне имеющейся эпидермальной кисты. Чаще пиломатриксома обнаруживается у женщин. Злокачественное перерождение новообразования характерно для пациентов мужского пола.

Причины
Эпителиома Малерба, по статистике, встречается достаточно редко. Доподлинно установить причины ее возникновения сложно. Исследователи сходятся во мнении, что в основе развития заболевания лежит нарушение естественного процесса деления и гибели клеток. К числу основных причин перехода тканей к неопластическому росту относятся:
- Влияние профессиональных вредностей. В генезе кальцифицирующегося невуса доказана роль ряда повреждающих факторов: ультрафиолетового и рентгеновского излучения, токсических химических веществ. Как правило, вредные факторы связаны с профессиональной деятельностью человека, так как имеет значение длительность и интенсивность воздействия.
- Хронические воспалительные процессы в коже. Пиломатрикома чаще развивается у пациентов с лучевым, хроническим солнечным дерматитом, экземой. Возможно образование пиломатрикомы на месте длительно существующих эпидермальных кист.
- Травма. Описаны случаи появления пиломатриком на месте послеоперационных рубцов, ссадин, ожогов. Активизация обменных процессов при повреждении становится толчком для начала развития опухоли. Имеет значение также хроническая травматизация кожи, особенно в тех случаях, когда она приводит к формированию травматического дерматита.
В литературе встречаются указания на семейные случаи развития пиломатриксом, а также на опухоли, ассоциированные с хромосомными болезнями. Предрасположенность может реализоваться в любом возрасте, но чаще заболевание проявляется до совершеннолетия. Вероятность развития кальцифицирующегося невуса выше при наличии у пациента синдрома Тернера, Гарднера, Рубинштейна-Тайби, миотонической дистрофии или трисомии 9.
Патогенез
Установлена связь развития пиломатриксомы с высоким уровнем свободного бета-катенина ‒ вещества, которое стимулирует клеточное деление, препятствует гибели клеток. Повышение уровня бета-катенина может быть обусловлено генетическими дефектами, при которых нарушается процесс деградации этого белка, происходит его активное накопление в цитоплазме и ядре клеток. В результате повышается вероятность неопластического роста.
Развитие новообразования обусловлено пролиферацией клеток незрелого волосяного матрикса, которые имеют тенденцию к кератинизации. Теория, согласно которой пиломатриксома является следствием трансформации сальной железы или ее эмбрионального зачатка, в настоящее время считается несостоятельной. Активное деление клеток приводит к постепенному росту узла. Снаружи узла располагается рыхлая капсула. В его толще формируются мелкие участки ороговения. Вокруг этих эпителиальных масс располагаются грануляции, очаги фиброза, кальцификации, иногда происходит образование костных балок. Рядом с участками ороговения возникают очаги некроза.
Классификация
Пиломатриксома представляет собой редкую разновидность базальноклеточной эпителиомы. Исходя из скорости и характера роста, способности к метастазированию, выделяют доброкачественные и первично злокачественные кожные образования. Они отличаются по клиническим проявлениям и по прогнозу для пациента в отношении жизни и выздоровления:
- Доброкачественная пиломатрикома. Встречается преимущественно в молодом возрасте. Представляет собой узел диаметром до 4 см, который медленно увеличивается в размерах. Опухоль имеет четкие границы и по мере роста раздвигает окружающие ткани. Раковое перерождение возможно, однако происходит достаточно редко.
- Злокачественная пиломатрикома. Большинство случаев первично-злокачественной эпителиомы Малерба диагностируется у больных мужского пола пожилого и среднего возраста. Отличается от доброкачественной пиломатриксомы быстрым инвазивным ростом, значительными размерами (до 20 см), более мягкой консистенцией за счет того, что патологически измененные ткани не успевают пропитываться солями кальция. Метастазирует преимущественно в легкие и кости.
Симптомы пиломатриксомы
Доброкачественная трихолеммома локализуется на лице, голове, шее, плечах, реже верхних конечностях. Как правило, представлена единичным новообразованием. Случаи одновременного появления двух или трех эпителиом Малерба крайне редки. Случаи множественных пиломатриком в литературе не описаны. В начальной стадии пиломатриксома располагается в глубоких слоях кожи, незаметна для окружающих и самого пациента. Выявить новообразование можно при достижении им размеров 5 мм и более.
В течение длительного времени кожное образование медленно растет и не доставляет больному неприятных ощущений. Узел овальной или шаровидной формы, с четкими границами, не спаян с окружающими тканями, легко смешается при надавливании. По плотности узел напоминает камешек или фрагмент кости. Неприятных ощущений при касании и надавливании нет. Кожа над образованием небольшого размера не изменена, может быть гиперемирована.
Клиническая картина меняется, когда диаметр новообразования достигает 3 см и более. Подвижное плотное образование начинает заметно возвышаться над поверхностью кожи. На лице часто наблюдается покраснение кожных покровов, шелушение, образование корочки над опухолевым узлом. Возможна постепенная атрофия и истончение кожи. Сдавление нервных окончаний плотным образованием вызывает чувство онемения, болезненность, зуд, жжение, покалывание.
Первично-злокачественная пиломатрикома располагается на волосистой части головы, шее, в околоушной и позадиушной области. Реже встречаются образования на груди, тыле кистей, нижних конечностях. Опухолевый узел покрыт истонченной атрофированной кожей, консистенция - от мягкой до плотной в зависимости от степени кальцификации тканей. Быстрый рост образования приводит к недостаточности кровообращения внутри узла, формированию участков некроза, кист, изъязвлению кожи над опухолью.
Осложнения
Частыми осложнениями кальцифицирующейся эпителиомы являются воспаление и изъязвление. Считается, что эти изменения свидетельствуют о раковом перерождении изначально доброкачественного новообразования. Формирование язвы на месте пиломатриксомы также возможно, если образование достигло значительных размеров. Истончение и атрофия кожи кожа приводит к образованию свища. При этом опухоль не исчезает, так как кальцифицированные массы через свищ не выходят.
В результате неполного удаления измененных тканей во время хирургического лечения возможна злокачественная трансформация пиломатриксомы по базальноклеточному типу, начало инвазивного роста, формирование метастазов. Злокачественная пиломатриксома активно метастазирует, что является основной причиной смерти больных. Повреждение оболочки может стать причиной рецидива пиломатрикомы в послеоперационном периоде.
Диагностика
По статистике, правильный диагноз в случае типичной эпителиомы Малерба ставится в 1 из 50 наблюдений. Это образование по внешнему виду и гистологическому строению имеет много общего с базалиомой, эпидермальной кистой, фибромой, цилиндромой кожи, атеромой. Дифференциальная диагностика пиломатриксомы в клинической дерматологии строится на оценке данных комплексного обследования пациента:
- Общий осмотр. Поставить диагноз помогают данные визуального осмотра и пальпации. Имеет значение медленный рост образования, его подвижность и плотность. Изучение состояния кожных покровов над узлом во время дерматоскопии необходимо для дифференциальной диагностики пиломатриксомы с базальноклеточной и спиноцеллюлярной эпителиомами.
- Рентгенологическое исследование. Проводится компьютерная томография области расположения опухолевого узла, МРТ или рутинное рентгеновское исследование. Расположение опухоли на груди у женщины является показанием для маммографии. По данным рентгеновских снимков можно судить о размере и характере роста образования, наличии метастазов. Важный диагностический признак: кольцевидная тень капсулы по периферии образования.
- Ультразвуковое исследование.УЗИ мягких тканей наравне с рентгенологическим исследованием позволяет выявить очаги кальциноза и оссификации. Преимущество метода – возможность исследовать область расположения регионарных лимфоузлов для своевременного выявления метастазов. Это позволяет различить доброкачественное и злокачественное новообразование, обнаружить инвазивный рост опухоли.
- Микроскопическое исследование ткани опухоли. При проведении гистологического исследования выявляются очаги фиброза и кальцификации тканей, по периферии которых расположены гигантские клетки. На злокачественный характер опухоли указывает большое количество митозов (более 30), прорастание опухолевыми клетками подкожной жировой клетчатки, сосудистая и лимфатическая инвазия.
Лечение пиломатриксомы
Удалением образования занимаются хирурги общей практики и челюстно-лицевые хирурги. Основная цель лечения – устранить новообразование таким образом, чтобы не допустить рецидива и других осложнений, а при расположении опухоли на лице и шее, избежать формирования заметного косметического дефекта. На практике применяются следующие методы:
Прогноз и профилактика
Доброкачественная пиломатриксома небольшого размера представляет собой косметический дефект, который может существовать в течение десятилетий в относительно неизменном виде. Метастазирование злокачественного кожного образования быстро приводит к смерти. При этом диагностические критерии начала распространения метастазов для эпителиомы Малерба не разработаны.
Своевременное выявление и удаление узла позволяет избежать осложнений. После хирургического вмешательства на месте удаленной доброкачественной опухоли рецидивы наблюдается крайне редко. Не исключено появление пиломатриксом другой локализации. Профилактика возникновения опухолей заключается в своевременном лечении заболеваний кожи, устранении вредных факторов.
1. Случай редкой доброкачественной опухоли у ребенка/ Менщикова Г.В., Ермилова А.И., Абрамов К.С., Голубев С.С.// Российский журнал кожных и венерических болезней. – 2015 - 18 (1).
2. Редкое образование век у детей (эпителиома Малебра, пиломатриксома, или трихолеммома)// Офтальмология// Рябцева А.А., Кокорев В.Ю., Таранникова С.В. – 2015 - №12(2).
Читайте также:

