Треснула кожа между ягодицами что это может быть и как лечить
Обновлено: 26.04.2024
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Дважды в день можно обрабатывать пораженные участки растворами антисептиков: салициловая, борная кислота, фурациллин, настойка календулы. Длительность применения – 5-7 дней.Опрелости эффективно подсушивать тальком, пастой Теймурова, цинковой мазью либо детской присыпкой.

Добрый день.
Появились опрелости месяц назад, которые Вас не беспокоили совсем, именно поэтому Вы не обращали на них внимания? Обычно сами и проходят, при должной гигиене и использовании детской присыпки/талька, а также при отсутствии повторного растирания. Теперь то ситуация значительно усугубилась, и без помощи дерматолога не обойтись. Возможно даже присоединилась новая инфекция, об этом свидетельствует описанная картина, прогрессирование объемов, обращайтесь на личный приём к дерматологу, повторюсь. Хватит самолечения, не усугубляйте.
Иван, в ближайшие дни нету возможности посетить врача, поэтому и обращаюсь сюда. Вы можете сказать как это лечить, пока совсем всё не усугубилось?

Судя по фото у Вас состояние средней тяжести. Утром и вечером перед сном промываете теплой водой с детским мылом, затем обрабатываете местно резорцином 1%, это антисептик, после чего наносите метилурацил 10% мазь для заживления. На этот период носите хлопковое свободное нижнее бельё, чтобы не прилегало, не тёрло, коже нужен покой.
По указанной схеме в первые 3-4 дня заметите улучшение. Если не будет, лучше обратиться к врачу.


Артем, добрый вечер. Представленные высыпания имеют аллергокомпонент за счет наличия зуда , но также и признаки вторичного инфицирования, скорое всего это связано с локализацией. Фото плохого качества и данных недостаточно, чтобы предоложить диагноз. Скорой помощью в данном случае будет КРЕМ Акридерм ГК /Пимафукорт/Тридерм 2 раза в сутки. В любом случае, есть необходимость показаться дерматологу.

По локализации и снимку нужно в первую очередь исключить эпителиальный копчиковый ход. Очень похоже.
Нужен проктолог очно. Д-р Лукина правильно посоветовала насчет опрелости, но.

Спасибо за дополнение, коллега. Возможно и ход. Только на мой взгляд клиника нетипичная и я вижу на фото признаки экзематизации. Пациент не указал возраст, но, если ему уже более 18 лет, думаю, он бы знал о существовании хода.


Опрелость обычно сопровождается мокнутием. А в дерматологии есть правило " на мокрое-мокрое" И вообще почему такое происходит? А какие результаты сахара в крови? Если есть мокнутие, тог мази только ухудшат ситуацию. Здесь нужны примочки и ими нужно заниматься по ночам или взять выходной, сутки позаниматься примочками, меняя каждые 15-20 минут, все подсохнет и тогда перейти на анилиновые красители и цинковую мазь. Повторяю, если это опрелость и сахар крови в норме. Если сахар повышен, то тоже самое плюс добиваться нормализации сахара крови. А это еще и консультация эндокринолога, помимо дерматолога. А после консультации, возможно подтвердятся предположения коллег по поводу дермоидных ходов, во что я мало верю, но тем не менее. А тогда все лечение меняется. Все же считаю, что нужно очное обращение к дерматологу.

нужно посетить дерматолога все же непосредственно и терапевта, при диабете бывает часто что-то долго не заживает - раны, чтобы исключить это . или хотя бы сдать кровь на глюкозу, а также гемоглобин в крови посмотреть.

Приветствую, Вас, Артем! Не очень на мой взгляд это похоже на опрелости. Природу необходимо выявлять у врача, самолечением можно усугубить ситуацию до тяжелого состояния. Обратитесь к хирургу, проктологу, найдите для себя время и возможность, здоровье ничем не окупается.
На сервисе СпросиВрача доступна консультация проктолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Тогда возможно грибковая инфекция дала такое . Органы то рядом расположены, и ,как правило, при кандидозе есть и поражение кишечника. Поэтому стоит проверить копрограмму,с местно пока Бепантен чередовать с пимафуцином .

По- моему не очень, но окончательно в этом убедиться можно лишь при очной встрече с проктолгом ,полагаю .

Бывает ещё опрелость, стрептодермия , возможно, на фоне снижения иммунитета, раздражительный дерматит( порошки стиральные ,неподходящее белье( синтетика, тесное,), потливость,длительное сидение )



Добрый вечер, Ольга. К проктологии это не относится. Это не трещина и не экх. Нужен обычный дерматолог. Если ч этим проблесы, то используйте мазь Тридерм 2 р в день, где беспокоит зуд. За пару дней всё пройдёт. К проктологу по этому вопросу можно не ходить

Здравствуйте, конечно с учётом вашей ситуации и того что пробовали лечится сами без эффекта стоит посетить проктолога, а затем по видимо дерматолога. На пилонидальную кисту (экх) не совсем похоже, но нужно смотреть вживую конечно. Больше похоже на дерматит , но опять же нужно смотреть очно. Как вариант из-за повышенной потливости такой дерматит может быть , но это более характерно для детей. Наиболее правильным вариантом будет поход к специалистам а уже затем лечение. Будьте здоровы!

Генитальный герпес — это инфекция, характеризующаяся пузырьковыми высыпаниями на половых органах, напоминающими «простуду», выступающую на слизистой губ. Но эта инфекция протекает гораздо опаснее и неприятнее, ее даже часто сравнивают с сифилисом.
Прием гинеколога, уролога, дерматолога — 1000 руб. Консультация врача по результатам УЗИ, анализов — всего 500 руб. (по желанию пациента)
Как можно заразиться герпесом
Заболевание вызывается вирусом простого герпеса (HSV, Herpes simplex virus). Из восьми типов этого возбудителя генитальные поражения следствие двух инфекционных агентов. ВПГ-2 причина 80% случаев болезни, а ВПГ-1 — 20%. Встречаются и сочетанные инфекции, в возникновении которых виновны оба вирусных типа.

Существует неправильное мнение, что герпес на губах и половых органах – абсолютно разные болезни. На самом деле оба типа возбудителей при бытовом заражении и оральных ласках часто «меняются местами». И обе инфекции одинаково опасны.
Оба типа вируса передаются:
- При всех типах половых контактов — вагинальных, оральных, анальных во время которых вирус проникает в организм через микроповреждения слизистой. Заразиться можно и от партнера, не имеющего высыпаний на половых органах и других проявлений болезни. Такое состояние возможно при крепком иммунитете, когда вирус затаился и ждет своего часа. Человек становится носителем герпесной инфекции, но сам не испытывает проблем со здоровьем.
- Через общие предметы – мочалки, губки, постельное белье полотенца. Человек, болеющий простудой на губах, вызываемой вирусом 1 типа, может стать источником заражения генитальным герпесом.
- При аутоинокуляции (самозаражении), когда больной переносит возбудителя с лица на половые органы.
- Ребёнок заражается от больной матери при проникновении вируса из влагалища в матку или трансплацентарно – через плаценту. Во время родов инфицирование возникает во время прохождения новорожденного через родовые пути.
Статистика скрытых и явных форм герпеса
Побороть возбудителя самостоятельно организм не может. Вирус оседает в корешках спинного мозга, и инфицированный человек продолжает жить с болезнью всю жизнь.
Возбудитель может много лет находиться в организме, не давая симптоматики. Поэтому невозможно узнать, не проводя анализов на герпес , заражен ли человек вирусом. По данным ВОЗ герпесом 1 типа, вызывающим сыпь на губах и половых органах, заражено 67% жителей Земли, а 2 тип поразил 11% людей. Только у 20% болезнь протекает в классической форме, не вызывающей сомнений. У остальных течение заболевания скрытое или бессимптомное.
Первичный герпес
Существует три периода болезни:
- Продромальный (период предвестников), во время которого повышается температура, воспаляются паховые лимфоузлы появляется слабость, разбитость, головная боль. Человек испытывает состояние, схожее с проявлениями гриппа и простуды. Если в этот период принять противовирусный препарат, болезнь может и не развиться. При игнорировании симптомов и не начатом вовремя лечении, наступает второй период заболевания.
- Высыпаний , возникающий через три-четыре дня после начала гриппоподобного состояния. К общим симптомам присоединяются ощущение боли, жара, отечности, зуда в области половых органов, области заднего прохода, ягодиц, лобка и промежности. Вскоре на воспаленных коже и слизистой появляются многочисленные пузырьки, наполненные прозрачной жидкостью и напоминающие «простуду» на губах. Высыпания вызывают боль и зуд, усиливающиеся ночью и приводящие к бессоннице.
- Изъязвления. Через некоторое время пузырьки лопаются и на них месте образуются язвочки (эрозии), окруженные очагом воспаления. Попадание на эрозированную поверхность кала и мочи усиливает боль и затрудняет тканевую регенерацию.
- Заживления, во время которой язвочки постепенно заживают. При плохом туалете половых органов, слабости иммунной системы и попадании инфекции процесс заживления затягивается.
После исчезновения язвочек заболевание переходит в стадию ремиссии. В этот период, несмотря на наличие вируса в организме, высыпания на половых органах отсутствуют.
Рецидивирующий герпес
У 50%-70% людей болезнь переходит в хроническую форму. Этому способствует:
- несвоевременное или неправильное лечение;
- снижение иммунитета, в том числе, вызванного приёмом лекарств, угнетающих иммунную систему;
- наличие других ЗППП ;
- строгие диеты, авитаминозы;
- состояние хронического стресса.
Почему же у больных развиваются рецидивы, во время которых болезнь поражает одни и те же участки тела? Причин для этого несколько:
- Проникнув в организм, вирус поселяется в тканях половых органов. Размножаясь, он поражает клетки все глубже, пока не доходит до нервных клеток — нейронов, соединенных между собой отростками – аксонами. По ним, как по мостикам, возбудитель доходит до клеток спинного мозга, в которые внедряет свою ДНК.
- Зараженная клетка мозга становится «инкубатором» для вирусов, которые по мостикам-аксонам периодически возвращаются на слизистую или кожу, вызывая новые высыпания. Схематически процесс похож на миграцию птиц, постоянно возвращающихся к «родным местам».
- Иммунная система не может убить вирусы, спрятавшиеся в спинном мозге, но расправляется с теми, которые покинули « убежище». Поэтому при высоком иммунитете рецидивы возникают редко или не появляются вовсе. Но стоит организму «потерять бдительность» — ослабеть, заболеть, простудится, подвергнуться стрессу, как возбудители начинают преодолевать иммунную защиту. В результате они достигают цели — кожи и слизистой половых органов. Здесь начинается усиленное размножение вирусных частиц внутри «захваченных» клеток. Клеточные структуры, погибая, выпускают из себя мириады вирусов, вызывающих воспаление, покраснение, отек и появление пузырьков. Герпес дает очередное обострение.
- Постепенно иммунная система дает отпор вирусу, и в течение 10 дней язвочки на месте сыпи подсыхают и заживают. Все приходит в норму, чтобы при малейшем ослаблении иммунитета начаться заново.
Из механизма возникновения обострений становится понятным, почему герпетические высыпания появляются на одних и тех же местах. Просто клетки вируса возвращаются обратно только через ту нервную клетку, из которой они проникли вглубь организма.
Виды рецидивирующего герпеса
В зависимости от количества обострений различают несколько типов болезни:
- легкую, возникающую до 3 раз/год;
- средней тяжести, при которой обострения проявляются 4-6 раз/год;
- тяжёлую, сопровождающимися частыми обострениями, интервалы между которыми не превышают месяца;
- аритмичную, при которой после периода мнимого благополучия, продолжающегося от месяца до пяти, возникают высыпания. Для этой формы герпеса характерна закономерность — чем длительнее ремиссия, тем тяжелее проявляется заболевание;
- менструальную, проявляющуюся высыпаниями в период критических дней. Этот тип болезни тяжело протекает и сложно лечится;
- стихающую, при которой проявления болезни постоянно становятся слабее, а межрецидивные периоды – длиннее. Стихание проявлений болезни свидетельствует о положительной динамике лечения и восстановлении иммунной защиты, подавляющей вирус.
Атипичные формы герпеса
Иногда генитальный герпес протекает стерто. На такие формы болезни приходится 65% случаев болезни:
- У женщин атипичный герпес напоминает воспаление влагалища или вульвы. Возникают боль, зуд и отек половых органов, обильные бели и боли при половом акте. Наружные проявления ограничиваются участками покраснения или мелкоточечными высыпаниями.
- У мужчин атипичная форма болезни похожа на воспаление головки и крайней плоти (баланит или баланопостит). На слизистой члена выступает красноватая сыпь, сопровождающаяся болью и жжением, по виду не похожая на герпетическую. Возникает воспаление предстательной железы, вызывающее боль, отдающую в анальную область. Поражение уретры приводит к рези и жжению при мочеиспускании, появлению следов крови в урине.
Существует скрытая форма болезни, при которой клинические проявления отсутствуют, но, несмотря на это, человек остается источником инфекции. Но мнимое благополучие длится не вечно. При переохлаждении, упадке сил, снижении иммунной защиты, беременности, стрессе, тяжелых сопутствующих болезнях и других неприятных условиях, вирус начинает усиленно размножаться и человек заболевает.
Заболевание активизируется при сопутствующих половых инфекциях, особенно при уреаплазмозе . Из-за способности бурно «расцветать» на фоне ослабленного иммунитета, герпес встречается у 90% больных ВИЧ. Поэтому при появлении герпетических высыпаний нужно обследоваться и на другие ЗППП .
Особенности протекания генитального герпеса при беременности
Количество положительных (серопозитивных) реакций на вирусы герпеса 1 и 2 у беременных составляет 50-70%. Из-за повышенной нагрузки на организм и снижения иммунной защиты герпес в этот период часто дает рецидивы. Но только у 30% женщин наблюдается классическое развитие болезни. В основном симптомы герпеса во время беременности ограничиваются появлением участков покраснения и трещинок, которые женщины принимают за раздражение.
Проявление герпетической инфекции, вызванное рецидивированием, не опасно для ребенка. Организм женщины уже сформировал иммунитет к инфекции, образовав антитела — вещества, защищающие ее от вируса. Часть антител перейдет от мамы к малышу, защитив его от заражения.
Опасен только рецидив, наступивший непосредственно перед родами. Для предотвращения заражения малыша и разрывов воспаленных тканей, женщинам с герпетической сыпью на половых органах показано родоразрешение с помощью кесарева сечения.
Намного хуже, когда заражение первично. Герпес относится к группе инфекций, заражение которыми впервые за время беременности приводит к рождению детей, страдающими задержкой развития и врожденными пороками .
Анализы на герпес для беременных: расшифровка и прогноз патологий у плода
Чтобы выявить степень риска для малыша, у женщины берется анализ крови на антитела IgM и IgG, по концентрации которых определяют, когда наступило заражение. Анализ проводится методом ИФА (иммунофлюоресцентным), реагирующим на антитела IgM и IgG к вирусу. По наличию или отсутствию антител можно узнать, инфицирована ли женщина и когда произошло заражение:
Плохо, если четырехкратное увеличение IgG сочетается с обнаружением IgM. Значит, антитела формируются именно сейчас, т.е. женщина больна.
Инфицирование вирусом герпеса определяется лабораторным путем. Лучше пройти такое обследование дважды – перед беременностью и во время нее.

Дерматозы имеют различные фоны и степени тяжести. Характеризуются видимым воспалением, периодическим зудом, сыпью и сосредоточением в постоянных местах. Распространенные дерматозы: акне, атопический дерматит (AD), контактная экзема.
Поражения кожи в области локтей и коленей
Кожная сыпь — результат аллергической реакции на продукты, косметику и факторы окружающей среды. Симптом сопровождает инфекционные и системные заболевания. Поражения кожи появляются на лице, спине, шее, локтевых и коленных сгибах, в тяжелых случаях по всему телу.
Высыпания на аллергическом фоне случаются чаще летом — в жару всгибы локтей и колен потеют. Тепловая сыпь может возникать у взрослых и детей.
Изменения кожи на локтях или коленях проявляются в ходе болезни Дюринга и аллергической крапивницы.
О начале псориаза свидетельствуют характерные красные пятна, покрытые серебристо-белыми чешуйками. Аутоиммунное заболевание сопровождается зудом, покраснением, жжением. Симптомы псориаза идентичны симптомам при атопическом дерматите. Поражения кожи возникают на любом этапе жизни.
Симптомы атопического дерматита
Основные симптомы атопического дерматита:
- красные пятна;
- пустулы, напоминающие герпес;
- стойкий зуд пораженных участков и склонность к повторным бактериальным инфекциям.
У детей до 2 лет сыпь появляется на голове, щеках и лбу. Детская экзема выражается чешуйками на коже, красными пятнами на лице, руках и ногах. Помимо покраснения образуются пузырьки,заполненные жидкостью, лопающиеся с течением времени. На теле малыша образуются корочки, кожа становится сильно сухой. Это заболевание чаще встречается у девочек
У детей старшего возраста и взрослых отмечаются симметричные поражения кожи эритематозного и папулезного характера. Проявляются на шее, лице, запястьях, в сгибах локтей и коленей, но могут охватывать и все тело. Характерный симптом — надоедливый зуд, провоцирующий расчесывание. Кожа становится сухой, краснеет и раздражается.
Причины атопического дерматита
Атопия – это предрасположенность к развитию аллергических заболеваний. Указывает на склонность к чрезмерной выработке антител в ответ на аллерген. Развивается у детей с наследственной предрасположенностью: если атопический дерматит есть у родителей — риск наследования заболевания составляет 70%.
Патология диагностируется лабораторным анализом крови, при котором определяется концентрация антител IgE против специфических аллергенов.
Дерматоз проявляется после контакта с атопенами. Раздражители делятся на:
- пищевые: коровье молоко, пшеница, раки, крабы, соя, шоколад, цитрусовые;
- пыльцевые: амброзия, полынь, береза, ольха;
- пылевые: шерсть животных, постельные клещи, плесневые грибы, бумажная пыль, лаки, краски;
- аллергенные химические соединения.
Сыпь появляется в сгибах локтей и коленей в результате ношения шерстяной одежды. Атопическая кожа патологически реагирует на косметику, содержащую спирт, парабены и консерванты.
Лечение атопического дерматита
Причинно-следственное лечение заключается в устранении аллергенов, вызывающих хронические симптомы. Возможна сенсибилизация, когда в качестве лекарственных средств при аллергических реакциях с целью снижения повышенного иммунного ответа организма назначаются антигистаминные средства.
В случае с детьми основа лечения — восстановление поврежденного эпидермального барьера и временное исключение вредной пищи из рациона.
Для лечения высыпаний в сгибах коленей и локтей дерматолог подбирает стероидные препараты.
Симптоматическое лечение заключается в осуществлении фармакотерапии (лечение лекарственными средствами) — иммунодепрессантами, антигистаминными препаратами или кортикостероидами, ношении противоаллергической одежды и перевязке пораженных участков после купания. и. Дерматологи рекомендуют фототерапию (облучение UVA и UVB) и фотохимиотерапию (PUVA).
Уход за кожей при атопическом дерматите
Больным рекомендуется систематически увлажнять и смазывать сухой эпидермис, использовать дермокосметику с нейтральным РН. Рекомендуются использование смягчающих веществ, создающих окклюзионный слой для предотвращения потери воды из эпидермиса.
Для стирки следует использовать гипоаллергенные порошки. Лучше отказаться от использования смягчителей.
Кожу, склонную к аллергии и сильному зуду, необходимо сушить мягким полотенцем. Следует избегать растирания эпидермиса. Длительность купания — не более 10-15 минут.
Диета для людей с атопическим дерматитом
Людям с дерматологическими проблемами необходимо исключить из пищи аллергены: глютен, коровье молоко, яйца, арахис, сою, пшеницу и цитрусовые. Надо включить в ежедневное меню омега-3 полиненасыщенные жирные кислоты, обладающие противовоспалительным действием.
Источники здоровых жиров:
- жирная морская рыба (скумбрия, лосось, тунец, сардины);
- масла (льняное, рапсовое, конопляное);
- льняное семя;
- грецкие орехи и миндаль.
Фрукты и овощи, богатые антиоксидантами, обладают противовоспалительным действием.
Важно избегать фаст-фуда,ограничить потребление сахара, острых специй, животных жиров, кофе и чая. Напитки можно заменить отварами трав крапивы, ромашки, подорожника. Полезны добавки витамина D3, пробиотики и пребиотики.
Рекомендации для людей с дерматитом
Людям с кожей, склонной к атопии, следует:
- избегать резких перепадов температуры и длительного пребывания на солнце;
- использовать одежду из дышащего хлопка — шерсть и мех могут сенсибилизировать и дополнительно раздражать кожу;
- использовать специальные препараты для мытья с нейтральным и слабокислым рН.
При значительных симптомах, например, сыпь под коленками и в сгибе локтей, следует записаться на прием к дерматологу.
Что такое анальная трещина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Анальная трещина — рана, дефект слизистой, возникающий на стыке анодермы (эпителия анального канала) и слизистой оболочки прямой кишки. Форма дефекта чаще линейная, встречаются эллиптические раны и раны треугольной формы. Возникшая впервые острая трещина приносит весьма болезненные ощущения больному, в основном во время дефекации. [1] [2] Заболевание носит социальную значимость, занимая 3-е место среди проктологических нозологий и возникая чаще у лиц молодого, трудоспособного возраста.
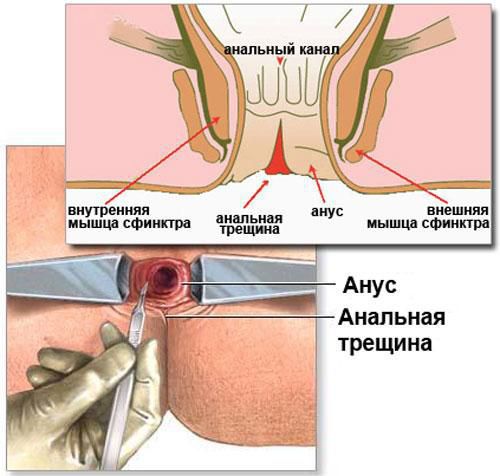
Причины образования раневого дефекта, фиссуры — травмы слизистой прямой кишки или анодермы (от твердого кала, как следствие запоров; при повышении внутрибрюшного давления, беременности, родах, поднятии тяжестей; после анального секса, применения секс-пособий; после медицинских процедур — например, клизм; в результате хронических воспалительных заболеваний ЖКТ, дисбиоза толстого кишечника; при злоупотреблении алкоголем, длительной диарее и пр.)
Дефект может заживать спонтанно или под воздействием фармакологических препаратов — так и случается в 90% случаев острых трещин. Оставшаяся часть рискует попасть в число пациентов с хронической анальной трещиной (ХАТ).
Переход острой формы заболевания в хроническую происходит под действием ряда факторов:
- стойкий спазм внутреннего сфинктера анального канала (ВнАС). Сфинктерометрия в ряде исследований показала наличие спазма всех волокон внутреннего сфинктера у 87% испытуемых и дистальной порции у оставшихся 13% — то есть все обследуемые имели спазм ВнАС; [3]
- регулярное нарушение консистенции каловых масс (плотный стул приводит к дополнительному травмированию стенок кишки, мешающему процессам регенерации);
- отсутствие своевременного и адекватного лечения.
Период, определяющий хронизацию трещины, — обычно 1,5-2 месяца. Существующий в анодерме более 8 недель дефект диагностируется как хроническая анальная трещина. Длительность патологического процесса определяет последующий выбор терапии.
Хроническая трещина требует более агрессивной тактики лечения, чаще с применением хирургических методов, поскольку в области трещины появляются патологические изменения, препятствующие нормальному заживлению тканей. Это и разрушение эластических волокон мышечного слоя на дне язвы, и формирование рубцовой ткани по краям трещины, и образование грануляций в дистальном отделе линейного дефекта (т. н. «сторожевой» бугорок), и появление гипертрофии, уплотнения прямокишечной крипты в проксимальной части трещины (т.н. анального сосочка).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы анальной трещины
При острых трещинах:
- Режущая боль при дефекации. Характер болей индивидуален, иногда больные описывают их как ощущение «битого стекла» в заднем проходе. Резкий дискомфорт, боли носят кратковременный характер — несколько минут во время испражнения.
- Кровь алого, неизмененного цвета. Выделяется в начале акта дефекации, чаще в виде алой полоски, капель на кале.
Общие кровопотери при острой патологии незначительны и не приводят к анемизации больного. Самые значимые для пациентов проявления — это резкая болезненность во время стула. Если отмечаются обильные кровотечения, это может свидетельствовать о сопутствующем геморрое.
При хронических трещинах:
- Болевые ощущения несколько отличаются от таковых при острой патологии. Длительность болей может быть до нескольких часов. Интенсивность их, как правило, сильнее. Боли описываются пациентами, как жгуче-режущие. Боли могут отсутствовать при дефекации и начинаться спустя 20-40 минут после нее.
- Выделения крови незначительные. В большинстве случаев могут вовсе отсутствовать.
- Сфинктероспазм. Проявляется затруднением при отхождении кала.
Триада перечисленных симптомов, особенно боли и сфинктероспазм, может послужить причиной появления боязни дефекации, усугубляя нарушения стула и препятствуя тем самым адекватному заживлению хронических анальных трещин. Хроническое воспаление в зоне дефекта анодермы приводит к деструкции эластических волокон в анодерме, отчего последняя теряет свою пластичность, в ней изменяется течение процессов регенерации.
- Еще один симптом, встречающийся в небольшом проценте случаев — зуд в области раны.
Многие исследования [4] [5] указывают на наличие сопутствующего хронического воспалительного процесса в аноректальной области при трещинах. Криптиты, проктиты, папиллиты осложняют течение заболевания. Последовательность появления болезней — образовалась ли сначала трещина, или первичными были хронические воспалительные процессы в кишечнике — при сочетании данных нозологий ответ на вопрос бывает строго индивидуальным, терапия же подобных сочетанных патологий практически не различается.
Патогенез анальной трещины
В большинстве случаев образование острой трещины является следствием травмы анодермы или слизистой прямой кишки. Травмирующим агентом чаще всего бывают плотные каловые массы. Запоры, будь то алиментарные, атонические, рефлекторные или неврогенные, приводят к поверхностному повреждению целостности анального канала.
Второй ключевой момент в формировании трещины, особенно хронической анальной трещины — стойкий спазм внутреннего анального сфинктера (ВнАС). Если наружный сфинктер, который состоит из волокон поперечно-полосатой мускулатуры, является произвольно регулируемым, то внутренний сфинктер, в составе которого присутствуют гладкомышечные клетки, регулируется непроизвольно. Базальный тонус ВнАС большую часть времени контролируется симпатической частью нервной системы, и поэтому сфинктер практически все время находится в состоянии максимального сокращения (это обеспечивает до 85% базального тонуса, остальную часть запирательной функции ВнАС дополняют геморроидальные узлы). При измерении величина назального тонуса АС составляет 90-100 мм.рт.ст, что практически равняется значениям давления в ветвях нижней прямокишечной артерии.
Механизмы, регулирующие тонус ВнАС:
- Автономные постганглионарные нервные парасимпатичекие и симпатические волокна;
- Нервные сплетения (Ауэрбаховский и Мейснеровский) в стенке толстой кишки. Эти образования контролируют и перистальтику, и локальные рефлексы, в том числе ингибиторный рефлекс, расслабляющий ВнАС. Сплетения относятся к норадренергическим, и оксид азота, являясь медиатором в синапсах данных волокон, приводит к релаксации ВнАС;
- Уровень внеклеточного Ca, транспортирующегося через каналы L-типа.
Считается, что возникновение первичного дефекта слизистой не приводит к физиологически быстрому заживлению у ряда больных из-за особенностей строения ЖКТ — малой величины аноректального угла, снижения перфузии крови в области передней и особенно задней комиссуры и недостаточности ректального ингибиторного рефлекса (РАИР). В инструментальных исследованиях выявлены частые случаи (до 85%) недоразвития конечных ветвей внутренней срамной и нижней прямокишечной артерий, питающих эндотелий и подлежащие ткани в области ишиоректальной ямки. Исследования, позволившие установить данный факт: постмортальная ангиография и допплеровская флоуметрия у здоровых лиц. [6]
Подробные исследования микробной флоры лиц, страдающих анальными трещинами, подтвердили факты нарушения симбионтного равновесия в микрофлоре дистальных отделов толстого кишечника (в т.ч. резкое снижение или исчезновение в ее составе лакто и бифидобактерий), увеличение персистентного потенциала патогенных микроорганизмов (увеличение их антилизоцимной активности). [7]
Дополнительное патологическое влияние имеет повышенный уровень провоспалительных цитокинов, антител к эндотелию, и снижение выработки оксида азота.
Все перечисленные факторы в различной степени выраженности способствуют нарушениям процессов регенерации и хронизации анальных трещин.
Классификация и стадии развития анальной трещины
Классифицируют трещины заднего прохода по длительности патологического процесса [1]:
Острыми трещинами считаются дефекты слизистой, анодермы, возникшие 4-8 недель назад, без наличия рубцовых, соединительнотканных разрастаний в области дна и краев раны.
Хронические фиссуры заднего прохода появляются вследствие длительно не заживающих острых трещин, они характеризуются наличием соединительной ткани в области дна, присутствием гипертрофированного анального сосочка и грануляций в виде «сторожевого» бугорка. Длительно существующая, нелеченная или неадекватно леченная трещина может приводить к развитию каллезной ткани в области дефекта (т.н. каллезная трещина).
По расположению раневого дефекта чаще встречаются задние трещины, реже передние или множественные трещины. Характерно их расположение вдоль срединной линии.
Задние трещины образуются в анатомически «слабой» области схождения волокон мышц наружного анального сфинктера, из-за чего подвижность и эластичность стенки здесь снижена.
Множественные трещины могут располагаться напротив друг друга, т.н. «зеркальное» расположение.
Передние трещины обычно диагностируются у женщин, ввиду особенностей анатомического строения (ригидность, малоподвижность передней стенки обусловлена прикреплением к ней ректовагинальной перегородки).
Расположение фиссур по боковым стенкам анального канала встречается не часто.
Осложнения анальной трещины
Осложнения — прямое следствие хронических воспалительных процессов в перианальной области.
Парапроктит. Перситирующие, патогенные штаммы микроорганизмов с повышенной антилизоцимной активностью, или даже сравнительно «безобидные» аэробные бактерии в криптах, при сниженной перфузии крови, становятся источниками инфекционных осложнений — парапроктитов. Предраспологающим фактором к развитию свищей прямой кишки являются особенности строения крипты, а вернее, ее размер и строение анальной железы (ее разветвленность). Наиболее глубокие крипты сами по себе служат входными воротами для инфекции, затрудняя отток из открывающихся в них анальных желез. [8] А если учесть, что наиболее крупные крипты расположены по задней стенке прямой кишки, и туда же открывается большинство анальных желез (их выводные протоки расположены в области 7-12 часов условного циферблата), то излюбленная локализация анальной фиссуры по задней стенке, в районе 6 ч., несет в себе дополнительные риски по развитию парапроктитов.
Пектеноз. Пектеноз — рубцовое изменения стенок анального канала, приводящее к стойкому его сужению. Хронические воспалительные процессы при трещинах заднего прохода неизменно приводят к развитию фиброзных изменений в тканях, когда нормальные мышечные и эластические волокна в области поверхностного эпителиального дефекта замещаются соединительными тканями. Иногда такие процессы носят достаточно обширную локализацию и фиброзное замещение происходит на протяжении всей окружности сфинктера (особенно при множественных трещинах). Развивающиеся рубцовые изменения приводят к необратимому стенозированию (сужению) анального канала. Подобное состояние требует сложной восстановительной операции с радикальным иссечением фиброзной ткани.
Усугубление запоров из-за боязни дефекации. Сильные, жгучие боли во время или после стула вызывают психологические изменения, т.н. «боязнь дефекации». Это психосоматическое состояние замыкает патологический круг, усиливая проблемы с опорожнением кишечника и приводя к дополнительной травматизации стенок прямой кишки.
Диагностика анальной трещины
При проведении диагностического обследования простую трещину заднего канала дифференцируют с полипом анального канала, раком слизистой дистального отдела прямой кишки и анодермы, туберкулезной и сифилитической язвами (твердый шанкр при первичном сифилитическом комплексе). Кроме того, следует провести тщательное исследование слизистой прямой кишки для исключения трещины, сопутствующей неспецифическому язвенному колиту или болезни Крона. Последние нозологии особенно вероятны при множественных трещинах, при отсутствии спазма сфинктера.
После опроса больного проводится осмотр аноректальной области, пальцевое исследование и аноскопия. Ректороманоскопия необходима для изучения состояния слизистой прямой кишки, с целью исключения патологических процессов в толстом кишечнике (болезни Крона, неспецифического язвенного колита, злокачественных новообразований и пр.).
- При острой трещине обнаруживается эллиптический, линейный или даже треугольной формы поверхностный дефект эпителия пограничной области (в месте перехода анодермы в слизистую прямой кишки). Края дефекта часто неправильной формы, неровные. Во время осмотра возможно небольшое кровотечение из раны.
- При хроническом процессе могут быть обнаружены фиброзные изменения краев трещины — грануляции («сторожевой» бугорок) в дистальной части разрыва и разросшиеся ткани гипертрофированного анального сосочка (иногда ошибочно принимаются за фиброзный полип анального канала). Края трещины сглажены, приподняты. На дне визуализируются волокна сфинктера.
При выраженном спазме сфинктера, сильном болевом синдроме зачастую полноценно провести визуализацию, диагностику хронической трещины не представляется возможным. Также трудности возникают при наличии лишнего веса у пациента, когда анальная воронка относительно глубокая и осмотреть анальный канал полностью не представляется возможным. В подобных случаях можно применить блокаду с анестетиками.
Лечение анальной трещины
Острые фиссуры заднего прохода показаны к консервативной терапии.
1. Патогенетически обоснованным и обязательным компонентом в комплексном лечении является нормализация стула, профилактика запоров. Мягкий стул исключит дополнительную травматизацию раневой поверхности.
2.Нормальное течение репаративного процесса обеспечат меры по снижению сфинктероспазма: применение 0,4% нитроглицериновой мази [3] 2 р/д или другого донатора оксида азота — 1% мази изосорбита динитрата 3 р/д с длительностью лечения в 8 недель. Побочные эффекты препаратов нитроглицеринового ряда (головные боли, тахикардия, ортостатическая гипотензия, тахикардия) побуждают досрочно прекратить лечение в 20% случаев.
Адекватную замену выбирают среди нифедипиновой мази (2% гель-дилтиазем) или инъекций ботулотоксинами (БТ). Последние переносятся больными сравнительно хорошо, имеют стойкий эффект даже после 1 инъекции — до 2-3 месяцев. Дозировку подбирают индивидуально, исходя из массы пациента и способа введения. Из немногих отрицательных эффектов можно назвать временное развитие несостоятельности анального сфинктера, инконтиненции.
Если отсутствует эффект от консервативного лечения, есть признаки хронизации трещины, возникают осложнения (пектеноз, свищ) — это показания к хирургическому лечению.
Хронические трещины
В отдельных случаях лечение начинают с медикаментозных средств, описанных в вышеизложенном разделе. Основным методом лечения все же является хирургическое лечение. При показаниях к оперативному лечению операцией выбора становится иссечение трещины с дозированной боковой сфинктеротомией ВнАС [10]. Обоснованным объемом рассечения называют длину разреза, соответствующую протяженности самой трещины, и избежание рассечения мышечных волокон выше зубчатой линии (для профилактики инконтиненции). В послеоперационном периоде для дополнительного сфинктеродилатирующего эффекта применяют нитроглицериновые мази. Имеются достоверные данные о положительном эффекте применения топического метронидазола после фиссуротомии. [9]
Топическая антибактериальная терапия в большинстве случаев значительно сокращает длительность болевого синдрома (до 5 дней вместо стандартных 28) [7] и снижает клинические и объективные проявления неспецифического проктита значительно раньше, чем у пациентов без применения антибиотикотерапии.
Прогноз. Профилактика
Логичными мерами в отношении предупреждения появления фиссур заднего прохода является устранение причин, способствующих их появлению:
- Коррекция питания, лечение запоров и нормализация стула. Употребление достаточного количества балластных веществ: пищевых волокон, клетчатки. Максимальное исключение из рациона рафинированных продуктов, высокоуглеводистой пищи (изделий из сдобного теста, хлеба высшего сорта, кондитерских изделий и т. п.). Включение в меню большого количества овощей, кисломолочных продуктов.
- Если алиментарная коррекция не приводит к нормализации стула, применяют фармпрепараты (осмотические и контактные слабительные).
- Исключение прочих факторов, приводящих к травматизации слизистой прямой кишки.
- Лечение хронических заболеваний ЖКТ.
- Устранение дисбиоза кишечника. [11]
При своевременном лечении и полноценной профилактике прогноз заболевания благоприятный, в большинстве случаев отмечается полное излечение.
Читайте также:

