Токсический дерматит чем лечить
Обновлено: 19.04.2024
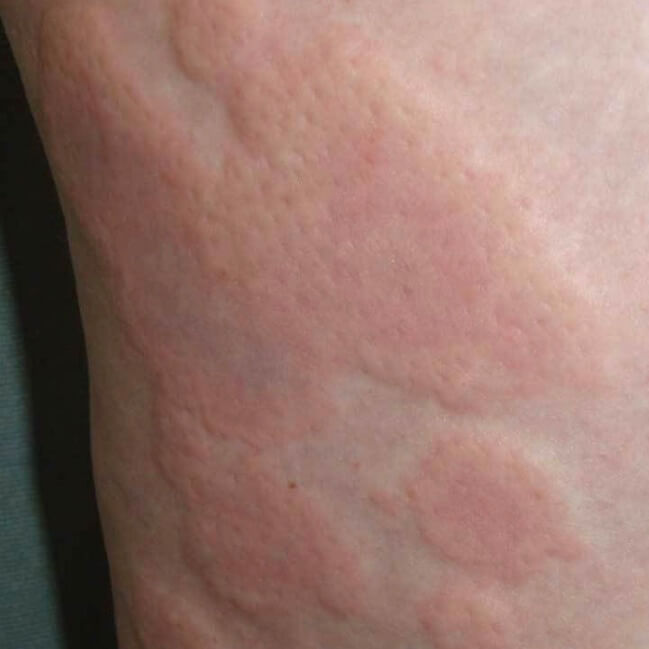
Токсический дерматит может быть вызван практически любым препаратом, но самые частые причины - антибиотики, нестероидные противовоспалительные и препараты, которыми проводят лечение эпилепсии. Лекарственная сыпь появляется через короткое время после начала приема медикамента, и в большинстве случаев проходит сразу после отмены, но иногда для этого требуются две - три недели. Некоторые виды высыпаний протекают в тяжелой форме, могут даже представлять угрозу жизни и требуют лечения в больнице, даже если пациент уже не принимает препарат, вызвавший дерматит.
Чаще всего реакцию вызывают:
- Амоксициллин
- Бисептол
- Ампициллин
- Пенициллин
- Препараты крови
- Цефалоспорины
- Хинидин
- Гентамицин
- Мочегонные
- Гепарин
Перекрестные реакции происходят между пенициллинами и цефалоспоринами, а также между некоторыми противосудорожными лекарствами. Например, если у пациента аллергия на ампициллин, цефазолин также вызовет у него патологические изменения на коже.
В основе токсического поражения кожи лежат такие процессы, как:
- Аллергическая реакция,
- Накопление токсичного лекарства в дерме,
- Повышение чувствительности кожи к солнечному свету из-за влияния препарата,
- Взаимодействие между двумя или более веществами.
Лекарственные сыпи чаще встречаются в пожилом возрасте, и поражают женщин более, чем мужчин. К другим факторам риска относятся:
- Прием антибиотиков при вирусной инфекции,
- Ослабление иммунной системы из-за какого-то текущего заболевания, из-за приема препарата,
- Злокачественное заболевание.
Симптомы токсического дерматита
Большинство сыпей симметричны, то есть равномерно представлены на обеих половинах тела. Также, этот вид поражения кожи не вызывает никаких других симптомов. Только в некоторых случаях лекарственная сыпь может сопровождаться зудом или чувствительностью кожи.
Пенициллины (ампициллин, амоксициллин)
Серосодержащие препараты (сульфаниламиды, суматриптан, целекоксиб, индапамид, фуросемид)
Противосудорожные (финлепсин, ламиктал, топирамат)
Нестероидные противовоспалительные (ибупрофен, аспирин, диклофенак)
Ингибиторы АПФ (каптоприл, эналаприл, лизиноприл)
Антибиотики, особенно пенициллин
Средства для наркоза
Антигистаминные (супрастин, тавегил)
Статины (аторис, крестор, вазилип)
Диуретики (индапамид, гипотиазид)
Токсический дерматит у ребенка
Токсический тип эритемы - это дерматит, который развивается у доношенных новорожденных детей (см фото) и не является патологией. Сыпь обычно появляется в первые дни и исчезает в течение недели. Бывает это состояние у 50% младенцев, и поражает щеки, грудную клетку, руки и ноги, но никогда не встречается на ладонях и стопах. Элементы сыпи красные, мелкие, приподнятые, могут быть заполнены жидкостью. Они напоминают прыщики, полные гноя, однако в реальности ни гноя, ни бактериального воспаления нет. Это не инфекционное заболевание. Так как никаких патологических симптомов не возникает, и сыпь проходит сама, в лечении токсическая эритема новорожденных не нуждается. Если же ребенок на фоне высыпаний становится беспокойным, плохо ест и спит, плачет, у него поднимается температура - необходимо обратиться к врачу, так как такие признаки не характерны для этого транзиторного состояния и могут свидетельствовать о более серьезном заболевании.
Токсический дерматит у взрослого
В ответ на попадание в организм какого-либо химического вещества токсический дерматит может развиться как у взрослого, так и у ребенка. Пожилые люди находятся в зоне риска, так как в силу возраста имеют больше проблем со здоровьем и принимают множество лекарственных препаратов в различных сочетаниях.
Лечение токсического дерматита
В большинстве случаев токсический дерматит проходит самостоятельно, когда пациент перестает принимать вызвавшее его лекарство, поэтому вопрос чем его лечить не встает, никакая специальная терапия или диета не требуется. Однако, никакие препараты нельзя отменять самостоятельно, особенно если речь идет о таких серьезных состояниях, как эпилепсия, диабет, артериальная гипертензия. При возникновении кожной реакции необходимо обратиться к врачу. Особенно это важно, когда пациент принимает множество различных лекарств. Отменяя из последовательно, врач поможет обнаружить аллергенный препарат. Конечно, в случае необходимости, будут выписаны препараты, которые возьмут на себя функции отмененных.
Иногда лекарство, вызвавшее реакцию, является жизненно важным для больного, и его невозможно заменить никаким другим. Тогда, если это только сыпь, лечение могут не отменять, но назначить противоаллергическую терапию и внимательно наблюдать, чтобы вовремя остановить развитие осложнений. Делать это должен доктор, без медицинского контроля продолжать прием аллергенного препарата опасно.
Лечение медикаментозными средствами
Профилактика токсического дерматита
Аллергическая реакция может возникнуть практически от любого лекарства, хотя от некоторых - с большей вероятностью. Значит, при первом в жизни приеме нельзя предугадать, разовьется кожная сыпь, или нет. Единственный эффективный способ профилактики токсического дерматита - если однажды он уже развился в ответ на прием какого-либо препарата - не принимать больше этот препарат.
- Важно внимательно отвечать на вопросы врачей и активно сообщать на приеме о своей аллергии. В медицинской карте должна стоять отметка о непереносимости. Не забудьте поставить в известность также вашего зубного врача.
- Если реакция тяжелая, с отеком Квинке или резким снижением давления (анафилактический шок), целесообразно носить браслет, сообщающий об этом.
- Необходимо при любом недомогании соблюдать рекомендации врача и не заниматься самолечением. Например, если по незнанию пациент начинает лечить вирусную инфекцию антибиотиком, вероятность развития токсического дерматита у него крайне высока. Известный симптом - сыпь появляется, когда при инфекционном мононуклеозе (болезни поцелуев) начинают принимать ампициллин, предполагая ангину.
Дерматитом называют воспаление кожных покровов, связанное с различными факторами. Это реакция кожи на те или иные раздражители. К основным симптомам можно отнести зуд, покраснение, высыпания и шелушение. Одной из разновидностей дерматита является себорейный дерматит. Чаще всего он поражает участки кожи, на которых расположено большое количество сальных и потовых желез – лицо (лоб, подбородок), волосистую часть головы, грудь. Также часто себорейный дерматит возникает на спине, что сопровождается большими неудобствами, связанными с невозможностью самостоятельно обработать воспаленный участок кожи. Кроме того, эта часть тела постоянно соприкасается с одеждой и потеет, что провоцирует дополнительное раздражение.
Нейродермит – это наследственная хроническая болезнь с частыми обострениями, особенно в холодное время года. Данное заболевание очень распространено – им страдает до 12 % человек в мире. Нейродермит – это еще одно название атопического дерматита, заболевания, характеризующегося высыпаниями и сильным зудом кожи.
Пеленочный дерматит - это собирательное название включающие в себя наиболее часто встречающиеся симптомы дерматита у новорожденных детей, а именно потертости, возникающие при частом пеленании, смене подгузника, к которым добавляется вторичная инфекция, которая и вызывает пеленочный дерматит.
Солнечный дерматит (Фотодерматит) считается аллергией, которая возникает при воздействии солнечных лучей в период использования местных или системных препаратов. Заболеванию присущи характерные симптомы, по которым врач легко ставит диагноз. Фотодерматит может образоваться практически на любом участке тела, у людей любого возраста и пола, в основном у тех. Терапия подразумевает комплексный подход. Имеет благоприятный исход при соблюдении предписаний врача.
Закажите бесплатную доставку



Задайте вопрос
о заболеваниях кожи

Сергеев Юрий Юрьевич
Вопросы и ответы
посмотреть все вопросы
Здравствуйте подскажите пожалуйста год назад появилось пятно на ступни не грибок, иногда зудит и шелушится сказали экзема похоже на псориаз что делать чем лечить перепробовала все не чего не помогает пятно только становится больше
Валентина, здравствуйте! Если точный диагноз не установлен, то подбирать какое-то пробное лечение будет неправильно. Постарайтесь получить второе мнение по диагнозу у дерматолога на очной консультации, возможно, на консилиуме.
Здравствуйте! Подскажите, а какое действие имеет мазь Солантра при папуло-пустулезной розацеа? Эффективна? Чем можно лечить «розовые угри»?
Здравствуйте, Марина. Препарат обладает противовоспалительным эффектом и влияет на микрофлору кожи. В своей практике не часто назначаю этот препарат, предпочтение отдаю вариантам системной терапии (изотретиноин в малых дозах). Не занимайтесь самолечением, найдите своего врача и добивайтесь стойкой ремиссии!
Чем лечить раздражение на руке?
Здравствуйте, Ольга Игоревна. Во-первых, следует исключить провоцирующие факторы, которые вызывают воспалительную реакцию. Как лечебное средство Вы можете использовать крем «Лостерин» 2-3 раза в день – он поможет восстановить структуры кожи, уберет воспаление и безопасен для длительного применения.
Кожные заболевания могут проявляться сыпью, неприятными ощущениями, жжением и отеком тканей. Врачам известны разнообразные патологические факторы, способные вызывать дерматоз. Многие люди страдают от хронических патологий кожи, негативно влияющих на внешний вид. Тщательная диагностика с использованием инструментальных и лабораторных исследований позволяет уточнить причину заболевания. В качестве лечения обычно используются топические препараты.
Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный
Прием (осмотр, консультация) врача-аллерголога-иммунолога повторный
Прием (осмотр, консультация) врача-дерматовенеролога первичный
Прием (осмотр, консультация) врача-дерматовенеролога повторный



Общая информация
Дерматоз – это название врожденных и приобретенных заболеваний кожи, проявляющихся сыпью, покраснением кожи, жжением и другими симптомами. В большинстве случаев речь идет о воспалительных патологиях, обусловленных аллергическими реакциями или инфекциями. Дерматозы могут быть связаны с опасными состоянием нервной и эндокринной систем. При этом ногти и волосы также подвергаются патологическому воздействию.
Практически у каждого человека в течение жизни возникала хотя бы одна форма дерматоза. Это может быть временное раздражение кожного покрова при воздействии аллергена или тяжелое хроническое состояние. Воспалительные заболевания кожи в большей степени распространены среди женщин. Некоторые виды дерматоза, такие как псориаз плохо поддаются лечению, однако современные средства позволяют успешно устранять самые неприятные симптомы таких недугов.
Особенности органа
Кожа представляет собой покровный орган, защищающий человека от разнообразных внешних воздействий. Благодаря коже внутренние органы защищены от избыточного воздействия тепла, холода и ультрафиолетового излучения. Также это своеобразный барьер, предотвращающий проникновение патогенных микроорганизмов в ткани. Кожа разных участков тела может иметь различное строение. Отдельные участки кожи имеют волосяной покров. Потовые и сальные железы выполняют вспомогательные функции.
- Поверхностный покров (эпидермис), представленный пятью слоями клеток. Внешний слой состоит из ороговевших клеток, защищающих нижние отделы кожи от физических, химических и микробиологических воздействий. Ороговевшие эпителиоциты периодически отшелушиваются.
- Срединный слой (дерма), имеющий соединительнотканное строение. В этой области расположены многочисленные кровеносные сосуды, питающие кожу. Также в дерме содержатся гладкие мышцы, эластичные волокна, волосяные луковицы, потовые и сальные железы.
- Подкожно-жировая клетчатка. Этот слой кожи содержит большое количество жировой ткани, оберегающей внутренние органы от физического воздействия. Также в этом отделе органа содержатся сосуды, нервы и другие структуры.
К дополнительным функциям кожного покрова можно отнести дыхание, терморегуляцию, иммунную защиту, выделение и обмен веществ. Распространенность дерматозов не в последнюю очередь связана с тем, что на кожу постоянно воздействуют негативные внешние факторы.
Распространенные виды
Дерматозы могут отличаться причинами возникновения, симптомами и возможными осложнениями. С некоторыми заболеваниями дерматологи сталкиваются чаще в своей практике.
- Группа воспалительных заболеваний кожи (дерматиты). У многих людей возникает аллергический дерматит из-за реакции иммунной системы на определенные вещества (аллергены). Также дерматиты могут быть обусловлены инфекциями, воздействием химических раздражителей, эндокринными болезнями и другими патологическими состояниями.
- Псориаз – хроническая воспалительная патология кожи неинфекционного характера. В течение многих лет врачам не была известна причина возникновения псориаза, однако новые исследования позволили связать этиологию этого недуга с нарушением функций иммунной системы. Заболевание проявляется многочисленными кожными высыпаниями в виде папул и бляшек. Первые симптомы обычно возникают у взрослых пациентов.
- Экзема – воспаление кожного покрова, характеризующееся появлением разнообразных высыпаний. Экзема нередко возникает на фоне патологий внутренних органов. Внешние химические воздействия также могут вызывать воспалительную реакцию.
- Чесотка – паразитарная инфекция, возникающая при проникновении чесоточного клеща в поверхностные слои кожи. Заболевание проявляется зудом, появлением сыпи и гнойников.
Многие дерматозы имеют схожие симптомы, поэтому уточнить диагноз может только врач с помощью специальных обследований.
Причины возникновения
Дерматозы могут возникать из-за влияния внешних и внутренних факторов. Внешние воздействия чаще всего представлены химическими раздражителями, влияющими на состояние кожи. Заболевания внутренних органов также могут влиять на состояние кожного покрова. Немаловажную роль в этиологии играют наследственные факторы, обуславливающие повышенную чувствительность тканей к определенным воздействиям. Причины развития некоторых форм дерматоза до сих пор остаются малоизученными.
- Особенности работы иммунной системы. В норме иммунитет защищает организм от воздействия болезнетворных агентов. Клетки иммунной системы присутствуют в коже, поскольку именно эта анатомическая область в первую очередь сталкивается с патогенами. В некоторых случаях иммунитет имеет повышенную чувствительность к определенным веществам, вроде пыльцы, пыли или шерсти животных. Контакт кожи с такими веществами приводит к возникновению аллергической реакции. Воспаленный эпидермис начинает зудеть.
- Аутоиммунные патологии. При нарушении работы иммунной системы клетки начинают атаковать здоровые ткани. У пациента возникает воспалительная реакция, сопровождающаяся покраснением и отеком кожи. Характерным примером аутоиммунного дерматоза является псориаз.
- Нарушение гормонального фона. В норме эндокринные факторы контролируют развитие кожного покрова. Недостаток или избыток определенных гормонов может приводить к возникновению дерматоза. Так, у подростков во время полового созревания изменяется гормональный фон, в результате чего часто появляются кожные высыпания.
- Нарушение обмена веществ. Строение отделов кожи зависит от постоянного поступления важных компонентов в клетки. Недостаток определенных витаминов или минеральных веществ может стать причиной ломкости ногтей или шелушения кожи.
- Воздействие патогенных микроорганизмов. Бактерии, грибки, вирусы и простейшие могут воздействовать на кожу и вызывать инфекционный дерматоз.
- Неконтролируемый прием лекарственных препаратов. Так, использование антибиотиков увеличивает чувствительность кожи к солнечному свету. Некоторые обезболивающие средства также негативно влияют на состояние кожи.
Уточнение причины дерматоза важно для подбора эффективной терапии.
Факторы риска
Помимо непосредственных причин возникновения патологии, врачи учитывают влияние дополнительных факторов, связанных с наследственностью, образом жизни и индивидуальным анамнезом пациента.
Возможные факторы риска:
- Избыточное ультрафиолетовое воздействие.
- Использование средств личной гигиены, неблагоприятно влияющих на кожу.
- Недостаточная гигиена кожи.
- Генетические нарушения (например, буллезный эпидермолиз.)
- Аллергический анамнез. Если человек страдает от аллергии, риск возникновения дерматоза увеличивается.
- Заболевания, ассоциированные с высоким риском возникновения патологии кожи: бронхиальная астма, застойная сердечная недостаточность, ВИЧ-инфекция.
- Профессиональная деятельность, обуславливающая постоянный контакт с химикатами и другими раздражителями.
- Возраст. Воспалительные дерматозы чаще возникают у детей и молодых пациентов.
- Гормональные изменения у подростков, беременных женщин и других категорий пациентов.
Учет факторов риска помогает дерматологам назначать профилактические мероприятия.
Симптомы
Проявления дерматозов разнообразны и противоречивы. Наиболее характерным симптомом кожной патологии является зудящая сыпь. У пациента могут появляться мелкие красные пятна, волдыри, папулы, бородавки, мелкие опухоли и другие патологические кожные структуры. Характер высыпаний помогает врачам уточнять причину заболевания.
Другие возможные симптомы:
- Покраснение и отек кожи.
- Появление гнойников.
- Пузырные образования.
- Сильное шелушение кожи.
- Ломкость ногтей и выпадение волос.
- Избыточная сухость кожи.
- Появление корки.
- Постоянная усталость.
- Снижение работоспособности.
- Нарушение сна.
Косметические дефекты, возникающие при дерматитах, негативно влияют на психическое состояние человека. Некоторые заболевания, проявляющиеся обильными угревыми высыпаниями, трудно поддаются лечению, поэтому пациенты вынуждены адаптироваться к своему внешнему виду.
Диагностика
При появлении симптомов заболевания кожи необходимо записаться на прием к дерматологу. Во время консультации врач расспросит пациента о жалобах и соберет анамнестическую информацию для обнаружения факторов риска дерматоза. Затем проводится общий осмотр кожи, позволяющий выявить характерные клинические признаки патологии. Для уточнения диагноза дерматологу необходимы результаты инструментальных и лабораторных исследований.
- Лабораторные исследования крови. В процедурном кабинете медсестра производит забор венозной крови и отправляет материал в лабораторию. Специалисты оценивают соотношение и количество форменных компонентов, а также изучают биохимические показатели крови. Анализ крови позволяет обнаружить признаки инфекции, аутоиммунного воспаления или другой патологии.
- Дерматоскопия. С помощью специального аппарата врач получает увеличенное фото пораженного участка кожи и изучает особенности высыпаний. Дерматоскопия важна для проведения дифференциальной диагностики и исключения опасных заболеваний, вроде меланомы.
- Лабораторное исследование экссудата. Специалист производит забор выделений гнойников или других кожных образований. Полученный материал изучается в лаборатории для обнаружения патогенных микроорганизмов или признаков воспаления.
- Гистологическое исследование кожи. Биопсия проводится при необходимости исключения онкологии.
- Проведение аллергических тестов. Врач помещает микроскопические частицы раздражителя на кожу и следит за состоянием тканей. Это исследование необходимо для поиска источника аллергии.
При необходимости дерматолог может назначить дополнительные исследования, включая общий анализ мочи. Своевременная запись к врачу помогает быстро уточнить причину высыпаний и подобрать эффективное лечение.
Методы лечения
Полиморфные кожные образования, характерные для определенных видов дерматоза, возникают по разным причинам, поэтому лечение подбирается после проведения диагностики. Чаще всего дерматолог назначает медикаментозную терапию. Дерматолог учитывает возможные противопоказания перед подбором терапии.
Часто назначаемые препараты:
- Кортикостероиды – лекарственные средства, облегчающие воспалительную реакцию.
- Антибиотики – препараты, уничтожающие патогенные микроорганизмы.
- Антисептики для наружного применения.
- Антигистаминные средства – медикаменты, предотвращающие развитие аллергической реакции и поражения кожи.
- Различные иммуносупрессоры, подавляющие аутоиммунные реакции.
Перечисленные лекарственные средства могут быть назначены в виде мазей, гелей, таблеток или растворов для внутривенного введения. Местное применение кортикостероидов позволяет уменьшить риск формирования побочных эффектов. Дополнительные способы лечения включают оперативные вмешательства и физиотерапию. В большинстве случаев дерматолог назначает пациенту гипоаллергенную диету и витаминные добавки. Соблюдение рекомендаций врача позволяет предупредить развитие рецидива.
Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
МКБ-10
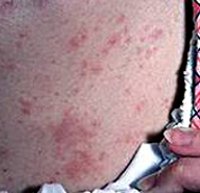
Общие сведения
Большинство случаев токсикодермии (токсидермии) протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.

Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
На одно и тот же провоцирующее вещество у разных людей могут развиваться различные морфологические варианты токсикодермии. С другой стороны, целый ряд веществ вызывает развитие токсикодермий с характерной именно для них клиникой. Например, связанная с приемом солей йода токсикодермия проявляется так называемыми «йодистыми угрями» - мягкими сочными бляшками, возвышающимися над окружающей их кожей и покрытыми корками, под которыми обнажается поверхность с гнойным отделяемым.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи. При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
1. Федеральные клинические рекомендации по оказанию медицинской помощи детям с многоформной экссудативной эритемой и токсикодермией. - 2015.
2. Дерматовенерология : учебник для студентов высших учебных заведений/ В.В. Чеботарёв, О.Б. Тамразова, Н.В. Чеботарёва, А.В. Одинец. - 2013.
3. Анализ факторов риска, этиологии и клинических проявлений токсикодермии/ Файзуллина Е.В. и др.// Практическая медицина. - 2014. - № Т1 (№4).
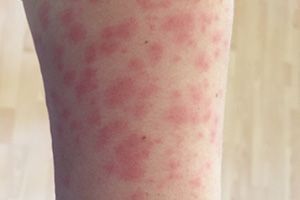
Токсикодермия – это острое воспаление кожи и слизистых оболочек, имеющее аллергическую природу, при этом аллерген попадает в толщу кожи через кровь (гематогенным путем). Непосредственного контакта кожи с аллергеном нет. Токсикодермия проявляется такими кожными элементами:
- пятна;
- папулы или узелки;
- везикулы или пузырьки;
- пустулы или гнойные пузырьки;
- волдыри.
Элементы сыпи могут быть не только на коже, но и на слизистых оболочках рта, половых органов, анального кольца. Тяжесть состояния пациента определяется количеством кожных элементов и общей реакцией организма. Другое название болезни – токсико-аллергический дерматит. Некоторые исследователи считают токсикодермию лекарственной болезнью. При появлении первых признаков заболевания следует незамедлительно обратиться к врачу-аллергологу.
Почему возникает токсикодермия?
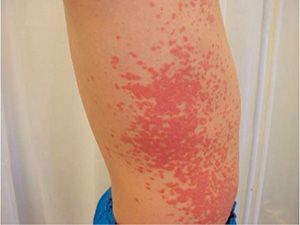
Основной механизм развития болезни – токсико-аллергический. Это значит, что вещество, циркулирующее в крови, имеет ядовитые (токсические) и аллергические свойства. Однако дело не только во внешнем факторе. Организм пациента изначально имеет аллергическую «настроенность», или эпизоды поражения других органов уже бывали раньше. Основные предпосылки заболевания – наследственная ферментативная недостаточность, индивидуальная непереносимость, кумуляция (накопление) лекарств, взаимодействие с ультрафиолетовым спектром солнечного излучения и другие.
Непосредственные причины возникновения токсикодермии чаще всего экзогенные, то есть находящиеся во внешней среде. Наиболее часто в качестве мощных аллергенов выступают:
- лекарства, на их долю приходится до 20% всех случаев;
- бытовая химия или производственные вредности;
- пищевые продукты;
- аутотоксические соединения.
Среди лекарств наибольшей аллергенностью обладают антибиотики, вакцины и сыворотки, нестероидные противовоспалительные средства, сульфаниламидные соединения, барбитураты, витамины и другие. В некоторых случаях заболевания отмечается реакция даже на кортикостероиды и антигистаминные средства, т.е. на вещества, которые обычно используются как раз для борьбы с аллергией.
Бытовая химия – не менее частая причина кожных поражений. Особенно это касается соединений, имеющих бензольное кольцо в своей химической формуле. Чаще всего кожа реагирует на стиральный порошок, растворители и краски, эпоксидную смолу. Среди веществ, используемых на производстве, наибольший вред приносят мышьяк и ртуть.
Среди пищевых продуктов опасность несут те, что содержат консерванты и красители. В этом смысле опасен даже хлеб, если он испечен с добавлением большого количества разрыхлителей. Под подозрением, как правило, снеки, колбасы, консервы, некоторые полуфабрикаты. Природные аллергизирующие свойства имеют шоколад, куриные яйца, морепродукты, мёд, цитрусовые и кофе.
Токсидермия аутотоксическая – это поражение кожи, возникающее под действием собственных патологических продуктов обмена вещества. Это бывает при болезнях почек и пищеварительного тракта, злокачественных опухолях. Нередко аутотоксический дерматит развивается при беременности, особенно при патологическом ее течении.
Все чаще в последние годы токсический дерматит возникает у детей, причиной его становится респираторно-вирусная инфекция вкупе с неправильным питанием. Страдают малыши, которым назначается много лекарств и аптечных витаминов одновременно.
Важно, что при токсикодермии раздражающее вещество напрямую не контактирует с кожей, а попадает с током крови.
Симптомы токсикодермии
Симптомы заболевания могут развиться как через несколько часов после попадания аллергена в организм, так и спустя несколько дней.
Проявления болезни разнообразны, включают практически все известные кожные элементы: эритему, папулы, везикулы, волдыри. Кожа вокруг элементов может быть покрасневшей или нет. Элементы могут проходить полный цикл своего развития (покраснение, образование, разрешение, заживление через язву с образованием рубца) или остановиться на какой-то стадии. При этом прямой зависимости между тем, какой кожный элемент образуется, и раздражающим веществом нет.
Одновременно человек испытывает различные неприятные ощущения: как местные (на коже), так и общие. Может быть болезненность, жжение, напряжение, зуд в месте поражения. Особенно тяжело переносятся поражения слизистых оболочек, которые затрудняют прием пищи и отправление естественных потребностей.
Общие симптомы – это лихорадка, недомогание, суставные боли, снижение аппетита, вялость, нарушение концентрации внимания, раздражительность, расстройства сна. Если поражается сосудистая стенка, присоединяется кровоточивость или геморрагический синдром. Могут поражаться почки и печень, сердце и другие органы. Часто присоединяются рвота и расстройства стула.
Классификация токсико-аллергического дерматита
В зависимости от площади поражения выделяют 2 основные формы токсикодермии:
Фиксированная форма – это несколько элементов на коже, каждый из которых имеет диаметр не более 3 см, и незначительная общая реакция. Если элементов много, диаметр их превышает 3 см или они сливаются, то такая форма относится к распространенной. Фиксированная форма чаще всего поражает слизистую рта и половых органов.
Самой легкой формой считается пятнистая токсидермия, когда на коже возникают только возвышенные эритематозные пятна, которые могут сливаться и шелушиться. Общее состояние страдает незначительно.
Пустулы развиваются под действием химических веществ, содержащих йод, бром или хлор (йододерма, бромодерма). Вещества способствуют размножению стафилококков, имеющихся в волосяных фолликулах.
К тяжелым формам распространенной токсикодермии относят такие синдромы:
- синдром Стивенса-Джонсона или злокачественная экссудативная эритема, когда на коже и слизистых образуются буллы (обширные полости с жидкостью и воздухом), из-за чего может возникнуть кровотечение и даже слепота;
- синдром Лайела или эпидермальный некролиз (злокачественная пузырчатка), который по тяжести находится на втором месте после анафилактического шока.
Токсикодермия может развиваться по механизму аллергической реакции немедленного (антитела к иммуноглобулину Е) или замедленного (сенсибилизированные Т-лимфоциты) типа.
Диагностика заболевания
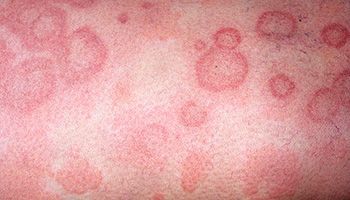
Характерные кожные высыпания, их явная связь с провоцирующим фактором сомнений в диагнозе не оставляют. Кожная реакция развивается немедленно после употребления аллергена вовнутрь или его вдыхания, либо максимум в течение 2-х суток. При тщательном расспросе и сопоставлении фактов обычно обнаруживается вещество, которое стало причиной поражения кожи.
Точное определение аллергена возможно только косвенным путем. Кожные тесты при заболевании не проводят, поскольку это может привести к развитию шока. Выполняют те исследования, которые возможны с венозной кровью в пробирке: трансформация лимфоцитов, дегрануляция базофилов, агломерация лейкоцитов и подобные.
Для выявления аллергической природы болезни проводят различные исследования:
- бактериальный посев отделяемого кожных элементов;
- микроскопия мазка (можно обнаружить бледную трепонему – возбудителя сифилиса);
- соскоб кожи (тест на грибы);
- общий анализ крови;
- общий анализ мочи;
- коагулограмма и другие.
По показаниям при подозрении на поражение внутренних органов могут привлекаться специалисты других направлений (кардиологи, нефрологи, гастроэнтерологи) и назначаться профильные исследования. Точная диагностика – основа выздоровления.
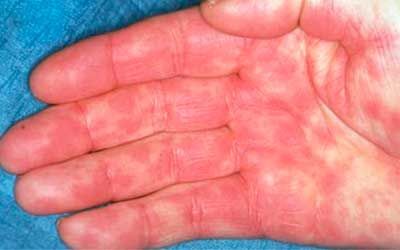
Лекарственная токсикодермия — разновидность токсикодермии. Представляет собой воспалительные процессы кожных покровов токсико-аллергического характера, проявленного различными видами сыпи. Она развивается под воздействием аллергена, попадающего в кожу через кровь, и нередко сопровождается поражением слизистых. Самыми сложными формами токсикодермии являются синдромы Стивенса-Джонсона и Лайелла. Они характеризуются острым буллёзным поражением кожного покрова и слизистых оболочек.
Пройти диагностику и курс лечения медикаментозной токсикодермии в Москве приглашает отделение дерматовенерологии ЦЭЛТ. Мы предоставляем платные медицинские услуги на столичном рынке уже более 25-ти лет и располагаем всем необходимым для точной диагностики и лечения в соответствии с современными международными стандартами.
Этиология лекарственной токсикодермии
Большая часть случаев медикаментозной токсикодермии развивается в соответствии с механизмом аллергической реакции после приобретённой или вследствие врождённой чувствительности организма к определённому веществу. Отличительная особенность заболевания заключается в отсутствии контакта последнего с кожным покровом больного. Он проникает в организм через инъекции или перорально и всасывается в кровь, достигая кожи по кровеносным сосудам, обуславливая воздействие изнутри.
Из названия становится ясно, что лекарственная токсикодермия развивается как следствие приёма фармакологических препаратов. Она является наиболее распространённым видом заболевания и может быть вызвана следующими средствами:
- Сульфаниламиды;
- Сыворотки;
- Обезболивающие;
- Антибиотики;
- Витамины группы «B»;
- НПВС;
- Барбитураты;
- Вакцины;
- Гормоны.
Клиника лекарственной токсикодермии
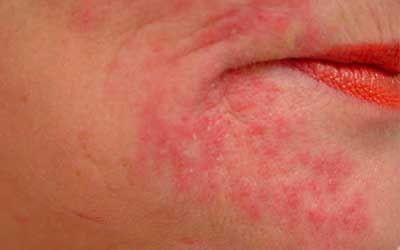
Симптоматика данного вида токсикодермии может быть проявлена по-разному. Кожные высыпания могут иметь вид папул, везикул, эритем, волдырей. Помимо этого, может присутствовать поражение слизистой оболочки рта, гениталий, уретры, прямой кишки. Высыпания на них достаточно болезненны, сопровождаются ощущением жжения и зуда.
Отличительная особенность лекарственной токсикодермии заключается в том, что на одно и то же вещество, спровоцировавшее проблему, у разных пациентов может быть разная реакция. Что касается общей клинической картины, то она следующая:
- ощущение недомогания;
- подъём температуры тела;
- боли в одном или нескольких суставах;
- раздражительность и сбои в работе нервной системы;
- нарушения сна.
Исходя из распространённости симптомов, специалисты выделяют две формы токсикодермии:
- воспаление миокарда;
- диффузное воспаление печени;
- почечная недостаточность.
Наши врачи



Диагностика и лечение лекарственной токсикодермии в ЦЭЛТ
Для того, чтобы точно поставить диагноз, наши дерматовенерологи проводят сбор анамнеза. Помимо этого, они проводят пробы вне организма, не способные привести к развитию тяжёлой формы. Чтобы исключить инфекционную этиологию, проводится бакпосев. Другие виды диагностических исследований предусматривают:
- лабораторные анализы урины и крови;
- ультразвуковое сканирование брюшной полости; почек.
Инструментальные методики диагностирования применяют в случае, если имеются подозрения на поражение внутренних органов. Разработка тактики лечения происходит на основании полученных сведений и индивидуальных показателях пациента. Важную роль в ней играет исключение риска дальнейшего воздействия фармакологического препарата, вызвавшего токсикодермию. Это значит, что пациент должен остановить его приём и избегать его в будущем.
Лечение тяжёлых форм токсикодермии предусматривает задействование современных лечебных методик, основанных на обработке крови, приводящейся вне организма пациента. Их называют эфферентной терапией, а их цель — устранить из крови продукты, вызвавшие патологическую реакцию. В зависимости от ситуации это может быть фильтрация плазмы, плазмофорез или гемосорбция. Такие методики применяются исключительно в условиях стационара и требуют дополнительного поддержания работы печени и почек.
Что касается местного лечения токсикодермии, то оно позволяет избавится от сыпи и её проявлений. Для этого применяются специальные мази, дезинфицирующие и вяжущие препараты, подбор которых осуществляется в индивидуальном порядке.
Читайте также:

