Темные полосы на коже что это
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Депигментация кожи - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи.
Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Основная проблема людей, страдающих депигментацией, – психологический дискомфорт, связанный с видом и локализацией белых пятен. Однако при выраженном недостатке меланина даже небольшое воздействие солнечных лучей может привести к ожогам.
Меланин придает окраску волосам, коже, радужной оболочке глаз. Различают ахромию – полное отсутствие меланина в коже и гипохромию – уменьшение количества меланина в меланоцитах.
Депигментация может быть врожденной. В таком случае речь идет об альбинизме, при котором меланин практически отсутствует в клетках кожи, ее производных и в радужной оболочке глаз.

Например, депигментация участков кожи после травм, термических и химических ожогов. Витилиго является еще одной разновидностью потери цвета кожи. Витилиго – это заболевание, которое характеризуется появлением участков депигментации разных форм и размеров. Они могут быть как единичными, так и множественными, чаще молочно-белого цвета. Очаги могут возникнуть на любом участке кожи, но чаще локализуются на коже век, периорбитальных областях, шее, в подмышечных впадинах, в области суставов. У части пациентов отмечают обесцвечивание волос в зонах депигментации. Редко появление пятен сопровождается зудом и шелушением.

Приобретенные депигментированные пятна в течение жизни могут оставаться одного размера, могут увеличиваться и сливаться друг с другом, некоторые могут исчезать, при этом появляются новые на других участках тела.
Чаще всего причиной депигментированных пятен на коже являются наследственные нарушения пигментного обмена.
К ненаследственным факторам возникновения белых пятен относятся: эндокринологические нарушения, аутоиммунные поражения, различные дерматологические заболевания, длительная стероидная терапия, посттравматическая депигментация, воспалительные процессы, дефицит железа и витамина В 12 .
Депигментация может быть единственным симптомом, а может быть следствием перенесенного кожного заболевания или травмы.
- альбинизм;
- витилиго;
- псориаз;
- аллергические реакции кожи;
- системные заболевания (например, системная красная волчанка);
- депигментация при меланоме;
- поствоспалительная депигментация;
- грибковые заболевания кожи;
- депигментация на фоне приема некоторых лекарственных препаратов.
При обнаружении участков кожи с недостаточным окрашиванием следует проконсультироваться с дерматологом. Депигментации могут сопутствовать различные неврологические нарушения, в таком случае потребуется консультация невролога и терапевта ( педиатра , если нарушения пигментации кожи возникли в детском и подростковом возрасте). По показаниям назначают консультации других специалистов.
В зависимости от типа нарушения пигментации и сопутствующих симптомов врач может назначить различные методы обследования.
Иногда достаточно визуального осмотра дерматологом и использования лампы Вуда (люминисцентной). Лампа необходима для дифференциальной диагностики депигментации с грибковыми поражениями кожного покрова. При дерматологических заболеваниях проводят соскоб с кожи.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
При подозрении на более тяжелую патологию врач может назначить биопсию депигментированных участков кожи с гистологическим и цитологическим исследованием, когда изучают структуру кожи, определяют количество меланоцитов на участке гипопигментации, проводят поиск патологических элементов кожи.
При наличии показаний может быть назначен анализ крови для оценки гормонального фона. Исследуют уровень гормонов в крови: адренокортикотропного гормона (АКТГ) , тироксина – Т4 , трийодтиронина – Т3 , тиреотропного гормона – ТТГ , определяют в сыворотке крови уровень антител к тиреопероксидазе и антител к тиреоглобулину . Для поиска сопутствующей патологии исследуют уровень глюкозы крови натощак, функцию печени и почек (печеночных ферментов – АЛТ , АСТ , уровень билирубина , белка крови , уровень креатинина , мочевины ), проводят клинический анализ крови для исключения анемической гипопигментации. Для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в сыворотке крови антинуклеарных антител , антител к париетальным клеткам желудка .
Возможно назначение компьютерной томографии и магнитно-резонансной томографии для поиска опухолевидных образований головного мозга, приведших к нарушению пигментного обмена.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При подозрении на аллергическую природу нарушения пигментации кожи проводят тесты для выявления аллергии и типа аллергена .
При сочетании депигментации с кожными новообразованиями требуется осмотр дерматологом для исключения злокачественного перерождения опухолей.
Целью лечения депигментированных пятен является улучшение качества жизни и психологического комфорта пациента.
Часто эти люди страдают из-за особенностей внешности и несоответствия стандартам красоты. Для решения этой проблемы необходимо замедлить прогрессирование заболевания или уменьшить активность патологического процесса. С этой целью при витилиго используют топические (местные, наружные) медикаментозные средства. В случае отсутствия эффекта назначают ультрафиолетовую терапию или облучение ультрафиолетовым эксимерным светом. Взрослым пациентам при неэффективности терапии могут назначить ПУВА-терапию с применением фотосенсибилизатора. При этом на тело наносят специальный препарат и затем проводят длинноволновое ультрафиолетовое облучение. Комплексная терапия помогает восстановить пигментацию в очагах витилиго и уменьшить площадь депигментированных участков.
На сегодняшний день эффективных методов терапии альбинизма не существует. Людям с этой патологией необходимо контролировать состояние кожи и зрения. Необходимо защищать кожу от солнечных ожогов и соблюдать рекомендации офтальмолога по защите глаз от солнечных лучей. Если депигментированные пятна возникли вследствие грибковой инфекции (например, лишая), необходимо провести полную дезинфекцию помещения и предметов, находящихся в пользовании больного, соблюдать правила гигиены. Врач в этом случае может назначить антимикотики (противогрибковые препараты), которые сокращают срок лечения и предотвращают рецидив.
При аллергической природе депигментации исключают аллерген, назначают гипоаллергенную диету и используют местные препараты для лечения кожной аллергии.
Лечение депигментации – долгий и кропотливый процесс.
Правильную терапию может назначить только дерматолог. Самостоятельное лечение чаще всего неэффективно, т. к. без определения истинной причины появления белых пятен на коже невозможно подобрать верную тактику лечения.
Динамику изменения формы и размера пятен можно фиксировать с помощью фотографирования. Оценку цвета и размеров пятен проводит лечащий врач. Во избежание возникновения депигментации, при солнечной погоде для защиты кожи следует использовать специальные крема с показателями фотозащиты SPF (Sun Protection Factor) от 30 и выше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
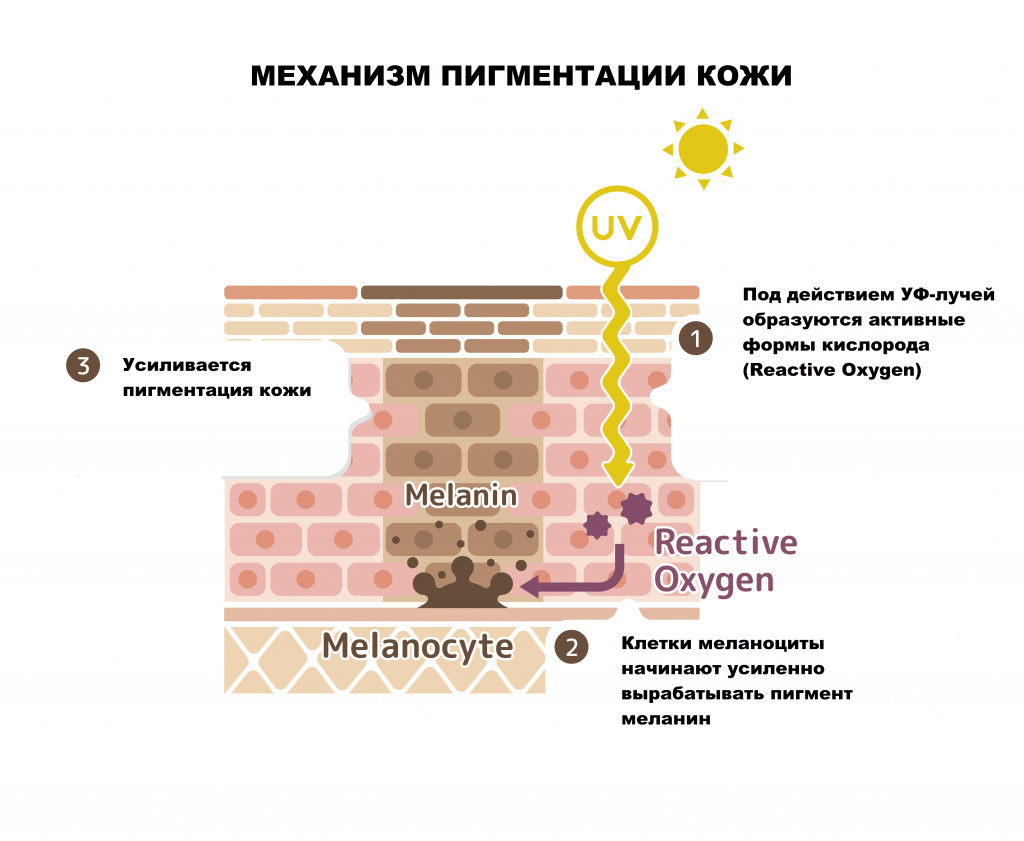
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Растяжки (стрии) – кожный дефект в виде линейных полос, локализующихся в местах наибольшей растяжимости кожи. Свежие растяжки имеют розоватый или красно-фиолетовый цвет; со временем они обесцвечиваются, превращаясь в перламутрово-белые атрофические линии. Стрии локализуются преимущественно на коже молочных желез, живота и бедер. Они представляют собой исключительно косметический недостаток и не доставляют никаких физических неудобств, однако даже в этом случае многие женщины не готовы мириться с наличием растяжек. Для удаления (или уменьшения выраженности) стрий используются химические пилинги, лазерная шлифовка кожи, водорослевые обертывания и др.
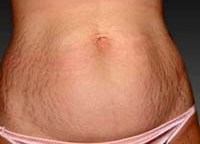







Общие сведения
Неприятная проблема появления на коже растяжек (стрий) знакома подавляющему большинству женщин. Почти 2/3 представительниц прекрасного пола отмечают их возникновение в области груди, живота, бедер в послеродовом периоде, после кормления грудью или в результате резкой потери лишних килограммов. Растяжки, или стрии, представляют собой рубцовые изменения кожи вследствие микротравм ее отдельных волокон.
Несмотря на то, что растяжки на коже не являются опасным для здоровья состоянием, они доставляют немало неудобств их обладательницам в эстетическом плане. Женщины стесняются носить открытую одежду, стараются не загорать, чтобы стрии не выделялись на более смуглой коже. Как и с любым другим косметическим недостатком, с растяжками нужно начинать бороться еще до их появления.

Внешние проявления стрий (растяжек)
На теле встречаются растяжки (стрии) трех видов: нитевидные неглубокие белесые полоски, небольшие бледно-розоватые рубчики и продольные рубцовые дефекты сине-бордового цвета, со временем становящиеся светлыми.
Растяжки обычно возникают на коже бедер, живота, груди, а при сопутствующих гормональных нарушениях – на лице. Растяжки, вызванные резким снижением веса, располагаются на туловище вертикально, эндокринными нарушениями – горизонтально.
Под действием нарушения гормональной регуляции или значительного растяжения кожи ее коллагеновые и эластиновые волокна удлиняются, истончаются, что ведет к их внутренним надрывам. В местах травмирования волокон происходит разрастание соединительной ткани. Сначала растяжки имеют розовато-фиолетовый оттенок, затем постепенно бледнеют и приобретают перламутрово-белый цвет. Если вовремя не принять меры, то спустя некоторое время стрии внешне станут напоминать рубцы. Смуглая или загорелая кожа еще более акцентирует растяжки, т. к. соединительная ткань не содержит пигмента и не загорает.
Причины появления растяжек

Возникновение растяжек – это не просто результат перерастяжения кожи. Растяжки (стрии) – это исход заживления кожных коллагеновых и эластиновых волокон после микротравм, т.е. их рубцевание.
Возникновение растяжек обусловлено усиленной секрецией кортизола - гормона коры надпочечников. Его гиперсекреция ведет к растяжению, истончению, а затем и разрыву кожных волокон с последующим возникновением растяжек (стрий).
Причиной разрывов волокон и их последующего рубцевания могут служить недостаточная эластичность кожи или ее плохая регенерационная способность. Внутренние микротравмы волокон приводят к разрастанию в местах надрывов соединительной, т. е. рубцовой ткани.
Причины появления стрий в области бедер, ягодиц, живота, груди могут быть самыми различными: это и половое созревание, и беременность, и значительные колебания веса. Подвержены возникновению растяжек подростки в переходном возрасте, беременные женщины, спортсмены – все те, кто по тем или иным причинам быстро наращивает массу тела. Также играет роль и наследственный фактор, если растяжки имеются в семье у женщин старшего поколения. Еще одной причиной появления стрий может служить заместительная гормонотерапия при заболеваниях эндокринной системы.
У людей, вынужденных длительное время принимать стероидные гормоны (гидрокортизон, преднизолон и др. гормоны коры надпочечников), а также у больных синдромом Иценко-Кушинга растяжки могут возникнуть по всей поверхности тела и на лице. Такие растяжки более выраженные по протяженности, ширине и площади занимаемой поверхности тела, чем растяжки беременных или подростков.
Профилактика растяжек

Избежать возникновения растяжек непросто, особенно в тех случаях, когда на то есть объективные причины: беременность, эндокринные проблемы, плохая эластичность кожи и уже имеющиеся стрии вследствие изменения веса. Но эта задача вполне разрешима, если подойти к ней со всей серьезностью и ответственностью.
Превентивные меры по предотвращению образования стрий следует принять женщинам, которые по тем или иным причинам набирают или сбрасываю лишние килограммы. В период беременности, когда происходит значительное перерастяжение кожи груди, живота, бедер, необходимо особенно тщательно ухаживать за этими участками тела. Чтобы предотвратить появление растяжек, дерматокосметологи рекомендуют использование кремов с содержанием витаминов А, Е и С, а также коллаген-эластиновым комплексом.
Профессиональные косметические линии Decleor, Babor, Biotherm предлагают специальные кремы, эффективно предотвращающие появление стрий. Хорошим эффектом обладает массаж наиболее уязвимых для образования растяжек зон груди, бедер, живота с легким втиранием оливкового масла. Ежедневное использование средств для профилактики растяжек, хотя и не гарантирует 100% результата, но в ряде случаев может служить действенным средством против их возникновения.
Современная косметическая индустрия предлагает большое разнообразие специальных фитокремов: Biotherm (Biovergetures), Galenic (Specific Vergetures), Gernetic, Lierac (Photolastil), Phytomer (Pre Vergetures),Vichy (Vergetures) и мн. др., которые эффективно борются с возникновением растяжек. В состав специальных, укрепляющих кожу кремов, как правило, входят активные увлажняющие компоненты (сок алоэ, хитозан, гиалуроновая кислота), а также витаминно-минеральные комплексы, коллаген, аминокислоты и белковые гидролизаты. Обязательным ингредиентом таких средств являются растительные масла (авокадо, бурачника, виноградных семечек, зародышей пшеницы, какао, облепихи, ослинника, сои, чертополоха, шиповника и т. д.), питающие слабую, подверженную растяжению кожу.
Профилактика растяжек во время беременности

Профилактические меры по предотвращению растяжек кожи следует принимать еще до наступления беременности. С этой целью можно пройти курс процедур вакуумного или общего гигиенического массажа. Хорошо зарекомендовали себя используемые при массаже растительные масла, улучшающие эластичность кожи и ее питание.
Процедуры грязевых и водорослевых обертываний способствуют поступлению в клетки незаменимых аминокислот, витаминов и минералов, улучшая тонус и тургор кожи.
В течение беременности можно прибегнуть к самомассажу. После принятия душа тело необходимо тщательно растереть при помощи мягкого махрового полотенца, а затем пощипывающими движениями, по часовой стрелке осторожно проработать кожу живота до ее легкого покраснения. Такой метод самомассажа усиливает кровообращение и питание кожи, защищая ее тем самым от появления растяжек. Полезно во время беременности ношение специального эластичного белья и бандажа, предохраняющих кожу от появления растяжек.
Удаление (лечение) растяжек
На эффективность лечения растяжек влияет срок давности их возникновения. Только недавние, возникшие менее года назад растяжки, можно устранить полностью или значительно снизить их проявление. А вот от застарелых стрий избавиться, увы, практически нельзя.
В лечении растяжек требуется проведение комплексного курса, построенного на сочетании и чередовании разных методик. Это кропотливый и длительный процесс, требующий дисциплины и терпения. Проявления уже сформировавшихся белесых рубцов можно лишь несколько уменьшить путем лазерной или других методов шлифовки, выравнивающих рельеф стрий и окружающей их кожи.
Химический пилинг . Действие химического пилинга основано на нанесении на рубцы сильных кислот, которые, сжигая эпидермис, активируют выработку кожей собственного коллагена. Для проведения химического пилинга используют альфа-гидрокси-кислоты, трихлоруксусную и феноловые кислоты. Самым активным и эффективным действием обладают феноловые кислоты, но их применение может повлечь за собой риск возникновения серьезных побочных реакций. Из-за крайней болезненности процедуры феноловый пилинг проводится под наркозом и имеет противопоказания ввиду высокой токсичности активного вещества (например, заболевания сердца и сосудов). Действие трихлоруксусной и альфа-гидрокси-кислот не такое глубокое и более мягкое, но также требует соблюдения всех мер предосторожности. На достижение положительного результата большое влияние оказывает адекватная предпилинговая терапия кожи и профессионализм специалиста, проводящего процедуру. Химический пилинг является врачебной процедурой и требует соответствующей квалификации и практического опыта.

Лазерный пилинг. Проведению лазерного пилинга предшествует специальная подготовка. Перед выполнением процедуры в течение 1-2 месяцев показано нанесение на кожу кремов с повышенным содержанием аскорбиновой кислоты. Лазерный пилинг проводится в стационаре, под наркозом. Во время манипуляции врач обрабатывает рубцовые участки кожи лазерным пучком, послойно выжигая их. Вся процедура занимает не более часа. Обычно выписка происходит через сутки, однако на последующие 2 недели назначается амбулаторное лечение. После воздействия лазера на коже появляются краснота и отек, напоминающие ожог. Эти участки необходимо будет обрабатывать специальными восстанавливающими кремами. В течение 3 месяцев не рекомендуется принимать солнечные ванны, поэтому лазерный пилинг лучше планировать на осень или зиму.
Пластическая хирургия. Наиболее действенным и радикальным методом избавления от растяжек является их устранение оперативным путем. При операционной пластике живота, или абдоминопластике, избытки кожи передней брюшной стенки иссекаются вместе с растяжками. Риск хирургического вмешательства всегда связан с возможностью возникновения гнойных осложнений, долгого заживления раны, формирования грубого послеоперационного рубца. После абдоминопластики снятие швов обычно происходит на 7-10 сутки, полное восстановление – спустя две недели.

Обертывания. При незначительных, недавно возникших растяжках можно применять водорослевые обертывания (талассотерапия). Морская водоросль спирулина повышает тонус и упругость кожи, насыщая ее природными витаминами и микроэлементами. На сухую и чистую кожу наносится водорослевая маска, накладывается пленка и термоодеяло, позволяющее разогреть тело и сохранить тепло. Это способствует наилучшему проникновению полезных веществ из водорослей в кожу. Затем водорослевая масса смывается обычной водой. Курс лечения составляет от 6 до 12 процедур.
После водорослевых обертываний кожа заметно улучшает свой тонус, тургор и рельеф. Свежие (до полугода) стрии могут уйти совсем. Еще лучший эффект дает сочетание талассотерапии с ультразвуковой терапией и препаратами-производными витамина А (ретинола). Эффект лифтинга (повышения тонуса кожи) здесь сочетается с эффектом пилинга (удаления омертвевших клеток рогового слоя эпидермиса) и лимфодренажа (удаления лишней жидкости). В итоге подтягиваются мышцы, выравнивается кожа и исчезают растяжки. Но эффективен этот метод только при свежих и незначительно выраженных рубцовых изменениях.
Возникновение растяжек связано с глубоким поражением слоев кожи, поэтому их лечение бывает не всегда эффективно. Если же появление стрий не вызвано беременностью, а сопровождается другими физиологическими изменениями (подъемом АД, увеличением веса, оволосением лица, груди и спины), то, скорее всего, это состояние связано с нарушениями со стороны эндокринной системы и требует помощи врача-эндокринолога.
Дермографическая крапивница – дерматологическое заболевание неясной этиологии, характеризующееся развитием кожных реакций в виде покраснения и появления волдырей в ответ на механические раздражения. Ее симптомы характерны для остальных разновидностей уртикарии – появление эритемы, высыпаний, кожного зуда, однако такие явления возникают в ответ на физическое давление, например от одежды, ремня сумки или других предметов. Диагностика дермографической крапивницы сводится к проведению специальных кожных тестов и оценке их результатов. Лечения в легких случаях не требуется, при более серьезных формах назначаются антигистаминные средства, проводится терапия сопутствующих заболеваний.

Общие сведения
Дермографическая крапивница, или уртикарный дермографизм – один из вариантов аномальной реакции кожи на механические раздражители. Согласно данным медицинской статистики, является одним из наиболее распространенных вариантов крапивницы, опережая даже ее аллергическую форму. От дермографической крапивницы страдает, по некоторым сведениям, почти 5% населения Земли, что является очень высоким показателем, однако к дерматологу обращается лишь незначительное число пациентов. Это связано с тем, что большинство случаев этого состояния имеют довольно слабо выраженные симптомы, и многие больные попросту их не замечают или не считают необходимым обращаться к специалисту. Исследование механизмов развития дермографической крапивницы происходит до сих пор, однако достоверных гипотез по этому поводу пока нет. В некоторых случаях был доказан ее генетический характер с аутосомно-доминантным механизмом наследования.

Причины дермографической крапивницы
Этиология дермографической крапивницы на сегодняшний момент точно неизвестна, предполагается, что заболевание является гетерогенным состоянием, к развитию которого может привести множество факторов. Это объясняет высокую распространенность данного типа уртикарии среди разных национальностей и рас. Для некоторых случаев заболевания была доказана роль наследственного фактора, также подмечено, что дермографическая крапивница может развиваться на фоне эмоциональных стрессов, эндокринных расстройств, после перенесенных вирусных заболеваний. Но большинство случаев этого состояния относят к так называемой идиопатической дермографической крапивнице – так как их этиология неизвестна.
Механизм развития покраснений и высыпаний при уртикарном дермографизме аналогичен другим типам крапивницы – происходит активация лаброцитов (тучных клеток) кожи с выделением гистамина и других биологически активных соединений. Они расширяют артериолы, повышают проницаемость сосудистой стенки, замедляют резорбцию тканевой жидкости, приводя к отеку, а также раздражают рецепторы кожи, вызывая ощущение зуда. Однако главным секретом дермографической крапивницы остается тот факт, почему и как именно активируются лаброциты кожи – предполагается, что из-за генетических или обменных факторов их мембрана становится нестабильной, и их дегрануляция происходит при простом механическом воздействии.
Другие дерматологи утверждают, что и у здорового человека при механическом воздействии на ткани происходит активация небольшого количества тучных клеток. Однако количество выделяемых биологически активных веществ при этом столь мало, что не может вызвать сильной реакции. Тогда как у больных дермографической крапивницей по тем или иным причинам сильно повышается чувствительность тканей к гистамину, поэтому даже его микроскопические количества способны вызвать уртикарию. Иными словами, приверженцы этой гипотезы полагают, что проблема уртикарного дермографизма заключается не в лаброцитах, а нарушениях реактивности тканей организма. Вполне возможно, что в развитии дермографической крапивницы играют роль оба вышеописанных механизма.
Симптомы дермографической крапивницы
Дермографическая крапивница наиболее часто проявляется развитием эритемы, высыпаниями в виде волдырей, кожным зудом на тех участках, которые подверглись механическому воздействию – от швов одежды, ремней сумки. В некоторых случаях причиной развития таких симптомов может быть незначительный удар по телу, проведение по коже пальцем или другим предметом с легким нажатием – иногда на кожных покровах даже можно таким образом «рисовать». Высыпания и покраснения при дермографической крапивнице могут сохраняться от нескольких часов до нескольких дней, после чего бесследно исчезают при отсутствии повторных физических воздействий. Никаких атрофических или иных последствий на коже даже при многократных высыпаниях не наблюдается.
Некоторые формы так называемой «аллергии на воду» (в дерматологии носит название «аквагенной крапивницы») на самом деле являются разновидностью уртикарного дермографизма. При этом после посещения душа у больного проявляются эритема в виде продольных полос, кожный зуд, высыпания в виде волдырей. Доказано, что это обусловлено механическим воздействием струй воды на кожные покровы, то есть причина развития таких симптомов такая же, как и при дермографической крапивнице. Во многих случаях проявления этого состояния могут наблюдаться на фоне эндокринных расстройств, проблем с желудочно-кишечным трактом, глистных инвазий и некоторых других патологий.
Диагностика дермографической крапивницы
Определение дермографической крапивницы не представляет особых проблем – как правило, используется диагностический тест в виде воздействия на кожу твердым предметом с последующей оценкой результатов через 2, 12 или 48 часов. Лучше всего для этой цели использовать специальный прибор – дермографометр, который позволяет дозировать степень нажатия на кожные покровы и таким образом выявить тот порог раздражения, который приводит к появлению высыпаний. Кроме того, можно использовать другие виды воздействий – холодом, теплом, водой (смачивание влажной салфеткой). Это необходимо для дифференциальной диагностики дермографической крапивницы от других видов уртикарии.
Общие анализы, такие как исследование картины крови, редко отражают какие-нибудь изменения при дермографической крапивнице. Лишь в крайне тяжелых и длительно протекающих случаях заболевания возможно незначительное повышение уровня эозинофилов; в то же время сильная эозинофилия на фоне таких кожных проявлений свидетельствует о глистной инвазии, что может быть провоцирующим фактором уртикарного дермографизма. Помимо дерматолога, больному дермографической крапивницей желательно пройти обследование у гастроэнтеролога, эндокринолога и аллерголога-иммунолога – вполне возможно, что кожные проявления являются следствием скрытых внутренних патологий.
Лечение и прогноз дермографической крапивницы
Как правило, в легких случаях дермографической крапивницы лечения не требуется – высыпания и эритема самопроизвольно и бесследно исчезают через несколько часов после своего возникновения. Однако в более тяжелых случаях может понадобиться назначение антигистаминных средств – их принимают либо разово при появлении высыпаний, либо систематически - при рецидивирующих и хронических формах. К этой группе препаратов относят лоратадин, цетиризин и другие лекарственные средства. К профилактическим препаратам относят также кетотифен, который способен стабилизировать мембраны тучных клеток и затруднить выход гистамина в ткани, однако он неодинаково эффективен у разных пациентов. Если дермографическая крапивница была спровоцирована иным заболеванием, то при его лечении кожные проявления также будут уменьшаться.
Прогноз дермографической крапивницы чаще всего благоприятный – при правильном лечении (в том числе и провоцирующих заболеваний) может наступить даже полное выздоровление. Но в большинстве случаев пациентам достаточно только ослабления выраженности симптомов, простое и временное покраснение кожи, пропадающее за пару часов, их не тревожит. Также желательно избегать эмоциональных стрессов, которые могут усугубить протекание дермографической крапивницы.

Сильнее всего стрии выделяются на загорелой коже, так как в соединительной ткани, из которой состоят растяжки, снижено образование меланина.
Стрии — это дефект кожи в виде волнистых полосок на коже, которые могут иметь различную ширину. При этом стрии не всегда имеют розовый цвет. Чаще всего они принимают оттенки от фиолетового-красного до белесого. Оттенок растяжки, в первую очередь, зависит от ее «возраста». Так, наиболее темные (фиолетово-красные) цвета имеют недавно появившиеся стрии. Со временем полоски «светлеют»: самые застарелые растяжки — белесого цвета. В длину стрии могут достигать до десяти сантиметров, а в ширину — до пяти – семи миллиметров.
Стрии: как лечить
Один из наиболее эффективных способов избавиться от стрий — лечение лазером:
Fraxel. Подразумевает обработку участка кожи со стриями лазерным лучом. Специальная насадка аппарата разделяет луч на микролучи, которые выстраиваются в сетку. Лучи воздействуют напрямую на внутренние слои кожи. Следствием такого воздействия является появление микротермальных лечебных зон, в которых запускаются процессы регенерации и происходит активная выработка коллагена и эластина. Таким образом кожа обновляется, и стрии исчезают. Благодаря неабляционному воздействию, процедура проходит, можно сказать, мягко и не требует длительного восстановления. Полный курс удаления растяжек при помощи Fraxel составляет примерно 3-6 сеансов.
DOT. Лечение этим лазером происходит так же, как лазером Fraxel. Основное отличие — абляционное воздействие, то есть лазер воздействует и на верхние слои кожи, и на средние. С одной стороны, это увеличивает восстановительный период до недели (против трех – пяти дней у Fraxel), а с другой — требуется меньшее количество процедур в полном курсе: 3-4 сеанса.
В остальном процедуры и восстановительный период после их проведения (не считая его длительности) практически не отличаются. Общие требования после процедуры:
Уход за кожей согласно рекомендациям врача-лазеротерапевта.
Запрет на посещение бани, солярия и сауны в первые 14 дней после сеанса удаления стрий на коже.
Кроме того, могут быть и индивидуальные рекомендации, которые будут зависеть от особенностей кожи пациента.
Требований по подготовке к пациенту никаких не предъявляется. Тем не менее рекомендуется заранее прийти на консультацию врача-лазеротерапевта. Это позволит врачу определить наличие противопоказаний и эффективность лазерной процедуры для каждого пациента индивидуально. Также это даст возможность пациенту узнать про стрии: что это, из-за чего они появляются, как их удалить и т.д. В нашей клинике вы можете записаться на консультацию по растяжкам или на саму процедуру, заполнив электронную форму на нашем сайте или позвонив по телефону клиники.
Из-за чего появляются стрии
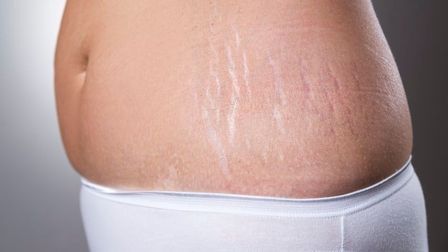
изменение гормонального фона;
резкое изменение веса: как похудение, так и набор веса;
нарушения эластичности кожи;
прием некоторых видов стероидов.
Почему стрии лучше удалять при помощи лазера
После процедуры удаления лазером на коже не остается рубцов и шрамов.
Благодаря современным обезболивающим препаратам процедура проходит максимально комфортно.
Кровотечение или занесение инфекции во время процедуры фактически исключены.
После процедуры можно вести привычный образ жизни.
Первые результаты видны даже в самом начале курса.
Лазер не только устраняет стрии, но и омолаживает кожу.
Длительность одного сеанса обычно не превышает 60 минут.
Проведение процедуры в клинике «Лазерный Доктор»
Подпишитесь на акции и получайте эксклюзивные скидки каждый месяц и дополнительную скидку в день рождения
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности
Другие статьи
Омоложение лица лазером
Прогресс, как известно, не стоит на месте. А еще известно, что он проникает во все сферы нашей жизни.
Биоревитализация или мезотерапия
Что лучше: биоревитализация или мезотерапия? Данный пациенты часто задают врачам-дерматокосметологам на первичном приеме перед записью на сеанс инъекционной процедуры.
Нити-коги

С одной стороны, в отличие от прошлого века, в современном мире больше факторов, негативно влияющих на состояние кожи человека: выше уровень стресса, хуже экологическая обстановка и т.д.
Эпиляция светлых волос навсегда

Многие девушки знают, что лазерная эпиляция проводится лишь на тёмных волосах и светлой коже. Однако новая процедура MOVEO позволяет проводить лазерное удаление светлых волос (навсегда) всего за несколько сеансов.
Свести татуаж губ
Согласно данным учёных, женские губы являются самой привлекательной частью лица. Поэтому многие хотят подчеркнуть их естественную красоту. Кто-то для этого пользуется косметикой, а кто-то решается на перманентный макияж.
Контагиозный моллюск: как выглядит
Контагиозный моллюск относится к доброкачественным новообразованиям. Тем не менее его рекомендуется устранять как можно скорее. В нашей новой статье мы расскажем, как выглядит контагиозный моллюск, из-за чего он появляется на коже, какие процедуры для его устранения существуют. А лазерное удаление как один из самых эффективных на сегодня методов мы рассмотрим подробнее: нужно ли к нему готовиться, как оно проходит, сколько длится сеанс, как после его проведения ухаживать за кожными покровами.
Где найти хорошего косметолога

Где найти хорошего косметолога в Москве? Ведь именно профессиональный косметолог сможет правильно диагностировать заболевание, порекомендовать хорошее средство для поддержания безупречного состояния и идеального внешнего вида кожных покровов
Повышенное потоотделение: причины у женщин

Чрезмерное потоотделение у женщин является одной из самых деликатных проблем, которую многие пытаются решить с помощью таких средств, как дезодорант и антиперспирант. Однако их эффективность, несмотря на широкую разрекламированность, оставляет желать лучшего. Между тем уже давно есть более эффективные средства. В этой статье мы расскажем, как избавиться от повышенной потливости у женщин, почему возникает эта проблема, почему не стоит откладывать лечение.
Очистить кожу лица
Состояние воздуха современного мегаполиса негативно сказывается на коже человека. Особенно на лице.
Как убрать пигментацию кожи лица
Пигментация кожи является одним из самых распространённых косметических дефектов: с пигментными пятнами в том или ином виде сталкивался практически каждый человек.
Читайте также:

