Таблетки что лечат кожу
Обновлено: 18.04.2024
Угри (акне) появляются, когда волосяные фолликулы на коже закупориваются из-за выделений сальных желез и ороговевших клеток кожи. Угри обычно поражают кожу лица, спины, груди и предплечий. Склонность к возникновению угрей может передаваться по наследству. Угревая болезнь обычно появляется в подростковом возрасте в виде небольших красных бугорков, иногда – крупных кист и узелков. Обычно после пубертатного периода угри проходят самостоятельно. Угри чаще встречаются у мужчин, чем у женщин.
Угри могут иметь вид черных точек (открытые комедоны), что представляет собой расширенные и закупоренные кожные поры. Обычно открытые комедоны черного или серовато-коричневого цвета, что объясняется химическими изменениями кожного сала в поре. Иногда черные точки может удалить врач или косметолог.
Белые точки (закрытые комедоны, белые угри) – забитые поры с очень маленьким отверстием. Их трудно удалить без медицинской помощи.
Пустулы – белые или желтые бугорки, которые появляются, когда внутри комедона активно размножаются бактерии, что вызывает воспаление и образование гноя. Выдавливание пустулы может привести к обострению воспаления и увеличению размера прыща. Кисты (кистозная форма угревой болезни) – это глубокие, болезненные, наполненные гноем полости, от которых часто остаются шрамы.
Причины развития угревой болезни (акне)
- изменение гормонального фона может повлиять на работу сальных желез, заставляя их производить больше кожного сала (жира), что и приводит к закупориванию пор, возникновению комедонов и прыщиков;
- наследственность;
- стресс;
- применение определенных препаратов, например, кортикостероидов.
- частое сдавливание кожи (например, телефонной трубкой) или привычка трогать лицо руками.
Симптомы акне
Легкая и средняя степень тяжести угревой болезни (комедоны, небольшое количество пустул) требуют только тщательного самостоятельного ухода за кожей. Однако если после 6-8 недель лечения не наблюдается улучшений или состояние кожи ухудшается, рекомендуется обратиться к врачу.
При возникновении очень больших, красных, болезненных высыпаний, которые не проходят более 3 дней, необходимо обратиться к врачу.
Если наблюдается заниженная самооценка из-за проблемной кожи, также следует обратиться к врачу.
Что можете сделать вы для лечения угревой болезни (акне)
В большинстве случаев угри можно вылечить с помощью различных безрецептурных противоугревых препаратов (лосьонов, кремов, гелей). К наиболее распространенным ингредиентам средств от угрей относятся бензоил пероксид, азелаиновая кислота, резорцин, салициловая кислота и сера. Бензоил пероксид уничтожает бактерии, которые вызывают появление угрей. Азелаиновая кислота оказывает антибактериальное, противовоспалительное и кератолитическое действие. Резорцин, салициловая кислота и сера, хотя сегодня уже используются не так широко, как раньше, могут помочь вывести комедоны (как закрытые, так и открытые).
Наносить средства от угрей рекомендуется каждый день на пораженные области после очищения кожи. Если кожа начинает сохнуть и появляется раздражение, сократите частоту применения до одного раза в два-три дня. Самостоятельно не выдавливайте и не вскрывайте прыщи и пустулы, это может разнести инфекцию и привести к возникновению рубцов. Очищайте лицо с помощью мягкого мыла или другого деликатного очищающего средства (лучше использовать средства, специально предназначенные для проблемной кожи) дважды в день. Каждый день мойте голову. Используйте увлажняющие средства и косметику на водной основе и с пометкой «некомедогенно», что означает, что эти продукты не закупоривают поры.
Используйте маски для лица, которые удаляют излишки кожного сала. Избегайте стрессов. Проконсультируйтесь с врачом, если угревая болезнь прогрессирует, состояние кожи тяжелое или если после прыщей остаются рубцы.
Что может сделать врач для лечения акне
Прописать средства от угрей, содержащие третиноин (лосьоны, гели, кремы), которые помогают сократить выделение кожного сала, а следовательно, остановить закупоривание пор и появление прыщей.
Выписать антибиотики, которые уничтожают бактерии и уменьшают воспаление. При особенно тяжелых формах угрей врач может прописать препарат, содержащий изотретиноин, для приема внутрь. Однако следует помнить, что у этого метода лечения есть побочные действия. В частности, он противопоказан беременным женщинам или тем, которые планируют забеременеть в ближайшем будущем.
Также можно делать в пораженные области уколы различными препаратами, которые ускоряют заживление и снимают воспаление. Этот метод позволяет также уменьшить проявление рубцов и пятен.
Регулярное применение местных препаратов от угрей в сочетании с лечением, назначенным врачом, поможет избежать сильных высыпаний и появления рубцов (пост-акне).
Формы лекарств для лечения заболеваний кожи
Фармакологические препараты, которые наносят на поверхность кожи, предназначены как для ухода за кожей и защиты ее от вредных воздействий, так и служат в качестве источника лекарственных средств, которые всасываются в кожу или, при необходимости, в общий кровоток.
а) Формы лекарств для защиты кожи. Существует несколько видов защитных средств, удовлетворяющих различным требованиям в зависимости от состояния кожи (сухая, недостаточно жирная, потрескавшаяся/влажная, жирная, эластичная) и вида вредных воздействий (продолжительное воздействие воды, регулярное использование спиртсодержащих дезинфицирующих средств, интенсивная инсоляция).
Защитные средства различаются по консистенции, физико-химическим свойствам (липофильные, гидрофильные) и наличию добавок.
Присыпки наносятся на интактную кожу. Они состоят из талька, стеарата магния, диоксида кремния (кремния) или крахмала. Прилипая к коже, присыпки образуют маловязкую пленку, которая ослабляет механическое раздражение. Порошки обладают высушивающим (испаряющим) свойством.
Липофильная мазь (масляная мазь) состоит из липофильной основы (парафиновое масло, вазелин, ланолин) и может содержать до 10% порошковых веществ, например оксид цинка, оксид титана, крахмал или смесь из этих веществ. Эмульсия получается при смешивании с водой парафинов и неионного эмульгированного воска.
Паста (масляная паста) — мазь, содержащая более 10% порошковых компонентов.

Липофильный (жирный) крем — водная эмульсия в масле, которая наносится легче, чем масляная паста или масляная мазь.
Гидрогель и водорастворимая мазь имеют определенную консистенцию за счет разных гелеобразующих агентов (желатина, метилцеллюлозы, полиэтиленгликоля). Лосьоны являются водными суспензиями водорастворимых и твердых компонентов.
Гидрофильный (водный) крем — водно-масляная эмульсия, образованная с помощью эмульгатора; его также можно считать водно-масляной эмульсией эмульгирующей мази.
Все дерматологические препараты, имеющие липофильную основу, прилипают к коже в виде водоотталкивающей пленки. Они не смываются и предупреждают (ограничивают) выход воды из кожи. Поскольку кожа защищена от высыхания, повышается ее гидратация и эластичность. Уменьшенное испарение воды приводит к нагреванию закрытой кожи.
Гидрофильные препараты легко смываются и не препятствуют выходу воды сквозь кожу. Испарение жидкости сопровождается ощущением холода.
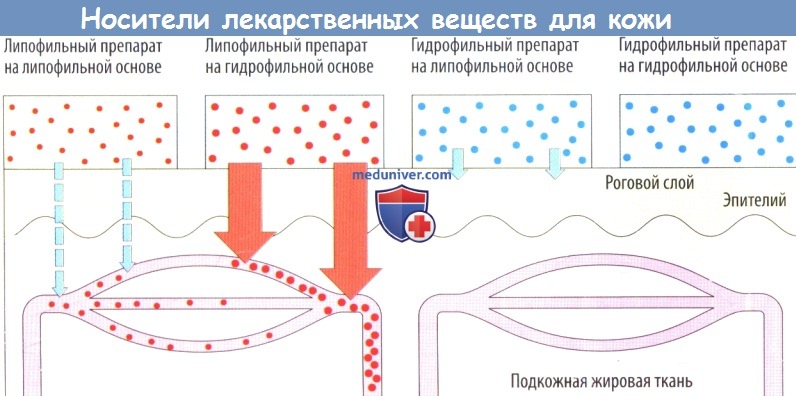
б) Дерматопогические средства, применяемые в качестве носителей действующего вещества. Для достижения мишени лекарственное средство должно покинуть фармакологическую форму и проникнуть в кожу, если нужен местный эффект (глюкокортикоидная мазь), или должно обладать способностью проникать в общий кровоток, если требуется системное действие (чрескожная система доставки, например нитроглицериновый пластырь).
Способность лекарственного вещества покидать свой носитель тем выше, чем выше разница в липофильности между ним и носителем (высокая склонность к высвобождению: гидрофильный лекарственный препарат и липофильный носитель и наоборот). Поскольку кожа представляет собой закрытый липофильный барьер, всасываются лишь липофильные лекарственные препараты.
Гидрофильные лекарственные средства не могут проникнуть даже через поверхностный слой кожи при использовании с липофильным носителем. Данная рецептура применяется в случаях, когда требуются высокие концентрации лекарственного препарата на поверхности кожи (неомициновая мазь при бактериальных кожных инфекциях).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение вульгарного акне. Местные и системные препараты
Терапия акне зависит от формы и тяжести заболевания. Средства выбора включают местные ретиноиды, местные и системные противомикробные препараты, гормональную терапию, изотретипоин перорально и инъекционную терапию.
а) Препараты для лечения акне. Агентство по контролю качества оказания медицинской помощи провело обзор 250 сравнительных исследований и в 14 из них установило уровень доказательности А. В этих исследованиях в сравнении с медикаментом-основой или плацебо была продемонстрирована эффективность местного клиндамицина, местного эритромицина, бензоила пероксида, местного третиноина, системного тетрациклина и норгестимат/этинил эстрадиола. Уровень доказательности А относительно эквивалентной эффективности при акне легкой и средней степени был подтвержден для различных концентраций бензоила пероксида; также одинаково эффективны были адапален и третиноин.
1. Местные препараты для лечения вульгарного акне:
• Бензоила пероксид оказывает противомикробпое действие (гель, крем, лосьон) (2,5%, 5%, 10%), причем в концентрации 10% препарат чаще вызывает раздражение, но при этом не оказывает большего эффекта.
• Местные антибиотики, клиндамицин и эритромицин, являются основой лечения.
- Эритромицин - лосьон, гель.
- Клиндамицин - раствор, гель, лосьон.
- Бензамицин гель - эритромицин 3%, бензоил пероксид 5%.
- БензаКлин гель — клиндамицин 3%, бензоил пероксид 5%
- Третиноин (Ретин-А) гель, крем, жидкость, микронизированный.
- Адапален гель - менее раздражающий, чем третиноин.
- Тазаротен - очень сильный местный ретиноид с самым большим риском раздражения.
• Азелаиновая кислота - полезна для лечения пятнистой гиперпигментации и акне.
• Масло чайного дерева 5% гель.
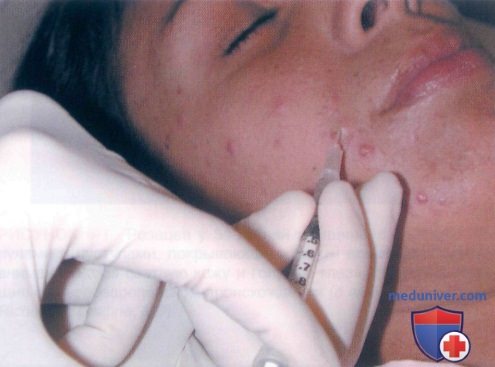
РИСУНОК 15. Подкожная инъекция триамцинолона ацетонида (2 мг/см 3 ) в узелок акне.
2. Системные препараты для лечения вульгарного акне:
• Пероральпые антибиотики:
- Тетрациклин по 500 мг ежедневно 2 раза в день -недорогой, лучше абсорбируется па пустой желудок.
- Доксициклин от 40 до 100 мг ежедневно 2 раза в день - недорогой, хорошо переносится, можно принимать с пищей, повышает фоточувствительность.
- Мипоциклин от 50 до 100 мг ежедневно 2 раза в день - дорогой, его преимущество по сравнению с другими системными антибиотиками, включая тетрациклин, не доказано.
- Эритромицин от 250 до 500 мг 2 раза в день - недорогой, однако часто вызывает нарушения функции желудочно-кишечного тракта, может приниматься во время беременности.
- Триметоприм/сульфаметоксазол 2 раза в день - эффективный препарат, однако может вызывать развитие синдрома Стивенса-Джонсона. Резерви руется для кратковременных курсов лечения в отдельных тяжелых и торпидных случаях.
• Изотретиноин (Аккутан) является наиболее мощным препаратом для лечения акне. Он особенно эффективен при кистозном акне и акне с рубцами, не поддающихся другим видам лечения. Дозировка составляет примерно 1 мг/кг/день в течение 5 месяцев. Женщины детородного возраста должны использовать два вида контрацепции. Рекомендуется наблюдение для раннего выявления признаков депрессии.
• Гормональное лечение:
- Пероральные контрацептивы (только для женщин) - следует выбрать препарат с низким андрогенным эффектом. Одобренными FDA пероральными контрацептивами являются Ortho Tri-cyclen, Yaz, Eslroslep. Другие пероральные контрацептивы с аналогичным составом также помогают в лечении акне у женщин. Однако следует помнить, что Yaz и Yasmine содержат прогестина дроспиренон, который является производным 17-альфаспиролактона и, как и спиролактон, обладает антиандрогенным действием.
- Спиронолактон может назначаться взрослым женщинам, если другие препараты неэффективны. Этот препарат особенно полезен, если у пациентки отмечается гирсутизм. Стандартная дозировка составляет от 50 до 200 мг/день. Можно начать с 25 мг 2 раза в день, контролируя возникновение гиперкалиемии. Риск гиперкалиемии повышается с увели чением дозировки. Дозировку следует подбирать с учетом необходимости и переносимости.
- В одном небольшом проспективном исследовании 27 женщин с тяжелым папулезным и узловато-кистозным акне применялась комбинация EE/DRSP (Yasmin) и спиронолактона в дозе 100 мг ежедневно. В 85% случаев наступило полное излечение от высыпаний акне или значительное улучшение течения заболевания, при этом не отмечалось существенного повышения уровня калия в сыворотке крови.
3. Стероидная инъекционная терапия вульгарного акне. Применяется в случае болезненных узлов и кист. Осторожное выполнение процедуры поможет избежать атрофии кожи.
• Растворите 0,1 см 3 в 10 мг триамцинолона ацетонида (кеналог) с 0,4 см 3 стерильного изотопического раствора для приготовления 2 мг/см 3 суспензии.
• Введите 0,1 см 3 суспензии туберкулиновым шприцем объемом 1 см 3 в каждый узел, используя иглу 30 G.
Редактор: Искандер Милевски. Дата обновления публикации: 29.3.2021
Местные кортикостероиды для лечения болезней кожи
Топические кортикостероидные препараты (КСП) выпускаются во всех лекарственных формах. Они отличаются не только формой, но и силой действия, в зависимости от нее они подразделяются на 8 классов. Врачу полезно знать один или два наименования для каждого класса. Желательно осведомиться о наличии и стоимости этих препаратов в местных аптеках.
На лице и в интертригинозных зонах в большинстве случаев следует применять препараты слабой силы действия, поскольку более сильные препараты могут вызвать атрофию, телеангиэктазии и гипопигментацию. Независимо от силы действия препарата, необходимо внимательно следить за появлением вызванных кортикостероидами изменений.
Они встречаются редко, если терапия ограничена 2-4 нед. Пациенты, получающие длительную терапию на чувствительных участках, должны часто делать перерывы в лечении (например, 1 нед. каждый месяц) и постепенно сокращать количество аппликаций препаратов по мере возможности.
Можно, помимо уменьшения частоты аппликаций, снижать дозу, смешивая препарат с нейтральным эмолентом, например, вазелином. Кортикостероидные препараты (КСП) могут замаскировать инфекцию и подавить местный и системный иммунные ответы. Следовательно, они противопоказаны большинству пациентов с вирусными, грибковыми, бактериальными или микобактериальными инфекциями.

Топические кортикостероидные препараты (КСП)
| Класс/сила действия и действующее вещество | Торговое название |
| Сверхсильные -класс I Бетаметазона дипропионат 0,05% | Diprolene мазь 0,05% |
| Клобетазола пропионат 0,05% | Clobex лосьон, спрей, шампунь 0,05% Cormax крем, раствор 0,05% Dermovate 0,05% Embeline Е 0,05% Olux Е пенка 0,05%, Olux пенка 0,05% Temovate крем, мазь, раствор 0,05% |
| Дифлоразона диацетат 0,05% | ApexiCon Е крем 0,05% Nerisone forte 0,3% (UK) |
| Флуоцинонид 0,1% | Vanos крем 0,01% |
| Халобетазола пропионат 0,05% | Ultravate крем, мазь 0,05% |
| Очень сильные - класс II Амцинонид 0,1% | Cyclocort мазь 0,1% |
| Дезоксиметазон 0,25%, 0,05% | Topicort крем, мазь 0,25%, гель 0,05% |
| Дифлоразона диацетат 0,05% | Apexi Е крем 0,05% Florone крем 0,05% Maxiflor мазь 0,05% Psorcon крем 0,05%, мазь 0,05% |
| Халцинонид 0,1% | Halog, Halog Е мазь, крем 0,1% |
| Флуоцинонид 0,05% | Lidex крем, мазь 0,05% Metosyn крем, мазь 0,05% |
| Мометазона фуроат 0,1% | Elocon мазь 0,01% |
| Средней силы класс III Амцинонид 0,1% | Cyclocort крем, лосьон 0,01% |
| Бетаметазона дипропионат 0,05% | Diprosone крем 0,05% |
| Бетаметазона валерат 0,1% | Valisone мазь 0,1% Betacap 0,1%(UK) |
| Клобетазона бутират 0,05% | Eumovate мазь, крем 0,05% (UK) |
| Флуоцинонид 0,05% | Lidex мазь, крем, гель 0,05% |
| Флуоцинонид 0,05% | Cutivate мазь 0,05% |
| Средней силы -класс IV Бетаметазона валерат 0,12% | Luxiq пенка 0,12% |
| Клокортолона пивалат 0,1% | Cloderm крем 0,1% |
| Дезоксиметазон 0,05% | Topicort LP крем 0,05% |
| Флуоцинолона ацетонид 0,025% | Synalar мазь 0,025% |
| Флурандренолид 0,05% | Cordran мазь, лосьон, лента 0,05% |
| Гидрокортизона пробутат 0,1% | Pandel крем 0,1% |
| Гидрокортизона валерат 0,2% | Westcort мазь 0,2% |
| Мометазона фуроат 0,1% | Elocon крем, лосьон 0,1% |
| Предникарбат 0,1% | Dermatop мазь 0,1% |
| Триамцинолона ацетонид 0,1%, 0,025% | Kenalog мазь 0,1%, 0,025% |
| Средней силы -класс V Бетаметазона дипропионат 0,05% | Diprosone лосьон 0,05% |
| Бетаметазона валерат 0,1% | Valisone крем, лосьон 0,1% |
| Флуоцинолона ацетонид 0,025% | Synalar 0,025%, крем 0,01% |
| Флурандренолид 0,05% | Cordran крем, лосьон 0,05% |
| Флутиказона пропионат 0,05% | Cutivate крем, лосьон 0,05% |
| Гидрокортизона бутират 0,1% | Locoid липокрем, мазь, лосьон, раствор 0,1% |
| Гидрокортизона валерат 0,2% | Westcort крем 0,2% |
| Предникарбат 0,1% | Dermatop мазь, крем 0,1% |
| Триамцинолона ацетонид 0,1% | Kenalog крем, лосьон 0,1% |
| Средней силы - класс VI Алклометазона дипропионат 0,05% | Aclovate мазь, крем 0,05% Modrasone мазь, крем 0,05% |
| Дезонид 0,05% | DesOwen мазь, крем, лосьон 0,05% Desonate гель 0,05% Tridesilon крем 0,05% |
| Флуоцинолона ацетонид 0,01% | Synalar крем, раствор 0,1% Derma-Smoothe/FS масло |
| Слабые - класс VII Гидрокортизон 2,5% | Hytone крем, лосьон 2,5% Cobadex 1% Dioderm0,1% Mildison 1% Hydrocortisyl 1% Hytone мазь 1% |
| Дексаметазон | Hexadrol крем 0,04% |
| Метилпреднизолона ацетат | Medrol мазь 0,25% |
| Преднизолон | Meti-derm крем 0,5% |
| Слабые - класс VIII Гидрокортизон 0,5% | Cortoid крем 0,5% |
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Зуд кожи - это довольно часто встречающееся неприятное ощущение, вызывающее желание расчесывать поражённый участок кожи. Зуд может быть острым или хроническим, локальным (ощущаться на каком-то одном определённом участке кожи) или генерализованным. Зуд сам по себе не является заболеванием - это всего лишь один из симптомов некоторых заболеваний кожи, нарушений работы внутренних органов или нервной системы. Однако сильный зуд способен причинять человеку невероятные страдания. Вынести зуд часто даже сложнее, чем боль.
Расчёсывание приводит к усилению зуда, покраснению и воспалению кожи. В места повреждений может проникать инфекция, что вызывает гнойничковые заболевания кожи.
Причины возникновения зуда
Как ни странно, патофизиология кожного зуда очень сложна. Зуд является результатом каскада гуморальных и нервно-рефлекторных реакций, который может быть запущен различными факторами.
Наиболее распространенные причины локального зуда:
- сухость кожи;
- инфекции, поражающие верхний слой кожи, такие как фолликулит и импетиго;
- зуд является одним из первых симптомов контактного, аллергического и атопического дерматита - аллергической реакции организма на некоторые медикаменты, химические вещества, растения, укусы насекомых, и т.д.;
- зуд сопровождаемый сыпью на коже один из симптомов детских инфекций (ветряная оспа, корь);
- паразитарные инфекции, например вши (преимущественно зуд волосистой части головы), чесоточные клещи (характерен зуд в сочетании с чесоточными ходами на коже), острицы (вызывают сильный зуд в области анального отверстия у детей).
Зуд половых органов наблюдается преимущественно у женщин. Причиной этому служат обильные бели, кандидоз, трихомониаз, раздражающее действие мочи при сахарном диабете, подагре, воспалительные заболевания половых органов, сексуальные неврозы, в отдельных случаях у девочек – острицы.
К причинам генерализованного зуда относят:
- болезни печени, сопровождающиеся желтухой и гипербилирубинемией;
- эндокринные заболевания (сахарный диабет, тиреотоксикоз, гипотиреоз);
- некоторые заболевания крови (железодефицитная анемия, истинная полицитемия и др.);
- психические расстройства;
- ксеродермия;
- некоторые онкологические заболевания.
Также выделяют «старческий зуд» - необъяснимый интенсивный зуд у людей старше 70 лет в отсутствие видимых причин.
Лечение
Как мы уже говорил, зуд является не самостоятельным заболеванием, а симптомом. Именно поэтому при наличии кожного зуда врач, сначала проводит тщательную диагностику (она может включать разнообразные исследования в зависимости от клинических проявлений и конкретной ситуации), а затем назначает лечение.
Для ослабления чувства зуда можно использовать следующие местные средства:
- действие холода (холодный душ, холодный компресс, полотенце, смоченное в холодной воде; однако следует помнить, что длительное воздействие влаги может отрицательно воздействовать на кожу при аллергических заболеваниях);
- лосьоны с ментолом и камфорой (обладают местным анестезирующим действием, оказывают охлаждающее и успокаивающее влияние на кожу);
- антигистаминные препараты для местного применения (кремы и мази).
Антигистаминные препараты для приема внутрь и мази, содержащие глюкокортикостероиды, не следует применять до консультации с врачом.
Избегайте воздействия тепла, ярких солнечных лучей, физических нагрузок. Носите просторную хлопковую одежду.
Читайте также:

