Сыпь при заболевании крови и сосудов у детей
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Васкулиты: причины появления, симптомы, диагностика и способы лечения.
Определение
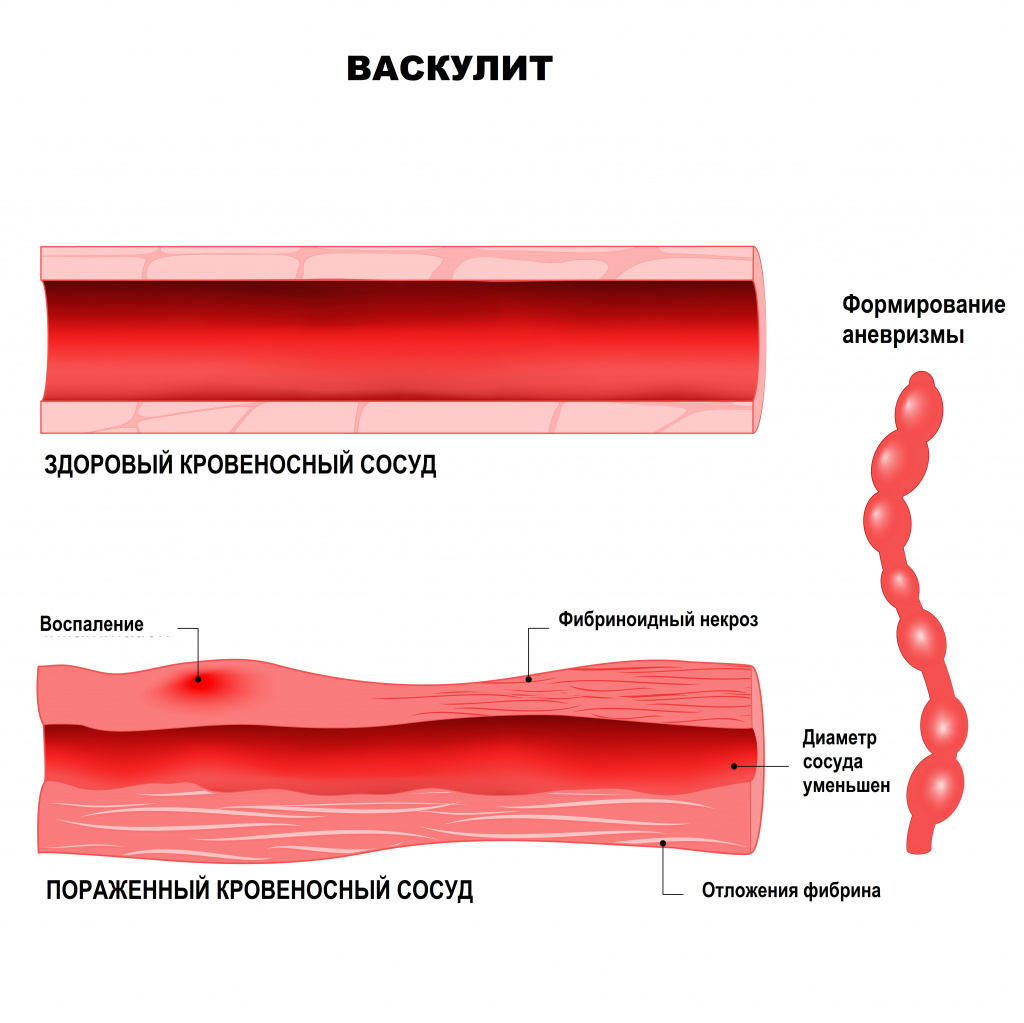
Системные васкулиты – это большая группа разнородных острых и хронических заболеваний, в основе которых лежит воспаление и некроз сосудистой стенки. Термин «системные» означает, что в патологический процесс вовлечено несколько органов и тканей. Системные васкулиты относятся к редким заболеваниям, распространенность их составляет от 0,4 до 14 случаев на 100 000 населения, однако во всем мире количество людей, больных васкулитами, ежегодно растет.
Причины возникновения васкулитов
Причины развития васкулитов точно пока не известны. Выделяют первичные системные васкулиты, являющиеся самостоятельными заболеваниями, и вторичные, которые развиваются на фоне других болезней.
В основе формирования первичных васкулитов лежат генетические дефекты, а пусковыми факторами становятся латентные (скрыто протекающие) инфекционные процессы (гепатит В, парвовирус, стафилококк, микобактериоз, ОРВИ), иммунная гиперчувствительность к некоторым лекарственным препаратам (антибактериальным, противовирусным, ингибиторам АПФ, аминазину и др.), гиперсенсибилизация к некоторым соединениям, входящим в состав табака, и пр.
Вторичные системные васкулиты возникают как синдром при различных заболеваниях, например, при инфекционном эндокардите, ревматоидном артрите, при некоторых опухолевых процессах, инфекционных поражениях, при лекарственной болезни.
В основе развития системных васкулитов лежат различные патологические механизмы, например, повреждающее действие циркулирующих иммунных комплексов (ЦИК). Иными словами, при попадании в организм антигена (им может быть любой микробный агент, лекарственное вещество, собственный измененный белок) к нему присоединяется соответствующий иммуноглобулин. Вместе они образуют иммунный комплекс. Эти комплексы начинают циркулировать по организму, осаждаются на внутренней стенке сосудов и вызывают воспаление. Чем больше этих комплексов и чем дольше они циркулируют в крови, тем сильнее повреждается сосудистая стенка. Способствует повреждению повышение внутрисосудистого давления, замедление тока крови, нарушения баланса в работе иммунной системы.
Другими патологическими механизмами, лежащими в основе васкулитов, является выработка тромбоцитами и клетками внутренней стенки сосудов (эндотелия) провоспалительных цитокинов и появление в крови аутоантител – белков, которые ведут себя агрессивно по отношению к собственным антигенам организма. Эти аутоантитела могут оказывать прямое повреждающее действие на эндотелий (антиэндотелиальные антитела), на цитоплазму нейтрофилов (АНЦА – антинейтрофильные цитоплазматические антитела), способствовать активации каскада свертывающей системы крови (антифосфолипидные аутоантитела).
Классификация васкулитов
Существует большое количество классификаций системных васкулитов, из которых основной на сегодняшний день является та, в основе которой лежит калибр пораженных сосудов и основные механизмы их поражения:
1. Васкулит с поражением сосудов крупного калибра:
- артериит Такаясу (неспецифический аортоартериит),
- гигантоклеточный артериит (болезнь Хортона) и ревматическая полимиалгия.
- узелковый полиартериит,
- болезнь Кавасаки.
3.1. Васкулиты, ассоциированные с антинейтрофильными цитоплазматическими антителами (АНЦА):
- микроскопический полиангиит,
- гранулематоз с полиангиитом (Вегенера),
- эозинофильный гранулематоз с полиангиитом (Черджа- Строс).
- заболевания, ассоциированные с антителами к базальной мембране клубочка почек (синдром Гудпасчера),
- криоглобулинемический васкулит
- IgA-ассоциированный васкулит (геморрагический васкулит, пурпура Шенлейна-Геноха),
- гипокомплементемический уртикарный васкулит (анти-C1q васкулит).
- кожный лейкоцитокластический ангиит,
- кожный артериит,
- первичный васкулит центральной нервной системы,
- изолированный аортит,
- другие.
- васкулит при системной красной волчанке,
- ревматоидный васкулит,
- саркоидный васкулит,
- другие.
- криоглобулинемический васкулит, ассоциированный с вирусом гепатита С,
- васкулит, ассоциированный с вирусом гепатита В,
- аортит, ассоциированный с сифилисом,
- лекарственный иммунокомплексный васкулит,
- лекарственный АНЦА-ассоциированный васкулит,
- паранеопластический васкулит,
- другие.
Симптомы системного васкулита зависят от того, какие сосуды поражены. При вовлечении сосудов кожи появляются симметричные высыпания (в первую очередь на голенях), склонные к отеку, кровоизлияниям, некрозу. Может развиться гангрена.
Характерным кожным симптомом является «сосудистая бабочка» – сыпь на щеках и переносице (наблюдается при системной красной волчанке).
На слизистых оболочках также могут появляться геморрагические высыпания, язвы и некрозы.
Ишемический синдром при васкулитах проявляется перемежающейся хромотой – болью в икроножных мышцах, возникающей при ходьбе и вынуждающей человека сделать остановку и подождать, пока боль утихнет (встречается также в других мышцах ног, сопровождается онемением и похолоданием конечностей, может наблюдаться и при поражении верхних конечностей). Кроме того, может развиваться ишемическая полинейропатия, ишемические поражения центральной нервной системы, асимметрия пульсации артерий.
Системные васкулиты характеризуются вовлечением в патологический процесс разных органов и систем. Поражения сосудов сердечно-сосудистой системы могут приводить к недостаточному кровоснабжению сердечной мышцы, миокардитам, поражению внутренней оболочки сердца – эндокарда, и околосердечной сумки – перикарда. Возникают различные нарушения ритма и проводимости, повышается риск развития острого инфаркта миокарда и сердечной недостаточности.
Поражение бронхолегочной системы включает появление в легких уплотнений (инфильтратов), развитие инфарктной пневмонии, бронхоспазма, плеврита.
Почечные васкулиты становятся следствием поражения почечных артерий. Например, при узелковом периартериите в почках возникают множественные безболевые инфаркты (гибель части почки в результате закупорки артерии), что приводит к почечной недостаточности. Поражение почечных артерий может закончиться стойкой злокачественной артериальной гипертензией. Некоторые васкулиты протекают с развитием тяжелого гломерулонефрита – воспалением почечных клубочков.
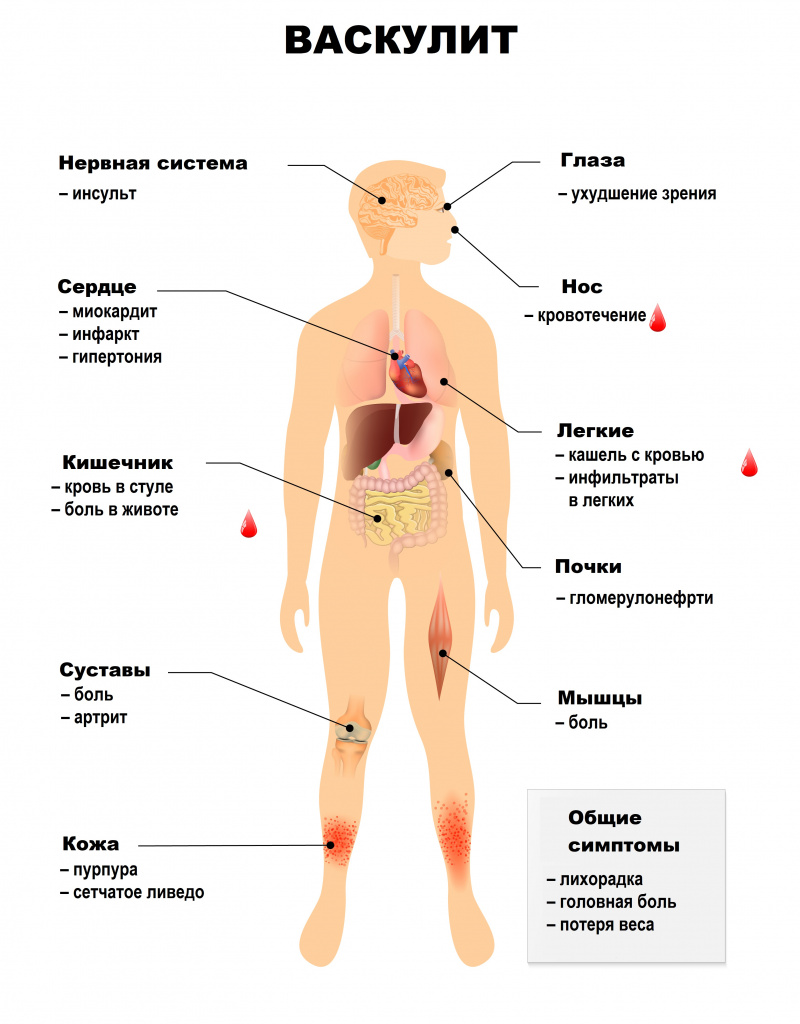
Абдоминальный синдром при васкулитах сопровождается болью в животе в сочетании с диспепсическими расстройствами (чувством распирания, вздутием), тошнотой, рвотой, язвами в желудке и кишечнике, может развиться опасное осложнение – тромбоз брыжеечных артерий, кровоснабжающих кишечник.
Поражение нервной системы проявляется множественными невритами, патологией центральной нервной системы с психозами, зрительными расстройствами, острыми нарушениями мозгового кровообращения.
Для геморрагического васкулита (пурпуры Шенлейна-Геноха) типично поражение кожи, кишечника, почек, суставов. Поражение кожи проявляется геморрагическим синдромом – множественными кровоизлияниями на стопах, голенях, бедрах, ягодицах, плечах, предплечьях, вокруг пораженных суставов. Но особенно они выражены на внутренней поверхности предплечий, бедер, голеней, в местах расположения ремня брюк, ремешка часов. О кровоизлияниях в кишечнике свидетельствуют колики, тошнота, рвота, стул с кровью.
Для криоглобулинемического васкулита характерно поражение кожи и клубочков почек. Появляется мелкоточечная или сливная геморрагическая пурпура чаще в области нижних конечностей, ягодиц, поясницы. Одновременно у больных возникают мигрирующие боли в мелких суставах кистей и в коленных суставах.
Гранулематоз Вегенера проходит с вовлечением дыхательных путей и тяжелым гломерулонефритом, приводящим к декомпенсированной почечной недостаточности и часто является причиной смерти больного.
Эозинофильный гранулематоз с полиангиитом (Черджа-Строс) протекает с поражением респираторного тракта, придаточных пазух носа, аллергией. Характерным признаком является развитие гиперэозинофильной бронхиальной астмы. Почки при этом васкулите, как правило, не страдают.
При узелковом периартериите поражаются в основном артерии среднего калибра – образуются аневризмы, тромбы, кровотечения из-за разрыва аневризм, велик риск инфаркта пораженных органов и тканей. Больные испытывают сильную боль в мышцах (чаще ног), мигрирующие боли в крупных суставах, наблюдается поражение кожи, желудочно-кишечного тракта и сердца.
При микроскопическом полиангиите страдают мелкие сосуды. Для заболевания характерны кожные проявления, полиневрит, воспалительные процессы в дыхательных путях, а также некротизирующий гломерулонефрит.
Болезнь/синдром Кавасаки часто встречается у детей и сопровождается лихорадкой, воспалением слизистых оболочек, кожи, лимфатических узлов и различных систем, прежде всего сердечно-сосудистой, что проявляется тахикардией, аритмией, могут возникать аневризмы и сужения коронарных артерий, миокардит, перикардит, поражение клапанного аппарата.
При болезни Такаясу, или неспецифическом аортоартериите страдают суставы (преимущественно верхних конечностей) и кожа с развитием язв. Характерным является синдром дуги аорты – он включает поражение подключичных артерий, которое проявляется болями, мышечной слабостью, зябкостью рук, резким уменьшением или полным отсутствием пульса на лучевых артериях, и стеноз сонных артерий. Кроме того, возникает симптоматическая артериальная гипертензия (из-за сужения почечных артерий), повышается давление в легочной артерии, сужаются артерии сердца вплоть до развития инфаркта, наблюдается перемежающаяся хромота.
При гигантоклеточном височном артериите страдает аорта и отходящие от нее крупные артерии. Характерным признаком является воспаление височной артерии, вызывающее постоянную, очень интенсивную головную боль, обычно с одной стороны головы.
Диагностика васкулита
Для большинства системных васкулитов нет специфических лабораторных тестов. Внимание уделяется клинической картине заболевания с выявлением характерных для того или иного васкулита симптомов.
Затем врач выясняет системность патологического процесса, на которую могут указывать такие симптомы как повышение температуры, снижение массы тела, боль в мышцах и суставах, анемия, увеличение СОЭ.
Потом определяется, первичный или вторичный характер носит заболевание, после чего требуется клиническое и инструментальное подтверждение поражения сосудов.
Для этой цели применяются методы инструментальной и рентген-диагностики:
Ультразвуковое сканирование артерий верхних конечностей в комплексной диагностике сердечно-сосудистых заболеваний.
В каждом человеке намешано всего понемножку, а жизнь выдавливает из этой смеси что-нибудь одно на поверхность.
А. и Б. Стругацкие
Внезапно появляющиеся разнообразные изменения на коже врачи называют сыпью. Существует несколько десятков болезней, при которых сыпь бывает всегда, и несколько сотен, при которых она может быть. Подавляющее большинство этих заболеваний вовсе не страшны, но встречаются и очень (!) опасные, так что с сыпью надо быть осторожным.
Для начала отметим, что существует три группы болезней, при которых на коже могут появляться высыпания:
- Инфекционные болезни.
- Аллергические заболевания.
- Болезни крови и сосудов.
Рассмотрим их поподробнее.
Инфекционные болезни — наиболее частая причина сыпи, а убедиться в том, что причина сыпи именно инфекция, как правило, несложно. Ведь, помимо сыпи, обязательно должны быть и другие признаки инфекционной болезни — контакт с инфекционным больным, острое начало, повышение температуры тела, потеря аппетита, озноб, что-то болит (горло, голова, живот), или что-то напухло, или насморк, или кашель, или понос, или.
Появляется сыпь при болезнях, которые вызывают вирусы: корь, краснуха, ветряная оспа — это наиболее частые, но есть множество других со страшными названиями — герпетическая инфекция, инфекционный мононуклеоз, инфекционная эритема, внезапная экзантема и т. д. Особенностью всех этих болезней является практически полное отсутствие возможностей принципиально помочь больному, поскольку эффективных способов борьбы с вирусами пока еще не придумали. Но ничего особенно печального в этом нет: человеческий организм в течение одной-двух недель с вирусом справляется и сам.
Причиной инфекционных сыпей могут быть бактерии. С ними, с одной стороны, попроще — есть антибактериальные препараты (антибиотики, сульфаниламиды), способные заболевшему помочь. Но, с другой стороны, заболевания сами по себе могут быть довольно серьезными, когда сыпь — это так, мелочь, по сравнению со всем остальным.
Самая частая бактериальная инфекция с сыпью — скарлатина, но у всех на слуху множество других болезней, при которых бывает сыпь, — брюшной и сыпной тиф, сифилис, менингит, стафилококковая инфекция (список, к сожалению, далеко не полный).
Сыпь как проявление аллергии — совсем не редкость (мягко говоря). Мысли по поводу аллергической природы болезни вообще и сыпи в частности возникают, как правило, тогда, когда, во-первых, нет признаков инфекции — т. е. не нарушено особо общее состояние, нормальная температура, не пропал аппетит — и во-вторых, есть на что грешить — т. е. имел место контакт с чем-то (кем-то), кто мог являться источником аллергии. Это что-то могло быть съедено (цитрусовые, шоколад, таблетки), это что-то могло быть уколото (лекарство), этим можно было подышать (покрасили, побрызгали, помазали), об это можно было потереться (кошки, собаки, коврики, одежда, «хорошо» покрашенная или в чем-то «хорошем» постиранная).
Из перечисленного легко сделать вывод о наличии четырех основных вариантов аллергии — пищевой, лекарственной, дыхательной (респираторной) и контактной. Возможная причина не всегда бывает очевидной, а ее поиск часто превращает врача, больного и его родственников в истинных последователей Шерлока Холмса.
Сыпь при болезнях крови и сосудов возникает по двум основным причинам.
- Уменьшение количества или нарушение функционирования особых кровяных клеток — тромбоцитов, которые активно участвуют в процессе свертывания крови (эти уменьшения-нарушения часто бывают врожденными).
- Нарушение проницаемости сосудов. Сыпь при этих болезнях имеет вид крупных или мелких кровоизлияний, ее появление провоцируется травмами или другими болезнями — например, повышением температуры при обычной простуде.
Из перечисленного легко сделать вывод: однозначно выделить причину сыпи не всегда возможно. Например, заболел человек воспалением легких. Укололи пенициллин — появилась сыпь. Т. е. причина болезни — инфекция, а причина сыпи — аллергия.
Васкулиты – группа патологических аутоиммунных очаговых и сегментарных воспалений и некрозов сосудистой сетки. Болезнь возникает у людей с генетической предрасположенностью под действием негативных внешних факторов и инфекционных возбудителей. Отягощающими условиями нередко становятся патологии соединительной ткани, онкологические заболевания, прием некоторых лекарственных препаратов.
Классификация заболевания
Васкулиты классифицируют на основании этиологии, патогенеза, типа пораженных сосудов и характера высыпаний. Также учитывают генетические и демографические факторы, клинические проявления и преимущественные поражения внутренних органов.
По факторам, предшествующим заболеванию, различают первичные и вторичные васкулиты. Первичные – вызванные воспалением сосудистой стенки, вторичные – при которых воспаление сосудов – это реакция на другое заболевание (красную волчанку, ревматизм, сахарный диабет, гранулематоз, саркоидоз, гепатиты).
По диаметру пораженных сосудов различают васкулиты:
- мелких сосудов – поражают капилляры и венулы, артериолы и мелкие артерии внутренних органов;
- средних сосудов – поражают преимущественно брюшные артерии и их ветви. Нередко вызывают стенозы и аневризмы;
- крупных сосудов – поражают аорту и ее главные ветви.
Кроме этого выделяют группы васкулитов:
- мелких сосудов с иммунными комплексами;
- с триггерными заболеваниями соединительной ткани;
- с установленной этиологией обменного либо инфекционного характера;
- с поражением одного органа.
Симптомы васкулита у ребенка
Существуют десятки васкулитов – каждый их них поражает тот или иной тип сосудов и сопровождается специфическими симптомами. Они проявляются при поражении:
- кожи – пятнистыми кровоизлияниями;
- нервов – частичной либо полной потерей чувствительности;
- суставов – суставными болями;
- висцеральныхсосудов – болями в животе;
- почек – гломерулонефритом;
- мозга – инсультами.
Общие симптомы:
- слабость и повышенная утомляемость,
- повышение температуры,
- потеря аппетита,
- бледность.
Наиболее распространенные васкулиты:
- геморрагический,
- аллергический,
- уртикарный,
- гранулематоз Вегенера,
- болезнь Кавасаки.
Геморрагический васкулит проявляется пальпируемой кожной геморрагической сыпью, болью в голеностопных и коленных суставах, иногда – в более мелких. Нередки схваткообразные боли в животе от 3 до 10 дней, а их клинические проявления схожи с аппендицитом, перфорацией язвы и кишечной непроходимостью. Иногда они сопровождаются тошнотой и рвотой, примесями крови в рвотных массах и кале, поражением почек – гомерулонефритом. Диаметр высыпаний – 1-3 мм. Сыпь симметричная, изначально возникает на голенях и стопах. Возможны эритемы и участки некроза. Источник:
Е.В. Борисова
Геморрагический васкулит у детей
// Педиатрия, №6, 2004, с.51-56
Симптомы аллергического васкулита:
- эритематозные и геморрагические пятна и узелки;
- кровоизлияния под ногти пальцев ног;
- зуд и боль в области сыпи;
- некроз – омертвение и почернение кожи в области высыпаний;
- боль в мышцах и суставах.
Заболевание поражает нижние конечности, при генерализованных формах – дополнительно туловище и предплечья. При болезни Бехчета поражаются слизистые рта и глаз, образуются язвы и эрозии.
При уртикарном васуклите появляются плотные волдыри. Возможны лихорадка и мышечная слабость, боли в суставах и почечная недостаточность. Нередки диарея, конъюнктивит, отек гортани, повышение внутричерепного давления и сердечные аритмии.
Гранулематоз Вегенера проявляется поражением почек и легких, стенозом гортани, узелковыми высыпаниями на коже.
- изнуряющая лихорадка;
- сыпь с бляшками, напоминающая скарлатину;
- поражение глаз и органов дыхания;
- утолщение и покраснение кожи на ладонях и подошвах;
- увеличение шейных лимфатических узлов;
- покраснение языка;
- шелушение кожи пальцев;
- аневризма и боли в сердце. Источник:
И.Я. Лутфуллин
Синдром Кавасаки: клинические алгоритмы и проблема гиподиагностики заболевания
// Вестник современной клинической медицины, 2016, т.9, вып.2, 52-60
Методы диагностики
Диагноз ставят по результатам анализа крови на уровень антител АНЦА, С1q и анти-БМК. В отдельных случаях дополнительно назначают биопсию. Некоторые васкулиты можно выявить с помощью УЗИ-допплерографии, МРТ, компьютерной томографической ангиографии и позитронно-эмиссионной томографии ПЭТ.
Лечение васкулитов
Консервативная терапия васкулитов направлена на подавление патологических аутоиммунных реакций с выработкой антител. Проводится поэтапно:
- купирование симптоматики и достижение ремиссии;
- поддержание ремиссии в течение 0,5 –2 лет;
- лечение рецидивов.
Кроме этого, проводят профилактику либо устранение сопутствующих заболеваний и осложнений.
В основе лечебной схемы – препараты выбора:
- гормоны – при гигантоклеточном артериите ГКА, ревматической полимиалгии и болезни Такаясу;
- гормоны и цитостатики – при системном, гемморагическом и криоглобулинемическом васкулите, узелковом полиартериите и ряде других;
- иммуносупрессоры с гормонами – при геморрагическом васкулите, если комбинированная терапия с цитостатиками не эффективна;
- моноклональные антитела – при системном васкулите, если комбинированная терапия не эффективна;
- базисные противоревматические средства – при противопоказаниях к препаратам выбора;
- иммуноглобулины – при тяжелых осложнениях.
Также показана диетотерапия. При функциональных поражениях почек назначают плазмоферез или гемосорбцию – аппаратную очистку крови. Кроме этого, по показаниям назначают противовирусные и симптоматические средства, антибиотики, препараты для поддержания сердечной деятельности и препятствующие свертываемости крови.
Консервативное лечение васкулитов – комплексное и длительное. При некоторых формах на фоне зарастаний, спазмов и тромбозов крупных сосудов показано хирургическое лечение. Без своевременного корректного лечения васкулитов у детей прогноз неблагоприятный. Характер последствий зависит от вида заболевания.
Источники:
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Крапивница – один из видов аллергии, который проявляется покраснением слизистой оболочки и кожи, зудом, высыпанием волдырей.
Крапивница проявлялась хотя бы раз у четверти людей, преимущественно ей подвержены девочки и женщины. Это заболевание может переходить в хроническую форму в тех случаях, когда контакт с аллергеном постоянен.
Аллергическая крапивница не передается от больного ребенка другим детям. В группе риска находятся малыши до 3 лет, но болезнь может появляться и в подростковом возрасте, и у взрослых. Ее симптоматика знакома каждому родителю, поэтому выявить ее не составляет труда. Однако не следует пытаться вылечить ребенка самостоятельно – нужно обязательно обратиться к врачу.
Причины возникновения заболевания
Причинами возникновения у детей крапивницы являются:
- чувствительность к аллергенам;
- употребление аллергенов в пищу, их вдыхание;
- прием некоторых лекарств;
- укусы некоторых насекомых;
- тактильный контакт с аллергеном (крапивница у ребенка может появляться после сна из-за того, что происходит реакция на краситель в ткани постельного белья или стиральный порошок). Источник:
Л.В. Лусс
Причины возникновения и лечение крапивницы у детей
отеки у детей
// Медицинский совет, 2015, №14
При контакте с аллергеном возникает воспаление, в тканях организма накапливается жидкость, появляется сыпь и отек. Эта реакция тела – попытка уменьшить количество вредных веществ.
Хроническая крапивница, которая может появиться уже к одному году, возникает из-за:
- хронических или долгих болезней ЖКТ;
- хронических воспалений;
- вирусных инфекций;
- заражения паразитами;
- грибковые заболевания;
- нарушений в работе нервной системы;
- наследственной предрасположенности.
Заболевание может провоцироваться перегревом или переохлаждением кожи, воздействием УФ или воды, при расчесывании или травмировании элементами одежды, из-за сильного стресса. При такой крапивнице (она называется «холинергическая») у детей не бывает повышенной температуры тела, а внешние проявления быстро проходят (за несколько минут, максимум – полчаса). Источник:
И.И. Балаболкин.
Крапивница у детей: клинико-патогенетические варианты, диагностика и лечение
// Российский педиатрический журнал, 2017, 20(2)
Симптомы аллергической крапивницы у детей
К симптоматике относятся:
- сильный и неожиданно появившийся зуд;
- волдыри на коже и/или слизистых оболочках;
- повышенная температура;
- лихорадка;
- отек пораженного участка;
- головная боль;
- понос;
- тошнота, рвота;
- боль в суставах;
- отек Квинке.
Состояние при этом заболевании в некоторых случаях облегчается, если ребенок выйдет на холод.
Методы диагностики
При развитии этого заболевания проводится опрос больного или его родителей, анализируется симптоматика.
Предварительный диагноз врач может поставить уже после осмотра кожи ребенка. Сыпь при уртикарии сложно спутать с другой. Однако для исключения ошибки и установления причины назначаются анализы:
- анализ кала, который поможет выявить паразитов – они могут быть возбудителями;
- общий анализ крови – выявляет или исключает воспалительные и иммунные процессы;
- аллергопробы – кожные пробы для выявления возбудителя;
- печеночные пробы – для определения функции печени и исключения ее патологий.
Может исследоваться функция щитовидной железы, потому что болезнь может вызываться гипо- или гипертиреозом.
Разновидности заболевания
В медицине выделяется пять основных форм этого заболевания:
- хроническая с периодическими обострениями;
- острая, возникающая и распространяющаяся стремительно;
- аллергическая (поражает 70% детей);
- псевдоаллергическая (провоцируется нарушениями в работе печени и органов пищеварения);
- наследственная неаллергическая (сопровождается отеком Квинке, схожа с аллергической). Источник:
Л.П. Сизякина, A.A. Лебеденко, C.B. Мальцев, А.Н. Посевина, Л.А. Аверкина
Крапивница у детей: современный взгляд на проблему
// Медицинский вестник Юга России, Обзоры, 2015
Рассмотрим подробнее виды крапивницы, в зависимости от провоцирующего фактора:
- Лекарственная. Разновидность медикаментозной аллергии, является реакцией на определенные препараты. Чаще всего провокаторами выступают йодиды, стрептомицин, седативные средства, НСПВ, препараты с золотом в составе. Сыпь может сопровождаться насморком, конъюнктивитом и бронхиальной астмой. Чтобы вылечить такую форму уртикарии, нужно исключить аллерген, скорректировать рацион, убрав из него самые яркие аллергены – цитрусовые, красные овощи и фрукты, орехи, коровье молоко, рыбу.
- Механическая – появляется при давлении на кожу. Причины ее достоверно не изучены, однако заболевание связывают с чувствительностью кожи, наследственностью и состоянием кровеносных сосудов. Делится на несколько подвидов:
- дермографическая – развивается быстро из-за трения или давления, часто возникает от ношения тесной одежды;
- холодовая – реакция на контакт с чем-то холодным, напитками или продуктами;
- тепловая – сыпь появляется, когда вокруг жарко;
- солнечная – возникает при длительном нахождении под солнцем, проявляется отеками и красными пятнами на кожном покрове;
- аквагенная – редкая, но очень опасная, появляется при любом контакте с водой;
- папулезная – результат укуса насекомого;
- холинергическая – сыпь появляется, когда ребенок нервничает и сильно потеет.
- Генерализованная. Отличается тем, что сыпь распространяется по всему телу, включая слизистую оболочку ротоглотки, из-за чего затрудняется дыхание. Может развиваться отек Квинке. Такая уртикария появляется у детей с атопическими заболеваниями, может вызываться антибиотиками и НСПВ. Редко аллергенами выступают пищевые продукты.
- Идиопатическая. Причина не известна, но зудящие волдыри появляются регулярно на протяжении 6 недель с разными интервалами. Процесс считается хроническим. Спонтанное возникновение и отсутствие методов диагностики затрудняют контроль над течением болезни, лечение и профилактику.
Методики лечения крапивницы у детей
Лечиться это заболевание должно, в зависимости от его формы. Псевдоаллергическая разновидность требует обследования на предмет основного заболевания. Аллергическая – исключения аллергена и иммунотерапии.
В остром периоде:
- исключают контакт с аллергеном;
- на несколько дней прописывают ребенку гипоаллергенную диету;
- выводят из организма аллерген, назначают обильное питье;
- применяют сорбенты и антигистамины (виды и схема приема определяются только с врачом);
- при сильных отеках специалист может прописать мочегонный препарат;
- назначают противозудные мази для рук, ног или других участков тела ребенка, подверженных крапивнице.
Родители должны тщательно следить за чистотой в доме, своевременно стирать одежду и постельное белье гипоаллергенными средствами.
Бывают ли осложнения?
Острая крапивница у детей может иметь опасное осложнение – отек Квинке (гигантская крапивница, ангионевротический отек). Он заключается в отеке слизистой оболочки дыхательных путей. У ребенка возникают приступы кашля, затрудняется дыхание. У очень маленьких детей может возникнуть отек слизистой желудочно-кишечного тракта (реакция на него – рвота). В тяжелых случаях поражаются оболочки мозга и нервная система. Любое из перечисленных состояний является очень опасным и может привести к летальному исходу. Поэтому очень важно при признаках заболевания не затягивать с визитом к врачу.
Важно! Многие родители не знают, что делать при отеке Квинке. нужно немедленно дать ребенку антигистаминное (любое из домашней аптечки) и вызвать неотложную медицинскую помощь.
Методы профилактики болезни
Каких-то особых мер профилактики не существует. Однако можно минимизировать риск развития болезни, соблюдая следующие рекомендации:
- контролировать рацион ребенка;
- исключить контакты с потенциальными аллергенами – пищевыми, летучими, контактными;
- иметь в домашней аптечке антигистаминный препарат;
- покупать ребенку свободную одежду из натуральных тканей;
- не провоцировать у ребенка стрессы;
- не запускать хронические заболевания.
Л.В. Лусс. Причины возникновения и лечение крапивницы у детей // Медицинский совет, 2015, №14
И.И. Балаболкин. Крапивница у детей: клинико-патогенетические варианты, диагностика и лечение // Российский педиатрический журнал, 2017, 20(2)
Л.П. Сизякина, A.A. Лебеденко, C.B. Мальцев, А.Н. Посевина, Л.А. Аверкина. Крапивница у детей: современный взгляд на проблему // Медицинский вестник Юга России, Обзоры, 2015
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Петехиальная сыпь: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Петехиальная сыпь связана с разрывом внутрикожных сосудов и может возникать из-за сбоя в работе многих систем организма (иммунная система, кроветворная), при длительном приеме некоторых лекарственных препаратов, при инфекционных заболеваниях (сепсис, тиф, скарлатина и др.), а также при физическом воздействии на кожу из-за которого возникает повреждение внутрикожных сосудов (при ношении слишком тесной одежды из грубой ткани, при физической травме кожи).
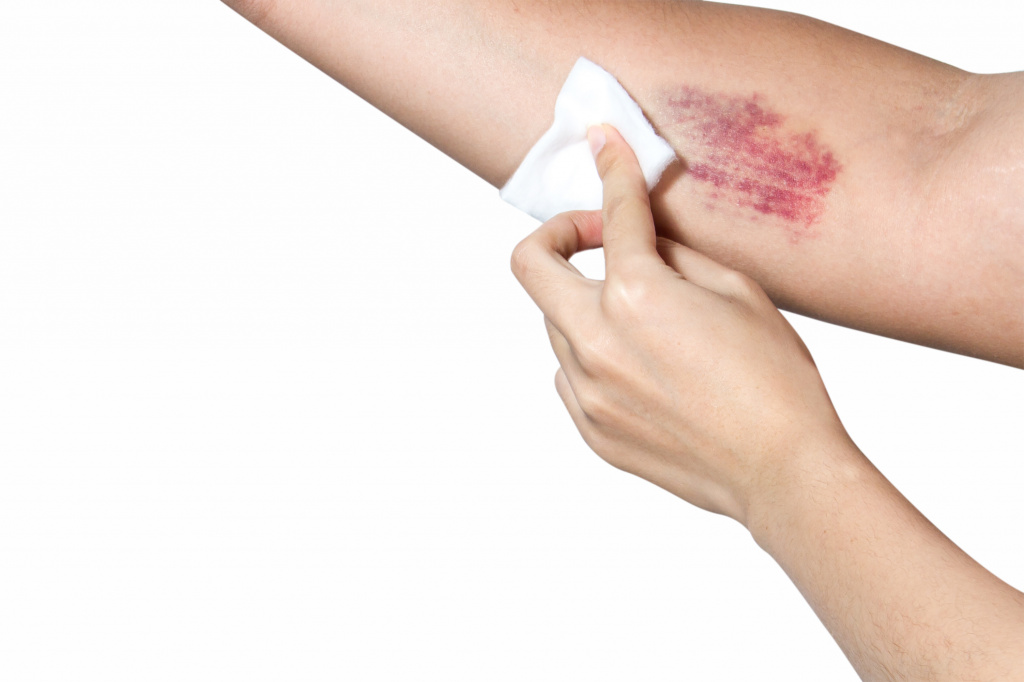
По сути, петехии – это выход крови из внутрикожных капилляров в межтканевое пространство в результате травмы сосуда или из-за изменения свойств крови.
Чаще всего петехиальные элементы плоские, размером не более 3 мм, могут быть фиолетового, пурпурного, красного цвета, над поверхностью не возвышаются, не пальпируются, не исчезают при надавливании или растягивании кожи, бывают единичными или множественными.
- Травма кожи при ударе — основная причина появления петехий у здоровых людей. В полости рта петехии могут появиться после употребления слишком твердой пищи.
- Грубое воздействие на кожу (например, при наложении жгута), ношение тесной одежды и обуви.
- В послеродовом периоде у матери и ребенка возможно появление петехиальной сыпи из-за травм кожи во время родов.
- Сильный плач (чаще у детей), неукротимая рвота или кашель – причина появления единичных петехий в области глаз, рта, шеи.
Чаще всего петехии появляются вследствие уменьшения количества тромбоцитов (элементов крови, ответственных за ее свертывание) в результате каких-либо состояний (или заболеваний), а также из-за снижения свертываемости крови как проявление некоторых болезней или действия определенных лекарственных препаратов.
Прием антикоагулянтов. При нарушениях ритма сердца, в комплексной терапии ишемической болезни сердца, в постинсультном периоде, при склонности к тромбообразованию и при других заболеваниях пациентам назначают препараты, разжижающие кровь (антикоагулянты и/или антиагреганты). На фоне приема таких препаратов происходит изменение реологических («текучих») свойств крови без изменения количества тромбоцитов. Назначение антикоагулянтов и антиагрегантов требует контроля работы системы свертывания. Исследование, которое отражает основные этапы процесса свертывания крови в организме называется коагулограмма (гемостазиограмма). В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
Синонимы: Гемостазиограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная» Коагуляционное звено гемостаза: Протромбин (протромбиновое время, протромбин (по Квику).

- Некоторые аутоиммунные заболевания, такие как системная красная волчанка, тромбоцитопеническая пурпура, склеродермия и многие другие, сопровождаются появлением на коже петехий. Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.
- Инфекционные заболевания, такие как тиф, скарлатина, инфекционный мононуклеоз, менингит, а также некоторые инфекции, передаваемые половым путем, могут сопровождаться появлением петехий. При инфекционном эндокардите и сепсисе также возможно появление петехиальной сыпи. При гонорее петехии обычно локализуются на коже в области крупных суставов и сопровождаются клиникой воспаления мочеполового тракта.
- При наличии новообразований в гипофизе или коре надпочечников, сопровождающихся повышением уровня гормонов, кожа истончается, легко травмируется, появляются багровые растяжки (стрии) на животе, бедрах, а также петехии, которые чаще всего локализующиеся на коже голеней.
- Недостаточное поступление в организм витаминов С и К ведет к нарушению проницаемости сосудистой стенки капилляров, в результате чего кровь может попасть в межтканевое пространство, появляются петехии, беспричинные синяки различных размеров.
- Во время и после проведения химио- и лучевой терапии возможно появление петехиальной сыпи, что объясняется снижением уровня тромбоцитов на фоне введения токсичных лекарств или воздействием ионизирующего излучения на ткани.
- Изменения кожи, мышц, развитие побочных симптомов при наличии онкологических заболеваний называют паранеопластическими процессами. Их развитие связано с реакцией организма на рост опухоли и часто сопровождается появлением сыпи различного характера, необъяснимых изменений кожи и мышц (дерматомиозит), слабости, снижения аппетита, похудения, быстрой утомляемости, длительным повышением температуры тела.
При появлении обширных участков кожной сыпи, неважно, сопровождаются они другими симптомами или нет, необходимо немедленное обращение к врачу.
Первичное обращение может быть к врачу общей практики, терапевту или дерматологу. По характеру кожных проявлений, наличию тех или иных симптомов врач решит, нужна ли консультация более узкого специалиста, и определит объем необходимых анализов и обследований, а также назначит терапию.
Диагностика при появлении петехий на коже
При приеме антикоагулянтов помимо оценки функции самой свертывающей системы крови - Гемостазиограмма (коагулограмма), скрининг;
Синонимы: Гемостазиограмма, коагулограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма), скрининг» Включает следующие показатели: Протромбин (протромбиновое время, протромбин (по Квику), МН.
Читайте также:

