Сыпь при ротавирусной инфекции у взрослых
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кал зеленоватого цвета у людей любого возраста может быть как вариантом нормы, так и свидетельством наличия серьезных изменений в организме.
Кал – продукт жизнедеятельности организма, формируется в толстом кишечнике, состоит на 80% из воды и на 20% из сухого остатка. В сухой остаток входят непереваренная пища (40%), почти полностью нежизнеспособная микрофлора кишечника (30%), выделения желез кишечной стенки (слизь) и отмершие клетки слизистой оболочки кишечника (30%).
Состав и характер кала определяются питанием, состоянием органов пищеварительной системы, микрофлоры кишечника, наличием сопутствующих заболеваний.
В состав нормальной микрофлоры кишечника входит большое число бифидо- и лактобактерий, кишечная палочка, бактероиды. Они полезны, поскольку выполняют защитную функцию и сдерживают размножение патогенных микроорганизмов. В меньшем количестве в кишечнике присутствуют энтеробактерии, энтерококки, клостридии, стафилококки, стрептококки, грибы рода Candida. При бесконтрольном размножении они могут вызвать неприятные симптомы.
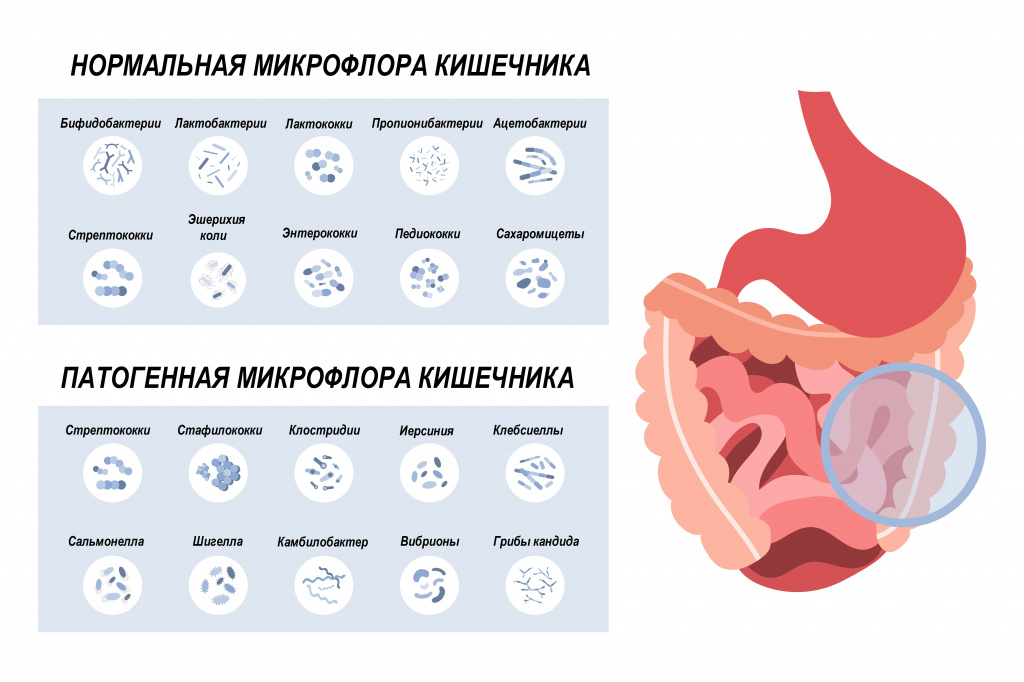
Разновидности зеленого кала
Кал зеленого цвета встречается в норме и при патологии. При патологическом характере стула меняется общее самочувствие пациента, частота дефекаций, консистенция стула, его запах, могут появляться примеси слизи, гноя, крови.
Возможные причины появления зеленого кала
Наиболее частой причиной возникновения зеленого стула без изменения других его характеристик является употребление растительной пищи зеленого цвета – шпината, щавеля, салата и т.д., а также продуктов, содержащих пищевой краситель зеленого цвета. В этом случае цвет кала нормализуется самостоятельно в течение одного-двух дней после прекращения употребления перечисленных продуктов.
Еще одним вариантом нормы является меконий – первый кал новорожденного. Он вязкий, липкий, темно-зеленого цвета, состоит из отмерших клеток кишечной стенки, слизи, околоплодных вод, желчи.
Кишечник новорожденного ребенка постепенно заселяется микроорганизмами. При этом состав микрофлоры малыша, находящегося на грудном вскармливании, несмотря на преобладание лакто- и бифидобактерий, более вариабелен, нежели у ребенка на искусственном вскармливании.
Некоторые бактерии могут влиять на цвет кала и окрашивать его в зеленый цвет. При хорошем самочувствии, аппетите и отсутствии других симптомов данные явления считаются вариантом нормы.
Стойкое нарушение состава микрофлоры кишечника (дисбактериоз) считается патологическим состоянием, влияющим на цвет каловых масс.
При приеме таблетированных и капсулированных препаратов железа избыток железа выводится естественным путем, кал приобретает темный, зеленоватый, вплоть до черного оттенок.
Кал полностью восстанавливает свои характеристики после окончания курса приема лекарств.
К возможным причинам зеленого стула относятся инфекционно-воспалительные заболевания желудка, тонкого и толстого кишечника.
При каких заболеваниях кал приобретает зеленый оттенок
Лактазная недостаточность – врожденное или приобретенное состояние, при котором отсутствует или снижается активность фермента лактазы и способность переваривать лактозу. Врожденный дефицит лактазы начинает проявляться в раннем детском возрасте и сохраняется в течение жизни; транзиторный дефицит развивается на фоне незрелости желудочно-кишечного тракта (ЖКТ) новорожденного (возникает на 3-6-й неделях жизни и снижается по мере роста и развития ребенка). Вторичная лактазная недостаточность – это следствие перенесенного заболевания, сопровождающегося повреждением клеток кишечной стенки.
Основными симптомами лактазной недостаточности являются выраженное вздутие живота, кишечные колики, жидкий пенистый стул после употребления грудного или цельного коровьего молока.
При недостаточной переработке лактозы в желудочно-кишечном тракте начинаются процессы брожения и гниения, что не может не сказаться на составе микрофлоры. При выраженном дисбалансе микроорганизмов может появиться зеленый стул.
Нарушение соотношения нормальной и патогенной микрофлоры кишечника называется дисбактериозом. Данное состояние может возникнуть на фоне резкой смены питания, при недостаточном потреблении растительной пищи и кисломолочных продуктов, из-за воспалительных процессов в ЖКТ, язвы желудка и двенадцатиперстной кишки, инфекционного поражения тонкого или толстого кишечника, после приема курса антибактериальных препаратов, на фоне снижения иммунитета.
К симптомам дисбактериоза относятся запоры или неустойчивый стул, нарушение переработки и всасывания полезных питательных веществ, вздутие и боль в животе.
Среди кишечных инфекций, для которых характерно появление зеленого стула, выделяют дизентерию, лямблиоз, сальмонеллез, ротавирус.
Дизентерию вызывают бактерии рода шигелла, которые выделяет с калом больной человек или носитель. Шигеллы проникают в организм через грязные руки, и спустя 2–3 суток начинается развитие заболевания. Размножаются бактерии в толстом кишечнике, раздражая и повреждая его стенку.
Симптомы дизентерии – ложные болезненные позывы к дефекации, а также частый скудный жидкий стул темно-зеленого цвета с примесями крови, слизи, гноя.
У больного ухудшается общее самочувствие, его беспокоит слабость, повышается температура тела. При этом из-за необильного стула риск возникновения обезвоживания остается низким, но возможно прободение стенки кишечника.
Лямблиоз вызывают простейшие – лямблии. Механизм передачи – фекально-оральный, заражение возможно при прямом контакте с больным человеком или через загрязненную воду и пищу. С момента заражения до манифестации симптомов проходит до четырех недель. Чаще болеют дети и взрослые с низкой кислотностью желудочного сока.
Простейшие вызывают симптомы воспаления тонкого кишечника: тошноту, вздутие живота, боль в верхней и средней его третях, вокруг пупка, частый (до 5 раз в сутки) жидкий, обильный, пенистый, дурно пахнущий стул зеленого цвета.
Возможны и внекишечные проявления – высыпания на коже, выраженные аллергические реакции.
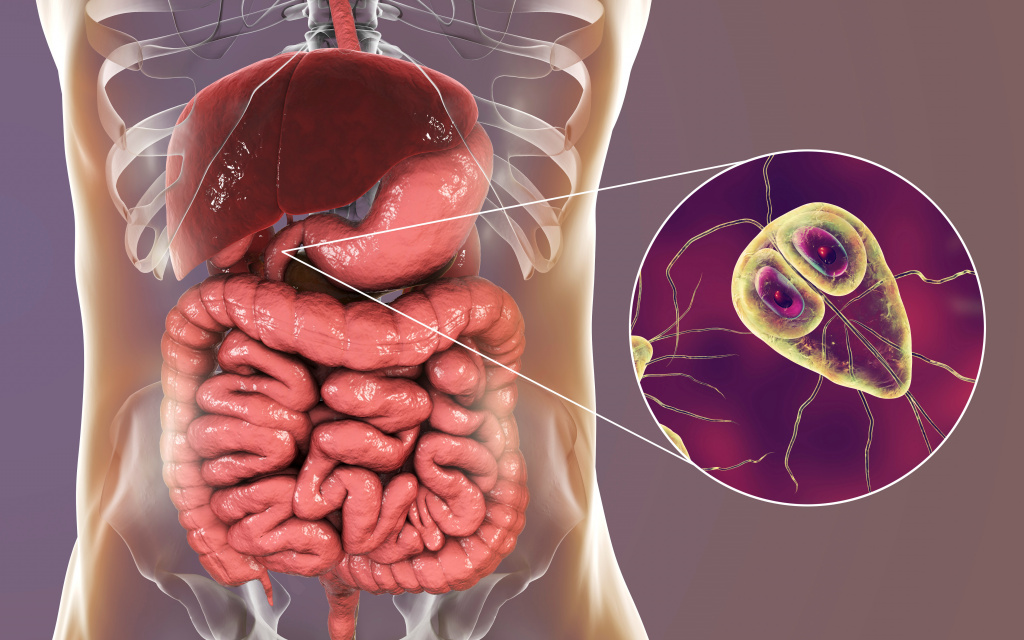
Лямблии
Сальмонеллез вызывают бактерии рода сальмонелла. В организм человека они попадают через плохо термически обработанные яйца, молочные продукты и мясо. Период от заражения до начала проявления заболевания длится до двух дней. К симптомам сальмонеллеза относят спазматическую боль в верхних отделах живота и около пупка, тошноту, рвоту (до 3 раз в сутки), а также частый (до 15 раз в сутки) обильный, жидкий, пенистый, зловонный стул цвета болотной тины.
Заболевание опасно сильной интоксикацией, обезвоживанием, возможным попаданием сальмонелл в кровь и нарушением функций многих органов и систем (сепсисом).
Ротавирус распространяется пищевым, водным, воздушно-капельным, бытовым путем. Прекрасно сохраняется во внешней среде, устойчив к большинству дезинфицирующих средств. Для развития заболевания достаточно попадания в рот всего нескольких вирусных частиц. Начинается с симптомов острой респираторной вирусной инфекции – повышения температуры тела, покраснения и болезненности горла. Затем присоединяются частая обильная рвота и частый (5–15 раз в сутки) жидкий стул, который может быть разных оттенков, в том числе желто-зеленым. На этом фоне быстро развивается обезвоживание.
К каким врачам обращаться
Если наблюдаются признаки кишечной инфекции, особенно у ребенка, лучше всего вызвать бригаду скорой медицинской помощи, которая при необходимости доставит пациента в инфекционный стационар.
Диагностика и обследования при появлении зеленого кала
Для установления причин возникновения зеленого кала врач проводит тщательный опрос и осмотр пациента, уточняет режим и характер питания, выясняет сопутствующие заболевания и состояния.
Для более полного понимания картины может потребоваться ряд лабораторных и инструментальных методов исследования:
-
общий анализ крови с развернутой лейкоцитарной формулой;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Ротавирусная инфекция — острое инфекционное заболевание, протекает с поражением желудочно-кишечного и респираторного тракта. Основные клинические проявления — диарея (понос), тошнота, рвота, боль в нижней части живота, симптомы общей интоксикации.
Диагноз подтверждают при обнаружении вирусных частиц в кале, крови или рвотных массах. При ротавирусной инфекции назначают регидратационную терапию, энтеросорбенты, пробиотики и пребиотики. Всем пациентам рекомендована щадящая диета с ограничением углеводов и молочной продукции.
Общие сведения о ротавирусной инфекции
Основной возбудитель ротавирусной инфекции — вирусы рода Rotavirus. Всего выделяют 9 серотипов, в заболевании человека значение имеет серотип 1, 2, 3, 4, 8 и 9. Вирусы до нескольких месяцев сохраняют жизнеспособность во внешней среде, хорошо переносят низкие температуры, устойчивы к дезинфицирующим средствам.
Источник инфекции — человек, в организме которого находятся болезнетворные микроорганизмы. Инфекция передается воздушно-капельным путем, фекально-оральным, через грязные руки, бытовые и кухонные предметы, средства личной гигиены, игрушки. Чаще всего заражение происходит через молоко, водопроводную воду, немытые овощи и фрукты, предметы обихода.
Сколько заразен человек при ротавирусе? Особый риск заражения существует первые 3‒5 суток с начала заболевания. Следующие 2‒4 недели вирус продолжает выделяться, но в меньшем количестве, до момента полного выздоровления. Для окружающих одинаково опасен человек, как с явными признаками заболевания, так и с бессимптомной стертой формой.
Эпизоды ротавирусной инфекции регистрируют круглогодично, эпидемический подъем наблюдается в осенне-зимний период. Распространенность инфекции — повсеместная, однако наиболее восприимчивы дети от 6 месяцев до 5 лет. Практически каждый ребенок дошкольного возраста один или несколько раз перенес заболевание.
Справка! У детей младше полугода болезнь определяют крайне редко, что связано с наличием пассивного вида иммунитета, который передается от матери к плоду через плаценту.
Иммунитет после вируса — кратковременный, нестойкий и типоспецифический (выработанный к конкретному возбудителю). Повторные заболевания возможны спустя полгода-год после перенесенной ротавирусной инфекции, вызванные уже другим серотипом. Обычно последующие случаи заражения ротавирусом протекают в более легкой форме.
Причины ротавирусной инфекции
Ротавирусная инфекция развивается в результате взаимодействия вируса с восприимчивым организмом в определенных условиях. Возбудители, попадая в пищеварительный тракт, начинают размножаться, инфицировать эпителиальные клетки кишечника (энтероциты), вызывая их гибель.
Разрушение микроворсинок приводит к изменению функций и структуры эпителия кишечника, нарушению всасывания питательных веществ и воды, что в итоге провоцирует диарейный синдром и обезвоживание организма.
Факторы риска заболевания:
плохая экологическая обстановка,
купание в загрязненных бассейнах и водоемах,
несоблюдение санитарно-гигиенических норм в приготовлении пищи,
употребление некипяченой воды,
длительный контакт с вирусоносителем.
Симптомы ротавирусной инфекции
Инкубационный период длится от 12 часов до 5 дней (в среднем 1–2 дня) с последовательным появлением симптомов. На первый план выходят признаки поражения желудочно-кишечного тракта и общей интоксикации:
температура от 37 до 39°C.
Болезнь начинается остро. Клинические симптомы достигают максимальной выраженности в течение суток. В первые два дня рвота повторяется до 3–4 раз. Стул многократный до 5–20 раз в сутки, водянистый, пенистый, желтого или желто-зеленого цвета с выраженным кислым запахом. Каловые массы не содержат слизи и крови. Диарейный синдром сохраняется от 3 до 7 дней. Полное выздоровление наступает через 5–10 дней.
Справка! Из-за специфической симптоматики ротавирусную инфекцию еще называют «кишечный грипп», хотя ротавирус не имеет никакого отношения к вирусам гриппа.
У половины заболевших одновременно с поражением ЖКТ развивается респираторный синдром:
сухость, жжение в носовых пазухах,
При тяжелом течении инфекции состояние осложняется мышечными судорогами, обморочным состоянием, головокружением.
Как отличить ротавирус от отравления?
Пищевое отравление имеет схожие симптомы с ротавирусной инфекцией. Однако ряд признаков позволяет идентифицировать острое инфекционное заболевание от отравления пищевыми продуктами:
При пищевом отравлении рвота приносит облегчение и снижает интенсивность боли. При ротавирусе спазмы и боль сохраняются на протяжении 2–3 дней.
При кишечной инфекции температура поднимается до 38–39°C, и удерживается 2–4 дня. Для пищевого отравления характерно отсутствие температуры или ее незначительное повышение на несколько часов.
Понос при ротавирусной инфекции сохраняется более двух суток, тогда как после употребления недоброкачественных продуктов прекращается на следующий день или отсутствует вовсе.
Чтобы установить точный диагноз необходима консультация терапевта, гастроэнтеролога или инфекциониста.
Диагностика ротавирусной инфекции
Для выделения ротавируса и его серотипа назначают бактериологическое, микроскопическое, серологическое исследование кала, рвотных масс и сыворотки крови. Диагноз подтверждают при наличии вирусных частиц в исследуемом биоматериале.
Вспомогательное значение в диагностике заболевания имеет общий анализ мочи и крови, копрограмма. В сомнительных случаях назначают ректороманоскопию (эндоскопический осмотр прямой и сигмовидной кишки), биопсию слизистой оболочки толстой кишки. Для получения информации об изменениях в лор-органах используют риноскопию, отоскопию, фарингоскопию.
В ходе диагностики необходимо исключить заболевания со схожей симптоматикой:
дизентерию (острую кишечную инфекцию, вызываемую бактерией рода Shigella),
сальмонеллез (поражение пищеварительной системы бактерией рода Salmonella),
холеру (поражение кишечника холерным вибрионом),
энтеровирусы другой этиологии,
коли-инфекцию (поражение ЖКТ кишечной палочкой),
лямблиоз (возбудитель — кишечная лямблия).
Чем лечить ротавирусную инфекцию у взрослых?
Лечение ротавирусной инфекции легкой и среднетяжелой формы проводят амбулаторно. В случае тяжелого течения заболевания или риска развития осложнений направляют в стационар.
В остром периоде пациентам рекомендуют постельный или полупостельный режим при лихорадке, обильное питье, диету. Из рациона необходимо исключить молоко и молочную продукцию, углеводы и увеличить количество белковой пищи.
Так как вместе с каловыми и рвотными массами происходит усиленное выведение воды из организма, то основная задача лечения ротавируса — восполнить потерю жидкости, предотвратить обезвоживание. Рекомендовано пить чаи, минеральную воду, морсы, из лекарственных препаратов — регидрон. Внутривенно вводят раствор натрия хлорида, глюкозу.
Положительный эффект в снижении частоты и тяжести диареи дают энтеросорбенты, пробиотики и пребиотики, ферменты. Для сокращения сроков клинических проявлений ротавируса принимают противовирусные препараты.
При присоединении респираторного синдрома с учетом симптоматики назначают различные препараты:
нестероидные противовоспалительные средства,
сосудосуживающие капли в нос,
антисептики для рассасывания,
растворы для полоскания горла.
Своевременная и грамотно оказанная медицинская помощь позволяет достичь выздоровления без последствий для организма. При длительном обезвоживании возможно развитие почечной и сердечно-сосудистой недостаточности, вплоть до летального исхода.
Ротавирусная инфекция - инфекционное заболевание, причиной которого является ротавирус, имеются также и другие названия - ротавироз, ротавирусный гастроэнтерит, кишечный грипп, желудочный грипп. Возбудитель ротавирусной инфекции - вирус из отряда ротавирусов (лат. Rotavirus). Инкубационный период инфекции - 1-5 дней. Ротавирус поражает как детей, так и взрослых, но у взрослого человека, в отличие от ребенка, заболевание протекает в более легкой форме. Больной становится заразным с первыми симптомами ротавироза и остается заразным до конца проявления признаков заболевания (5-7 дней). Через 5-7 дней наступает выздоровление, организм вырабатывает стойкий иммунитет к ротавирусу и повторное заражение происходит очень редко. У взрослых с низким уровнем антител симптомы заболевания могут повториться.
Пути передачи ротавирусной инфекции
Путь передачи ротавируса в основном пищевой (через немытые продукты, грязные руки). Заразиться ротавирусной инфекцией можно самыми разными путями, например, через инфицированные продукты питания, прежде всего молочные (из-за специфики их производства). Ротавирусы прекрасно себя чувствуют в холодильнике и могут жить там много дней, хлорирование воды их не убивает. У детей в возрасте от 1 года и старше ротавироз может появиться при посещении яслей, детских садов и школ, так как в новой обстановке иные вирусы и микробы, чем в домашней обстановке или в коллективе, где ребенок находился долгое время.
Можно отнести эту инфекцию и к «болезням грязных рук». Кроме того, поскольку ротавирусы вызывают воспаления и дыхательных путей, они, подобно вирусам гриппа, распространяются капельным способом - например, при чихании.
Вирус проникает в слизистую оболочку желудочно-кишечного тракта. В основном поражается слизистая тонкой кишки. Ротавирусная инфекция поражает желудочно-кишечный тракт, вызывая энтерит (воспаление слизистой оболочки кишечника), отсюда и характерные симптомы ротавироза.
Симптомы ротавирусной инфекции у детей
Выделяется инкубационный период (1-5 суток), острый период (3-7 суток, при тяжёлом течении болезни - более 7 суток) и период восстановления после болезни (4-5 суток).
Для ротавирусной инфекции характерно острое начало - рвота, резкое повышение температуры, возможен понос, зачастую и очень узнаваемый стул - в первый день жидкий желтый, на второй, третий день серо-жёлтый и глинообразный. У большинства заболевших появляются насморк, покраснения в горле, они испытывают боли при глотании. В острый период отсутствует аппетит, наблюдается состояние упадка сил. Многолетние наблюдения показали, что наиболее крупные вспышки заболевания возникают во время или в канун эпидемии гриппа, за что оно получило неофициальное название - «кишечный грипп». Кал и моча очень сходны по признакам с симптомами гепатита (светлый кал, темная моча, иногда с хлопьями крови).
Часто ротавирусная инфекция у ребенка проявляет себя следующими симптомами и признаками по порядку: ребенок просыпается вялым, капризным, его тошнит уже с утра, возможна рвота даже на голодный желудок. Возможна рвота со слизью. Аппетит снижен, после еды неоднократно рвет с кусочками непереваренной пищи, рвота начинается и после питья жидкости в количестве более 50 мл. Начинает повышаться температура и к вечеру термометр может показать уже более 39 0 С. При заражении ротавирусной инфекцией температура стойко повышена и "сбить" ее трудно, держаться повышенная температура может до 5 дней. К симптомам присоединяется жидкий стул, чаще желтого цвета с неприятным запахом, при этом может болеть живот. У малышей, которые еще не могут объяснить, что у них что-то болит, признаком болей является плач и урчание в животе. Ребенок становится плаксивым и раздражительным, худеет "на глазах", со второго дня заболевания появляется сонливость. При правильном лечении все симптомы ротавирусной инфекции проходят через 5-7 дней и наступает полное выздоровление, жидкий стул может держаться немного дольше.
Интенсивность проявления симптомов ротавирусной инфекции, тяжесть и длительность заболевания различны. Симптомы ротавироза очень похожи на признаки других, более тяжелых заболеваний, например отравления, холеры или сальмонеллеза, поэтому в случае повышения температуры у ребенка, появления тошноты и/или жидкого стула немедленно вызовите на дом врача. При болях в животе вызовите скорую помощь, до прихода врача обезболивающие препараты ребенку не давать!
Симптомы ротавирусной инфекции у взрослых
Взрослые также болеют ротавирозом, но некоторые могут принять его симптомы за обычное временное расстройство пищеварения (говорят, "что-то не то съел"). Тошнота и рвота обычно не беспокоят, может быть общая слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время. Ротавирусная инфекция у взрослых часто протекает бессимптомно. Несмотря на стертость симптомов, больной остается заразным все это время. Более легкое протекание ротавирусной инфекции у взрослых объясняется не только более сильным иммунитетом, но и большей приспособленностью желудочно-кишечного тракта к такого рода встряскам. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы.
Лечение ротавирусной инфекции у детей
Препаратов, убивающих ротавирус не существует, поэтому лечение ротавирусной инфекции симптоматическое и направлено на нормализацию водно-солевого баланса, нарушенного при рвоте и поносе и на предотвращение развития вторичной бактериальной инфекции. Основной целью лечения является борьба с результатами воздействия инфекции на организм: дегидратацией, токсикозом и связанными с ними нарушениями сердечно-сосудистой и мочевыделительной систем.
При появлении симптомов желудочно-кишечного расстройства ни в коем случае не давать ребенку молоко и молочные, даже кисло-молочные продукты, в том числе кефир и творог - это отличная среда для роста бактерий.
Аппетит у ребенка снижен или отсутствует, заставлять ребенка кушать не следует, дайте ему выпить немного киселя (домашнего, сваренного из воды, крахмала и варенья), можно попоить куриным бульоном. Если ребенок не отказывается от еды, можно покормить его жидкой рисовой кашей на воде без масла (немного подсластить). Главное правило - давать еду или питье маленькими порциями с перерывом, чтобы предотвратить рвотный рефлекс. В дни с сильной рвотой или поносом нужно восполнить объем жидкости и солей, вымытых с жидким стулом и рвотными массами.
Температуру ниже 38 0 С сбивать не следует, если больной ее переносит удовлетворительно. Сбить температуру выше 38 0 С помогают влажные обтирания слабым водочным раствором - обтирать нужно все тело ребенка целиком, не допуская перепада температуры между участками тела, после обтирания надеть на ноги тонкие носочки. Ребенка с высокой температурой не кутать.
Лечение ротавирусной инфекции у взрослых
Особого лечения не требуется. При выраженных симптомах лечение симптоматическое. Не допускайте контакта с детьми во время заболевания ротавирозом, чтобы не заразить их.
Осложнения ротавирусной инфекции
При правильном лечении ротавирусная инфекция протекает без осложнений. Если не поить ребенка с рвотой и поносом часто, особенно это касается детей до года, возможно обезвоживание организма вплоть до летального исхода. Если не принять меры, возможно присоединение бактериальной кишечной инфекции и болезнь будет протекать еще более тяжело. Обязательно следите за температурой тела ребенка, длительное повышение температуры выше 39 0 С ведет к отмиранию клеток, в первую очередь, клеток головного мозга.
Летальный исход наблюдается в 2-3 % случаев, в основном среди детей с ослабленным здоровьем. После выздоровления перенесенная ротавирусная инфекция не влечет никаких долговременных последствий и прогноз благоприятный.
Профилактика ротавирусной инфекции
В качестве эффективного средства против ротавируса ВОЗ рекомендует проведение профилактической вакцинации.
Для специфической профилактики ротавироза на настоящий момент существует две вакцины, прошедшие клинические испытания. Обе принимаются орально и содержат ослабленный живой вирус. Ротавирусные вакцины в настоящее время доступны только в Европе и США.
Неспецифическая профилактика заключается в соблюдении санитарно-гигиенических норм (мытьё рук, использование для питья только кипячёной воды).
(c) Федеральное бюджетное учреждение здравоохранения «Центр гигиены и эпидемиологии в Чеченской Республике», 2006-2022 г.
Ротавирусная инфекция - инфекционное заболевание, причиной которого является ротавирус, имеются также и другие названия - ротавироз, ротавирусный гастроэнтерит, кишечный грипп, желудочный грипп. Возбудитель ротавирусной инфекции - вирус из отряда ротавирусов (лат. Rotavirus). Инкубационный период инфекции - 1-5 дней. Ротавирус поражает как детей, так и взрослых, но у взрослого человека, в отличие от ребенка, заболевание протекает в более легкой форме. Больной становится заразным с первыми симптомами ротавироза и остается заразным до конца проявления признаков заболевания (5-7 дней). Через 5-7 дней наступает выздоровление, организм вырабатывает стойкий иммунитет к ротавирусу и повторное заражение происходит очень редко. У взрослых с низким уровнем антител симптомы заболевания могут повториться.
Пути передачи ротавирусной инфекции
Путь передачи ротавируса в основном пищевой (через немытые продукты, грязные руки). Заразиться ротавирусной инфекцией можно самыми разными путями, например, через инфицированные продукты питания, прежде всего молочные (из-за специфики их производства). Ротавирусы прекрасно себя чувствуют в холодильнике и могут жить там много дней, хлорирование воды их не убивает. У детей в возрасте от 1 года и старше ротавироз может появиться при посещении яслей, детских садов и школ, так как в новой обстановке иные вирусы и микробы, чем в домашней обстановке или в коллективе, где ребенок находился долгое время.
Можно отнести эту инфекцию и к «болезням грязных рук». Кроме того, поскольку ротавирусы вызывают воспаления и дыхательных путей, они, подобно вирусам гриппа, распространяются капельным способом - например, при чихании.
Вирус проникает в слизистую оболочку желудочно-кишечного тракта. В основном поражается слизистая тонкой кишки. Ротавирусная инфекция поражает желудочно-кишечный тракт, вызывая энтерит (воспаление слизистой оболочки кишечника), отсюда и характерные симптомы ротавироза.
Симптомы ротавирусной инфекции у детей
Выделяется инкубационный период (1-5 суток), острый период (3-7 суток, при тяжёлом течении болезни - более 7 суток) и период восстановления после болезни (4-5 суток).
Для ротавирусной инфекции характерно острое начало - рвота, резкое повышение температуры, возможен понос, зачастую и очень узнаваемый стул - в первый день жидкий желтый, на второй, третий день серо-жёлтый и глинообразный. У большинства заболевших появляются насморк, покраснения в горле, они испытывают боли при глотании. В острый период отсутствует аппетит, наблюдается состояние упадка сил. Многолетние наблюдения показали, что наиболее крупные вспышки заболевания возникают во время или в канун эпидемии гриппа, за что оно получило неофициальное название - «кишечный грипп». Кал и моча очень сходны по признакам с симптомами гепатита (светлый кал, темная моча, иногда с хлопьями крови).
Часто ротавирусная инфекция у ребенка проявляет себя следующими симптомами и признаками по порядку: ребенок просыпается вялым, капризным, его тошнит уже с утра, возможна рвота даже на голодный желудок. Возможна рвота со слизью. Аппетит снижен, после еды неоднократно рвет с кусочками непереваренной пищи, рвота начинается и после питья жидкости в количестве более 50 мл. Начинает повышаться температура и к вечеру термометр может показать уже более 39 0 С. При заражении ротавирусной инфекцией температура стойко повышена и "сбить" ее трудно, держаться повышенная температура может до 5 дней. К симптомам присоединяется жидкий стул, чаще желтого цвета с неприятным запахом, при этом может болеть живот. У малышей, которые еще не могут объяснить, что у них что-то болит, признаком болей является плач и урчание в животе. Ребенок становится плаксивым и раздражительным, худеет "на глазах", со второго дня заболевания появляется сонливость. При правильном лечении все симптомы ротавирусной инфекции проходят через 5-7 дней и наступает полное выздоровление, жидкий стул может держаться немного дольше.
Интенсивность проявления симптомов ротавирусной инфекции, тяжесть и длительность заболевания различны. Симптомы ротавироза очень похожи на признаки других, более тяжелых заболеваний, например отравления, холеры или сальмонеллеза, поэтому в случае повышения температуры у ребенка, появления тошноты и/или жидкого стула немедленно вызовите на дом врача. При болях в животе вызовите скорую помощь, до прихода врача обезболивающие препараты ребенку не давать!
Симптомы ротавирусной инфекции у взрослых
Взрослые также болеют ротавирозом, но некоторые могут принять его симптомы за обычное временное расстройство пищеварения (говорят, "что-то не то съел"). Тошнота и рвота обычно не беспокоят, может быть общая слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время. Ротавирусная инфекция у взрослых часто протекает бессимптомно. Несмотря на стертость симптомов, больной остается заразным все это время. Более легкое протекание ротавирусной инфекции у взрослых объясняется не только более сильным иммунитетом, но и большей приспособленностью желудочно-кишечного тракта к такого рода встряскам. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы.
Лечение ротавирусной инфекции у детей
Препаратов, убивающих ротавирус не существует, поэтому лечение ротавирусной инфекции симптоматическое и направлено на нормализацию водно-солевого баланса, нарушенного при рвоте и поносе и на предотвращение развития вторичной бактериальной инфекции. Основной целью лечения является борьба с результатами воздействия инфекции на организм: дегидратацией, токсикозом и связанными с ними нарушениями сердечно-сосудистой и мочевыделительной систем.
При появлении симптомов желудочно-кишечного расстройства ни в коем случае не давать ребенку молоко и молочные, даже кисло-молочные продукты, в том числе кефир и творог - это отличная среда для роста бактерий.
Аппетит у ребенка снижен или отсутствует, заставлять ребенка кушать не следует, дайте ему выпить немного киселя (домашнего, сваренного из воды, крахмала и варенья), можно попоить куриным бульоном. Если ребенок не отказывается от еды, можно покормить его жидкой рисовой кашей на воде без масла (немного подсластить). Главное правило - давать еду или питье маленькими порциями с перерывом, чтобы предотвратить рвотный рефлекс. В дни с сильной рвотой или поносом нужно восполнить объем жидкости и солей, вымытых с жидким стулом и рвотными массами.
Температуру ниже 38 0 С сбивать не следует, если больной ее переносит удовлетворительно. Сбить температуру выше 38 0 С помогают влажные обтирания слабым водочным раствором - обтирать нужно все тело ребенка целиком, не допуская перепада температуры между участками тела, после обтирания надеть на ноги тонкие носочки. Ребенка с высокой температурой не кутать.
Лечение ротавирусной инфекции у взрослых
Особого лечения не требуется. При выраженных симптомах лечение симптоматическое. Не допускайте контакта с детьми во время заболевания ротавирозом, чтобы не заразить их.
Осложнения ротавирусной инфекции
При правильном лечении ротавирусная инфекция протекает без осложнений. Если не поить ребенка с рвотой и поносом часто, особенно это касается детей до года, возможно обезвоживание организма вплоть до летального исхода. Если не принять меры, возможно присоединение бактериальной кишечной инфекции и болезнь будет протекать еще более тяжело. Обязательно следите за температурой тела ребенка, длительное повышение температуры выше 39 0 С ведет к отмиранию клеток, в первую очередь, клеток головного мозга.
Летальный исход наблюдается в 2-3 % случаев, в основном среди детей с ослабленным здоровьем. После выздоровления перенесенная ротавирусная инфекция не влечет никаких долговременных последствий и прогноз благоприятный.
Профилактика ротавирусной инфекции
В качестве эффективного средства против ротавируса ВОЗ рекомендует проведение профилактической вакцинации.
Для специфической профилактики ротавироза на настоящий момент существует две вакцины, прошедшие клинические испытания. Обе принимаются орально и содержат ослабленный живой вирус. Ротавирусные вакцины в настоящее время доступны только в Европе и США.
Неспецифическая профилактика заключается в соблюдении санитарно-гигиенических норм (мытьё рук, использование для питья только кипячёной воды).
(c) Федеральное бюджетное учреждение здравоохранения «Центр гигиены и эпидемиологии в Чеченской Республике», 2006-2022 г.
Ротавирусная инфекция, которую так же называют ротавирусный гастроэнтерит, или в просторечии - желудочный или кишечный грипп) -острая кишечная инфекция, возбудителем которой является Ротавирус человека из рода Rotavirus.
Вероятность заболеть высока у людей любого возраста, однако чаще инфицируются дети раннего возраста- от полугода до двух лет.
Источником ротавирусной инфекции может быть как больной человек, так и здоровый вирусоноситель. Попадая в тело человека возбудитель активно размножается в клетках слизистой оболочки желудка и тонкого кишечника вызывая соответствующую клиническую картину гастроэнтерита, нарушается переваривание пищи, что приводит к развитию обезвоживания вследствие диареи ( поноса) и, уже с первого дня заболевания вирус выделяется в окружающую среду с калом.
Главный путь распространения ротавирусной инфекции - фекально-оральный: от человека к человеку, через зараженные предметы, немытые руки, пищу. Возбудитель долго сохраняет жизнеспособность в водной среде, как в открытых водоемах , так и в хлорированной воде ( бассейны). Так же вероятен и воздушно капельный путь передачи- при чихании, кашле.
Инкубационный период - от 1 до 5 дней.
Начало заболевания острое: повышается температура до 39 С, что сопровождается общим недомоганием, слабостью, появляются сильные, схваткообразные боли в животе, рвота. Довольно быстро к этим симптомам присоединяется диарея ( стул жидкий, частый, желтоватого цвета, с неприятным резким кислым запахом). Так же характерно покраснение глаз, слизистой задней стенки глотки и небных дужек, мягко выраженные катаральные явления.

Симптомы не являются строго специфичными, они могут сопровождать и другие опасные острые кишечные инфекции ( сальмонеллез, пищевое отравление, холера).
Главная опасность ротавирусной инфекции - в обезвоживании организма , развивающемся вследствие частой рвоты и обильного поноса .
Обычно болезнь заканчивается через 4-7 дней выздоровлением.
Заболевание представляет наибольшую опасность для малышей, обезвоживание у них развивается очень быстро, что может привести даже к смертельному исходу, если потери жидкости постоянно не восполнять. Взрослые же переносят инфекцию в мягкой, стертой форме ( послабление стула может быть однократным или кратковременным, на первый план в симптоматике могут выходить катаральные явления в носоглотке), сохраняется достаточная жизненная активность, но в этот период человек высоко заразен.
Специфического (противовирусного) лечения на данный момент не существует. Терапия только симптоматическая ( направленная на снижение выраженности основных симптомов: снижение температуры, восполнение потерь воды и восстановление водно- солевого баланса с помощью регидратирующих растворов, щадящая диета и применение мягких ферментных препаратов).
Самодиагностика недопустима, при появлении вышеперечисленных симптомов следует обратиться к врачу, для верификации диагноза.
Профилактика ротавирусной инфекции заключается в соблюдении мер личной гигиены ( прежде всего- тщательное и частое мытье рук, фруктов, овощей перед употреблением). Однако, следует понимать , что даже неукоснительное соблюдение гигиены не является гарантией отсутствия заражения.
С 2009 года существует возможность специфической вакцинопрофилактики. Однако, пока данная вакцина не включена в национальный календарь прививок, и, проводится по желанию.
Читайте также:

