Сыпь при отравлении краской
Обновлено: 24.04.2024
При остром отравлении парами краски симптомы проявляются через пару часов, а при хроническом могут появиться даже через несколько месяцев.
Симптомы острого отравления парами краски
Интоксикация организма при остром отравлении проявляется и болезненно, и просто неприятно. Первый симптом – это головная боль, которая быстро усиливается. Также можно отметить чувство жжения в глазах, слезотечение и покраснение. Головокружение часто сопровождается тошнотой и рвотой – так начинаются проблемы в функционировании пищеварительной системы.
Если иммунная система пациента очень слабая, при остром отравлении может возникнуть эйфория и спутанность сознания. Как правило, при этом кожа резко бледнеет, дыхание учащается и становится поверхностным, пациент может потерять сознание.
Симптомы хронического отравления парами краски
Хроническое отравление является логичным итогом накапливания в организме паров краски – первые несколько месяцев можно не наблюдать никаких тревожных симптомов. Но стоит обратить внимание на общее состояние организма – как правило, можно заметить снижение бодрости и появление вялости.
Пациент при хроническом отравлении существенно быстрее устает даже после несложной работы, становится рассеянным и забывчивым. Очень опасен тот факт, что к этому состоянию пациент привыкает – тогда в ход идет кофе и алкогольные напитки, чтоб не чувствовать недомогания. Как правило, эти меры помогают на короткий срок, но делают неприятные симптомы отравления интенсивнее.
Существует также перечень симптомов хронического отравления, которые наблюдаются нечасто, но являются признаками отравления парами краски. Стоит отметить, что данные симптомы могут свидетельствовать о наличии других заболеваний – именно поэтому нужно обратиться к специалисту, а не пытаться лечиться самостоятельно без качественной диагностики.
Таким образом, нетипичные симптомы отравления – это повышенная потливость и регулярное кратковременное повышение артериального давления. Также отмечается снижение полового влечения и снижение аппетита.

Важно своевременно обратиться за помощью к специалисту, чтоб отравление не повлекло за собой более серьезные нарушения в работе организма.
Хроническое отравление, как и острое при условии отсутствия медицинской помощи, может привести к серьезным осложнениям в работе организма. Какие последствия могут возникнуть при халатном отношении к своему здоровью при отравлении парами краски?
В первую очередь, работа сердечно-сосудистой системы будет под угрозой – часто наблюдается развитие хронической гипотонии и гипертонии. Также вдыхание паров краски может спровоцировать ожог дыхательных путей – а этот факт часто становится причиной кислородного голодания.
Если существуют подозрения относительно отравления парами краски, ни в коем случае не стоит закрывать на это глаза – даже при наличии одного симптома нужно пройти консультацию у врача. Важно бережно относиться к своему здоровью – так гораздо легче поддерживать правильную работу организма и не беспокоиться о возможных заболеваниях.

Каждый человек знает, что любые химические вещества являются крайне опасными для здоровья и могут вызвать серьезные заболевания. Многие уверены, что навредить организму могут только канцерогены, яды, пестициды. На самом деле, даже самая обычная краска способна вызвать отравление.
Практически каждая семья хотя бы один раз в несколько лет занимается покраской каких-либо деталей в доме, на участке или на даче. Большинство людей пренебрегают правилами техники безопасности: окрашивают что-либо без защитных масок, перчаток и прочих необходимых средств. Результат такого пренебрежения – отравление парами краски.
Отравление бывает острое и хроническое. Острое чаще всего происходит летом, когда покраской изделий занимаются обычные люди, пренебрегающие правилами безопасности. Хроническое отравление можно встретить у профессионалов, которые практически ежедневно работают с красящими веществами. В этом случае симптомы не всегда заметны. У человека появляется хроническая усталость, которая не исчезает даже после длительного отдыха. В такой ситуации нужно обязательно посетить врача, чтобы избежать нежелательных последствий.
Наиболее опасны среди компонентов краски именно растворители: толуол, бутанол и другие. Они раздражают кожу, слизистые оболочки глаз, носа, и ротовой полости, так как обладают высокой летучестью. Попадая в дыхательные пути и легкие, эти компоненты могут вызвать множество респираторных заболеваний, патологии других органов и систем, аллергические реакции у тех, кто к ним предрасположен. Попадая в организм в большом количестве, растворитель способен вызвать острую интоксикацию. Стоит отметить, что предельно допустимая концентрация, которая характеризует степень опасности растворителя, индивидуальна для каждого отдельного вещества.
Зачастую отравление от паров краски происходит во время проведения малярных работ: окрашивание различных поверхностей, работа с красящим веществом в закрытых помещениях, в помещениях с высокой температурой, работа без специальных средств защиты. Также отравиться можно при использовании некачественных материалов, при сжигании и соскабливании окрашенных элементов интерьера.
Симптомы отравления
Наблюдаются такие симптомы острого отравления краской: посинение кожи, тошнота, рвота, спутанность сознания, головокружение, головная боль, кашель, общая слабость. Также у человека может возникнуть жжение в глазах, шум в ушах, першение в горле. Кроме этого, к общим симптомам могут добавляться признаки отравления, характерные для конкретного компонента краски. Например, при вдыхании ацетона поражается нервная система. Внешне клиника схожа с опьянением. При интоксикации бутилацетатом у человека возникает жжение носоглотки, рта и глаз.
При хронической форме ухудшается общее самочувствие, снижается настроение, появляются тошнота, изжога, нарушаются стул и сон. Также хроническое отравление характеризуется непродуктивным кашлем.
Опасность отравления краской

При интоксикации парами краски, в первую очередь, страдают внутренние органы, поражается сердечно-сосудистая и дыхательная системы. При отсутствии возможности оказать срочную медицинскую помощь, у человека могут развиться определенные нарушения в работе организма. Снижается уровень артериального давления, учащается сердцебиение. Таким образом, организм обеспечивает полноценное кровоснабжение. Как итог, может появиться сердечно-сосудистая недостаточность.
Из-за ожога слизистых оболочек может появиться дыхательная недостаточность. Если краска попала внутрь организма, то поражаются пищевод и желудок. От этого страдает поджелудочная железа и развиваются проблемы с почками и печенью. Кроме того, у пострадавшего может нарушиться зрение, так как пары краски раздражают слизистую оболочку глаз.
Помощь при отравлении краской
Если при работе с краской у человека возник хотя бы один из тревожных симптомов, нужно сразу принять меры предосторожности. В первую очередь, сразу же покинуть помещение и выйти на улицу. Если такой возможности нет, то нужно открыть все окна, двери, чтобы появился сквозняк. При этом пострадавшего нужно укрыть одеялом, так как при отравлении тепло является необходимым. Также следует обеспечить человека водой.
Пить нужно как можно больше, поскольку вместе с жидкостью из организма выводятся все токсины. Важно помнить, что питье должно быть теплым. Можно давать просто чистую воду или травяной настой. Не будет лишним дать выпить несколько таблеток активированного угля. Врачи рекомендуют при отравлении пить раствор смекты.
Смекта – это сорбент, который выводит токсические вещества из организма. Пить его следует в течение дня. Важно понимать, что при отравлении следует обратиться к врачу даже в том случае, если состояние пострадавшего нормализовалось. Только специалист может правильно оценить степень интоксикации и назначить необходимое лечение.
Если человек находится без сознания, его нужно положить набок. Чтобы привести пострадавшего в чувство, ему придают устойчивое положение и подносят к лицу вату, смоченную в нашатырном спирте.
Когда пострадавший не приходит в себя, а его дыхание замедлилось или вообще не ощущается, следует немедленно сделать искусственное дыхание. Если пульс не прощупывается, то нужно приступить к непрямому массажу сердца. Идеальный вариант, если и массаж, и искусственное дыхание будут делать 2 человека сразу. От этих действий в экстренной ситуации зависит жизнь человека.
В медицинском учреждении пострадавшему оказывают всю необходимую помощь. Для начала проводится полное обследование для выявления осложнений. Также врачи должны выяснить, какие токсины попали в организм. Это необходимо для проведения лечения – в зависимости от компонентов краски назначается определенная терапия.
Кроме того, в условиях стационара пациенту вводится глюкоза или физраствор, промывается желудок, проводятся все необходимые мероприятия для очищения легких от отравляющих веществ. Также назначаются препараты, которые поддерживают работу сердца и сосудов. Дополнительно проводится и витаминотерапия.
Профилактика отравления парами краски
Во избежание отравления при проведении малярных работ нужно соблюдать все правила безопасности. В первую очередь, работать с маской, которую следует менять спустя определенное время. Это необходимо в том случае, если объем работы большой.
Красить нужно на улице в хорошую погоду или в хорошо вентилируемом помещении. Во время работы обязательно делать перерывы – примерно каждые час-полтора удаляться от объекта покраски и отдыхать полчаса.
Отравление парами краски – это крайне опасное состояние, при котором необходима исключительно профессиональная медицинская помощь. Нельзя заниматься самолечением и надеяться на народную медицину. Только специалист сможет помочь человеку и не навредить здоровью.
Специальность: терапевт, невролог .
Общий стаж: 5 лет .
Место работы: БУЗ ОО «Корсаковская ЦРБ» .
Образование: Орловский государственный университет имени И.С. Тургенева .
Что такое токсикомания? Причины возникновения, диагностику и методы лечения разберем в статье доктора Серегина Дмитрия Алексеевича, психотерапевта со стажем в 11 лет.
Над статьей доктора Серегина Дмитрия Алексеевича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Токсикомания — расстройство, вызванное употреблением летучих бытовых и промышленных химикатов, содержащих психоактивные вещества: бензол, ксилол, толуол, ацетон, этиловый и амиловый эфиры, трихлорэтилен и др. Токсикомания от наркомании отличается тем, что применяются химикаты, законодательно не относящиеся к наркотическим, но не менее опасные.
Согласно определению Всемирной организации здравоохранения (ВОЗ), расстройство включает четыре элемента:
- неконтролируемое побуждение употреблять психоактивное вещество;
- тенденция к увеличению дозы (рост толерантности);
- психологическая и физическая зависимость;
- вредные последствия для повседневной жизни (эмоциональные, социальные, экономические) [5] .
В России за период с 2000 по 2010 гг. число больных токсикоманией, состоящих на учёте в наркологических диспансерах, снизилось на 1,1 % и составило 9,4 пациентов на 100 тыс. населения. Реальный уровень токсикомании значительно выше, поскольку официальная статистика опирается на случаи обращения за медицинской помощью и вынужденных обследований [7] .
Максимальный уровень зависимости от психоактивных веществ — в Сахалинской области (45,3 больных на 100 тыс. населения). Проблемные территории с показателем 30 и более больных на 100 тыс. населения: Камчатский край, Удмуртская Республика, Ивановская, Челябинская, Магаданская области [7] .
Химикаты (ингалянты) угнетают центральную нервную систему, действуя сначала на кору головного мозга, а затем, по мере повышения концентрации в крови, на стволовые структуры мозга. Систематическое употребление сопровождается нарушением движения крови по сосудам (гемодинамики), дыхания, двигательной активности, обмена веществ в органах и тканях. Наиболее опасны средства бытовой химии, вызывающие тяжёлые поражения внутренних органов и систем [15] .
Эффект от приёма летучих растворителей проявляется быстро и длится от пары минут до нескольких часов. Ингалянты популярны среди подростков как альтернатива запрещённым наркотикам. Доступность, низкая стоимость и способность быстро влиять на настроение делают летучие растворители особенно привлекательными. Как правило, токсикоманы пропитывают ткань химикатом, помещают её в пластиковый пакет или контейнер и вдыхают испаряющиеся летучие вещества.
Согласно докладу Национального института по борьбе со злоупотреблением психоактивными веществами, приём ингаляционных веществ распространён среди бездомных детей и подростков, которые живут на улицах без семьи [3] . Исследования показывают связь между уровнем образования, наличием работы, благосостоянием и потреблением психотропных веществ [7] .

При токсикомании используют бензол, этилбензол и толуол. Толуол в чистом виде запрещён, поэтому в качестве токсичных веществ применяют содержащие его вещества: клей, лаки и растворители.
Популярное среди российских подростков злоупотребление бытовым газом — опасный вид токсикомании. Газ вдыхают из баллонов для заправки зажигалок и малогабаритных плит. Наполнение им лёгких и вытеснение кислорода приводит к удушью и потере сознания с летальным исходом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы токсикомании
Воздействие ингалянта зависит от дозы и типа вещества. При непродолжительном вдыхании паров резинового цемента или разбавителя краски наступает состояние, схожее с алкогольным опьянением. Длительное вдыхание растворителей или газов искажает восприятие времени и пространства, вызывает галлюцинации и эмоциональные нарушения: подавленное настроение с раздражительностью, гневливостью и тревогой.
У зависимых наблюдается:
- головная боль;
- тошнота и рвота;
- невнятная речь;
- нарушение координации движений;
- одышка;
- покраснение или сыпь вокруг носа и рта.
Запах краски и растворителей от одежды, кожи, изо рта — частый признак злоупотребления ингалянтами. Остатки краски или растворителя могут выделяться с потом [18] .
Согласно исследованиям, даже один эпизод злоупотребления ингалянтами может нарушить сердечный ритм, понизить уровень кислорода и привести к смерти. Регулярное злоупотребление вредит мозгу, почкам, сердцу и печени [17] .
У больных возникает:
- напряжённость;
- тревога;
- раздражительность;
- подавленное настроение (дисфория);
- физическая слабость и недомогание.
Для устранения дискомфорта зависимые принимают ингалянт вновь. Патологическое влечение к приёму психоактивных веществ преобладает в мотивации человека. Токсикант употребляют для улучшения состояния, вызванного проблемами с общением, конфликтами с законом, ухудшением здоровья, ослабления тягостных абстинентных состояний. Приём ингалянтов, несмотря на эти обстоятельства, — диагностический критерий зависимости от психоактивных веществ, используемый современными клиницистами.
Злоупотребление ингалянтами приводит к психозам с искажённым восприятием реальности, в результате чего больные получают бытовые травмы [16] . Начиная с малой дозы, токсикоманы регулярно увеличивают потребление вещества, поскольку эффект от приёма снижается. В итоге они доходят до смертельного уровня.
Внезапное прекращение приёма сопровождается соматическими симптомами (абстиненцией), психологической зависимостью, химическим и гормональным дисбалансом.
Абстинентный синдром при токсикомании — это реакция центральной нервной системы на прекращение регулярного употребления психоактивных веществ. Сопровождается подавленным настроением, тревогой, раздражительностью, головной болью, возбуждением, потливостью. К объективным проявлениям относятся тремор пальцев и век, учащение пульса, повышение артериального давления, расширение зрачков, судороги мышц. Признаки абстиненции появляются к концу первых суток после прекращения приёма ингалянта. Состояние утяжеляется на протяжении 4-6 суток, затем симптомы абстиненции проходят, но продолжительное время (до 1-1,5 месяца) сохраняется подавленное настроение, нарушения сна, приступы тоски или агрессивности.
Патогенез токсикомании
Токсикомания — комбинация физической и психической зависимости. Употребление психоактивных веществ начинается с экспериментов, затем переходит к периодическому употреблению, а после — к зависимости с подавленностью при отсутствии препарата и подъёме настроения в ожидании приёма. Психическая зависимость — частая причина рецидивов. Согласно современным исследованиям, генетический фактор — одна из причин развития зависимостей [14] .
Критические факторы развития токсикомании: доза ингалянта, частота ввода и способ введения. Во время приёма нервная система развивает компенсаторные механизмы для саморегуляции в присутствии токсиканта. Резкое исчезновение психоактивного вещества из организма нарушает постоянство внутреннего состояния, а компенсаторные механизмы приводят к абстиненции [13] . Токсикоман продолжает употреблять ингалянты, несмотря на негативные последствия для здоровья, социальной жизни и собственных попыток прекратить приём [14] [15] [16] .
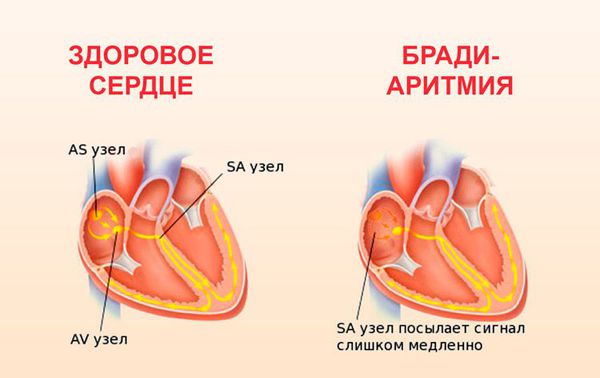
При токсикомании нарушается работа сердца:
- периодическое уменьшение частоты сердечных сокращений ниже допустимых значений (синусовая брадиаритмия);
- задержка распространения электрического импульса в толще сердечной мышцы (нарушение внутрижелудочковой проводимости);
- замедленное прохождение импульса, выработанного в синусно-предсердном узле, к рабочему миокарду желудочков (замедление атриовентрикулярной проводимости);
- повышение нагрузки на правое предсердие;
- недостаток питания в области задней стенки левого желудочка.
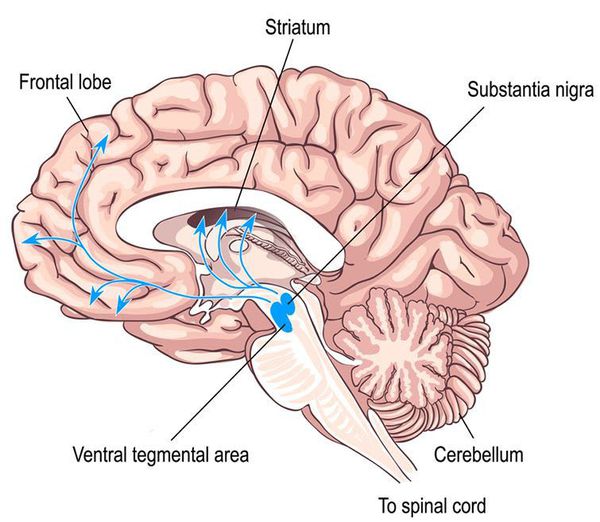
Токсиканты влияют на передачу импульсов в дофаминовых нервных путях и медиальной префронтальной коре (передней части лобных долей). Считается, что эти структуры лежат в основе патологической зависимости. Психоактивные вещества вызывают нарушения на всех уровнях работы организма, взаимодействуют с селективными рецепторами нейромедиаторов, оказывают токсическое действие.
Классификация и стадии развития токсикомании
Формы расстройства классифицируют по активному веществу, которым злоупотребляет больной. Большинство психоактивных ингалянтов входят в состав бытовых или промышленных химических продуктов, не предназначенных для вдыхания. Выделяют три категории веществ:
- растворители;
- газ;
- медицинские препараты, используемые не по назначению.
Ингалянты, предназначенные для бытового или промышленного использования, вдыхают через нос и рот. К летучим растворителям относятся:
- нефтепродукты (бензин и керосин);
- толуол (используют в разбавителях красок, цемента и клея);
- ацетон (применяют для разбавления красок);
- хлорфторуглероды в аэрозолях (лаки для волос и дезодоранты);
- баллоны с пропаном и бутаном.

Стадии развития токсикомании:
- Психологическая зависимость. Характеризуется любопытством и желанием экспериментов. Важную роль в инициации и поддержании токсикомании на этом этапе играет окружение.
- Физическая зависимость. У токсикомана возникают проблемы со здоровьем и абстинентное состояние.
- Деградация личности. Тяжёлые и необратимые изменения в организме. Отсутствие желаемого эффекта от приёма вещества, наряду со снижением устойчивости к нему, часто приводит к передозировке и гибели.
Осложнения токсикомании
При хронической токсикомании из-за длительной интоксикации поражается нервная система. По мере воздействия на ЦНС развиваются галлюцинации и бред. Больные психически деградируют — сужается круг интересов, ухудшаются когнитивные способности, возникает проблемы в общении. Находясь под действием психоактивных веществ, зависимые попадают в опасные ситуации и получают травмы.
Токсикомания вызывает:
- поражение печени и почек;
- расстройство центральной нервной системы;
- повреждение головного и костного мозга; (из-за снижения сопротивляемости к инфекциям); и остановку сердца;
- недостаток кислорода (гипоксию) и удушье (асфиксию рвотными массами).
Ещё одна опасность — замерзание горла или "аэрозольный ожог", потенциально смертельный для человека. Когда газ, который хранился под высоким давлением, высвобождается, происходит резкое охлаждение (до -20°C). Возможно обморожение с неконтролируемым сокращением гортани (ларингоспазмом) [13] [14] .
Вдыхание этилбензола и толуола приводит к потере слуха, судорогам конечностей, повреждению центральной нервной системы и головного мозга [5] . Известен синдром "Sudden Sniffing Death" ("внезапная смерть от вдыхания") — нарушение сердечного ритма, сердечная недостаточность и внезапная смерть при токсикомании.
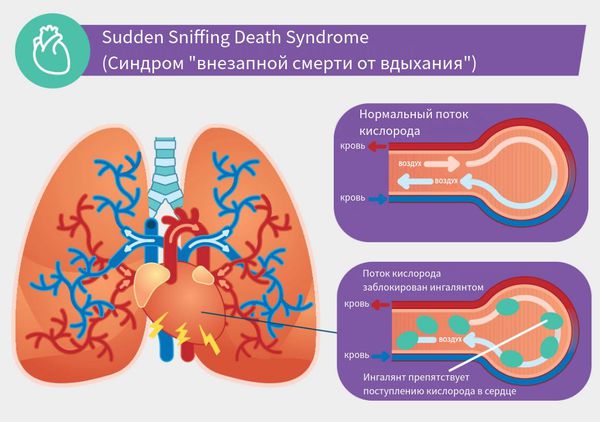
Единственный способ предотвратить синдром — избежать вдыхания токсичных веществ. В отличие от многих других препаратов, способных вызвать передозировку, безопасных доз ингалянта не существует. [18] .
Ингалянты, употребляемые при беременности, неблагоприятно влияют на плод, повышают риск преждевременных родов и врождённых дефектов у детей.
Диагностика токсикомании
Злоупотребление психоактивными веществами выявляют по клиническим признакам и изменению поведения, но проявления различны в зависимости от типа вещества, дозы и организма пациента. Токсичные ингалянты не обнаруживаются с помощью стандартных анализов для выявления запрещённых препаратов. Выявить их можно с помощью методов газовой и газожидкостной хроматографии в специализированных лабораториях. Показания к проведению исследования возникают редко, лишь в случае, когда это необходимо для судебно-медицинской экспертизы. На употребление ингалянтами может указывать аномальное повышение уровня печёночных ферментов. Диагностика пациента с острой ингаляционной интоксикацией может включать общий анализ крови, определение уровня электролитов в крови, печеночный и почечный профили, оценку кислотно-основного состояния крови, анализ сердечного фермента [24] .
Для подтверждения токсикомании ВОЗ рекомендует использовать ICD-10 (Международная классификация болезней 10-го пересмотра), подразделы F10-F19 "Психические расстройства и расстройства поведения, связанные с употреблением психоактивных веществ" [23] .
Критерии для определения расстройства:
- сильная тяга к психоактивным веществам;
- неконтролируемое поведение при употреблении токсикантов;
- состояние отмены;
- рост толерантности;
- приём продолжается, несмотря на осознание вреда здоровью.
Американская Психиатрическая Ассоциация для диагностики патологии рекомендует применять DSM-5 (Диагностическое и статистическое руководство по психическим расстройствам 5-го издания). По DSM-5 зависимость от психоактивных веществ устанавливают при наличии в течение 12 месяцев трёх или более критериев:
- рост толерантности с увеличением дозы вещества для достижения эффекта;
- абстиненция, подтверждённая симптомами отмены;
- постоянная тяга и неспособность контролировать употребление ингалянта;
- значительное снижение социальной активности;
- сохранение физических и психических осложнений после прекращения приёма.
Зависимость от психоактивных веществ в соответствии с DSM-5 сопровождается непреодолимым стремлением к употреблению ингалянта с тотальной вовлечённостью больного (компульсивное влечение) [21] .
Лечение токсикомании
Лечение токсикомании — длительный и сложный процесс, сопряжённый с частыми рецидивами. Реабилитацию проводят стационарно в больнице и амбулаторно без круглосуточного пребывания в клинике. При терапии избегают препаратов, воздействующих на обмен катехоламинов (группы гормонов, таких как адреналин, норадреналин, дофамин, синтезируемых в надпочечниках) из-за риска повышенной чувствительности к ним миокарда, вызванного ингалянтами. Сложной задачей является терапия сопутствующей аритмии, конкретные протоколы лечения отсутствуют. Некоторую пользу приносят бета-блокаторы.
Этапы лечения:
- Вывод токсичных веществ из организма (детоксикация) и устранение абстинентного синдрома.
- Устранение обменных нарушений и последствий употребления психоактивных веществ, терапия поведенческих расстройств и психического состояния.
- Коррекция психической зависимости.
- Поддерживающая терапия.
Особое внимание уделяется решению профессиональных и бытовых проблем, компенсации пропущенных занятий в учебном заведении, восстановлению социальных связей. Необходимо сформировать новые привычки проведения досуга и изменить модель поведения, характерную для зависимых — эгоцентризм, тяга к удовольствиям, отсутствие самодисциплины, непринятие ответственности и обязательств, обвинения окружающих в своих неудачах [2] [3] [4] .
Реабилитация может включать группы поддержки (12-шаговые программы) и психотерапию (мотивационную и когнитивно-поведенческую).

Во многих странах, в том числе в России, действуют реабилитационные центры, основанные на христианских ценностях. Они позволяют пациентам получить поддержку и найти новые ориентиры в жизни.
Прогноз. Профилактика
Прогноз часто неблагоприятный из-за суицидов, несчастных случаев, тяжёлых абстиненций. Токсикомания приводит к глубоким и необратимым изменениям головного мозга и всей нервной системы.
Ингаляционные токсиканты используют дети, подростки, потому что эти вещества входят в состав легально доступных недорогих продуктов, таких как дезодоранты, разбавители и лаки для волос. Несмотря на то, что многие ингалянты разрешены к продаже, в некоторых странах приняты законы по ограничению доступа несовершеннолетних.
Профилактика токсикомании схожа с предупреждением прочих наркологических расстройств и включает следующие мероприятия:
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.

161024

Статья составлена под редакцией эксперта, профессора ВАК по специальности «Внутренние болезни», Плотниковой Екатерины Юрьевны». Для лечения состояний, описываемых в статье, необходимо обратиться к врачу; информация в статьях не является призывом к самолечению.

Интоксикация организма
Интоксикация организма - признаки, симптомы | Фитомуцил Сорбент Форте
Интоксикация - это отравление организма токсичными веществами. Что делать при интоксикации организма, как срочно ее убрать, о симптомах и лечении - узнаем в статье. Фитомуцил Сорбент Форте.
Фитомуцил Сорбент Форте
Интоксикация организма— общее понятие, которое характеризует отравление психоактивными и другими веществами. Оно подразумевает целый комплекс симптомов, развивающихся на фоне отравления. Интоксикацию можно определить как по внешним проявлениям и симптомам, так и по данным лабораторных исследований в ряде случаев.
Существует множество токсических компонентов и видов интоксикаций, не связанных с приемом спиртных напитков. Поэтому была разработана классификация, определяющая путь попадания вредных веществ в организм и механизмы развития отравления.
Классификация интоксикаций
Выделяют две обширные группы интоксикаций. Экзогенная предполагает попадание токсинов в организм извне. Лечением таких состояний занимаются врачи-токсикологи, реже — инфекционисты в случаях, когда заболевание вызвано вырабатывающими экзотоксины возбудителями (например, столбняк). Симптомы интоксикации в этом случае специфические. Терапия подразумевает обязательное применение анатоксинов или антидотов. Экзогенная интоксикация, вызванная внешними факторами, развивается при попадании в организм природных или синтетических токсинов. К экзогенной интоксикации относят следующие виды:
- пищевая токсикоинфекция;
- алкогольное отравление;
- лекарственная интоксикация;
- отравление нитритами, тяжелыми металлами и пр.
При эндогенной интоксикации токсины вырабатываются непосредственно в организме больного. В этом случае синдромы различаются по степени тяжести. Интоксикация возникает в результате того, что в организме накапливаются токсичные вещества. Есть несколько видов таких субстанций:
- продукты нормального обмена веществ, которые скапливаются в чрезмерно высоких концентрациях: кетоновые тела, молочная кислота, мочевина и пр.;
- продукты нарушения обменных процессов: спирты, карбоновые кислоты, альдегиды и др.;
- вещества, образующиеся в результате клеточного распада из патологических очагов (фактор некроза опухолей) или из желудочно-кишечного тракта (липаза, катионные белки и пр.);
- биологически активные вещества: серотонин, интерфероны и т. д.
К причинам интоксикации собственными продуктами и веществами относятся нарушения механизмов адаптации организма: ослабление защитных сил, газообмена и др. В этом случае теряется баланс реакции тканей. Это сбивает обменные процессы и гомеостаз (постоянство внутренней среды). При этом вещества становятся эндотоксинами, не являясь таковыми в условиях нормального здоровья человека.
Интоксикации классифицируются по степени тяжести признаков, а также давности развития синдрома. Выделяют следующие виды:
Острая. Это состояние, которое возникает в результате однократного, кратковременного воздействия токсинов. Симптомы острой интоксикации выраженные, нарастают быстро. К экзогенной (внешней) интоксикации относятся: пищевое отравление, употребление большого количества алкоголя, лекарственных средств, попадание в организм растительных ядов и пр. Важно как можно быстрее получить медицинскую помощь. Несвоевременное лечение может повлечь фатальные последствия.
Хроническая. Это состояние обусловлено длительным воздействием токсинов в организм, обычно в малых дозах и с перерывами. Такая интоксикация может быть результатом поступления отравляющих веществ из внешней среды. Например, при курении, работе с ядохимикатами, а также во время приема медикаментов. Токсины часто вырабатываются в организме из-за болезни или нарушения метаболизма. Отравление может протекать со скрытыми симптомами или проявляться в выраженной форме.
Синдром интоксикации классифицируют по степени тяжести на легкий, средней тяжести, тяжелый и смертельный.
Симптомы и проявления
Признаки интоксикации организма очень разнообразны. Они зависят от конкретного токсина и пути его попадания в организм, длительности воздействия, исходного состояния здоровья человека и других факторов. Обычно острая интоксикация приводит к появлению следующих симптомов:
- тошнота, рвота;
- подъем температуры тела;
- ломота в мышцах;
- головная боль;
- расстройства пищеварения;
- нарушения функции нервной системы: сонливость, возбуждение, нарушения координации и пр.
У хронической интоксикации чаще встречаются общие признаки нарушения работы печени и почек, ЖКТ, нервной системы. Интенсивность их проявлений зависит от состояния выделительных систем организма. Как правило, развивается токсический гепатит, характеризующийся такими проявлениями:
- тяжесть и боль в правом боку;
- увеличение размеров печени;
- сниженный аппетит;
- тошнота и горечь во рту;
- повышенное газообразование;
- диарея, кожный зуд, высыпания;
- субфебрилитет (температура тела до 37–37,5 °С);
- повышенная утомляемость;
- непереносимость привычных нагрузок.

При хронической интоксикации любого происхождения симптомы чаще всего стертые. Но по мере накопления токсинов симптоматика становится более явной. Основными признаками выступают анемии, дерматиты, снижение сопротивляемости инфекциям, склонность к аллергии, нарушения функции пищеварительной системы.
Особенности терапии острой и хронической интоксикации
Важно правильно определить вид интоксикации, оценить степень тяжести отравления, выявить сопутствующие заболевания и общее состояние здоровья. Большинство хронических интоксикаций лечится на дому путем изменения режима питания и отказа от пагубных привычек. Работникам вредных производств стоит задуматься о смене места труда. Первый этап —очищение организма. Второй этап — восстановление нормального функционирования ЖКТ, который можно рассматривать как единую фабрику, отвечающую за наше здоровье. В качестве медикаментозной терапии назначают гепатопротекторы, чтобы усилить детоксикационную функцию печени и защитить ее от негативного воздействия; альгинаты для связывания и выведения химических элементов и токсических соединений, жидкий хлорофилл, сорбентыи другие средства для детоксикации.
Помощь при острой интоксикации:
- По возможности убрать отравляющие вещества. Основная задача — профилактика осложнений со стороны различных органов и систем, возникающих при длительном воздействии токсинов. Например, при реакции на медикаменты нужно обсудить с врачом перспективу временной отмены лекарственной терапии или возможность подбора другого средства.
- Выполнить промывание желудка. У этого метода есть строгие противопоказания: бессознательное состояние, подозрение на желудочное кровотечение.
- Употребить большой объем жидкости — щелочной минеральной воды без газа, чистой воды, отвара ромашки или шиповника. Для выведения токсинов необходимо пить не менее 35 мл воды на 1 кг веса. В жаркое время года доза должны быть выше — 40−45 мл.
- Принять энтеросорбенты. Лучше отдать предпочтение препаратам на основе натуральных компонентов, не повреждающих ЖКТ.
- При выраженных симптомах — провести инфузионную терапию для коррекции водно-электролитных нарушений. Выполняется в условиях стационара квалифицированными специалистами.
Важно понимать, что при любом недомогании, связанном с интоксикацией, нужно незамедлительно проконсультироваться с врачом.

Интоксикации у беременных женщин — довольно частое явление. Помощь при токсикозах и гестозах включает прием энтеросорбентов. Подбирать препарат, рассчитывать дозу и разъяснять правила приема должен врач.
Метод энтеросорбции широко применяется при интоксикациях различного типа. Энтеросорбенты помогают связать и вывести токсические продукты— эндотоксины и экзотоксины, при этом не меняя состава кишечной микрофлоры. Кроме того, эти препараты способны не только впитывать токсические вещества, образующиеся в кишечнике, но и связывать токсические продукты, которые в него поступают. Некоторые средства способны фиксировать на своей поверхности бактерии и вирусы, являющиеся причиной отравления.
Впитывание и выведение ядов и токсинов такими препаратами позволяет получить сразу несколько терапевтических эффектов:
снизить нагрузку на органы выделительной системы;
предупредить развитие нарушений;
восстановить целостность слизистых оболочек кишечника и улучшить его кровоснабжение;
ослабить аллергические реакции.
Исследователи Юлиш и Кривущев считают, что «перечень прямых и опосредованных механизмов лечебного воздействия энтеросорбентов намного больше» (Юлиш Е.И., Кривущев Б.И., 2001, с. 79).
При выборе энтеросорбента лучше отдавать предпочтение препаратам, которые не повреждают слизистую ЖКТ. Угольные сорбенты и лекарства на основе волокон древесины действуют довольно жестко. Поэтому врачи редко назначают их при интоксикациях.
Чем снять интоксикацию? Одним из эффективных средств является «Фитомуцил Сорбент Форте». В его состав входят компоненты натурального происхождения: псиллиум, инулин и пробиотический комплекс. Это позволяет не только быстро устранить признаки отравления, но и восстановить нормальную кишечную флору. Средство мягко очищает организм, не вызывает диарею, тошноту и боли в животе.
Среднетяжелое и тяжелое течение заболевания предусматривает госпитализацию. В этом случае проводится инфузионная терапия — ставятся капельницы по показаниям. Капельницы снижают концентрацию вредных веществ в крови и ускоряют естественную детоксикацию организма за счет усиления диуреза. Для инфузионного введения чаще всего используют физрастворы, растворы глюкозы и другие вещества.
В ряде случаев врач может назначить препараты с мощным антиоксидантным и антигипоксическим эффектом. Препараты янтарной кислоты обладают в том числе нейропротекторным, дезинтоксикационным, гепатопротекторным действием.
Иногда в медицинской практике применяются иммуномодуляторы. Такие средства стимулируют защитные механизмы и обладают цитопротекторным (противонекрозным) действием.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
- Зобнин Ю.В., Калинина О.Л., Седов С.К. «В центре внимания профессиональные интоксикации».
- Паличев В.Н., Разумов А.С., Паличева Е.И. «Оценка эндогенной интоксикации у беременных с гестозами».
- Юлиш Е.И., Кривущев Б.И. «Метод энтеросорбции в лечении синдрома интоксикации».
- Соломаха А.А. «Современные теоретические аспекты эндогенной интоксикации»
Зобнин Ю.В., Калинина О.Л., Седов С.К. «В центре внимания профессиональные интоксикации».
Паличев В.Н., Разумов А.С., Паличева Е.И. «Оценка эндогенной интоксикации у беременных с гестозами».
Юлиш Е.И., Кривущев Б.И. «Метод энтеросорбции в лечении синдрома интоксикации».
Соломаха А.А. «Современные теоретические аспекты эндогенной интоксикации»
Читайте также:

