Сыпь при кори и ветрянке
Обновлено: 25.04.2024
Омикрон – новый, уже тринадцатый по счёту с начала пандемии штамм коронавируса. Впервые он был выявлен в ноябре 2021 года в Южной Африке и практически сразу же распространился по всему миру. Данный факт вызвал массу опасений среди медицинского сообщества. И дело тут не только в высокой контагиозности (заразности). Действительно, новый штамм распространяется в 2-3 раза быстрее предыдущих мутаций, при этом в зону риска входят и ранее переболевшие COVID-19 пациенты, и вакцинированные лица.
Опасения медиков связаны и с тем, что Омикрон достаточно часто выявляется у детей, неся определённую угрозу для маленького организма. Такого не наблюдалось при доминировании Дельта-штамма и уж тем более первоначального, уханьского, который почти никогда не диагностировался у пациентов младшей возрастной группы.
Так в чём же опасность Омикрона? Чем он отличается от предыдущих видов коронавируса? Как лечить болезнь и что делать, чтобы избежать осложнений? Эти вопросы больше всего волнуют родителей, поэтому нужно в них разобраться детально.
Омикрон: особенности штамма
Так как Омикрон был выявлен относительно недавно, учёным-вирусологам ещё не удалось изучить его до конца. Но даже имеющихся данных достаточно для того, чтобы сделать вывод: этот штамм способен вызывать более быстрый ответ организма, чем предыдущие виды SARS-CoV-2. И что особенно важно – к нему стали наиболее чувствительны дети.
Конечно, симптомы заболевания выявляются во всех возрастных группах. Но из-за множественных мутаций произошли изменения в структуре коронавируса. Теперь он приобрёл возможность свободнее и прочнее прикрепляться к слизистой оболочке верхних дыхательных путей и проникать внутрь клеток. У детей в силу возраста носоглотка имеет специфическое строение: слизистая оболочка пока еще рыхлая, просветы узкие. При этом местная иммунная защита развита недостаточно, из-за чего дети весьма восприимчивы к воздушно-капельным инфекциям. Возрастные особенности развития организма в сочетании со множественными мутациями самого вируса – основные причины роста заболеваемости Омикроном у детей.
- Получить консультацию врача-педиатра;
- Сдать анализы на Covid-19;
- Вызвать детского врача на дом.
- И многое другое.
Для уточнения подробностей и по любым вопросам обращайтесь по номеру, указанному на сайте
При этом необходимо отметить, что маленькие пациенты переносят коронавирус так же, как и другие респираторные заболевания. В большинстве случаев всё обходится лёгким течением болезни. Опасения медиков, в основном, связаны с тем, что Омикрон преимущественно размножается в бронхах, а не в лёгких, как предыдущие виды коронавирусов. И если у взрослых пациентов особую угрозу представляет пневмония, то в случае с детьми опаснее бронхит, так как он может стать причиной серьёзных осложнений.
Омикрон и группа риска
У детей с сопутствующими патологиями велика вероятность тяжёлого течения недуга, вызванного вирусной инфекцией. В группу риска входят пациенты с такими заболеваниями, как:
- врождённый порок сердца;
- сахарный диабет;
- астма и иные хронические лёгочные патологии;
- ожирение;
- генетические заболевания;
- неврологические недуги;
- сердечно-сосудистые патологии;
- анемия.
Также в группе риска дети первого года жизни.
Симптомы Омикрона у детей
Специфических симптомов у Омикрона нет, поэтому его непросто отличить от других видов коронавируса. Более того, в настоящее время любые проявления ОРВИ следует рассматривать как возможный ковид.
- заложенность носа;
- сухой кашель;
- боль в горле;
- повышенная температура в течение 2-3 дней;
- головная боль;
- мышечная боль;
- нарушения со стороны органов пищеварения (тошнота, рвота, диарея);
- сыпь.
Появление перечисленных симптомов и в особенности сыпи у ребенка должно стать поводом для обращения к педиатру.
Сыпь при Омикроне
Что касается сыпи, то у 20 % детей она является единственным проявлением Омикрона при отсутствии каких-либо других симптомов. Точная причина её появления неизвестна, хотя врачи склоняются к мнению, что это специфическая реакция иммунной системы к коронавирусу.
Сыпь может быть различной и локализоваться на определённых участках тела:
- сыпь на руках (ковидные пальцы);
- очаговые высыпания, похожие на крапивницу;
- в виде волдырей как при ветрянке;
- в виде фиолетовых пятен;
- сосудистая сетка;
- в виде несимметричных розовых пятен как при кори.
Чаще всего сыпь появляется на руках, пальцах, вокруг рта. Высыпания зудят, особенно в ночное время, поэтому у ребенка могут возникнуть проблемы со сном. Также кожные высыпания могут быть чувствительны к ультрафиолету.
Высыпания исчезают сами после выздоровления. Но если они доставляют дискомфорт, врач может назначить противовоспалительные или противозудные препараты.
Диагностика Омикрона у детей
Так же, как и другие типы вирусов SARS-CoV-2, штамм Омикрон диагностируется тестированием. ПЦР-тест считается эталонным вариантом для диагностики острой вирусной инфекции. Но даже такие эффективные тесты могут быть отрицательными при наличии очевидных признаков ковида. Речь идёт о ложноотрицательных результатах, которые объясняются низкой чувствительностью тестов на антигены в первые дни после заражения. Для достоверности тест необходимо сдавать на 2-4 сутки после появления признаков заболевания.
Лечение коронавируса у детей
Тактика лечения подбирается индивидуально и зависит от состояния ребенка. В основном оно такое же, как и при других формах ОРВИ: жаропонижающие препараты, обильное питьё, постельный режим. При среднетяжелом и тяжёлом течении болезни, а также при наличии сопутствующих заболеваний детям с коронавирусом показана противовирусная терапия. Если заболевание протекает тяжело, может потребоваться госпитализация.
Постковидный синдром у переболевших Омикроном детей
Иногда после выздоровления маленькие пациенты жалуются на плохое самочувствие, и такое состояние может длиться до трёх месяцев. Наиболее частые жалобы:
- постоянная усталость;
- рассеянность внимания;
- приступы кашля;
- головокружение, головная боль;
- боль в груди или в животе;
- отсутствие или изменение запахов и вкусов.
В большинстве случаев эти проявления проходят сами. Но есть более опасный признак осложнений при коронавирусе – миокардит. Это воспаление сердечной мышцы, которое встречается преимущественно у детей, подростков, переболевших ковидом. Родителей должно насторожить, что ребенок стал меньше двигаться, быстрее уставать, жаловаться на плохое самочувствие. Одышка, учащённый пульс, потеря сознания – возможные признаки серьёзного осложнения.
Профилактика
Наиболее частый путь заражения ребенка штаммом Омикрон – в семье от непривитых взрослых. Вирус распространяется достаточно быстро, а значит, вакцинация взрослого населения остаётся единственным способом остановить рост заболеваемости. Также следует соблюдать меры предосторожности: чаще мыть руки, избегать контакта с инфицированными, носить средства индивидуальной защиты в общественных местах.
Вакцинировать или нет ребенка – вопрос, который каждый родитель должен решить самостоятельно. В открытом доступе представлены результаты различных исследований, и найти нужную информацию может каждый желающий. В любом случае важно понимать, что панацеи от ковида пока нет. Соблюдение режима дня, правильное питание и здоровый образ жизни – вот простой рецепт профилактики всех вирусных инфекций.
При подозрениях на новый штамм коронавируса покажите ребенка врачу. Педиатры клиник IMMA проведут осмотр и назначат лечение. Запишитесь на приём в удобное для вас время и проконсультируйтесь у квалифицированных специалистов в области педиатрии.
Автор материала: врач-педиатр клиники на Никулинской, к.м.н. Ильина И. Д.
Ветрянка, краснуха и корь у детей. Как победить летучие вирусы?
Ветрянка, краснуха и корь - самые распространенные и заразные вирусные заболевания среди детей, вызываемые "летучими" вирусами. Главные признаки этих недугов - сыпь и высокая температура. Эти "летучие инфекции" можно подхватить и находясь в 50 метрах от заболевшего: вирусы, которые являются возбудителями этих болезней, могут легко переноситься потоками воздуха.
Лучше всего переболеть ими еще в детском саду, особенно краснухой и ветрянкой, в этом случае в будущем организм ребенка быстрее поборет "летучие" инфекции, так как это закаляет иммунитет. К тому же у детей, более старшего возраста эти болезни переносятся гораздо тяжелее и чреваты осложнениями. Каждая из этих болезней проявляет себя по-разному, но отличить их друг от друга можно по внешнему виду и расположению на теле сыпи. При кори сыпь вначале появляется за ушами, на шее и лице.
Она представляет собой яркие розовые пятнышки, которые затем сливаются друг с другом и превращаются в большие пятна, которые уже через 2-3 дня распространяются по всему телу и добираются до ног. С 4-го дня высыпания бледнеют и начинают шелушится, оставляя на коже темные пятнышки. Эти пятнышки сохраняются несколько дней. Если же ребенок подхватил вирусы краснухи, то сыпь возникает сначала на лице и шее, и за несколько часов (очень быстро!) распространяется по всему телу.
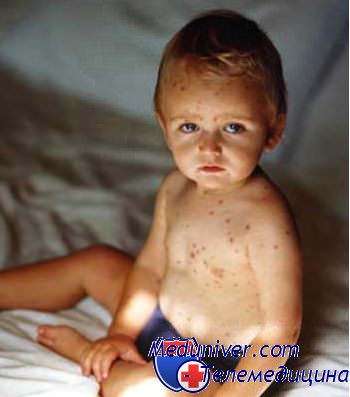
Она светло-розовая, в отличие от сыпи при кори, пятна никогда не сливаются друг с другом. Сыпь держится не более 3-х дней и исчезает, не оставляя никаких следов. При ветрянке сыпь бывает в виде нестерпимо зудящих бледно-розовых пятен, которые затем в течение суток превращаются в пузырьки, наполненные прозрачной жидкостью. На вторые сутки жидкость мутнеет, а пузырек высыхает и покрывается корочкой. На теле ребенка присутствуют одновременно и пузырьки, и пятна, и корочки. Сыпь появляется постоянно в большом количестве в течение 5 дней.
Ветрянкой или ветряной оспой рано или поздно болеют почти все дети. При ветрянке наблюдается резкое повышение температуры и ухудшение общего состояния у ребенка. Тяжесть состояния зависит от количества пузырьков на теле, чем сыпи больше, тем тяжелее ребенку. Кашля и насморка при ветрянке не бывает, но если сыпь появляется на слизистых дыхательных путей, то развивается бактериальная инфекция. Например, ринит, фарингит, конъюнктивит и так далее.
Повышенная температура и плохое самочувствие сохраняются в течение 5-ти дней, а с окончанием появления новых сыпей они должны исчезнуть. Лечение ветрянки заключается в уменьшении интоксикации и профилактике риска заражений бактериальными осложнениями. Сыпь дезинфицируют с помощью зеленки или слабым раствором марганцовки. Это дезинфицирует язвочки, уменьшает зуд и позволяет проследить динамику проявления новых пятен. При ветрянке ребенок не должен находиться в жарком помещении, где он будет сильно потеть.
Ведь пот увеличивает зуд и состояние у ребенка ухудшиться. Во время болезни кормите ребенка легкой пищей и обильно поите. Ребенок, больной ветрянкой, заразен за сутки до появления первых пузырьков и в течение 5 дней с момента появления последнего элемента сыпи. В это время необходимо изолировать ребенка от других детей, для предотвращения их заражения. Купать больного ребенка нельзя, так как вода разнесет инфекцию по всему телу. При высокой температуре выше 38?С надо сбивать ее лекарственными препаратами, который пропишет вам врач-педиатр.
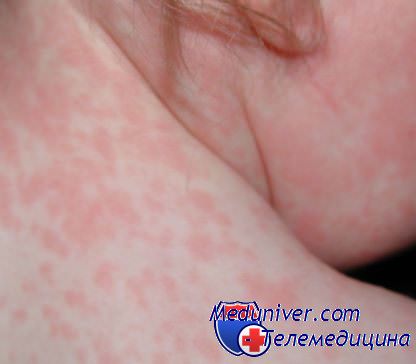
Краснуха, в отличие от ветрянки, протекает легко. При краснухе ребенок жалуется на зуд, насморк, у него повышается температура и может наблюдаться покраснение глаз. Кроме сыпи на теле, ребенок может жаловаться на головную боль и слабость. Если потрогать ребенка за ушами, заднюю поверхность шеи и затылок, то можно почувствовать увеличение лимфоузлов. Протекает краснуха обычно легко и не дает никаких осложнений.
Специального лечения от краснухи не требуется. Иногда уже через несколько часов от сыпи не остается и следа, а если она появилась ночью, то может остаться вовсе незамеченной. Больной ребенок заразен за один день до появления сыпи и в течение 5 дней после ее появления. Особенно опасна краснуха для беременных женщин, у них может наблюдаться тяжелые пороки развития плода. Поэтому, если мама ждет второго ребенка, а первый заболел краснухой, то надо срочно изолировать ее и обратиться за консультацией к врачу.
От ветрянки и краснухи прививок существуют, но в обязательном порядке их во многих регионах страны не делают, а вот от такой опасной "летучей инфекции", как корь, ребенка следует обязательно прививать. Вирус кори чрезвычайно подвижен и заразен, шансов не заразиться ею у непривитого ребенка практически не существует. Первые признаки болезни появляются на 9-10 день после заражения. Температура у ребенка поднимается до 40?С, наблюдается слабость, головная боль, сухой кашель, слезотечение и покраснение глаз.
На слизистой поверхности ротовой полости появляются гнойнички в виде крупиц соли. Эти симптомы сохраняются в течение недели, затем появляется сыпь. Через пять дней после появления сыпи температура снижается. При кори у ребенка ослабляется иммунитет и он может заболеть вирусными и простудными заболеваниями. Поэтому лечить корь надо под наблюдением врача, строго соблюдая его рекомендации. Осложнения при этой болезни очень опасны и могут привести к летальному исходу.
Сыпь при вирусной инфекции у ребенка
Ряд вирусных инфекций проявляется высыпаниями на коже, которые дают ключ к диагнозу. В некоторых случаях кожная сыпь является основным признаком. Раннее распознание характерных экзантем также помогает отличить вирусные инфекции от лекарственных реакций, бактериальных и риккетсиозных высыпаний, а также других реактивных эритем.
В начале XX в. врачи обычно обозначали детские экзантемы числами. Скарлатина и корь были известны как «первая» и «вторая» болезнь, но эти две сыпи часто путали. Краснуха была определена как отличная от кори нозологическая единица и получила наименование «третья» болезнь.
В 1900 г. Duke описал «четвертую» болезнь, которая, вероятно, является не отдельным характерным заболеванием, а представляет собой сочетание скарлатины и краснухи. «Пятой» болезнью в настоящее время считается инфекционная эритема, а розеола завершает список в качестве «шестой» болезни.
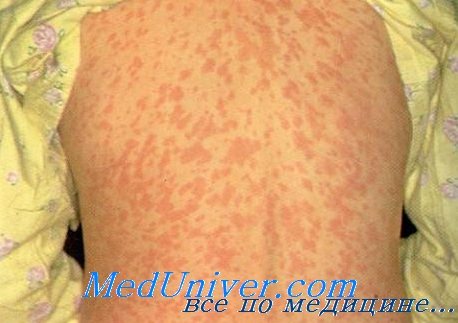
Сыпь у ребенка при кори
Многие другие вирусы вызывают характерную реакцию в коже. Инфекции герпесвирусов и поксвирусов диагностируются по характерным для них везикуло-буллезным высыпаниям, в то время как инфекции пикорнавирусов (к которым относятся энтеровирусы) идентифицируются по кореподобным экзантемам.
Вирусы вызывают появление экзантем посредством различных механизмов. Прямое инфицирование кожи происходит при ветряной оспе, энтеровирусах и герпетической инфекции. Другие высыпания, например, при кори и краснухе, вероятно, следствие сочетанных процессов распространения вируса на кожу и иммунологического ответа организма.
Некоторые взаимодействия между организмом и вирусом активируются воздействием определенных лекарств, примером служит генерализованная экзантема, которая развивается более чем у 95% пациентов с инфекцией вируса Эпштейна-Барр, которые получают ампициллин.
До внедрения вакцинации корь и краснуха были распространенными инфекциями, и экзантемы при этих заболеваниях стали парадигмой для других «кореподобных» (морбилиформных) сыпей. Хотя обычные в конце зимы и начале весны эпидемии были прерваны распространением вакцинаций в индустриальных странах, отсутствие иммунизации у значительного количества детей в последнее десятилетие привело к периодическим эпидемиям заболеваний в США.
Экзантемы, вызванные энтеровирусами, очень вариабельны и обычно развиваются после более короткого по сравнению с классическими вирусными экзантемами инкубационного периода. Хотя они наблюдаются круглый год, пик заболеваемости приходится на конец лета и начало осени. Кореподобные, везикулезные, петехиальные и уртикарные высыпания проявляются вариабельно, обычно в сопровождении лихорадки.
Другие симптомы могут включать менингит, конъюнктивит, кашель, острый ринит, фарингит и пневмонию. Вирусная пузырчатка полости рта, кистей и стоп является специфическим заболеванием с характерными папулезно-везикулезными очагами на ладонях, подошвах, твердом нёбе и (нередко) на туловище, особенно на ягодицах. У пациентов с этим синдромом идентифицированы вирусы Коксаки А5, А10 и А16 и энтеровирус 71.
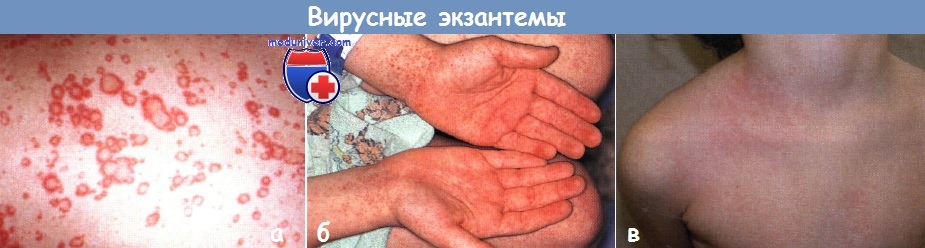
а - уртикарная вирусная экзантема распространилась с туловища на лицо и конечности у грудного ребенка. Очаги исчезли через несколько дней
б - у 6-летнего мальчика появились красные пятна и петехии диаметром 1-2 мм на дистальных участках конечностей с поражением ладоней и подошв
в - у этого здорового 4-летнего мальчика на левой стороне груди развились односторонние дискретные и сливающиеся папулезные высыпания, через несколько дней произошла генерализация высыпаний.
Односторонняя латероторакальная экзантема (асимметричная перифлексоральная экзантема детского возраста) - еще одно состояние с характерной клинической картиной, причиной которого могут быть различные возбудители, в том числе энтеровирусы. Бессимптомная или с минимальным зудом кореподобная или скарлатиноподобная сыпь обычно начинается около одной подмышечной впадины, часто остается на стороне первоначального поражения, распространяется по туловищу у детей грудного и дошкольного возраста.
Средний возраст начала заболевания 2 года. Девочки болеют в два раза чаще мальчиков. Очаги обычно заживают без рубцевания в течение 5 нед. Диагностические тесты отсутствуют, но в биопсиях кожи обнаруживают присущий только этой экзантеме эккринный лимфоцитарный инфильтрат.
Папулезно-везикулезные высыпания дифференцируют с вирусом varicella-zoster и инфекцией ВПГ с помощью теста Тцанка. Клиническое течение и, при необходимости, культуральный анализ и серологические исследования помогают установить специфический диагноз. Хотя пик менингококковой инфекции приходится на зиму и весну, отдельные случаи могут регистрироваться летом и осенью, в сезон энтеровирусов. Следовательно, ребенка с петехиальной экзантемой и предполагаемым энтеровирусным менингитом необходимо внимательно обследовать, чтобы исключить бактериальную инфекцию.
Инфекции цитомегаловируса, вируса Эпштейна-Барр и респираторных вирусов могут сопровождаться пятнистыми, кореподобными или уртикарными экзантемами, которые трудно отличить от лекарственных высыпаний. Дети, получающие лекарства и периодически болеющие вирусными инфекциями, должны продолжать курс лечения под внимательным наблюдением врача. Такие минимальные вирусные экзантемы обычно проходят за несколько дней, в то время как лекарственные реакции имеют тенденцию персистировать или усиливаться.
Однако прием лекарства необходимо прекратить у любого пациента, если развиваются крапивница, ангиоотек, ССД/ТЭН или другие признаки прогрессирующих аллергических реакций.
Ветряная оспа – это заразное инфекционное заболевание, в детском возрасте протекает в достаточно легкой форме; у грудных детей, взрослых, а также людей с ослабленным иммунитетом болезнь может принимать гораздо более тяжелые формы. Ветрянка обычно передается воздушно-капельным путем. После контакта с заболевшим может пройти от 10 до 21 дней, прежде чем появятся симптомы заболевания. Человек может заразить других, даже не зная, что он болен. Инфекционный период начинается за пару дней до появления характерных высыпаний на коже и длится до тех пор, пока новые нарывы не перестанут появляться, а старые покроются коркой.
Cимптомы
Симптомы ветряной оспы начинают проявляться с дрожи, жара, боли в животе, головной боли и общего состояния недомогания. За пару дней до этого на теле может появиться сыпь. Жар может быть сильнее в первые дни после появления сыпи (маленькие, зудящие, красные пятна на лице, голове, плечах, груди и спине). Также сыпь может появиться во рту, на веках и в области гениталий. При этом у одного больного может быть всего несколько нарывов, а другой весь ими покроется. Поначалу это красные отметины со светлыми волдырями. Они достаточно быстро исчезают и затягиваются коркой, которая, в свою очередь, отмирает в течение 2 недель. В первые 4-5 дней продолжают появляться новые нарывы и волдыри, поэтому одновременно могут протекать все стадии кожной сыпи.
Осложнения ветряной оспы
Как правило, человек болеет ветрянкой один раз в жизни. Тем не менее, в иммунную систему заносится вирус, который может никак себя не проявлять, а потом активироваться вновь во взрослом возрасте, вызывая сыпь. Такая сыпь называется опоясывающим лишаем или опоясывающим герпесом.
Ветряная оспа может навсегда оставить на коже оспины, особенно у подростков. Временные отметины могут оставаться видимыми от 6 месяцев до года.
Если беременная женщина заболеет ветрянкой за несколько дней до родов, новорожденный может получить тяжелую форму заболевания.
Ветряная оспа может привести к развитию вторичных серьезных бактериальных инфекции, вирусной пневмонии (инфекция легких, вызванная определенными вирусами и сопровождаемая симптомами жара, кашля и одышки); энцефалита. Энцефалит – вирусное заболевание мозга; является очень редким осложнением ветрянки. Тем не менее, важно знать его симптомы: жар, спутанность сознания, беспамятство, утомляемость и резкие сильные боли, отдающие в конечности (прострел).
При выявлении похожих симптомов необходимо незамедлительно доставить больного к врачу.
Что можете сделать Вы
Следует незамедлительно обратиться к врачу. При тяжелом общем состоянии и выраженных кожных проявлениях может потребоваться госпитализация, особенно при появлении симптомов со стороны нервной системы (боли, отдающие в ноги, сильная головная боль) или если больному становится тяжело дышать. Пить много прохладной жидкости. Парацетамол поможет снизить жар.
Не использовать ацетилсалициловую кислоту (аспирин). При язвах во рту придерживаться щадящей диеты. Избегать употребления соленых продуктов, а также цитрусовых фруктов и соков.
При болезненных и зудящих высыпаниях в области наружных половых органов можно использовать препараты для наружного применения с обезболивающим эффектом. При выборе лучше проконсультироваться с врачом или работником аптеки.
При появлении признаков формирования нарыва на месте высыпаний можно использовать антибактериальную мазь.
Необходимо повторно обратится к врачу, если температура выше 38 градусов держится больше 4 дней.
Детям не обязательно оставаться в постели, но необходимо находиться в состоянии покоя.
Когда температура тела понизится, а оспины покроются коркой, ребенок может гулять. Вопрос о посещении школы, детского сада или ясель решается врачом.
Попытки содрать корки с заживающих оспин могут привести к повторному инфицированию и еще большему зуду. Рекомендуется коротко подстричь ногти и часто мыть руки для предотвращения инфицирования, на ночь надевать хлопковые перчатки, чтобы снизить вероятность содрать оспины во время сна.
Лечение
Что может сделать врач
Врач пропишет антивирусные препараты взрослому больному (дети, как правило, нуждаются просто в отдыхе и покое). Для большей эффективности лечение должно быть начато как можно раньше, как только появится сыпь (по меньшей мере, в течение 24-48 ч). При повторном инфицировании врач пропишет антибиотики и рано выявит возникшие осложнения.
Профилактика ветрянки
Если вы у вас существует высокая вероятность заболеть ветрянкой, обратитесь к врачу. Назначенные медикаменты или прививка могут предотвратить заражение. Избегайте контакта с другими людьми во время инфекционного периода (пока все оспины не затянутся коркой).
Если люди подвергались вероятности заражения при контакте с вами, посоветуйте им наблюдать за возможным появлением кожных высыпаний в течение 2 недель с момента контакта. Практически невозможно предотвратить распространение болезни в одной семье. Исследования показывают, что в 9 случаях из 10-ти супруг(а) инфицированного также заболеет.
Вакцинация от ветрянки рекомендована детям после года.
Обязательно следует обратиться к врачу, если у вас был контакт с заболевшим и вы не болели ветрянкой в детстве, особенно при снижении иммунитета, беременности или если вы перенесли операцию по трансплантации костного мозга.
Каждого взрослого при заполнении медицинской карты спрашивают: «Какими детскими инфекциями болели?». Обычно имеются в виду такие недуги, как корь, краснуха, эпидемический паротит, ветряная оспа и скарлатина. Немного о каждом заболевании:
Ветряная оспа
Симптомы.
У ребенка поднимается температура до 37.5-38.0 С, и практически сразу же появляется характерная пузырьковая сыпь. Причем первые пятнышки обычно видны на стыке волосистой части головы и лба, в последующие дни сыпь распространяется на все тело. Достоверно определить характер высыпаний и поставить диагноз может только врач! Поэтому лучшее, что вы можете сделать для своего ребенка, - это вызвать педиатра.
Эта инфекция протекает у детей раннего возраста (до 5-6 лет) легко. В более старшем возрасте заболевание протекает тяжелее, часто с симптомами общей интоксикации. Заболевание вызывается вирусом герпеса 3 типа, очень заразно, так что если в группе в детском саду кто-то заболел, то заболеют все, кто был в контакте.
Краснуха.
Симптомы.
Вирус краснухи опасен в первую очередь для беременных, так как ведет к необратимым нарушениям развития плода. Кроме того, краснухой очень легко заболеть - достаточно провести некоторое время в помещении с больным человеком. Поэтому для безопасности будущих мам прививка включена в национальный календарь прививок.
Осложнения практически не встречаются. После заболевания вырабатывается стойкий иммунитет, и повторное заболевание встречается очень редко.
Эпидемический паротит
В народе ее еще называют «свинкой». Эта детская вирусная инфекция характеризуется острым воспалением в слюнных железах. Инфицирование происходит воздушно-капельным путем. «Свинка» начинается с повышения температуры тела до 39С, выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение .Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этим местам вызывает у ребенка выраженную боль . Сама по себе эта болезнь не опасна, неприятные симптомы проходят в течении 3-4 дней. Однако достаточно часто эпидемический паротит заканчивается воспалением в железистых органах, таких как поджелудочная железа и половые железы. Перенесенный панкреатит в некоторых случаях приводит к сахарному диабету. Воспаление половых желез (орхит) чаще встречается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться бесплодием. В особенно тяжелых случаях свинка может осложниться вирусным менингитом, который протекает тяжело, но не приводит к летальному исходу. С учетом такого количества возможных осложнений вакцинация против эпидемического паротита внесена в национальный календарь.
Симптомы.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40.0 С. Позднее начинается насморк, кашель, полное отсутствие аппетита. Для кори характерно появление конъюнктивита – воспаления слизистой оболочки глаза, которое проявляется светобоязнью, слезотечением, резким покраснением глаз. Эти симптомы продолжаются 2-4 дня. На 4 день появляется сыпь, которая выглядит как мелкие красные пятнышки различного диаметра. Сыпь возникает на лице и голове (особенно характерна локализация за ушами) и распространяется по всему телу в течение 3-4 дней. Для кори очень характерно, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
Заболевание, несмотря на довольно яркую клинику, хорошо переносится детьми, но чревато тяжелыми осложнениями. К ним относятся пневмония, отит, энцефалит (воспаление мозга). Необходимо помнить о том, что после перенесенной кори на протяжении длительного времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-нибудь простудным или вирусным заболеванием. Нужно оберегать его от чрезмерных нагрузок и контакта с больными детьми. Иммунитет после кори пожизненный.
Заболевание характеризуется очень высокой восприимчивостью. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью - он может распространяться даже по вентиляционным трубам и шахтам лифтов, при этом одновременно заболевают дети, проживающие на разных этажах дома.
Скарлатина
Симптомы.
Скарлатина начинается остро с подъема температуры до 39-40.0 С, рвоты. Сразу же отмечается выраженная интоксикация, головная боль. Наиболее характерным симптомом для скарлатины является ангина. Больные отмечают острую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает характерный вид – «малиновый язык» (ярко-розовый, крупнозернистый). На 2 день появляется сыпь. Ее отличительной особенностью является то, что ярко-красная мелкоточечная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остается белое пятно. Сыпь может располагаться на всем теле, но всегда остается чистым участок между верхней губой и носом и подбородок. Сыпь держится от 2 до 5 дней. Несколько дольше остаются проявления ангины (от 7 до 9 дней).
Скарлатина - единственная из «детских инфекций», вызываемая не вирусом, а бактериями (стрептококком группы А).
Это острое заболевание передается воздушно-капельным путем, также возможно заражение через предметы обихода (игрушки, посуда). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые 2-3 дня заболевания. Скарлатиной болеют только дети, так как взрослые уже устойчивы к стрептококку. Переболевшие также приобретают стойкий иммунитет. Иммунитет после детских инфекций вырабатывается практически на всю жизнь, и, переболев один раз, человек вряд ли заболеет повторно. От кори, краснухи, паротита, ветряной оспы защищают вакцины, хотя даже после вакцинации около 3% малышей могут заболеть (это связано с индивидуальными особенностями иммунной системы). Следуя Национальному Календарю прививок, вы сможете уберечь своего малыша от большинства «детских инфекций»!
Автор материала: врач-педиатр клиники на Никулинской Букреева Е.П.
Читайте также:

