Свищи при удалении полипов в
Обновлено: 19.04.2024
Иссечение свища прямой кишки при парапроктите – оперативное вмешательство, которое проводится для радикального удаления аномалии, расположенного в заднем проходе. Новообразование называют фистулой. Также удаляется и воспаленная анальная крипта, которая приносит пациенту дискомфорт и болезненные ощущения. В частной проктологическое клинике „Проктолог 81” проводится радиоволновое иссечение свища прямой кишки. Диагностические исследования проводят с помощью современного инновационного оборудования. Малоинвазивные методики минимизируют операционную травму.
Подробнее об операции
Иссечение свища заднего прохода – операция, при которой удаляется свищевой ход и пораженная анальная крипта. Метод лечения подбирается для каждого пациента индивидуально. Свищ прямой кишки – это фистула, которая образуется во время патологического процесса в прямой кишке и в мягких тканях. Проктологи выделяют такие виды свищей прямой кишки:
| Полные свищи | Неполные свищи |
| Новообразования диагностируют на слизистой оболочке прямой кишки и на мягких тканях. Появляются трещины и отверстия на коже. | Образуются на слизистой оболочке либо только на мягких тканях. Лечение будет более быстрым, чем при наличии полных свищей. |
Причины развития патологии
Проктологи выделяют ряд причин, которые провоцируют появление свищей в прямой кишке. В 90% провоцирующим фактором становится парапроктит. Параректальные свищи образуются при отсутствии лечения и своевременной диагностики.
Также к основным причинам развития проктологического заболевания относят:
- геморрой и увеличение геморроидальных узлов;
- образование анальных трещин;
- злокачественные и доброкачественные образования;
- нарушенное внутрибрюшное давление;
- болезнь Крона прямой кишки;
- туберкулез прямой кишки;
- дивертикулы в прямой кишке;
- попадание инородного тела в заднее отверстие;
- нетрадиционный анальный секс;
- последствия травмы заднего прохода;
- инфекционно-воспалительные процессы в кишечнике;
Иссечение парапроктита необходимо, так как консервативное лечение не принесет эффекта и не поможет устранить болезнь. При проведении оперативного вмешательства устраняется свищевой ход и придатки. К ним относят внутренние и внешние выходные отверстия. Брюшная полость очищается от гнойных накоплений, иссекаются поврежденные и травмированные ткани, в том числе и пораженная крипта. Вследствие этого восстанавливается нормальная анатомия прямой кишки.
При появлении болезненных ощущений либо другой симптоматики обратитесь к проктологу, который проведет комплексное диагностическое исследование. На официальном сайте клиники „Проктолог 81” размещены фото иссечения свища прямой кишки. Вы можете ознакомиться с процессом проведения операции.
Оперативная техника удаления свища прямой кишки зависит от локализации новообразования, от формы, размеров и запущенности патологии.
Почему проводится иссечение свища при парапроктите
Образование свищевого хода – это проход, который образуется между мягкими тканями анального отверстия и прямой кишкой. Как правило, появляется при гнойном и инфекционном процессе. Внешне свищевой ход имеет вид узкого канала, который покрыт эпителием. Имеет выход и вход в форме воспаленных ран. Края при этом уплотняются.
Когда пациенту удалось устранить воспалительный процесс, аномальный проход все еще остается открытым. Рана кровоточит, из нее выделяется слизь, гной и другие выделения с неприятным запахом. Мягкие ткани раздражаются, воспаляются, появляется болевой синдром. В некоторых случаях развивается аллергический процесс.
При отсутствии своевременной диагностики и лечения деформируется задний проход, появляются анальные трещины, рубцы и другие изменения. Патология перерастает в злокачественную, несет опасность для здоровья и жизни пациента. Медикаментозное лечение устраняет неприятные симптомы, но не ликвидирует причины болезни. Для этого проводится оперативное вмешательство. Иссечение свища прямой кишки имеет исключительно позитивные отзывы. Риск рецидива сводится к нулю.
Показания
Следует немедленно обратиться к проктологу, если появилось подозрение о наличии свища прямой кишки. У больного появляются такие симптомы, которые свидетельствуют о развитии инфекционного и воспалительного процесса:
- гнойные и слизистые выделения из анального отверстия;
- появление анального кровотечения;
- неприятный запах в заднем проходе;
- появление ран, которые не заживают на протяжении длительного периода;
- нарушение пищеварительного тракта;
- проблемы при испражнении;
- запоры и диарея;
- проблемы при мочеиспускании;
- болевой синдром, который усиливается при кашле, чихании, при физических нагрузках;
- ощущение инородного тела в заднем проходе;
- повышение температуры и артериального давления;
- общая слабость;
Прямокишечный свищ – опасная патология, которая при отсутствии лечения приводит к осложнениям и становится злокачественной.
Преимущества
Радиоволновое иссечение свища прямой кишки в Москве проводится в клинике „Проктолог 81”. Операция проводится опытными хирургами и колопроктологами. Цена иссечения иссечение свища прямой кишки зависит от запущенности патологии. Перед хирургическим вмешательством больного консультирует анестезиолог, который подбирает индивидуальную анестезию. Используется общая или эпидуральная анестезия.
Выделяют такие преимущества проведения радиоволнового иссечения новообразования:
- малоинвазивность, что гарантирует отсутствие крови;
- быстрое заживление;
- отсутствие риска рецидива и появления осложнений;
- отсутствие отечностей и воспалительных процессов после проведения операции;
- безболезненность;
- быстрота реабилитационного периода;
К тому же, после проведения операции больной отправляется домой и возвращается к привычному образу жизни. Нет необходимости в наблюдении в стационаре. Малоинвазивные вмешательства избавляют пациента от прямокишечной фистулы даже на запущенных стадиях.
Подготовка, диагностика
Для диагностики проктологического заболевания больной посещает проктолога. При первичном осмотре проводится пальпация для установления локализации свища. Медицинский специалист изучает строение новообразования и определяет тактику лечения. Проводится комплексная диагностика, которая включает в себя:
- ультразвуковая диагностика органов брюшной полости;
- фистулография;
- колоноскпия;
- ректороманоскопия;
- зондирование пораженного участка;
При отсутствии противопоказаний больной отправляет на магниторезонансную томографию либо компьютерную томографию. Для того, чтобы уточнить диагноз, пациент сдает общий анализ крови, мочи, кала. После получения данных проктолог устанавливает диагноз и назначает лечение.
Перед проведением оперативного вмешательства следует сделать рентгенографию грудной клетки, флюорографию, эхокардиограмму. За несколько дней до хирургического вмешательства необходимо поменять рацион, исключить продукты, которые вызывают брожение. Категорически запрещено принимать алкогольные напитки и курить в день процедуры. Больной садится на безшлаковую диету.
Процедура проводится натощак, поэтому советуют не принимать пищу за 10 часов до операции. В день проведения ставится клизма для очищения кишечника. Используется препарат Фортранс.
Как проводится операция
Для иссечения свищей прямой кишки используют различные процедуры, в том числе и малоинвазивные. Для радикального удаления новообразования проводится операция, при которой свищевой ход и придатки удаляются. Воспаленная анальная крипта также удаляется, так как способствует размножению вредоносных бактерий в организме.
Оперативное вмешательство проводится исключительно в плановом порядке. Если же ситуация критичная, гнойная полость вскрывается, содержимое откачивают. После удаления пораженного участка в параректальной клетчатке потребуется реабилитация и уход за раной. Длительность заживления зависит от особенностей организма пациента и от стадии заболевания.
Если речь идет об острой форме парапроктита, то у больного диагностируют инфильтраты. Проводится абсцедирование. Гнойные скопления вскрывают и санируют, тщательно очищают. Воспаление снимают с помощью медикаментозных препаратов и антибактериальных веществ. После устранения воспалительного процесса проводится радикальная операция. Свищ и гнойный очаг удаляются.
Применяются такие процедуры для радикального лечения свища прямой кишки:
- рассечение свищевого хода в просвет анального канала;
- операция Габриэля;
- иссечение с последующим дренированием наружу;
- иссечение с последующим сшиванием наглухо;
- затягивание лигатурой;
- пластический метод;
- операция LIFT.
Рассечение в просвет анального канала считается простым методом, который не приводит к осложнениям. Медицинская процедура имеет несколько недостатков, среди которых высокая вероятность рецидива. Рана рассекается в области свища, после чего содержимое нередко остается внутри. Развивается рецидив. В некоторых случаях травмируются мягкие ткани анального отверстия, нарушается целостность анального сфинктера.
Операция Габриэля проводится дли иссечения свищевого хода. Удаляется область от наружного отверстия до дна гнойной полости по зонду, который вводится внутрь. После этого иссекаются мягкие ткани, которые плотно прилегают к фистуле. Удаляются и соседние мягкие ткани, которые были поражены. Если был диагностирован единичный свищевой ход, и рубцовые изменения отсутствуют, полость ушивают. В большинстве случаев на реабилитационный период устанавливают дренаж, чтобы исключить риск воспаления.
Лигатурный метод проводится при высоких экстрасфинктерных свищах. Специальная лигатура вводится через дно гнойной полости через свищевой ход. После этого концы свищевого хода выводят наружу и завязывают.
Пластический метод заключается в полном иссечении свища прямой кишки. После оперативного вмешательства проводится отсечение слизисто-мышечного лоскута. Он перемещается для того, чтобы закрыть фистулу.
Риск рецидива отсутствует только в том случае, если проводится радикальная операция и удаляется все содержимое свища. Эффект закрепляется медикаментозной терапией.
Особенности периода реабилитации
После выхода из наркоза появляется болевой синдром на недлительный период. Пациенту назначают обезболивающие препараты и спазмолитики. Во избежание послеоперационных осложнений, применяется лечение антибактериальными средствами. На протяжении семи дней после проведения операции больной принимает бульоны, каши, питьевую воду. Исключается употребление жареной и соленой пищи, хлебобулочных изделий, газированных и алкогольных напитков.
Через несколько дней происходит переход на дробное питание. Пациент кушает 5 раз в день маленькими порциями. Следует включить в рацион продукты с большим количеством клетчатки. Работа кишечника нормализуется, запоры и диарея исчезнут. Для быстрого выздоровления необходимо прогуливаться по свежему воздуху на протяжении тридцати минут каждый день. Приветствуется зарядка по утрам, которая улучшит тонус мышц.
Период восстановления занимает 4 недели. Следует отказаться от физических нагрузок, поднятия тяжестей. Советуют посещать лечащего врача для контроля над состоянием раны. Ежедневно пораженная область промывается теплой водой и дезинфицируется антисептиками. Необходимо наладить режим дня, включая полноценный сон.
Чтобы получить расширенную информацию о проведении операции, комплексных исследований, заполните заявку на официальном сайте проктологической клиники. Сотрудник медицинского учреждения перезвонит Вам и подробно расскажет о процедурах, которые проводятся.
Полипы прямой кишки относятся к доброкачественным образованиям, и по внешнему виду напоминают новообразования, которые возникают они на слизистой оболочке кишечника. До настоящего времени не установлено причин, по которым возникает эта патология, однако статистика утверждает, что чаще они диагностируются у лиц, страдающих воспалительными заболеваниями кишечника, хроническими запорами, диарреей.
Возрастных и половых привязок у полипоза кишечника также не существует – заболевание с одинаковой частотой обнаруживается у женщин и мужчин, бывают также наследственные формы заболеваний - диффузный семейный полпоз, которые выявляются уже в подростковом возрасте.
Признаки, симптомы и последствия прямокишечных полипов
Полип представляет собой разрастание эпителиальной, железистой или соединительной ткани, локализация которого – полые внутренние органы. При формировании этого доброкачественного образования в прямой кишке больной фактически не ощущает неприятных симптомов, однако это никоим образом не свидетельствует о безвредности полипа.
Все полипы прямой кишки сегодня относят к предраковым состояниям. В большинстве случаев их появлению предшествуют воспалительные заболевания кишечника, сопровождающиеся стойкими нарушениями стула.
Основными симптомами патологии являются:
- выделение с калом слизи;
- нерегулярное появление крови в каловых массах;
- спазмы и боли в кишечнике (эти симптомы появляются при большом размере полипов, когда возникает частичная непроходимость кишечника).
Но чаще всего полипы кишечника бывают бессимптомными, т.е. клинически проявляются, когда достигают уже больших размеров, либо перерождаются в рак кишечника. В связи с этим для ранней диагностики полипов кишечника рекомендуется ежегодно выполнять иммунохимический анализ кала на скрытую кровь (например, тест ColonView).
При их появлении необходимо обратиться к колопроктологу для детального обследования, после которого начнется подготовка к удалению полипа в прямой кишке одним из методов.
Причины появления полипов
Достоверных данных о причинах возникновения полипов в прямой кишке нет, однако известно, что полипы никогда не образуются на абсолютно здоровой слизистой оболочке кишечника. В большинстве случаев они формируются после хронических или острых патологий толстой и прямой кишки, после перенесенных кишечных инфекций, а также при систематических погрешностей в питании, из-за которых появляется запор. Немаловажную роль в их образовании играет и наследственность – полипы нередко диагностируются у родственников тех, кто сталкивался с такой проблемой.
Методы лечения полипа прямой кишки
Медикаментозная терапия к полипу прямой кишки не применяется по причине неэффективности. При обнаружении этих доброкачественных новообразований специалисты предпочитают удаление полипов в прямой кишке одним из хирургических или малоинвазивных методов, широко применяемых в современной проктологии:
- эндомикрохирургическое иссечение полипов;
- иссечение полипов посредством ректоскопа или колоноскопа – полипэктомия;
- удаление полипа методом коагуляции его ножки (лазером, либо аргоновой плазмой);
- резекция части кишечника – практикуется при множественных образованиях;
- трансанальное удаление полипов в прямой кишке
При этом кроме классического скальпеля операции по удалению доброкачественных образований в кишечнике применяются высокотехнологичные методики - лазер, электрокоагуляция, радиоволновой скальпель, а также "электропетля".
Эндомикрохирургическое удаление полипов
Эндоскопическая операция по удалению полипа прямой кишки с помощью проктоскопа - инструмента, вводимого в полость прямой кишки и оснащенного лампочкой и трубкой для подачи углекислого газа. Конструкция аппарата разработана таким образом, что подаваемый газ расширяет полость кишки, а источник света освещает ее, что позволяет врачу визуализировать образование.

Кроме того, на проктоскопе устанавливается камера для передачи увеличенного изображения на экран. Непосредственно операция по удалению полипа прямой кишки проводится с помощью хирургических эндоскопических инструментов.
Достоинства этого метода:
- возможность удаления полипа с любого участка и/или слоя слизистой оболочки прямой кишки;
- возможность остановить возникшее кровотечение методом коагуляции;
- возможность удалить полип, не разделяя его на несколько частей.
Применяется метод практически при любом виде полипов.
Удаление полипа методом электроэксцизии
Электроэксцизия, известная также как "электропетля", проводится с использованием ректоскопа. Основной инструмент – прибор, на конце которого размещена тонкая металлическая нить в виде петли. В ходе процедуры ее накидывают на полип и затягивают, чтобы она плотно обхватила ножку образования, а после этого включают электропитание, чтобы петля нагрелась. Дальнейшее затягивание петли приводит к пересечению ножки полипа и запаиванию кровеносных сосудов.

- отсутствие или очень низкий риск возникновения кровотечений;
- быстрота проведения операции.
Метод подходит для удаления полипов с "ножкой" диаметром до 30 мм, расположенных на небольшом (до 30 см) расстоянии от анального отверстия.
Резекция прямой кишки
Резекция прямой выполняется в случае, если полипы имеют признаки перехода в злокачественную форму и есть гистологическое подтверждение диагноза. Как правило, подобные операции выполняются при малигнизированных полипах, больших ворсинчатых полипах. Операция выполняется под общим наркозом. Последние годы широкое распространение получила лапароскопическая резекция прямой кишки вместе с полипом.

Лазерное удаление полипа
Удаление полипа прямой кишке лазером реализуется двумя способами – коагуляцией полипа или его иссечением. Впервом случае процедура проводится под местной анестезией, во втором – под общим наркозом.
Лазерная коагуляция полипов прямой кишки представляет собой послойное прижигание новообразований. Иссечение же представляет собой классическую полипэктомию с применением не обычного, а лазерного скальпеля.
Достоинства лазерного удаления состоят в малом риске возникновения кровотечений.
Трансанальное удаление полипа
Процедура применяется при некоторых видах полипов – при ворсинчатом и аденоматозном. Главное условие при этом состоит в том, чтобы они располагались на расстоянии до 10 см от заднепроходного отверстия. Операция проводится под общим наркозом.

Иссечение полипа проводится путем пересечения его ножки, если полип имеет ее. В случае, если он располагается на широком основании, практикуется иссечение с овальным надрезом.
Недостаток метода – высокий риск возникновения кровотечений, снизить который можно проведением дополнительных процедур, в частности коагуляцию сосудов и наложение швов.
Подготовка к удалению полипов прямой кишки
Перед удалением прямокишечных полипов пациентам рекомендуется соблюдать специальную диету, исключающую богатые клетчаткой продукты, чтобы уменьшить кишечный объем. За сутки до проведения лечебных манипуляций рекомендуется пить больше воды и использовать очистительную клизму, чтобы полностью очистить кишечник от каловых масс. Также врач может посоветовать принимать слабительные средства. Для этого можно использовать обычные клизмы, либо специальные медикаментозные: Микролакс, Энема клин. Иногда для полной очистки толстой кишки врач может порекомендовать прием специальных слабительных препаратов – Фортранс, Лавакол, Эндофальк.
Послеоперационный период
Полное восстановление слизистой после удаления полипа в прямой кишке происходит спустя 2 или более недель в зависимости от вида примененной процедуры. В этот период необходимо соблюдать специальную диету, которая поможет предотвратить возникновение запоров.
Также в период восстановления не рекомендуется водить автомобиль, поднимать тяжести, принимать пищу нерегулярно и большими порциями. Стоит исключить из меню острые и соленые продукты, а также алкоголь. В первую неделю после операции рекомендуется исключить из меню овощи и фрукты – они содержат грубую клетчатку, которая может травмировать не зажившую слизистую оболочку. Предпочтение нужно отдавать слизистым супам и кашам.

О наступлении осложнений могут свидетельствовать:
- кровотечение из прямой кишки;
- рвота;
- головокружение и общая слабость;
- повышение температуры;
- отечность и/или боль в ногах;
- кашель.
При их появлении рекомендуется немедленно обратиться к врачу.
Профилактика полипоза прямой кишки
Для предотвращения появления полипов на слизистой оболочке кишечника рекомендуется вовремя лечить любые заболевания желудочно-кишечного тракта, а также придерживаться норм здорового питания, пить больше жидкости, чтобы исключить запоры и иные нарушения стула.
Как получить консультацию специалиста
Узнать больше о процедурах удаления полипов прямой кишки можно у специалиста колопроктолога, задать вопрос которому можно прямо на этом сайте. Заполните форму для обратной связи и укажите свой email, чтобы получить ответ быстрее, или позвоните по указанному ниже телефону, чтобы записаться на консультационный прием к проктологу.
Свищом прямой кишки называют хронический недуг, который представляет собой воспаление желез на слизистой оболочке прямой кишки с вовлечением параректальной клетчатки. Болезнь сопровождается образованием свищевого пути, своеобразного «тоннеля» между внутренним и наружным отверстием образования.
Заболевание возникает преимущественно в результате несвоевременного лечения острого парапроктита. Оно чревато многими осложнениями, и потому требует немедленного лечения – медикаментозного, или хирургического. Более эффективный метод – иссечение свища, с помощью которого можно навсегда забыть о столь неприятном недуге. Иссечение свища прямой кишки (параректального свища) является единственным радикальным методом лечения. Медикаментозное лечение может применяться только для купирования обострения.
Что такое свищ прямой кишки и как он образуется
Образование свища происходит в случае, когда нагноение при парапроктите вскрывается, но полость, в которой находилось содержимое, не затянулась. По образовавшемуся каналу внутрь параректального клетчаточного пространство проникает инфекция, которая поддерживает в тканях воспаление. При этом вновь начинает образовываться гной, расплавляя расположенные рядом с очагом ткани. Выходное отверстие такого нагноения часто образуется снаружи – на поверхности кожи.

Виды свищей и их симптомы
В проктологии различают несколько разновидностейэтой патологии. Официальная классификация включает следующие виды параректального свища:
- полные – с двумя отверстиями, одно из которых открывается в прямую кишку, а второе наружу;
- неполными – с одним отверстием, открывающимся в прямую кишку;
- внутренними – с двумя отверстиями, выходящими в прямую кишку.
По такому признаку, как размещения фистул относительно сфинктера прямой кишки существует другая классификация, которая выделяет следующие виды патологии:
- Внутри- или межсфинктерный свищ – отличается неповрежденным свищевым путем, одно отверстие которого открывается на поверхность кишечной крипты, а второй – на поверхность кожи в непосредственной близости от анального отверстия. Этот вид характеризуется отсутствием разветвлений фистулы.
- Транссфинктерный свищ – отличается погружением свищевого пути на различную глубину, при этом он всегда пересекаетвнешний сфинктер прямой кишки. Главная особенность этого вида фистул – склонность к разветвлению и формированию гнойных затеков и шрамов.
- Экстрасфинктерныйсвищ – характеризуются прохождением свищевого пути за наружным жомом, и формируются при расположении гнойного очага в удаленных от сфинктера клетчаточных пространствах. Отличаются извитостью фистул и их большой протяженностью, а также склонностью к формированию новых наружных отверстий при каждом обострении.

Независимо от вида свища симптоматика при их появлении одинакова, и представляет собой чередование обострений и ремиссий. При стихании воспалительного процесса у больных наблюдается выделение небольшого количество отделяемого из внешних отверстий свища. Процесс может сопровождаться раздражением тканей возле анального отверстия, появлением неприятного запаха. Возникновение дискомфорта и болезненности в стадии ремиссии может возникать только в случае недостаточного дренажа фистул.
Обострение воспалительного процесса сопровождается более выраженной симптоматикой:
- боли в тазовой области и нижней части живота;
- нарушение процесса дефекации и мочеиспускания;
- повышение температуры тела;
- головные боли и слабость.
Симптоматика сохраняется до тех пор, пока не вскроется образовавшийся в параректальной клетчатке гнойник, и их содержимое не выйдет наружу. После этого вновь наступает ремиссия. Подобные чередования могут длиться по несколько лет, пока не будет произведено хирургическое иссечение параректального свища.
Диагностика заболевания
Диагностикой, равно как и лечением параректального свища, занимается проктолог. При обращении к нему многие пациенты опасаются обострения болей из-за диагностических манипуляций, однако в большинстве случаев проктологу достаточно опросить больного для установления времени появления симптоматики и характера болезни.
Далее проводится внешний осмотр, позволяющий остановить локализацию и количество отверстий свища. Только после этого врач проктолог приступает к пальцевому обследованию прямой кишки, цель которого – установление местоположения свищевого хода, особенно если он не визуализируется. При появлении ощутимого дискомфорта или боли применяется местная анестезия.

При обращении к проктологу в стадии обострения параректального свища инструментальное и пальцевое обследование может не назначаться из-за того, что картина заболевания представлена достаточно ясно, а любые манипуляции могут вызвать нестерпимые боли.
В острой стадии болезни дополнительное обследование (инструментальное) назначается в случае, если у врача есть сомнения относительно точности диагноза.
Для дополнения диагноза выполняется аноскопия, ректороманоскопия. Для уточнения локализации свищевого хода, при очень сложных свищах, выполняют фистулографию. При этом исследовании выполняют контрастирование свищевого хода ретгеноконтрастным веществом и после этого выполнят рентегнографию, либо компьтерную томографию.
Методы лечения
Наиболее эффективным способом устранения заболевания является иссечение параректального свища различными методами. Их выбор зависит от нескольких факторов:
- от степени сложности свища прямой кишки;
- от наличия или отсутствия рубцов;
- от степени изменений параректальной клетчатки;
- от наличия или отсутствия в параректальной клетчатке нагноений и экссудата.
Так, при наличии абсцесса сначала проводят его вскрытие, а полное иссечение свища прямой кишки откладывают на некоторое время, пациенту же назначают курс антибиотиков для устранения острого воспаления. Противовоспалительная терапия показана и при подготовке к операции у больных, у которых в свищевом ходе имеется инфильтрат.

Непосредственно операция может проходить следующим образом:
- со вскрытием и дренированием гнойных затеков;
- с ликвидации внутреннего отверстия свища путем перемещения лоскута слизистой оболочки;
- с ушиванием сфинктера;
- с использованием герметизирующего тампона или специального клея для заполнения фистулы;
- с рассечением свища и так далее.

Важно помнить, что народные средства и даже медикаменты из аптеки не могут в полной мере устранить очаги воспаления. Единственный способ избавиться от патологии – иссечение анального свища в специализированной клинике.
Послеоперационный период
В течение нескольких дней после операции больному необходим тщательный контроль со стороны врача. Лечение при этом продолжается, и включает в себя прием анальгетиков и антибиотиков. Для более быстрого снятия воспаления и заживления швов применяются ванночки с раствором антисептиков – фурацилина и марганцовки, перевязки с антибактериальнми мазями. Для уменьшения риска осложнения больным не рекомендуется поднимать тяжести в течение нескольких месяцев после процедуры иссечения свища.
В процессе заживления шва рекомендуется изменить рацион. В первые сутки после ее проведения можно употреблять в пищу только жидкие продукты – кефир, воду, немного разваренной рисовой крупы. При таком меню в первые дни будет отсутствовать стул, что уменьшит травмирование послеоперационных ран. В последующие дни в меню постепенно включают отварные овощи и свежие фрукты, зерновые продукты и каши, кисломолочные продукты и обильное питье. При необходимости допускается принимать слабительные средства.
Последствия операции
В большинстве случаев операция по иссечению свища проходит без каких-либо осложнений. В редких случаях, когда пациент обращается к колопроктологу с запущенной формой заболевания, могут происходить рецидивы или возникать вторичные функциональные изменения.
Избежать подобных проблем можно путем своевременного обращения к специалисту. Для этого не обязательно посещать клинику. Предварительная консультация по вопросу лечения анального свища возможна на нашем сайте. Для этого вам необходимо заполнить форму-заявку или позвонить по указанным телефонам. Здесь же можно записаться на прием к врачу колопроктологу.
Что такое анальный полип? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Анальные полипы (АП) — сборное понятие, применяемое для обозначения новообразований в пределах анального канала. Это не самое частое проктологическое заболевание, но оно присоединяется к прочим хроническим воспалительным состояниям терминального отдела толстого кишечника. При постановке диагноза «Анальный полип» пациенты часто пугаются последствий в виде раковых опухолей. Это вполне оправдано. Поэтому заболевание требует тщательной диагностики и своевременного лечения.
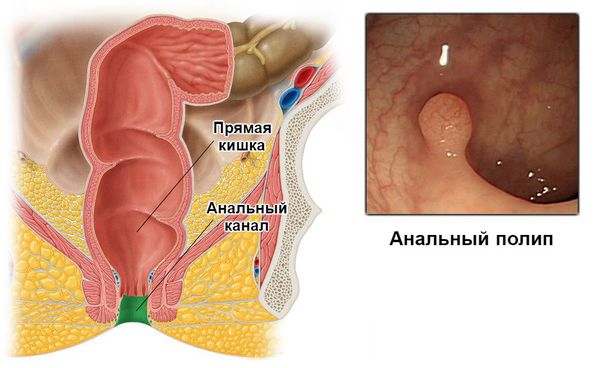
Полипами анального канала принято называть всевозможные объёмные образования в пределах анального канала, выступающие в просвет кишки. Источниками образования полипов могут служить любые клетки из тканей, расположенных в анальной зоне.
Клиническая картина
Основные клинические симптомы анального полипа: стул с примесями крови, жжение, зуд и болезненность в области ануса. Более редкие проявления: мокнутие в перианальной области и выделение слизи из прямой кишки [12] .
Этиология
Причинами образования АП являются довольно много факторов, что объясняется большим разнообразием их происхождения и гистологического строения. Однозначно можно сказать, что эти полипы сопровождают (или осложняют) течение хронических воспалительных заболеваний и в аноректальной зоне, и в кишечном тракте в целом.
Для уточнения границ анального канала Российское общество колопроктологов рекомендует формулировку: "Анальный канал — это терминальная часть пищеварительного тракта, начинающаяся от места аноректального соединения у верхней границы тазового дна и заканчивающаяся наружным отверстием — анусом, границей которого является место перехода непигментированной анодермы в пигментированную (истинную) кожу" [11] .
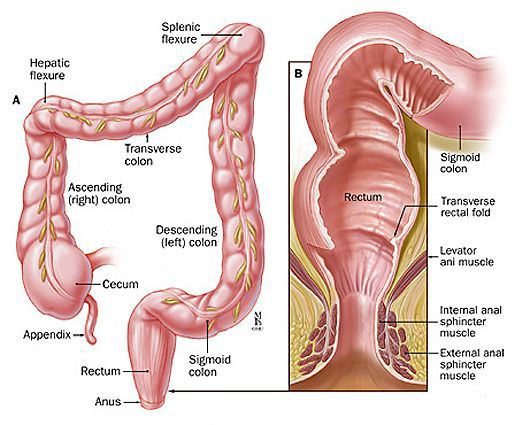
Факторы риска возникновения анального полипа:
- длительные воспалительные процессы в кишечнике и аноректальной зоне (хронические трещины, хронический геморрой, колиты, в том числе болезнь Крона, неспецифический язвенный колит);
- регулярная травматизация слизистой анального канала (хронические запоры, длительная диарея, практика нетрадиционных видов секса, злоупотребление крепким алкоголем, острыми блюдами);
- генетическая предрасположенность к образованию опухолей (семейный полипоз и т.п.).
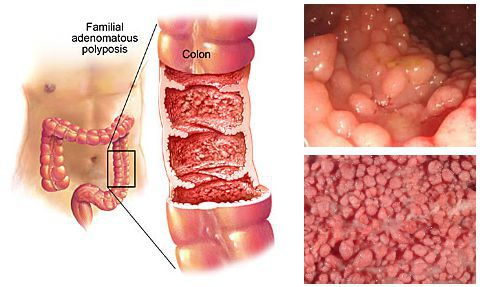
Эпидемиология
Истинная распространённость полипов анального канала не известна, потому что "анальным полипом" называют любое образование анального канала. Известно, что анальный полип встречается у 30 % пациентов с хронической анальной трещиной и у 10 % пациентов с пролапсом (выпячиванием) слизистой прямой кишки [12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы анального полипа
Проявления болезни напрямую связаны с гистостроением опухоли, её формой и размерами. Например, полипы на ножке часто выпадают из анального канала, ущемляются мышцами сфинктера и потому проявляются довольно интенсивными болями и кровотечениями.
Другие полипы дают симптомы в виде безболезненного выделения крови и слизи (железистая аденома).
Когда нужно обратиться к врачу
Многие анальные полипы протекают бессимптомно [1] . Часто их случайно диагностируют при профилактических обследованиях или при проведении ректороманоскопии по поводу других заболеваний. Учитывая, что полипы часто сопровождают хронические заболевания прямой кишки, их проявления могут быть замаскированы симптомами основного заболевания (геморроя, трещины, колита и т.д.).
К врачу следует обратиться при появлении следующих симптомов:
- выпадение полипа из просвета анального канала при натуживании или дефекации;
- ощущение жжения, зуда, дискомфорта в области заднего прохода;
- кровянистые выделения, в том числе вне дефекации;
- выделение слизи (реже);
- нарушения процессов пищеварения (запор, понос);
- боли в области заднего прохода, в животе;
- затруднение при отхождении кала вплоть до непроходимости кишечника при крупных размерах полипа;
- проявления анемии при значительной кровопотере из опухоли;
- ощущение инородного тела в заднем проходе [4] .
Патогенез анального полипа
Было бы неправильным выводить единый механизм образования анальных полипов. Учитывая многообразие видов полипов анального канала, патогенез следует определять для каждого их вида.
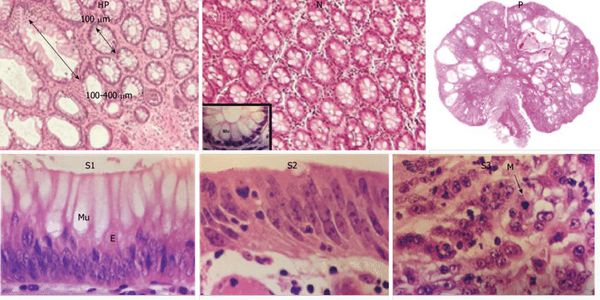
«Истинные» полипы, представляющие собой доброкачественные опухоли, развиваются по сходным для всех опухолей стадиям: хроническое воспаление → дисплазия (патологические изменения) клеток слизистой → появление атипичных клеток с высоким индексом малигнизации.
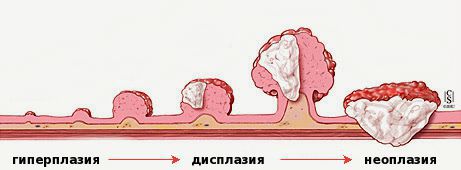
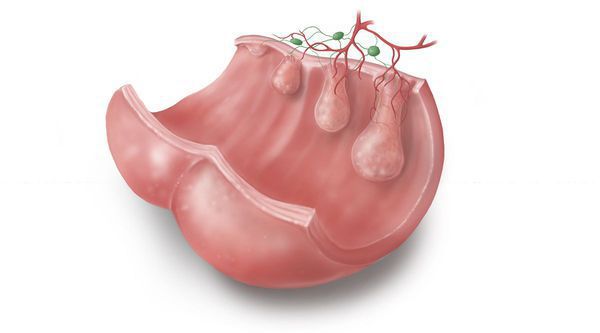
Эпителий кишечника довольно интенсивно обновляется на клеточном уровне. При полном здоровье в стенках кишки идёт «правильное» и своевременное чередование фаз:
- пролиферации (увеличения количества);
- дифференцировки (созревания и появления специфических для данного типа эпителия свойств);
- апоптоза (гибели).
Универсальный патогенез при дисплазии ткани
При любых повреждениях эпителия активируются процессы пролиферации и миграции клеток. Эта регенерация способствует приведению тканей в исходное состояние. При наличии хронического воспаления присутствует постоянная мононуклеарная и нейтрофильная инфильтрация тканей. Из-за чего здесь появляется большое, даже избыточное количество провоспалительных агентов (интерлейкинов 8, фактора некроза опухоли, HLA). Полиморфизм генов цитокинов при дисрегенераторных процессах изменяет выраженность воспалительной реакции [4] . Всё вышеперечисленное приводит к дисбалансу в появлении, созревании и гибели клеток. Происходит сбой в нормальном течении обновления тканей.
Клетки эпителия из генеративной зоны слишком рано перемещаются в верхние слои эпителия, они могут быть недостаточно дифференцированы. Это ведёт к появлению клеток с изменённой гистоархитектоникой (клеточной атипией). Частота мутаций генов возрастает, что тоже может способствовать повышенному риску появления злокачественных свойств у них. При неизменённой базальной мембране в атипичных клетках отмечаются:
- повышенный полиморфизм и размер клеток;
- увеличение числа фигур митоза;
- появление атипичных митозов;
- увеличение размера ядер, их гиперхромия.
Степени атипии (дисплазии) условно подразделяются на три степени:
- I — лёгкая (малая);
- II — умеренная (средняя);
- III — тяжёлая (значительная). Иногда эту стадию трудно отличить от карциномы 0 ст. (т.н. рак на месте).
Гиперпластические полипы появляются из-за дисбаланса в стадиях дифференцировки и апоптоза клеток. При значительном удлинении этих фаз появляется избыточное количество ткани с формированием гиперпластического полипа.
Неэпителиальные полипы могут появиться в результате нарушений эмбрионального развития, когда гетеротопированная эмбриональная ткань остаётся в слизистой оболочке анального канала.
Гамартомы, которые часто упоминаются при наследственных полипозах (синдром Пейтса — Егерса, ювенильный полипозный синдром, болезнь Коудена), появляются в результате генетически обусловленных особенностей строения кишечной стенки: нарушено соотношение её структурных элементов — стромы и мышечных волокон — и имеет место их необычное расположение/сочетание. При этом нет клеточной атипии эпителия и нарушения процессов пролиферации. При гамартомах строма пролабирует мышечный слой кишечной стенки, в ней аномально разветвляются гладкомышечные волокна, что создаёт видимость инвазивного прорастания эпителия в толщу кишки [5] .
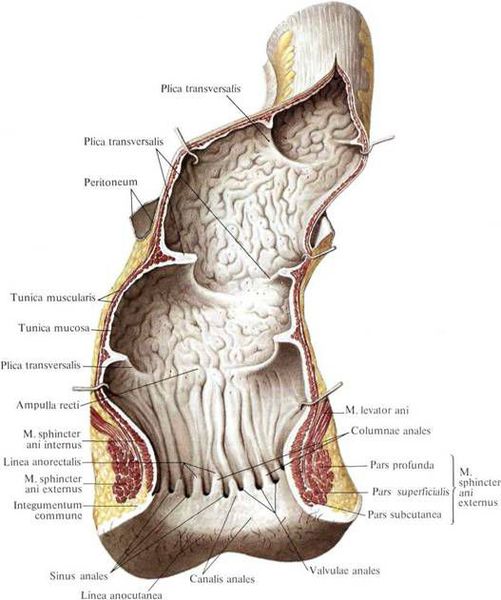
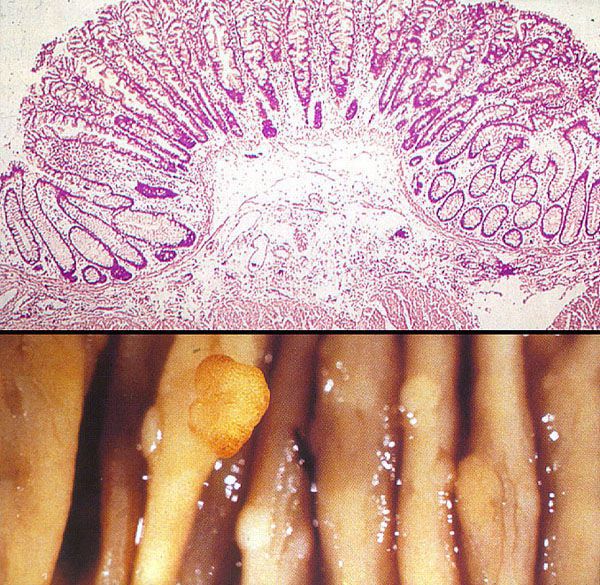
Гипертрофированные анальные сосочки, которые часто принимают за полипы, являются всего лишь аномально большими (до 4 см) выростами на полулунных клапанах морганиевых столбиков и крипт (трубчатых врастаний эпителия). Крипты расположены в самом дистальном отделе ампулы прямой кишки. Патогенез появления гипертрофии ткани в этой области точно не установлен, но в большинстве источников указывается наличие хронического воспаления слизистой [6] , что, вероятно, приводит к сбою процессов пролиферации, репарации в целом и к разрастанию в итоге избыточной ткани на полулунных клапанах.
Классификация и стадии развития анального полипа
Очень удобная классификация, вносящая ясность в диагностику болезни — это разделение полипов на:
- «истинные» полипы (эпителиальные и неэпителиальные);
- образования неопухолевой природы, визуально похожие на полипы анального канала [2] .
Эпителиальные полипы подразделяются на:
- фиброзные полипы (образовавшиеся из соединительнотканных клеток);
- аденоматозные полипы (из железистых клеток эпителия слизистой);
- слизисто-кистозные полипы (смешанные).
Образования неэпителиальной природы — лейомиомы, липомы, гемангиомы.
Ко второй категории (неопухолевым образованиям) могут быть отнесены «неопасные» в плане малигнизации гамартомы, воспалительные полипы и гипертрофированные анальные сосочки. Последние являются источником наиболее частых диагностических ошибок. Описаны единичные экзотические случаи обнаружения в полипах паразитов Schistosoma mansoni (гранулематозные разрастания вокруг яиц паразитов в стенке кишки) [3] .
С практической точки зрения рациональна классификация по морфогистологическому типу полипа [6] . Она позволяет прогнозировать течение заболевания и формировать тактику лечения. Согласно этой классификации, выделяют два типа полипов:
- аденома (ворсинчатый или тубулярный полип);
- гиперпластический полип.
По форме и характеру прикрепления к стенке чаще выделяют:
- плоские полипы;
- полипы на ножке (на широком основании или «тонкой» ножке).
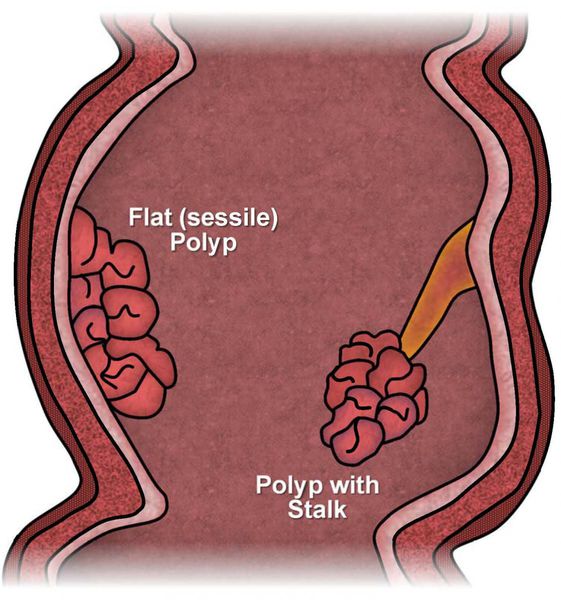
По числу полипы бывают одиночными или множественными.
При размере полипов более 3 см они считаются крупными, в них высока вероятность нахождения атипичных клеток.
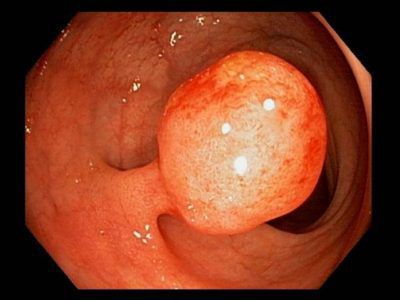
Осложнения анального полипа
- Малигнизация, перерождение в злокачественную опухоль. Высокий индекс (частоту озлокачествления) имеют аденоматозные полипы. До 15 % раков анального канала являются аденокарциномами. Поэтому удаление эпителиальных полипов после их выявления проводится в обязательном порядке [6] .
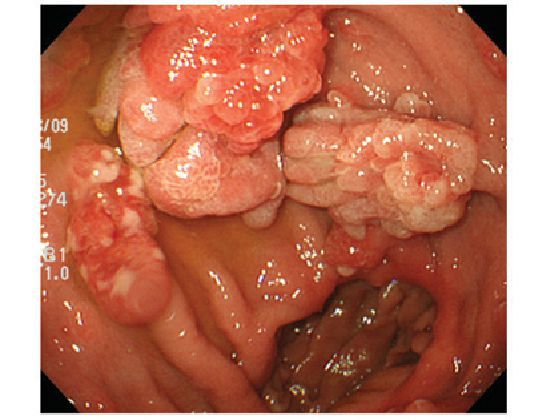
- Воспалительные изменения в стенке анального канала и подлежащих тканях (проктит,парапроктит). Причиной может стать хроническая травматизация поверхности полипа. Слизистая становится рыхлой, отёчной, подверженной чрезмерному повреждению. Присутствие огромного количества бактерий способствует быстрому инфицированию микроповреждений. Инфекционное воспаление отсюда распространяется на расположенные рядом участки слизистой и далее вглубь тканей [7] .
- Кровотечение. Часто клоакогенные полипы сопутствуют солитарным язвам прямой кишки, дополнительно являющимися источниками кровотечений [9][10] .
- Анемия. К этому приводит длительное и обильное кровотечение при полипах.
- Ущемление, перекрут и некроз тела полипа. Особенно часто подобное осложнение появляется при полипах на тонкой ножке или больших гипертрофированных анальных сосочках.
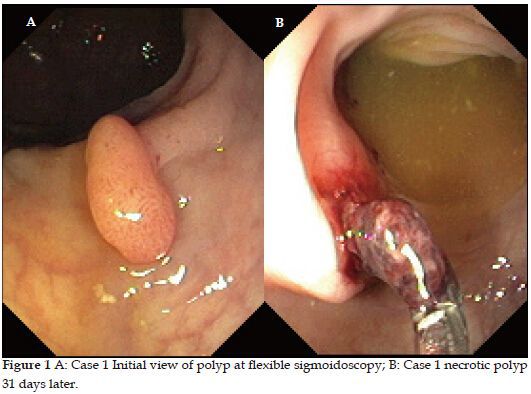
- Инвагинация. Патологическое выпячивание стенки толстого кишечника может стать причиной кишечной непроходимости, а также некроза (отмирания) участка прямой кишки. Наиболее часто осложнение появляется при гамартомах.
Не все полипы анального канала могут приводить к осложнениям. Всё зависит, опять же, от их морфогистологического строения. Некоторые виды полипов могут приводить к весьма серьёзным последствиям. Особенно это касается эпителиальных полипов и случаев семейного полипоза.
Диагностика анального полипа
Анальный канал доступен для тщательного визуального и инструментального осмотра, поэтому в большинстве случаев сложных диагностических процедур не требуется. Достаточно следовать простому алгоритму:
- сбор жалоб и анамнеза заболевания и семейного анамнеза;
- физикальное обследование — врач проведёт пальцевое обследование прямой кишки, обратит внимание на состояние кожных покровов, форму ануса, его зияния, наличия деформации и рубцовых изменений;
- проведение рутинных анализов — общего анализа крови, исследования на антитела к вирусным гепатитам, MRs;
- инструментальная диагностика: аноскопия; ректороманоскопия; УЗИ с ректальным датчиком — проводится при выявлении полипа на широком основании [6] ; колоноскопия — часто данное исследование необходимо для выявления сопутствующих заболеваний толстого кишечника (неспецифический язвенный колит, болезнь Крона) [9][10] ;
- забор биоптата (участка полипа) — проводится при необходимости в ходе ректоскопии для гистологического исследования.
Иногда для выявления сопутствующих заболеваний и уточнения диагноза может потребоваться проведение:
- эзофагодуоденоскопии;
- рентгенографии органов грудной клетки;
- УЗИ или МРТ малого таза и органов брюшной полости;
- других исследований по необходимости.
Дифференциальная диагностика проводится со следующими заболеваниями:
- выпадением прямой кишки, слизистой оболочки прямой кишки и геморроидальных узлов;
- язвенным колитом и болезнью Крона;
- опухолями и новообразованиями анального канала и прямой кишки;
- травмами и язвами прямой кишки;
- болевым синдромом в области прямой кишки или анального отверстия, вызванным спазмом мышц;
- идиопатическим анокопчиковым болевым синдромом; ;
- синдромом раздражённой толстой кишки [12] .
Лечение анального полипа
Выявленные анальные полипы лечат хирургически. Способы удаления полипа анального канала — традиционные или современные методики — выбираются лечащим хирургом в зависимости от его предпочтений, индивидуальных особенностей больного и оснащения клиники. В большинстве случаев применяется местная анестезия.
Современные методы и оборудование при адекватном их использовании позволяют значительно уменьшить зону резекции (удаления), минимизировать объём кровотечения и снизить послеоперационные риски.
- применение электроскальпеля (радиоволнового ножа);
- коагуляция диодным лазером.
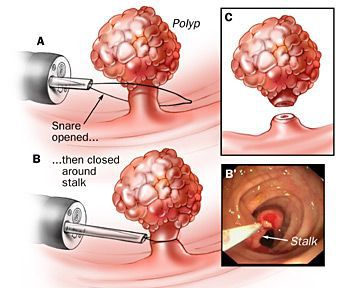
Эти методики позволяют сократить восстановительный период, сделать его малоболезненным, что очень важно для больных.
Диспансерное ведение
Если патологические образования в толстой кишке отсутствуют, то обследование пациентов после удаления полипа анального канала рекомендовано проводить не реже одного раза в три года в течение пяти лет [12] .
Почему полипы нужно удалять
Анальные полипы рекомендуется удалять, потому что сложно однозначно определить, переродятся ли они в злокачественную опухоль или нет [13] . Также анальные полипы могут стать причиной воспалительных изменений в стенке анального канала и подлежащих тканях, приводить к кровотечениям, анемии и кишечной непроходимости.
Прогноз. Профилактика
Прогноз при своевременном выявлении и лечении анального полипа благоприятный, учитывая доброкачественную природу опухоли.
Аденоматозные полипы необходимо удалять с последующим исследованием резецированного участка. Той же тактики придерживаются при гиперпластических полипах, полипах неэпителиальной природы (липомах, лейомиомах) и т.д.
Гипертрофированные анальные сосочки, ошибочно называемые полипами анального канала, по рекомендациям Общества колопроктологов следует удалять, если их размеры более 5 мм или есть симптомы, причиняющие больному неудобства. Бессимптомные маленькие анальные сосочки подлежат только динамическому наблюдению [6] .
Что такое полип прямой кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалева Алексея Николаевича, проктолога со стажем в 17 лет.
Над статьей доктора Ковалева Алексея Николаевича работали литературный редактор Вера Васина , научный редактор Павел Резницкий и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Полип прямой кишки (rectal polyp) — это новообразование, которое развивается на внутренней поверхности прямой кишки. Заболевание чаще всего протекает бессимптомно и случайно выявляется при обследовании у проктолога [1] . Иногда пациент замечает полипы при дефекации, также во время неё из прямой кишки может выделяться алая кровь и возникать незначительный дискомфорт.
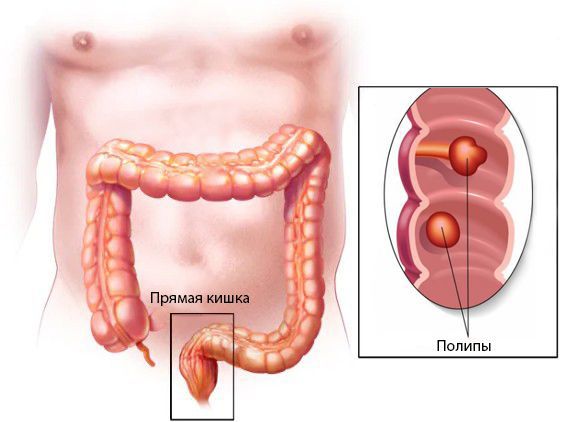
В полипах прямой кишки могут содержаться злокачественные клетки, поэтому есть риск, что через некоторое время новообразование переродится в злокачественную опухоль. Чтобы снизить вероятность этого, все обнаруженные полипы следует удалять. Операция проводится в хирургическом стационаре с обязательной консультацией онколога и гистологическим исследованием удалённого материала.
Причины развития полипа
Полипы могут возникать из-за воспаления, например при болезни Крона и язвенном колите, или иметь генетическую природу. Нарушение стула, склонность к поносам или запорам, из-за которых стенки прямой кишки повреждаются плотными каловыми массами, ускоряют рост полипов.
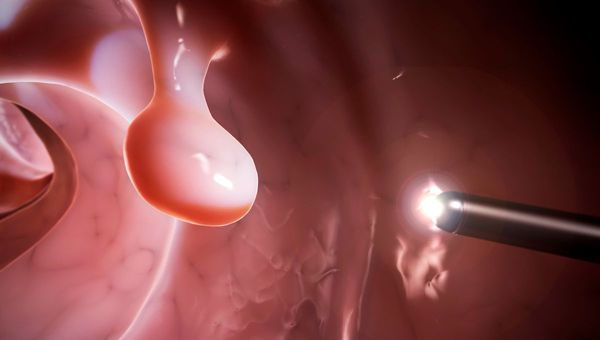
При наследственной предрасположенности к новообразованиям (полипозе) полипы появляются один за другим. Заболевание нельзя пускать на самотёк: нужно постоянно обследоваться и при появлении новых полипов незамедлительно от них избавляться.
Другая причина полипов — вирусные, бактериальные или грибковые заболевания. Например, папилломавирусная инфекция может приводить к образованию полипов не только в мочеполовой системе, но и в области прямой кишки. В таком случае необходимо пройти полный курс противовирусной и иммуномодулирующей терапии и только потом удалять полип [24] .
Ещё одной причиной появления полипов прямой кишки может стать анальный секс. При нетрадиционном половом акте слизистая механически повреждается, в дальнейшем на ней возникают наросты и рубцы. Также при анальном сексе повышается риск заразиться вирусными, бактериальными или грибковыми заболеваниями, что ускоряет развитие полипов.
Очень редко полипы возникают после травматично выполненной операции на прямой кишке. Если во время неё слои кишечной стенки ушиваются неправильно (не послойно), то остаётся ткань, которая со временем травмируется, разрастается и перерождается в полип.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы полипа прямой кишки
В 40–70 % случаев полипы прямой кишки протекают бессимптомно [21] . Зачастую их случайно обнаруживает проктолог при колоноскопии или сигмоидоскопии [12] .
В остальных случаях заболевание может сопровождаться следующими симптомами:
- Боль в области промежности или прямой кишки. Дискомфорт бывает краткосрочным или непрекращающимся, может ослабевать или усиливаться от ряда факторов.
- Кровотечение. Может выделяться как маленькая капелька крови, которая остаётся на туалетной бумаге, так и возникать струйное кровотечение. Кровь чаще всего алого цвета, не перемешивается с калом, а находится сверху. По её цвету можно судить об удалённости новообразования от ануса: чем выше и дальше по желудочно-кишечному тракту расположен полип, тем темнее кровь. При новообразованиях двенадцатиперстной кишки или желудка кровь имеет чёрный цвет по типу «кофейной гущи», при новообразованиях вблизи анального канала — ярко-алый.
- Выпадение полипа из анального канала. Возникает, если полип расположен в анальном канале прямой кишки. В запущенных случаях, когда полип достигает более 4–5 см в длину, он выпячивается из ануса и не даёт сфинктеру смыкаться. В результате жидкость со слизистой прямой кишки вытекает на кожу промежности и постоянно увлажняет её. Из-за постоянного мокнутия промежность становится отёкшей, покрасневшей и влажной, а слизь и влага возле ануса приводят к трещинам и расчёсам.
- Чередование запоров с поносами наблюдается в начале болезни. Полипы разрастаются, механически препятствуют выходу каловых масс и раздражают слизистую прямой кишки.
- Боль в нижних отделах живота и по ходу толстого кишечника возникает при несвоевременной дефекации или застое каловых масс из-за перекрытия полипами просвета кишки. Полипы в петлях кишечника не дают каловым массам выходить и вызывают длительные запоры. При этом раздражаются нервные окончания, иннервирующих кишечник, и пациент чувствует боль.
Если от полипов не избавиться вовремя, то боли в животе становятся интенсивнее и продолжительнее. Снижается аппетит, нарушается стул, и ухудшается психоэмоциональное состояние. Из-за длительной задержки каловых масс в кишечнике запускается каскад метаболических реакций, в результате которых в крови накапливаются токсины и возникают симптомы общей интоксикации: апатия, вялость, ломота в теле и тошнота.
Полипы травмируются, ущемляются, мокнут и доставляют массу неприятностей. Рано или поздно они переродятся в злокачественные новообразования, зачастую в таких случаях пациенту уже нельзя будет помочь.
Патогенез полипа прямой кишки
Полипы могут возникать под влиянием множества причин. В зависимости от их природы патогенез будет различаться. Общим остаётся только то, что при образовании полипа повреждается слизистая прямой кишки и разрастаются её подслизистый и слизистый слои. Однако механизм развития полипов прямой кишки, как и других опухолей и новообразований, до конца не изучен.
Классификация и стадии развития полипа прямой кишки
Полипы прямой кишки классифицируют по следующим признакам:
- По количеству:
- одиночные — один полип в прямой кишке;
- многочисленные — более двух полипов;
- диффузные — в отделах толстой и прямой кишки одновременно появляются полипы различного размера, гистологического строения и формы.
- По строению и клеточному составу:
- железистые — состоят из базовых клеток слизистой кишечника;
- гиперпластические — сохраняют нормальное морфологическое строение слизистой оболочки;
- ворсинчатые — состоят из эпителиальных железистых клеток.
- По форме:
- на толстой или тонкой ножке;
- ровные и гладкие;
- с неровной и бугристой поверхностью, такие полипы похожи на гроздь винограда [7][10] .
Осложнения полипа прямой кишки
Самое частое и опасное осложнение полипа прямой кишки — это озлокачествление, т. е. превращение в рак.
На вероятность того, что полип станет злокачественным, влияют:
- размер — чем полип больше, тем выше риск;
- вид — аденоматозные и зубчатые полипы гораздо чаще перерождаются в раковую опухоль;
- время обнаружения — чем раньше выявлен полип, тем быстрее его можно удалить и предотвратить развитие рака.
Полипы в прямой кишке растут очень медленно. В среднем рак в них развивается не раньше, чем через 10 лет после выявления. Но иногда встречаются исключения, когда опухоль растёт молниеносно. Такое возникает при некоторых наследственных заболеваниях, радиоактивных излучениях и вредных условиях труда.
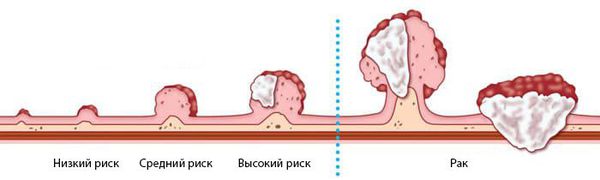
Другие осложнения полипов прямой кишки:
- Кровотечение из полипа приводят к снижению уровня гемоглобина, эритроцитов и развитию анемии. Из всех случаев кровотечений желудочно-кишечного тракта 20–25 % вызвано полипами прямой кишки. Оно развивается у 20–27 человек из 100 тыс. взрослых пациентов, чаще у мужчин [22] . — возникает, если полип увеличивается и перекрывает просвет кишечника. Встречается в 1,5 % случаев от всех заболеваний брюшной полости [23] .
Диагностика полипа прямой кишки
На первом приёме колопроктолог выясняет жалобы пациента, проводит визуальный осмотр и пальцевое ректальное исследование, аноскопию и ректороманоскопию. При последующих визитах может потребоваться ирригоскопия, виртуальная колоноскопия и исследование кала на скрытую кровь.
Аноскопия — это инструментальное обследование, которое проводится при помощи специального прибора: аноскопа. Инструмент позволяет детально исследовать стенки анального отверстия и слизистую оболочку прямой кишки на расстоянии до 15 см.
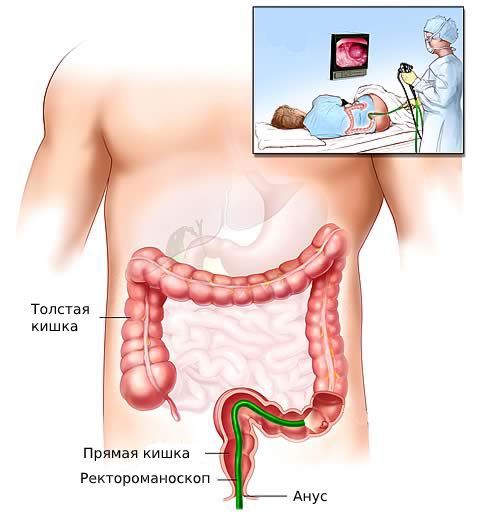
Ректороманоскопия — это безболезненный, быстрый и безопасный метод осмотра прямой кишки с помощью ректороманоскопа. Исследовать можно до 30 см прямой и толстой кишки.
Ирригоскопия — это метод исследования, при котором в прямую кишку вводят рентгеноконтрастную жидкость и исследуют кишечник с помощью рентгеновских лучей.
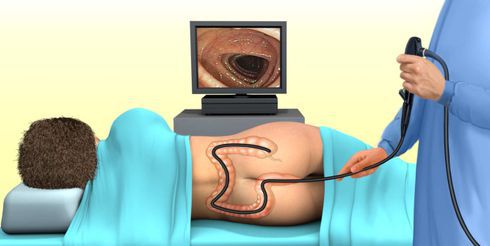
Колоноскопия — это самый эффективный метод выявления полипов прямой кишки [13] . Позволяет с 99 % точностью обнаружить даже самые мелкие полипы и увидеть участки, которые могут переродиться в рак. Но как и при любом инвазивном исследовании, есть риск заразиться вирусным гепатитом В, С, ВИЧ, сифилисом и сальмонеллёзом. Зафиксированы единичные случаи разрыва селезёнки и перфорации кишечника. Такое может произойти при низкой квалификации врача, который проводит манипуляцию, и устаревшем оборудовании.
Виртуальная колоноскопия (КТ-колонография) выявляет около 90 % полипов размером более 1 см.
Биопсия — один из важных этапов обследования, при котором кусочек подозрительной ткани отщипывают и отправляют в лабораторию на исследование. Позволяет отличить доброкачественный полип от злокачественного и подобрать оптимальную тактику лечения.
Анализ кала на скрытую кровь — это недорогое и простое исследование назначают, если по каким-либо причинам нельзя выполнить колоноскопию. Но не все полипы кровят, поэтому метод недостаточно точен.
Генетические тесты показаны при наследуемых полипозах.
Полипы следует отличать от геморроя. Различие состоит в структуре геморроидальных узлов и полипов — геморроидальная ткань имеет сосудистую природу, а полипы состоят из фиброзной ткани. Полипы белесоватого цвета, плотные и грубые, чаще всего на тонкой ножке с булавовидной головкой.
Лечение полипа прямой кишки
Единственный действенный метод избавиться от полипов — это удалить их.
Операция обязательна в следующих случаях:
- при перерождении полипа в раковую опухоль;
- острой или частичной кишечной непроходимости;
- выраженной хронической или острой кровопотере; ;
- абсцессе стенки прямой кишки;
- нарушении стула;
- копростазе — скоплении каловых масс при частых запорах.
Все удалённые полипы обязательно отправляются на гистологическое исследование.
Методы удаления полипа прямой кишки
Электрокоагуляция ножки полипа — это удаление основания полипа с помощью прибора, генерирующего узкий поток высокочастотного тока. Тканевая жидкость нагревается до такой степени, что превращается в пар, в результате полипы с ножкой разрушаются. Затем их остатки извлекаются из прямой кишки через ректоскоп специальными щипцами. Операция чаще всего выполняется под лёгким внутривенным наркозом.
Показания к электрокоагуляции:
- одиночные полипы размером менее 1 см;
- ткань без ракового перерождения;
- полип расположен не далее 30 см от выхода из анального канала.
Реабилитационный период составляет несколько дней: потребуется соблюдать диету и ограничить физические нагрузки.
Трансанальное иссечение применяется для ворсинчатых или аденоматозных полипов, расположенных не далее 10 см от ануса. Как правило, проводится под местной анестезией Ультракаином. После обезболивания прямая кишка раскрывается специальным ректальным зеркалом и полип с небольшим количеством здоровых тканей полностью иссекается через прямую кишку. Чтобы уменьшить риск кровотечения, чаще всего рану ушивают.
Реабилитационный период составляет 2–3 недели: потребуется соблюдать диету, ограничить физические нагрузки и принимать лекарства, которые назначит врач.
Трансанальная эндоскопическая микрохирургия — это метод лечения, при котором полип удаляют с помощью видеоректоскопа и эндоскопического инструмента под эпидуральной или местной анестезией. Эндоскопический инструмент устраняет новообразования всех размеров, расположенные в кишечнике на любой глубине [4] .
Полип удаляется единым блоком, что очень важно для дальнейшего гистологического исследования.
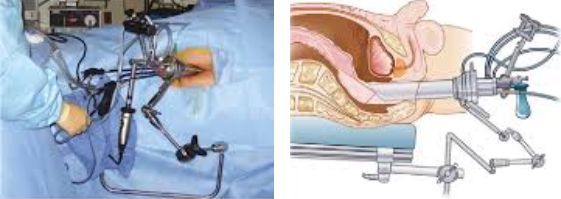
Данный метод является малоинвазивным и не требует длительной реабилитации. Малоинвазивная хирургия при раке прямой кишки улучшает краткосрочные результаты, но долгосрочные остаются неясными [9] .
Электроэксцизия — это удаление новообразования при помощи аноскопа, ввёденного в прямую кишку, и специальной электропетли. Электропетля накидывается на основание полипа и в неё подаётся ток. Очень высокая температура, созданная электрическим током, вызывает термический ожог и локальный некроз без повреждения окружающих тканей. Затем петля затягивается и полип отсекается. Оставшаяся раневая поверхность тут же затвердевает и не кровоточит, что является самым большим плюсом данной методики. Чаще всего операция выполняется под лёгким внутривенным наркозом.
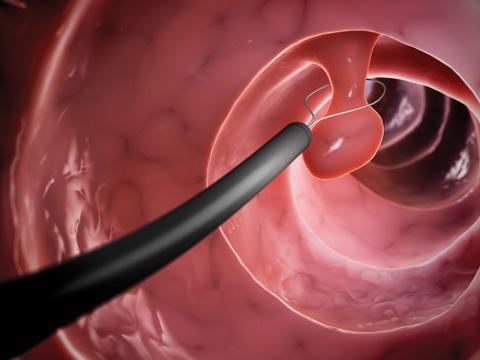
Резекция — это классическая операция, которая чаще применяется при злокачественных опухолях [11] . Полип удаляют под внутривенной седацией: с помощью лекарственных препаратов пациента погружают в лёгкое состояние сна, сознание и чувствительность при этом сохраняются.
Полип с подозрением на рак удаляется с помощью нижней передней резекции. Передняя брюшная стенка рассекается и через неё вырезается поражённый участок кишки с полипом и частью здоровых окружающих мягких тканей и структур. Это позволит случайно не оставить даже одного миллиметра опухолевой ткани и удалить всё с запасом и опережением.
Чем больше зона ракового перерождения прямой кишки, тем длиннее удаляемый участок. Если злокачественная опухоль прорастает в стенки прямой кишки или попадает в лимфатические узлы, то нужно удалять прямую кишку полностью вместе с поражёнными лимфатическими сосудами, узлами и метастазами.
Осложнения операций
Во время операции стенка прямой кишки может повреждаться из-за растяжения, прожигания или механической травмы [20] . Иногда, если при операции нарушена техника удаления полипа, может возникнуть кровотечение.
В российских руководствах и стандартах рекомендуется наблюдаться 5 лет после удаления полипа прямой кишки. В европейских странах этот срок увеличен до 10 лет.
Прогноз. Профилактика
Чем больше полип, тем выше вероятность, что он переродится в раковую опухоль. Наиболее опасными считаются аденоматозные полипы, они встречаются более чем в 70 % случаев. Чем толще основание полипа, тем чаще он становится злокачественным — широкая ножка обеспечивает лучшее кровоснабжение, питание и быструю миграцию злокачественных клеток в остальные ткани.
В последние десятилетия заболеваемость колоректальным раком снизилась, в основном это связано с ранней диагностикой и удалением полипов [8] .
Профилактика полипов прямой кишки
Однозначной теории появления полипов и других новообразований в прямой кишке не существует, поэтому меры профилактики не разработаны.
Чтобы уменьшить риск перерождения доброкачественных новообразований в злокачественные, следует:
- Есть меньше продуктов, раздражающих стенку прямой кишки. Полипы прямой кишки чаще образуются у жителей мегаполисов, рацион которых содержит недостаточно растительной клетчатки или избыток животных жиров [3] . К таким продуктам относятся: свежий хлеб, содовая и другие газированные напитки, копчёности, консервированные продукты, сахар и маргарин. Это малый список продуктов, которые долго перевариваются, усиливают брожение в кишечнике и вызывают слабую перистальтику кишечной стенки. В результате пища надолго задерживается в просвете кишечника и возникают запоры, которые ускоряют развитие полипов.
- Перестатькурить. Никотин является фактором, запускающим развитие генетических воспалительных заболеваний желудочно-кишечного тракта.
- Не допускать запоров.
- Предупреждать и вовремя лечить воспалительные заболевания толстого кишечника.
- Поддерживать физическую активность, что улучшает перистальтику кишечника.
- Нормализовать сон. Из-за хронических недосыпаний снижается иммунитет.
- Избегать случайных половых связей, чтобы уменьшить риск заражения папилломовирусной или другой инфекцией.
- Применять антибиотики и гормональные препараты только по назначению врачу. При бесконтрольном приёме лекарств нарушается микрофлора толстого кишечника и развиваются воспалительные заболевания, в результате чего появляются полипы.
Независимо от возраста и сопутствующих болезней, раз в год необходимо проходить полное обследование у колопроктолога. Чтобы снизить риск озлокачествления полипов прямой кишки, не реже одного раза в пять лет следует делать видеофиброколоноскопию и удалять все обнаруженные новообразования [5] . При высоком риске онкологии или тяжёлых сопутствующих заболеваниях желудочно-кишечного тракта колоноскопию выполняют один раз в год [19] .
Читайте также:

