Свища урахуса что это такое
Обновлено: 24.04.2024
Оглавление 1) Какими могут быть симптомы [1] 2) Диагностика [2] Урахус – проток, который функционирует исключительно в эмбриональном пери.
Урахус – проток, который функционирует исключительно в эмбриональном периоде. Он соединяет между собой мочевой пузырь и околоплодные воды и играет роль в выведении продуктов обмена из организма плода. К шестому месяцу внутриутробного развития проток зарастает и у взрослого человека представляет собой тяж из соединительной ткани, который называется пупочной связкой.
Причины формирования – нарушение эмбрионального развития, которое не имеет каких-либо четко определенных причин, а потому не может быть предупреждено. В связи с этим профилактические мероприятия не разработаны. Куда важнее – своевременно выявить и пролечить данный недуг, чтобы не допустить развития осложнений.
Классификация
Когда речь заходит о кистах, существует несколько классификаций. Во-первых, кисту урахуса можно разделить по размерам. Встречаются небольшие образования, чьи размеры не превышают 5-10 мл, а встречаются гигантские полости, способные сдавливать соседние органы.
Также существует классификация, основанная на зоне поражения мочевого протока. По ней называть каждую кисту именно кистой урахуса неправильно. Выделяют:
Важно также понимать, что выделяют неосложненную и осложненную патологию при урахусе. У детей чаще встречается первый вариант, если болезнь вовремя диагностирована. У мужчин и женщин чаще выявляют второй вариант патологии из-за того, что состояние кист сильно запущено.
Причины формирования
Сегодня врачи до сих пор не могут сказать, почему именно развивается киста урахуса у того или иного новорожденного. Однако доказано, что урахус затрагивается при таких патологиях, как синдром Дауна, трисомия 13 или 18 хромосомы, синдром Беквита-Видемана.
Выделяют несколько предрасполагающих факторов у мужчины или женщины, из-за которых могут формироваться кисты. Среди них основную роль играют:
Развитие кист урахуса нередко связывают с различными генетическими мутациями. Это значит, что патология закладывается еще в период эмбрионального развития ребенка и нередко сочетается с другими пороками развития, которые могут быть гораздо опаснее кист для жизни и здоровья. Мутация может, как передаваться малышу от кого-то из родителей, так и возникать спонтанно, без каких-либо видимых причин. Спонтанные мутации, как отмечают доктора, встречаются чаще. Никакие гены, ответственные за развитие болезни на 100% на сегодняшний день не обнаружены.
Киста урахуса может быть следствием воздействий на развивающийся плод различных внешних факторов. Под таким воздействием обычно понимают ионизирующее излучение, алкоголь, пристрастие к наркотикам, из-за чего развитие урогенитального тракта и страдает. Некоторые болезни, которые переносит в период беременности мать, также могут способствовать развитию кист у плода.
Соответственно, выделяются некоторые группы риска, среди которых риск столкновения с патологией выше, чем среди других. К ним относятся малыши с генетическими пороками развития, малыши, рожденные в неблагополучных семьях или от матери, перенесшей какое-либо тяжелое заболевание в период своей беременности.
Симптомы при кисте урахуса
В большинстве случаев она длительное время себя никак не проявляет. Кроме того, она может даже никак не определяться. Если размеры образования достаточно велики, или же постепенно увеличивается в размерах, то она может определяться в виде плотного округлого образования в области пупка.
Другими проявлениями болезни могут быть:
- боль. Болевые ощущения могут быть постоянными или приступообразными, как правило, они локализуются в области пупка или мочевого пузыря, могут быть тянущими или ноющими, а по силе – как довольно выраженными, так и слабыми, фактически не доставляющими неудобств. Боль значительно усиливается при присоединении вторичной инфекции и развитии инфекционно-воспалительных осложнений;
- дизурические расстройства. Боль при мочеиспускании, ощущение постоянной его наполненности, частые позывы или частое мочеиспускание. Все эти признаки являются следствием давления образования на мочевой пузырь;
- запоры и метеоризм – следствие давления на кишечник и уменьшения перистальтики.
Если происходит присоединение вторичной инфекции, то появляются симптомы характерных признаков инфекционного воспаления, а именно подъем температуры тела, озноб, общая слабость и недомогание, отек в области патологии, выраженное усиление боли.
К осложнениям следует отнести также нагноение с формированием абсцесса, прорывом его в брюшную полость с развитием перитонита или на кожу с образованием свища и выделением гноя наружу. Постоянное выделение мочи через свищ в области пупка может привести к его воспалению – омфалиту.
Фото. Киста урахуса (18+)
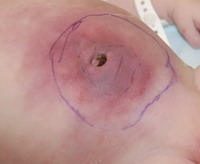
Диагностика кист урахуса
При внешнем осмотре удается выявить кисту, если она имеет большие размеры. Однако определить характер объемного процесса при осмотре и пальпации определить не удается, поэтому необходимо проведение дополнительных методов, а именно:
- УЗИ мочевого пузыря;
- цистоскопия с целью дифференциальной диагностики с дивертикулом мочевого пузыря;
- МРТ или КТ для уточнения характера процесса и его локализации;
- лабораторные методы обследования в ходе комплексной диагностики.
Для выявления свищей используют фистулографию, в том числе для выявления связи образования с мочевым пузырем. Однако проведение исследования возможно только в период ремиссии с целью уточнения диагноза и определения оптимального метода лечения.
- Детская урология-андрология: Учеб. пособие. - Разин М.П., Галкин В.Н., Сухих Н.К. 2011.
- Тексты научных статей по специальности «Медицина и здравоохранение»
- ПАТОЛОГИЯ УРАХУСА: ОБЗОР ЛИТЕРАТУРЫ, СОВРЕМЕННЫЕ АСПЕКТЫ ХИРУРГИЧЕСКОГО ПОСОБИЯ И СОБСТВЕННЫЙ КЛИНИЧЕСКИЙ ОПЫТ ЛАПАРОСКОПИЧЕСКОГО ЛЕЧЕНИЯ. Гусев Алексей Андреевич
- Яцык Сергей Павлович Киргизов Игорь Витальевич Дьяконова Елена Юрьевна Карпачев Сергей Анатольевич
- Рязанов Михаил Валерьевич
- УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА НОВООБРАЗОВАНИЙ УРАХУСА Игнашин Николай Семенович
- Перепечин Дмитрий Владимирович
- НАШ ОПЫТ ЛАПАРОСКОПИЧЕСКОГО ЛЕЧЕНИЯ ПАТОЛОГИИ УРАХУСА Антонов А.В. Мальнев Д.А.
- СРАВНИТЕЛЬНАЯ ОЦЕНКА РАЗЛИЧНЫХ МЕТОДОВ ДИАГНОСТИКИ АНОМАЛИЙ УРАХУСА У ДЕТЕЙ.
- И. С. Шорманов Д. Н. Щедров Е. В. Морозов
Выпускник Российского национального исследовательского медицинского университета имени Н.И. Пирогова (бывший РГМУ)
Кандидат медицинских наук. Тема диссертационной работы: «Лечение свищей уретры с использованием методов тканевой инженерии».
С 2015 года доцент кафедры эндоскопической урологии ФПК МР РУДН.![]()
Член Европейского общества детских урологов (ESPU)
![]()
Член Европейской Ассоциации урологов (EAU)
![]()
Член профессиональной Ассоциации андрологов России (ПААР)
![]()
Личные страницы
МКБ-10
![Свищ пупка]()
![Свищ пупка]()
![Хирургическое иссечение пупочного свища]()
Общие сведения
Точные статистические данные по распространенности свищей пупка отсутствуют, что связано со сложностью выявления неполных форм заболевания и отсутствием четких диагностических критериев. Половые и расовые отличия заболеваемости не установлены. В практической неонатологии специалисты редко сталкиваются с подобными аномалиями развития, а самым распространенным вариантом поражения пупка у новорожденных считается омфалит. Однако свищи не теряют своей актуальности в современной медицине и требуют усовершенствования методов оперативной коррекции.
![Свищ пупка]()
Причины
Этиологическая структура свищей пупка на сегодня остается неизвестной. Предполагается связь заболевания с воздействием тератогенных влияний во втором триместре беременности. К таким факторам относят:
- вредные материнские привычки;
- плохую экологию;
- наличие патологий беременности и экстрагенитальных заболеваний у матери.
Незаращение желточного протока чаще встречается у недоношенных детей, сочетается с врожденными пороками других внутренних органов.
Патогенез
Под действием различных тератогенных факторов процессы внутриутробного развития нарушаются, вследствие чего возможна неполная или замедленная облитерация одного из протоков. При формировании свища пупка наблюдается незаращение протока по всей его длине либо только с дистального края. От этого зависит форма заболевания, клиническая картина и тяжесть состояния ребенка.
![Свищ пупка]()
Классификация
В детской хирургии большое значение имеет разделение свищей на две группы с учетом особенностей их строения. Своевременное определение типа аномалии помогает правильно выбрать тактику лечения для устранения всех анатомо-функциональных нарушений. Возможны следующие варианты пупочных фистул:
Симптомы свища пупка
Заболевание проявляется в первый день после рождения или сразу после отпадания пуповины. Основным признаком свища является мокнутие пупка – постоянное выделение небольших количеств слизи и отсутствие заживления пупочной ранки. Интенсивность симптоматики определяется анатомическим вариантом аномалии. Неполные свищи имеют скудные клинические проявления, поэтому в первые несколько недель жизни младенца они могут протекать под видом омфалита.
При полном свище желточного протока из пупочной ранки выделяется зеленоватое содержимое тонкого кишечника новорожденного. С учетом размеров свищевого отверстия количество отделяемого варьирует от нескольких капель до нескольких миллилитров и более. При осмотре пупка удается обнаружить ярко-красную слизистую диаметром 0,5-1 см, которая представляет собой участок кишечной стенки.
При функционировании пузырного свища в постнатальном периоде после отпадения пуповины наблюдается постоянное подтекание мочи. Жидкость выделяется каплями, при натуживании и беспокойстве младенца начинает течь тонкой струйкой. Кожа вокруг выходного отверстия протока постоянно воспалена и отечна, со временем наблюдается ее огрубение из-за действия кислой среды мочи.
Осложнения
Свищи нередко сопровождаются омфалитом – бактериальным воспалением кожи и подкожно-жировой клетчатки вокруг пупочного кольца. В этом случае усиливается покраснение и отечность тканей возле свищевого хода, сосуды передней стенки живота расширяются и становятся доступными для пальпации. Общее состояние ребенка ухудшается, наблюдается вялость, частые срыгивания, отказ от еды. Гнойный омфалит является фактором риска неонатального сепсиса.
При крупных кишечных свищах бывают значимые потери белков, воды и электролитов. У младенцев нарушаются процессы переваривания грудного молока, что способствует медленному набору массы тела, ухудшению показателей физического развития. К тяжелым осложнениям полного свища пупка относят выпадение и выворот петли кишечника, инвагинацию подвздошной кишки. При пузырно-пупочном свище есть риск проникновения инфекции извне с развитием цистита, пиелонефрита.
Диагностика
Первичный осмотр младенцев с подозрением на свищ пупка проводится врачом-неонатологом, при необходимости к обследованию подключается детский хирург. Обнаружение воспаления и патологического отделяемого пупочной ранки служит показанием к расширенной инструментальной диагностике. Для подтверждения диагноза врожденной аномалии используются следующие методы исследования:
- Зондирование свища. При неполной форме свища пуговчатый зонд удается провести через отверстие пупка на глубину 1-2 см, после чего он упирается в эластичное препятствие. Проникновение инструмента глубоко в брюшную полость указывает на формирование полного свища. С целью уточнения диагноза выполняется фистулография безопасным контрастным веществом.
- УЗИ органов брюшной полости. Свищ визуализируется как гипоэхогенный тяж протяженностью несколько сантиметров, который отходит от пупка кзади вдоль передней брюшной стенки. При выполнении ультразвукового исследования также удается выявить сопутствующие аномалии органов пищеварения.
- Рентгенография брюшной полости. Для получения дополнительной диагностической информации назначается лучевая диагностика с применением контрастного вещества, которое водится в свищевой ход. Исследование показано при подозрении на полный свищ.
- Лабораторные анализы. Для оценки общего состояния здоровья ребенка назначается гемограмма, биохимический анализ крови с определением острофазовых показателей. При наличии гнойного отделяемого проводится посев на питательные среды для определения возбудителя и его чувствительности к антибиотикам.
Дифференциальная диагностика
Дифференциальную диагностику неполных свищей проводят с катаральным и гнойным омфалитом. При обследовании новорожденного необходимо исключить другие варианты аномалий пупочной области:
Обязательно учитывается возможность одновременного существования Меккелевого дивертикула и неполного свища пупка, соединенных между собой фиброзным тяжом.
![Хирургическое иссечение пупочного свища]()
Лечение свища пупка
Хирургическое лечение
Абсолютными показаниями к оперативному вмешательству являются полные свищи урахуса или желточного протока, неполные свищи после неудачи консервативной терапии. Задачей детских хирургов является полное иссечение патологического образования, ушивание дефектов тонкокишечной или пузырной стенки. На современном этапе развития хирургии большую популярность приобретают малотравматичные лапароскопические методы операции.
Консервативная терапия
Медикаментозное лечение является методом выбора при неполных свищах. Для ликвидации воспаления и профилактики вторичных бактериальных осложнений проводится ежедневная обработка наружного отверстия свищевого хода антисептиками. Во избежание натирания и мокнутия пупка для новорожденного используются специальные подгузники с вырезом, открывающие пупочную ранку. При благоприятных условиях облитерация занимает несколько месяцев.
Консервативное лечение показано детям в послеоперационном периоде для ускорения сроков реабилитации. С этой целью выполняется регулярная обработка послеоперационных швов и гигиена области пупка. Родителям необходимо поддерживать пупочную ранку в чистоте, по возможности избегать ее загрязнения мочой и каловыми массами. С учетом состояния младенца проводится естественное грудное вскармливание или применяется сцеженное молоко (молочная смесь).
Прогноз и профилактика
При своевременной диагностике свища пупка и проведении хирургического лечения удается полностью ликвидировать анатомическую аномалию. У ребенка восстанавливаются функции органов пищеварения и мочевыделительной системы, дальнейшее развитие происходит согласно возрасту. Превентивные меры включают рациональное ведение беременности, исключение тератогенных влияний на плод, комплексную профилактику преждевременных родов.
3. Полный свищ пупка, осложненная флегмонозным омфалитом, у ребенка 8 месяцев/ Боднар Б.М., Микитинський Є.М. и др.// Клиническая анатомия и оперативная хирургия. – Т. 12, N2. – 2013.
4. Early diagnosis and treatment of children weeping navel/ Matyakub, Chuliev, et al.// International scientific review. – №2 (33). – 2017.
Свищ мочевого пузыря – это наличие патологического хода, соединяющего мочевой пузырь со смежными внутренними органами (влагалищем, кишечником) или кожей. Патология характеризуется выделением мочи через сообщающийся орган, постоянными инфекциями мочевых путей. Объем диагностического обследования должен включать гинекологический осмотр, УЗИ мочевого пузыря и органов малого таза, цистоскопию, хромоцистоскопию, фистулографию, урографию, цистографию, исследование мочи и мазков. Лечение свежих свищей может быть консервативным; при длительно незаживающих свищах показано их иссечение.
![Свищ мочевого пузыря]()
Общие сведения
С учетом вовлеченных в патологический процесс органов выделяют пузырно-генитальные, пузырно-кишечные и наружные свищи мочевого пузыря. Патология часто имеет длительное течение, доставляет моральные и физические страдания пациенту, приводит к инвалидизации, оказывает негативное влияние на функционирование мочеполового и кишечного тракта. Лечением свищей данной локализации занимаются специалисты в сфере практической урологии при участии проктологов и гинекологов.
![Свищ мочевого пузыря]()
Причины
Свищи мочевого пузыря приобретенного характера могут иметь травматическое, воспалительное, онкологическое или радиационное происхождение. Наиболее частыми причинами энтеровезикальных свищей служат рак кишечника, болезнь Крона, дивертикулит. Пузырно-генитальные свищи встречаются преимущественно у женщин и связаны с повреждениями, полученными в результате родов или гинекологических операций. Среди них большую часть (55-65%) составляют пузырно-влагалищные свищи.
Возникновение свищей между мочевым пузырем и половыми органами у женщин обычно вызывается родовыми травмами, интраоперационными повреждениями (при медицинском аборте, диагностическом выскабливании, гистерэктомии и др.). Среди других причин развития свищей выделяют ранения мочевого пузыря, урологические операции (в частности, трансуретральное удаление новообразований мочевого пузыря).
Свищи воспалительного генеза могут образовываться при прорыве в мочевой пузырь пиосальпинкса, параметрита, абсцесса предстательной железы и др. гнойных образований малого таза. В ряде случаев свищи возникают вследствие прорастания опухолью пузырной стенки при раке мочевого пузыря, раке влагалища, раке простаты и т. д. Патология может развиваться после облучения органов малого таза спустя несколько месяцев или даже лет после окончания лечения.
Классификация
По времени возникновения различают врожденные свищи мочевого пузыря и приобретенные. Врожденные свищи, наряду с кистой урахуса и дивертикулом мочевого пузыря, относятся к эмбриональным порокам и формируются в результате полного незаращения первичного мочевого протока. К таким видам аномалий относятся пузырно-пупочные, пузырно-кишечные свищи.
Довольно часто для отведения мочи в урологии прибегают к искусственному наложению надлобкового свища – эпицистостомии. Показаниями к формированию эпицистостомы служат стойкая задержка мочи и невозможность проведения катетеризации мочевого пузыря (например, при гиперплазии предстательной железы, раке простаты, стриктуре уретры и т. д.). Кроме этого, различают наружные свищи, сообщающиеся с кожей, и внутренние свищи, открывающиеся в полость органов.
Симптомы
Течение свища мочевого пузыря определяется его видом и вовлеченными органами. Наружные свищи, как правило, имеют прямой короткий ход, открываются на поверхности кожи, где вокруг отверстия возникает гиперемия, мацерация, гнойнички. Патологические ходы с более сложным строением могут быть длинными, извилистыми, с многочисленными карманами, что вызывает образование абсцессов и флегмон в окружающих тканях. Пузырно-влагалищные свищи (везиковагинальные) обычно проявляются спустя 1-2 недели после родов или гинекологического вмешательства.
Везиковагинальные свищи характеризуются появлением постоянных водянистых выделений из влагалища, интенсивность которых может быть различной. При свищах небольшого размера наблюдается периодическое непроизвольное подтекание мочи при сохраненном естественном мочеиспускании. Часто незначительные выделения мочи из влагалища ошибочно принимают за стрессовое недержание. Свищи, расположенные в основании мочевого пузыря, обычно достаточно широкие, поэтому через влагалище может выделяться часть или даже вся моча. Наряду с этими симптомами у женщин часто отмечается нарушение менструального цикла, частые циститы, кольпиты.
Пузырно-придатковые, параметрально-придатковые и комбинированные свищи протекают с явлениями выраженной общей интоксикации и болями, вызванными деструктивными процессами в малом тазу. Если свищ открывается в кишечник, то из прямой кишки постоянно выделяется жидкий кал и газы. Вытекание мочи (через наружный свищ, влагалище, прямую кишку) сопровождается мокнутием и раздражением кожи, присутствием резкого мочевого запаха, вызывает у больных психоэмоциональные расстройства и негативно сказывается на всех сферах жизни.
Диагностика
Мочепузырно-влагалищный свищ может быть обнаружен врачом-урологом или гинекологом. При констатации непроизвольного подтекания мочи требуется проведение влагалищного исследования. Большой свищ, соединяющий мочевой пузырь с влагалищем, хорошо виден при осмотре в зеркалах, поскольку полость влагалища довольно быстро заполняется свободной жидкостью – мочой. При сомнениях в характере отделяемого прибегают к биохимическому исследованию вагинального транссудата. Если в жидкости, выделяемой из влагалища, уровень креатинина превышает аналогичный показатель в сыворотке крови, то данный транссудат является мочой.
Выявить свищ мочевого пузыря также позволяет цистоскопия, проведенная на фоне тугой тампонады влагалища марлевыми тампонами. В ходе цистоскопии оцениваются локализация и размеры, выраженность воспаления и отека слизистой. Небольшие и точечные свищи могут быть обнаружены с помощью пробы с красителем. Для этого во влагалище устанавливается три тампона, а в мочевой пузырь по катетеру вводится раствор индигокармина. При окрашивании в течение 15 минут нижнего тампона наиболее вероятно стрессовое недержание мочи; при окрашивании верхних тампонов предполагается наличие свища.
С целью выявления сопутствующей инфекции мочеполовых путей производится бакпосев мочи и отделяемого уретры, бакисследование влагалищного мазка. Для контроля за функцией почек определяются биохимические показатели крови - креатинин, мочевина, электролиты. Наиболее точные сведения о характере свища, его локализации и взаимоотношениях с соседними органами получают при выполнении контрастных исследований – вагинографии, экскреторной урографии, цистографии, хромоцистоскопии, ретроградной уретеропиелографии. Для уточнения ветвления свищевого хода проводится фистулография.
Выявление мочепузырно-кишечных свищей требует проведения пальцевого исследования и дополнительного осмотра прямой кишки (аноскопии, ректороманоскопии). При свищах, вызванных лучевой терапией по поводу раковых опухолей, необходимо исключить рецидив онкопроцесса с помощью биопсии и гистологического исследования краев фистулы.
Лечение свища мочевого пузыря
При точечных (менее 3 мм в диаметре) пузырно-влагалищных свищах предпринимается попытка их консервативного закрытия. Для этого в мочевой пузырь устанавливается постоянный катетер Фолея, проводятся инстилляции мочевого пузыря, во влагалище вводятся мазевые тампоны, назначаются уросептики и антибиотики. Рубцевания удается достичь у 2-3% пациенток. Если в течение 6-8 недель свищ не закрывается самостоятельно, следует отказаться от консервативной терапии в пользу хирургического лечения.
Хирургическое закрытие свища - фистулопластику выполняют после медикаментозной подготовки и стихания гнойно-воспалительных процессов в зоне патологического хода. Независимо от вида свища, в процессе фистулопластики иссекаются рубцово-измененные ткани, мобилизуется и полностью разобщается с соседними органами и тканями стенка мочевого пузыря, после освежения краев дефекты ушиваются. Операции по закрытию сформировавшихся свищей производят надлобковым, трансвагинальным (у женщин), промежностным (у мужчин) или комбинированным доступом.
После ушивания пузырно-влагалищного свища на некоторое время оставляют эпицистостому или постоянный мочевой катетер. Наличие пузырно-кишечного свища может потребовать временного наложения колостомы, резекции сегмента кишки, пересадки мочеточников в кишечник либо цистэктомии с созданием искусственного кишечного резервуара для мочи.
Прогноз и профилактика
Профилактика свищей мочевого пузыря у женщин требует правильной организации родовспоможения, особенно у беременных с узким тазом, крупным плодом, поперечным положением плода и т. д.; предупреждения интраоперационного повреждения органов при выполнении гинекологических операций. Во всех случаях для более благоприятного прогноза необходимо своевременное распознавание травмы мочевых органов, ее правильная оценка и выбор адекватного способа устранения свища.
Лучевая диагностика аномалии урахуса
а) Определение:
• Спектр аномалий, вследствие неполной облитерации соединения между куполом мочевого пузыря и протоком аллантоиса в эмбриогенезе:
о Незаращение урахуса: полное незаращение канала урахуса
о Киста урахуса: возникает при закрытии отверстий пупка и мочевого пузыря; в итоге остается открытый канал, заполнены жидкостью
о Синус урахуса: расширение урахуса на пупочном конце; отсутствие соединения с мочевым пузырем
о Дивертикул урахуса (т. н. рудимент урахуса): расширение урахуса на пузырном конце; отсутствие соединения с пупком
• Рудиментарный облитерированный урахус (срединная пупочная связка)б) Визуализация аномалии урахуса:
1. Общая характеристика:
• Лучший диагностический критерий
о Срединная киста или образование между мочевым пузырем и пупком
• Локализация
о Между париетальной брюшиной и поперечной фасцией (пространства Ретциуса)2. Рентгенография:
• Обзорная рентгенография
о Рак урахуса: исчерченные, зернистые или криволинейные кальцификаты над контуром мочевого пузыря3. Рентгеноскопия:
• Синограмма: тракт, берущий начало книзу от пупка (синуса)
• Цистограмма: трубчатый канал, восходящий из купола мочевого пузыря (дивертикул)4. КТ при аномалии урахуса:
• КТ с контрастированием:
о Дивертикул урахуса: срединное кистозное образование на передне-верхней поверхности мочевого пузыря
о Киста урахуса: срединная киста, выше купола мочевого пузыря:
- Могут присутствовать кольцевые кальцификаты
- Гиподенсное содержимое, вследствие продукции муцина
- Отсутствие мягкотканного компонента при отсутствии осложнений
о Рак урахуса: срединное суправезикальное мягкотканное образование; наличие кальцификатов в 70% случаев5. УЗИ при аномалии урахуса:
• В-режим:
о Дивертикул урахуса: трубчатое анэхогенное выпячивание в области купола мочевого пузыря
о Киста урахуса: срединная киста над куполом мочевого пузыря
о Осложненная киста урахуса: смешанной эхогенности6. Рекомендации по визуализации:
• Лучший метод диагностики
о Мультипланарная КТ или МРТ; цистография(Слева) МРТ с контрастированием, Т1-ВИ, аксиальный срез: небольшая кистозная структура спереди и кверху от купола мочевого пузыря.
(Справа) МРТ с контрастированием, Т1-ВИ, сагиттальный срез: у этого же пациента снова визуализируется кистозная структура кверху от купола мочевого пузыря. Обратите внимание на срединную пупочную связку, соединяющую купол мочевого пузыря и пупок. Киста урахуса возникает из-за облитерации пузырного и пупочного концов урахуса плода, в то время как центральная часть остается открытой, как и в этом случае. (Слева) МРТ, Т2-ВИ, сагиттальный срез: крупная киста урахуса, сдавливающая купол мочевого пузыря и смещающая мочеточники кзади. Кисты урахуса не сообщаются ни с мочевым пузырем, ни с пупком, что и отличает их от дивертикула урахуса.
(Справа) КТ без контрастирования, аксиальный срез: у женщины 72 лет, поступившей с болью в животе и сепсисом, определяется скопление газа кпереди от купола мочевого пузыря. Пациентке была выполнена диагностическая лапаротомия, на которой была выявлена инфицированная киста урахуса. (Слева) КТ таза, без контрастирования, аксиальный срез: случайно выявлена кистозная структура вдоль следования медиальной пупочной связки, что соответствует кисте урахуса.
(Справа) Повторная КТ без контрастирования на том же уровне: у того же пациента (поступившего суросепсисом и болью год спустя) отмечается значительное увеличение кисты урахуса. Сочетание наличия жидкости и распространенных воспалительных изменений вокруг кисты указывает на суперинфекцию. Было выполнено чрескожное дренирование абсцесса и последующая резекция мочевого пузыря.в) Дифференциальная диагностика аномалии урахуса:
1. Кистозные образования рядом с мочевым пузырем/пупком:
• Киста желточного мешка: нарушение полной облитерации желточного канала
• Киста брыжейки
• Абсцесс живота2. Опухоль мочевого пузыря:
• Первичный рак купола мочевого пузыря
• Метастазы мочевого пузыряг) Патофизиология. Микроскопия:
• Аномалии урахуса: слизистая метаплазия переходного эпителия
• Рак урахуса: в 85-90% случаев аденокарциномы возникают из-за метаплазии переходного эпителия(Слева) УЗИ в сагиттальной плоскости по срединной линии: случайно выявлено сложное образование кверху от купола мочевого пузыря.
(Справа) На спектральной доплерографии образования был выявлен кровоток внутри патологического очага. (Слева) МРТ в последовательности одиночного быстрого спин-эха, Т2-ВИ, аксиальный срез: сложное солидное/кистозное образование, примыкающее к куполу мочевого пузыря.
(Справа) МРТ в последовательности одиночного быстрого спин-эха, Т2-ВИ, сагиттальный срез через срединную линию: у того же пациента, снова, определяется сложное солидное/кистозное образование, примыкающее к куполу мочевого пузыря. Пациенту было противопоказано введение контрастного вещества, ввиду почечной недостаточности. Учитывая морфологию и наличие кровеносных сосудов по данным УЗИ, это образование имеет высокий риск оказаться раком рудимента урахуса. После резекции мочевого пузыря в гистологическом образце была выявлена аденокарцинома. (Слева) КТ с контрастированием, аксиальный срез: мягкотканное образование, прилегающее к мочевому пузырю, но отграниченное от него. Образование гиперденсное по периферии и имеет кистозную сердцевину. Это рак урахуса, появившийся в пределах его рудимента.
(Справа) КТ с контрастированием, аксиальный срез: экзофитное образование с крупными внутренними кльцификатами, которое прорастает дно мочевого пузыря, представляющее собой аденокарциному урахуса.д) Клинические особенности:
1. Клиническая картина аномалии урахуса:
• Наиболее частые признаки/симптомы:
о Незаращенный урахус: мочевые затеки из пупка
о Осложненная киста урахуса: боль над лобком, слабость, лихорадка
о Рак урахуса: без клинических проявления, до тех пор, пока не вовлекается купол мочевого пузыря; затем присоединяется гематурия и/или слизистые выделения2. Демография:
• Возраст:
о Незаращенный урахус: диагностируется при рождении о Рак урахуса: 40-70 лет
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о Встречаемость аномалий урахуса: 1%:
- Встречаемость незаращения урахуса составляет 0,25-15 на 10000
о Рак урахуса: составляет 0,2-0,3% среди рака мочевого пузыря; 20-40% среди первичных аденокарцином мочевого пузыря3. Течение и прогноз:
• В большинстве случаев, дивертикул и киста урахуса протекают без клинических проявлений
• Осложнения:
о Формирование камней и инфицирование дивертикула урахуса
о Аденокарцинома рудимента урахуса:
- Рак урахуса: пятилетняя выживаемость составляет Неблагоприятный прогноз из-за позднего обнаружения4. Лечение аномалии урахуса:
• Варианты, риски, осложнения:
о Удаление урахуса и сопутствующих аномалийКТ при аномалии урахуса (остатка мочевого протока)
Врожденные пороки урахуса.
(а) Незаращение мочевого протока. (б) Киста урахуса.
(в) Синус урахуса. (г) Пузырно-урахусовый дивертикул. Абсцесс остатка мочевого протока.
(а) На поперечном КТ-срезе определяется маленькое, усиливающееся по периферии в виде кольца, объемное образование, расположенное глубже передних отделов брюшины.
(б) На сагиттальном КТ-срезе определяется участок поражения вытянутой формы, с усиливающимися при контрастировании стенками (белые указатели), протягивающееся от пупка (черный указатель) до передней стенки тела мочевого пузыря (звездочка), что означает абсцесс в остатке урахуса. После антибиотикотерапии утолщение стенки исчезло (иллюстрации не представлены).Несмотря на то, что структурам, образующим брюшную стенку, например, мышцам или фасциальным листкам, при лучевых исследованиях живота уделяется лишь ограниченное внимание, они играют важную — защитную и поддерживающую роль — для органов, расположенных внутрибрюшинно. Существует множество патологических состояний, затрагивающих брюшную стенку: это и врожденные пороки, такие как аномалии урахуса, омфаломезентериального протока; и скопления жидкости, например, гематомы и абсцессы; а также новообразования.
Грыжа возникает в случае, когда часть внутреннего органа либо ткани пролабирует через генетически детерминированное «слабое» место либо через рубец после ранее выполненного разреза брюшной стенки. В зависимости от локализации, грыжи подразделяются на внутренние грыжи, грыжи брюшной стенки, тазовые и паховые, а также диафрагмальные. Из них паховые грыжи встречаются чаще всего.
Грыжи отличаются друг от друга в зависимости от того, какие органы и ткани являются «выпавшими», от степени обструкции, от симптоматики, имеющейся у пациента, и от применяемого лечения. КТ позволяет точно идентифицировать грыжу и ее содержимое, и обнаружить ключевые признаки, применимые для диагностики связанных с грыжами осложнений, например, обструкции кишечника или ишемии.
КТ также является методом исследования, применимым для дифференциальной диагностики грыж и других образований в брюшной полости, например, опухолей, гематом, абсцессов.
Урахус — это облитерированный остаток аллантоиса, представляющий собой не покрытую брюшиной трубчатую структуру, соединяющую пупок и мочевой пузырь. Существуют четыре врожденных порока урахуса: незаращение, синус, киста, а также пузырно-урахусовый дивертикул (Yu et al., 2001). Несмотря на то, что урахус инволютивно изменяется с образованием фиброзного канатика еще до рождения, в некоторых случаях его облитерация может не произойти. Такое состояние называется незаращением урахуса. Киста урахуса возникает в тех случаях, когда лишь небольшая часть мочевого протока остается не облитерированной.
Синус урахуса выглядит как толстостенная трубчатая структура, расположенная вдоль средней линии ниже пупка; подразумевается, что синус урахуса является результатом инфицированной кисты мочевого протока. Вследствие этого синус урахуса может сопровождаться выделениями из пупка или инфекцией органов системы мочевыделения. Пузырно-урахусовый дивертикул возникает в случаях облитерации просвета аллантоиса только лишь в его цефалическом сегменте.
Читайте также: