Сожгла лицо маской что делать в домашних условиях
Обновлено: 26.04.2024
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
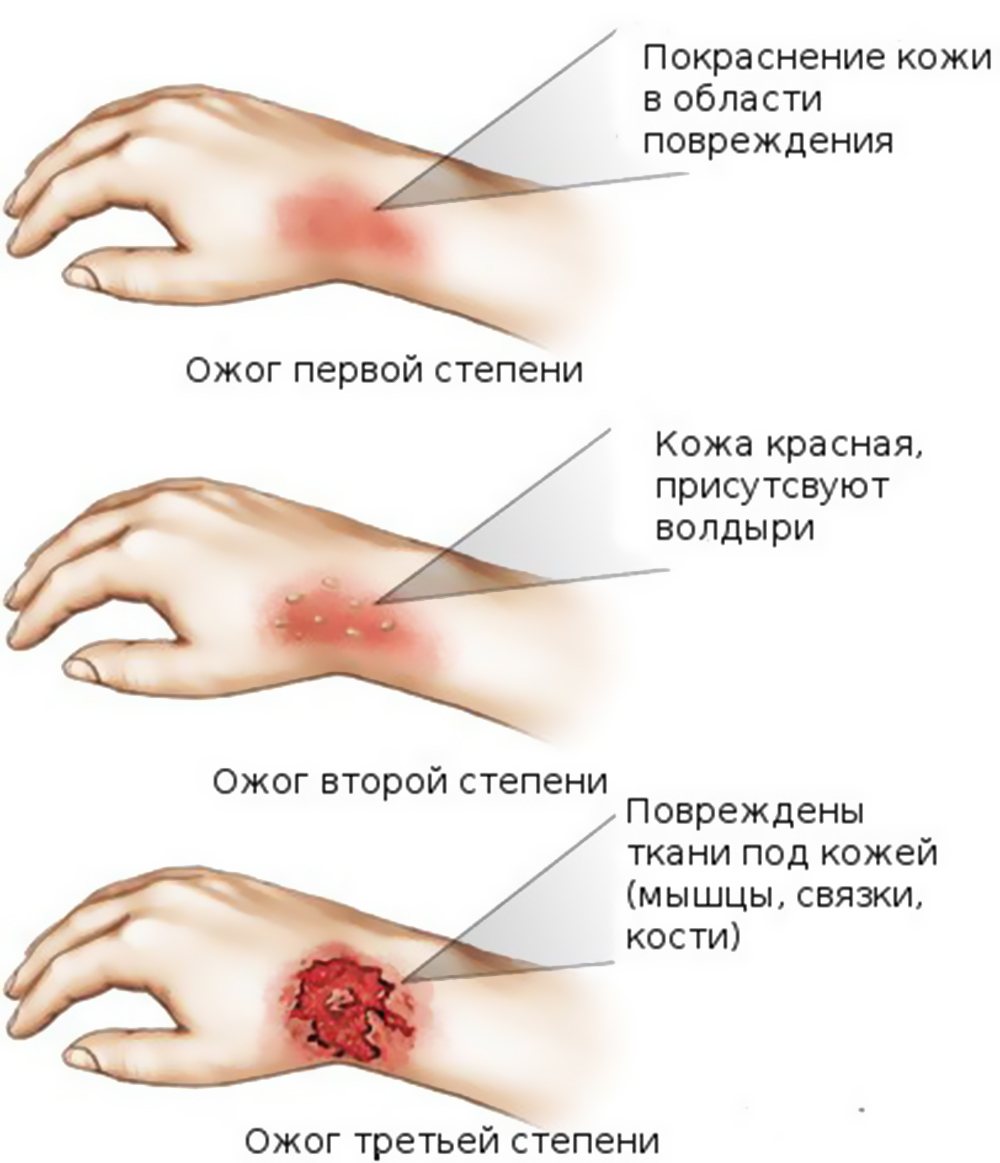
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.

Пилинг — это косметологическая процедура для отшелушивания мертвых клеток кожи. Он помогает выглядеть ухоженно, придает свежий и здоровый вид. Однако пилинг предполагает использование кислотных растворов, а значит существует риск, что последствия процедуры не только не порадуют, но и принесут ряд эстетических проблем.
Причины возникновения

Пилинг — это по большому счету контролируемый ожог кожи. Ключевое слово контролируемый. При грамотном проведении процедуры можно добиться предсказуемого положительного результата, но при несоблюдении рекомендаций есть риск обзавестись некрасивыми рубцами.
Самые популярные причины ожогов лица после пилинга это:
- проведение процедуры на уже поврежденном участке;
- нарушение пропорций используемых кислот;
- слишком долгий контакт раствора с кожей;
- гиперчувствительность пациента или индивидуальная непереносимость компонентов раствора.
К сожалению, нередко люди обращаются в ожоговый центр после сеанса у некомпетентного либо начинающего косметолога. Непрофессионализм мастера отражается на лице пострадавшей женщины, и, к сожалению, избавиться от последствий ожога бывает не так просто и быстро, как хочется.
Симптомы ожога после пилинга

После сеанса коже требуется некоторое время на реабилитацию — это естественный процесс, неизбежный при любом виде пилинга. Как же отличить ожог от нормальной реакции кожи на внешнее воздействие?
Покраснение, отечность и шелушение непременно будут, но в сроки, предварительно оговоренные косметологом. Если время прошло, а последствия остались, значит вы получили химический ожог и нужно обратиться к врачу для устранения последствий.
Когда бить тревогу?
Время заживления, как правило, зависит от вида пилинга. Их разделяют на поверхностные, срединные и глубинные. Вторые и третьи требуют большего периода реабилитации и в руках горе-косметолога могут нанести серьезный эстетический дефект.
Полностью негативные реакции после поверхностного и срединного пилинга при правильном уходе проходят в течение 5—10 дней.
Глубинный пилинг выполняется после 40 лет и только под наркозом, срок восстановления кожи при таком воздействии составляет до полугода.
Осложнения и последствия
Химический ожог лица после пилинга зачастую не так страшен с точки зрения здоровья, как эстетически неприятен. Обычно подобные ожоги не затрагивают кожу глубже зернистого слоя эпидермиса.

Однако не все осложнения проявляются сразу. Существует ранние и поздние последствия ожогов кожи после пилинга. В первые дни после процедуры возможны:
- обострение герпеса;
- повышение чувствительности кожи;
- аллергические реакции;
- отечность;
- обострение хронических патологий;
- развитие белых кист на поверхности кожи.
К поздним последствиям относят:
- развитие стойкой эритемы (непроходящее покраснение);
- атрофия кожи;
- гиперпигментация или исчезновение пигмента;
- формирование рубцов;
- слишком заметная граница между «отполированным» участком кожи во время процедуры и естественным рельефом, например, на шее;
- развитие гиперкератоза.
Чтобы с наименьшими потерями убрать ожоги после пилинга, приступайте к лечению, как только заживет открытая рана. Так вы максимально быстро вернете коже здоровый вид и обезопасите себя от возможных, не успевших появиться, последствий.
Уход за кожей после ожога

Что делать после ожога от пилинга, чтобы оказать первую помощь и не навредить еще больше? Разберем способы на любой бюджет: народные рецепты, аптечные и косметологические средства, а также расскажем, какой результат от них ждать.
Прежде чем говорить о конкретных средствах, воспользуйтесь парой базовых советов:
- После ожога кожа нуждается в питании — это жирные кремы с Пантенолом. Лучше всего наносить два раза в сутки, реже умываться и избегать использования мыла — щелочь на обожженной коже пользы не принесет.
- Не ходите в баню, сауну, бассейн и солярий — не стоит дополнительно раздражать кожу, а лучше всего первые дни провести дома, если есть такая возможность.
- Избегайте попадания УФ лучей — для защиты от солнца первые дни обязательно пользуйтесь кремом от загара с SPF50.
- Потребляйте много жидкости, временно откажитесь от острых, соленых и жирных продуктов.
И главное — не занимайтесь самолечением, вы можете сделать хуже. Обратитесь к специалисту, если заметили ухудшение состояния.
Народная медицина

Доступна всем, но малоэффективна. Есть смысл пользоваться народными рецептами при ожогах первой степени, лучше в сочетании с курсом лечения профессиональными средствами, прописанными врачом. И обязательно расскажите о своих планах специалисту, ведь зачастую неправильно подобранный уход может серьезно усугубить ситуацию.
1 рецепт
Чем помочь при ожоге после пилинга:
Смешать и нагреть на водяной бане. Нанести на пораженную кожу и держать не дольше 20 минут, после чего тщательно промыть водой.
2 рецепт
Чем помочь при химическом ожоге лица после пилинга в виде пятен:
- натереть один картофель и треть огурца;
- нарезать петрушку;
- 1 ч. л. лимонного сока;
- 1 ч. л. экстракта алоэ.
Маску накладывать на 15 минут не чаще одного раза в три дня.
3 рецепт
Чем лечить ожоги после пилинга, если на лице отек:
- отварить овсянку;
- смешать с 3 ст. л. крахмала.
Нанести маску на 20 минут, повторять 3 раза в неделю.
Аптечные кремы и мази

Рекомендовано использовать любые противоожоговые средства, охлаждающие, снимающие зуд.
При серьезных ожогах врач назначит что-либо из этого списка:
- регенерирующие препараты, ускоряющие процесс заживления;
- глюкокортикостероиды для предотвращения воспаления;
- антигистаминные средства против покраснения и зуда, а также для снятия отека;
- антибиотики, если присоединилась инфекция.
Возможно назначение физиотерапии, но только после точной постановки диагноза.
Ферменкол — помощь при ожоге после химического пилинга

Прозрачный гель на основе 9 ферментов коллагеназы снимает зуд, охлаждает, способствует регенерации клеток кожи, а также выравнивает общий тон лица. Ферменкол используется в качестве профилактики образования рубцов после агрессивных косметологических процедур, в том числе после лазерных шлифовок, срединных и глубоких химических пилингах.
Ферменкол можно применять курсом аппликационно (наносить гель на место ожога несколько раз в день) или совмещать с назначенной врачом терапией — средство не содержит гормональных компонентов, поэтому его смело можно применять в любом возрасте, а также беременным и кормящим женщинам. Курс применения подбирается индивидуально исходя из степени повреждения кожи.
Ферменкол легко найти в аптеке вашего города или заказать на сайте. А чтобы получить бесплатную консультацию и подбор курса применения Ферменкол, заполните форму в разделе «Вопрос-ответ». Вам поможет ведущий врач Светлана Огородникова.
Помните! Чем раньше вы начнете ухаживать за ожогом, тем быстрее вернете коже здоровый привлекательный вид. Не откладывайте свою красоту на потом, радуйтесь своему отражению уже сегодня.

Себорейный дерматит – хроническое дерматологическое неинфекционное заболевание грибкового происхождения, при котором на кожных покровах возникают воспаленные и шелушащиеся участки. Патология преимущественно развивается на лице и волосистой части головы, однако может затронуть и любые участки тела.
Себорейный дерматит приносит пациенту немало неприятных ощущений – пораженные места чешутся и зудят. Однако зачастую на первое место выходит психологический дискомфорт. Ведь при патологии на коже появляются четко очерченные покраснения, покрытые чешуйками, что выглядит неэстетично и часто внушает пациенту сомнения в собственной внешней привлекательности. Заболеванию свойственны смены периодов ремиссий и обострений.
Лечение себорейного дерматита должен осуществлять только врач-дерматолог. Самодеятельность в данном вопросе недопустима: это может привести к осложнениям, а также инфицированию пораженных участков кожи.
Особенности себорейного дерматита
Заболевание может развиться у человека любого возраста, начиная с младенческого. Преимущественно наблюдается у подростков и молодых людей, после 40 лет возникает гораздо реже. У мужчин заболевание развивается намного чаще, чем у женщин. Это объясняется тем, что на увеличение количества секрета сальных желез (себума) влияет повышенный уровень мужских половых гормонов тестостерона и дигидротестостерона.
Возбудителем себорейного дерматита считают условно-патогенные микроорганизмы рода Malassezia – Malassezia globossa и Malassezia restricta. Это дрожжеподобные грибки, которые обитают на коже у 80% людей и являются частью микрофлоры организма. Однако при определенных условиях (снижении иммунитета, гормональном дисбалансе) они начинают активно размножаться, вследствие чего возникает шелушение, а в ряде случаев его дополняют воспаления.
Это интересно! Название Malassezia этот род грибков получил по фамилии открывшего их микробиолога – французского ученого Л. Малассе.
Сальные железы обычно концентрируются вокруг волосяных луковиц, но на некоторых участках тела сальные железы находятся не рядом с волосяными фолликулами – например, на ушных раковинах. Жировой секрет необходим для смазки кожи и волос: он создает на их поверхности пленку, защищающую их от неблагоприятного воздействия окружающей среды.
Как развивается себорейный дерматит
Развитие заболевания происходит следующим образом. Сальные железы человека продуцируют секрет, богатый жирными кислотами. Грибки Malassezia, живущие рядом с сальными железами, «питаются» этим секретом. Перерабатывая его, они выделяют жирные кислоты, раздражающие человеческую кожу и разрушающие защитный барьер, а также делающие токсичной олеиновую кислоту, входящую в состав себума.
В норме регенерация (отшелушивание омертвевших клеток и образование новых) эпидермиса, самого верхнего слоя кожи, происходит примерно за месяц. Активность грибков ускоряет этот процесс. В результате кожа начинает сильно шелушиться.
Расположение сальных желез на коже бывает разным. На одних участках их больше, на других меньше, на каких-то они вовсе отсутствуют. Заболевание развивается чаще всего в тех местах, где сальных желез и волосяных фолликулов больше всего. Наиболее распространенная разновидность патологии – себорейный дерматит на голове, на ее волосистой части. Также заболевание часто может затрагивать лицо:
- носогубный треугольник;
- лоб;
- крылья носа;
- ушные раковины и области за ушами;
- брови и надбровья;
- скулы;
- усы и бороду.
На теле себорейный дерматит локализуется на следующих участках:
- Наружных половых органах.
- Предплечьях.
- В подмышечных впадинах.
- Пупке.
- Груди.
- Области между лопаток.
Сальные железы полностью отсутствуют на коленях и стопах. Поэтому на них заболевание не развивается.
Себорейный дерматит может сопровождаться себостазом. Так называют застой секрета в сальных железах. Эта патология способна привести к развитию инфекции, гнойных процессов.
Виды себорейного дерматита
Заболевание может быть врожденным и приобретенным.

Врожденная форма встречается редко. В этом случае у ребенка с самого рождения повышена секреция сальных желез. Такое заболевание является неизлечимым. Обычно себорейный дерматит – это все же приобретенная патология.
По форме, в зависимости от активности сальных желез, себорейный дерматит бывает:
При сухой форме выделяется недостаточно жирного секрета. Кожа пересыхает, растрескивается. При сухом себорейном дерматите не бывает очагов острого воспаления. Для него характерно наличие обилие мелкой сухой перхоти на волосистой части головы. Такая разновидность заболевания чаще всего наблюдается у подростков.
При жирной форме из жировых желез выделяется избыточной количество густого секрета, склеивающего чешуйки отшелушивающейся кожи. Волосы приобретают неопрятный, сальный вид. Кожа становится слишком жирной. Этот тип заболевания характерен для молодых женщин.
Для смешанной формы характерно наличие очагов жирного и сухого дерматита на разных участках тела и головы. Чаще всего данная разновидность встречается у мужчин.
Причины развития себорейного дерматита
Выделяют три основные причины себорейного дерматита:
- Иммунная. Ослабление иммунитета наблюдается при системных и инфекционных заболеваниях, недостатке витаминов и микроэлементов в организме, неправильном питании и малоподвижном образе жизни. При снижении иммунитета любой сопутствующий фактор может вызвать незамедлительное развитие себорейного дерматита.;
- Гормональная. К гормональным причинам относятся патологии органов внутренней секреции (надпочечников, щитовидной железы, яичников) и другие состояния, при которых возникает гормональный дисбаланс. Гормоны отвечают и за секрецию сальных желез. Поэтому при избытке некоторых из них происходит повышенная выработка себума. Часто себорейный дерматит наблюдается в период полового созревания, когда происходит гормональная перестройка организма.;
- Нейрогенная. На активность сальных желез влияет также и центральная нервная система. Она управляет вегетативной системой, ответственной за уровень выработки себума. Поэтому себорейный дерматит часто наблюдается при заболеваниях нервной системы (маниакально-депрессивных психозах, шизофрении, энцефалите, параличах, болезни Паркинсона).
К сопутствующим факторам, «запускающим» развитие болезни, относятся:
- стрессы;
- несоблюдение правил личной гигиены;
- избыточный вес;
- нарушения работы ЖКТ;
- злоупотребление сладкой, острой, соленой пищей;
- применение косметики, раздражающей кожу;
- гиподинамия (малоподвижный образ жизни);
- прием антидепрессантов, гормонов, психотропных препаратов;
- гипергидроз (повышенное потоотделение);
- резкая смена климата.
В группе риска находятся пациенты:
- С иммунодефицитными состояниями (ВИЧ, СПИД).
- С болезнями желудочно-кишечного тракта.
- Подверженные частым стрессам.
- С наследственной предрасположенностью.
У младенцев себорейный дерматит возникает при повышенном содержании гормонов в материнском молоке. Как правило, после окончания периода грудного вскармливания симптомы заболевания исчезают.
Признаки себорейного дерматита

Симптомы патологии начинают проявляться, если количество грибков Malassezia превышает 50% от общей микрофлоры (ниже 50% – норма). Примерно у каждого пациента в этом случае возникает перхоть – предвестник заболевания. При повышении концентрации грибков до 80% и более развивается непосредственно сам себорейный дерматит.
Его основные симптомы:
- Покраснение кожи;
- Зуд и болезненность;
- Шелушения – мелкие или крупные чешуйки.
Также на коже могут наблюдаться другие симптомы:
- Желтовато-красноватые пятна.
- Папулы (красноватые уплотнения).
- Группы пузырьков.
- Трещинки.
- Крупные бляшки с четкими очертаниями.
- Утолщение рогового слоя кожи.
- Плотные корочки на волосистой части головы.
Осложнения себорейного дерматита
Важно как можно раньше начать лечение себорейного дерматита, так как при его прогрессировании способны возникнуть осложнения:
- Угревая сыпь.
- Абсцессы.
- Себорейная экзема.
- Алопеция (облысение).
- Стрептодермия (инфекционное заболевание кожи).
- Пиодермия – гнойной поражение кожи.
Особенно опасно запускать себорейный дерматит на лице, близко к ушам или голове, так как он часто становится причиной развития конъюктивита, блефарита (воспаления век), отита.
Диагностика себорейного дерматита
Для постановки диагноза необходимы:
- Осмотр дерматолога, трихолога.
- Дифференциальная диагностика с псориазом, атопическим дерматитом, лишаем и другими заболеваниями со схожей клинической картиной.
- Дерматоскопия – исследование кожи под микроскопом.
- Анализы крови: общий, биохимический, на гормоны, сахар.
Дополнительно могут понадобиться:
-
.
- Анализ кала на дисбактериоз. , брюшной полости.
- Трихограмма.
Лечение себорейного дерматита
- Назначение местных и системных антибактериальных, противогрибковых, противовоспалительных, антигистаминных препаратов.
- Прием витаминов.
- Применение лечебной косметики (мазей, кремов, шампуней) для кожи лица, тела и волосистой части головы.
- Специальная диета.
Диета является важной частью лечения, так как неправильное питание провоцирует обострение кожных заболеваний. Она подразумевает отказ от острой, мучной, жареной, сладкой, копченой и соленой пищи. Также исключается алкоголь.
Питаться рекомендуется фруктами и овощами, отварным нежирным мясом, кисломолочными изделиями. Важно включать в рацион продукты, богатые витаминами А, С и B, селеном, цинком.
В Поликлинике Отрадное вы можете записаться на прием к дерматологу в любое удобное для вас время, без очередей. Врач установит причину развития заболевания и назначит индивидуальное лечение, благодаря которому вы скоро вернетесь к привычному образу жизни.

Каждый раз перед выходом на улицу важно помнить о защите кожи. Солнце летом активное и при выходе на улицу можно «сгореть» буквально за час. Как быстро избавиться от солнечных ожогов и восстановить кожу?
Солнечные ожоги – проблема №1 в летнее время
Солнечные дни и голубое небо идеально подходят для купания на пляже или трапезы на свежем воздухе с семьей и друзьями. Но независимо от того, что вы планируете делать этим летом, есть кое-что, на что вам нужно обратить внимание, и это – загар. Это особенно важно, если вы живете в южных регионах или посещаете солнечный пляж.
Как ваша кожа загорает?
Когда кожа впитывает солнечный свет, клетки меланоциты в эпидермисе выделяют темный пигмент, называемый меланином, который защищает кожу от вредного воздействия ультрафиолетовых лучей. Это защитный механизм, но когда защита повреждена из-за чрезмерного воздействия ультрафиолетовых лучей, возникает токсическая реакция, которая приводит к солнечному ожогу. Солнечный ожог - это радиационный ожог кожи, который возникает, когда ультрафиолетовые лучи повреждают ДНК в эпидермисе, верхнем слое вашей кожи.
Опасный загар может возникнуть менее чем за 15 минут, если вы на пляже впервые. А если вы обгораете пять или более раз, вы удваиваете риск получения самой смертельной формы рака кожи: меланомы. Солнечные ожоги также приводят к преждевременному старению и образованию морщин на коже.
Важно! Вы можете получить солнечные ожоги даже в прохладные, облачные дни, поэтому обязательно защитите свою кожу от солнца.
Какие виды деятельности вызывают солнечный ожог?
Вот некоторые из действий, которые могут вызвать солнечный ожог:
- Вы проводите время на пляже, в парке или в бассейне, например, занимаясь плаванием, серфингом, отдыхом в песке и на пикнике.
- Играете или смотрите спорт на открытом воздухе, например теннис, футбол, воллейбол.
- Занимаетесь садоводством, стрижкой газонов, барбекю.
- Работаете на открытом воздухе, например, геодезист, эколог, строитель и работник базы отдыха.
Симптомы солнечных ожогов
Когда у вас проявляется солнечный ожог, вы можете получить следующие симптомы:
- цвет вашей кожи меняется с розового на красный и даже фиолетовый
- поверхность вашей кожи горячая
- пораженный участок болезненный или зудящий
- ваша кожа начинает опухать или появляется сыпь
- возникают заполненные жидкостью пузырьки, которые могут чесаться, а затем лопнуть или повреждаться
- кожа на месте волдырей облезает, под ней видна более нежная кожа.
Симптомы солнечных ожогов появляются через 2-6 часов после пребывания на солнце. И они становятся хуже примерно через 24-48 часов.
Сколько времени нужно на заживление ожога?
В основном, время, необходимое для заживления солнечных ожогов, зависит от его тяжести. Например:
- Легкие солнечные ожоги проходят за 3-5 дней. Они характеризуются покраснением и легкой болью. Ваша кожа также может отслаиваться в течение последних нескольких дней, когда она начинает заживать.
- Умеренные солнечные ожоги длятся около недели. Это более болезненно. Ваша кожа будет красной, опухшей и горячей. Через неделю может продолжать очищаться еще несколько дней.
- Сильные солнечные ожоги длятся до 2 недель. У вас будет очень красная кожа и болезненные пузыри. Вам может понадобиться врач. Если ожоги терпимые, вы можете остаться дома, чтобы прийти в себя.
Кроме того, существует несколько факторов, которые могут привести к более сильному солнечному ожогу, например:
- у вас светлая кожа, веснушки или рыжие, светлые волосы
- вы выходите на улицу между 10 и 16 часами, когда солнечные лучи активнее
- живете на большой высоте или возле озоновой дыры
- посещаете места возле экватора
- используете солярий
- принимаете лекарства, которые делают вас более восприимчивыми к ожогам, например, фотосенсибилизирующие препараты.
Как лечить ожоги от солнца
1. Используйте натуральные и домашние средства. Они хороши для легких солнечных ожогов. Пейте много воды, чтобы восполнить потерю жидкости, вызванную ожогом, и ускорить процесс заживления. Аккуратно нанесите на кожу прохладный компресс или холодное влажное полотенце на 10-15 минут. Аккуратно купайтесь в прохладной воде, чтобы облегчить боль.
Примите теплую ванну, чтобы ослабить шелушение кожи, а затем аккуратно удалите ее. Или вы можете пойти в спа-центр для пилинга кожи, чтобы отшелушить верхний слой.
Покройте зудящие пузыри повязкой, чтобы уменьшить риск инфекции. Если волдыри лопаются сами по себе, очистите место с мягким мылом и водой, а затем покройте его влажной повязкой. При появлении солнечных ожогов нанесите прохладный компресс и гель с алоэ вера, чтобы успокоить кожу, что заставит сыпь исчезнуть быстрее.
2. Используйте лечебные средства при умеренных и сильных солнечных ожогах. Применяйте аэрозольный продукт, который поможет вам успокоить боль и смягчить кожу. Нанесите увлажняющий крем с панетнолом, чтобы увлажнить и успокоить кожу. Можете принять безрецептурные препараты, такие как парацетамол, аспирин или ибупрофен, чтобы уменьшить боль.
Можете принять антивоспалительные препараты, такие как ибупрофен или используйте кортикостероидный крем, чтобы уменьшить отек. После того, как вы удалите шелушение кожи, нанесите антисептический крем на новую кожу, чтобы уменьшить риск заражения.
3. Обратитесь к врачу, если вы испытываете:
- сильный ожог с большим количеством волдырей и болезненностью
- солнечный ожог, покрывающий большую часть вашей кожи
- головные боли или лихорадку
- тошноту и рвоту
- чувствуете слабость, озноб или усталость
- головокружение или измененные состояния сознания
- учащенное сердцебиение
- сильную жажду
- снижение мочеиспускания
- гной, отек и бугорки в волдырях.
4. Примените профилактические меры. Вы можете избежать ухудшения тяжести ожога:
- Обильно наносите солнцезащитный крем перед тем, как выйти на улицу, минут за 20, и обновляйте каждые 2 часа. Всегда применяйте солнцезащитный крем SPF 50+, имеющий широкий спектр активности с водостойкостью. Также ищите защиту с диоксидом титана либо оксидом цинка, поскольку они отражают ультрафиолетовое излучение.
- Носите солнцезащитную одежду. Это может быть кофта, боди, платье с длинными рукавами и брюки. Наденьте шляпу, имеющую широкие поля, прикройте глаза солнцезащитными очками. Это также поможет физически блокировать солнечные лучи.
- Держитесь подальше от солнца до тех пор, пока ваш солнечный ожог не пройдет или уменьшите воздействие солнца. Вы можете оставаться в тени, избегая ультрафиолетовых лучей, которые могут отражаться от зданий, окон, бетона, воды или песка. Не выходите и не остаетесь на улице, когда солнечные лучи наиболее интенсивны, например, УФ-индекс 3 или выше.

Несмотря на то, что во многих регионах ограничительные меры по коронавирусу уже сняты, ношение масок осталось одним из ключевых требований безопасности. В жаркую погоду страдают не только медработники, но и обычные люди, которым нужно по долгу службы или в силу различных обстоятельств носить маску длительно. В этом случае кожа потеет, могут возникать и другие неприятности. Как с этим быть?
Проблемы, возникающие при постоянном ношении масок
Прыщи, пятна, раздражение и покраснение кожи.
Многие маски затрудняют дыхание, и в них нет циркуляции воздуха. «Раздражение возникает именно там, где маска накладывается на лицо и плотно прилегает к телу.
До появления covid-19, если врачи и носили маски, то по 20-60 минут за раз, а не полную смену. В новых реалиях кожа начала воспаляться и раздражаться вдоль областей, где маски оказывают дополнительное давление - под подбородком и под глазами.
Как маска для лица может вызвать раздражение кожи?
Для профилактики инфекции важно, чтобы маска плотно облегала лицо. Но летом маски могут вызывать потливость и раздражение, покраснение и поствоспалительную гиперпигментацию.
- Убедитесь, что маска не плотнее, чем необходимо, и что поверхность маски, касающаяся кожи – гладкая.
- Если вы заметили раздражение после снятия маски, промойте участок водой и мягким очищающим средством для лица (пена, гель), нанесите мазь. Наиболее эффективны мази с декспантенолом. Они создают барьер и помогают коже быстрее восстановиться.
Как маски для лица могут повредить кожу
- Прямое трение может привести к разрушению кожного барьера, раздражению и воспалению
- Маска могут удерживать масло, грязь и пот на коже, что приводит к появлению таких состояний, как прыщи, экзема и розацеа. Потливость кожи под маской может усугубить раздражение кожи от трения, давления.
- Помимо раздражения и реакции на материалы самой маски, тепловой фактор вызывает изменение влажности кожи, которая покрыта маской. Это может привести к проблемам в структуре пор и их закупорке, появлению пятен и чрезмерной задержке масла, ухудшению состояния при розацеа.
Если кожа склонна к акне, в летнее время ношение маски – это проблема, поскольку масло и пот задерживаются в коже. Первоначально возникают реакции, похожие на сыпь, потому что маски закрывают кожу и предотвращают выделение тепла.
Как ухаживать за кожей во время ношения маски для лица
- Введите за правило уход за кожей утром и вечером: очищение, тонизирование, крем, умывайте лицо до и после ношения маски.
- Ежедневное очищение и питание кожи обеспечат поддержание и восстановление кожного барьера. В жару оно особенно важно, поскольку удаляет естественный мусор, но антибактериальный компонент создает дополнительный барьер безопасности.
- Вы должны убедиться, что используете чистящие средства для лица, которые мягко очищают кожу. Используйте только продукты, которые эффективно удаляют грязь и кожное сало, не разрушая кожный барьер. Можно обсудить подбор необходимых средств с косметологом.
Если у вас жирная кожа и прыщи
Для кожи, склонной к жирности, используйте средства с салициловой кислотой два раза в день, чтобы контролировать выделение кожного сала и предотвращать появление прыщей. Салициловая кислота является отличным комедолитическим или очищающим поры ингредиентом, потому что она отшелушивает роговой слой (поверхность кожи) и проникает в поры для удаления кожного сала. Это помогает предотвратить засорение пор и помогает удалить уже образовавшиеся закупорки.
Можно использовать скраб, который содержит 2% салициловой кислоты и дополнительные компоненты для поглощения сала каждые семь-десять дней.
Затем используйте легкий увлажняющий крем для питания кожи (особенно хороши составы с гиалуроновой кислотой). Высокая температура, пот и трение кожи от маски могут вызвать раздражающий дерматит. Успокаивающие, противовоспалительные свойства гиалуроновой кислоты увлажняют кожу и борются с этими проблемами.
Полезны средства, содержащие аденозин, пантенол и глицерин, которые помогают восстанавливать кожу, лечить воспаление и стимулировать выработку коллагена.
Красные пятна на лице
Для людей с нормальной и комбинированной кожей, которой нужен повседневный уход, можно использовать специальные косметические салфетки, чтобы держать под контролем избыток кожного сала.
Лечить воспаленные участки лица можно безрецептурным противовоспалительным кремом. Гидрокортизоновый 1%-ный крем действует как огнетушитель для устранения воспаления кожи. Но использовать его нужно тонким слоем и недолго. Вы также можете побаловать себя старым добрым чистым вазелином.
Можно ли использовать косметику при ношении маски для лица?
Дерматологи советуют отказаться от макияжа под масками – особенно летом. Однако, если вы хотите носить декоративную косметику во время ношения маски для лица, вы должны адаптировать свою красоту к новой норме.
Постарайтесь свести макияж к минимуму, чтобы кожа могла дышать, особенно в нерабочее время. Помните: если вы планируете наносить какой-либо продукт под область маски, то вам следует избегать комедогенных препаратов (закупоривающих поры), в противном случае, ваша кожа может воспалиться.
Вместо этого выбирайте легкую основу с увлажняющими ингредиентами, например, содержащими масла жожоба, авокадо и малины, которые успокаивают, увлажняют и тонизируют, выравнивают цвет лица.
И не забудьте вымыть свои косметические кисти с помощью очищающего средства, чтобы предотвратить появление прыщей и воспаления. Жидкое очищающее средство обладает антимикробным действием, чтобы предотвратить заселение ваших кистей микробами.
Ищите 100% хлопковые маски для лица
Выбирайте стандартные материалы и одноразовые маски, которые обычно используются в медицине. Если вы делаете свою собственную маску, используйте для ее изготовления простую 100% хлопчатобумажную ткань. Чем больше синтетики в материале, тем больше тепла сохраняется на коже, покрытой маской. Это может привести к раздражению.
В среднем, нужно использовать хлопковую ткань с плотностью в 600 нитей или фланель, что обеспечивает до 60% фильтрации. Если вы видите свет сквозь изделие, это не такая безопасная ткань для маски. Чем толще, чем плотнее материал, тем больше вероятность, что он будет лучше фильтровать возбудителей. Но если вы выберете слишком толстый материал, вам станет трудно дышать.
И не забудьте стирать свою тканевую маску. Менять маски нужно раз в 2-3 часа, и загрязненные стирать на 60-90 градусах.
Будьте здоровы!
Читайте также:

