Соскобы с кожи при атопическом дерматите
Обновлено: 19.04.2024
Дерматолог клиник DocDeti и DocMed Карина Дадашева подготовила статью о фактах и мифах, касающихся атопического дерматита.
Миф 1. Атопический дерматит – редкое заболевание.
Факт: АтД одно из часто встречающихся кожных заболеваний. Около 20% детей сталкиваются с ним, но к счастью, у многих высыпания проходят после наступления трехлетнего возраста. Часть детей не перерастает заболевание и оно переходит во взрослый возраст. В нашей стране примерно от 1 до 3% взрослых с атопическим дерматитом.
Миф 2. Это обычные кожные высыпания.
Факт: АтД является заболеванием кожи, для которого характерна определённая сыпь и зуд, наружные раздражающие факторы ухудшают течение заболевания, а из-за воспалений на коже, она становится подверженной проникновению аллергенов и развитию сенсибилизации у некоторых детей (не у всех).
Миф 3. АтД возникает из ниоткуда.
Факт: склонность к заболеванию передаётся по наследству. Если члены семьи страдают бронхиальной астмой, аллергическим ринитом или атопическим дерматитом, то и ребёнок склонен к этому заболеванию с высокой долей вероятности.
Миф 4. Заболевание пройдёт, если исключить какой-то один провоцирующий фактор.
Факт: заболевание носит хронический характер. Причинами возникновения является совокупность факторов: окружающая среда (сухой воздух, сырой климат, загрязнение воздуха, одежда с содержанием шерсти, пассивное курение), образ жизни (повышенное потоотделение, аллергены, стрессы, заболевания, курение). Необходимо работать над факторами в комплексе, а не по отдельности.
Как лечить атопический дерматит?
Из-за того, что заболевание является хроническим, то нарушается кожный барьер, но возможно достичь стабильной и длительной ремиссии, не смотря на среднетяжёлую или тяжелую степень заболевания.
Немаловажно использование эмолентов-средств, восстанавливающих барьер кожи и увлажняющих её.
1. Пользоваться эмолентами постоянно
2. Исключить провоцирующие факторы
3. Если есть участки воспаления, то наносить на них специальные средства: топические кортикостероиды и ингибиторы кальциневрина по назначению врача.
Помните о том, что лечение подбирает и назначает врач и оно носит индивидуальный характер для каждого пациента.

Заболеваний кожи много, симптоматика иногда имеет схожий характер. Чтобы определить возбудителя и масштабы поражения организма, применяют один их методов диагностики – соскоб с кожи. Это забор биологического материала для дальнейшего исследования.
В нашем медицинском центре имеется все необходимое высокоточное оборудование для определения возбудителей кожных заболеваний. Помощь оказывает дерматолог высшей квалификации.
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
Как проводится соскоб
Врач располагает необходимым инструментарием для забора биоматериала. Это набор стекол, вазелиновое масло с пипеткой, ножницы, скальпели. Необходимый участок кожи фиксируется пальцами, наносится на кожу масло. По направлению роста волос врач скоблит лезвием. Образцы выкладываются на стекло.
Виды тест соскобов:
- на грибы – это сбор чешуек эпителия. Он позволяет определить глубокие и поверхностные микозы.
- на демодекс – диагностика поражения кожи клещами. Они обычно располагаются на лбу, щеках, подбородке, области век.
- ногтя на грибок – выполняется скальпелем, ножницами или бормашиной.
Процедура взятия соскоба совершенно безболезненная.
Полезная информация по теме:
- Вызов дерматолога на дом
- Грибковые инфекции
- Сыпь на теле
- Венерические болезни
- Как сдать анализы
- Удаление бородавок
- Удаление кондилом
- Анализы на ИППП
- Удаление папиллом
- Кожная сыпь
- Пиодермия
- Строение кожи
- Анализы на грибы
- Диагностика половых инфекций
Исследование и анализ соскобов
Все взятые образцы (чешуйки, папулы, гнойные выделения, везикулы) помещают на стекло с несколькими каплями раствора глицерина, закрывают покровным стеклом и направляют в лабораторию. Точность анализа достигается путем нескольких тестовых подтверждений.
- комплексная диагностика биоматериалов микроскопическими и культуральными методами;
- полимеразная цепная реакция.
Современное оборудование лаборатории дает возможность получить результаты тестов в максимально короткое время.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология - наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Показания и противопоказания к процедуре соскоба

Соскоб с кожи дает возможность установить грибковые, вирусные, бактериальные поражения, либо определить наличие микроскопических клещей.
Показанием к процедуре соскоба является:
- установление диагноза после первичного приема;
- повторные заборы биоматериала в период лечения, чтобы проконтролировать эффективность назначенной терапии.
Соскобы с кожи не требуют большого вмешательства в организм, выполняются с наименьшим использованием медицинского оборудования и инструментария. Поэтому противопоказаний нет. Подготовка к соскобу также не требуется.
Нельзя лишь использовать декоративную и лечебную косметику в день сдачи биоматериала.
Полезная информация по теме:
- Лечение сыпи на коже
- Сыпь у женщин
- Сыпь у мужчин
- Сыпь у подростков
- Сыпь при беременности
- Диагностика кожной сыпи
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.

Абаева Юлиана Генриховна
Стоимость приема - 2700 р.
Абакарова Севиля Абакаровна
Стоимость приема - 2000 р.
Абачева Маида Ферезуллаевна
Стоимость приема - 2600 р.
Абдуллаева Ульвия Абдуллаевна
Стоимость приема - 13164 р.
Абдурахмонова Гульчехра Баротовна
Стоимость приема - 1900 р.
Абрамова Екатерина Игоревна
Стоимость приема - 2000 р.
Абрамова Светлана Николаевна
Стоимость приема - 3320 р.
Абросимова Валерия Сергеевна
Стоимость приема - 1534 р.
Авакян Назели Аваговна
Стоимость приема - 2000 р.
Аванесян Гаяне Юрьевна
Стоимость приема - 2000 р.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболевания
Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см 2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
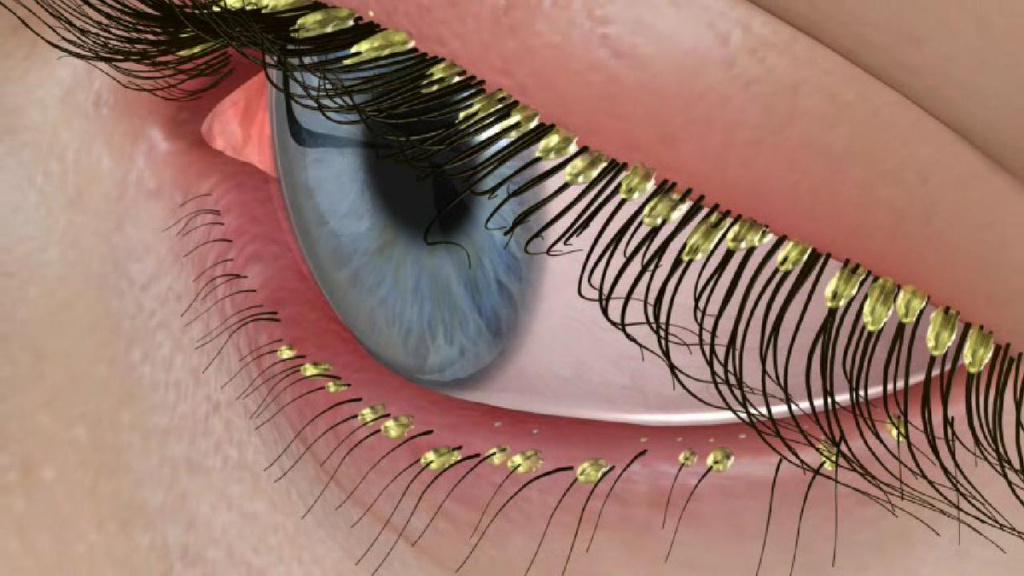
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
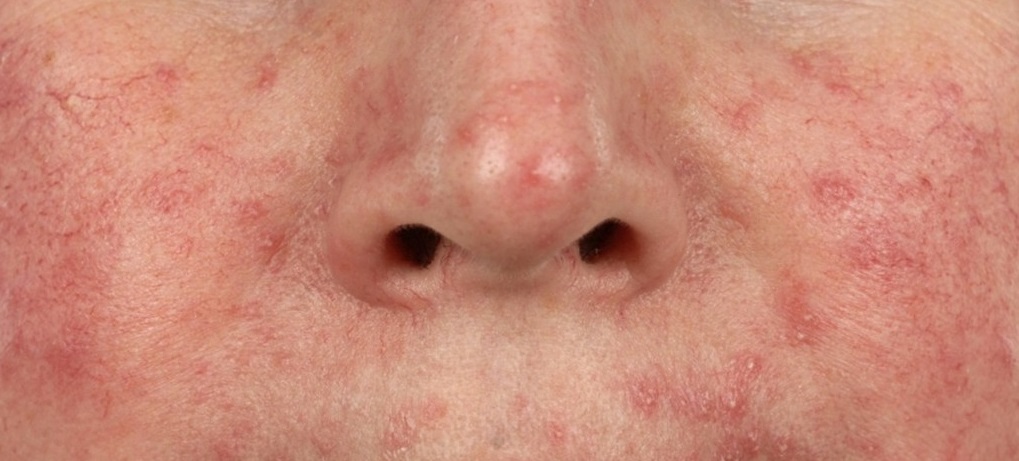
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.

В клинику "Космет" обратилась мама с ребёнком 5 лет, жалующимся на интенсивный зуд, высыпания на коже шеи, живота, верхних и нижних конечностей.
Жалобы
Ребёнка беспокоит постоянный изнуряющий зуд, высыпания кожи шеи, подколенных ямок, локтевых сгибов и живота. Отмечает усиление зуда в ночные часы, со слов, чешется во сне.
Пациент замечал облегчение состояния, регресс высыпаний после лечения в дневном стационаре ГБУЗ ККВД г. Краснодар и отдыха на курортах Краснодарского края. В зимний период зуд становился интенсивнее, площадь высыпаний увеличивалась, до конца не исчезали при применении наружной терапии.
Анамнез
Ребёнок болеет с рождения, когда впервые появились высыпания на коже щёк, ягодиц, наружной поверхности бёдер, голеней, локтевых сгибателей. Высыпания сопровождались зудом. Обращались к врачу-дерматологу в поликлинику по месту жительства ,где был выставлен диагноз "Атопический дерматит, младенческая стадия", назначено следующее лечение: "Зодак", "Энтеросгель", мазь "Акридерм", крем "Бепантен". Пациент отмечал незначительное улучшение состояния кожных покровов, уменьшение частоты зуда. Ребёнка постоянно беспокоили периоды обострений и ремиссий. С 2016 года 2 раза в год получает лечение в стационаре детского отделения ГБУЗ ККВД г. Краснодар, после чего отмечает значительное улучшение. Последний рецидив — пять месяцев назад.
Растёт и развивается соответственно возрасту. Жилищно-бытовые условия удовлетворительные. У отца имеется выявленная аллергия на цветение амброзии.
Обследование
Кожный патологический процесс носит распространённый характер, располагается на коже передней поверхности шеи, подколенных ямок, локтевых сгибов, живота, представлен красными папулами от 0.2 до 0.5 см в диаметре, инфильтрированными бляшками от 2.0 до 4 см в диаметре неправильной формы с нечёткими границами, мокнутием, линейными экскориациями, геморрагическими корочками, участками лихенизации. Кожа туловища и конечностей сухая, тонкая, наблюдается муковидное шелушение участков кожи наружной поверхности бёдер и плеч. Субъективно: интенсивный зуд, чувство стянутости, дискомфорта, сухости кожи.
ОАК: эозинофилы 0,8 * 10^9. БАК: норма. IgE общий: 334. Соскоб с кожи очагов высыпаний на scabies: abs. Кал на я/г: не обнаружены. ИФА крови на Ат к лямблиям, токсокарам, токсоплазме, аскаридам, опистархиям-Ат: не выявлено. ОАМ: норма.
Диагноз
Лечение
Гипоаллергенный быт (убрать ковры, приобрести по возможности увлажнитель воздуха, не допускать в доме очагов плесени, ежедневная влажная уборка в доме, не использовать освежители воздуха и дезодоранты, использовать при стирке гипоаллергенные порошки, не хранить дома перьевые подушки, не заводить домашних животных). Гипоаллергенная диета с исключением в рационе питания сои, мёда, цитрусовых, морепродуктов, молока, шоколада, красных, оранжевых фруктов и овощей, консервантов, пшеницы. Внутрь: "Зиртек" ("Ксизал") 10 капель 1 раз в сутки — 10-14 дней; порошок "Полисорб" по 2 ч. л. 3 раза в сутки за 11 часов до еды — 6 дней; "Креон" 10000 МЕ по 1/3 капсулы 3 раза в сутки во время еды — 7-10 дней; "Атракс" по 1/2 таблетки 2 раза в сутки — 2-3 недели; "Аципол" по 2 капсулы 3 раза в сутки — 1 месяц. Наружно: раствор фукорцина 2 раза в сутки — 5-6 дней; мазь "Локоид" 2 раза в сутки — 7-10 дней; крем "Элидел" 1% 2 раза в сутки — до полного исчезновения высыпаний; крем "A-Derma Dermalibour" 2 раза в сутки — длительно, постоянно. Крем-гель для душа "Atopic" (c головы до пяток).
Динамика кожного патологического процесса положительная: новых высыпаний нет, старые регрессировали не полностью, остались участки поствоспалительной гиперпигментации от 2.0 до 4.0 см в диаметре неправильной формы, участки лихенизации на коже подколенных ямок неправильной формы с нечёткими границами до 3,5 см в диаметре. Субъективных ощущений не предъявляет.
Через три недели лечения удалось добиться регресса острого периода высыпаний, исчезновения изнуряющего зуда. Пациент отметил появление возможности спокойно спать.
Заключение
Атопический дерматит — хроническое, рецидивирующее, трудно поддающееся лечению заболевание. Рекомендовано продолжение наружной поддерживающей терапии, "Д" учёт 1 раз в 2 месяца у дерматолога по месту жительства, санация очагов хронического воспаления, постоянное использование эмолентов (крем-стик "Atopic" успокаивающий) 2 раза в сутки — длительно, эмульсия "Trixera" 2 раза в сутки — длительно, крем "Элидел" 1% 1 раз в сутки — два месяца с постепенным снижением частоты использования.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Читайте также:

