Соматические заболевания кожи что это такое
Обновлено: 19.04.2024
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
Психические расстройства в дерматологии как актуальная междисциплинарная проблема
Журнал: Клиническая дерматология и венерология. 2014;12(2): 104‑109
Тлиш М.М., Карташевская М.И., Бойко Е.О., Зайцева О.Г. Психические расстройства в дерматологии как актуальная междисциплинарная проблема. Клиническая дерматология и венерология. 2014;12(2):104‑109.
Tlish MM, Kartashevskaia MI, Boĭko EO, Zaĭtseva OG. Mental disorders in dermatology as a topical interdisciplinary problem. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(2):104‑109. (In Russ.).
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
Кратко описаны психические расстройства, коморбидные кожным заболеваниям, определенные особенности дерматологического приема пациентов с психическими расстройствами, алгоритм взаимодействия между дерматологами и психиатрами.
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
Дерматология - одна из областей общей медицины, в которой происходит накопление психических расстройств, выявляемых, как минимум, у ⅓ больных и требующих специализированного лечения 3. Это определяет правомочность введения такого термина, как «психодерматология» [4, 5], а также обусловливает актуальность изучения как психосоматических аспектов дерматологии, т.е. роли и взаимосвязи психологических и соматических факторов в развитии и течении дерматологической патологии [1, 6-14], так и психических расстройств, встречающихся в дерматологической практике и не относящихся к психосоматическим расстройствам [1, 15-17].
Психодерматология - одно из наиболее актуальных и вместе с тем малоисследованных направлений современной медицины. Психические расстройства, отличающиеся полиморфизмом клинических проявлений, наблюдаются у значительного числа пациентов дерматологических клиник. Эпидемиологические значения сочетания дерматологической и психической патологии составляют в среднем около 30-40% [1]. Спектр психических расстройств, коморбидных кожным заболеваниям, очень широк и включает симптоматику различных психопатологических регистров: соматопсихозы, ипохондрию, сопровождающуюся аутодеструктивными тенденциями, ограниченную ипохондрию, обсессивно-компульсивные расстройства, сопровождающиеся аутоагрессивным поведением, дисморфофобию/дисморфоманию [18].
Дерматологу чаще всего приходится сталкиваться с психосоматическими заболеваниями и нозогенными реакциями. Большинство дерматозов (атопический дерматит, псориаз, экзема и др.), традиционно относимых к психосоматическим заболеваниям, имеют в своем развитии прежде всего генетическую и иммунологическую основу. Психогенные воздействия выступают в качестве звена последовательных иммунологических событий и приводят к обострению дерматоза лишь в тесной связи с основными факторами патогенеза [1]. В ряде случаев аффективные расстройства формируют тесные коморбидные связи с проявлениями кожной патологии. При этом кожные симптомы могут выступать как составная часть вегетативного симптомокомплекса депрессии, или как реакция кожи, развивающаяся в связи с выраженной и длительной гипотимией (трофические расстройства с феноменами «старения» кожных покровов, очаговые гиперхромии, изменения фактуры и цвета волос, помутнение и истончение ногтевых пластинок) [18]. Частота психических расстройств у дерматологических больных, по данным U. Stangier [20], может варьировать в пределах 15-30%. При этом наиболее высок процент коморбидности кожной патологии с патологией депрессивного спектра (59-77%) и с тревожными расстройствами (6-30%); расстройства личности наблюдаются у 57% пациентов [19, 21]. В последнее время особое внимание уделяется депрессии у дерматологических больных [1, 14, 15, 22-24]. В ряде работ высказана гипотеза о том, что формируется параллелизм между ритмами депрессии и дерматологическими заболеваниями [1, 25].
Несмотря на значительную частоту психических расстройств у дерматологических пациентов, взаимодействие дерматологов и психиатров затруднено, так как отсутствует единый комплексный подход к оценке коморбидности данных состояний. С учетом данной проблемы в ГБОУ ВПО КубГМУ Минздрава России совместно кафедрами психиатрии и дерматовенерологии на базе ГБУЗ «СКПБ №1» была проведена краевая научно-практическая конференция «Психиатрические расстройства в дерматологии как междисциплинарная проблема: взгляд дерматолога и психиатра».
Дерматологами были отмечены характерные особенности приема пациентов с психическими расстройствами:
- длительный анамнез с почти полной имитацией/симуляцией (или значительной аггравацией) симптомов сложных дерматозов;
- во время беседы любой уточняющий вопрос врача рассматривается как недоверие к излагаемым фактам и сопровождается резкой негативной реакцией пациента;
- наличие в анамнезе консультаций других дерматологов с указанием на первичный диагноз «патомимия», «экскориированные акне», «невротические экскориации»;
- с заключением дерматолога об отсутствии дерматологической нозологии пациент, как правило, не согласен, что ведет к возникновению конфликта и требует проведения консилиума;
- родственники пациента убеждены в наличии у него инвазии, что сопровождается совместным посещением медицинских учреждений, агрессивным поведением и требованиями проведения повторных диагностических процедур;
- рекомендация пройти консультацию психиатра вызывает резкую негативную реакцию со стороны пациента и приводит к повторным обращениям к другим дерматологам с предъявлением новых «вещественных доказательств» кожного заболевания или к жалобам в вышестоящие инстанции с указанием на некомпетентность;
- в связи с невозможностью выставления дерматологического диагноза, посещения пациента шифруются как Z03.9 (МКБ-10; наблюдение при подозрении на заболевание или состояние неуточненное), что не позволяет проводить точный статистический учет. Это становится особенно актуально, так как многие пациенты игнорируют рекомендации посетить психиатра и продолжают повторно обращаться за помощью, что увеличивает уровень обращаемости к дерматологам;
- в случае выставления пациентам психиатрами диагноза Z00.4 (МКБ-10; без психических расстройств), ситуация для дерматолога становится неразрешимой, так как исчезает возможность объяснить пациенту причину его заболевания, оказать эффективную помощь пациенту, а больной, в свою очередь, получает дополнительное подтверждение своей «правоты» о наличии у него именно кожного заболевания и о профессиональной некомпетентности консультирующего дерматолога.
Таким образом, дерматолог испытывает значительные затруднения при приеме данного контингента больных. На конференции были подробно освещены разные психические расстройства в дерматологии. Все многообразие психических расстройств, наблюдающихся в дерматологической практике, можно представить в виде трех больших групп синдромов, выделенных на основе коморбидных связей.
1. Психические расстройства с преимущественной проекцией на соматическую (кожные покровы) сферу.
2. Психические расстройства, спровоцированные дерматологической патологией.
3. Дерматологическая патология, спровоцированная психическими расстройствами, - психосоматические болезни [1, 4, 25].
1. Психические расстройства с преимущественной локализацией в соматической (кожные покровы) сфере
1.1. Соматопсихоз - дерматозойный (зоопатический) бред. В формировании картины дебюта заболевания соучаствуют ложные воспоминания (псевдореминисценции о мнимых контактах с насекомыми или их личинками, имевшими место несколько недель и даже месяцев назад), а также явления тактильного галлюциноза (ощущения «укусов», «передвижения насекомых»), сопровождающиеся чувством локальной болезненности либо неровности кожных покровов. Клинические проявления зоопатического бреда отвечают основным параметрам паранойяльного бреда.
1.2. Ипохондрия (истерическая, невротическая, сверхценная), сопровождающаяся аутодеструктивными тенденциями. Эта группа включает следующие расстройства:
1.2.1. Патомимия - искусственный (артифициальный) дерматит, возникающий вследствие нанесения самоповреждений кожи и ее придатков.
1.2.2. Ограниченная (circumscripta) ипохондрия - идиопатические алгии, сенестоалгии с синдромом сверхценной одержимости. Телесные сенсации в топографически ограниченной зоне с тенденцией (на уровне одержимости) к их элиминации - самоповреждения, самоувечья (коэнестезиопатическая паранойя).
1.2.3. Обсессивно-компульсивные расстройства с самоповреждениями кожных покровов:
- невротические («психогенные») экскориации (компульсивные повторные действия, сопровождающиеся самоповреждениями, расчесываниями, которым нередко предшествуют сенсорные феномены, ощущения дискомфорта, зуд кожных покровов). В отличие от пациентов, обнаруживающих признаки патомимии, страдающие невротическими экскориациями, как правило, эгодистонны в отношении обсессий; они не только рассматривают в качестве причины повреждений собственные действия, но и осознают патологический характер последних;
- экскориированные акне отличаются от невротических экскориаций тем, что компульсии, сопровождающиеся аутодеструктивными действиями, проявляются не на субстрате здоровой кожи, а формируются на фоне дискомфорта, связанного с реально существующим заболеванием, - акне. При всех формах экскориаций имеет место порочный круг (компульсивный ритуальный цикл «зуд-расчесы»). Продолжительные расчесывания ведут к стойким деструктивным изменениям кожного покрова, что приводит в этих местах к повышению кожной чувствительности к внешним раздражителям. При этом эрозивные и экскориативные элементы сами по себе могут сопровождаться зудом, жжением. Таким образом, к психопатологическим присоединяются соматические стимулы расчесывания;
- трихотилломания - компульсивная аутоэкстракция волос, иногда завершающаяся тотальным облысением;
- онихофагия и онихотилломания - компульсивные повторные действия с деструкцией ногтей как путем обкусывания, так и с помощью механических предметов (ножницы, кусачки и др.) или с помощью ногтей других пальцев, обусловливающие развитие хронической паронихии или микронихии, обычно I пальцев кистей;
- хейлофагия - навязчивое облизывание или прикусывание красной каймы губ, характеризуется развитием артифициального хейлита преимущественно с прямолинейным расположением трещин, гиперемией, небольшой инфильтрацией.
1.3. Дисморфофобия/дисморфомания - психическое расстройство с доминированием идеи мнимого физического недостатка, связанное с кожными покровами; нередко выступает в коморбидности с ипохондрией красоты и носит характер сверхценных образований. Проявляется чрезмерной озабоченностью малозначимыми дерматологическими аномалиями (морщины, избыточное оволосение лица, выпадение волос, шрамы, следы сосудов, бледность или краснота лица). В клинической картине подавленность сочетается с суицидальными идеями, доминирующие представления включают кататимный комплекс мнимого дефекта кожи.
2. Психические расстройства, спровоцированные дерматологической патологией
2.1. Нозогенные реакции обусловлены психотравмирующим воздействием соматического заболевания. Чаще всего возникают при дерматозах, носящих рецидивирующий, остро зудящий характер (атопический дерматит, экзема). Значительная роль в формировании нозогенных реакций принадлежит структуре личности. В ряду конституциональных аномалий, предрасполагающих к манифестации психогений, преобладают патохарактерологические девиации истерического, шизоидного и психастенического круга. Наиболее уязвимой в плане нозогенных реакций категорией больных являются молодые женщины с расстройствами личности драматического кластера. Среди нозогений преобладают депрессивные реакции, а также реакции с выявлением социофобий и сенситивных идей отношения.
2.2. Патологическое развитие личности формируется в тех случаях, когда кожное заболевание приобретает затяжное течение. Превалируют паранойяльно-ипохондрические, сенситивные, а также экспансивно-шизоидные типы развития. Почвой для патологического развития, наряду с перманентным психотравмирующим фактором, которым является кожное заболевание, выступает конституциональное предрасположение. Среди преморбидных патохарактерологических свойств преобладают паранойяльные и шизоидные расстройства личности [26].
3. Психосоматические заболевания (атопический дерматит, псориаз, экзема, розацеа, гнездная плешивость, витилиго и др.)
На конференции были представлены следующие клинические примеры:
Клинический пример 1. Пациентка М., 75 лет, неработающая, неоднократно обращалась за медицинской помощью; результат, по ее мнению, всегда был неудовлетворительный.
Из анамнеза. За год до обращения перенесла острое нарушение мозгового кровообращения. Считает себя больной 1 год, когда после поездки к сестре в деревню ощутила укусы насекомых на коже. Со слов пациентки, насекомые активизируются в ночное время, и несколько ночей подряд она провела, вытаскивая ногтями и другими подручными предметами насекомых у себя из-под кожи. Пациентка охотно демонстрирует «следы укусов, места, где прячутся насекомые под кожей», а также пластмассовую баночку «с клещами». Дочь пациентки подтверждает рассказ матери, активно вступает в дискуссию, утверждая, что тоже видела, как мать вытаскивает клещей из кожи.
Объективно. На коже туловища, конечностей имеется множество точечных и линейных биопсирующих экскориаций, прикрытых частично геморрагическими корочками. Других высыпаний на коже нет. Лабораторная диагностика: при микроскопии принесенного в пластмассовом контейнере материала обнаруживаются частички крови, эпителия. Пациентка направлена на консультацию психиатра (рис. 1-3). Рисунок 1. Множество биопсирующих экскориаций на коже. Рисунок 2. Пациентка заклеивает «места выхода насекомых из кожи». Рисунок 3. Предъявление доказательств наличия насекомых («симптом спичечного коробка»).
Клинический пример 2. Пациент П., 65 лет, пенсионер, неоднократно обращался за медицинской помощью.
Из анамнеза. Считает себя больным несколько лет, когда на коже лица, волосистой части головы появились высыпания. Пациент частично осознает, что наносит себе повреждения.
Объективно. На коже лица, волосистой части головы имеются глубокие язвы неправильной многоугольной формы, частично прикрытые геморрагическими корками. Других высыпаний на коже нет. Пациент направлен на консультацию психиатра (рис. 4, 5). Рисунок 4. Язва на коже лица. Атрофические рубцы и вторичные депигментированные пятна на месте ранее существовавших повреждений кожи. Рисунок 5. Глубокие язвенные дефекты на лице и волосистой части головы.
Клинический пример 3. Пациентка Р., 42 года. Обратилась на прием по поводу беспокоящих высыпаний на лице. Пациентка в маске, «чтобы скрыть уродующие ее высыпания».

Объективно. На коже лица папулы диаметром до 1 см ярко-красного цвета в центральной части экскориированные. Пациентка не скрывает, что сама раздирает высыпания. Пациентка направлена на консультацию психиатра (рис. 6). Рисунок 6. Маска на лице пациентки, «чтобы скрыть уродующие ее высыпания».
Таким образом, в результате работы совместной краевой научно-практической конференции для повышения качества и доступности оказываемой помощи, удовлетворяющей потребности пациентов, был выработан следующий алгоритм взаимодействия между дерматологами и психиатрами: тесное взаимодействие полипрофессиональных бригад (дерматологов, психиатров, психологов) в рамках консультативной деятельности ККВД и КПД, осуществление психологической поддержки пациентам с нозогенными реакциями, комплексный подход в терапии коморбидной патологии, включающий сочетание дермато- и психофармакотерапии всех основных классов, а также индивидуальные программы психокоррекции с целью повышения адаптационных возможностей пациентов и гармонизации внутренней картины болезни. Комплексный подход способствует повышению эффективности лечения, что сопровождается не только редукцией кожных симптомов, удлиняет ремиссии, но и приводит к регрессу психопатологической симптоматики, повышая качество жизни пациентов.
Соматическое заболевание – это патология, которая возникла на физиологическом уровне, в результате определенных психологических травм или патологий. Нередко в терапевтических стационарах встречаются молодые женщины, у которых вместе с физиологическими проблемами присутствуют аффективные заболевания, расстройство адаптации.
Причины, выявление и методики лечения соматических расстройств
Расстройства соматического характера могут иметь различные формы, наиболее распространенными являются анорексия, депрессивное, конверсионное, сексуальное расстройство, астенический синдром. Пациенты жалуются на боли в груди, тошноту, отвращение от пищи, онемение конечностей. Причины соматических расстройств заключаются в психических отклонениях. Лечение зависит от вида расстройства, его формы и степени тяжести.

Соматическое заболевание – это патология, которая возникла на физиологическом уровне, в результате определенных психологических травм или патологий. Нередко в терапевтических стационарах встречаются молодые женщины, у которых вместе с физиологическими проблемами присутствуют аффективные заболевания, расстройство адаптации. Если рассматривать группу более пожилых пациентов, то им, как правило, присущи органические психопатологии. Примечательно, что наличие психологических или психиатрических проблем значительно замедляет процесс лечения соматических заболеваний. Также есть связь между сложностью патологии и психическим состоянием. Очень часто психические расстройства становятся причиной возникновения соматических расстройств. Они могут проявляться по-разному – это расстройство аппетита, тахикардия, импотенция, повышенное потоотделение, диспепсия, общее физическое недомогание. Наиболее ярким примером того, как психическое расстройство влияет на организм, является паническая атака, в процессе которой резко повышается сердцебиение и проявляются другие физические симптомы.
Соматическое состояние: немного истории
Основоположником теории связи психологического состояния и физиологических расстройств стал Томас Ханна, исследователь и ученый 20-го века. Им было написано несколько научных трудов и налажен выпуск журнал. За основу своих трудов он взял учение Моше Фельденкрайза. Так, ученый хорошо понимал, что работа в данном направлении будет в будущем полезной для общества.
Этиология соматических расстройств
- расстройства аппетита и пищеварения. Сюда следует отнести булимию и анорексию. Такие заболевания обычно проявляются у девушек, стремящихся любыми способами сбросить лишний вес или достичь в их понимании идеальной фигуры. Если при анорексии пациентки практически не едят, то при булимии они поглощают огромное количество пищи, после чего принимают слабительные и другие средства, либо вызывают рвоту, чтобы освободить желудок;
- астенический синдром. Характеризуется повышенной утомляемостью, нестабильностью психоэмоционального состояния. Пациенты могут внезапно сорваться на крик, заплакать, впасть в истерику или совершать другие нелогичные действия. Синдром часто сопровождается головными болями, тошнотой и головокружениями, иногда встречаются жалобы на боли в животе и в области сердца;
- конверсионные расстройства. Характеризуются частыми истериками и различными жалобами на здоровье, которые направлены на привлечение повышенного внимания. Пациенты могут жаловаться на головные боли, на сердце, на слабость в конечностях, озноб, удушье, ощущение мурашек по коже. Несмотря на то, что симптомы являются надуманными, пациенты в действительности их ощущают;
- депрессивное расстройство. Пациенты обычно ощущают перепады артериального давления, бессонницу, запоры, тяжесть в груди и головные боли. Обычно такие депрессии сопровождаются тоскливым состоянием;
- ипохондрические расстройства. Проявляются в твердой уверенности пациента в том, что он болен. Обычно такие люди часто посещают различных врачей, проходят множество диагностических обследований, составляют собственные схемы лечения от мнимых болезней и, несмотря на здоровье, твердо уверены, что неизлечимо чем-то больны;
- сексуальные расстройства. Отличаются тем, что пациенты могут иметь проблемы сексуального характера, что сопровождается чувством собственной вины. Иногда подавленное состояние возникает при совершенно нормальной сексуальной жизни.
Почему возникают соматические нарушения?
- Эссенциальные артериальные гипертензии. На развитие очередного приступа влияют сильные эмоциональные потрясения, стресс, чрезвычайная ответственность.
- Нейродермиты. К кожным проблемам приводят комплексы, замкнутость, неуверенность в себе.
- Тиреотоксикозы.
- Пептические язвы.
- Патологии ЖКТ. Такие проблемы возникают во время сильного внутреннего напряжения.
- Ревматоидные артриты. На возникновение и осложнение патологии влияют тревога, депрессивные расстройства.
- Бронхиальные астмы. Считается, что этому заболеванию способствуют неразрешенные эмоциональные конфликты. В частности, это гнев, страх и перевозбуждение.
Как диагностируют и лечат соматические расстройства?
Набор методов диагностики будет зависеть от того, на что именно жалуется пациент. Врачи могут проводить обследования на МРТ, КТ, сделать ряд анализов крови, мочи, применить рентгенографию. Далее, если окажется, что пациент не имеет никаких физиологических проблем со здоровьем, становится ясно, что жалобы носят соматический характер, и пациент направляется к психиатру. Специалисты проводят лечение таких заболеваний антидепрессантами и анксиолитиками, сеансами когнитивно-поведенческой терапии, поддерживающей терапией. Обычно расстройства такого характера не являются серьезным заболеванием, и врачи легко с ними справляются. Нередко для полноценного лечения психиатры ведут сотрудничество с теми специалистами, от которых был направлен пациент – например, если он жаловался на боли в желудке, то психиатр будет работать совместно с гастроэнтерологом.
Профилактика при соматических расстройствах
Атопический дерматит (АД) — наследственное, иммунонейроаллергическое, хроническое рецидивирующее воспалительное заболевание кожи, обусловленное атопией, проявляющееся интенсивным зудом, симпатергической реакцией кожи (белым дермографизмом), преимущественно эритематозно-лихеноидными высыпаниями, в сочетании с другими признаками атопии.
В 1923 г. американские аллергологи Coca A. F. и Cooke R. A., желая описать необычный тип гиперчувствительности к различным веществам окружающей среды, который возникал только у людей и чаще встречался в семьях без явной предшествовавшей сенсибилизации, обратились за помощью к филологу Perry из Колумбийского университета. Он и предложил ученым использовать термин «атопия», в переводе означающий «не на своем месте» или «странный» [29]. Под атопией понимают наследственную предрасположенность к аллергическим реакциям в ответ на определенные антигены. Первым описанным в литературе «атопиком» был император Октавий Август, у которого был описан крайне выраженный зуд, сезонный ринит и стесненность дыхания. Кроме того, детально описан и семейный анамнез: его внук, император Клавдий, страдал от симптомов риноконъюнктивита, а внучатый племянник, Британик, — от аллергии на эпителий лошади [41]. Уже более 80 лет термин «атопия» используется во всем мире, хотя и является порой предметом дискуссий.
АД является чрезвычайно распространенным и зачастую тяжело протекающим дерматозом. Его частота в структуре кожных заболеваний, по разным данным, составляет от 20 до 40%. Результаты эпидемиологических исследований показывают, что АД чаще встречается среди молодых людей, чем среди взрослых. Болеют оба пола, несколько чаще женщины. АД возникает у людей всего мира и у всех рас. В течение последних десятилетий распространенность заболевания значительно увеличилась. Например, в Дании общая заболеваемость близнецов в возрасте до 7 лет, рожденных с 1960 по 1964 гг., составляла 3%. А у близнецов, рожденных с 1970 по 1974 гг., этот показатель уже увеличился до 10% [44].
Возникновение и хроническое течение АД обусловливают наследственная предрасположенность, функциональные нарушения нервной системы, влияние неблагоприятных условий окружающей среды, психоэмоциональные расстройства и патология внутренних органов, обменные, нейрогуморальные, нейрососудистые нарушения, аллергические заболевания, нерациональное питание, различные интоксикации [14].
Клинические проявления АД разнообразны, однако достаточно типичны и хорошо изучены. Заболевание обычно начинается в раннем детском возрасте, чаще во втором полугодии жизни. Может продолжаться долгие годы, характеризуясь ремиссиями, в основном в летний, и рецидивами в весенне-осенний периоды года. Со временем острота заболевания ослабевает, и в возрасте 30–40 лет у большинства больных наступает спонтанное излечение. В течении заболевания выделяют три фазы: младенческую (обычно с 7–8 недели жизни до 3 лет), детскую (с 3 до 7 лет) и взрослую. В младенческой и детской фазах чаще наблюдаются очаговые эритематозно-сквамозные высыпания со склонностью к экссудации (везикуляция, мокнутие) на коже лица, ягодицах, конечностях. Во взрослой фазе преобладают зудящие эритематозно-лихеноидные высыпания на сгибательных поверхностях конечностей, на шее с развитием лихенизации (кожа становится утолщенной, грубой на ощупь, кожный рисунок резко выражен). Степень выраженности и распространенности процесса может быть различной — от ограниченных (периоральных) высыпаний до обширного поражения кожного покрова по типу эритродермии. Непременный признак АД, независимо от фазы течения или клинического варианта, — интенсивный зуд, составляющий основу страданий больного, в значительной мере утяжеляющий течение заболевания и снижающий качество жизни [6, 15, 42].
В соответствии с клинической классификацией Сергеева Ю. В. [14], выделяют пять форм АД: лихеноидная, эритематозно-сквамозная, пруригинозная форма, экзематозная, атипичная.
Диагноз АД основывается на комплексе диагностических признаков АД, который получил название критериев Hanifin а. Rajka, 1980 (табл. 1) [37]. Диагноз АД требует наличия по крайней мере трех из четырех главных критериев и трех малых критериев.
Для объективной оценки степени тяжести и распространенности кожного процесса и выраженности зуда при АД группой исследователей Европейского центра по изучению АД была разработана унифицированная шкала симптомов (SCORAD), представляющая собой многопараметровую балльную оценку степени тяжести АД, которая может быть использована в качестве наиболее объективного («золотого») стандарта при научных исследованиях и в клинической практике [32].
Как заболевание, обострения которого могут быть спровоцированы психогенно, АД был отнесен к классическим психосоматическим заболеваниям Францем Александером в 1950 году [21]. С тех пор было проведено большое количество отечественных [3, 4, 5, 8, 9, 10, 11, 12, 13, 18] и зарубежных [19, 20, 37, 22, 23, 28, 30, 33] исследований, посвященных изучению роли психогенных воздействий как провоцирующих обострения АД факторов, а также психических расстройств у больных АД. На модели АД представляется возможным изучение психических расстройств, развивающихся у пациентов с хроническими зудящими дерматозами. Считается, что локализация высыпаний на видимых участках кожного покрова и выраженный зуд приводят не только к снижению качества жизни, но и к развитию патологических психических реакций на болезнь, значительно влияющих на комплаентность пациента в процессе терапии и дополнительно утяжеляющих состояние больных.
Согласно проведенным исследованиям, АД нередко обостряется после психогенных воздействий и зачастую сопровождается психическими нарушениями [24, 25, 26, 27, 34, 35, 38, 39]. Так, ассоциация АД и депрессивных расстройств установлена в исследованиях коморбидности обсуждаемого дерматоза и аффективной патологии. Согласно когортному исследованию, проведенному Timonen М., у 30% больных АД отмечаются эпизоды депрессии в течение жизни [45], что значительно превышает этот показатель в общей популяции (от 5% до 10%) [43]. В исследованиях других авторов депрессии выявлялись у 23–80% пациентов с АД [1, 5, 11, 12, 13, 18]. Коморбидность тревожных расстройств и АД отмечалась почти у половины исследованных больных [4, 46]. Приводятся данные о том, что психологический профиль «атопика» характеризуется депрессией, напряженностью, тревогой и агрессивностью [25, 28, 33]. При этом частое развитие психических расстройств объясняется, как правило, характером кожного заболевания (хроническое течение, интенсивный, в том числе ночной, зуд и локализация высыпаний на видимых участках кожного покрова).
Однако проведенные психосоматические исследования больных АД в большинстве своем основываются либо на использовании формализованных психометрических методик диагностики, либо психологического консультирования и не позволяют оценить долю истинно нозогенных психических девиаций и долю расстройств, развившихся вне зависимости от АД.
В последние годы была создана систематика психодерматологических расстройств (табл. 2). Согласно этой классификации АД относится, с одной стороны, к группе психосоматических болезней, с другой стороны, как хронический дерматоз может быть причиной развития нозогенных реакций и патологических развитий. Однако исследований особенностей психических расстройств при АД с этих позиций не проводилось.
Целью настоящего исследования явилось комплексное клиническое изучение психических расстройств при АД и их связи с особенностями клиники и течения заболевания кожи, направленное на разработку их типологической дифференциации.
Материал и методы исследования
Материал исследования составили 97 пациентов (73 женщины и 23 мужчины; средний возраст 26,9 ± 10,2 года).
Критерии включения: верифицированный диагноз АД согласно международным диагностическим критериям J. M. Hanifin и G. Rajka [37], возраст пациентов от 18 до 65 лет.
Критерии исключения: манифестный шизофренический/шизоаффективний/аффективный психоз, органическое поражение ЦНС, деменция, зависимость от психоактивных веществ, другие тяжелые соматические заболевания в стадии обострения или декомпенсации.
Исследование проведено клиническим методом, предусматривающим комплексное дерматологическое и психопатологическое обследование. Дерматологическое обследование предусматривало анализ анамнестических и клинических показателей, подтверждение диагноза АД. Степень тяжести и распространенность кожного процесса у всех пациентов оценивались при помощи индекса SCORAD (метод, рекомендованный Европейской рабочей группой по АД [32], учитывающий распространенность высыпаний, характер сыпи (эритема, отек, мокнутие, экскориации, лихенификация, сухость) и выраженность субъективных симптомов — зуд, обусловленная АД бессонница.
Психопатологическое обследование проводилось сотрудниками отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель — академик РАМН А. Б. Смулевич) НЦПЗ РАМН, кафедры психиатрии и психосоматики ФППОВ ММА им. И. М. Сеченова, к. м. н. Дороженком И. Ю., к. м. н. М. А. Терентьевой, к. м. н. В. И. Фроловой, К. А. Батуриным. Экспериментально-психологическое обследование проводилось О. В. Петуховой, Д. А. Бесковой, Л. Т. Козловской. Окончательная квалификация психопатологических расстройств проводилась академиком РАМН А. Б. Смулевичем в рамках клинических разборов, на которые были представлены все пациенты.
Код вставки на сайт
Атопический дерматит (АД) — наследственное, иммунонейроаллергическое, хроническое рецидивирующее воспалительное заболевание кожи, обусловленное атопией, проявляющееся интенсивным зудом, симпатергической реакцией кожи (белым дермографизмом), преимущественно эритематозно-лихеноидными высыпаниями, в сочетании с другими признаками атопии.
В 1923 г. американские аллергологи Coca A. F. и Cooke R. A., желая описать необычный тип гиперчувствительности к различным веществам окружающей среды, который возникал только у людей и чаще встречался в семьях без явной предшествовавшей сенсибилизации, обратились за помощью к филологу Perry из Колумбийского университета. Он и предложил ученым использовать термин «атопия», в переводе означающий «не на своем месте» или «странный» [29]. Под атопией понимают наследственную предрасположенность к аллергическим реакциям в ответ на определенные антигены. Первым описанным в литературе «атопиком» был император Октавий Август, у которого был описан крайне выраженный зуд, сезонный ринит и стесненность дыхания. Кроме того, детально описан и семейный анамнез: его внук, император Клавдий, страдал от симптомов риноконъюнктивита, а внучатый племянник, Британик, — от аллергии на эпителий лошади [41]. Уже более 80 лет термин «атопия» используется во всем мире, хотя и является порой предметом дискуссий.
АД является чрезвычайно распространенным и зачастую тяжело протекающим дерматозом. Его частота в структуре кожных заболеваний, по разным данным, составляет от 20 до 40%. Результаты эпидемиологических исследований показывают, что АД чаще встречается среди молодых людей, чем среди взрослых. Болеют оба пола, несколько чаще женщины. АД возникает у людей всего мира и у всех рас. В течение последних десятилетий распространенность заболевания значительно увеличилась. Например, в Дании общая заболеваемость близнецов в возрасте до 7 лет, рожденных с 1960 по 1964 гг., составляла 3%. А у близнецов, рожденных с 1970 по 1974 гг., этот показатель уже увеличился до 10% [44].
Возникновение и хроническое течение АД обусловливают наследственная предрасположенность, функциональные нарушения нервной системы, влияние неблагоприятных условий окружающей среды, психоэмоциональные расстройства и патология внутренних органов, обменные, нейрогуморальные, нейрососудистые нарушения, аллергические заболевания, нерациональное питание, различные интоксикации [14].
Клинические проявления АД разнообразны, однако достаточно типичны и хорошо изучены. Заболевание обычно начинается в раннем детском возрасте, чаще во втором полугодии жизни. Может продолжаться долгие годы, характеризуясь ремиссиями, в основном в летний, и рецидивами в весенне-осенний периоды года. Со временем острота заболевания ослабевает, и в возрасте 30–40 лет у большинства больных наступает спонтанное излечение. В течении заболевания выделяют три фазы: младенческую (обычно с 7–8 недели жизни до 3 лет), детскую (с 3 до 7 лет) и взрослую. В младенческой и детской фазах чаще наблюдаются очаговые эритематозно-сквамозные высыпания со склонностью к экссудации (везикуляция, мокнутие) на коже лица, ягодицах, конечностях. Во взрослой фазе преобладают зудящие эритематозно-лихеноидные высыпания на сгибательных поверхностях конечностей, на шее с развитием лихенизации (кожа становится утолщенной, грубой на ощупь, кожный рисунок резко выражен). Степень выраженности и распространенности процесса может быть различной — от ограниченных (периоральных) высыпаний до обширного поражения кожного покрова по типу эритродермии. Непременный признак АД, независимо от фазы течения или клинического варианта, — интенсивный зуд, составляющий основу страданий больного, в значительной мере утяжеляющий течение заболевания и снижающий качество жизни [6, 15, 42].
В соответствии с клинической классификацией Сергеева Ю. В. [14], выделяют пять форм АД: лихеноидная, эритематозно-сквамозная, пруригинозная форма, экзематозная, атипичная.
Диагноз АД основывается на комплексе диагностических признаков АД, который получил название критериев Hanifin а. Rajka, 1980 (табл. 1) [37]. Диагноз АД требует наличия по крайней мере трех из четырех главных критериев и трех малых критериев.
Для объективной оценки степени тяжести и распространенности кожного процесса и выраженности зуда при АД группой исследователей Европейского центра по изучению АД была разработана унифицированная шкала симптомов (SCORAD), представляющая собой многопараметровую балльную оценку степени тяжести АД, которая может быть использована в качестве наиболее объективного («золотого») стандарта при научных исследованиях и в клинической практике [32].
Как заболевание, обострения которого могут быть спровоцированы психогенно, АД был отнесен к классическим психосоматическим заболеваниям Францем Александером в 1950 году [21]. С тех пор было проведено большое количество отечественных [3, 4, 5, 8, 9, 10, 11, 12, 13, 18] и зарубежных [19, 20, 37, 22, 23, 28, 30, 33] исследований, посвященных изучению роли психогенных воздействий как провоцирующих обострения АД факторов, а также психических расстройств у больных АД. На модели АД представляется возможным изучение психических расстройств, развивающихся у пациентов с хроническими зудящими дерматозами. Считается, что локализация высыпаний на видимых участках кожного покрова и выраженный зуд приводят не только к снижению качества жизни, но и к развитию патологических психических реакций на болезнь, значительно влияющих на комплаентность пациента в процессе терапии и дополнительно утяжеляющих состояние больных.
Согласно проведенным исследованиям, АД нередко обостряется после психогенных воздействий и зачастую сопровождается психическими нарушениями [24, 25, 26, 27, 34, 35, 38, 39]. Так, ассоциация АД и депрессивных расстройств установлена в исследованиях коморбидности обсуждаемого дерматоза и аффективной патологии. Согласно когортному исследованию, проведенному Timonen М., у 30% больных АД отмечаются эпизоды депрессии в течение жизни [45], что значительно превышает этот показатель в общей популяции (от 5% до 10%) [43]. В исследованиях других авторов депрессии выявлялись у 23–80% пациентов с АД [1, 5, 11, 12, 13, 18]. Коморбидность тревожных расстройств и АД отмечалась почти у половины исследованных больных [4, 46]. Приводятся данные о том, что психологический профиль «атопика» характеризуется депрессией, напряженностью, тревогой и агрессивностью [25, 28, 33]. При этом частое развитие психических расстройств объясняется, как правило, характером кожного заболевания (хроническое течение, интенсивный, в том числе ночной, зуд и локализация высыпаний на видимых участках кожного покрова).
Однако проведенные психосоматические исследования больных АД в большинстве своем основываются либо на использовании формализованных психометрических методик диагностики, либо психологического консультирования и не позволяют оценить долю истинно нозогенных психических девиаций и долю расстройств, развившихся вне зависимости от АД.
В последние годы была создана систематика психодерматологических расстройств (табл. 2). Согласно этой классификации АД относится, с одной стороны, к группе психосоматических болезней, с другой стороны, как хронический дерматоз может быть причиной развития нозогенных реакций и патологических развитий. Однако исследований особенностей психических расстройств при АД с этих позиций не проводилось.
Целью настоящего исследования явилось комплексное клиническое изучение психических расстройств при АД и их связи с особенностями клиники и течения заболевания кожи, направленное на разработку их типологической дифференциации.
Материал и методы исследования
Материал исследования составили 97 пациентов (73 женщины и 23 мужчины; средний возраст 26,9 ± 10,2 года).
Критерии включения: верифицированный диагноз АД согласно международным диагностическим критериям J. M. Hanifin и G. Rajka [37], возраст пациентов от 18 до 65 лет.
Критерии исключения: манифестный шизофренический/шизоаффективний/аффективный психоз, органическое поражение ЦНС, деменция, зависимость от психоактивных веществ, другие тяжелые соматические заболевания в стадии обострения или декомпенсации.
Исследование проведено клиническим методом, предусматривающим комплексное дерматологическое и психопатологическое обследование. Дерматологическое обследование предусматривало анализ анамнестических и клинических показателей, подтверждение диагноза АД. Степень тяжести и распространенность кожного процесса у всех пациентов оценивались при помощи индекса SCORAD (метод, рекомендованный Европейской рабочей группой по АД [32], учитывающий распространенность высыпаний, характер сыпи (эритема, отек, мокнутие, экскориации, лихенификация, сухость) и выраженность субъективных симптомов — зуд, обусловленная АД бессонница.
Психопатологическое обследование проводилось сотрудниками отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель — академик РАМН А. Б. Смулевич) НЦПЗ РАМН, кафедры психиатрии и психосоматики ФППОВ ММА им. И. М. Сеченова, к. м. н. Дороженком И. Ю., к. м. н. М. А. Терентьевой, к. м. н. В. И. Фроловой, К. А. Батуриным. Экспериментально-психологическое обследование проводилось О. В. Петуховой, Д. А. Бесковой, Л. Т. Козловской. Окончательная квалификация психопатологических расстройств проводилась академиком РАМН А. Б. Смулевичем в рамках клинических разборов, на которые были представлены все пациенты.

Ещё в греческой философии и медицине была распространена мысль о влиянии души и духа на тело человека. В переводе с греческого «психо» - душа, «сома» – тело. Душа и тело неразрывно связаны - об этом говорили Гиппократ, Платон, Аристотель. Термину «психосоматика» скоро исполнится двести лет, его придумал в 1818 году немецкий врач Хайнрот.
Психосоматические заболевания - это заболевания внутренних органов и систем, возникающие в результате душевного неблагополучия.
Психотерапевты утверждают: любое заболевание сначала возникает в подсознании и только потом проявляется на уровне тела. То есть, большинство наших недугов связано с нерешенными внутренними проблемами. Основными психологическими причинами недугов являются гнев, зависть, тревога и чувство вины.
Многие ученые верят, что 80% всех болезней – на самом деле психосоматические. Наше самочувствие зависит от наших мыслей, настроения, умения находить и видеть позитив, красоту и наслаждаться всем этим. Состояние здоровья связано с умением быть счастливым, особенностями характера, отношением к успехам и неудачам на работе, бытовым проблемам.
Согласно психоаналитической теории Зигмунда Фрейда, симптомы и болезни разных органов - это символический язык, с помощью которого тело хочет сообщить о вытесненных психических конфликтах.
Почти половина всех заболеваний человека может носить психосоматический характер. Среди них заболевания:
- сердца и сосудов (артериальная гипертензия, гипертония, ревматизм, вегетативная дистония, ишемическая болезнь сердца, нарушения сердечного ритма, инфаракты)
- желудочно-кишечного тракта (язвенная болезнь желудка и 12-перстной кишки, язвенный колит, дискинезия желчных путей)
- нервной системы (хронические головные боли, боли напряжения, головокружения)
- кожи (нейродермит, рецидивы псориаза)
- гинекологические, в том числе связанные с репродуктивным циклом женщины (синдром «предменструального напряжения», гестозы, послеродовые депрессии)
- эндокринные
- и многие другие.
Симптомы психосоматических заболеваний
Иногда врачи сталкиваются с ситуациями, когда не удается точно установить причину того или иного заболевания. Бывает, что никаких физиологичных предпосылок для развития заболевания нет, но болезнь прогрессирует.
Если медицинское обследование не может обнаружить физическую или органическую причину заболевания, или если заболевание является результатом таких эмоциональных состояний как гнев, тревога, депрессия, чувство вины, тогда болезнь классифицируется как психосоматическая.
Есть определенные сигналы того, что причина болезни лежит именно в области психологии:
- Частое повторение заболевания. Человек получает лечение согласно рекомендациям врача, но в итоге симптомы ненадолго исчезают и в скором времени появляются вновь. То есть, адекватное медикаментозное лечение не дает ожидаемого результата.
- Наличие психологической травмы или хронических стрессов. Если пациент знает, что у него был трудный период или что-то не так в личной жизни, лучше сразу обращаться и к терапевту, и к психотерапевту, что поможет скорее установить истинную причину заболевания и подобрать правильное лечение.
- Традиционное лечение не помогает - еще одна особенность психосоматического заболевания.
Диагностика психосоматических расстройств

Редкий врач сразу заподозрит у пациента психосоматику. Обычно такие заболевания внешне не отличаются от соматических болезней, например, никогда нельзя сразу определить, вызван ли гастрит у пациента бактерией Хеликобактер или какими-то переживаниями. Очень часто врачи диагностируют проблемы с ЖКТ, сердечно-сосудистой системой, нервной системой или иммунитетом, даже не подозревая о душевной травме пациента.
К чему же приводит такая диагностика заболевания? Врач назначает пациенту лекарства, которые должны облегчить его состояние и вылечить заболевание. Назначенное лечение действительно облегчает симптомы, и врач с радостью отпускает пациента. Но, по окончанию курса лечения, через некоторое время, все симптомы возвращаются, и врач начинает искать более эффективное лечение и более сильные лекарства.
Через несколько лет мы имеем хронически больного человека, который принимает гору лекарств и страдает от побочных эффектов и невозможности вылечиться. При этом, для облегчения его состояния и полного решения проблемы, необходимо было с самого начала обратиться к психотерапевту, но, или пациент постеснялся сказать врачу о своих проблемах, или врач не спросил, или оба не заподозрили вовремя, и время было упущено.
Поскольку психосоматические заболевания возникают в результате душевных расстройств, влияющих на тело человека, в диагностике и лечении этих болезней должны участвовать несколько специалистов: психотерапевт и профильный специалист - терапевт, невролог, кардиолог, эндокринолог. Лечить нужно одновременно и душу, и тело.
Практически любая негативная эмоция, которая тщательно скрывается, будь то страх, злоба, печаль или ненависть, рано или поздно может найти выход в болезни.
Кто рискует заболеть психосоматическим расстройством?

Наиболее подвержены психосоматическим заболеваниям люди, привыкшие сдерживать свои эмоции и переживания. Но бывают ситуации, когда даже самые уравновешенные и спокойные люди не справляются с эмоциями, поэтому нельзя сказать, что кто-либо полностью застрахован от психосоматических заболеваний.
Если психосоматическое заболевание или склонность к нему не обнаруживается в детском или подростковом возрасте, то в последствии диагностировать заболевание очень сложно. Например, такое заболевание как алкоголизм обычно развивается на почве ощущения своего несоответствия ожиданиям или требованиям, постоянной вины и неприятия себя как личности. Начинается это еще в детстве, если родители предъявляют слишком высокие требования к ребенку, а настоящим алкоголиком человек становится уже в зрелом возрасте, когда найти корни проблемы непросто.
Причиной частых простудных инфекций может стать отсутствие простой радости в жизни, а анемии – страх пред неизвестностью. Заболевания горла чаще диагностируются у пациентов, которые не могут высказать свое мнение и выплеснуть свой гнев. Жизненная неопределенность и некоторая обреченность может стать причиной развития гастрита. От бесплодия часто страдают люди, которые боятся изменения своей роли в мире и течения времени. Вообще люди, которые боятся жить, не уверены в себе и в своих возможностях, не могут реализовать себя, рискуют заполучить множество неприятных заболеваний, вплоть до новообразований, которые также могут иметь психосоматические причины.
Лечение психосоматических заболеваний
Прежде всего, необходимо убедиться, что это именно психосоматика. Сделать это может только опытный психолог, психотерапевт или же сам пациент, проанализировав свои ощущения.
Болезнь – это тревожный сигнал организма, призванный восстановить равновесие в душе. Поэтому причины недомогания следует искать не только в физическом теле, а на уровне «энергетики», душевного волнения, негативных эмоций, даже если болезнь проявила себя в виде боли, спазмов, высокой температуры. Начинать нужно именно с тех негативных эмоций, которые мы получаем на работе, в семье, в школе, во взаимодействии с другими людьми.
Если человек долго носит в себе негативные эмоции, испытывает постоянное недовольство собой и своей жизнью, то организм рано или поздно подаст тревожный сигнал: найдет "слабое звено" и поражение произойдет именно там.
Если психосоматическое заболевание замечено у ребенка или подростка, это сигнал для лечения всей семьи.Ведь для устранения заболевания необходимо устранить его причину, а причина чаще всего кроется в неблагоприятной обстановке дома. При лечении взрослых людей также часто приходится привлекать членов их семей, советовать им изменить обстановку, работу и даже место проживания.
Когда причина болезни не ясна, следует взглянуть на самого человека, а не только на болезнь. Что-то происходит в его жизни такое, о чем «кричит» организм. Хронический стресс, неудовлетворенность личной жизнью, работой, собой, негативизм по отношению к людям – все это способствует тому, что человек может заболеть.
Что такое соматоформное расстройство (психосоматическое заболевание)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ильченко Евгения Геннадиевича, психотерапевта со стажем в 8 лет.
Над статьей доктора Ильченко Евгения Геннадиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Соматоформные расстройства — это группа психогенных заболеваний, в основе которых лежат физические симптомы, напоминающие соматическое (телесное) заболевание, но при этом никаких специфических нарушений органов и систем обнаружить не удаётся. Проще говоря, это телесное проживание психологических проблем.
Раньше такие расстройства называли "органными неврозами". [14] В дальнейшем по отношению к ним стал применяться термин "психосоматические заболевания" или "психосоматика", но со временем на смену ему пришло понятие "соматоформные расстройства".
Сам термин "психосоматическое расстройство" — один из самых противоречивых. Изначально он обозначал заболевание, необъяснимое с биологической точки зрения, причина которого кроется в смещении психического конфликта в соматический. [3] [4] Сейчас же психосоматические расстройства включают в себя разнообразные конкретные нарушения органов и систем организма, в появлении которых ведущую роль играют психогенные факторы. Такое определение расстройства не раз подвергалось критике, так как безусловное утверждение о психическом происхождении определённого класса заболеваний приводит к мысли о том, что и другие соматические нарушения имеют биопсихосоциальную основу. [2] [5]
Психика и тело (сома) неразделимы, поэтому проявление какого-либо соматического заболевания может быть вызвано иррациональной психологической защитой (аффективной переработкой), но при этом расстройство будет проявляться не психологическими, а соматическими симптомами. [2] [10]
Распространённость соматоформных расстройств достигает 6,3%. [6] И в последние годы пациенты с нечёткими, полиморфными соматическими симптомами, быстро сменяющими друг друга и не укладывающимися в клиническую картину какого-то определённого заболевания, встречаются всё чаще. [7] Такие люди многократно и подолгу диагностируются и лечатся у общемедицинских специалистов — терапевтов, кардиологов, гастроэнтерологов, аллерго-иммунологов, эндокринологов и врачей другого профиля. [3] [11] Частично из-за этого подходы к лечению соматоформных расстройств недостаточно разработаны.[9,14] Другие причины — недостаточное внимание к соматоформному расстройству со стороны психотерапевтов и психиатров [3] [10] и отсутствие консолидации врачей психотрепевтического и общемедицинского профиля в борьбе с данной патолгией.
Процесс появления соматоформных расстройств затрагивает три взаимосвязанные сферы жизни человека: биологическую, психологическую и социальную. [3] Именно их нарушение и приводит к психогенным нервно-психическим расстройствам. [4] [5]
"Пусковым механизмом" возникновения соматоформных расстройств чаще всего являются:
- переутомление и астения, возможный обморок;
- нарушения сна-бодрствования;
- душные и закрытые помещения;
- многолюдные общественные места;
- перенесённые частые инфекционные заболевания, токсикоинфекции;
- оперативные хирургические вмешательства;
- злоупотребление алкоголем;
- гормональные перестройки;
- острый стресс в результате развода, рождения ребёнка, болезни или смерти близкого человека.
При этом важно понимать, что не каждый человек, однажды потеряв сознание или испытав скачок артериального давления, заболевает соматоформным расстройством.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы соматоформного расстройства
Пациенты с данным расстройством не видят связи между психологическими переживаниями и клиническими проявлениями заболевания. Они зациклены на физических (соматических) симптомах и настроены в основном на медикаментозное лечение у терапевтов.
Чаще всего людей с соматоформным расстройством беспокоят различные боли (алгии), при этом болевые проявления не всегда являются симптомами патологии органов. С подобными болезненными ощущениями, вызванными психическими нарушениями, сталкиваются достаточно часто. Как правило, они не снимаются даже сильными анальгетиками. Особенно это относится к психогенным головным болям, которые встречаются чаще, чем другие головные боли вместе взятые. Наиболее распространённые головные боли — цефалгии (в области от бровей до затылка).
Часто возникают расстройства желудочно-кишечного тракта, в частности запоры и диарея. С психоаналитической точки зрения, склонность к запорам может говорить о жадности, нежелании человека расставаться с чем-либо. Диарея (речь идёт не о единичном поносе, а о затяжной или часто повторяющейся проблеме) может являться реакцией на сильный страх и выраженное беспокойство. Понос — это "бегство" от проблемы, которая не поддаётся осмыслению.
К эмоциональному проявлению соматоформного расстройства относится депрессия. Она связана с агрессией, направленной на себя. К физическим появлениям в основном относят ишемическую болезнь сердца, скачки артериального давления, язвенную болезнь желудка или двенадцатиперстной кишки. Последнее чаще характерно для людей, не умеющих распознавать в себе агрессивные эмоции, такие как раздражение, гнев, злость. Стараясь запретить себе их испытывать, не умея "экологичным" образом их проявлять, человек разрушает себя изнутри.
Подавление чувства тревоги и страха, особенно когда их причины непонятны, вызывают каскад психофизиологических реакций (раньше это называлось симпатоадреналовым кризом).
В первобытном мире источник угрозы, вызывающей страх, был очевиден — например, встреча с медведем. В таком случае было только два варианта реагирования — бить или бежать. В современном обществе угроза не столь очевидна, а социальные нормы и установки накладывают свои "запреты" на проявление реакций. В связи с этим паника и ужас разворачиваются внутри человека, вызывая каскад вегетативных реакций — пробивает холодный пот, учащается сердцебиения, происходит скачок артериального давления на фоне выработки гормонов стресса, дыхание становится поверхностным и частым. И тут возникает вторична тревога, а с ней и страх потери контроля, наступления инфаркта, инсульта и смети. Часто такие пациенты вызывают бригаду скорой помощи, многократно обследуются у терапевтов, кардиологов, неврологов и эндокринологов, проходят ряд диагностических и лабораторных исследований и, не находя причин страха в заболеваниях внутренних органов, с диагнозом "Паническая атака" направляются к психотерапевту.
Частые заболевания горла (ангины или тонзиллиты) могут говорить о страхе человека что-то высказать или попросить о чём-то очень важном. Иногда такие люди боятся поднять голос в собственную защиту и тем самым "теряют" его.
Бронхиальная астма, как и некоторые другие болезни, связанные с возникновением дыхательной недостаточности, чаще случается у людей (в основном детей), которые патологически сильно привязаны к своей маме. Их любовь буквально "удушающая". Ещё один вариант — строгость родителей при воспитании сына или дочери. Если человеку с самого раннего возраста внушают, что плакать нельзя, громко смеяться неприлично, прыгать и бегать на улице — верх дурного тона, то ребёнок растёт, боясь выражать свои истинные чувства и потребности: они его постепенно начинают "душить" изнутри.
Нейродермиты, псориаз, атопические дерматиты, крапивница, как и большинство заболеваний, имеющих отношение к аллергии, могут свидетельствовать о неприятии чего-либо. Кожа — первый защитный психологический барьер, поэтому её заболевание указывает на нарушение психологических границ человека.
Патогенез соматоформного расстройства
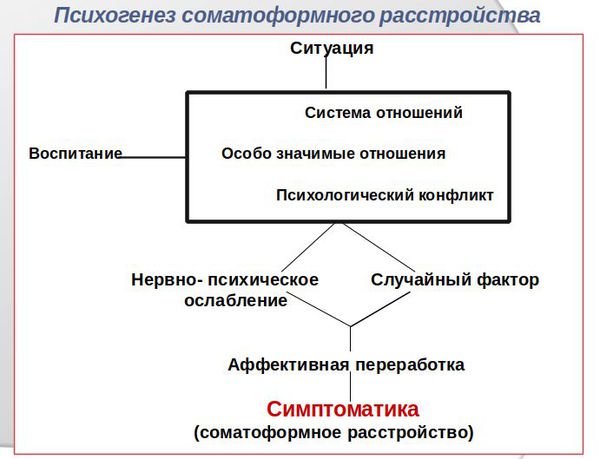
В основе возникновения соматоформных расстройств лежит нейропсихологическая концепция. Она базируется на предложении о том, что соматические проявления у таких пациентов указывают на их низкий порог переносимости физического дискомфорта: [4] [6] [12] то, что здоровые люди воспринимают как напряжённость, пациенты с соматоформными расстройствами будут расценивать как боль. При этом в качестве пускового механизма выступают значимые внутриличностные противоречия и неразрешимые психотравмирующие ситуации, которые являются неочевидными, причём чаще не острыми, а хроническими.
Так, из-за воспитания, нарушенной системы отношений или неконструктивного копинг-поведения саму психогенную (чаще конфликтогенную) ситуацию не получается решить рационально. В дальнейшем это приводит к нервно-психическому ослаблению и аффективной переработке — психологической защите психики от неразрешимого внутриличностного конфликта. Однако возникшее напряжение всё же должно найти выход. И так как психика и сома неразделимы, то конфликт находит разрешение не в психологических, а в соматических проявлениях.
Например, те чувства, эмоции, переживания, которые возникли в ответ на психотравмирующую ситуацию, подавляются, вытесняются или подвергаются отрицанию: нельзя расстраиваться и плакать, надо быть всегда сильным. В результате эти переживания выливаются в виде соматоформного расстройства, например сердечно-сосудистой или желудочно-кишечной систем.
Классификация и стадии развития соматоформного расстройства
В Международной классификации болезней десятого пересмотра выделяют три уровня психосоматических нарушений.
Читайте также:

