Солнечный зайчик на коже что это
Обновлено: 18.04.2024
Говоря о солнечных лучах большинство людей задумывается о тепловых ударах, ожогах и ранних морщинах. Однако это не единственная опасность, вызываемая ярким солнцем. Сегодня все чаще людей обращаются в больницу с необычной аллергией. В медицине она получила свое название фотодерматит.
Аллергия на солнце может появиться совершенно неожиданно. Много известных личностей – актеров, моделей, певцов стали жертвами этого диагноза. Аллергия на солнце приносит много дискомфорта. Поэтому этот вопрос актуален среди людей разного возраста.
Симптомы аллергии на солнце и основные причины появления
Аллергия на солнце у взрослых и детей является одной из разновидностей дерматита. Причиной появления болезни становится чувствительность организма к действию ультрафиолетовых лучей.
Симптомы могут быть самыми разнообразными в зависимости от особенностей организма. Это могут быть небольшая сыпь или крупные пятна красноватого оттенка. Как говорят специалисты, с данным заболеванием сталкивает каждый пятый человек на земле. Причем болезнь может иметь как единичный характер, так и хронический. Чаще всего возникает аллергия на солнце у детей или у беременных женщин. Заболевание также может передаваться по наследству через женскую линию.
Сами лучи солнца не представляют опасность для человека, но они могут повышать уровень концентрации аллергенов в крови. Сегодня сложно встретить человека, не имеющего аллергию. Она может быть вызвана природными или синтетическими раздражителями. Причиной всему агрессивная среда обитания, наполненная вредными компонентами. Часто аллергены попадают в организм через воздух, еду, воду или лекарства.
Особую чувствительность к солнцу вызывают следующие факторы:
- ограниченное количество меланина в крови. Поэтому темнокожие люди страдают подобным диагнозом намного реже;
- присутствие веществ, снижающих устойчивость клеток к воздействию солнца. Они попадают к человеку при помощи некоторых лекарственных препаратов, косметических средств;
- снижение иммунитета часто вызывает заболевание. Причиной всему снижение защитных свойств кожи.
Обычно аллергия на солнце у взрослых появляется внезапно после длительного нахождения на солнце. Например, при отдыхе на морском побережье. Хотя чрезмерно жаркое лето также может стать причиной развития фотодерматита. Начальные признаки чаще всего появляются впервые часы нахождения на солнце. Но бывает ситуация, когда признаки болезни начинают проявляться спустя 18 часов или даже на следующие сутки.
Группа риска
Чаще всего болезнь возникает у следующих лиц:
- наличие болезней почек, печени, надпочечников;
- беременные;
- люди со светлым оттенком кожи;
- больные, проходящие курс приема антибиотиков, противовоспалительных препаратов;
- после перенесения сложной операции;
- люди, вынужденные долгое время находится под открытым солнцем.
Аллергия на солнце у детей возникает особенно часто. Причиной всему — не сформировавшийся организм.
Как защититься от аллергии на солнце?
Фотодерматит хорошо поддается профилактике. Поэтому находясь в группе риска, отправляясь на отдых, стоит заранее приобрести защитные средства – крема, лосьоны. Кроме того, нельзя пренебрегать головными уборами, а самые жаркие часы лучше отсидеться в номере. Также в жаркое время года стоит отказаться от использования ароматических масел.
Летом большинство людей любит полежать на солнышке. Иногда после такого лежания на теле появляются непонятные пятна белого цвета. Они начинают шелушиться. Что же это такое и чем вызвано?
Эта болезнь носит название солнечный лишай. Возбудителями заболевания являются грибковые микроорганизмы, обитающие на кожном покрове. В обычном состоянии они безвредны.
После длительного нахождения на солнце грибок активизируется и поражает участки тела. Кожные покровы поражаются в основном в тёплое время года.
Заболевание это, относящееся к дерматологическим, не считается заразным. Человек может быть носителем грибка, но при этом не иметь симптомов заболевания.
Основные причины, провоцирующие болезнь:
- проблемы с вегето-сосудистой системой;
- проблемы с эндокринной системой и лишним весом, наличие сахарного диабета;
- частые простудные заболевания;
- проблемы с печенью и желчными путями;
- повышенное выделение пота;
- синтетическая одежда;
- любовь к соляриям;
- использование крема для загара;
- несоблюдение личной гигиены;
- применение лекарственных препаратов, ослабляющих иммунитет.
При заболевании солнечным лишаем нельзя подвергать тело загару, это может вызвать обострение болезни.
Симптомы заболевания видны невооружённым глазом, о нём свидетельствуют появившиеся несимметричные с неровными краями пятна. Цвет их может быть разным. Это первая стадия заболевания.
По прошествии некоторого времени пятна могут потемнеть и слиться в одно целое. Они будут бросаться в глаза по причине того, что загар к ним не пристаёт. Это уже вторая стадия.
Пятна не воспаляются, не краснеют, не отекают, но на них образуются чешуйки, вызывающие зуд. Если их поцарапать, начинают шелушиться.
Появляются пятна в основном на груди, спине, боках, животе, шее. У детей и подростков основными местами локализации бывают голова, нижние и верхние конечности, подмышечные впадины.
Солнечный лишай считают пляжным заболеванием, поэтому при первых симптомах нужно перестать бывать на солнце. Болезнь эта с достаточно большим инкубационным периодом, который может продолжаться, начиная от двух недель и заканчивая тремя месяцами. Следовательно, появляется солнечный лишай и осенью, и зимой.
Чтобы поставить правильный диагноз при таком заболевании, доктору необходимо провести тщательный визуальный осмотр кожного покрова. Кроме осмотра, необходимо сдать общий анализ крови и мочи, кровь на биохимию. И только после этого доктор назначит лечение.
Может потребоваться анализ кала. Также, если это необходимо, проводят специальные исследования в виде йодной пробы Бальцера, когда на поражённое лишаем место наносят немного йода. Если это действительно лишай, он изменит свой цвет на коричневый. Ещё одно обследование проводится при помощи люминесцентного освещения. Поток света направляют на образовавшееся пятно. Если оно изменило свой цвет и стало зелёным или красным, то диагноз подтверждается. Проба на наличие симптома Бенье заключается в том, что соскабливается верхний слой эпидермиса. Результаты сравниваются с симптомами лейкодермита, лепры, болезни Жибера, сифилитической розеолы и методом исключения ставится диагноз солнечный лишай.
Чтобы не стать обладателем солнечного лишая, нужна профилактика. Чтобы не получить ожоги, солнечные ванны принимайте утром и вечером, используйте защитный крем, носите одежду из натуральных тканей, не посещайте солярий, ешьте свежие фрукты и овощи. Не пользуйтесь антибактериальным мылом или гелем постоянно, следите за своим сердцем и сосудами.
Солнечный лишай не красит, хоть и не опасен, поэтому лечение должно быть своевременным.
Лишай – это кожное заболевание, характеризуется появлением пятен, которые шелушатся. Может встречаться в разном возрасте. Чаще всего бывает у молодых людей. Болезнь встречается в осенний и весенний период. Может передаваться от больного человека или животного.
Причины возникновения:
- стрессы;
- сниженный иммунитет;
- переохлаждения;
- наследственность;
- переутомления.
Симптомы: начинается болезнь с единичной бляшки. Но может увеличиваться до двух или трех штук. Бляшки могут быть в диаметре от 3 до 5 см. Примерно в течение недели высыпания приобретают более характерный тип. Их становится все больше и больше. Появляются на животе, спине и сопровождаются сильным зудом. Если лишай на волосистой части тела, то выпадают волосы. Продолжительность заболевания длится от 1 до 2 месяцев, после чего они сами исчезают.
В группе риска находятся:
- маленькие дети;
- беременные женщины;
- люди с ослабленным иммунитетом;
- люди, которые не соблюдают правил личной гигиены;
- те, у кого имеются домашние животные.
Что может вызвать заболевание?
Вызвать заболевание могут микроскопические грибы, они живут на коже, шерсти животных. В почве и на коже человека.
Виды лишая
- Стригущий лишай – болеют чаще всего детки. Заболеть им очень легко, достаточно прикосновения с больным. Появляется на лице, шее, плечах и голове. Характеризуется круглыми, красными и розовыми пятнами.
- Отрубевидный или разноцветный лишай – появляется из-за высокой потливости организма, что приводит к изменениям химического состава пота. Чрезмерное и длительное пребывание на солнце, использование жирных кремов. Пятна находятся на поверхности всего тела, исключая голову и конечности. Первые дни пятна зеленоватого цвета, но со временем становятся светло-коричневые.
- Опоясывающий лишай – высыпания появляются по ходу нерва, появляются там, где проходит нерв. Чаще всего у взрослых, но может поражать и детей. Возникает из-за стрессов, переохлаждения организма. Сначала возникают красноватые пузырьки, наполненные жидкостью. Через несколько дней пузыри лопаются, и на их месте появляются корочки.
- Красный плоский лишай — это хроническое заболевание, которое поражает кожу и слизистые оболочки. Появляется в возрасте от 35 до 65 лет. Причина возникновения неизвестна. Но чаще всего бывает у людей с сахарным диабетом и заболеваниями желудочно-кишечного тракта. Мужчины болеют меньше, чем женщины. У больного крошатся ногти, а на коже появляются красные и фиолетовые узелки. На коже живота, ногах и груди.
- Солнечный лишай – характеризуется появлением белых пятен на коже разной формы. Не всегда может быть зуд и жжение. Воспаление возникает зимой. Пятна достигают диаметром 4 см.
- Чешуйчатый лишай – имеет хроническую форму. Могут быть поражены кожные покровы по всему телу. Может передаваться и не передаваться при бытовом контакте.
- Мокнущий (экзема) лишай – может передаваться контактно-бытовым путем. Имеет вид красного пятна, которые появляются на руках и лице. Потом появляются пузырьки, которые потом лопаются и выпускают серозную жидкость. Подсыхая, они покрываются коркой.
Диагностика
Осмотр у врача-дерматолога. Делают йодную пробу, а после этого протирают спиртом. Соскоб. Анализ крови и мочи.
Какие могут быть осложнения?
Лечение
Лечить самостоятельно лишай категорически нельзя. Разные формы лишая лечатся неодинаково. Необходимо продезинфицировать все вещи, которыми пользовался больной. Мыть руки после контакта с зараженным. В среднем лечение занимает 1-3 недели, но если болезнь не запущена. Необходимо ограничить водные процедуры. Не наносить косметические средства. Назначают мази, иммуностимулирующие и антигистаминные препараты, поливитамины, антидепрессанты, седативные средства.
Диета: исключить употребление алкоголя, чая, кофе, яиц, шоколада, цитрусовых, консервированных и копченых продуктов.
Профилактика
Чтобы предотвратить такое заболевание, как лишай, необходимо придерживаться здорового образа жизни, хорошо питаться. Вовремя лечить заболевания. И не заниматься самолечением.
Солнечная аллергия, солнечная крапивница, фотодерматоз, солнечный герпес

К нашему всеобщему счастью пришло лето, а с ним и постоянное жаркое солнышко. После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу.
Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи.
Все мы знаем, что ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины солнечной аллергии
Важно знать, что сами по себе солнечные лучи — не аллергены, они лишь являются провокаторами, пусковым механизмом в цепочке аллергической реакции.
Солнечная аллергия может появиться при первых теплых лучах солнца, а у некоторых людей, только при длительном и интенсивном облучении, например во время отдыха в южных, тропических странах.
Классификация
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
- экзогенные — вызываемые факторами внешней среды
- эндогенные – вызываемые внутренними факторами
Факторами, способствующими развитию фотодерматоза, могут быть:
- Определенный тип кожи – белая, тонкая, с большим количеством родинок и веснушек.
- Острые или хронические заболевания различных органов и систем, например, при патологии печени, почек, надпочечников, нехватка витаминов в организме, нарушение обмена веществ, а также любое состояние, вызывающее ослабление иммунитета.
- Прием некоторых лекарственных препаратов, особенно имеющих противовоспалительное действие, противодиабетические и мочегонные препараты, также может стать причиной проявления солнечной крапивницы.
К таким препаратам можно отнести тетрациклины, амиодарон, хинидин, фторхинолоны, гризеофульвин, сульфаниламиды (в инструкции к препарату всегда указываются возможные побочные и нежелательные действия). - Беременность является периодом, когда организм женщины в силу изменения гормонального фона, может изменить/усилить свою реакцию на, вполне до этого, нормальные вещи.
- Сочетание действия солнца и других раздражающих внешних факторов, например, хлорка в бассейне, работа с химически активными веществами, применение некачественной, «агрессивной» косметики, различных кремов, дезодорантов, масел.
- Влияние на организм нескольких аллергенов, употребление в пищу перекрестно реагирующих продуктов при сильно выраженном поллинозе и т.д.
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей с гнойным содержимым; по времени — могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия.
- Краснота на открытых участках тела
- Пятна, напоминающие ожоги
- Сыпь
- Зуд, жжение
- Шелушение
- Отеки
- гнойничковые высыпания
- бронхоспазм (приступ удушья)
- солнечным обмороком – резкое снижение артериального давления, потеря сознания.
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться.
Диагностика
Не смотря на все вышенаписанное, заранее не паникуйте, не настраивайте себя на то, что может случиться, ведь всего не предвидишь.
Если Вы заметили, необычную реакцию на солнце, рекомендую обратиться к аллергологу или дерматологу, которые назначат вам определенный спектр анализов и тестов, с помощью которых можно будет подтвердить факт наличия аллергии или предрасположенности к ней.
Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование.
Медикаментозное лечение солнечной аллергии
Важно! – обратитесь к квалифицированному специалисту при первых же проявлениях солнечной аллергии, будьте осторожны с применением средств народной медицины, ведь затягивание времени и самолечение может привести к ухудшению симптомов.
В связи с тем, что провоцируют заболевание внутренние расстройства организма, лечение должно быть направлено на преодоление, как внешних последствий, так и внутренних причин солнечной аллергии.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии

Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, при том, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
- готовясь к сезону «отпусков» начните с короткого приема солнечных ванн, постепенно увеличивая время пребывания на открытом солнце;
- целесообразно избегать солнечного облучения между 10 и 14 ч — в период максимального излучения в спектре 290—320 нм.
- помните, что у воды, при сильном ветре наша кожа получает в несколько раз больше облучения;
- старайтесь чередовать пребывание на солнце и в тени;
- при долгом пребывании на открытых местностях, на пляже можно воспользоваться легкими накидками, панамками, шляпками и т.д.;
- при предрасположенности к солнечной аллергии рекомендуется носить одежду, из натуральных тканей закрывающую тело от прямого воздействия ультрафиолета;
- постараться избегать приема лекарственных препаратов, способных спровоцировать аллергию на солнце (посоветуйтесь с лечащим доктором);
- используйте косметические средства с солнцезащитным фильтром, посоветуйтесь с косметологом, дерматологом, какие именно средства подходят для вашего типа кожи;
- не используйте косметику, не предназначенную для применения на солнце;
- по возможности сведите к минимуму использование парфюмерии, ароматических масел и дезодорантов.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.
После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу. Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи. Однако далеко не всегда солнечные лучи так приветливы, как нам казалось. Если вы заметили появление высыпаний и пятен на открытых участках тела, на которые попадало солнце, а также зуд, жжение кожи или ощущение «мурашек», «пощипывания», «покалывания» – или любые другие признаки фотодерматоза — стоит обратиться к аллергологу или дерматологу за развернутой консультацией.
Ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины и симптомы солнечной аллергии
Важно знать, что сами по себе солнечные лучи — не аллергены, они лишь являются провокаторами, пусковым механизмом в цепочке аллергической реакции.
Солнечная аллергия может появиться как при первых теплых лучах солнца, так и при длительном и интенсивном облучении, например, во время отдыха в южных, тропических странах.
Классификация фотодерматозов
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
- экзогенные — вызываемые факторами внешней среды;
- эндогенные – вызываемые внутренними факторами.
Факторами, способствующими развитию фотодерматоза, могут быть:
- Определенный тип кожи – белая, тонкая, с большим количеством родинок и веснушек.
- Острые или хронические заболевания различных органов и систем, например, при патологии печени, почек, надпочечников, нехватке витаминов в организме, нарушении обмена веществ, а также любом состоянии, вызывающем ослабление иммунитета.
- Прием некоторых лекарственных препаратов, особенно имеющих противовоспалительное действие. Противодиабетические и мочегонные препараты, также могут стать причиной проявления солнечной крапивницы. К фотосенсибилизирующим препаратам можно отнести тетрациклины, амиодарон, хинидин, фторхинолоны, гризеофульвин, сульфаниламиды (в инструкции к препарату всегда указываются возможные побочные и нежелательные действия).
- Беременность является периодом, когда организм женщины в силу изменения гормонального фона, может изменить/усилить свою реакцию на солнечное излучение.
- Сочетание действия солнца и других раздражающих внешних факторов, например, хлорки в бассейне, работы с химически активными веществами, применение некачественной, «агрессивной» косметики, различных кремов, дезодорантов, масел.
- Влияние на организм нескольких аллергенов, употребление в пищу перекрестно реагирующих продуктов при сильно выраженном поллинозе и т. д.
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей или пятен, покрывающих практически всю поверхность кожи. Что касается времени – они могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия и проявиться в виде:
- красноты на открытых участках тела;
- пятен, напоминающих ожоги;
- сыпи;
- зуда и жжения;
- шелушения;
- отеков.
Реже бывают следующие симптомы:
- гнойничковые высыпания;
- бронхоспазм (приступ удушья);
- солнечный обморок – резкое снижение артериального давления, потеря сознания.
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться. Также важным отличием служит четкость границ пятен или других высыпаний, которая свойственна только для солнечной крапивницы.
Диагностика солнечной аллергии

Если Вы заметили, необычную реакцию на солнце, рекомендую обратиться к аллергологу или дерматологу, которые назначат вам определенный спектр анализов и тестов, с помощью которых можно будет подтвердить факт наличия аллергии или предрасположенности к ней.
Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование:
-
(скарификационные, prick-тесты, patch- тесты). Кожные аллергопробы являются быстрым, безопасным и самым достоверным методом обследования в иммунологии. Тестирование проводится пациентам от 5 до 50 лет; ; к бытовым, эпидермальным, пыльцевым, грибковым, пищевым, лекарственным и бактериальным аллергенам, а также яду насекомых;
- определение уровня специфических иммуноглобулинов к пищевым антигенам – диагностика пищевой непереносимости; , секрета из полости носа.
Лечение фотодерматоза

Обратитесь к квалифицированному специалисту при первых же проявлениях солнечной аллергии, будьте осторожны с применением средств народной медицины, ведь затягивание времени и самолечение может привести к ухудшению симптомов.
В связи с тем, что заболевание провоцируют внутренние расстройства организма, лечение должно быть направлено на преодоление как внешних последствий, так и хронических заболеваний и очагов инфекции.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии
Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, притом, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
- Готовясь к сезону «отпусков», начните с короткого приема солнечных ванн, постепенно увеличивая время пребывания на открытом солнце;
- Целесообразно избегать солнечного облучения между 10 и 14 часами — в период максимального излучения в спектре 290—320 нм.
- Помните, что у воды, при сильном ветре наша кожа получает в несколько раз больше облучения;
- Старайтесь чередовать пребывание на солнце и в тени;
- При долгом пребывании на открытых местностях, на пляже можно воспользоваться легкими накидками, панамками, шляпками и т. д.;
- При предрасположенности к солнечной аллергии рекомендуется носить одежду, из натуральных тканей закрывающую тело от прямого воздействия ультрафиолета;
- Постараться избегать приема лекарственных препаратов, способных спровоцировать аллергию на солнце (посоветуйтесь с лечащим доктором);
- Используйте косметические средства с солнцезащитным фильтром, посоветуйтесь с косметологом, дерматологом, какие именно средства подходят для вашего типа кожи;
- Не используйте косметику, не предназначенную для применения на солнце;
- По возможности сведите к минимуму использование парфюмерии, ароматических масел и дезодорантов.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.
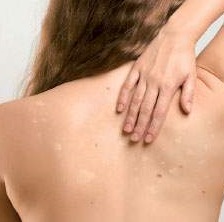
Солнечный лишай – это заболевание кожи, которое обладает грибковой природой.
Во время этого заболевания на поверхности кожи проявляется гиперпигментация с признаками шелушения. Это заболевание часто поражает людей в возрасте до 30 лет. Название этого недуга появилось из-за того, что оно проявляется в весенне-осеннее время. Поэтому его относят к сезонным заболеваниям.
В обычных условиях отрубевидный лишай характеризуется низкой контагиозностью: болезнь передается от болеющего человека здоровому только при длительном и тесном контакте. Риск развития описываемой патологии в большей мере зависит от наличия или отсутствия факторов, формирующих в организме благоприятный фон для заражения.
Прежде чем начать лечение солнечного лишая необходимо рассмотреть особенности его протекания, провоцирующие причины и характерные симптомы.
Что это такое?
Солнечный лишай – это болезнь, вызываемая дрожжевым грибком. Такие возбудители называются условно-патогенными, потому что находятся они на коже, но не причиняют ей вреда. Из-за своей природы они могут размножаться при благоприятных условиях: повышенная потливость, гормональные болезни, заболевания хронической формы.
Существует 3 вида отрубевидного лишая, которые зависят от грибка: Pityrosporum ovale, Pityrosporum orbiculare, Malassezia furfur. Они переходят из одной формы в другой.
Причины развития
Дерматологи сходятся на том, что роговой слой эпидермиса и волосяные кутикулы поражаются из-за действия грибковых микроорганизмов из рода Pityrosporum и Malassezia. Передаются они лишь при долговременном и тесном контакте больного человека со здоровым. Солнечный лишай принято относить к малозаразным.
Вероятность заражения в большей мере определяется не контактами с инфицированными, а общим состоянием организма. С момента непосредственно заражения до появления первых симптомов может пройти и несколько недель. При наличии благоприятных для них условий грибы начинают активно размножаться.
Провоцирующие факторы, ввиду которых может произойти заражение, следующие:
- Слабые защитные ресурсы организма;
- Ожирение;
- Частая простуда;
- Бесконтрольное применение антибактериальных средств;
- Ношение синтетической одежды в течение долгого времени;
- Применение антибактериальных гелей, которые влияют на состав микрофлоры и снижают защитные свойства кожи;
- Избыток действия ультрафиолетовых лучей при долговременном и частом пребывании на пляже или регулярном посещении солярия. Отсюда и название «солнечный грибок» либо же «пляжная болезнь»;
- Неумеренное использование средств для загара, которые могут провоцировать аллергию и рост грибов.
Некоторые дерматологи склонны считать, что солнечному лишаю более подвержены лица с туберкулезом легких и лимфогранулематозом.
Симптомы
Данную разновидность лишая у человека можно без труда отличить от иных типов. На появление солнечного лишая указывают такие основные симптомы:
- На теле человека появляются пятна с неровными, но хорошо заметными краями.
- Нередко больные жалуются на появление болевых ощущений.
- Пятна могут иметь красноватый или беловатый цвет с оттенком кофе.
- Поверхность лишая не выступают над кожей.
- При отсутствии надлежащего лечения не исключена возможность увеличения площади кожи, пораженной недугом.
- При соприкосновении с одеждой или при трении верхняя часть лишая шелушится.
- Как правило, грибок развивается на груди человека, боках верхней части туловища, животе или шее.
- Если лишай развивается у детей или подростков, он может располагаться также и на ногах или руках, голове или под мышками.
Хотелось бы обратить внимание на то, что данное дерматологическое заболевание не сопровождается жжением или зудом. Если же у пациента наблюдаются эти симптомы, это может свидетельствовать о проникновении на поверхность кожных покровов иных патогенных грибков.
Кроме этого, явным признаком солнечного грибка является то, что пораженные участки кожи при попадании на них солнечных лучей кожи не загорают.
При обнаружении первых признаков заболевания специалисты рекомендуют немедленно ограничить пребывание на солнце. Продолжительность инкубационного периода может длиться от 2 до 4 месяцев. В связи с этим лишай может уже проявить себя в холодное время года.
Солнечный грибок имеет такие стадии развития:
- На первой стадии появляется розовое пятно до 2,5 см в диаметре разного окраса, схожее по признакам с разноцветным лишаем.
- На второй стадии пятно темнеет, приобретает коричневый оттенок, увеличивается в размерах или его появляется сразу несколько пятен, сливающиеся между собой, образуя довольно крупное поражение на теле.
- На третьей стадии пятно разрастается, начинает зудеть, шелушиться с отставанием корки при расчесывании. Пятно схоже с отрубевидным лишаем на теле.
Проявление заболевания не приносит особого вреда для организма пациента, кроме косметологического дискомфорта.
Диагностика
При первых же признаках каких-либо патологических изменений кожного покрова, необходимо обратиться к специалисту. Дерматолог проведет визуальный осмотр и, по результатам анализов, поставит диагноз. Только после этого специалист назначает, чем лечить солнечный лишай. Для того, чтобы точно определить природу и характер патологического процесса, врач может порекомендовать пройти следующий ряд обследований:
- Проба Бальцера. На участок кожи наносится небольшое количество йода, и, в случаях поражения его лишаем он окрашивается в интенсивный коричневый цвет;
- Обследование на симптом Бенье. Проводится путем соскабливания верхнего слоя эпидермиса;
- Диагностика при помощи люминесцентной лампы. Световой поток направляется на пигментное пятно, при этом очаг патологии окрашивается в темные коричневые, зеленые или красные тона.
Все эти исследования проводятся на фоне сравнительного анализа полученных результатов с симптоматикой таких заболеваний, как лейкодермит, сифилитическая розеола, лепра и болезнь Жибера. Если специалист исключает все перечисленные заболевания, он сразу же выписывает схему и рассказывает, как лечить солнечный лишай.
Фото солнечного лишая
Так выглядит пляжный лишай в период первых проявлений. Пятнышки небольшие, по цвету отличаются от основных кожных покровов. Лишай может появиться ранней весной или осенью. На данной стадии болезнь практически не приносит никакого дискомфорта.

После первого контакта с солнечными лучами, когда появляется небольшой загар, пораженные участки не пигментируются и выглядят светлее остальной кожи. Иногда пациенты путают солнечный лишай с облезшими от загара пятнами.

Игнорирование заболевания приводит к тому, что небольшие пятнышки разных размеров сливаются и образуют большие участки белого цвета на загорелой коже. На данной стадии больной ощущает дискомфорт, поскольку появление без одежды или с открытой спиной привлекает нежелательное внимание.

Кожа головы поражается намного реже, чем шея, грудь, спина или живот. Данная форма считается больше исключением, чем правилом, но так же требует правильного лечения.

Как лечить солнечный лишай?
Лечение солнечного лишая – дело очень кропотливое, оно проводится в домашних условиях. Существует великое множество препаратов, и только врач-дерматолог может подобрать один или несколько, которые подойдут именно в данном случае.
Универсальных комбинаций, к сожалению, нет, но мы рассмотрим те лекарства, которые, по отзывам реальных людей, помогают.
Фунгицидные препараты
Это средства, уничтожающие грибок. Они могут быть системными (в виде таблеток или капсул) и местными.
В качестве системных препаратов применяется «Флуконазол». Его принимают 2 дня по 150 мг. Через неделю прием 300 мг повторить. На этом лечение заканчивается.
Для лечения солнечного лишая применяются следующие противогрибковые мази: «Клотримазол», «Низорал», «Ламизил», «Экзодерил». Их наносят 1-2-кратно в сутки в течение недели, потом делается перерыв на месяц, после чего двухнедельный курс повторяется.
Если нужно обработать участок на голове, то вначале рекомендуется помыть голову противогрибковым шампунем («Низорал», «Дермазол», «Перхотал», «Себозол»), а потом уже наносить на него фунгицидную мазь.
Кератолитические препараты
Это средства для отшелушивания поверхностные слои кожи вместе с возбудителем. К ним относятся 2% спиртовые растворы салициловой кислоты или резорцина, 50% мазь с мочевиной, мазь Ариевича. Их наносят часто – каждые 3 часа.
Особенно хороши такие препараты на начальных стадиях заболевания. Они могут также использоваться вместе с антисептическими средствами с противогрибковой активностью: вначале на очаги лишая наносится кератолитик, а потом – йод, раствор фукорцина или «Мирамистин».
Препараты на основе пиритиона цинка
Эффективными средствами от солнечного лишая являются лекарства на основе цинка: «Псорилом», «Скин-кап». Последний выпускается в виде крема (его наносят на кожу тела) или спрея (им лучше обрабатывать волосистую часть головы).
Немедикаментозное лечение
Во время курса лечения обязательно усилить гигиенические мероприятия:
- принимать душ дважды в сутки, после чего промокать пораженные места чистым полотенцем (его стирают после каждого применения);
- одеваться так, чтобы не потеть;
- на время лечения избегать деятельности, которая заставит потеть;
- ежедневно менять нижнее белье, предварительно проглаживая его утюгом;
- не чесать пораженные участки.
Народные средства
В некоторых ситуациях можно приготовить специальные лекарства для избавления от грибка кожи, используя следующие рецепты в домашних условиях:
- Ооблепиховое масло. Обрабатывайте поражённые кожные покровы неразбавленным средством 2 раза в день. Можно добавить несколько капель целебного масла в любой питательный крем, смазывать лишайные пятна. Облепиховое масло обладает заживляющим, успокаивающим действием;
- Настой шиповника. Отличное средство, укрепляющее иммунитет. Насыпьте в термос 2 ст. л. плодов, влейте 0,5 л кипятка. Через два часа процедите настой. Принимайте внутрь дважды в день по полстакана. Некоторые травники рекомендуют обрабатывать настоем пятна при «солнечном грибке»;
дикий или конский щавель. Мелко нарежьте пучок листьев, соедините со столовой ложкой сметаны. Нанесите кашицу на пятна, через 15 минут смойте; - Яблочный уксус. Для обработки лишайных пятен подходит только качественное средство. Каждые три часа протирайте проявления на теле яблочным уксусом. Следите за реакцией. При появлении зуда, сильного шелушения прекратите процедуры;
- Масло шиповника. Купите в аптеке целебное масло. Наносите на поражённые места дважды в день.
Несмотря на то что такое заболевание, как солнечный лишай, не вызывает тяжелые последствия для самого больного и неопасно для окружающих, лечить его необходимо сразу же после обнаружения. В противном случае оно очень быстро распространится по всему телу и станет настоящей бедой, особенно для женщин. Избавиться от широко распространившегося лишая может быть необычайно трудно, поэтому старайтесь не допускать усугубления ситуации.
Профилактика
В целях профилактики этого заболевания рекомендуется:
- не злоупотреблять пребыванием на солнце;
- обязательно пользоваться солнцезащитными средствами;
- перед тем как загорать после купания, кожу необходимо протереть полотенцем, лишь потом подставлять солнцу;
- соблюдать меры безопасной гигиены, чтобы не подхватить грибок от других людей: не пользоваться чужими полотенцами, обязательно стелить на лежак свою подстилку, не лежать на голом песке;
- носить одежду из натуральных тканей.
Можно вылечить это заболевание народными методами, но лучше доверить лечение проверенным аптечным противогрибковым препаратам, которые подберет дерматолог.
Читайте также:

