Соленые озера при экземе
Обновлено: 19.04.2024
Море – лекарство от многих болезней, в том числе и от атопического дерматита.
Посетители нашего портала часто задают вопрос: «Совместимы ли, атопический дерматит у ребенка и море?» Ответы на этот вопрос - в статье.
Если ребенку не помогает лечение, то может помочь море и солнце. Однако, не следует забывать, что атопический дерматит – болезнь коварная и к отдыху на море надо подходить очень осторожно.
Если вы все же решили отвезти ребенка на море – необходимо придерживаться ряда правил:
1) Ребенку должно быть более трех лет, т.к. в более раннем возрасте дети плохо адаптируются к смене климата.
2) Везти ребенка на море следует в начале осени (сентябрь-октябрь).
3) Климат должен быть теплый и сухой как в Крыму или Анапе, Греции или Болгарии. Турция и Египет больным атопическим дерматитом противопоказаны.
Морская вода помогает снять отечность, зуд, уменьшает площадь и интенсивность высыпаний, что позволяет реже пользоваться лекарственными средствами. Длительное пребывание на море сокращает воспаление, увеличивает период ремиссии.
Вода Черного моря содержит сероводород, кальций, магний; оказывает положительное воздействие на эндокринную и нервную системы.
Азовское море – самое мелкое и теплое в мире и подходит для отдыха с детьми. Содержание соли в воде меньше, чем в других морях, но в ее состав входят ионы хлора и натрия, высокий процент содержания кальция, йода, карбонатов и сульфатов.
Лучшим для лечения атопического дерматита специалисты считают поездку на Мертвое море. После месяца лечения на Мертвом море утихает нестерпимый зуд, внешние проявления заболевания на коже становятся значительно меньше, а у многих исчезают совсем. Целебная вода Мертвого моря избавляют и от сопутствующих заболеваний.
Для того, чтобы отдых на море принес пользу, необходимо не менее полутора месяцев. Первую декаду организм ребенка должен адаптироваться. Лечение в это время невозможно.
В дальнейшем под прямыми солнечными лучами ребенок может находиться не более 20 минут, желательно утром и вечером. Днем нахождение ребенка на солнце исключить полностью.
Если ребенок потеет, его нужно отвести в тень или прохладное помещение, потому что пот раздражает кожу и может вызвать обострение заболевания. Чаще обмывать малыша в ванне или под душем.
Купаться в море можно и нужно, но в воде ребенок должен находиться не более 10 минут. После купание кожу не вытирайте, пусть остается влажной, но после посещения пляжа смойте соль пресной водой в душе.
Питаться ребенок на отдыхе должен так же, как и дома. Обязательно перед поездкой проконсультируйтесь с дерматологом, что из южных овощей, фруктов, соков и сладостей можно вашему ребенку.
При нахождении на солнце за кожей необходимо ухаживать более тщательно: использовать увлажняющие средства, солнцезащитные кремы (если нет аллергии), мази и травяные ванны. Если врач назначил антигистаминные препараты, то продолжать их принимать и на отдыхе. Ребенок не должен нервничать и беспокоится. Если он не хочет купаться в море, не нужно его заставлять, чтобы избежать стрессовых состояний, и обострения болезни. Можно морскую воду наливать в ванночку и окунать ребенка.
На отдыхе очень важно соблюдать режим дня: питание по часам, дневной сон, отбой не позднее 21 часа. Если все рекомендации соблюдены, но ребенку не стало лучше, или произошло обострение – срочно обратитесь к врачу.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
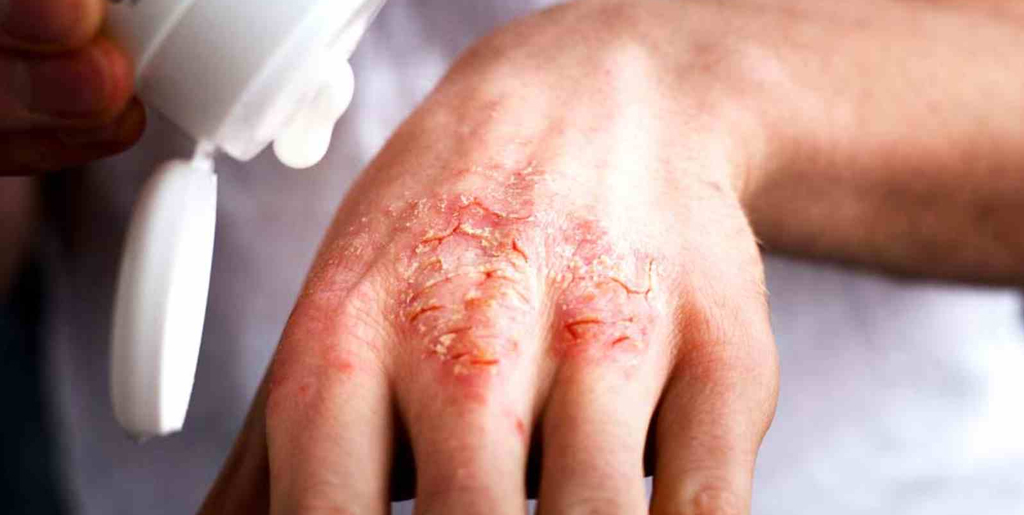
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
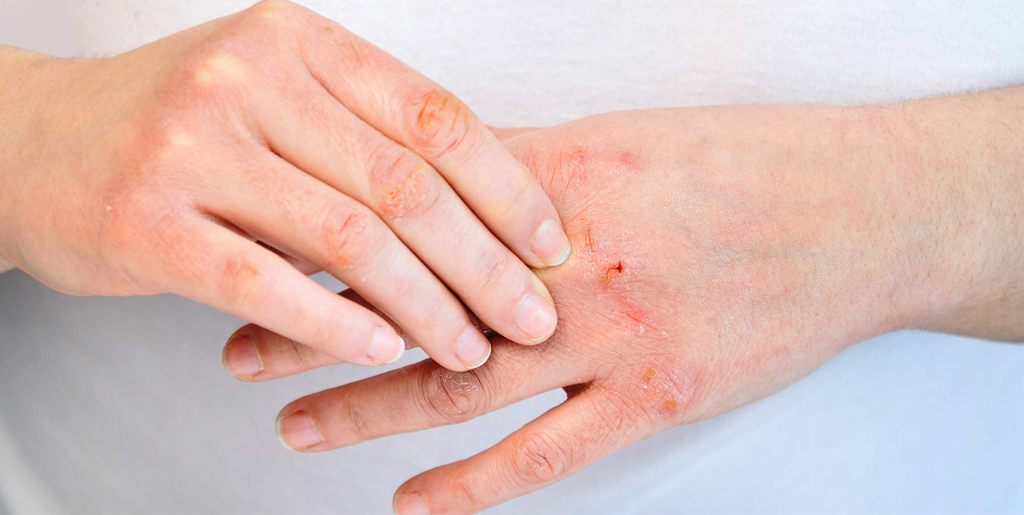
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.
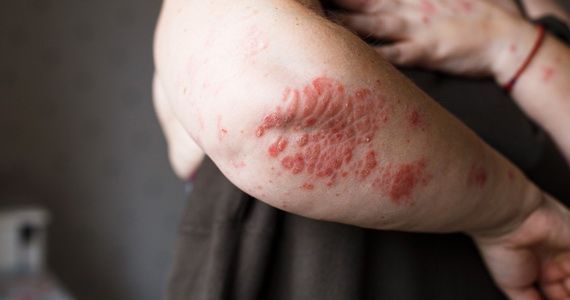
Псориаз — распространенное дерматологическое заболевание, которое с древних времен и по сегодняшний день вызывает много вопросов. Болезнь не представляет угрозы для окружающих, она не имеет инфекционного компонента, но при этом может существенно испортить качество жизни самому больному. Важная задача, стоящая перед врачами, — донести до пациента информацию, что провоцирует псориаз, сформировать рекомендации, как максимально исключить эти факторы. Эффективное лечение псориаза всегда основано на взаимодействии врача и пациента, на систематическом выполнении всех рекомендаций и коррекции образа жизни.
Проявляется псориаз розовыми приподнятыми пятнами на теле. Они вызывают зуд, склонны к слиянию и образованию обширных бляшек. Это очаги хронического воспаления, а чешуйки, которыми покрыты бляшки, говорят врачам о том, что в этом месте клетки эпителия делятся с бешеной скоростью, во много раз активней, чем это должно быть в норме.
Причины псориаза не ясны до конца. На данный момент предполагается аутоиммунная природа заболевания. Также врачи считают, что есть генетические факторы, предрасполагающие к появлению псориаза, потому что очень часто встречаются семейные случаи. Спровоцировать дебют могут инфекции, стресс, переохлаждение. При этом псориаз протекает волнообразно, эпизоды обострения сменяются ремиссией. И от правильно назначенного лечения и образа жизни пациента, от его систематического ухода за кожей напрямую зависит длительность спокойных периодов. В острые периоды улучшить состояние помогает мазь от псориаза.
Так как вылечить псориаз окончательно врачи пока не могут, основная цель — добиться стойкой длительной ремиссии, улучшить качество жизни пациента и максимально очистить от бляшек кожу. Мы расскажем, может ли острая пища вызвать псориаз, как влияют на рецидивы некоторые лекарственные препараты, какие факторы могут спровоцировать новое обострение.
Какие продукты провоцируют псориаз
Как ни странно, есть пища, провоцирующая псориаз. Под запретом любые острые, копченые и сильно соленые блюда, они нарушают процесс всасывания в кишечнике. Также спровоцировать рецидив могут цитрусовые, которые блокируют фолиевую кислоту из-за содержащегося в них колхицина. А фолиевая кислота важна для восстановления кожи. Нельзя употреблять в пищу консервированные продукты, которые могут послужить триггером к новому обострению.

Вот еще продукты, провоцирующие псориаз:
- торты, пирожные, газированные напитки, содержащие большое количество сахара;
- алкоголь;
- полуфабрикаты.
Желательно питаться блюдами, приготовленными дома, тогда можно контролировать состав и калорийность. Диета должна быть богата овощами и фруктами, медленными углеводами и белком, который легко усваивается.
Лекарства, вызывающие рецидивы болезни
Фармакологические препараты также могут влиять на течение болезни. Если говорить о том, какие лекарства провоцируют псориаз, то в первую очередь это антибиотики, нестероидные противовоспалительные препараты, бета-блокаторы. Существенное влияние оказывают вакцины и сыворотки, потому что они затрагивают напрямую иммунитет, некорректная работа которого и лежит в основе псориаза. Также провоцируют псориаз лекарства от повышенного давления, от психических заболеваний. Это не значит, что человек, страдающий от псориаза, не должен заниматься лечением других болезней, например, гипертонии, не вакцинироваться, но он должен сообщать врачам о наличии дерматологических проблем, не заниматься самолечением и не покупать в аптеке самостоятельно назначенные себе средства.
Какую роль играют паразиты в течении болезни
Существует паразитарная теория развития псориаза. Дело в том, что у людей, у которых уже установлен этот диагноз, часто обнаруживаются кишечные паразиты. Конечно, это не первопричина появления болезни, но не исключено, что паразиты влияют на иммунную систему человека, создают постоянную напряженность иммунитета, вырабатывают аллергичные токсины, могут вызывать эпизоды псориаза. Если говорить о том, какие паразиты провоцируют псориаз, то стоит выделить следующие:
- аскариды;
- острицы;
- лямблии;
- бычий цепень и другие.
У больных псориазом должна быть выявлена и вылечена любая паразитарная инвазия. Это поможет снизить вероятность обострений.
Профилактика рецидивов псориаза
Новый эпизод может быть вызван стрессом, переохлаждением, гормональными изменениями. Также провоцирует псориаз тесная синтетическая одежда, грубые швы, важно носить только свободную одежду из натуральных тканей — хлопка и льна. Летом нужно защищать кожу от ультрафиолетового излучения, использовать солнцезащитную косметику с фильтрами. Больные псориазом должны избегать ссадин и порезов, соблюдать гигиену, не допускать обезвоживания кожи и использовать регулярно эмоленты. Тогда можно будет добиться длительной и стойкой ремиссии.
А если вы хотите узнать об этой болезни больше, читайте статью "Все о псориазе во время беременности".
Многие дерматологические заболевания обладают ярко выраженной сезонностью. Псориаз — не исключение. Летом при псориазе обычно наблюдается улучшение, ремиссия благодаря солнечному свету. Но одно дело — просто гулять под солнцем, позволяя лучам улучшать состояние кожи, и совсем другое — загорать на пляже. Можно ли загорать при псориазе? А купаться? Давайте разберем летний уход за кожей при псориазе.
Как загорать при псориазе
Давайте сразу разберемся с тем, можно ли вообще загорать, если у вас псориаз. Псориаз может быть "зимним" (то есть обостряться зимой) и "летним". Из-за особенностей нашего климата гораздо чаще встречается именно первый тип заболевания. У подавляющего большинства пациентов летом наблюдается ремиссия. Им можно загорать. Но если вы знаете, что у вас обострение происходит именно летом, то лучше воздержаться от солнечных ванн. "Летний" псориаз обостряется именно от воздействия солнечных лучей, поэтому лучшим решением станет легкая закрытая одежда и пребывание в тени по возможности.

Как же загорать, если у вас "зимний" псориаз? Вот простые правила:
- Не пересушивайте кожу. Постарайтесь не лежать на солнце в самые жаркие часы, а также ограничьте время непрерывного загорания хотя бы 30 минутами.
- Увлажняйте кожу. Псориаз обостряется, когда кожа сохнет. На солнце и в жару она легко теряет влагу, и это может плохо сказаться на ремиссии псориаза. Помогите коже восстановить влагу — регулярно наносите увлажняющие кремы.
- Защищайтесь от вредного излучения. Этот совет актуален для всех людей, в том числе не страдающих от псориаза. Правда, им до сих пор многие пренебрегают. Прежде чем выйти на солнце, обязательно нанесите на открытые участки кожи солнцезащитный крем.
Все вышеперечисленное относится к естественному солнечному загару. А вот про солярий при псориазе у нас есть более подробная статья, советуем ознакомиться.
Можно ли купаться
При псориазе можно купаться, если это период ремиссии. Другими словами, как и в случае с загаром — важно, когда обостряется течение болезни именно у вас. Если у вас "зимний" псориаз, то летом можно искупаться в речке или в море. Если "летний" — придется плавать только зимой, в бассейне. Перед купанием в бассейне стоит нанести на бляшки немного вазелина, чтобы защитить их от агрессивного воздействия хлора.

Если псориаз сильно заметен на вашей коже, вам придется заранее провести беседу с людьми, в компании которых вы планируете отдыхать. Объясните им, что псориаз не заразен, и они ничем не рискуют, купаясь рядом с вами.
Во время обострений не стоит купаться ни в бассейне, ни в открытых водоемах. Дело в том, что при обострении псориаза кожа становится максимально уязвимой, и любые бактериальные заболевания, которые можно подхватить в воде, с легкостью попадут в ваш организм.
Уход за кожей при псориазе летом во многом зависит от того, когда заболевание обостряется лично у вас. Если летом наступает ремиссия, то вы можете и загорать, и купаться — но не забывайте пользоваться средствами, которые вам назначил врач для лечения псориаза. Если же летом у вас обострение, лучше воздержаться от похода на пляж и провести время где-нибудь в тени.

В клинику 5 декабря 2020 года обратился пациент с жалобами на болезненные высыпания и жжение в области ладоней и стоп, болезненность большого пальца правой стопы и изменение ногтей.
Жалобы
Высыпания локализовались на ладонях и стопах. Болезненность умеренная, усиливалась при ходьбе и контакте с водой.
Боль часто усиливалась к концу рабочего дня. Обезболивающие препараты облегчали её на несколько часов, но полностью не устраняли. После сна боль, как правило, снижалась или полностью исчезала.
Анамнез
Впервые высыпания появились в 2001 году. Пациент связывал их со стрессом. Количество обострений не помнит.
Высыпания на стопах появились месяц назад. Боли в области большого пальца правой стопы беспокоят две недели.
Самостоятельно периодически использовал крем Акридерм, который временно оказывал положительный эффект.
Был осмотрен ревматологом и хирургом. Ревматолог поставил диагноз «п сориатический артрит, олигоартритический вариант на фоне очагового псориаза ладоней и подошв » . Хирург предположил, что это псориаз.
Сопутствующие заболевания: гипертоническая болезнь II стадии, алиментарное ожирение II степени, остеохондроз поясничного отдела позвоночника.
Обследование
Патологический процесс расположен на ладонях и подошвах, представлен полиморфной сыпью в виде папул, пустул, чешуек и единичных эритематозно-сквамозных бляшек на локтях и передней поверхности правой голени (см. фото).
На ногтевых пластинах есть углубления, напоминающие ямочки напёрстка. Наблюдается частичный онихолизис (отслоение ногтя от ногтевого ложа) и п одногтевая псориатическая эритема. При такой экземе под ногтями образуются кровоизлияния, выглядящие как красные точки или пятна. Сами ногти толстые, мутные, слоятся, околоногтевой валик кончиков пальцев воспалён.
По результатам МРТ шейного отдела позвоночника выявлены дегенеративные изменения межпозвонковых дисков, дискоэкзофитарные комплексы позвонков С3–С4, С5–С6, С6–С7, спондилёз, спондилоартрозы шейного отдела позвоночника.
По результатам общего анализа крови: СОЭ (скорость оседания эритроцитов) 46 мм/ч, размер, количество лейкоцитов увеличено (13,3 × 10^9/л), С-реактивный белок 30,68, мм/л, ревмофактор 11,3 МЕ/л, мочевая кислота 457 мкм/л, холестерин 5,54 ммоль/л.
Читайте также:

