Смешанное вскармливание при атопическом дерматите
Обновлено: 27.04.2024
Для цитирования: Соболева Н.Г., Первишко О.В. Атопический дерматит у детей раннего возраста с проявлениями дисфункции ЖКТ и кожного синдрома. РМЖ. 2014;3:212.
В настоящее время аллергические заболевания у детей, в частности атопический дерматит (АД), занимают одно из ведущих мест в структуре детской заболеваемости, распространенность дерматита увеличивается. Данные литературы последних лет свидетельствуют о частом сочетании патологии со стороны пищеварительного тракта и АД [1, 8].
По мнению ряда авторов, у больных АД слизистая оболочка ЖКТ является входными воротами для аллергенов, и здесь развивается местная аллергическая реакция [1, 2, 4].
На сегодняшний день известно о многочисленных процессах в эпидермисе, которые участвуют в развитии дисфункции кожного барьера у больных АД. К ним относятся уменьшение содержания межклеточных липидов в роговом слое, в частности некоторых фракций церамидов, играющих роль межклеточного «цемента»; нарушение активности ряда ферментов; продукция дефектного белка филагрина. Кроме того, при себостатическом типе кожи, свойственном пациентам с АД, особенно на фоне использования жесткой воды, мыла и других моющих средств, происходит повреждение или удаление водно-липидной мантии кожи [6, 7].
В настоящее время в распоряжении педиатров имеется ограниченное число препаратов для лечения заболеваний кожи у детей раннего возраста, в равной мере эффективных и безопасных, действующих местно и одновременно потенцирующих процессы регенерации на клеточном уровне.
Цель работы: изучение дебютных признаков поражения пищеварительной системы и кожных проявлений у детей раннего возраста, страдающих аллергическим дерматитом, при нарушениях вскармливания и питания.
Материалы и методы
Проведено эпидемиологическое исследование среди детей дошкольного возраста (с рождения до 5 лет включительно, проживающих в Краснодарском крае), поскольку они в силу особенностей развития наиболее чувствительны к воздействию неблагоприятных факторов, в т. ч. в допороговых концентрациях. Исследование проводилось по унифицированной методике выборочным методом наблюдения [4], включало 2 этапа.
На 2-м этапе проведено дополнительное целенаправленное интервьюирование и анкетирование 498 детей и их родителей для более детального выявления симптомов поражения ЖКТ, кожных проявлений и анализа организации вскармливания и питания ребенка.
Результаты исследования и их обсуждение
По данным целенаправленного 2-этапного исследования выявлены 173 из 498 детей (24,9%) с признаками аллергического поражения кожных покровов. Анализ факторов формирования гастроэнтерологической патологии у детей-аллергиков включал детальное изучение наследственности, течения анте-, интра- и постнатального периодов, характер вскармливания ребенка на первом году жизни, в т. ч. сроки введения прикормов, особенности питания в течение последующих лет жизни (до 7 лет).
Наследственная отягощенность по заболеваниям ЖКТ выявлена у 74,8% детей, в основном по материнской линии. Кислотозависимые заболевания встречались чаще по отцовской линии. Генетическая предрасположенность к аллергическим заболеваниям обнаружена у 65,7% пациентов.
Сочетанная отягощенность (по гастроэнтерологической и аллергической патологии) выявлена у половины детей исследуемой группы (50,4%). Беременность протекала часто с гестозами первой (42,9%) и второй (35,4%) половины. Предыдущие беременности у 12,1% матерей закончились выкидышами.
В 35,4% случаев женщины перенесли аборты (от 1 до 10 раз). Обострения хронических заболеваний, в т. ч. гастроэнтерологических и аллергических, наблюдались во время вынашивания плода у 77 из 373 матерей (20,6%). Патология родового периода выявлена в 43,7% случаев. Недоношенными родились 14 детей, врожденную гипотрофию имели 21,4% младенцев. В родовом зале и послеродовой палате в первые 6 ч после рождения приложены к груди всего 28,1% детей, в то же время начали получать искусственное вскармливание с рождения более трети детей (35,1%).
В качестве докорма родители чаще всего использовали молочные смеси (55,7%) или коровье молоко (3 8,7%). В исследуемой выборке первый прикорм был введен в возрасте 4,2±0,35 мес., причем раньше рекомендуемого возраста – более чем половине детей (59,2%).
Настораживает тот факт, что 13,1% детей были переведены на общий стол еще до годовалого возраста; именно у этих детей в 50,7% случаев в последующем обнаруживались первые симптомы поражения кожных покровов и гастроинтестинальной системы. Учитывая ведущую значимость клинической картины и характера течения для постановки диагноза гастроэнтерологического заболевания, особое внимание уделяли симптомам поражения ЖКТ, срокам и последовательности их появления. У 304 (81,5%) дошкольников с АД отмечены типичные симптомы поражения пищеварительной системы.
Подробный расспрос родителей дал возможность уточнить ранние симптомы нарушений деятельности органов пищеварения у детей с АД, которые начали формироваться в возрасте от 0 до 2 лет. Так, кишечные дисфункции в виде запоров уже в течение первых месяцев после рождения выявлялись у 29,2% детей.
Диарея в подавляющем большинстве случаев возникала при грудном или раннем смешанном вскармливании (37,7 и 47,2% соответственно). С годами частота этого синдрома снижалась до 2,1% случаев в исследуемой группе. Литературные данные подтверждают, что этот факт связан с энзимопатиями кишечника, когда нарушение стyла возникает в результате несовершенства ферментативной системы ЖКТ. В последующем подобный дефект компенсируется, и стул у ребенка нормализуется [3].
Критическим фактором раннего поражения пищеварительного тракта явилось то, что 52 из 373 детей с АД перенесли на первом году жизни острую кишечную инфекцию, подтвержденную бактериологически, в основном дизентерию. Неадекватная реабилитационная терапия после перенесенной инфекции, нерациональное вскармливание на фоне нарушений моторной активности толстой кишки, замедления пассажа пищевого химуса приводили к хронизации воспалительной реакции слизистой оболочки и дисбиоценозу кишечника. Стойкие изменения микрофлоры кишечника потенцировали хроническое воспаление кишечника, с одной стороны, а с другой стороны, практически во всех случаях дисбиоценоз сопутствовал аллергическому заболеванию кожи.
Для ликвидации кожных проявлений использовали препараты серии декспантенол, которые наносили тонким слоем регулярно на пораженные участки кожи ребенка (5–6 р./сут). Ощутимый клинический эффект наступал на 3–4 сут. Применение препаратов с терапевтической целью продолжалось до полного исчезновения симптомов и в среднем составило 4,2±0,3 сут при средней тяжести поражения.
При тяжелом течении АД с элементами присоединения бактериального компонента положительного результата удавалось достичь за 7,2±0,2 сут. При этом дополнительно применяли воздушные ванны, а также обработку кожи антисептиком (раствором фурацилина).
После проводимой терапии родители отмечали, что дети хорошо переносили назначенные препараты, не было выявлено ни одного случая побочного действия. Под влиянием наружной терапии проявлений АД отмечались уменьшение экссудации, исчезновение трещин, шелушения, гиперемии кожи, значительное уменьшение зуда, что благоприятно сказывалось на общем и психоэмоциональном состоянии больного [5].
Таким образом, углубленный анализ исследуемой популяционной группы позволил выявить ряд дебютных симптомов поражения ЖКТ, играющего важнейшую роль в формировании АД. Такими симптомами являются запоры в первые месяцы и годы жизни; секреторные поносы и энзимопатии после употребления в пищу продуктов, содержащих облигатные аллергены или не подходящих для вскармливания ребенка в данном возрасте. Все эти проявления носят функциональный характер и связаны с нарушением переваривающей, моторно-эвакуаторной функций пищеварительной системы и повреждением системы кишечной цитопротекции, местной иммунной защиты.
Определяющими биологическими и социальными факторами их формирования следует считать высокий удельный вес наследственной отягощенности как по гастроэнтерологической, так и по аллергической патологии; патологию беременности и родов (предшествующие аборты, гестозы и др.); нарушения физиологического графика вскармливания.
Положительный клинический эффект местной терапии кожных проявлений АД позволил использовать препараты серии декспантенол как с профилактической, так и с терапевтической целью. При доказанной высокой эффективности отмечены хорошая переносимость и отсутствие побочных эффектов у выбранной группы препаратов.
Своевременное выявление педиатрами ранних симптомов поражения ЖКТ и адекватная терапия кожных проявлений у детей раннего возраста позволяют облегчить течение заболевания и предотвратить развитие осложнений.
Для цитирования: Ревякина В.А. Современные аспекты терапии атопического дерматита у детей. РМЖ. 1999;11:516.
Среди аллергических заболеваний кожи у детей атопический дерматит (АД) занимает одно из ведущих мест. Распространенность этого заболевания, по данным эпидемиологических исследований, колеблется от 17-25% [1, 4]. Проблема АД чрезвычайно важна для педиатрии. Начинаясь в раннем детском возрасте, АД приобретает упорное, непрерывно-рецидивирующее течение, и наблюдается практически во всех возрастных периодах. Отмечена тенденция к формированию тяжелых, резистентных к терапии форм заболевания, снижению социальной адаптации и развитию инвалидизации ребенка [4].
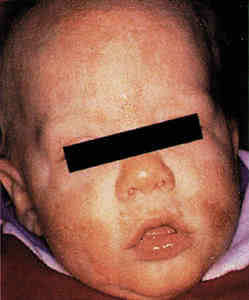
Дебют атопического дерматита.
Кожа является органом с многообразными функциями и сложными метаболическими процессами, обуславливающими связь внутренних органов с внешней средой, и выполняет важную роль в поддержании иммунного статуса организма. Согласно современным данным патогенетическую основу АД составляет аллергическое воспаление и гиперреактивность кожи, нарушающие естественную реакцию на воздействие различных внешних и внутренних факторов. Ключевую роль в механизмах развития АД играют IgE-опосредуемые реакции, обусловленные генетически детерминированной дисфункцией Т-лимфоцитов (хэлперов 2 типа) и рядом цитокинов, являющихся основными регуляторами синтеза иммуноглобулина Е [5, 6].
Развитие АД у детей тесно связано с воздействием различных аллергенов, причем у детей первых лет жизни ведущую роль играют пищевые аллергены (коровье молоко, яйцо, рыба, злаковые, овощи и фрукты оранжевой или красной окраски). С возрастом роль пищевой аллергии в развитии АД уменьшается и доминирующее значение приобретают такие ингаляционные аллергены, как домашняя пыль, пыльца растений, грибковые и эпидермальные аллергены.
Среди факторов, предрасполагающих к развитию АД у детей раннего возраста, следует отнести нарушение процессов пищеварения и всасывания из-за транзиторной ферментативной недостаточности, дискинезии билиарного и желудочно-кишечного тракта, перенесенного вирусного гепатита, нарушения микрофлоры кишечника, заражения гельминтами и простейшими (лямблиоз, энтеробиоз, описторхоз).
Современная терапия АД является патогенетической и включает проведение элиминационных мероприятий, медикаментозного лечения, наружной терапии, физиотерапии и санаторно-курортного лечения. Терапия должна быть строго индивидуальной, учитывать клиническую форму, стадию и период болезни, сопутствующие патологические состояния и осложнения.
Элиминационные мероприятия
Среди элиминационных мероприятий у детей раннего возраста ведущее место занимает исключение пищевых аллергенов с назначением специализированных диет, эффективность которых зависит от полноты выявления и исключения из рациона питания всех причинно-значимых продуктов [7]. Непременным условием является их замена равноценными по питательной ценности и калоражу пищевыми продуктами, обеспечивающими максимальное удовлетворение возрастных физиологических потребностей детей в основных пищевых веществах и энергии.
Специализированные диеты при АД обладают не только диагностическими и лечебными возможностями, но имеют определенную профилактическую направленность.
В начале обследования ребенка до получения результатов специфической диагностики используется эмпирическая диета. Она предусматривает исключение из питания подозреваемых (по данным анамнеза и клиническим проявлениям) пищевых аллергенов, а также продуктов, обладающих высокой аллергизирующей способностью (яйца, рыба, икра, морские продукты, грибы, орехи, мед, морковь, малина, клубника, черная и красная смородина, цитрусовые, шоколад, помидоры). Необходимым условием является также исключение мясных бульонов, острых и сильно соленых блюд, пряностей, маринадов, кофе, какао, консервированных продуктов. Затем устраняются из пищевого рациона вещества, выявленные в ходе специфического аллергологического обследования.
При развитии пищевой аллергии у ребенка, находящегося на естественном вскармливании, кормящей матери назначается специальная гипоаллергенная диета, предусматривающая исключение высокоаллергенных пищевых продуктов, а также продуктов, обладающих раздражающим действием на слизистую оболочку желудочно-кишечного тракта. Молочные продукты даются только в виде кисломолочных изделий, сметаны и неострого сыра. Гипоаллергенную диету кормящим матерям назначают на весь период кормления ребенка грудью [7]. Аналогичные диеты применяют у беременных женщин, страдающих аллергическими заболеваниями, особенно в течение последнего триместра беременности.
При аллергии к белкам коровьего молока назначают безмолочные диеты. У детей со слабо выраженной сенсибилизацией к этим белкам исключают цельное коровье молоко, пресные молочные смеси и творог. Таких детей переводят на такие адаптированные кисломолочные смеси, как (АГУ-1), (АГУ-2), ацидофильная смесь, (Бифилин) или гипоаллергенные смеси с частично гидролизованным белковым компонентом - (Хипп-ГА), (Хумана ГА), (Фрисопеп). У детей второго полугодия жизни можно назначать неадаптированные кисломолочные продукты - кефир, биокефир, (Биолакт), (Ацидолакт), а также продукты из сухого коровьего молока или молочных смесей, заквашенных специальными заквасками, содержащими бифидобактерии и ацидофильную палочку - (Наринэ), (Ацидофлора).
При выраженной аллергии к белкам коровьего молока (отсутствие положительной клинической динамики при использовании кисломолочных продуктов и выявленные высокие титры IgE или IgG антител к белкам коровьего молока) в качестве заменителя коровьего молока могут назначаться специализированные адаптированные смеси на основе изолята соевого белка, не содержащие молочного протеина и лактозы. К ним относятся - (Нутрилак-соя), (Хумана-СЛ), (Энфамил-соя), (Нутри-соя), (Бона-соя), (Фрисо-соя), (Хайнц-соевая смесь), (Туттели-соя).
Положительный эффект от применения соевых смесей наступает, как правило, через 3-4 нед от начала их использования и при обязательном исключении молочных, кисломолочных продуктов и творога.
При аллергии к белкам коровьего молока и сои, что наблюдается у 15-20% детей, назначают специализированные гипоаллергенные лечебные смеси, приготовленные на основе гидролизатов молочного белка с высокой степенью гидролиза - (Прегестимил), (Нутрамиген), (Алиментум, Пепти-Юниор), (Альфаре), (Пептиди-Туттели). Используют также гидролизаты белков молочной сыворотки с низкой степенью гидролиза белка - (Фрисо-пеп), (Хумна-ГА 1), (Хумана-ГА 2), (Хипп-ГА).
Элиминационные диеты не утрачивают своего значения и у детей старшего возраста. Успешное решение диетотерапии у детей старшего возраста во многом зависит от наличия специализированных продуктов, не уступающих элиминируемым [7]. Важным моментом при составлении диет у детей старшего возраста является исключение таких напитков, как газированные воды, жевательной резинки, которые нередко являются причиной обострения кожного процесса.
Среди других элиминационных мероприятий у детей с АД очень важное значение имеет уменьшение контакта с аллергенами жилищ, домашних животных, пыльцой растений.
Системная терапия
Полиорганность аллергических поражений при АД требует комплексного подхода к терапии этих детей, в связи с чем медикаментозное лечение предусматривает использование лекарственных средств, воздействующих на различные стороны патогенеза этого заболевания [8]. При назначении патогенетической и симптоматической терапии необходимо учитывать период заболевания: острый, подострый и ремиссию (см. схему).
Для купирования острых клинических проявлений АД назначают антигистаминные препараты. Они представлены группой медикаментозных средств, конкурирующих с гистамином на уровне Н1-рецепторов. Связываясь с Н1-рецепторами, эти препараты предупреждают или сводят к минимуму аллергические реакции, блокируя эффекты гистамина . К антигистаминным препаратам относятся средства первого (клемастин, хлоропирамин, ципрогептадин, диметинден, мебгидролин) и второго (терфенадин, астемизол, лоратадин, цетеризин, эбастин) поколения.
Эффективность антигистаминных препаратов первого поколения при лечении АД установлена давно. Их лечебное действие начинается быстро, в течение 15-20 мин, купируя острые проявления аллергии. Они обладают рядом побочных действий: седативным и холинергическим (сонливость, сухость слизистых оболочек, особенно в области глаз, задержка мочи, запоры, тахикардия).
Антигистаминные препараты второго поколения избирательно действуют на периферические Н1-рецепторы, обладают меньшей нейротоксичностью и седативным действием и в последние годы широко используются в терапии острого и подострого периодов АД.
В терапии АД применяются лекарственные средства, действие которых направлено на торможение секреции медиаторов аллергии - кетотифен и кромогликат натрия. Включение кетотифена в лечебный комплекс при АД уже с середины 2-й недели лечения приводит к улучшению общего состояния, аппетита, двигательной активности, уменьшению или исчезновению кожных высыпаний и ослаблению зуда. После 3-месячного применения положительный результат отмечается у большинства детей с экссудативным компонентом воспаления кожи. Длительное лечение кетотифеном - от 6 до 12 мес оправдано у детей с поливалентной аллергией и у больных с частыми обострениями болезни.
Кромогликат натрия - лекарственное средство, непосредственно и специфически воздействующее на слизистую оболочку желудочно-кишечного тракта, механизм действия которого направлен на стабилизацию мембран тучных клеток и предупреждение развития аллергических реакций на уровне слизистой оболочки пищеварительного тракта. Кромогликат натрия назначают прежде всего больным, имеющим гастроинтестинальные проявления пищевой аллергии, и тем, у которых не наблюдается положительного эффекта от проводимой диетотерапии и приема антигистаминных препаратов. Препарат используют, как правило, в подострый период заболевания и продолжают в фазе ремиссии болезни.
Интенсивный зуд, раздражительность, беспокойство, нарушение сна требуют применения препаратов, обладающих седативным эффектом. Некоторые антигистаминные (клемастин, хлоропирамин, диметинден, фенистил) и антисеротониновые (ципрогептадин) препараты обладают противозудным и седативным действием, в связи с чем они продолжают широко использоваться в терапии АД. В некоторых случаях показано применение транквилизаторов (оксазепам, диазепам) и нейролептиков (тиоридазин, хлорпромазин), антидепрессантов (имипрамин, амитриптилин), которые, снижая возбудимость и нормализуя сон, способствуют разрешению патологических изменений на коже. Однако их назначение требует строгих обоснований, учета прежде всего психического статуса больного.
Отчетливая связь между обострениями кожного процесса при АД и нарушениями функционального состояния органов пищеварения требует назначения препаратов, устраняющих гастроэнтерологические расстройства. С этой целью используют различные ферментные и желчегонные препараты, средства, нормализующие моторику желудочно-кишечного тракта. Дисбактериоз кишечника у детей первого года жизни является показанием для целенаправленного воздействия на микрофлору с селективным уничтожением патогенных бактерий и заселением кишечника недостающими представителями флоры (препаратами бифидумбактерий, лактобактерий, колибактерий). Весьма важно общее воздействие на микрофлору с целью создания таких условий в кишечнике, которые были бы неблагоприятны для нежелательных микроорганизмов и благоприятствовали заселению недостающими.
Оправдано использование в комплексной терапии АД витаминных препаратов (b-каротин, витамин А, Е, В6, аскорбиновая кислота), улучшающих межуточный обмен, способствующих повышению адаптационных возможностей организма. Однако применение комплексных поливитаминных препаратов может быть частой причиной обострений АД.
Одним из перспективных направлений терапии АД является фармакологическая коррекция нарушений иммунной системы с применением иммуномодулирующих препаратов, направленных на стимуляцию или угнетение функции клеток, участвующих в иммунном ответе.
Локальная терапия
Общую терапию АД следует проводить в сочетании с наружным лечением. Рациональное использование наружных лекарственных средств с учетом морфологии и стадии заболевания значительно повышает эффективность проводимого лечения и оказывает благоприятное влияние на регресс кожных проявлений аллергии. Используемые при этом лекарственные препараты оказывают не только местное, но и общее воздействие на организм через нервно-рецепторный аппарат, посредством всасывания их через кожу. Исчезновение или уменьшение с помощью местных лекарственных средств кожных проявлений аллергии, а также таких субъективных ощущений, как зуд, боль, жжение, положительно сказывается на общем и психоэмоциональном состоянии ребенка.
В острой стадии АД с явлениями гиперемии, отека, везикулезно-папулезных высыпаний, регионального лимфаденита следует назначать примочки из крепкого настоя чая, коры дуба, 1% раствора танина, 1-3% раствора резорцина, 1-2% водного раствора метиленовой сини, фукорцина (жидкости Кастеллани). Пиогенные высыпания целесообразно тушировать спиртовыми растворами анилиновых красок или с помощью аэрозолей с антибиотиками. На очаги поражения без явлений везикуляции и мокнутия используют кремы, пасты-мази, содержащие серу, деготь, нафталан, противозудные средства.
В настоящее время существует огромный арсенал кортикостероидных препаратов для наружной терапии АД [9, 10], различных по силе противовоспалительного действия. Среди них выделяют 4 класса препаратов (см. врезку). Несмотря на существующую (кортикофобию), местные кортикостероидные препараты продолжают занимать лидирующее положение в наружной терапии АД. В большинстве случаев их назначают тогда, когда традиционная наружная терапия не оказывает положительного эффекта.
Среди современных кортикостероидных препаратов наружного применения особого внимания заслуживают метилпреднизолона ацепонат и мометазон, обладающие выраженной активностью и высокой степенью безопасности. Данные препараты могут быть использованы у детей раннего возраста. Их применяют однократно в сутки, курс лечения составляет не более 14 дней. На современном этапе терапии АД местные кортикостероидные препараты назначают в острый период заболевания, длительностью 5-7 дней, как правило, 1 или 2 раза в сутки.
После купирования острых проявлений на коже применяют пасты или кремы на основе дегтя или нафталана. В ряде случаев для устранения кожного зуда используют мази или гели, содержащие антигистаминные средства (диметинден).
В период ремиссии заболевания применяют кремы, содержащие полиненасыщенные жирные кислоты, витамины, средства, блокирующие выделение медиаторов аллергии тучными клетками.
В комплексе лечебных мероприятий, направленных на оздоровление детей с АД, важное место принадлежит санаторно-курортному лечению. Для реабилитации детей с атопическим дерматитом показано пребывание как в санаториях местного климата, так и на морских курортах (Анапа, Сочи-Мацеста, Евпатория). У детей с хроническим течением АД, имеющих сопутствующую патологию со стороны органов пищеварения, показана реабилитация в санаториях гастроэнтерологического профиля (Пятигорск, Ессентуки, Минеральные Воды).
Залогом успешной терапии АД у детей является комплексное лечение, направленное на коррекцию различных звеньев этого заболевания, а также обеспечение систематического наблюдения у специалистов.
Литература
2. Dotterund L.K., Kvammen B., Boile R., Falk E.S. A survey of atopic diseases among school chidren in Sos-Varangar community: possible effects of subartic climate and industrial polution from Russia. Acta dermatol. Venerol. Scand. 1994; 74:124-8.
3.Neame R / Prevalence of atopic dermatitis in Leicester: a study of methodology and examination of possible ethnic variation. Br. J. of Dermatology 1995; 132: 772-7.
4. Балаболкин И.И. Современная концепция патогенеза и терапии атопического дерматита у детей. Сб. трудов Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии. М., 1998; 113-9.
5. Олисова О.Ю. Значение иммунного статуса в диагностике атопического дерматита. Тез. докл. 7-го Рос. съезда дерматол. и венерол. Казань. 1996; ч.1: 57.
6. Chan S.C., Brown M.A., Willcox T.M., et al., Abnormal IL-4 gene expresion by atopic dermatitis T-lymphocytes is reflected in altered nuclear protein interactions with Il-4 transcriptional regulatory element, J.Invest. Dermatol. 1996; 106 (5): 1131-6.
7.Боровик Т.Э. Медико-биологические основы диетотерапии при пищевой непереносимости у детей раннего возраста: Автореф. дис. д-ра мед.наук. М. 1994.
8. Современные технологии реабилитации детей с аллергодерматозами (Практ. рук-во для врачей) / Под общ.ред. Л.Ф.Казначеевой. Новосибирск. 1999; 112 с.
10. Шахтмейстер И.Я., Шварц Г.Я. Новые лекарственные препараты в дерматологии. М., 1995; 5-21.
Гипоаллергенная питательная смесь на основе соевого белка:
Гипоаллергенная питательная смесь на основе соевого белка:
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
На сервисе СпросиВрача доступна бесплатная консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. А почему перестали кормить ребенка грудью? Если мама и папа или кто-то из семьи аллергики, то ребенок тоже уна следует тоже самое. Вам надо было работать за ГВ и кормить как можно дольше. И аллергии бы не было, возможно. Единственное, что быть на гипоаллергенной диете.

ГВ можно еще вернуть. А так, либо без конца на антигистаминных препаратах и гормональных мазях с временным эффектом, либо переходить полностью на лечебную смесь. В сетке симилак тоже есть лечебные смеси от аллергии
Майя, закончила ГВ т.к.ребенок перестал из-за докорма брать грудь, боролась 2 месяца.Мы с мужем не аллергики.Почему тогда аллергия не дала знать о себе раньше?Никогда никаких высыпаний у ребенка не было .

Майя, а что было делать ,если к в один месяц ребенок только вернул вес с которым родился.А не может это быть аллергия на предыдущую смесь?


Здравствуйте. Вероятнее всего, у ребенка действительно аллергия. Проблема в том, что вам выписали смесь с полным гидролизом белка, как и положено в этой ситуации, а вы заменили ее на обычную смесь. Если вам больше нравится Симилак, то берите Симилак Алиментум.
Сухие обсласти кожи увлажнять эмолентами (есть специальная косметика для кожи, склонной к атопическому дерматиту, например Мустелла Стелатопия). Увлажнять не менее 3 раз в день. Бывают (редко) реакции на эмолент, если не подойдет один - обязательно ищите другой, кожу обязательно нужно увлажнить!
На области самых выраженных высыпание крем Элидел локально 2 раза в день 30 дней.
Татьяна, это аллергия на БКМ?нужно ли сдать какие-либо анализы,чтобы точно знать?на СВ вообще никаких высыпаний не было,хотя на диете для кормящих я не была.

Это аллергия на белок коровьего молока. Аллергия проявилась не сразу, так как в большинстве случаев существует накопительный эффект. То есть нужно время на развитие симптомов.
Установить, точно ли это аллергия на белок коровьего молока сложно. Существует анализ крови Федиатоп (вам нужен именно детский, если будете сдавать), который наиболее точно даёт ответ, аллергия это или нет. Остальные анализы будут давать косвенное представление
На сервисе СпросиВрача доступна бесплатная консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Добрый день! Вы должны понять, что атопический дерматит-это заболевания кожи. Нужно лечить кожу, а не кишечник. Давайте разберемся с АБКМ. Прожилки крови были в стуле? Стул не пенится?
Елена, добрый день! Нет, стул у неё хороший, не прожилок, не слизи, даже белых комочков не наблюдается. Стул как на грудном молоке, горчичного цвета, кашицеобразный. Бывает, может не сходить в туалет один день, но в основном стул ежедневный, по 1-2 раза.

Тогда это не АБКМ. Смена смеси не всегда поможет при проблемах скожей. Скажите, а какая температура в комнате , где находится малыш? Какая влажность?
Елена Сергеевна, дома где-то 25 градусов, до этого (недели 2-3 на улице было от +30 и выше) дома было также как на улице. Ребёнок весь чесался, спасались только тем, что купала по 2 раза на дню. По сухости воздуха, к сожалению, не могу подсказать. Но стала уже сама думать на то, что воздух сухой и может стоит поставить увлажнитель. Просто читала в интернете, что дети бывает начинают болеть от увлажнителя, а другие напротив пишут, что помогает при АД

У многих АД уходит в ремиссию, после того как нормализуют микроклимат в квартире.
Ещё, а лечебными мазями вы не пользовались? Только эмолентами?
Елена Сергеевна, нет, лечебными никакими не пользовались. Мы к аллергологу сходили, она нам прописала полный гидролизат на 3 месяца, потом перейти на частичный гидролизат. Продолжать смазывать кожу эмолентами, в местах где не помогает и остаётся раздражение прмпенять гормональный крем Комфодерм К, но не более 5 дней.

Да, я про комфодерм спрашивала. Вы мама уже подкованная, многое уже читали. Если хотите, я могу Вам скинуть конспект, когда то для одной мамы на сайте этом писала. Может найдёте что-то новое для себя.
Я не вижу смысл перреходить на полный гидролизат, так де не вижу смысла между смесями на козьем молоке или коровьем.
Елена Сергеевна, да, была бы Вам очень благодарна, если есть такая возможность, то направьте, пожалуйста. Пока, честно, не применяла комфодерм К, так как дочке только вот исполнилось 4 месяца, на днях хочу тонким слоем нанести на щёчки попробовать. Просто сначала хотела попробовать полечить без гормонов, но, думаю, в нашем случае, мы без них не справимся. И ещё тогда вопрос, Елена Сергеевна, если в принципе, что козьи, что коровьи будут одинаковы в нашем случае, то может попробовать перевести ребёнка на менее затратную смесь? Я, к примеру, нашла ещё достаточно хорошую смесь по отзывам Nan Supreme 0-12, она конечно тоже не из бюджетных, но выходит все равно выгодней чем Нэнни. Как Вы считаете, стоит ли попробовать или лучше не экспериментировать и продолжать питание на той смеси, которой мы сейчас?

Перевод на новую смесь, для организма тоже стресс. Могут возникнуть проблемы с животиком, и ребенку еще нужна адаптация. Я бы посоветовала так: сначала войдите в ремиссию с АД, когда всё будет хорошо, то потом можно менять смесь

Елена Сергеевна, извините, пожалуйста, возможно, вопрос покажется странным, но меня все же он беспокоит, вот очень хотела бы Ваше мнение, как специалиста, услышать: педиатр меня на приёме с дочкой напугала, сказав, что если не лечить АД (наше лечение, по мнению, педиатра это гидролизат), то третьего поколения уже не будет. То есть, из-за АД дочка не сможет иметь детей. Есть вообще основания для таких суждений?

Лечение атопического дерматита должно быть направлено на достижение следующих целей: уменьшение клинических проявлений заболевания, снижение частоты обострений, повышение качества жизни больных и предотвращение инфекционных осложнений. То есть не стоит цель "вылечить АтД раз и навсегда", так как это невозможно. Обычно дети просто перерастают данное заболевание в определенном возрасте, но это мало зависит от наших действий. Поэтому основная цель-уменьшить количество и степень тяжести обострений.
Создание лптимальных условий в квартире.
Для атопиков очень важно находиться в помещении, где влажно и прохладно. Особенно в отопительный сезон. Ваша задача сделать так, чтобы в доме всегда было влажно (влажность 50-70%) и прохладно (19-22 °С).
Исключение воздействия табачного дыма
Отказ от синтетической и шерстяной одежды
Не носить тесную или слишком тёплую одежду во избежание усиленного потоотделения
Использование гипоаллергенных средств для стирки, тщательное полоскание вещей
Использование солнцезащитных средств летом и колд кремов зимой.
- обеспечьте хорошую вентиляцию. Проветривайте комнаты даже в зимнее время
- избегайте ковровых настилов на всю ширину пола
- удаляйте пыль влажной губкой
- делайте еженедельную уборку пола и мягкой мебели при помощи пылесоса с адекватным фильтром
- не кладите в постель ребёнка мягкие игрушки, за исключением моющихся
- стирайте постельное белье при высокой температуре каждые 10 дней
Купание:
Для тщательного очищения кожи могут быть использованы гипоаллергенные очищающие средства с антисептиками или без них.
рН очищающего средства должна находиться в физиологическом диапазоне 5–6.
Сокращённая длительность купания (не более 5 минут) и использование масел для ванны в последние 2 минуты препятствуют дегидратации кожи.
То есть детям с атопическим дерматитом лучше избегать длительных водных процедур, так как вода (а точнее то, что в ней содержится) часто является триггером обострения. Оптимальное время купания 5-10 минут. Это общие рекомендации, но если вода не вызывает ухудшение состояния кожи у вашего ребенка (что редко, но бывает), то можно купаться и подольше.
Купать атопиков нужно в теплой, но не в горячей воде! Температура воды должна быть от 32 до 35 градусов.
Если водопроводная вода сильно хлорирована, то следует использовать фильтры либо отстаивать воду в течение 1-2 часов, а потом добавить в нее кипяток для регулирования температуры.
Во время купания ВСЕГДА следует использовать специальные средства для детей с АтД.
Например, Эмульсия для купания Эмолиум;
Масло для купания Липобейз;
Mustela Stelatopia масло для ванны или крем для мытья;
Биодерма гель для душа или масло для купания и так далее.
После купания кожу следует слегка промокнуть мягким полотенцем или пеленкой, не тереть, не пытаться сделать максимально сухой.
После мытья на слегка влажную кожу наносятся топические эмолиенты ( о них ниже). Это, так называемое, ПРАВИЛО 3-х МИНУТ: После каждого купания аккуратно промокните кожу полотенцем и в течение 3 минут, пока кожа влажная, нанесите эмолент.
Эмоленты:
Эмоленты-это различные средства по уходу за кожей (крема, масла, эмульсии и т.д.), которые увлажняют сухую кожу и препятствуют потере воды через кожу, восстанавливая кожный барьер.
Применять их ЕЖЕДНЕВНО
Наносить минимум 2-4 раза в день (при выраженной сухости-можно и нужно чаще, но не реже!)
Обязательно наносить эмоленты после душа/ванны (правило 3-х минут)
Наносить на всю поверхность тела, уделяя особое внимание максимально сухим участкам кожи
Не наносить на мокнущие участки. При обострении не использовать эмоленты, содержащие мочевину.
Наносить только тщательно вымытыми руками
Рекомендуемый расход эмолентов для детей примерно составляет от 200 – 250 г в неделю
Наносить по направлению роста волос
Использовать даже в ремиссию, особенно в ремиссию, чтобы максимально продлить ее!
В случае обострения, при использовании вместе с лечебными кремами, эмолент наносится за 15-20 мин до или после лечебного.
Какой эмолент выбрать?
На этот вопрос нет универсального ответа. Каждому конкретному ребенку подходит какая-то определенная фирма. Подбираются эмоленты индивидуально. Как понять, что эмолент подходит вашему ребенку? Если при использовании данного эмолента кожа ребенка хорошо увлажняется, он не щиплет при нанесении и не вызывает других неприятных ощущений, то можно считать, что это средство подошло. Нет необходимости менять эмоленты через какое-то время. Если он подходит ребенку-можно пользоваться им на постоянной основе. Примеры средств: Эмолиум (эмульсия, крем), Липобейз (эмульсия, крем), Биодерма линия Atoderm (крем, бальзам), La Roche-Posay линия Lipikar (молочко, бальзам), Mustela линия Stelatopia (крем, бальзам), Топикрем и т.д.
При выраженной сухости, в зимнее время, на ограниченных участках кожи лучше использовать жирные крема. При легкой сухости, большой площади- эмульсии, молочко.
Помните, что эмоленты применяются для предупреждения обострений, а не для лечения!
Обострение снимаете комфодермом
На сервисе СпросиВрача доступна бесплатная консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте,расскажите пожалуйста клинику атопического дерматита, насколько много высыпаний,как часто обострения. Когда было последнее?Как ухаживаете за кожей? Какую смесь вводили ребенку?
Евгения, здравствуйте, сыпи больше нет, вылечили в больнице, у нас гастроинтестенальная форма пищевой аллергии, кровь в стуле с трёх месяцев до 8, сейчас после выписки с больницы крови нет, до больницы лейкоциты были больше ста.вводили смесь Неокейт, не ест ни в какую, очень долго боролись, потом фрисопеп и альфаре - на них сыпь

Здравствуйте! При атопическом дерматите "болеет кожа". Значит лечим кожу: Комфодерм наносить 2р/д 7 дней и далее месяц Протопик крем 2р/д. В день по 5 раз наносить эмоленты(липикар, атодерм от биодерма, липобей рипеа, эмолиум и пр.), средства для купания тоже с эмолентами. Воду смягчать маслом для купания, крахмалом, в конце обливать теплой кипяченной. Следить за микроклиматом(алажность 50-60%, температура не выше 24 градусов). Для стирки использовать порошки с пометкой эко.
По анализам в целом отклонений нет. Прикорм вводить можно и нужно. По принципу постепенности с зеленых овощей. Ведите пищевой дневник.

Добрый день. У вас аллергия к белку коровьего молока или атопический дерматит? Или и то, и то? На данный момент высыпания свежие имеются, если да, то где? Какую смесь вы ввели? Грудью давно не кормите?
Елена, сыпи больше нет, вылечили в больнице, у нас гастроинтестенальная форма пищевой аллергии,абкм, ЛН, кровь в стуле с трёх месяцев до 8, сейчас после выписки с больницы крови нет, до больницы лейкоциты были больше ста.вводили смесь Неокейт, не ест ни в какую, очень долго боролись, потом фрисопеп и альфаре - на них сыпь, до сих пор кормлю грудью

Значит, у вас не атопический дерматит, а именно АКБМ с алергическим проктоколитом. Вы сейчас при кормлении грудью соблюдаете безмолочную диету? А ранее до поступления в стационар тоже соблюдали, но кровь тем не менее на протяжении 5 месяцев была?
Елена, да, я 5 месяцев и до сих пор на безмолочной диете, два месяца на безглютеновой диете, кровь была, сейчас нет, сказали аллергия на белок и пока не введём смесь на 2 недели, прикорм не давать, но мы не можем ввести смесь, ей подходят только аминокислоты, она их не берет даже голодная

Вам действительно подходят только глубокие гидролизаты, но я не совсем понимаю тогда зачем вам смесь, если вы кормите грудью, лечебное питание - это как альтернатива, если у мамы нет молока. Если малышка не берет смесь, кормите грудью, но только при соблюдении безмолочной диеты, глютен тут по сути не при чем, его можете есть, иногда при АБКМ идет перекрестная реакция к белкам молока и к сое, поэтому лучше попробовать исключить еще продукты, содержащие сою. Касаемо прикорма: можем его вводить, либо начнем с безмолочных каш, либо с любых овощей. Особенности прикорма в вашем случае, что мы молочные продукты будем вводить только после года с осторожностью, у детей зачастую АБКМ самостоятельно разрешается к 12-18 месяцам. Можно первый ввести кабачок, например, либо любой другой овощ или кашку на ваше усмотрение: прикорм вводится в первой половине дня,начиная с объема 1/ 2 чайно ложки смотрим за реакцией ребенка, на второй день можно дать 1-2 чайные ложки, также смотрим, если все хорошо, а какая-то реакция проявила бы себя уже за 48 часов и более часа, то наращиваем объем питания быстрее, нет смысла один продукт вводить 2 недели. Постепенно доводим объем до 80 грамм ( одна баночка). Иногда может "подсыпать" на различных торговых представителей, в таком случае можно попробовать самостоятельно готовить прикорм.
Читайте также:

