Слизь в носу раздражает горло вызывая кашель что делать
Обновлено: 18.04.2024
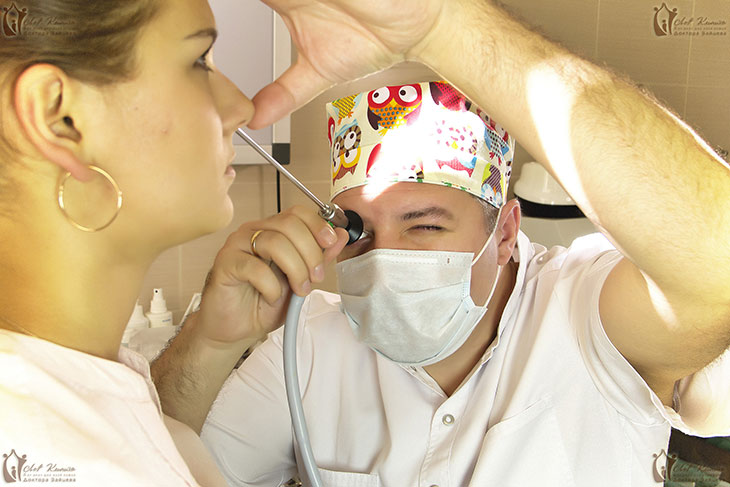
Поверхностный кашель (покашливание) — это кашлевые пароксизмы без отделения мокроты или отхождением небольшого количества слизи при поражении верхних дыхательных путей. Может иметь естественные причины либо свидетельствовать о заболеваниях ротоглотки и гортани, аллергии, осложнениях при приеме медикаментов. Для установления причин симптома рекомендован инструментальный осмотр респираторных органов, эзофагоскопия, контрастная рентгенография пищевода, УЗИ щитовидной железы, серологические и микробиологические методы, аллергопробы. Чтобы облегчить состояние до постановки диагноза, допустимо применять антисептики, местные анестетики, ингаляции.
Причины поверхностного кашля
Развитие кашля связано с прямым и опосредованным раздражением многочисленных рецепторов, расположенных в верхних дыхательных путях. Естественными факторами, провоцирующими кашлевой приступ, являются поперхивание, вдыхание сильно пахнущих или активных веществ. Иногда предпосылкой покашливания становится волнение. Патологическими причинами кашля являются заболевания, при которых рецепторы слизистой респираторных органов активируются из-за повреждения инфекционными агентами, агрессивными газами и инородными телами.
Острые вирусные инфекции
Сухим непродуктивным кашлем проявляются инфекционные заболевания, вызванные вирусами, которые при инвазии внедряются в слизистую дыхательных путей, раздражая ее рецепторы. В зависимости от возбудителя основной воспалительный процесс локализуется в различных отделах респираторного тракта, что определяет специфику инфекции. С возникновением поверхностного кашля протекает классический грипп и его сероварианты (гонконгский, свиной), парагрипп, другие ОРВИ.
Заболевание начинается остро. Появлению кашля, покраснения и першения в горле, насморка, других катаральных явлений может предшествовать короткий период интоксикации с температурой, болями в мышцах, суставах, головными болями, иногда — рвотой. При инфицировании аденовирусами развивается конъюнктивит, лимфаденопатия. Упорный непродуктивный кашель типичен для респираторно-синцитиальной инфекции, особенно при последующем проникновении возбудителя в трахею и бронхи.
Детские инфекции
Приступы поверхностного кашля наблюдаются при инфицировании бактериями паракоклюша. Покашливание, а затем и кашлевые пароксизмы возникают при кори, краснухе. При внедрении возбудителей в слизистую органов дыхания и размножении вирусных частиц в слизистом слое раздражаются рецепторы, которые стимулируют кашлевой рефлекс, развиваются катаральные проявления. Распространение вирусов по системному кровотоку сопровождается увеличением лимфоузлов, характерной экзентематозной сыпью, умеренной или выраженной интоксикацией.
Болезни носоглотки
Рефлекторное возникновение постоянного поверхностного покашливания провоцируется стимуляцией рецепторов задней стенки глотки и небных миндалин. Раздражающими факторами служат медиаторы, высвобождающиеся при инфекционно-воспалительных процессах, стекающий из носовой полости секрет, очаги деструкции тканей. Причинами поверхностного кашля становятся:
- Воспаление миндалин. Для хронического тонзиллита в период ремиссии характерно навязчивое покашливание с умеренной болезненностью в горле, неприятным запахом из полости рта. Возможна субфебрильная температура, астения. Во время сильного кашля из пораженных амигдалярных лакун выделяются белесоватые плотные массы с гнилостным запахом.
- Бактериальный фарингит и ринофарингит. До 20% назофарингеальных воспалений вызвано бактериями. Кашель при остром и хроническом ринофарингите, фарингите сочетается с сухостью, першением, болью в глотке, заложенностью носа. Крайне тяжело, с интоксикацией, гипертермией и рвотой протекает назофарингит при менингококковой инфекции.
- Синдром постназального затека. Для навязчивого поверхностного покашливания, вызванного раздражением гортани и глотки отделяемым из носа или придаточных пазух, патогномонично усиление ночью и после пробуждения. Пациенты жалуются на ощущение жжения и сухости в задних отделах носа, «комок» в области задней глоточной стенки. Часто изменяется голос.
- Гипофарингеальный дивертикул Ценкера. На начальных этапах беспокоит редкое покашливание, обильное образование слюны, першение горла, неприятный запах изо рта, затрудненное проглатывание. В последующем дисфагия усиливается, возникает отрыжка съеденной пищей, какосмия, ощущение кома в горле. На шее появляется пальпируемое асимметричное образование.

Аллергия
Факторами, провоцирующими непродуктивный приступообразный кашель при аллергии, являются немикробные и микробные антигены, которые попадают в организм извне или уже присутствуют в нем. Зачастую при аллергической реакции со стороны органов дыхания также выявляется упорный зуд без сыпи, слезотечение, покраснение глаз. Аллергия на пыль и другие вдыхаемые аллергены проявляется клиникой таких заболеваний, как:
- Аллергический ринит. Кашель развивается на фоне приступов многократного чихания, заложенности носа, выраженной водянистой ринореи. Проявления более заметны в утреннее время и при контакте с вероятным аллергеном.
- Аллергический ларингит. Типично возникновение сухого лающего кашля на фоне стремительного отёка слизистой гортани после контакта с аллергеном. Пациент испытывает нехватку воздуха, синеет носогубный треугольник. В тяжёлых случаях происходит остановка дыхания.
Ларингиты
Основными особенностями поверхностного сухого либо малопродуктивного кашля при воспалении гортани являются лающий характер, изменения голоса (осиплость, охриплость, ослабление вплоть до афонии — полного исчезновения). Часто беспокоит ощущение сухости, жжения, инородного дела в горле. С кашлевыми приступами протекают все виды воспалительных поражений гортани:
- Острый ларингит. Ведущими признаками служат осиплость, ослабление или исчезновение голоса на фоне лающего поверхностного кашля. Возможно субфебрильное повышение температуры, легкая или умеренная интоксикация с общим недомоганием. У маленьких детей заболевание иногда проявляется ложным крупом, при котором клиника усугубляется инспираторной одышкой с шумным свистящим дыханием, побледнением кожи, риском остановки дыхания.
- Хронический ларингит. Для катаральной формы болезни характерно сочетание дискомфорта в горле, кашля с быстрым утомлением голоса, парестезией. Вне обострения кашлевые приступы сменяются постоянным покашливанием. Особыми признаками хронического атрофического ларингита служат усиление проявлений при вдыхании холодного воздуха, ощущение комка слизи в горле, которую пациент пытается безуспешно откашлять.
Инородные тела глотки и гортани
При случайном попадании в верхние дыхательные пути пищи, чужеродного предмета кашель часто становится судорожным, изнуряющим, сопровождается посинением лица. Дыхание и глотание затруднены. Заметно усиливается выделение слюны. Пациент испытывает боль в горле, которая может отдавать в ухо. Болезненные ощущения особенно интенсивны при попадании острого предмета или его застревании в миндалинах. Возможна рефлекторная рвота, а при заполнении гортани мягкой эластичной пищи — асфиксия. Кашель сохраняется некоторое время после откашливания или извлечения инородного тела.
Невроз глотки
К возникновению постоянного покашливания или эпизодов поверхностного надсадного кашля при фарингоневрозе предрасполагают специфические изменения чувствительности слизистой с ее снижением или повышением, болью, першением, зудом, жжением, ощущением сухости, комка. Характерны «образные», яркие жалобы с выраженной эмоциональной реакцией и вегетативной симптоматикой (тахикардией, потливостью). При снижении чувствительности слизистой возможно поперхивание, затруднения при глотании. У пациентов с усилением глоточного рефлекса кашель может провоцировать рвоту.
Рак щитовидной железы
Непродуктивный кашель — один из первых симптомов прорастания в гортань медуллярного рака щитовидной железы. Этапу поверхностного покашливания предшествует увеличение шейных лимфоузлов, которые прощупываются как неподвижные или малоподвижные плотные образования, образующие конгломераты с кожей. В дальнейшем из-за поражения гортани голос становится хриплым. Давление на орган извне провоцирует одышку, затруднения дыхания и прохождения пищи, раздражающее ощущение присутствия инородного тела в горле.
Осложнения фармакотерапии
Чаще всего непродуктивным кашлем осложняется прием некоторых групп гипотензивных и антиаритмических средств. Побочный эффект в виде кашлевого синдрома наблюдается в среднем у 15% больных, употребляющих препараты для снижения давления. В группе давно болеющих пациентов этот показатель достигает 26%. Для медикаментозного поверхностного кашля типично появление после приема средства, усиление по утрам, при лежании, движениях и физическом напряжении. Обычно его провоцируют:
- Ингибиторы АПФ: каптоприл, капотен, ирумед, зокардис.
- β-адреноблокаторы: атенолол, бисопролол, метопролол, тразикор.
- Блокаторы рецепторов ангиотензина: лозартан, ирбесартан, кандесартан, валсартан.
- Антиаритмические препараты: амиодарон, кардиодарон, аритмил.
Обследование
Поскольку в большинстве случаев наличие поверхностного кашля свидетельствует о поражении верхних отделов дыхательных путей, на первом этапе диагностического поиска уточняется состояние носовой полости, глотки, гортани и только после этого исключаются другие возможные причины. Организацией обследования обычно занимается ЛОР-врач, который по показаниям назначает консультации профильных специалистов. В качестве скрининговых рекомендованы:
- Инструментальные методы осмотра. В ходе риноскопии, фарингоскопии и ларингоскопии оценивается состояние слизистой верхних респираторных путей. Обследование выявляет воспалительные процессы, эрозивные изменения, объемные образования.
- Микробиологические и серологические исследования. Для поиска возбудителей используют посев мазков с носа, глотки и слизистой гортани. Эффективными способами подтверждения инфекционной природы кашля и выявления возбудителя являются ИФА, РИФ, ПЦР.
На следующих этапах диагностики для исключения дивертикула Ценкера проводят контрастную рентгенографию пищевода, эзофагоскопию. При предположительном аллергическом происхождении поверхностного кашля назначают аллергопробы. Информативным методом диагностики злокачественных образований щитовидной железы служит УЗИ органа. При отсутствии органических причин покашливания рекомендован неврологический осмотр.

Симптоматическая терапия
Кашель, вызванный естественными причинами, быстро проходит после устранения раздражающего фактора. До выяснения причин патологического поверхностного кашля можно рекомендовать полоскания антисептиками, местные анестетики (при сочетании с першением и болью в горле), увлажняющие и смягчающие ингаляции. Самостоятельный прием антибиотиков и противокашлевых средств недопустим. Упорный кашель, длящийся более 7-10 дней, с нарастающей одышкой и нарушениями глотания является показанием для экстренного обращения к врачу.
1. Кашель: этиология, патофизиология, диагностика, лечение/ Даниляк И.Г.// Пульмонология – 2001 – Т.9, №3.
Першение в горле — это симптом, возникающий, как правило, внезапно. Эти неприятные ощущения могут быть различной степени интенсивности: от еле заметного щекотания до сильного, постоянного дискомфорта. Подобное состояние сопровождают такие симптомы болезни, как постоянный кашель, болевые ощущения в глотке, охриплость в голосе и т.д.
Часто постоянное першение в горле — признак начала простудного заболевания. Но вы удивитесь, что существует немало других, неинфекционных факторов, провоцирующих резкое першение в глотке, и длительное время приносящих пациенту дискомфорт.
В любом случае, какой бы диагноз или состояние не спровоцировали ощущения саднения в горле и частый кашель, это тревожный сигнал организма о происходящих патологических изменениях. Поэтому вне зависимости от степени выраженности симптома, необходимо начинать лечение незамедлительно, а не ждать, когда неприятные ощущения будут длительное время приносить сильный дискомфорт. Ведь именно ранняя диагностика позволяет быстро устранить симптомы, и лечение при этом проходит гораздо эффективнее.
Давайте вместе разберёмся в причинах постоянного першения в горле.
Инфекционные причины першения в горле
При воздействии на глотку или гортань патогенных микроорганизмов, запускается воспалительный процесс, который может сопровождать чувство жжения, саднения, а также сильный кашель. Как правило, такое неприятное состояние начинается внезапно: симптомы заболевания протекают не постоянно, а возникают одномоментно. Это сигнал, что болезнетворные микроорганизмы активизировались, и необходимо принять меры по лечению заболевания. Нужно остановить возбудителя, пока болезнетворные агенты не попали дальше в бронхи и лёгкие.
Сильное першение в горле может говорить о начале таких инфекционных заболеваний, как:
Как уже понятно из названия диагноза, возбудителем болезни выступают вирусы. ОРВИ также сопровождается зудом в носу, сухим кашлем, чиханием, повышенной температурой тела. Во время осмотра заметно покрасневшее горло.
Грипп протекает тяжелее, нежели ОРВИ. Больной жалуется на такие симптомы, как высокая температура, которую сложно «сбить»; сильный, резкий кашель; мышечные и суставные боли, постоянно «ломит» тело.
Ангина — это острое воспаление нёбных миндалин. Его возбудителем чаще всего выступают бактерии стрептококка. Они активизируются в гландах, и провоцируют сильнейшую боль в горле. Если на нёбных миндалинах заметен белый налёт, если глотать от нестерпимых болевых ощущений практически невозможно, а температура тела достигает высоких отметок (до 40 ℃), то с большой долей вероятности мы имеем дело с ангиной. Эта болезнь очень заразна, поэтому требует изоляции больного от других членов семьи и качественного, своевременного лечения. Если болезнь длительное время не лечить, или лечить неправильно, могут появиться осложнения со стороны сердца, почек и суставов.
Это воспалительный процесс, охвативший глотку. При фарингите появляется постоянное желание откашляться. Возникают боль во время глотания, саднение и щекотание в горле. Температура тела достигает субфебрильных отметок, а слабость, мышечные, головные боли не дают человеку вести привычный образ жизни.
Если источник дискомфортных ощущений в горле — грибки, больной также жалуется на постоянный сухой кашель, боль в процессе глотания, чувство присутствия инородного тела в горле. На стенках глотки можно заметить налёт жёлтого или белого цвета.
Поэтому лечение заболевания лор-органов инфекционной природы лучше начать с посещения оториноларинголога.
Постоянно першит горло: неинфекционные факторы
Когда постоянно першит в горле, с большой долей вероятности человек подумает, что простыл и будет пытаться лечиться от простуды или ОРВИ. Но как быть, если лечишься длительное время, а неприятные ощущения не проходят?
Существует ряд заболеваний и состояний неинфекционной природы, которые также приводят к зуду в глотке, и лечить их нужно уже не в кабинете лор-врача.
Постоянно появляющееся першение в горле могут спровоцировать следующие факторы:
Контакт с различными аллергенами (пылью, шерстью домашних питомцев, бытовой химией, пыльцой и т.п.) часто приводит к зуду в горле. Обычно аллергическая реакция возникает очень быстро — от нескольких минут до нескольких часов. При этом у больного начинается слезотечение, зуд и покраснение глаз, обильные выделения из носовых ходов. Появляются высыпания на кожных покровах.
Постоянно зудящее горло может говорить о проблемах с ЖКТ. При гастроэзофагеальной рефлюксной и язвенной болезнях содержимое желудка и желудочный сок забрасываются обратно в пищевод, что раздражает гортань, вызывая дискомфорт.
Подобный симптом может проявляться при неврозе глотки, к которому приводят невоспалительные заболевания и психические отклонения. Параллельно может отмечаться онемение гортани, ощущение комка в горле. Бывает, что присоединяются сильный кашель и рвота.
Помимо першения при перенапряжении голосового аппарата может появиться охриплость, или голос вовсе пропадёт на некоторое время. Это знакомая история для представителей речевых профессий — певцов, гидов, педагогов, ораторов и т.п. Хотя сорвать голос может и «неподготовленный» к голосовым нагрузкам человек — достаточно громко крикнуть или говорить продолжительное время.
Щитовидная железа, увеличиваясь в размерах при определённых заболеваниях эндокринной системы, давит на гортань. В результате чего ощущается зуд в горле. Также патологии щитовидной железы сильно снижают иммунитет, что способствует проникновению извне и активизации патогенной микрофлоры, которая вызывает инфекционные заболевания глотки.
Твёрдые кусочки пищи и рыбьи косточки могут травмировать слизистую оболочку гортани, провоцируя приступы кашля и зуд в глотке.
Сухой воздух в помещении, работа на «грязных» производствах, табакокурение, запыленный и загрязнённый воздух — все эти факторы пагубно отражаются на слизистой оболочке гортани.
Першение — характерный симптом опухолей и новообразований глотки. Чем раньше будет проведена диагностика, тем быстрее начнётся лечение болезни, и тем благоприятнее будет прогноз на выздоровление.
Першение в глотке: как лечить
Перед тем, как выбрать тактику лечения, нужно определить причину появления дискомфорта в глотке. Прежде всего нужно обратиться к лор-врачу, который исключит или подтвердит инфекционную природу заболевания. Если причина в воспалении лор-органов, необходимо будет вылечить основное заболевание — для этого назначается противовирусная, антибактериальная или противогрибковая терапия. Лечение кашля и зуда в глотке проводится местно с помощью антисептиков, аэрозолей, полосканий, специальных пастилок и леденцов.
Если на осмотре оториноларинголог исключает инфекционную составляющую, необходимо будет провести ряд дополнительных исследований и обратиться за консультацией к смежным специалистам: неврологу, аллергологу, онкологу, эндокринологу и т.д.
Скопление слизи в глотке — состояние неприятное, но излечимое. Главное — точно определить причину этого симптома, и устранить её. То есть состояние, при котором в глотке собирается слизь — это не самостоятельный диагноз, а одно из проявлений основного заболевания. Мокрота в горле может скапливаться не только из-за воспалительных процессов в носоглотке. Есть и другие причины, не связанные с лор-органами. Какие? Читайте в нашей новой статье.
Скопление слизи в горле — состояние весьма неприятное, особенно в тех случаях, когда она накапливается постоянно, и человека не покидает чувство, что в горле что-то мешает.
В медицине даже существует специальный термин, который употребляется при постоянно стекающей слизи в глотку из носовой полости — постназальный синдром. По сути, это тот же насморк, но наоборот.
Когда слизистые выделения из носа выходят не наружу, а внутрь, они раздражают стенки глотки и вызывают у человека непреодолимое желание часто откашливаться и сглатывать мокроту. Такое состояние, безусловно, нельзя назвать приятным. Чтобы от него избавиться, необходимо для начала определить, почему скапливается слизь в горле, в какой из систем организма произошёл сбой и провести грамотное лечение заболевания. Сделать это самостоятельно, увы, не удастся. Нужна помощь квалифицированного оториноларинголога.
Так почему скапливается слизь в горле? Причины и лечение этого состояния — тема нашей новой статьи.
Зачем образуется слизь
Выработка носоглоткой слизистых масс — явление естественное. Они выполняют увлажняющую и защитную функцию. Слизистые массы задерживают попадающие с воздухом инородные частицы, пыльцу, бактерии и не дают им спуститься ниже в трахею и лёгкие. Как только эти чужеродные агенты попадают на слизистые оболочки, количество вырабатываемого секрета увеличивается, у человека возникает желание прочистить нос или откашляться. Когда раздражитель выведен из организма, выработка секрета возвращается к прежнему уровню.
В норме процесс образования слизистых масс человек не замечает — они сглатываются вместе со слюной.
Скопление слизи в горле становится заметным, когда она вырабатывается постоянно и загустевает. Больной непосредственно ощущает, как слизистые массы текут по задней стенке глотки и скапливаются в ней. В дневное время скопление мокроты не так беспокоит — она проглатывается и не сильно раздражает кашлевые рецепторы. Но стоит принять горизонтальное положение, например, ночью во время сна, слизистые массы не могут свободно пройти внутрь и застаиваются в глотке. Это вызывает сильнейшие приступы кашля, которые даже могут спровоцировать рвоту.
Когда человек приходит к оториноларингологу и говорит: «Я постоянно сглатываю слизь в горле», первым делом лор-врач выяснит, почему в горле скапливается слизь.
Только после установления истинной причины слизи в горле, можно будет назначить корректное лечение.
Причины постназального синдрома
Причины постоянно скапливающейся слизи в глотке могут быть инфекционной и неинфекционной природы. К ним относят:
- Воспалительные заболевания носоглотки и гортани (синуситы, фарингит, ларингит). Усиленная выработка слизистого секрета в этот период связана с попыткой организма прочистить дыхательные пути от бактерий и вирусов, тем самым ускорив выздоровление. То, что слизь в этом случае выделяется обильно, наоборот, является вариантом нормы. Такие слизистые массы не мешают, а помогают избавиться от болезнетворных микроорганизмов.
- Хронические заболевания верхних дыхательных путей. Эти заболевания вызывают воспалительные процессы в носоглотке, в результате чего здесь формируется постоянный источник инфекции.
- Заболевания нижних дыхательных путей (бронхит, воспаление лёгких, туберкулёз).
- Аллергические реакции на внешний раздражитель. Аллергия может сопровождаться обильным скоплением мокроты, которая мешает и её хочется постоянно сглатывать.
- Нарушения в работе желудочно-кишечного тракта, при которых содержимое желудка забрасывается обратно в пищевод и далее в глотку (гастроэзофагеальная рефлюксная болезнь, гастрит, язва).
- Особенности строения носовой полости (искривлённая носовая перегородка, увеличенные носовые раковины).
- Аденоиды.
- Неправильное питание — употребление слишком жирной или острой пищи раздражает органы ЖКТ и может спровоцировать усиленную выработку секрета.
- Вредные привычки. Табакокурение и злоупотребление алкогольными напитками приводит к ожогам слизистой оболочки глотки. Организм пытается избавиться от пагубного воздействия вредных веществ, усиленно вырабатывая слизистые массы.
- Попадание в носовую полость посторонних предметов — частая причина скопления слизистых масс в глотке у детей, поскольку малыши в процессе игры могут засунуть в носовые ходы бусинки, мелкие детали игрушек и т.п.
- Плохая экологическая обстановка в месте проживания — загрязнённый воздух и пыль. Таким способом организм пытается избавиться от вредных частиц, попавших с воздухом.
Чем быстрее будет определена причина этого состояния, тем быстрее будет назначено и проведено эффективное лечение горла.
Симптоматика
Когда слизистые массы постоянно «стоят» в горле, больному хочется их сглатывать. Подобные действия (если секрет слишком густой) могут вызывать рвотные позывы и тошноту. Это состояние обычно протекает параллельно с другими характерными признаками, на которые жалуются больные на приёме у лор-врача:
- першение в гортани;
- ощущение кома в горле, от которого невозможно избавиться;
- постоянное желание откашляться, хотя и кашель не приносит облегчения; приступы кашля особенно сильны ночью;
- неприятные ощущения в процессе проглатывания пищи;
- неприятный запах изо рта, вызываемый размножающимися в глотке болезнетворными микроорганизмами;
- увеличение лимфатических узлов;
- громкий храп.
Чтобы понять, как лечить горло, нужно обратиться к лор-врачу для определения причины постназального синдрома.
Как лечить слизь в горле
Определением причины скопления слизистых масс занимается врач — оториноларинголог. Иногда приходится дополнительно обращаться к смежным специалистам: аллергологу, гастроэнтерологу и т.п. После установления причины неприятного состояния, пациенту будет назначена эффективная схема лечения, направленная не только на избавление от мокроты, но и на терапию основного заболевания.
Ведь стекание слизистых масс по носоглотке — это всего лишь симптом, который был спровоцирован основным диагнозом. Если качественно лечить заболевание, уйдёт и проблема скапливающейся слизи.
Пациенту лор-врач обязательно порекомендует скорректировать количество употребляемой жидкости: необходимо пить больше тёплой жидкости, чтобы разжижить слизь (разумеется, если у больного нет проблем с почками). Также больному назначают отхаркивающие препараты и лекарства для разжижения мокроты (муколитики), чтобы ускорить её отхождение.
Дальнейшая тактика лечения зависит от характера основного заболевания. Если мокрота образуется из-за инфекционного заболевания, врач назначает антибактериальную либо противовирусную терапию (препарат, его дозировку и курс приёма также определяет оториноларинголог).
Если причина в аллергии, назначаются антигистаминные препараты. Дальнейшим лечением занимается врач — аллерголог.
При диагностировании проблем с ЖКТ необходимо пройти курс лечения у гастроэнтеролога.
Местная терапия также включает использование антисептических спреев (например, «Мирамистин»), приём иммуностимуляторов («Имудон», «Лизобакт»). Отлично дополнят основное лечение и ускорят процесс выздоровления физиотерапевтические процедуры в лор-клинике.
Если проблема скопления слизистых масс вас беспокоит, не затягивайте с лечением и приходите в «Лор Клинику Доктора Зайцева», ведь это профиль нашей клиники.
Насморком сейчас не удивить никого. Он давно перешел в разряд банальных недугов, с которым якобы можно и доме пересидеть, не обращаясь к врачу. Но это суждение ошибочно. Порой, выделения из носа — сигнал о происходящих в организме патологических изменениях. Каких? Об этом опытному оториноларингологу расскажет цвет слизи и характер выделений. Вязкие, густые, прозрачные, зеленые, коричневые — все эти эпитеты можно применить к описанию встречающихся в жизни слизистых выделений. Как возникает насморк, о чём говорит разный цвет соплей и как правильно лечить заболевание — обо всём этом пойдёт речь в нашей новой статье.
Такое состояние, как ринит знакомо каждому. И пусть не всякий человек знает и употребляет именно этот термин, но сталкивается с ним каждый человек, бывает, что и по несколько раз в год. Под названием «ринит» скрывается банальный насморк.
Слизистые выделения в носу присутствуют всегда. Его слизистая оболочка постоянно вырабатывает необходимое количество слизи, достаточное для того, чтобы поддерживать носовую полость увлажнённой и подобно ловушке, «приклеивать» к себе попавшие с воздухом через нос инородные частицы и патогенные микроорганизмы.
Процесс «производства» слизи слизистой носа у здорового человека настолько органичен, что в норме мы не замечаем присутствие слизистых масс. Носовое дыхание при этом свободное, из носа не течёт, мы чувствуем себя комфортно.
Но когда в силу воздействия определённых факторов слизистая носа отекает, возникает постоянное чувство заложенности и появляются обильные слизистые выделения из носа, которые в быту мы называем соплями. При этом характер и цвет выделений из носа могут различаться.
Характер выделений из носовой полости — это то, о чём вас обязательно спросит врач — оториноларинголог при обращении к ним за медицинской помощью. Эта информация важна для правильной постановки диагноза, поскольку разный характер выделения из носа может свидетельствовать о различных патологических состояниях, протекающих в организме.
О чём говорят постоянные слизистые выделения из носа? Как характер слизи может помочь определить диагноз? Какой цвет слизи считается нормой, а какие выделения из носа сигнализируют о начале заболевания? Нужно ли лечить это состояние? Давайте разбираться!
Что такое сопли?
Сопли — это постоянные выделения из носа, производимые его слизистой оболочкой. Основная их задача — защищать органы дыхательной системы от попадания в них болезнетворных микроорганизмов и выводить их из носовой полости наружу. Сопли есть и у больных людей, и у здоровых. Различие лишь в их обильности и характере слизи. В день выделяется до 500 миллилитров слизи — этот процесс мы не замечаем, поскольку большая часть слизистых масс стекает по носоглотке и проглатывается. Уже в желудке инородные частицы и микроорганизмы, «прилипшие» к носовой слизи, уничтожаются под действием желудочного сока.
Состав слизистых выделений в носу абсолютно безвреден: это особый белок муцин, вода, соли, ферменты. Муцин придаёт выделениям вязкий характер. Если сопли не вязкие (в быту мы говорим «как вода»), это означает что организм испытывает нехватку белка.
Таким образом, сопли — это постоянный природный барьер, цель которого — перехватить инородные частицы и патогенную микрофлору и не допустить их дальнейшего проникновения в нижние дыхательные пути.
Как возникает насморк?
Как только инфекция или инородные частицы попадают на слизистую оболочку носовой полости, она отекает, а железы начинают усиленно вырабатывать секрет. Объём вырабатываемых слизистых масс резко увеличивается. И это логично, ведь сейчас перед полостью носа стоит важнейшая задача — удалить «вражеских агентов» с её поверхности и вывести их из организма. При этом характер слизи становится более вязким. Обильная вязкая слизь — показатель активного выделения муцина.
Слизистые массы начинают скапливаться не только в носовой полости, но и в околоносовых пазухах. Каждая пазуха сообщается с носом посредством маленьких отверстий - соустий. Если в процессе воспаления соустья отекают, то вязкая, густая слизь не может выйти за пределы пазух. Она скапливается в них, и может стать причиной воспаления. Так постоянная густая слизь в верхнечелюстных пазухах может стать причиной гайморита. Это заболевание необходимо будет обязательно лечить под контролем лор-врача.
Причины насморка
В зависимости от характера возбудителя насморк может быть вирусным и бактериальным. Аллергический ринит возникает при контакте человека с аллергеном. Ещё одна разновидность ринита — нейровегетативная — связана с нарушением работы кровеносных сосудов слизистой оболочки носа.
Спровоцировать постоянные выделения из носовой полости разного цвета и характера могут следующий причины:
- аллергическая реакция на раздражитель (шерсть, пыль, бытовая химия, запах духов и т.п.);
- заражение вирусами, бактериями и грибками;
- аденоиды;
- переохлаждение;
- пониженный иммунитет;
- механические травмы носа;
- постоянное использование определённых лекарственных препаратов;
- гормональные изменения в организме;
- острая пища;
- запыленный, загрязнённый воздух;
- новообразования в носовой полости.
Каждой из причин соответствует свой характер слизи.
О чём говорит цвет и характер слизи?
Наверное, каждый замечал, что в некоторых случаях присутствуют вязкие, густые выделения слизи из носа, а иногда они, наоборот, жидкие и прозрачные, как вода. Бывает слизь густая зелёного или белого цвета, коричневого или с прожилками крови.
Если сопли не вязкие и не густые, а прозрачные - это признак вирусной инфекции (возможно, вы подхватили ОРВИ) и аллергической реакции. По началу эти два заболевания можно спутать между собой и начать лечить неправильно, поскольку для них характерны одинаковые симптомы: постоянная заложенность, жжение и зуд в носовой полости, потеря обоняния. Но в случае с аллергией температура тела не повышается.
Если у вас налицо все постоянные признаки простуды, но температуры нет, с большой долей вероятности у вас на что-то аллергия.
Белые сопли — признак того, что слизистые массы стали густыми и вязкими. Они характерны для многих лор-заболеваний в самом начале патологического процесса. Густая белая слизь может говорить о разрастании аденоидных вегетаций, об образовании полипов в носовой полости и о грибковом заболевании. Насморк такого цвета свидетельствует о том, что слизетечение началось продолжительное время назад, и необходимо, не тратя времени, обратиться к лор-врачу. Лечить каждое заболевание надо по определённой схеме, которая назначается оториноларингологом после осмотра и постановки диагноза.
Густые жёлтые сопли должны обязательно стать причиной посещения лор-врача. Именно так обычно запускается воспалительный процесс в околоносовых пазухах (синуситы). Жёлтый цвет говорит о том, что патогенная флора активизировалась, и начать лечить заболевание необходимо в кратчайшие сроки. Если помимо жёлтого оттенка соплей присутствует неприятный запах, это говорит о наличии гнойных масс.
В некоторых случаях жёлтый цвет слизи говорит о том, что пациент, наоборот, идёт на поправку (при этом слизь перестаёт быть густой).
Сопли зелёного цвета — признак присоединения бактериальной инфекции. Если простуду вовремя не лечить, болезнетворные микроорганизмы активизируются и провоцируют сильнейшее воспаление в носовой полости и околоносовых пазухах. Как правило, в этот же период проявляются симптомы интоксикации: головные боли, повышение температуры, тошнота и т.п. Такой насморк вместе с основным заболеванием необходимо лечить в срочном порядке, пока не развились серьёзные осложнения.
Слизистые массы могут быть окрашены в коричневый цвет. Обычно такой оттенок придаёт им кровь. Примесь крови в соплях отмечается при появлении новообразований в носу, в том числе полипов, зловонном насморке — озене, протекающим с образованием сухих корок, и при длительном использовании сосудосуживающих капель. Такие же выделения характерны для курильщиков из-за никотина, который окрашивает сопли в характерный цвет.
Как лечить насморк во всех этих случаях? Лечить ринит необходимо только под контролем лор-врача! А вот схема лечения подбирается оториноларингологом индивидуально после установления диагноза и определения причины ринита.
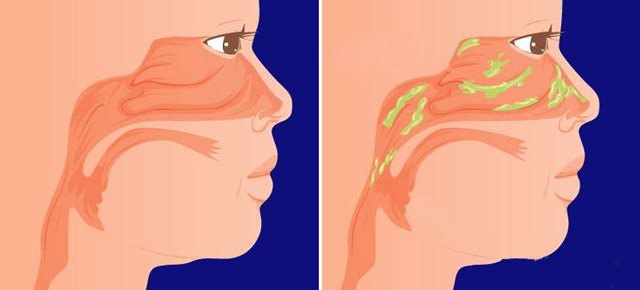
Если сопли стекают по задней стенке глотки, это состояние называют постназальным затеком или синдромом постназального затекания. Почему возникает данная патология и какие бывают осложнения?
В норме в носоглотке постоянно присутствует небольшое количество слизи, которая вырабатывается экзокринными железами. Онасмешивается со слюной и дальше движется в пищеварительный тракт. Слизь необходима для увлажнения и очистки носовой полости, носоглотки от посторонних веществ, которые попадают в дыхательные пути с воздухом. Этот процесс абсолютно физиологичен и не доставляет неудобств. Дискомфорт возникает, когда количество слизи увеличивается и меняется ее вязкость. Синдром постназального затека является патологическим состоянием и требует внимания со стороны специалиста.
Почему сопли стекают по задней стенке глотки
Патология сопутствует ряду ЛОР-заболеваний. Возможными причинами, по которым сопли стекают по задней стенке горла, являются:
- разрастание аденоидов;
- врожденные аномалии строения слизистой задней стенки носоглотки;
- искривленная носовая перегородка;
- риносинусит разной этиологии составляет более 50% выявленных клинических случаев;
- попадание инородного тела в носовую полость.
С появлением соплей в горле могут сталкиваться женщины во время беременности. Аналогичная ситуация возникает у людей, работающих на вредном производстве или проживающих в регионах с плохой экологией, а также у курильщиков. Химические испарения, табачный дым, попадание в дыхательные пути частиц средств бытовой химии приводит к раздражению слизистой, поэтому выработка слизи увеличивается и выделение стекают в горло.
Проблема затекания появляется на фоне приема определенных лекарств. В частности, подобная ситуация может быть связана с бесконтрольным применением сосудосуживающих капель для носа. Пока пациент применяет данные медикаменты, наблюдается постназальное стекание слизи, после отмены препарата выработка секрета нормализуется и неприятные симптомы исчезают.
У некоторых людей сопли текут в горло при изменении температуры и влажности воздуха. При нормализации микроклимата состояние улучшается.
В ряде случаев появления постназального затека у взрослых и детей никак не связано с ЛОР-заболеваниями. Причиной становится патология органов пищеварения, которая сопровождается гастроэзофагеальным рефлюксом. Содержимое желудка регулярно забрасывается в пищевод, что вызывает отрыжку, боли в горле, раздражение слизистой. По этой причине усиливается выработка слизи и появляется постназальное стекание.
У некоторых пациентов данным симптомом сопровождаются эндокринные патологии, приводящие к гормональному дисбалансу.
Симптомы постназального затека
- болью и неприятными ощущениями в глотке;
- регулярным желанием откашляться;
- частым кашлем;
- ощущением инородного тела в горле;
- изменением тембра голоса, осиплостью;
- жжением слизистой;
- покраснением глотки.
Осложнения синдрома
При отсутствии лечения постназальный затек ухудшает качество жизни человека. Он страдает от постоянного кашля и першения, голос становится сиплым, в тяжелых случаях появляется афония - полная потеря голоса. Воспалительный процесс может распространяться в нижние отделы дыхательных путей, что приводит к развитию фарингита, ларинготрахеита, бронхита, которые могут перейти в хроническую форму.
Как снять ночные стекания слизи
В дневное время клинические проявления заболевания менее выражены, так как тело находится в вертикальном положении. Основную часть выделений человек просто проглатывает. В ночное время, когда тело пребывает в положении лежа, слизь стекает к рефлексогенным участкам гортаноглотки, что вызывает их раздражение и приводит к сильному кашлю. По этой причине ночные стекания слизи доставляют серьезный дискомфорт, мешают нормальному отдыху.
Чтобы избавиться от проблемы, нужно выявить ее причину, обратившись к специалисту. Врач может назначить промывание носовой полости, орошение носа спреем с ионами серебра, ингаляции паром. Также в спальном помещении необходимо поддерживать достаточный уровень влажности и употреблять много жидкости.

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение соплей в горле у ребенка
При возникновении постназального затека у ребенка требуется консультация ЛОР-врача. Специалист оценивает состояние верхних дыхательных путей, собирает сведения о недавно перенесенных заболеваниях, врожденных или приобретенных аномалиях развития верхних отделов дыхательной системы. Из аппаратных диагностических процедур проводятся: риноскопия, мезофарингоскопия, рентгенография или КТ. Это позволяет выявить причину, которая спровоцировала стекание слизи в горло, и определить, как лечить постназальный затек. При выявлении воспалительного процесса важно определить вызвавший его фактор. В этом помогает общий анализ крови при бактериальных инфекциях наблюдается лейкоцитоз с повышенным СОЭ, вирусные инфекции приводят к нейтропении и лимфоцитозу, а аллергические реакции сопровождаются эозинофилией.
В большинстве случаев патологию можно устранить при помощи консервативной терапии. Если причиной является ринит или синусит, важно установить природу ринита при бактериальных инфекциях показан прием антибиотиков, в случаях, когда воспалительный процесс вызван вирусом или аллергеном, используют симптоматическое лечение. Если сопли стекают по задней стенке горла, для лечения могут также применяться антигистаминные препараты и кортикостероиды. Они помогают снять отек слизистой и тем самым облегчить симптомы.
При сильном кашле назначаются противокашлевые препараты: отхаркивающие и другие средства.
Лечение соплей в горле у взрослого
Синдромом постназального затекания страдают люди любого возраста. Чтобы узнать, как избавиться от соплей в горле, взрослому пациенту также требуется консультация ЛОР-врача. Специалист назначит комплекс обследований для выявления причины патологии и соответствующее лечение.
Что делать, если сопли в горле не проходят после применения лекарств? Такая ситуация может быть вызвана неправильно подобранной терапией или аномалиями строения внутриносовых структур и околоносовых пазух. В этом случае врач может выбрать другую схему консервативной терапии или порекомендовать хирургическое лечение.
Пациентам с искривленной носовой перегородкой выполняется септопластика. Это эндоскопическая операция, направленая на устранение деформации носовой перегородки без изменения формы наружного носа. Благодаря процедуре восстанавливается носовое дыхание и устраняется одна из основных причин ринитов и синуситов, которая провоцирует постназальный затек.
При наличии показаний пациенту может быть назначена операция по резекции буллезных раковин носа или удалению кисты Торнвальдта - кистоподобного образования в носоглотке. Оно становится причиной постназального синдрома, который тяжело поддается консервативной терапии. После операции состояние пациента обычно нормализуется.
Без проведения обследования нельзя сказать, чем лечить сопли в горле, поэтому данная ситуация требует обязательного внимания со стороны специалистов.
Читайте также:

