Слизь из носоглотки при герпесе
Обновлено: 27.04.2024
Скопление слизи в глотке — состояние неприятное, но излечимое. Главное — точно определить причину этого симптома, и устранить её. То есть состояние, при котором в глотке собирается слизь — это не самостоятельный диагноз, а одно из проявлений основного заболевания. Мокрота в горле может скапливаться не только из-за воспалительных процессов в носоглотке. Есть и другие причины, не связанные с лор-органами. Какие? Читайте в нашей новой статье.
Скопление слизи в горле — состояние весьма неприятное, особенно в тех случаях, когда она накапливается постоянно, и человека не покидает чувство, что в горле что-то мешает.
В медицине даже существует специальный термин, который употребляется при постоянно стекающей слизи в глотку из носовой полости — постназальный синдром. По сути, это тот же насморк, но наоборот.
Когда слизистые выделения из носа выходят не наружу, а внутрь, они раздражают стенки глотки и вызывают у человека непреодолимое желание часто откашливаться и сглатывать мокроту. Такое состояние, безусловно, нельзя назвать приятным. Чтобы от него избавиться, необходимо для начала определить, почему скапливается слизь в горле, в какой из систем организма произошёл сбой и провести грамотное лечение заболевания. Сделать это самостоятельно, увы, не удастся. Нужна помощь квалифицированного оториноларинголога.
Так почему скапливается слизь в горле? Причины и лечение этого состояния — тема нашей новой статьи.
Зачем образуется слизь
Выработка носоглоткой слизистых масс — явление естественное. Они выполняют увлажняющую и защитную функцию. Слизистые массы задерживают попадающие с воздухом инородные частицы, пыльцу, бактерии и не дают им спуститься ниже в трахею и лёгкие. Как только эти чужеродные агенты попадают на слизистые оболочки, количество вырабатываемого секрета увеличивается, у человека возникает желание прочистить нос или откашляться. Когда раздражитель выведен из организма, выработка секрета возвращается к прежнему уровню.
В норме процесс образования слизистых масс человек не замечает — они сглатываются вместе со слюной.
Скопление слизи в горле становится заметным, когда она вырабатывается постоянно и загустевает. Больной непосредственно ощущает, как слизистые массы текут по задней стенке глотки и скапливаются в ней. В дневное время скопление мокроты не так беспокоит — она проглатывается и не сильно раздражает кашлевые рецепторы. Но стоит принять горизонтальное положение, например, ночью во время сна, слизистые массы не могут свободно пройти внутрь и застаиваются в глотке. Это вызывает сильнейшие приступы кашля, которые даже могут спровоцировать рвоту.
Когда человек приходит к оториноларингологу и говорит: «Я постоянно сглатываю слизь в горле», первым делом лор-врач выяснит, почему в горле скапливается слизь.
Только после установления истинной причины слизи в горле, можно будет назначить корректное лечение.
Причины постназального синдрома
Причины постоянно скапливающейся слизи в глотке могут быть инфекционной и неинфекционной природы. К ним относят:
- Воспалительные заболевания носоглотки и гортани (синуситы, фарингит, ларингит). Усиленная выработка слизистого секрета в этот период связана с попыткой организма прочистить дыхательные пути от бактерий и вирусов, тем самым ускорив выздоровление. То, что слизь в этом случае выделяется обильно, наоборот, является вариантом нормы. Такие слизистые массы не мешают, а помогают избавиться от болезнетворных микроорганизмов.
- Хронические заболевания верхних дыхательных путей. Эти заболевания вызывают воспалительные процессы в носоглотке, в результате чего здесь формируется постоянный источник инфекции.
- Заболевания нижних дыхательных путей (бронхит, воспаление лёгких, туберкулёз).
- Аллергические реакции на внешний раздражитель. Аллергия может сопровождаться обильным скоплением мокроты, которая мешает и её хочется постоянно сглатывать.
- Нарушения в работе желудочно-кишечного тракта, при которых содержимое желудка забрасывается обратно в пищевод и далее в глотку (гастроэзофагеальная рефлюксная болезнь, гастрит, язва).
- Особенности строения носовой полости (искривлённая носовая перегородка, увеличенные носовые раковины).
- Аденоиды.
- Неправильное питание — употребление слишком жирной или острой пищи раздражает органы ЖКТ и может спровоцировать усиленную выработку секрета.
- Вредные привычки. Табакокурение и злоупотребление алкогольными напитками приводит к ожогам слизистой оболочки глотки. Организм пытается избавиться от пагубного воздействия вредных веществ, усиленно вырабатывая слизистые массы.
- Попадание в носовую полость посторонних предметов — частая причина скопления слизистых масс в глотке у детей, поскольку малыши в процессе игры могут засунуть в носовые ходы бусинки, мелкие детали игрушек и т.п.
- Плохая экологическая обстановка в месте проживания — загрязнённый воздух и пыль. Таким способом организм пытается избавиться от вредных частиц, попавших с воздухом.
Чем быстрее будет определена причина этого состояния, тем быстрее будет назначено и проведено эффективное лечение горла.
Симптоматика
Когда слизистые массы постоянно «стоят» в горле, больному хочется их сглатывать. Подобные действия (если секрет слишком густой) могут вызывать рвотные позывы и тошноту. Это состояние обычно протекает параллельно с другими характерными признаками, на которые жалуются больные на приёме у лор-врача:
- першение в гортани;
- ощущение кома в горле, от которого невозможно избавиться;
- постоянное желание откашляться, хотя и кашель не приносит облегчения; приступы кашля особенно сильны ночью;
- неприятные ощущения в процессе проглатывания пищи;
- неприятный запах изо рта, вызываемый размножающимися в глотке болезнетворными микроорганизмами;
- увеличение лимфатических узлов;
- громкий храп.
Чтобы понять, как лечить горло, нужно обратиться к лор-врачу для определения причины постназального синдрома.
Как лечить слизь в горле
Определением причины скопления слизистых масс занимается врач — оториноларинголог. Иногда приходится дополнительно обращаться к смежным специалистам: аллергологу, гастроэнтерологу и т.п. После установления причины неприятного состояния, пациенту будет назначена эффективная схема лечения, направленная не только на избавление от мокроты, но и на терапию основного заболевания.
Ведь стекание слизистых масс по носоглотке — это всего лишь симптом, который был спровоцирован основным диагнозом. Если качественно лечить заболевание, уйдёт и проблема скапливающейся слизи.
Пациенту лор-врач обязательно порекомендует скорректировать количество употребляемой жидкости: необходимо пить больше тёплой жидкости, чтобы разжижить слизь (разумеется, если у больного нет проблем с почками). Также больному назначают отхаркивающие препараты и лекарства для разжижения мокроты (муколитики), чтобы ускорить её отхождение.
Дальнейшая тактика лечения зависит от характера основного заболевания. Если мокрота образуется из-за инфекционного заболевания, врач назначает антибактериальную либо противовирусную терапию (препарат, его дозировку и курс приёма также определяет оториноларинголог).
Если причина в аллергии, назначаются антигистаминные препараты. Дальнейшим лечением занимается врач — аллерголог.
При диагностировании проблем с ЖКТ необходимо пройти курс лечения у гастроэнтеролога.
Местная терапия также включает использование антисептических спреев (например, «Мирамистин»), приём иммуностимуляторов («Имудон», «Лизобакт»). Отлично дополнят основное лечение и ускорят процесс выздоровления физиотерапевтические процедуры в лор-клинике.
Если проблема скопления слизистых масс вас беспокоит, не затягивайте с лечением и приходите в «Лор Клинику Доктора Зайцева», ведь это профиль нашей клиники.
Насморком сейчас не удивить никого. Он давно перешел в разряд банальных недугов, с которым якобы можно и доме пересидеть, не обращаясь к врачу. Но это суждение ошибочно. Порой, выделения из носа — сигнал о происходящих в организме патологических изменениях. Каких? Об этом опытному оториноларингологу расскажет цвет слизи и характер выделений. Вязкие, густые, прозрачные, зеленые, коричневые — все эти эпитеты можно применить к описанию встречающихся в жизни слизистых выделений. Как возникает насморк, о чём говорит разный цвет соплей и как правильно лечить заболевание — обо всём этом пойдёт речь в нашей новой статье.
Такое состояние, как ринит знакомо каждому. И пусть не всякий человек знает и употребляет именно этот термин, но сталкивается с ним каждый человек, бывает, что и по несколько раз в год. Под названием «ринит» скрывается банальный насморк.
Слизистые выделения в носу присутствуют всегда. Его слизистая оболочка постоянно вырабатывает необходимое количество слизи, достаточное для того, чтобы поддерживать носовую полость увлажнённой и подобно ловушке, «приклеивать» к себе попавшие с воздухом через нос инородные частицы и патогенные микроорганизмы.
Процесс «производства» слизи слизистой носа у здорового человека настолько органичен, что в норме мы не замечаем присутствие слизистых масс. Носовое дыхание при этом свободное, из носа не течёт, мы чувствуем себя комфортно.
Но когда в силу воздействия определённых факторов слизистая носа отекает, возникает постоянное чувство заложенности и появляются обильные слизистые выделения из носа, которые в быту мы называем соплями. При этом характер и цвет выделений из носа могут различаться.
Характер выделений из носовой полости — это то, о чём вас обязательно спросит врач — оториноларинголог при обращении к ним за медицинской помощью. Эта информация важна для правильной постановки диагноза, поскольку разный характер выделения из носа может свидетельствовать о различных патологических состояниях, протекающих в организме.
О чём говорят постоянные слизистые выделения из носа? Как характер слизи может помочь определить диагноз? Какой цвет слизи считается нормой, а какие выделения из носа сигнализируют о начале заболевания? Нужно ли лечить это состояние? Давайте разбираться!
Что такое сопли?
Сопли — это постоянные выделения из носа, производимые его слизистой оболочкой. Основная их задача — защищать органы дыхательной системы от попадания в них болезнетворных микроорганизмов и выводить их из носовой полости наружу. Сопли есть и у больных людей, и у здоровых. Различие лишь в их обильности и характере слизи. В день выделяется до 500 миллилитров слизи — этот процесс мы не замечаем, поскольку большая часть слизистых масс стекает по носоглотке и проглатывается. Уже в желудке инородные частицы и микроорганизмы, «прилипшие» к носовой слизи, уничтожаются под действием желудочного сока.
Состав слизистых выделений в носу абсолютно безвреден: это особый белок муцин, вода, соли, ферменты. Муцин придаёт выделениям вязкий характер. Если сопли не вязкие (в быту мы говорим «как вода»), это означает что организм испытывает нехватку белка.
Таким образом, сопли — это постоянный природный барьер, цель которого — перехватить инородные частицы и патогенную микрофлору и не допустить их дальнейшего проникновения в нижние дыхательные пути.
Как возникает насморк?
Как только инфекция или инородные частицы попадают на слизистую оболочку носовой полости, она отекает, а железы начинают усиленно вырабатывать секрет. Объём вырабатываемых слизистых масс резко увеличивается. И это логично, ведь сейчас перед полостью носа стоит важнейшая задача — удалить «вражеских агентов» с её поверхности и вывести их из организма. При этом характер слизи становится более вязким. Обильная вязкая слизь — показатель активного выделения муцина.
Слизистые массы начинают скапливаться не только в носовой полости, но и в околоносовых пазухах. Каждая пазуха сообщается с носом посредством маленьких отверстий - соустий. Если в процессе воспаления соустья отекают, то вязкая, густая слизь не может выйти за пределы пазух. Она скапливается в них, и может стать причиной воспаления. Так постоянная густая слизь в верхнечелюстных пазухах может стать причиной гайморита. Это заболевание необходимо будет обязательно лечить под контролем лор-врача.
Причины насморка
В зависимости от характера возбудителя насморк может быть вирусным и бактериальным. Аллергический ринит возникает при контакте человека с аллергеном. Ещё одна разновидность ринита — нейровегетативная — связана с нарушением работы кровеносных сосудов слизистой оболочки носа.
Спровоцировать постоянные выделения из носовой полости разного цвета и характера могут следующий причины:
- аллергическая реакция на раздражитель (шерсть, пыль, бытовая химия, запах духов и т.п.);
- заражение вирусами, бактериями и грибками;
- аденоиды;
- переохлаждение;
- пониженный иммунитет;
- механические травмы носа;
- постоянное использование определённых лекарственных препаратов;
- гормональные изменения в организме;
- острая пища;
- запыленный, загрязнённый воздух;
- новообразования в носовой полости.
Каждой из причин соответствует свой характер слизи.
О чём говорит цвет и характер слизи?
Наверное, каждый замечал, что в некоторых случаях присутствуют вязкие, густые выделения слизи из носа, а иногда они, наоборот, жидкие и прозрачные, как вода. Бывает слизь густая зелёного или белого цвета, коричневого или с прожилками крови.
Если сопли не вязкие и не густые, а прозрачные - это признак вирусной инфекции (возможно, вы подхватили ОРВИ) и аллергической реакции. По началу эти два заболевания можно спутать между собой и начать лечить неправильно, поскольку для них характерны одинаковые симптомы: постоянная заложенность, жжение и зуд в носовой полости, потеря обоняния. Но в случае с аллергией температура тела не повышается.
Если у вас налицо все постоянные признаки простуды, но температуры нет, с большой долей вероятности у вас на что-то аллергия.
Белые сопли — признак того, что слизистые массы стали густыми и вязкими. Они характерны для многих лор-заболеваний в самом начале патологического процесса. Густая белая слизь может говорить о разрастании аденоидных вегетаций, об образовании полипов в носовой полости и о грибковом заболевании. Насморк такого цвета свидетельствует о том, что слизетечение началось продолжительное время назад, и необходимо, не тратя времени, обратиться к лор-врачу. Лечить каждое заболевание надо по определённой схеме, которая назначается оториноларингологом после осмотра и постановки диагноза.
Густые жёлтые сопли должны обязательно стать причиной посещения лор-врача. Именно так обычно запускается воспалительный процесс в околоносовых пазухах (синуситы). Жёлтый цвет говорит о том, что патогенная флора активизировалась, и начать лечить заболевание необходимо в кратчайшие сроки. Если помимо жёлтого оттенка соплей присутствует неприятный запах, это говорит о наличии гнойных масс.
В некоторых случаях жёлтый цвет слизи говорит о том, что пациент, наоборот, идёт на поправку (при этом слизь перестаёт быть густой).
Сопли зелёного цвета — признак присоединения бактериальной инфекции. Если простуду вовремя не лечить, болезнетворные микроорганизмы активизируются и провоцируют сильнейшее воспаление в носовой полости и околоносовых пазухах. Как правило, в этот же период проявляются симптомы интоксикации: головные боли, повышение температуры, тошнота и т.п. Такой насморк вместе с основным заболеванием необходимо лечить в срочном порядке, пока не развились серьёзные осложнения.
Слизистые массы могут быть окрашены в коричневый цвет. Обычно такой оттенок придаёт им кровь. Примесь крови в соплях отмечается при появлении новообразований в носу, в том числе полипов, зловонном насморке — озене, протекающим с образованием сухих корок, и при длительном использовании сосудосуживающих капель. Такие же выделения характерны для курильщиков из-за никотина, который окрашивает сопли в характерный цвет.
Как лечить насморк во всех этих случаях? Лечить ринит необходимо только под контролем лор-врача! А вот схема лечения подбирается оториноларингологом индивидуально после установления диагноза и определения причины ринита.
Как и другие типы ангины, герпесная представляет собой острое инфекционное заболевание. Для нее характерно поражение слизистой горла, миндалин и всей гортани. Отличительная особенность этого типа ангины — появление пузырьков с жидкостью в ротовой полости при заболевании — на нёбе и задней стенки глотки. Как правило, когда эта сыпь становится заметной, и начинается лечение болезни. Что интересно, этот вид ангины никак не связан с герпетическим вирусом (вирусом герпеса), поэтому в медицине можно встретить и другие названия этой болезни: герпесная ангина, афтозная, везикулярная, пузырьковая или более привычные нам тонзиллит или фарингит.
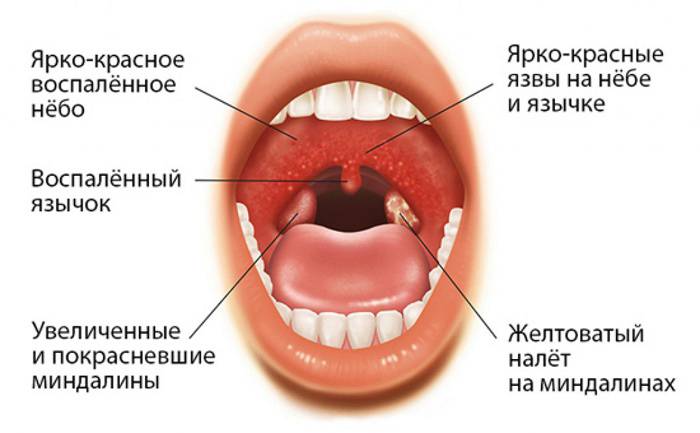
Чаще заболеванию подвержены дети — дошкольники и дети младшего школьного возраста (от трех до десяти лет). У грудничков вероятность заболеть ничтожна мала - благодаря антителам, входящим в состав материнского молока, малыши приобретают иммунитет. Но достаточно часто инфекция встречается и у взрослых людей. У последних лечение проходит тяжелее, так как герпесная инфекция может плотно укорениться в организме взрослого человека.
Возбудителями герпетической ангины являются энтеровирусы Коксаки, а также ECHO-вирусы. Разновидности этих вирусов окружают человека повсеместно. Герпетическая ангина — сезонное заболевание. Пик его приходится на лето и осень.
Герпесная инфекция передается от больного человека к здоровому. Заразить способен даже случайный прохожий. Реже переносчиками являются домашние животные, например, свиньи. Самые распространенные способы заражения — контактный (когда патологическое содержимое носоглотки попадает на руки или в ротовую полость здорового человека) и воздушно-капельный (во время чихания, кашля или при беседе с заболевшим). Встречается и фекально-оральный способ заражения (проникновение через рот). При этом способе заразиться можно через грязные рукопожатия, зараженную еду, соски. Этот способ заражения характерен чаще для детей, так как взрослые более тщательно относятся к соблюдению правил гигиены. Носителем вируса может быть даже пациент, уже идущий на поправку. После излечения пациент еще несколько недель (до месяца) является источником распространения вируса. Контагиозность заболевания настолько велика, что если заболевает один член семьи, с большой вероятностью переболеет каждый.
Попав в организм, инфекция достигает лимфоузлов, откуда болезнь и набирает обороты. После инфекция попадает в кровь и беспрепятственно распространяется дальше по организму, поэтому герпесная ангина развивается очень быстро. Но переболев раз герпесной ангиной, спровоцированной конкретным вирусом, возможность повторно заболеть практически сводится к нулю. При заражении другим штаммом вируса — заболевание может вернуться вновь, и способы лечения будут уже иными.
Симптомы болезни
Первые симптомы появляются не раньше, чем через одну или две недели — таков инкубационный период этой болезни. В начале у больного появляются следующие симптомы:
То есть болезнь начинается как обычный грипп. Затем к общим симптомам добавляются насморк и слюнотечение. Воспаление охватывает всю ротовую полость — появляются красноватые высыпания на задней стенке глотки, затем становятся заметными пузырьки с жидкостью, напоминающие сыпь при герпесе, что значительно упрощает диагностику герпангины. Впоследствии эти пузырьки лопаются, образуя бело-сероватые язвочки. Пузырьки возникают хаотично — в одном месте появляются, в другом уже заживают. Ощущения по рту становятся неприятными и даже болезненными. Больному сложно глотать не только пищу, даже воду. Многие больные, особенно дети, начинают отказываться от еды. Болезнь протекает тяжело не зависимо от возраста пациента. В особо тяжелых случаях и сильно ослабленном иммунитете сыпь может проявиться на стопах, кистях рук и теле.
Если болезнь проходит без осложнений, выздоровление наступает через неделю. К третьему дню после появления первых симптомов жар, как правило, спадает, на пятый день пузырьки начинают лопаться. В момент обострения заболевания больной является очень сильным распространителем вируса, поэтому нужно по максимуму снизить количество контактирующих с ним лиц.
Самостоятельно очень сложно диагностировать герпетическую ангину, так как начало болезни схоже с другими заболеваниями: ОРВИ, кишечные инфекции, грипп и т.д. Поэтому при выявлении первых симптомов необходимо обращаться к врачу-оториноларингологу, который сможет поставить верный диагноз и определить эффективное лечение.
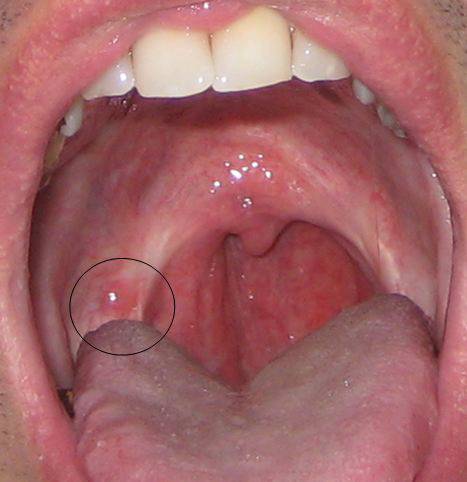
Лечение герпетической ангины
Лечение герпесной ангины у взрослых должно проходить комплексно. Как правило, схема лечения включает следующие меры:
- больного изолируют и назначают постельный режим
- необходимо обильное питье и полоскание горла отварами трав
- строгое соблюдение приема выписанных врачом препаратов для лечения.
Сначала назначают прием антигистаминных препаратов, снимающих отечность, например, «Супрастин» или «Кларитин». Боль в горле эффективно снимают полоскания отварами ромашки, шалфея, коры дуба, настойка календулы, эвкалипта, орошения горла антисептиками («Гексорал», «Тантум-Верде», «Мирамистин», «Ингалипт» и др.) Можно рассасывать пастилки от боли в горле. Полоскать горло рекомендуется через каждый час. При сильном насморке следует промывать носовую полость солевым раствором.
При герпетической ангине нельзя делать ингаляции, прогревания и накладывать компрессы — тепловой эффект только спровоцирует распространение инфекции по организму.
При температуре выше 38°С нужно принимать жаропонижающие средства, например, «Ибупрофен». Антибактериальные средства при обычном течении заболевания не назначаются. Антибиотики вводят в том случае, когда добавляются бактериальные осложнения, например, бронхит или трахеит.
Важно соблюдать особую диету: ничего горячего, острого, твердого, что могло бы раздражать слизистую и без того больное горло. Пища в идеале должна быть жидкообразной. Приготовленное лучше измельчать в пюре.
Если придерживаться четкой схемы лечения и следовать назначениям врача, выздоровление не заставит себя долго ждать, и все неприятные симптомы быстро сойдут на нет.
Герпетическая ангина у беременных.

Герпетическая ангина, как и другие вирусные инфекции, опасны для развития плода особенно в первом триместре беременности. При попадании вируса в кровь матери, нарушается поступление питательных веществ плоду, что замедляет его развитие. Возникает гипоксия, что может привести к заболеваниям сердца и нервной системы. Прием антибиотиков и многих жаропонижающих средств беременным противопоказан. Самолечение или отсутствие его чревато опасными последствиями. Герпетическая ангина — не банальная простуда, сама по себе не пройдет. Как правило, при герпетической ангине у беременных назначаются противовирусные гомеопатические препараты, полоскание горла, обильное теплое питье и строгое соблюдение постельного режима.
Если будущая мама перенесла ангину в самом начале беременности, увеличивается вероятность появления пороков развития плода или выкидыша. Ангина во втором и третьем триместрах грозит преждевременными родами. Нужно сразу же обратиться за помощью к оториноларингологу при появлении малейшего подозрения на герпесную ангину, лечение которой будет проводиться уже под контролем специалиста. Только это поможет избежать тяжелых последствий как для будущей мамы, так и для малыша.
Возможные осложнения и профилактика
Тяжелое течение герпесной ангины может привезти к распространению инфекции по организму и поражению внутренних органов — возникают так называемые осложнения. Самое распространенное осложнение после перенесенной герпесной ангины — это серозный менингит, или воспаление мозга. Болезнь может привести к нарушениям работы сердца и вызвать миокардит, что диагностируется при проведении электрокардиограммы. Заболевания почек (пиелонефрит), печени, геморрагический конъюнктивит — вот лишь неполный список осложнений при поздней диагностике заболевания и запоздалом его лечении. При малейшем подозрении на заболевание — не затягивайте с визитом к врачу!
Предупреждающих заболевание герпангиной вакцин на сегодняшний день не разработано. Во время эпидемии ребенка, по возможности, не водите в детский сад или школу. Взрослым надо стараться избегать мест с большим количеством народа и помнить о правилах гигиены. Как детям, так и взрослым, нужно укреплять иммунитет в целом, питаться правильно и сбалансированно, принимать витамины и закаляться.
Если дома больной, необходимо часто проветривать помещение, а заболевшему выделить индивидуальную посуду, белье и полотенце.
Лечение герпетической ангины в «Лор Клинике Доктора Зайцева»
Многолетний опыт работы специалистов нашей клиники позволяет с уверенностью утверждать, что в стенах «Лор Клиники Доктора Зайцева» вы получите грамотную квалифицированную помощь. Наш прейскурант на процедуры и манипуляции не менялся вот уже 3 года. Профессионализм врачей, доступные цены, современное оборудование и личная ответственность главного врача клиники В.М. Зайцева за выздоровление каждого пациента подкрепляются многочисленными положительными отзывами наших пациентов.
Герпетическая ангина, как правило, заканчивается благоприятно для больного. Чтобы избежать осложнений и неприятных последствий, обращаться за помощью и лечением нужно на ранних ее этапах. Пожалуйста, не затягивайте с визитом к врачу. Обращайтесь к нам — звоните и приходите. Мы вам поможем.

При отсутствии терапии герпетическая инфекция поражает не только мягкие ткани, но и центральную нервную систему, что влечет за собой развитие энцефалита или менингита. Герпесвирусы относятся к числу ДНК-содержащих патогенов, способных встраиваться в генетический аппарат здоровых клеток.
Именно поэтому даже после прохождения антивирусной терапии болезнетворная флора сохраняется в организме и активизируется при снижении местного или общего иммунитета. Спровоцировать размножение патогенов могут хронические заболевания, иммунодефициты, гиповитаминозы и т.д.
Патогенез
Герпесная инфекция передается преимущественно воздушно-капельным, контактно-бытовым и половым путем. Болезнетворные агенты проникают в организм через слизистые оболочки воздухоносных путей, глаз и гениталий. Преодолев тканевые барьеры, герпесвирусы мигрируют в лимфу и кровь, вследствие чего разносятся по всему организму.
Опасность герпетической инфекции заключается в том, что она поражает нервные клетки и встраивается в их генный аппарат. При поражении нервной системы полностью ликвидировать вирус практически невозможно. На проникновение чужеродных вирионов в организм адаптивный иммунитет реагирует синтезом специфических антител, которые угнетают репродуктивную активность герпесвирусов.
Важно! Активация вируса герпеса в организме повышает риск развития болезни Альцгеймера в несколько раз.
Внедряясь в ткани носителя, вирионы разрушают клеточные структуры слизистого эпителия, вследствие чего возникает воспаление. В местах локализации вирусной инфекции образуются везикулы, заполненные серозным экссудатом. Высыпания вызывают дискомфортные ощущения и боли при глотании.
Причины
Почему возникает герпес в горле у взрослых? Вирусное заболевание провоцируется вирусом ВПГ1 или ВПГ2. Чаще всего инфицирование происходит при контакте с больным человеком или через предметы обихода – посуду, полотенца, предметы канцелярии и т.д. Ключевой причиной распространения условно-патогенных вирионов является иммунодефицит. Снижение реактивности организма чаще всего обусловлено:
- переохлаждением;
- табакокурением;
- ВИЧ-инфекцией;
- авитаминозом;
- хроническими заболеваниями;
- механическими травмами;
- ожогами в слизистой горла;
- злоупотреблением иммунодепрессантами.
Горло может поражаться и в результате развития герпетического стоматита или глоссита. Несвоевременное лечение вирусной инфекции приводит к распространению болезнетворной флоры и поражению не только горла, но и небных миндалин. Следует отметить, что распространение герпесвируса негативно сказывается на иммунной защите организма. Если вовремя не ликвидировать воспаление, это может повлечь за собой развитие тяжелых системных осложнений.
Симптомы
Как понять, что горло поражено вирусом герпеса? Клинические проявления патологии легко можно спутать с симптомами обычной ангины, ларингита, фарингита и других ЛОР-заболеваний. Поставить диагноз может только специалист после визуального осмотра пациента и оценки результатов микробиологического анализа из зева.
Заболевание начинается внезапно и характеризуется резким подъемом температуры до фебрильных отметок. Еще до появления везикулярной сыпи на стенках горла больные жалуются на першение, жжение и сухость. Через 2 суток после инфицирования ЛОР-органов возникают следующие клинические проявления:

- гиперемия ротоглотки;
- покалывание в горле;
- образование везикул на слизистых;
- самопроизвольное вскрытие пузырьков;
- изъязвление и отек глотки.
Прогрессирование болезни приводит к деструкции мягких тканей и появлению геморрагической сыпи в ротоглотке.
В случае развития герпетической инфекции отмечаются общие симптомы интоксикации – тошнота, общая слабость, отсутствие аппетита, сонливость, суставные боли и т.д. Несвоевременное лечение болезни влечет за собой присоединение бактериальной флоры, о развитии которой свидетельствует гнойный экссудат в пузырьковых образованиях и увеличение регионарных лимфоузлов.
Герпетическая ангина
В большинстве случаев герпес на миндалинах свидетельствует о развитии герпетической ангины или герпангины. ЛОР-заболевание характеризуется воспалением лимфаденоидных скоплений (гланд), при котором на поверхности парных органов образуются небольшие везикулы. Следует отметить, что провокатором патологических реакций в органах дыхания является вирусы Коксаки или эховирус, которые отличаются высокой степенью контагиозности.
Как понять, что гланда поражена именно вирусной инфекцией? При подозрении герпангины специалист проводит серологический и вирусологический анализ, в ходе которого определяет возбудителя инфекции. Серозное воспаление компонентов глоточного кольца приводит к появлению следующих патологических симптомов:
- снижение аппетита;
- лихорадка;
- боль в животе;
- жжение в горле;
- затрудненное глотание;
- острый ринит;
- гиперсаливация;
- периодический кашель.
Развитие патологии начинается с проявления гриппоподобного синдрома, однако лечение герпангины и гриппа имеет ряд существенных отличий.
Атипичное течение болезни встречается у людей со сниженной реактивностью организма. О развитии патологии могут сигнализировать только катаральное воспаление горла без образования везикулярных высыпаний. В ряде случаев отмечается появление папулезных образований на дистальных отделах конечностей. Лечение герпангины предполагает использование гипосенсибилизирующих, антивирусных, жаропонижающих и иммуностимулирующих средств. Устранить серозное воспаление в слизистом эпителии позволяют антисептические растворы, обладающие антифлогистическим действием.
Опоясывающий герпес
Опоясывающий герпес – тяжелая вирусная патология, которая провоцируется вирусом ветряной оспы. Не так давно было установлено, что при развитии болезни могут поражаться не только кожные покровы, но и слизистые оболочки органов дыхания. Патология характеризуется серозным воспалением мягких тканей и нервных корешков, поэтому запоздалое лечение нередко приводит к тяжелым осложнениям.
Инфекционное поражение ЛОР-органов возникает на фоне активации латентной формы герпесвируса, при которой болезнетворные агенты по нервным волокнам проникают в подслизистый слой органов дыхания. В результате возникает воспаление мерцательного эпителия с последующими патоморфологическими изменениями в мягких тканях. Опоясывающий герпес на горле возникает при местном переохлаждении и поражении органов дыхания аденовирусами. Спровоцировать активацию вируса могут простудные заболевания, медикаментозная интоксикация, малярия и т.д.
Визуально отличить вирусно-везикулярную инфекцию от герпангины крайне трудно. Как правило, больные опоясывающим герпесом жалуются на мучительные боли в небных дужках, глотке, гортани и передней части свода твердого неба. Нередко боли иррадиируют в глотку, ретромаксилярную область и ухо. Серозное воспаление длится не более 15 дней, после чего на слизистых оболочках ротоглотки остаются белесые рубцы и эрозивные точки.
Возможные осложнения
Можно ли самостоятельно вылечить герпес горла? Симптомы заболевания нередко путают с проявлениями вирусного тонзиллита, фарингита, стоматита и других заболеваний. Неадекватное лечение болезни приводит к прогрессированию герпесной инфекции и развитию осложнений, к числу которых относятся:

- невралгия тройничного нерва – поражение нервных окончаний вирионами влечет за собой сбои в проведении нервных импульсов, вследствие чего наблюдается спазм лицевых мышц и воспаление тройничного нерва;
- кандидоз – распространение герпесвирусов приводит к критическому снижению реактивности, что может спровоцировать размножение условно-патогенных грибков в горле; активное развитие дрожжеподобных грибков приводит к кандидозу или молочнице ротоглотки;
- генерализация воспаления – беспрепятственное распространение герпесной инфекции может привести к поражению жизненно важных органов и развитию серозного воспаления во всех слизистых оболочках организма.
Прохождение комплексной терапии позволяет предупредить развитие системных осложнений. При своевременном обращении к специалисту клинические проявления ЛОР-патологии проходят в течение 10-14 дней.
Принципы лечения
Как вылечить гортань и устранить воспаление в органах дыхания? Самолечение может только усугубить самочувствие больного и привести к хронитизации патологических процессов ввиду адаптации герпесной инфекции к применявшимся медикаментам. После точной постановки диагноза и назначения специалистом медикаментозной терапии больному нужно обеспечить пастельный режим и максимально ограничить контакт с окружающими людьми. В классическую схему лечения абсолютно всех форм вирусно-везикулярных инфекций ротоглотки входят такие виды медпрепаратов:
- «Панамир»
- «Ацикловир»
- «Видабарин»
- «Тромантадин»
- «Виразол»
- «Пеницивир»
- «Циклоферон»
- «Ремантадин»
- «Тилорон»
- «Парлазин»
- «Цетиризин»
- «Супрастин»
- «Нимесулид»
- «Ибупрофен»
- «Панадол»
Не существует препаратов этиотропного действия, гарантирующих на 100% уничтожение герпесной инфекции в организме.
Выбор препаратов зависит от формы патологии и типа вируса герпеса, спровоцировавшего развитие серозного воспаления. До сегодняшнего дня в фармацевтике не существует медикаментов этиотропного действия, которые могли бы обеспечить полную ликвидацию герпесвирусов в организме. Все ныне существующие лекарства могут только подавить репродуктивную активность патогенов, однако полностью «извлечь» вирионы из генома нервных клеток пока что невозможно.
При наличии у человека хорошей иммунной защиты инфекция находится в «спящем» состоянии.
Если иммунитет понижается, то вирус незамедлительно напомнит о себе высыпаниями в области рта и носа.
У каждого, кто инфицирован вирусом, может возникать герпес на губах и в носу.
У некоторых людей высыпания могут отсутствовать, но при этом не исключается присутствие вируса герпеса в организме.

Причины проявления герпеса
Возбудителем герпеса является одноименный вирус 1-го типа, который провоцирует появление пузырьковой сыпи на губах.
Следует знать, что патоген отличается высокой контагиозностью.
Вирус присутствует в организме большинства людей, но не у каждого человека проявляются симптомы поражения.
Инфицированные патогеном, но не подозревающие о том, что больны, являются носителями заболевания и представляют серьезную опасность для окружающих.
Передача герпетического вируса может произойти:
- в результате контакта со слизистой инфицированного человека при наличии у него высыпаний
- при поцелуе
- воздушно-капельным путем (во время чихания и кашля)
- при попадании патогена с предметов, обсемененных вирусами на поврежденные кожные покровы
Вероятность заражения вирусом составляет 100% даже при отсутствии тесного контакта.

Заболевание проявляется у людей с ослабленной иммунной защитой, с недостаточным поступлением в организм витаминов, минералов (железа и цинка), страдающих патологией пищеварительной, эндокринной систем.
Первоначально происходит внедрение патогена в клетку, где он начинает активно размножаться и поражать здоровые клетки.
В результате проявляются характерные признаки поражения вирусом герпеса.
Поражение слизистой носа протекает с эпизодами обострения и стихания воспалительного процесса.
По окончании первого эпизода заболевания начинают образовываться антитела.
При снижении иммунитета вновь проявляются симптомы инфицирования.
Обострения герпеса происходят в следующих случаях:
- в результате переохлаждения организма
- при обострении имеющихся хронических инфекций
- в результате перенесенного стресса и при депрессии
- при простудных заболеваниях, вызванными вирусной инфекцией: ОРВИ, гриппе
- при ангине
- если организм испытывает дефицит витаминов и минералов
- при длительном бесконтрольном приеме антибактериальных препаратов и цитостатиков
Частые рецидивы (более трех раз в течение года) свидетельствуют о том, что у человека снижен иммунитет.
Такое состояние требует дополнительного обследования и специфической терапии.
Если оставить все как есть, то инфекция может привести к поражению различных органов и систем.
Симптомы поражения герпесом в носу
В зависимости от давности инфицирования будут проявляться определенные симптомы.
Последствия первичного заражения имеют более выраженные признаки.
Симптоматика рецидивов зависит от того, в каком состоянии находится иммунная система.
У некоторых больных обострение процесса может протекать в виде легкого зуда и небольшого покраснения кожи и слизистой.
Признаки рецидива характеризуются:
- гиперемией кожи и слизистой носа
- отечностью
- наличием покалывания и зуда в области поражения
- насморком

Если инфицирование носит первичный характер, и иммунная система ослаблена, то период обострения сопровождается:
- наличием головной боли
- повышением температуры
- наличием болезненности в зоне поражения
- могут отмечаться увеличенные близлежащие лимфоузлы
- недомоганием и слабостью
Если появляются подобные симптомы, то доктора рекомендуют наносить на проблемные участки противовирусные препараты.
Если этого не сделать, то через пару дней начнут проявляться герпетические высыпания.
В этот период симптоматика интоксикации организма начинает проявляться более остро.
При возникновении сыпи усиливается проявление насморка.
Созревание пузырьков происходит в течение нескольких дней и на их месте остаются язвочки.
Жидкость, которая вытекает из пузырьков, содержит высокие концентрации патогенов, поэтому представляет опасность для людей, с которыми контактирует больной.

Поэтому обрабатывать пораженные области следует несколько раз в течение дня, чтобы не допустить распространение инфекции не только на рядом лежащие ткани, но и на окружающих.
Заживление язв на слизистой происходит быстрее, чем на кожном покрове.
На восстановление пораженных тканей потребуется до трех дней.
Чтобы исключить возможность осложнений герпеса и присоединения вторичной инфекции, рекомендуется проводить терапию до полного исчезновения симптоматики.
Если прекратить лечение до окончания рецидива, то возможно образование гнойных ран внутри носа.
Стадии развития герпеса
Стадии
герпеса
I
II
III
IV
Особенности
Появление предвестников заболевания в виде гиперемии и зуда
Образование пузырьковой сыпи
Вскрытие пузырьков и образование язв
Образование струпа и регенерация тканей
Продолжительность
От 1 до 2-х дней
На 2-3-и сутки после инфицирования
На 3-ий день
С 4 по 10-й день
Если иммунитет ослаблен, то возможно развитие осложнений в виде образования гнойников, а при отсутствии лечения – инфекция может проникнуть в ткани органа зрения и мозга.
У ребенка, по сравнению с взрослым, клинические проявления более выраженные.
Как выглядят герпетические высыпания в носу
В носу патология выглядит несколько иначе, чем при локализации на кончике носа, на губах или гениталиях.
При обострении появляется сыпь, напоминающая нарывы.
На слизистой носа появляются водянистые пузырьки, заполненные прозрачным содержимым, небольшого размера, вокруг которых слизистая становится красной.
Через некоторое время высыпания уплотняются и лопаются.
На их месте образуются очень болезненные язвы.
При разрыве пузырьков выделяются вирусы, которые могут распространиться на губы и участки около носа.
Поэтому в этот период для обработки обязательно надо использовать противовирусные гели и другие препараты, назначенные врачом.
Диагностика герпеса
Даже, если у больного присутствуют характерные признаки инфекции, потребуется проведение дополнительных исследований, которые подтвердят наличие диагноза ВПГ.

Постановка становится возможной на основании:
✔ Цитологического исследования биоматериала. Для анализа берут мазки с пораженных участков.
✔ ПЦР позволяет обнаружить генетический материал вируса в исследуемом образце (слюна, кровь).
✔ ИФА позволяет обнаружить в крови Ig к вирусу простого герпеса, а также определить срок давности заболевания.
Анализы крови позволяют идентифицировать герпес от других инфекций с похожей симптоматикой.
Герпес в носу: особенности терапии
Медикаментозное лечение герпетических высыпаний в носу предполагает назначение препаратов системного и местного действия.
В зависимости от тяжести симптоматики лечение может проводиться комплексно или лекарственные средства назначаются по отдельности.
На начальном этапе развития патологического процесса, когда присутствуют только предвестники, в домашних условиях проводится местная терапия Зовираксом, Левомеколем, Ацикловиром.

Также может использоваться крем Фенистил Пенцивир.
Препарат Эразабан препятствует развитию осложнений.
Независимо от места локализации процесса: на кончике носа, в полости или около него, пораженные места требуют обработки.
Своевременно нанесенные мази на пораженные зоны, позволяют свести на нет распространение инфекции на окружающие нос участки.
Их рекомендуется наносить тонким слоем на чистую кожу каждые 4 часа.
По мнению врачей, эффективность терапии будет максимальной, если провести обработку пораженного участка в первые двое суток.
В процессе лечения необходимо стараться, как можно, реже касаться высыпаний руками и ни в коем случае не выдавливать их.
Обработку следует проводить очень осторожно одноразовой ватной палочкой, после чего ее необходимо утилизировать.
Как только появляется пузырьковая сыпь доктор должен назначить комплексную терапию.
Схема лечения дополняется приемом таблетированных препаратов с противовирусным действием.
К ним относят Фамвир, Валацикловир, Ацикловир, Валтрекс.

Лекарства с противовирусным действием не назначают принимать внутрь детям, при беременности и женщинам в период лактации.
Доктор по результатам анализов определит, какие выявлены типы вируса, рассчитает необходимую дозировку лекарства, а также скажет, сколько времени надо пить таблетки и чем помазать образующиеся язвы.
Обычно для обработки язв используют цинковую или тетрациклиновую мазь.
Их применение предупредит повторное инфицирование и распространение инфекции на близлежащие зоны лица.
Если возникают осложнения и болезнь сопровождается повышением температуры тела и симптомами интоксикации организма больного, то схема приема лекарств внутрь дополняется Парацетамолом или Ибупрофеном.
Для улучшения деятельности иммунной системы назначают средства для укрепления иммунитета.
С целью ускорения регенерации тканей и профилактики распространения инфекции применяют антисептики.
Ими обрабатывают раны и участки кожи и слизистой вокруг пораженных участков.
Для того, чтобы эффективнее шел процесс восстановления организма, назначают:
● Амиксин. Препарат способствует повышению резистентности организма к вирусам;
● Полиоксидоний оказывает стимулирующее действие на иммунитет, что позволяет организму эффективно справляться с инфекцией;
● Неовир. Принимает участие в синтезе интерферонов, направленных на борьбу с патогенами.
Все эти меры дадут эффект и предупредят возникновение рецидивов только, если пациент будет соблюдать требования личной гигиены.
То есть пользоваться только личными предметами при контакте с лицом (использовать только свое полотенце) и т.п.
Как правило, для оценки эффективности препаратов, анализы необходимо сдавать до и после проведенного курса лечения.
Как проводится лечение герпеса у детей и у женщин во время беременности
В период беременности организм женщины претерпевает гормональный дисбаланс, в результате чего снижается иммунитет.
Поэтому в таком состоянии их организм подвержен поражению вирусной инфекцией.
Большая часть лекарств – не являются исключением и противовирусные препараты, обладает токсичным действием.
Так что их применение во время беременности и в период грудного вскармливания крайне нежелательно.
В связи с этим самым рациональным будет использование народных средств, но только с разрешения лечащего врача.
Терапия герпетической инфекции у детей сходна с лечением взрослого человека.
В качестве местной терапии используются мази, а для системного лечения – Виферон и Ацикловир.
Другой особенностью лечения патологии в детском возрасте является наличие возрастных ограничений.
В большинстве случаев применение средств системного действия детям противопоказано до достижения 12 лет.
По мнению специалистов, организм ребенка должен сам побороть вирус, чтобы в дальнейшем легко мог противостоять обострениям.
При иммунодефиците бороться с инфекцией организм не сможет, а прогрессирование заболевания спровоцирует осложнения.
Поэтому назначение противовирусной терапии в данной ситуации будет оправдано.
Куда обратиться при герпесе у ребенка
При проявлении признаков инфицирования герпетической инфекцией, родителям ребенка следует обратиться в поликлинику по месту жительства к участковому педиатру, чтобы доктор незамедлительно назначил лечение.

Для профилактики рецидивов инфекции, вызванной вирусом простого герпеса, специалист может предложить провести вакцинацию.
Также врач назначит препараты, действие которых направлено на повышение иммунной защиты – интерферон и иммуностимуляторы.
Если симптомы герпеса не проходят
Чтобы понять, почему симптоматика поражения вирусом остается, понадобится сдать ряд анализов, чтобы специалист мог оценить состояние иммунной системы.
Какой врач занимается такими больными?
Роль иммунитета, в данном случае, имеет первостепенное значение, а при его отсутствии необходима консультация иммунолога.
Доктор проведет необходимое обследование и установит причину отсутствия эффективности проводимой терапии.
После этого будет проводиться коррекция работы иммунной системы.
Лечение герпеса в носу народными средствами
Эффективность народных методов лечения герпеса очень мала.
Методы нетрадиционной терапии позволяют только уменьшить проявление симптоматики, а также ускорить процесс регенерации пораженных тканей.

В связи с этим, все лечебные процедуры, проводимые в домашних условиях, должны быть согласованы с лечащим доктором.
- Большое распространение получило применение сока растений: ромашки, облепихи, калланхоэ, алоэ, хвойных деревьев. Алоэ снимает воспаление и не дает развиваться вторичной инфекции.
- Отличный эффект заживления можно получить при обработке ранок смесью масел чайного дерева, шалфея, лаванды, взятых в одинаковых соотношениях.
- Хороший эффект дадут настойка березовых почек, мазь, изготовленная на основе чеснока, кубики льда, которыми можно протирать пораженные участки.
- Пихтовое масло можно использовать для уменьшения воспаления и уменьшения болезненности.
- Настойка прополиса уберет внешние проявления инфекции. Средством можно промывать нос.
- Смазывание мазью, приготовленной из цветков ноготков, уменьшит зуд.
Лечение герпеса можно ускорить, если придерживаться определенных правил питания:
- Необходимо выпивать как можно больше жидкости.
- Исключить из рациона жареную пищу.
- Отказаться от употребления шоколада, кофе.
- Разнообразить рацион молочно-растительной пищей.
- Употреблять мясо исключительно в отварном виде.
Приготовление травяных чаев будет способствовать повышению иммунной защиты организма.
Их готовят из цветков календулы, ромашки, зверобоя, можжевельника.
Для диагностики и лечения герпеса в носу обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:

