Слез ноготь на руке и не растет ужасный вид что это грибок
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение ногтей: причины, диагностика и способы лечения.
Описание
Красивые и ухоженные ногти, кожа, волосы и зубы – основные внешние показатели здоровья человека. Одним из распространенных симптомов поражения ногтей является их утолщение. Многие пренебрегают данным симптомом, хотя подобные изменения ногтей приносят существенный дискомфорт: появляется слоистость ногтевой пластины, ее ломкость и отталкивающий внешний вид.
Разновидности утолщения ногтей
В зависимости от причины утолщения ногтей можно выделить два вида:
- Наследственные утолщения ногтей, которые проявляются с раннего детства и сложно поддаются коррекции.
- Приобретенные утолщения ногтей, которые возникают при развитии различных заболеваний или в результате внешнего воздействия.
- Грибковые заболевания ногтей (онихомикозы) – самая частая причина утолщения ногтевой пластины. В зависимости от вида грибка и его способности разрушать структуру ногтя различается локализация грибка. Наиболее благоприятным местом для роста грибов является область сочленения ногтевой пластины и ногтевого ложа, то есть сбоку ногтя у кожных валиков. Внедрению грибков способствуют травмы ногтя и окружающей кожи (заусенцы, царапины и т.д.).
- утолщение ногтя;
- изменение цвета ногтя или его прозрачности;
- разрушение ногтя (слоение, крошение, истончение ногтевой пластины);
- подногтевой гиперкератоз (усиленное деление клеток рогового слоя эпидермиса);
- воспаление окружающих тканей (покраснение, припухлость, болезненность).
К факторам риска заражения грибком относятся:
- эндокринные заболевания (сахарный диабет);
- сосудистые заболевания;
- плоскостопие;
- использование обуви, перчаток и полотенец человека, больного онихомикозом;
- обморожения;
- чрезмерная потливость кожи конечностей или, наоборот, ее сухость.
К группе заболеваний, приводящих к нарушению кровообращения тканей нижних конечностей, относятся атеросклероз и хроническая венозная недостаточность.
Атеросклероз – хроническое, медленно прогрессирующее заболевание, проявляющееся очаговым утолщением внутреннего слоя артерий из-за отложения липидов и реактивного разрастания соединительной ткани.
- Травмы ногтевой пластины и окружающих тканей чреваты нарушением нормальных процессов роста ногтей и нередко их утолщением, а также изменением цвета ногтевой пластины.
- Утолщение ногтей может быть следствием воспалительных поражений ногтя и окружающих тканей. При повреждении зоны матрикса ногтя нарушаются нормальные процессы роста и формирования ногтевой пластины. Изменения могут происходить как в сторону утолщения, так и истончения.
- Сахарный диабет характеризуется сенсомоторной нейропатией и нарушением кровообращения в дистальных (крайних) отделах конечностей. Образуются участки гипоксии, которые приводят к формированию зон гиперкератоза и утолщению ногтей. В результате нарушения чувствительности нижних конечностей человек не замечает мелкие травмы.
Неправильно подобранная обувь меняет нормальное положение стопы и пальцев, что ведет к их сдавливанию и нарушению кровообращения ногтевой пластины и окружающих тканей.
К каким врачам обращаться при утолщении ногтей
Если проблема утолщения ногтей сохраняется длительное время и не связана с травмой ногтя, а также есть другие патологические симптомы, то не следует идти к мастеру ногтевого сервиса с целью коррекции внешнего вида ногтя, а нужно обратиться к дерматологу или терапевту для выяснения возможной причины появления симптомов. Может потребоваться консультация других узких специалистов: ревматолога, сосудистого хирурга, кардиолога, эндокринолога.
Самодиагностика и самолечение в данной ситуации могут привести не только к потере красоты ногтей, но и к более серьезным проблемам.
Диагностика и обследование при утолщении ногтей
После проведения первичного осмотра врач может назначить комплекс лабораторно-инструментальных методов диагностики для установления причин появления симптомов и уточнения диагноза.
-
Микроскопия и посев на паразитарные грибы с ногтевых пластин.
Грибковые инфекции кожи, волос и ногтей относят к группе поверхностных микозов. Онихомикозы - это антропонозная инфекция. Заболевание может передаваться при тесном контакте с больным или опосредовано - через предметы, которыми он пользовался. Инфицирование мо.
Что такое вросший ноготь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костромин Р. А., хирурга со стажем в 6 лет.
Над статьей доктора Костромин Р. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
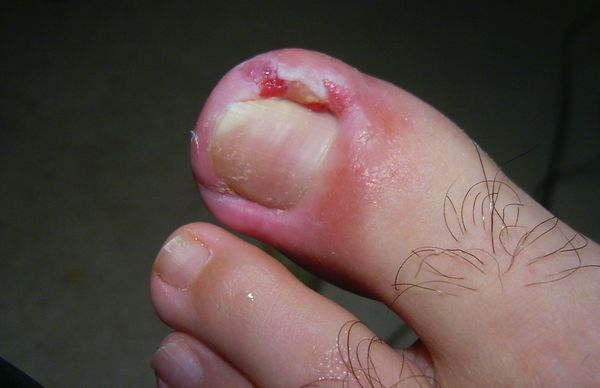
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
Основные причины возникновения заболевания:
- Неправильный уход за пальцами стоп:
- если углы ногтя выстригать слишком глубоко, это приведет к неправильному росту ногтевой пластины и врастанию в мягкие ткани околоногтевого валик;
- ношение тесной обуви с узким носком механически вдавливает кожный валик в ногтевую пластинку. Это провоцирует воспаление, которое в дальнейшем развивается в онихокриптоз. В молодом и трудоспособном возрасте тесная обувь — основная причина появления вросшего ногтя;
- длительное сдавливание пальцев стоп гипсовой лангетой, либо другой иммобилизующей или корригирующей повязкой также может привести к врастанию ногтя.
- Анатомические особенности строения стопы и пальцев[1]:
- врожденные и приобретенные костные деформации — плоскостопие, широкая стопа, вальгусная деформация первого пальца стопы;
- физиологически крупные, мясистые околоногтевые валики.
- Факторы, приводящие к вторичному развитию вросшего ногтя:
- грибковое поражение пальцев стоп (онихомикоз): ногтевая пластинка утолщается, деформируется и врастает в околоногтевой валик;
- травма стопы;
- сахарный диабет, подагра и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вросшего ногтя
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания [3] :
- Умеренный, либо незначительный отёк и инфильтрация ногтевого валика без изменения ногтевой пластинки, выделения гноя и «дикого мяса». Боль чаще всего появляется при движении и ношении обуви.
- Выраженный отёк околоногтевого валика, его увеличение и деформация, «наплыв» тканей на ногтевую пластинку, появление гноя, уплотнение ногтевой пластинки, её тусклость;
- Резкий отёк и гиперемия околоногтевых валиков, выраженные гипергрануляции, «дикое мясо», гной. Ногтевая пластинка истончается, становится ломкой и подвижной.
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
При разборе патогенеза (механизма появления и развития болезни) онихокриптоза важно учитывать особенности строения и роста ногтя [4] .
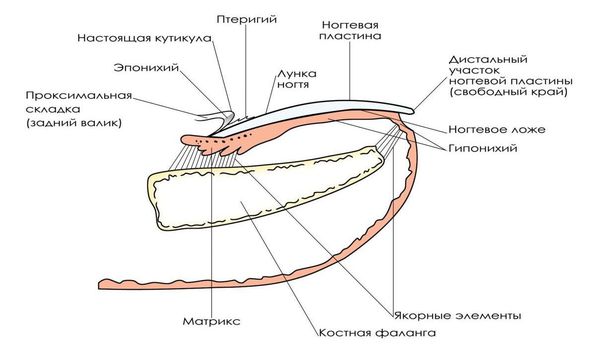
Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Ногтевая пластина не растёт в ширину, и врастание ногтя возникает исключительно из-за воспаления околоногтевого валика. В процессе развития болезни мягкие ткани околоногтевого валика травмируются об острый край ногтевой пластины. Начинается воспалительный процесс с отёком мягких тканей, из-за которого они ещё больше вдавливаются в ноготь. В результате постоянной травматизации начинает разрастаться грануляционная ткань (довольно мягкая и пористая, воспринимаемая незнающим человеком как «лишняя кожа»). Постепенно отёк и воспаление нарастают, всё больше причиняя дискомфорт. Присоединяется грибковая и бактериальная среда, возникает изменение цвета пораженного околоногтевого валика, локальное повышение температуры и выделение гноя. Носить привычную обувь становится практически невозможно, попытки опереться на больной палец вызывают острую боль. Далее воспалительный процесс приобретает хроническое течение, грануляционная ткань уплотняется, ногтевая пластинка деформируется, и воспаление может распространиться на костную ткань [5] .
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести [6] :
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
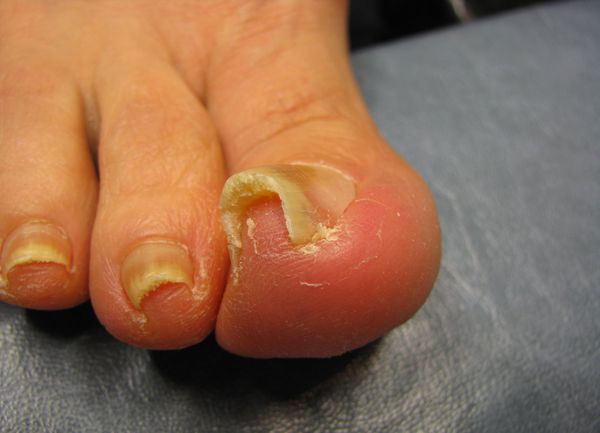
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях [7] :
- Абсцесс пальца стопы — формирование полости с гнойным содержимым, отёк и покраснение всей ногтевой фаланги. Требует хирургического вмешательства.
- Остеомиелит ногтевой фаланги пальца — инфекционный процесс переходит на кость, необходимо медикаментозное и оперативное лечение. При позднем обращении может потребоваться ампутация фаланги пальца.
- Гангрена пальца стопы — необратимое повреждение (некроз) мягких тканей стопы. Единственный способ лечения при таком состоянии — ампутация ногтевой фаланги или всего пальца.
- Лимфангиит или лимфаденит — распространение инфекции по лимфатической системе с поражением лимфатических сосудов или лимфатических узлов. Требует комплексного лечения с назначением противовоспалительной и антибактериальной терапии.
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
Характерный вид пальца, наличие предрасполагающих факторов и анатомических особенностей, признаки воспаления, гнойные выделения и грануляции позволяют без труда поставить диагноз и определить степень тяжести процесса [8] .
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
- Общий анализ крови — для исключения признаков общего воспалительного процесса.
- Рентгенологическое исследование стоп. Рентгенограмма предназначена для выявления распространения гнойного воспаления, перехода патологического процесса на кости фаланг, а также для уточнения анатомических особенностей стопы (степени отклонения первого пальца стопы, оценки степени плоскостопия).
- Посев гнойного отделяемого для изучения вида возбудителя. Это необходимо, чтобы определить чувствительность бактерий к антибиотикам при длительном рецидивирующем течении заболевания и неэффективности терапии.
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
В настоящее время известно более 150 способов хирургического и консервативного лечения вросшего ногтя [2] [9] . Однако желаемый результат (минимальный риск рецидива, высокий косметический эффект, высокая скорость восстановления) дают лишь некоторые из них.
Наиболее эффективные и часто применяющиеся хирургические операции:
- Краевая резекция ногтевой пластинки без резекции околоногтевого валика — включает в себя удаление 1-2 мм вросшего края ногтевой пластинки с разрушением ростковой зоны удалённого фрагмента для исключения рецидива. Операция выбора при незначительно и умеренно изменённом околоногтевом валике без выраженных грануляций и «дикого мяса».
- Краевая резекция ногтевой пластинки с резекцией околоногтевого валика (операция по Бартлетту, по Шмидену) — дополнена одним из вариантов резекции околоногтевого валика. Показана при выраженном изменении околоногтевого валика, обильных грануляциях и наличии «дикого мяса». В данном случае резецированный околоногтевой валик ушивается однорядными узловыми швами. Данный вид операции более травматичный, однако при проведении операции значительно снижается риск рецидива.
- Полное удаление ногтевой пластинки (операция Дюпюитрена) используют всё реже в связи с высоким риском рецидива, высокой интенсивностью боли после операции и низким косметическим эффектом. Операция выбора при сильном поражении ногтевой пластины, например, при онихомикозе.
- Радиоволновой и лазерный методы. В чистом виде применяются редко, однако могут дополнять краевую резекцию. После удаления вросшей части ногтя радиоволновым методом врач воздействует на фрагмент ростковой зоны с целью его разрушения и профилактике рецидива. Ту же процедуру хирург может сделать при помощи лазера.
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
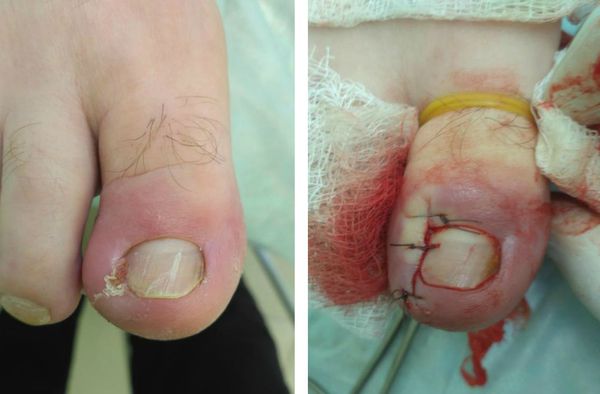
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Существует большое количество научных работ, исследующих способы комбинированного лечения вросшего ногтя. Рассмотрены способы криодеструкции, динамической деструкции фенолом, озонотерапии, ультразвука, КВЧ-облучение и т. д., однако широкого распространения данные методики не получили [10] [11] [12] .
Отвечу на наиболее частые вопросы пациентов:
- После операции можно уйти домой на своих ногах, можно водить машину и вести привычный образ жизни.
- Эффект анестезии сохраняется до 2 часов, после чего появляется боль в области послеоперационной раны. Для послеоперационного периода заранее расписывается обезболивающая терапия с учётом аллергии и сопутствующих заболеваний пациента.
- После операции повязка может незначительно пропитаться кровью, но при сохранении признаков кровотечения необходимо в неотложном порядке обратиться к лечащему доктору.
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях [2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
- носить удобную обувь;
- соблюдать гигиену в уходе за ногтями;
- правильно подрезать ногти: по прямой линии, проходящей не ниже верхушки пальца;
- края ногтя подпиливать пилочкой по углам, чтобы они были гладкими и не травмировали кожу.
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онихомикоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Онихомикоз – это грибковое поражение ногтя, при котором наблюдается изменение его цвета, толщины и отделение от ногтевого ложа. Онихомикоз - часто встречающееся заболевание ногтевого аппарата (не менее 50% всех заболеваний ногтей), которым болеет около 5,5% людей во всем мире. Взрослые болеют чаще, чем дети, поскольку распространенность онихомикозов увеличивается с возрастом (поражение ногтевых пластинок грибком встречается почти у 50% лиц старше 70 лет).
Причины возникновения онихомикоза
Онихомикоз могут вызывать грибы-дерматофиты, дрожжевые грибы и плесневые грибы-недерматофиты.
Дерматофиты становятся причиной заболевания в 60-70% случаев, при этом до 50% приходится на Тrichophyton rubrum. Плесневые грибы-недерматофиты вызывают около 20% всех онихомикозов, а дрожжевые грибы, в том числе Candida spp., - 10-20%.
Достаточно часто обнаруживается ассоциированное поражение грибами и бактериями, а также одновременное инфицирование ногтевой пластинки двумя и более грибами.
Развитию онихомикоза способствуют травмы опорно-двигательного аппарата, нарушение кровоснабжения конечностей (например, вследствие сердечной недостаточности, облитерирующего эндартериита или варикозного расширения вен), сахарный диабет, ожирение, плоскостопие, деформация стоп, курение, псориаз, иммунодефициты. К другим предрасполагающим факторам относят ношение тесной обуви, повышенную потливость, травмы ногтей. Высокий риск приобрести грибок есть у тех, кто участвует в спортивных мероприятиях, посещает общественные бани и бассейны, проживает с родственниками, у которых диагностирован грибок, или у тех, кто уже болел онихомикозом ранее.
Ногти на ногах поражаются чаще, чем на руках, что, вероятно, связано с их более медленным ростом, худшим кровоснабжением и с тем, что ношение тесной обуви создает среду, благоприятную для размножения грибка.
Заражение патогенными грибками может происходить при непосредственном контакте с больным онихомикозом, а также через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). В условиях повышенной влажности (в бассейнах, банях, душевых) грибы длительное время сохраняются и размножаются, особенно на неокрашенных деревянных поверхностях.
При заражении возбудитель проникает в ногтевую пластинку, ложе, матрикс и проксимальный валик ногтя. Ноготь не обладает эффективным клеточным иммунитетом, поэтому очень восприимчив к инфекции. Грибы производят ферменты, разрушающие ногтевую пластину, что облегчает их проникновение вглубь.
Частые очаги онихомикоза - подошвы и межпальцевые промежутки. Обычно грибы поражают ногтевую пластинку, начиная со свободного края, таким образом основные патологические процессы протекают не в самой пластинке, а под ней - в ложе ногтя.
Классификация онихомикоза
Различают нормотрофический, гипертрофический и онихолитический (атрофический) онихомикоз.
При нормотрофической форме пораженный ноготь сохраняет свою толщину и блеск, но меняет цвет.
При гипертрофической форме помимо изменения цвета наблюдается нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза (утолщения и искривления ногтя наподобие когтя мифической птицы грифона), частично разрушается, особенно с боков, нередко пациенты испытывают боль при ходьбе.
Для онихолитической формы характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа - обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; в то же время проксимальная часть ногтя долго остается без существенных изменений.
Кроме того, применяют классификацию, основанную на локализации поражения ногтя: выделяют дистальный онихомикоз (с поражением ногтя у свободного края), латеральный (с поражением боковых сторон), проксимальный (с поражением заднего валика) и тотальный (с поражением всего ногтя).
Симптомы онихомикоза
Основное проявление онихомикоза – изменение цвета ногтевой пластинки: она белеет или становится желто-коричневой, может приобретать фиолетовый, зеленоватый или черный цвет. К другим клиническим проявлениям относят утолщение и зуд кожи в области ногтевых валиков (подногтевой гиперкератоз), отслоение ногтя от ногтевого ложа (онихолизис) и утолщение ногтевой пластинки (онихауксис). Для грибкового поражения ногтя характерен такой признак как дерматофитома - продольная полоса желтовато-белого или коричневатого цвета, локализующаяся в глубине ногтевой пластинки.
Ногти пальцев ног поражаются в 7-10 раз чаще, чем рук, причем чаще всего поражаются большие пальцы. Как правило, грибок одновременно присутствует на нескольких ногтях, нередко у больных онихомикозом выявляется также микоз стоп.
Диагностика онихомикоза
Диагностика онихомикоза основывается на данных клинической картины и результатах лабораторных исследований.
-
Проведение микроскопического исследования пораженных ногтевых пластинок.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Расслоение ногтей: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Расслоение ногтей – это нарушение однородной структуры ногтевой пластины, приводящее к ее расщеплению на отдельные листовидные чешуйки. Данное состояние относится к дистрофиям ногтя, при которых изменения формы и структуры ногтевой пластины связанно с нарушением клеточного питания ногтя.
Ногти – это роговые (или кератиновые) образования, состоящие из β-кератина, который определяет их пластинчатую, или слоистую структуру. Кератин – один из самых прочных белков, уступающий лишь хитину - он стоек к воздействию кислот, щелочей, высоких и низких температур. В состав ногтей также входят вода, холестерин, сера, кальций, фосфор, цинк, селен. Здоровая ногтевая платина прозрачная, гладкая, блестящая, толщиной 0,3- 0,4 мм.
Ногтевые пластины на руках и ногах берут начало из области матрикса, расположенного в основании ногтя. Белый участок корня ногтя в форме полумесяца является видимой частью ногтевой матрицы. Рост ногтя осуществляется за счет деления зародышевых клеток в матриксе, которые постепенно «выталкивают» старую ногтевую пластину вперед. От состояния матрикса зависит структура, форма, толщина и скорость роста ногтя. На твердость и плотность ногтевой пластины влияет количество цистеина - серосодержащей аминокислоты. Между слоями кератина расположены прослойки воды и жира, придающие ногтям блеск и эластичность.
Разновидности расслоения ногтей
Та или иная разновидность расслоения ногтей не является характерной для определенного заболевания, поэтому при одной и той же патологии могут встречаться разные слоящиеся ногти. Например, при красном плоском лишае расслоение может проходить как в продольном, так и в поперечном направлении.
Экзогенными причинами расслоения ногтей могут быть химические и/или физические факторы: контакт с кислотами, щелочами, нефтью, неправильная техника выполнения маникюра и педикюра, тесная обувь.
У женщин, чрезмерно увлекающихся маникюром, дистрофия ногтей может стать следствием воздействия лака и ацетона; у музыкантов, играющих на струнных инструментах, при часто повторяющихся травмах свободного края ногтя происходит его стирание, изнашивание, образуются краевые дефекты.
Привычка грызть ногти (онихофагия) приводит к укорочению, растрескиванию и расслаиванию ногтей. Кроме того, нередко отмечается присоединение инфекции и развитие воспалительного процесса.
Несбалансированное питание, стресс, кожные и хронические заболевания, инфекции, грибковое поражение ногтей, гормональный дисбаланс, влияние некоторых лекарственных препаратов, недостаток витаминов и минералов могут являться эндогенными факторами возникновения расслоения ногтей.
При таких заболеваниях кожи как псориаз, экзема, красный плоский лишай помимо расслоения ногтей часто появляются ямки диаметром от нескольких десятых миллиметра до 1-1,5 мл и глубиной до 1 мм. При этом на дне продольных борозд, начиная от свободного края ногтя, формируются трещины, часто доходящие до проксимального его отдела. Могут поражаться как отдельные ногти, так и все ногти на пальцах кистей. Ногти на ногах поражаются реже.
При экземе нередко наблюдается шелушение ногтей мелкими тонкими пластинками. Деформация ногтевой пластинки зависит от степени поражения ногтевого валика и матрицы. Часто вследствие выраженных воспалительных процессов исчезает ногтевая кожица. При тяжелом течении может наблюдаться полное отторжение ногтевой пластинки от ногтевого ложа. При остро протекающей экземе кожи кистей или стоп отмечается болезненность, жжение и зуд в области ногтевого ложа и кожи ногтевых фаланг.
При псориазе поражение ногтей может манифестировать задолго до формирования псориатических бляшек на коже и до определенного времени служить единственным проявлением заболевания.
При буллезных дерматозах (истинной пузырчатке, врожденном буллезном эпидермолизе, хроническом акродерматите Аллопо и др.) ногти деформируются, могут иметь поперечные следы, исчерченность, продольные борозды, углубления и расщепления, начинающиеся от свободного края.
Изменение ногтей происходит в случае поражения грибком и характеризуется покраснением ногтевого валика – он становится подушкообразным и нависает над ногтем. Из-под ногтевого валика могут быть скудные, крошкообразные выделения, ногтевая пластинка приобретает буровато-коричневый цвет, ее поверхность имеет поперечные борозды, выпуклости и/или углубления. Могут появиться пятна беловато-серого, желтого или грязно-серого цвета округлой или неправильной формы. Ногти истончаются, становятся ломкими, частично отделяются от ногтевого ложа.
Поражение ногтевой пластинки часто имеет место у больных сифилисом. Изменения ногтевой пластинки зависят от выраженности поражения околоногтевого валика, которое возникает как в первичном периоде сифилиса, так на более поздних стадиях заболевания. Ноготь может иметь поперечные борозды различной глубины, быть бугристым, теряет прозрачность, истончается, растрескивается со свободного края, может отделяться от ногтевого ложа.
Расслаивание ногтей нередко указывает на недостаток питательных веществ в организме, который может возникать как в результате их недостаточного поступления с пищей, так и в результате заболеваний желудочно-кишечного тракта.
На расслаивание ногтей влияет дефицит витаминов группы В. Отсутствие ниацина (витамин В3) приводит к их медленному росту, недостаток витамина B6 вызывает хрупкость, сухость и шелушение, биотин (витамин В7) непосредственно влияет на расслаивание ногтей. Витамин С способствует образованию коллагена – основы соединительной ткани, обеспечивает прочность и эластичность ногтей, поэтому его нехватка также чревата их расслаиванием.
Недостаток витаминов Е и D также чреват ломкостью и расслаиванием ногтей.
Кроме витаминов для прочности ногтей необходим ряд микроэлементов (кремний, селен, железо, кальций, магний, цинк). При железодефицитном состоянии наблюдается дистрофия ногтевой пластины.
Эндокринные и обменные нарушения относятся к заболеваниям, клиническая картина которых может сопровождаться деформацией ногтей. Сахарный диабет, гипертиреоз (повышенная функция щитовидной железы), гипотиреоз (пониженная функция щитовидной железы), беременность, менопауза (прекращение менструальных циклов у женщин) вызывают изменения состояний ногтей.
К каким врачам обращаться при расслоении ногтей
Для выявления или исключения заболеваний, провоцирующих расслоение ногтей, может понадобиться консультация врача-терапевта , эндокринолога , гастроэнтеролога , хирурга , дерматолога, миколога.
Диагностика и обследования при расслоении ногтей
Часто для обнаружения точной причины расслоения ногтей требуется целый комплекс лабораторно-инструментальных методов диагностики, из которых врач выбирает необходимые.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.

Грибок ногтей развивается довольно медленно. Поэтому первые признаки грибкового поражения обычно ускользают от внимания пациента. Когда же изменения ногтя, вызванные грибком, начинают бросаться в глаза, это означает, что процесс зашёл уже достаточно далеко, и победить грибок будет нелегко.
Онихомикоз часто воспринимается как косметологическая проблема: ногти, пораженные грибком, выглядят некрасиво. Но бороться с грибком надо не только для того, чтобы вернуть ногтям правильную форму и блеск. Если грибок не лечить, он будет распространяться дальше. Обычно первым поражается ноготь большого пальца ноги. Если лечение не начато, грибок переходит на другие пальцы ног, а поскольку мы неизбежно касаемся своих ног руками, то впоследствии возможно заражение грибком ногтей и на руках. Грибок также распространяется на окружающую ноготь кожу, вызывая её раздражение и зуд.
Оставьте телефон –
и мы Вам перезвоним
Причины онихомикоза
Онихомикоз может быть вызван различными видами грибов. В первую очередь, это – дерматофиты. На втором месте находятся дрожжевые грибы рода Candida, в незначительных количествах всегда присутствующие на коже человека (они чаще поражают ногти рук). Также возможно заражение плесневыми грибами (обычно они сопутствуют другим возбудителям. изолированное поражение плесневыми грибами характерно не для нашего, а для тропического климата).
Риск поражения грибком повышается с возрастом. У детей грибок ногтей встречается очень редко, и, наоборот, у пожилых людей он выявляется сравнительно часто. При этом мужчины страдают онихомикозом чаще, чем женщины.
Возрастная специфика грибка объясняется тем, что наш местный иммунитет с годами снижается, тогда как естественная защита молодого организма, как правило, хорошо подавляет активность грибков, не давая им колонизировать ногтевую пластину. Существует зависимость не только от местного иммунитета, но и от общего. Ослабление общего иммунитета – благоприятный фон для развития любой грибковой инфекции.
Для грибов рода Candida достаточно того, что есть проблемы с иммунитетом: они просто начинают активно размножаться. Грибам других видов ещё надо как-то попасть в наш организм из внешней среды. Некоторые виды грибов могут переноситься животными. Плесневые грибы встречаются повсюду; они способны размножаться, не имея носителя. Однако в большинстве случаев грибковая инфекция распространяется от человека к человеку.
Грибы любят влажную среду. Поэтому заражение грибком часто происходит в местах, где влажность повышена. Это бассейны, сауны, раздевалки, тренажёрные залы. Ношение носков и обуви на влажные ноги также может стать провоцирующим фактором.
Если есть ранки и трещины, они позволяют инфекции пробраться сразу внутрь тканей, избежав необходимости штурмовать защитный барьер, который образует поверхность нашей кожи.
Распространению грибков способствует небрежность в отношении личной гигиены: нельзя пользоваться чужими тапочками, мылом, полотенцем. Именно из-за того, что не в каждой семье следуют этому правилу, грибок ногтей часто становится семейным заболеванием.
Поражение ногтя обычно начинается с края. Дерматофиты проникают
под свободный край ногтевой пластины (в подногтевую выемку). В этом случае
патологический процесс развивается, преимущественно, в ногтевом ложе. Второй путь проникновения грибов – от ногтевого валика. Грибок Candida обычно поражает сначала задний ногтевой валик (возникает паронихия), и только потом страдает сам ноготь. Один из видов дерматофитов (Т. mentagrophytes) может проникнуть прямо через ногтевую пластину.
Симптомы онихомикоза

Первым признаком грибкового поражения является утрата ногтем блеска, помутнение, изменение цвета. В тех случаях, когда инфекция затрагивает кожу вокруг ногтя, наблюдается зуд. Если лечение не начато, грибок начинает разрушать ногтевую пластину: поверхность ногтя становится шероховатой, ноготь может расслаиваться, отслаиваться, ломаться, крошиться.
Конкретные проявления зависят от возбудителя, а также от локализации, продолжительности патологического процесса и его формы. Различают нормотрофическую, гипертрофическую и атрофическую формы грибкового поражения.
Характеризуется тем, что толщина ногтевой пластины остаётся неизменной. Заболевание проявляется в виде белых или желтоватых пятен, которые постепенно увеличиваются в размерах. В конце концов, меняется цвет всего ногтя. Ногтевая пластина может отслаиваться, так как нарушается срастание ногтя с подногтевыми тканями.
Характеризуется значительным увеличением толщины ногтевой пластины (за счёт разрастания подногтевого эпителия). Ноготь приобретает коричнево-желтоватый или серый цвет. Ногтевая пластина обычно активно крошится. Особенно сильно ноготь разрушается с боков, приобретая в результате этого когтеобразную форму.
При данной форме грибковой инфекции ноготь истончается и разрушается, начиная с наружного края. Разрушение идёт вглубь, к заднему ногтевому валику; ногтевое ложе заполняется рыхлой массой, образованной распадающимися частицами эпителия. В конце концов, ноготь может утратиться полностью.
Методы диагностики онихомикоза
Изменение цвета и ломкость ногтей должны стать поводом для обращения к врачу-дерматологу. Не стоит подменять врача и ставить себе диагноз самостоятельно – можно ошибиться: изменения ногтя могут иметь иную причину.
Врач ставит диагноз на основании визуального осмотра (может использоваться микроскоп). Для подтверждения диагноза проводится лабораторная диагностика. Она также необходима, для того, чтобы установить вид возбудителя (это позволит назначить наиболее эффективное лечение).
На приёме врач сделает соскоб с пораженной ногтевой пластины. Если патологический процесс затронул только свободный край ногтя, то берётся также соскоб подногтевого эпителия.
В лаборатории проводится микроскопия. Также проводятся культуральные исследования (материал помещают в благоприятную среду и смотрят, возникнет ли колония грибов). Культуральные исследования позволяют установить, какие именно грибы вызвали заболевание.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения онихомикоза

Лечение грибка ногтей предполагает удаление пораженной части ногтя. Далее проводится лечение с помощью противогрибковых средств местного действия (мази, капли, спреи, лаки). При значительных поражениях врач может назначить противомикотические средства общего действия (таблетки).
Поскольку активность грибов возрастает на фоне проблем с иммунитетом, предложенный курс лечения может включать в себя меры, направленные на повышение общего иммунитета.
Местные средства (мази, кремы, капли) желательно наносить на открытое ногтевое ложе. Не прекращайте обрабатывать место поражения до истечения срока, назначенного врачом. Прежде чем снять лечение, врач, скорее всего, сделает ещё один соскоб, чтобы лабораторное исследование подтвердило отсутствие грибка. Иначе велик риск рецидива заболевания.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

