Сколько живет вне кожи чесоточный клещ
Обновлено: 28.04.2024
На этом месте дерматовенеролог потребовал ставить точку, сказав, что лечить по интернету никого не будет. Если у кого-то что-то зудит, чешется или пятнами идет – добро пожаловать к нему в кабинет, дальше он сам все расскажет. Потому что тем, кто уже заболел, все равно как выглядит чесоточный клещ. А ему, доктору, важно, чтобы пациенты не занимались самолечением. Ибо не все, что чешется – чесотка. И не все, что не чешется – не чесотка.
Миф 1. Чесотка – постыдная болезнь нечистоплотной бедноты
В сознании обывателя чесоткой болеют бомжи и грязнули. В действительности же, чесоточный клещ (Sarcoptes scabiei) не страдает предрассудками – он готов квартировать на ком угодно: хоть на нищем, хоть на топ-модели. Конечно, личный транспорт снижает риск заболевания, и чем дальше от городского дна, тем меньше риск его подцепить. Однако заразиться чесоткой может каждый. И пренебрежение гигиеной тут не при чем. Регулярное использование «мыла душистого и полотенца пушистого», а также минимальная брезгливость в пользовании чужими вещами, уменьшают вероятность заражения. Уменьшают, но не исключают!
Поэтому не стоит обвинять заболевшего человека в каком-то неправильном поведении и считать чесотку постыдной болезнью. Иначе, следуя этой же логике, стыдно болеть ветрянкой и гриппом.
Миф 2. Я никак не мог заразиться чесоткой
Сколько раз доводилось слышать: «Доктор, да вы что! Я никак не мог заразиться – ни с кем не общался, дома у меня чистота!».
Увы, чесотка весьма заразна. И заразиться ею можно не только непосредственно от больного человека при контакте (половом или бытовом), возможен и опосредованный способ передачи возбудителя через предметы, к которым он прикасался. Симптомы чесотки могут появиться как спустя несколько дней после контакта (при заражении взрослой особью клеща), так и спустя месяц (при заражении яйцами).
Из-за того, что чесоточный клещ прекрасно себя чувствует во внешней среде, подцепить его можно самыми разными способами: подержавшись за поручень в автобусе, посидев на полке в поезде, пожав руку респектабельному визави, примерив в магазине костюм или спрятав в кошелек сдачу.
Если в семье есть дети, потенциальных опасностей становится еще больше: скамейки в парке, песочницы, качели и горки во дворе, игрушки в садике и т. д. Но это не значит, что ребенка нужно держать взаперти: если заражение случилось, значит, случилось. И вины родителей в этом нет – есть только болезнь, которую нужно лечить.
Миф 3. Чесотку ни с чем не перепутаешь
Наверняка распознать чесотку может только врач-дерматолог. Существуют атипичные формы заболевания, например, «чесотка без зуда» (вполне, кстати, официальный термин), малосимптомная чесотка у людей, которые часто моются (только клещ от этого не исчезает) и многие другие.
Чесотку, как и другие болезни, проще лечить, когда еще нет осложнений. А они обязательно появятся, если затягивать с визитом к врачу или мазаться чем попало «от всего на свете».
Миф 4. Если в анализах нет клеща, это не чесотка
Закономерность тут другая: если клеща искали и нашли – значит точно чесотка, а если искали и не нашли – то… это ничего не значит. Поверьте дерматовенерологу: такова специфика анализа и самого заболевания. Даже на полностью покрытом высыпаниями пациенте клещей не всегда тьма, при взятии соскоба они могут просто не попасть в исследуемый материал. Ситуацию хорошо характеризует такой пример: если вы искали что-то в темном чулане и не нашли, не исключено, что плохо искали.
Миф 5. Окружающим необязательно знать, что у меня чесотка
Теоретически – да, практически – нет. Во-первых, превентивное лечение бывает необходимо людям, проживающим на одной жилплощади. Во-вторых, у чесотки есть инкубационный период, когда заболевание уже есть, а его проявлений еще нет. Отсутствие зуда и высыпаний на коже у тех, кто общался с больным, не гарантирует, что они не заразились. В-третьих, если лечиться втихую, то можно заражаться снова и снова от тех, кому вы сами невольно «подарили» чесотку и «забыли» об этом сказать.
Миф 6. Чесотку вылечить легко, с этим справится любой доктор
Действительно, победить чесотку несложно. При правильном лечении она проходит за неделю. А назначать это лечение должен специалист по кожным болезням - врач-дерматолог. Только он поставит верный диагноз, пропишет лекарства с учетом всех показаний и противопоказаний, объяснит, какие принципы гигиены нужно соблюдать во время чесотки, как дезинфицировать жилье и предметы обихода.
Обращаясь за помощью к другому специалисту (педиатру, терапевту, аллергологу или даже фармацевту из аптеки), надо быть готовым к тому, что он просто не сумеет распознать болезнь и пропишет что-нибудь не то. Так и лечатся бедные чесоточные пациенты по полгода гормональными мазями «от аллергии» или «дерматита»…
Миф 7. Если лечение от чесотки назначено правильно, больному тут же становится легче
Некоторые средства от чесотки сами по себе способны вызывать раздражение на коже. Так что если во время лечения зуд усилился – не стоит сомневаться в компетенции доктора. Просто сообщите ему о побочных эффектах, и вам назначат препараты помогающие пережить этот неприятный но, кстати, очень недолгий период.
Иногда чесоточные высыпания на коже проходят не сразу после окончания курса лечения чесотки. Здесь тоже ничего криминального нет – коже нужно время, чтобы восстановиться. Грамотный врач еще 1,5-2 месяца должен наблюдать пациента, чтобы не пропустить повторное заражение.
Миф 8. Чесоткой дважды не болеют
Болеть чесоткой, как и как насморком, можно сколько угодно раз. Именно поэтому так важно помимо собственно лечения, соблюдать все рекомендации врача по гигиене и санобработке помещения. Возбудитель, оставшийся на предметах обихода – самая частая причина повторного заражения.
Миф 9. Чесотку невозможно вылечить
Чесотка, в отличие от многих заболеваний кожи, полностью вылечивается, и после окончания лечения (при условии обработки жилья) человек не опасен для окружающих. Так что не нужно шарахаться от любого переболевшего последующие десять лет.
Кстати, заодно, нужно бы развеять еще один миф: КВД (кожно-венерологический диспансер) - рассадник чесотки.
КВД, пожалуй, последнее место, где можно инфицироваться чесоткой. Потому что врачи обычно знают, у какого какая болезнь, и не забывают дать указание санитарке обработать все места, которых касался заразный пациент. Он-то придет и уйдет, а докторам здесь работать, а они не порхают по воздуху и по родному учреждению передвигаются не в скафандре и не короткими перебежками по специально отведенным периметрам. В общем, риск заразиться чесоткой, дотронувшись до ручки двери КВД, на порядок меньше, чем, дотронувшись в автобусе до поручня, который, кстати, антисептиками никто не протирает.

Чесоточный клещ или зудень являются причиной возникновения чесотки. Своё название кожное заболевание получило из-за основного симптома – кожного зуда. Однако, он далеко не всегда является обязательным атрибутом этого недуга. В некоторых случаях инфицированный человек практически ничего не чувствует, единственный шанс обнаружить паразитов при этом – увидеть на поверхности кожи ходы чесоточного клеща.

К вероятным симптомам заражения чесоткой относятся:
- Зуд
- Сыпь
- Чесоточные ходы
- Кровоточащие корки на коже
- Гнойные высыпания
- Экзема
- Узелковые образования (лимфоплазия)
- Дерматолог
- Паразитолог
- Дерматовенеролог
- Поликлиниках
- Кожно-венерологических диспансерах
- Частных клиниках
- Паразитологических центрах
Только лабораторные исследования со 100% точностью способны подтвердить, что сыпь и зуд спровоцированы именно чесоточными клещами. Приведённая ниже информация поможет более подробно разобраться в проблеме, но ставить диагноз должен только врач на основании медицинских показателей, иначе вы можете начать лечиться не от той болезни и причинить вред здоровью применением не тех медикаментов.

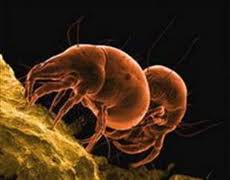
Чесоточный клещ: фото
Информацию о том, как выглядит чесоточный клещ, в общем-то можно считать практически бесполезной, если у вас под рукой нет микроскопа. Размер тела самки в длину не превышает 0,5 миллиметра, самца – 0,25 миллиметра, отложенных яиц – 0,15 миллиметра. На любой стадии развития паразит будет выглядеть как белая или желтоватая точка. Если в этот момент она не будет двигаться, вы даже не поймёте, что это что-то живое. Чесоточный клещ на фото – это всегда изображение, полученное при сильном увеличении, детально разглядеть его невооружённым взглядом не получится. Именно поэтому в первую очередь о присутствии паразитов сигнализируют результаты их жизнедеятельности: ходы чесоточного клеща и укусы.
Распространение чесоточных клещей и, как следствие, развитие болезни происходит следующим образом:
- После попадания на кожу клещ в течение 15-30 минут ищет подходящее место для укуса, а затем начинает прогрызать себе ход под кожей.
- Самка откладывает яйца в чесоточных ходах.
- Через 2-4 дня из них вылупляются личинки, которые начинают прогрызать собственные ходы и развиваться под кожей до взрослых особей.
- Самки могут откладывать яйца ежедневно, этот процесс происходит постоянно.
- По мере роста популяции увеличивается область поражения кожи, так как в ней живут и ею питаются паразиты на всех стадиях развития.
Сколько живет чесоточный клещ
На скорость прогрессирования заболевания влияет также срок жизни паразитов на разных стадиях созревания.

Сколько живут яйца чесоточного клеща
Каждую ночь самка чесоточного клеща откладывает от 2 до 5 яиц. Спустя 2-4 дня вылупляются личинки и начинают прогрызать собственные ходы в коже, одновременно питаясь таким образом. В последующие 4-8 дней личинки несколько раз линяют, постепенно превращаясь во взрослых паразитов. В целом цикл созревания чесоточного клеща занимает от 10 до 14 дней. По прошествии этого времени новое поколение паразитов готово к размножению.
Сколько живет чесоточный клещ
Длительность существования чесоточных клещей зависит от их пола. Самки, если не умирают от независящих от них причин, способны прожить от 1 до 1,5 месяцев. Самцы сразу же после спаривания погибают, поэтому срок их жизни редко превышает 2-3 недели, большая часть дней из которых – это период развития от яйца до взрослой особи.
Сколько живут клещи после обработки кожи препаратами
Популяция клещей, находящаяся на и под кожей в момент обработки, умирает в первые часы после нанесения средства на тело, однако остаточные явления, такие как зуд, шелушение и покраснения кожи могут наблюдаться более длительное время. Как правило это длится 1-2 недели. Если вы будете использовать препараты от чесоточных клещей согласно инструкции и по назначению врача, то положительный эффект не заставит себя долго ждать. К наиболее щадящим и при этом эффективным относятся:
- Спрей «Спрегаль»
- Бензилбензоат
- Серная Мазь
Чесоточные клещи не живут на одежде, но могут находиться на ней и передаваться через неё другим людям. Паразиты попадают на ткань во время перемещений в поисках подходящего участка кожи для питания и обустройства ходов. На поверхность чесоточные клещи выбираются только для размножения и расселения. Если вы интересуетесь этим вопросом с точки зрения обработки вещей, то надеяться на то, что паразиты на одежде, постельном белье или полотенцах как-нибудь умрут сами, не целесообразно. Чтобы гарантированно избавиться от чесоточных клещей на любых текстильных изделиях необходимо постирать их при высокой температуре и прогладить горячим утюгом или, если воздействие высоких температур недопустимо для деликатной ткани, обработать спреем «А-Пар». Его можно приобрести в аптеке.

Чтобы полностью исключить вероятность, что чесоточные клещи всё-таки останутся у вас в квартире даже после всех процедур по лечению кожи и тщательной уборки, необходимо провести общую дезинфекцию. Полная обработка квартиры с помощью СЭС даст вам гарантию, что паразиты не вернуться в вашу жизнь из-за того, что им было где укрыться во время выборочной обработки вещей.

Чесотка – заразное паразитарное заболевание кожи. О болезни было известно еще во времена Аристотеля. Тогда это было целой группой кожных инфекций (видимо, из-за вторичных воспалений и аллергических реакций, вызываемых жизнедеятельностью клеща). Болезнь называлась «псора», позже – «скабиес» (по латыни). Сейчас наиболее распространенное название – «чесотка».
Источник и пути заражения
Согласно статистике, чесотка поразила более 300 миллионов людей во всем мире. Распространяется чесотка в основном из-за плохих санитарно-гигиенических условий. Путь заражения — контактный. Источник — человек. Передается чесотка через рукопожатие, физические и интимные контакты, бытовую посуду, вещи, одежду, средства гигиены, в общественном транспорте – через поручни. Проявляется через 3–4 недели после заражения.
Занимательно и в цифрах: как, где и сколько живет клещ
Чесотка вызывается чесоточным клещом. Его размер около 0,3–0,4 мм, практически невидим глазом. Около 30 минут клещу необходимо для проникновения в кожу. Проделывая туннели в верхнем слое кожи (роговом) самка откладывает яйцо (в день — 2–3 шт.). Скорость, с которой клещ грызет кожу — 0,5–5 мм в сутки. Места откладывания яиц выглядят узелками. Жизненный цикл (от яйца до зрелой особи) – 3–4 недели (потом клещ погибает). Ход на коже сохраняется до 1,5 месяцев.
Диагностика
Для распознания делается соскоб кожи (скальпелем или иглой) и рассматривается под микроскопом. Трудно диагностируется у детей, так как типичный симптом часто совмещается с бактериальной инфекцией и чесотка не имеет типичных клинических проявлений.
Субъективно можно выделить несколько видов инфекции:
- типичная;
- «чесотка чистоплотных»;
- детская (грудничковая);
- норвежская (или крустозная, корковая);
- псевдочесотка (псевдосаркоптоз).
Типичная
Чесотка имеет характерные симптомы: зуд, ходы, парные высыпания. Усиливается к вечеру, после горячей ванны, особенно сильно мешает ночью (самка в это время грызет ход, чтобы отложить яйца), когда тело разогревается в постели. Сон беспокойный. Поражаются места с тонкой кожей — между пальцами рук, около пупка, груди, запястья. Клещ не делает ходы в коже между лопаток и на лице (исключение – норвежская чесотка). Продукты жизнедеятельности клеща провоцируют развитие аллергической реакции (выглядит крапивницей). Типичная чесотка без своевременного лечения переходит в более тяжелую форму: может присоединиться бактериальная инфекция – параллельное кожное заболевание. Кожа будет выглядеть значительно изменившейся.
«Чесотка чистоплотных»
В современном мире распространена так называемая «чесотка чистоплотных» (или «инкогнито»). Такая чесотка имеет нетипичные симптомы. Таким видом заболевают люди, любящие часто мыться или имеющие ослабленный иммунитет после антибиотикотерапии, постоянного стресса. При частом мытье рук и тела мылом нарушается естественный барьер кожи, и она становится уязвима к паразитам. Ходы и сыпь мало заметны, больная кожа зудит и раздражена, выглядит как при дерматите, крапивнице или пиодермии.
Детская чесотка (грудничковая)
У маленьких детей наблюдается сыпь по всему телу, напоминает раздражение или крапивницу. Сначала поражаются ладони и стопы, после сыпь распространяется по всей коже (у детей до 3 лет может поражаться голова и лицо). Часто чесотка совмещена с бактериальной инфекцией — появляются волдыри и гнойнички.
Норвежская чесотка
Самая тяжелая форма из всех возможных. Норвежская чесотка поражает людей с сильно ослабленным иммунитетом, в закрытых помещениях или чувствительной кожей. Болезнь протекает тяжело. Симптоматика: сухая обильная сыпь с белесыми чешуйками, дерматит по всему телу, включая лицо и шею, сильный зуд. Самая заразная чесотка из всех возможных.
Псевдосаркоптоз
Заражение человека происходит от животных, чаще всего от собак, реже от кошек, кур, коз и др. Через несколько часов после заражения появляется первый симптом: сильное воспаление и зуд. Чесотка отличается крупной сыпью: красными волдырями, пятнами, кровяными корочками. От человека к человеку не передается.
Терапия
Чесотка лечится путем уничтожения клеща. Основные правила:
- препараты назначает врач;
- лечатся все контактные люди;
- перед и после лечения принимают душ;
- средство втирается в кожу строго по инструкции (для разных средств разное время и способ лечения);
- коротко стригут ногти;
- во время лечения запрещается мыться (чтобы не смыть препарат с кожи) и менять одежду;
- в доме проводят противопаразитарные мероприятия (обрабатывают 2% содовым раствором поверхность тумбочек, столов, шкафы, дверные ручки и т.п., делают влажную уборку);
- белье и вещи стирают и утюжат.
Как остановить распространение чесотки
Вне тела человека время жизни клеща зависит от внешней температуры. В более влажной среде паразит живет более 14 дней, при сухом воздухе и температуре около 21°C гибнет через 4–5 дней. При 90°C за 30 минут, кипячении – почти мгновенно (необходимо знать при обработке одежды и белья, мочалок и бытовых вещей). Мороз убивает клеща за несколько часов.
Обработка кожи
Эффективные современные препараты:
- эмульсия 10% (для маленьких детей) и 20% (для взрослых) бензилбензоата – лечение около 4 дней;
- аэрозоль «Спрегаль» (лечение — 12 часов);
- мазь «Кротамитон» (Crotamiton);
- 5% мазь с перметрином (Permethrin);
- серная мазь (курс лечения 4–5 дней);
- растворы 60% тиосульфата натрия и 6% хлористоводородной кислоты (втирают сначала один раствор, через 10 минут второй).
Средствами для лечения кожи пользуются в соответствии с рекомендациями врача или по инструкции, приложенной к лекарству. В тяжелых случаях параллельно принимают таблетки от аллергии. Через 7–10 дней проводят контрольный осмотр.
Заболеваемость чесоткой в наше время остается достаточно высокой. Чесоткой болеют люди разного возраста вне зависимости от материального положения и социального статуса.
Чесотка – это распространенное паразитарное заболевание кожи, возбудителем которого является чесоточный клещ Sarcoptes scabiei. Взрослая самка размером 0,3 — 0,5 мм прогрызает роговой слой, а затем в его глубине параллельно коже образует «чесоточный ход». Самка клеща живет до 1,5 месяцев и за это время откладывает до 50 яиц. Вне кожи тела человека чесоточный клещ малоустойчив, погибает примерно через 3-4 дня. Яйца могут сохранять способность к развитию в течение 7-10 дней.
Источником заражения является больной человек. Различают два пути заражения: прямой и непрямой. Прямой – непосредственный контакт с больным человеком при наличии определенных условий , в т. ч. температуры и влажности кожных покровов (совместное пребывание в постели). Реже заражение происходит при уходе за больным, при массаже и т. д. Непрямой путь осуществляется через одежду, в том числе, во время примерки, нижнее белье, постельные принадлежности, которыми пользовался больной чесоткой. В среднем инкубационный период составляет около 2-х недель, но возможен и до 6 недель.
Различают несколько клинических форм чесотки:
- типичная;
- чесотка без ходов;
- чесотка чистоплотных»;
- скабиозная лимфоплазия кожи;
- норвежская чесотка;
- осложненная чесотка (вторичной пиодермией, аллергическим дерматитом, микробной экземой, крапивницей);
- псевдосаркоптоз.
Наиболее часто встречается типичная форма чесотки. Характерным симптомом является зуд. Интенсивность зуда увеличивается по мере продолжительности заболевания. Усиление зуда в ночное время объясняют наличием суточного ритма активности клеща и увеличением ее в ночные часы. Основным клиническим симптомом является чесоточный ход. Типичный ход имеет слегка возвышающуюся линию беловатого или сероватого цвета ,прямую или изогнутую, длиной 5-7 мм. Чаще локализуются на коже кистей, стоп, половых органах у мужчин. Кроме того, на коже могут появляться высыпания в виде узелков, пузырьков, а также наблюдаться расчесы и кровянистые корочки. У детей и пожилых людей могут поражаться лицо и волосистая часть головы.
Чесотка без ходов встречается реже. В ее клинической картине отсутствуют чесоточные ходы. Наблюдаются единичные высыпания. Заражение происходит при тесном телесном контакте.
«Чесотка чистоплотных» возникает у лиц, часто моющихся в быту или по роду деятельности. Схожа с типичной формой, но клинические проявления менее выражены.
Для диагностики чесотки используют жалобы (на высыпания, сопровождающиеся зудом, усиливающимся в вечернее и ночное время), данные анамнеза заболевания, клинической картины (наличие характерных высыпаний, чесоточных ходов) лабораторного обследования (обнаружение чесоточного клеща), обследование с помощью дерматоскопа.
Поэтому, если вы все же заметили у себя подозрительные высыпания ,необходимо немедленно обратиться к врачу-дерматовенерологу. Он проведет необходимое обследование, назначит соответствующее лечение, даст рекомендации о принципах гигиены при чесотке и о дезинфекции жилого помещения и предметах обихода, а также о методах профилактики данного заболевания.
Самолечение при чесотке зачастую приводит к сложностям в диагностике, развитию осложнений, что значительно затягивает лечебный процесс.

Несмотря на успехи в диагностике и терапии чесотки, проблема заболеваемости этим дерматозом сохраняет актуальность. Согласно официальным статистическим данным, в России заболеваемость чесоткой в последние годы составляет около 100 случаев на 100000 населения. Однако этот показатель фактически значительно больше, так как не все случаи регистрируются, достаточно высокий процент самолечения заболевания.
Причинами высокого уровня заболеваемости чесоткой в настоящее время являются социальные (бедность, несоблюдение надлежащих мер санитарии и гигиены, ранняя половая жизнь, миграция, рост числа путешествий), медицинские (контагиозность инкубационного периода, атипичная форма чесотки) и главным образом, иммунологические (уменьшение иммунных реакций у людей по отношению к чесоточным клещам (Sarcoptes scabiei hominis).
Первые описания чесотки выполнены более 2500 лет назад. Чесотка описана в Ветхом Завете и в трудах Аристотеля. В древней Греции чесотку относили к группе кожных заболеваний объединенных термином «псора». В древнем Риме чесотку называли «скабиес», это название сохранилось до наших дней. В средневековых трактатах выдвигались предположения о паразитарной природе чесотки. Достоверные доказательства роли чесоточных клещей в развитии заболевания появляются только после создания оптического микроскопа. В 1687 г. итальянский врач Джован Козимо Бономо и аптекарь Дьячинто Честони впервые описали связь между чесоточными клещами и типичными кожными симптомами, развивающимися вслед за заражением. Именно они впервые установили, что болезнь может быть вызвана микроскопическим организмом. Полное и достоверное описание этиологии и патогенеза дал в 1844 г. немецкий дерматолог Фердинанд Гебра. Это руководство было в 1876 году переведено на русский язык А. Г. Полотебневым.
Чесотка заболевание, вызываемое клещом (Sarcoptes scabiei), способным паразитировать в коже человека. Чесоточный клещ распространен повсеместно, и в мире ежегодно регистрируется не менее 300 млн. больных.
Заражение происходит от больных чесоткой, а также при контакте с одеждой и постельным бельем, на которых находятся клещи.
После оплодотворения самки самец погибает, а самки в коже человека пробуравливают ходы, в которых откладывают до 50 яиц. Развитие клещей от яйца до половозрелых паразитов происходит в течение 4 недель. Взрослые особи живут до 2 месяцев и питаются тканями хозяина, т.е. кожей. При этом поражаются участки нежной кожи. На человеке могут также паразитировать зерновые клещи, а также клещи лошадей, свиней, собак, овец, коз, кошек, птиц. Клещи животных на коже людей длительно не паразитируют.
Клиническая картина
Скрытый период от момента попадания клеща на кожу и до клинических симптомов болезни может быть от 7-10 дней до 4-6 недель. Его продолжительность зависит от массивности первичного заражения.
Ведущим клиническим симптомом чесотки является зуд кожных покровов, особенно по ночам, когда больной согревается. Самка чесоточного клеща проделывает ходы в коже в виде продольных или извилистых серовато-белых линий с двумя черными точками в месте входа и выхода чесоточного клеща. Длина хода 3-10 мм, и поэтому заметно их попарное расположение. На месте входа чесоточного клеща может быть узелок, пузырек или красноватая корочка. При расчесах занесении вторичной инфекции появляются гнойничковые высыпания. Излюбленная локализация поражений кожи при чесотке: живот, боковые поверхности тела, кожа между пальцами рук, боковые поверхности пальцев.
У маленьких детей процесс нередко захватывает ладони, подошвы, волосистую часть головы, лицо и шею, где можно обнаружить чесоточные ходы.
При расчесах ходы вскрываются ногтями и клещи разносятся по всему телу.
Заболевание без лечения может продолжаться в течение нескольких лет. Могут быть и стертые формы болезни, когда слабо выражен зуд и небольшое количество элементов сыпи в нетипичных местах.
Диагностика
Наличие сильного кожного зуда в типичных местах с характерными высыпаниями является основанием для подозрения на чесотку. Окончательный диагноз поставит врач-дерматолог после специального обследования. Это необходимо делать в связи с тем, что под маской чесотки могут протекать и другие кожные заболевания: нейродермит, экзема, почесуха, крапивница, аллергические высыпания, токсикодермия и др.
Профилактика
Необходимо выделять личную и общественную профилактику инвазии. Личная предусматривает соблюдение гигиенических правил при общении с животными и больными людьми, а также соблюдение личной гигиены при посещении общественных мест. Больных изолируют и не допускают в детский коллектив до полного излечения от чесотки. Необходимо осматривать на чесотку и других членов семьи.
Общественная профилактика заключается в своевременном выявлении и эффективном лечении больных, противоэпидемических мероприятиях в банях, общежитиях, детских садах, а также санитарно-просветительная работа. Белье больных нужно кипятить, а одежду и постельные принадлежности обрабатываются в дезинфекционных камерах.
Для оказания квалифицированной медицинской помощи пациентам с высыпаниями на коже можно обратиться в СПб ГБУЗ КВД №11в отделения по адресам:
Читайте также:

