Сколько заживает химический ожог в интимной зоне
Обновлено: 25.04.2024
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
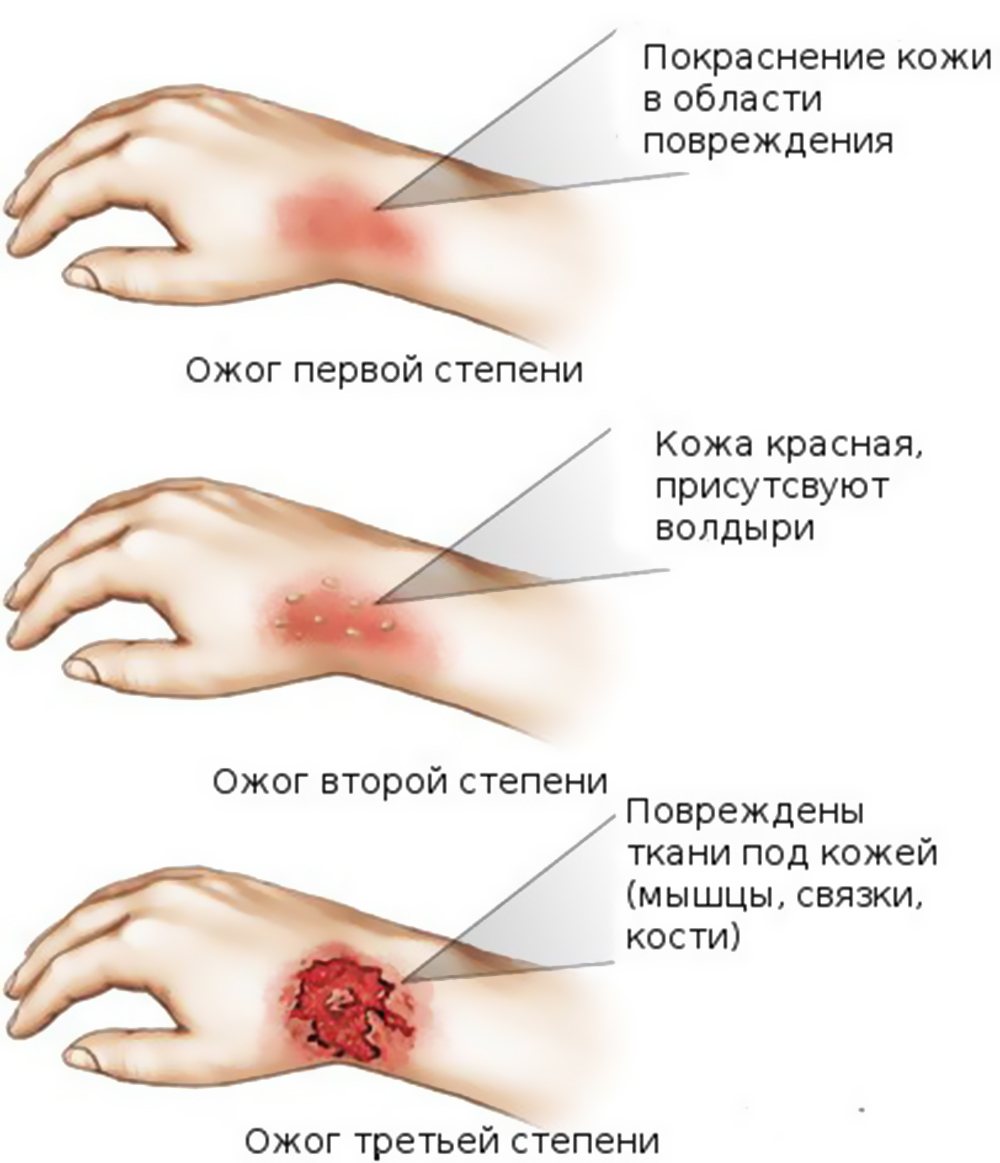
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
На сервисе СпросиВрача доступна консультация дерматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Доброе утро. Чередуйте аппликации пантенола в форме мази и облепихового масла на марлевых салфетках. Второй месяц можно применять Метилурациловую мазь в виде аппдикаций 1-2 раза в сутки. Курс не менее 1-2 месяцев. Рубцы, к сожалению, остатья могут.




Гиперкератоз в данном случае явился защитной реакцией на химическую агрессию. Под ним идет регенерация.

Т.е. конкретно на применение солкосерила и пантенола гинеколог видит увеличение площади гиперкератоза?
Лариса, нет, именно усиление, утолщение слоя кератоза, который можно счистить. Сказал, что вообще ничем не мазать кроме Вагилака. Но меня не устраивает это. Становится все хуже. Дерматологи занимаются вульвы?

Склератрофический лихен это совсем другая история. Геобходимо брать биопсию и подтверждать или опровергать диагноз. И наружная терапия при нем не единственный метод


Жто зависит от квалификации врача и возможностей клиники. В данном случае важную роль еще играет квплификация патоморфолога. Думаю, имеет смысл обратиться в ГНЦДК на Короленко. Там и биопсию точно смогут выполнить, и патоморфологи "заточены" на такие заболевания

Извините за опечатки (с мобильного на солнце). Кстати, вы не уточнили, что пытались лечить йодом и его процент
Лариса, у меня появились кондиломы, которые врач собрался удалять только после своего отпуска через 1,5 месяца. Я помазала всю слизистую йодом 5% спиртовым раствором. Боялась, что их станет больше.
Лариса, на Опарина врач назначил вообще Дермовейт. Но он гормональный. А у меня кондиломы. Одна из врачей учидела еще и под ними фон лейкоплакии. Она сейчас в отпуске до сентября. Я боюсь пользоваться вот так просто дермовейтом. Диагноз не подтвержден по биопсии. Ее не брали.

Что сделано, то сделано. Но вообще в Москве врачей много. Это в части удаления кондилом. Специалиста в Короленко смогу чуть позже уточнить сегодня. ВПЧ, надеюсь, неонкогенных типов определялся?
Лариса, спасибо. Не буду.
Кондиломы прижигали солеодермом в 2015 году. Появились они в 2010, когда я еще не начала половую жизнь. Это сейчас был рецидив. Опять прижгла гинеколог солеодермом в апреле. Впч никогда не определялся в пцр все эти годы. Даже несмотря на клинические проявления.А мой ожог случился в марте этого года. До сих пор не проходит гиперкератоз. Очень все стягивает. Болезненность постоянная.


Лариса,
На руках были и много. Удалила в 2005 году у косметолога. В 2005 году. Сейчас тоже есть крошечные три.
Шейка матки чистая, смотрели уже 3 гинеколога. Проба шиллера полностью положительная. Даже по жидкостной цитологии 1 класс мазка
Лариса, от кондилом врач назначила Аллокин Альфа. Планирую проколоть. Он не вреден при непонятной ситуации с гиперкератозом?

Ясно. Онкоцитологию каждый год в обязательном порядке. Также пройдите консультацию иммунолога, необзодимо проверить противовирусное звено иммунитета с учетом рецидивов и нескольких локализаций впч

Здравствуйте,Анастасия! Делайте компрессы с липовым цветом,смазывания облепиховым маслом,маслом шиповника,ромашки,метилурациловые свечи 2 раза в день (по показаниям допускается увеличение дозировки до 8 свечей в сутки). . Для более быстрого заживления пораженных тканей местно используют Каротолин.

Теоретически постожоговый гиперкератоз должен уже был пройти. Особенно, если перепробован арсенал, упомянутый вами.. Слизистая вообще быстро регенерирует. В данном случае необходимо уточнять диагноз. Лейкоплакия, склератрофический лихен и т.д




Можете смело взять крем овестин, там содержатся эстрогены, они отлично влияют на регенерацию слизистой. Смазывайте дважды в день пока не увидите эффект, в среднем думаю это займёт около нкдклин
Александра, у меня все в порядке с гормонами. Гинеколог не предполагает, что это связано с гормонами. Я понимаю, о чем Вы.
Александра,
У меня обнаружили кондиломы, я боялась, что это перейдет дальше и обработана здоровую слизистую йодом. Несколько дней обрабатывала. А потом все опухло и седло белой отпаренной кожей через три дня. После этого появилась белесость и постоянно облазило с периодичностью.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здрпвствуйте, Элина. Используйте спрей пантенол. Уберет болезненность и способствует быстрому заживлению.
Марина, левомеколь не поможет в моей ситуации? Я планировала обрабатывать хлоргексидином и потом мазать обеззараживающими и заживляющими средствами. Не стоит его применять?

Левомиколь это антибиотик, его можно использовать для предупреждения присоединения вторичной инфекции. Заживляющие средства можно и нужно использовать.

Здравствуйте!
Можно использовать пантенол спрей несколько раз в день, крем Афлодерм 2 раза в день 5-7 дней
Алина, левомеколь не поможет в моей ситуации? Я планировала обрабатывать хлоргексидином и потом мазать обеззараживающими и заживляющими средствами. Не стоит его применять?


Здравствуйте! Подскажите, чтобы в дальнейшем не вызвать рецедив нельзя вообще купаться в прохладной и холодной воде? Например, в озере или в бассейне?

Добрый день Элина ! Прикрепите пожалуйста фото всей области , по фото и по вашему описанию похоже на герпес ,

Элина , я считаю что это генитальный герпес, и нужно принимать ацикловир 800 мг 4 раз в сутки 5 дней, комплекс витамин группы В по 1 таблетке 2 раза в день 14 дней, все высыпания обрабатывать фукорцином 3-4 раза в день до образования плотной корки, затем крем ацикловир до полного заживления, носите нательное белье из х/б ткани, свободные, исключите шерстяные и синтетические вещи, ограничить контакт с водой, не переохлаждаться,

Марина, как подмываться, если это вызывает жуткую боль на месте поражения? И как часто это делать?
Нормально ли это, если при герпесе появились белые выделения из влагалища?
Начала принимать таблетки, спрей и мазь эплан. Зуд и жжение уменьшились. Изза боли почти не ополаскиваю, а только промакиваю туалетной бумагой. Язвы стали бледноватые, но как будто распаренные менее очерчены, сращиваются в одну. Нормально ли это? Как вообще должно происходить заживление?
Ожоги лица, кисти, промежности относятся к так называемым ожогам особой локализации и, как правило, в зависимости от их площади и глубины, требуют госпитализации. Указанные локализации являются функционально и косметически важными, поэтому их лечению следует уделить особое внимание, так как ошибки в тактике и объеме медицинской помощи, несвоевременность ее оказания могут в последствие привести печальным последствиям.
Тактика ведения пациентов с ожогами особых локализаций имеет свои особенности. Данные области кожи богато кровоснабжаются, поэтому в первые часы после ожога развивается выраженный отек мягких тканей. Глазные щели при этом могут полностью смыкаться. Нередко ожоги лица сочетаются с ожогами конъюнктивы и роговицы и требуют офтальмологического лечения.
Ожог промежности встречается достаточно редко, как правило, повреждающим фактором выступает кипяток. Помимо развития отека тканей у пострадавшего теряется способность самостоятельно передвигаться, часто требуется катетеризация мочевого пузыря. Интенсивный болевой синдром требует адекватного обезболивания, а нередко возникающее психомоторное возбуждение — седация.
Местное лечение ожогов лица и промежности часто ведется открытым способом, без наложения повязок. Применяются мази и композиции на основе сульфадиазина серебра, повидон-йода. При наличии глубоких повреждений прибегают к использованию реконструктивных вмешательств с применением полнослойных кожных трансплантатов, лоскутов с осевым кровоснабжением, в том числе с применением микрохирургических техник. Реабилитация пациентов с глубокими ожогами лица, кистей, промежности – сложная задача для пластических хирургов, урологов, травматологов, врачей лечебной физкультуры. Нередко требуются многократные реконструктивные вмешательства для восстановления утраченной функции и внешнего вида.
В соответствии с протоколом на догоспитальном этапе предполагается следующий алгоритм помощи обожженному, пострадавшему в ДТП:
1. Прекращение действия термического фактора:
- извлечь (вынести, вывести) пострадавшего из очага поражения;
- охлаждать участки поражения (не менее 15 мин), таким образом, используется анальгезирующий эффект криовоздействия, снимается остаточное влияние высоких температур, предотвращается первичное прогрессирование некротических изменений (прохладной водой, грелками с холодной водой, криопакетами); нужно помнить, что сильное охлаждение может привести к гипотермии за счет совокупного действия используемых охлажденных предметов и испарения с ожоговой поверхности, особенно при обширных ожогах, поэтому после охлаждения ожоговых ран нужно принять меры по согреванию пострадавшего;
- не следует удалять прилипшие к ожоговым ранам части одежды, ожоговые раны укрывают чистыми сухими повязками, при обширных поражениях используют простыни, применение красящих антисептиков на догоспитальном этапе противопоказаны.
2. Восстановление и поддержание витальных функций пострадавшего. После прекращения воздействия термического агента необходимо убедиться в отсутствии нарушений витальных функций и принять меры по их восстановлению и поддержанию, после чего приступить к процессу диагностики.
При нарушении сознания у пострадавшего с термической травмой необходимо исключить возможную черепно-мозговую травму, отравление угарным газом (смесью дымов), алкогольном или наркотическом отравлении. На месте происшествия исследование пострадавшего должно быть быстрым, но продуманным и последовательным.
3. Обязательным компонентом при оказании медицинской помощи на догоспитальном этапе является обеспечение проходимости дыхательных путей, проведение оксигенотерапии, а при необходимости и искусственная вентиляция легких с оценкой параметров адекватной вентиляции и газообмена во время транспортировки. Как правило, кроме непосредственного действия термического агента на респираторный тракт у этих пострадавших имеется отравление продуктами горения и оксидом углерода и проведение оксигенотерапии или ИВЛ является необходимым условием патогенетической терапии.
Интубация трахеи должна быть выполнена в следующих случаях:
- отсутствие сознания;
- при клинических признаках тяжелой ингаляционной травмы проявляющейся признаками дыхательной недостаточности, удушьем, стридором, признаками поражения продуктами горения верхних дыхательных путей и всего респираторного тракта;
- интубация трахеи и ИВЛ может быть проведена также у пострадавших с обширными ожогами в области лица, шеи и грудной клетки, а также при любой локализации ожогов площадью более 50% поверхности тела, так как зачастую при данной локализации дыхание пострадавших неэффективно, приводит к гипоксии и усугубляет ее.
4. Обезболивание и седация на догоспитальном этапе. Устранение боли должно быть не только эффективным, безопасным, но и должно учитывать специфику состояния ожоговых больных. При невозможности осуществить интубацию трахеи рекомендуется исключить внутривенное введение наркотических аналгетиков (морфин, фентанил, промедол, реже кетамин), способствующих нарушению сознания, дополнительного его угнетения, а самое главное депрессии дыхания, что порой уже на этапе специализированной помощи приводит к трудностям в оценке тяжести состояния, сглаживанию клинической картины, не говоря уже о непосредственных осложнениях. Для купирования болевого синдрома бывает достаточно применения анальгина в сочетании с антигистаминными препаратами (супрастин). Применение нестероидных противовоспалительных препаратов (НПВС) может быть достаточно эффективным, например кетопрофен (кетонал), обладает выраженным противовоспалительным и анальгетическим эффектом. Для купирования болевого синдрома кетонал назначают внутримышечно или внутривенно 100-200 мг. Препаратом выбора может служить и кеторолак, пригодный для парентерального введения, вызывающий выраженное, быстронаступающее, достаточно продолжительное анальгезирующее действие. По своему анальгезирующему действию кеторолак вполне сопоставим с опиоидами: 2 мг в/м введенного кеторолака эквивалентны 1 мг морфина. Для купирования острого болевого синдрома рекомендовано в/м или в/в введение 30 мг.
Для купирования тревожности, беспокойства рекомендованы бензодиазепины (себазон, реланиум) внутривенно 10 мг. При сильном психомоторном возбуждении их можно сочетать с нейролептиками (дроперидол в/в 5-10 мг). На догоспитальном этапе рекомендуется следующая схема: кетонал — 100 мг, супрастин-20 мг, реланиум – 10 мг.
Следует подчеркнуть, что наркотические анальгетики и большие дозы седативных препаратов вводятся при крайне тяжелых поражениях с последующим обеспечением адекватного газообмена, стабильной гемодинамики и под тщательным инструментальным мониторингом пострадавшего.
5. Инфузионная терапия является основным патогенетическим элементом противошоковой терапии. Для ее обеспечения необходима катетеризация одной или двух периферических вен, а при невозможности выполняется катетеризация одной из центральных вен. Объем и темп инфузии определяются тяжестью полученной травмы и временем транспортировки. Инфузионная терапия на догоспитальном этапе включает внутривенное введение сбалансированных солевых кристаллоидных растворов, в которых основным ионом выступает натрий (раствор натрия хлорида 0,9%, раствор Рингера). Объём инфузионной терапии у обожжённых рассчитывается исходя из площади ожогов кожи и массы тела с использованием формулы Паркланда. За первые 8 часов переливают половину рассчитанного объема, добиваясь устойчивого темпа диуреза 1мл/кг/час.
Vмл р-р Рингера= 4 мл ´1 кг массы тела ´площадь ожога %
Путем несложных математических вычислений можно рассчитать объем переливаемых кристалоидных растворов на догоспитальном этапе:
Vмл = 0,25 мл´1 кг массы тела ´площадь ожога % ´час
Пострадавшим с ингаляционной травмой рекомендуется увеличивать объем переливаемых жидкостей на 40% от расчётного (Sheulen J.J., Muster A.M., 1982; T.L. Lee-Chiong, 1999).
Закономерным является внутривенное введение инфузионных антигипоксантов и антиоксидантов, включающих в себя фумараты или сукцинаты (Мафусол, Полиоксифумарин, Реамберин, Цитофлавин), обладающие следующими эффектами:
- восстановление клеточного метаболизма;
- влияние на утилизацию жирных кислот и глюкозы клетками;
- нормализация кислотно-основное состояние и газового состава крови.
Однозначного применения по использованию синтетических средне- и крупномолекулярных коллоидов нет, тем более в первые часы после травмы. Растворы на основе желатина (Гелофузин – 4%) и производные гидроксиэтилкрахмалов (Гемохес – 6-10%, Рефортан – 6-10 %, Волювен, Стабизол), которые обладают объемзамещающим действием, способны стабилизировать гемодинамику и улучшать реологические свойства крови. Кроме того, сильноразветвленные молекулы крахмала образуют защитный барьер в пространствах между клетками эндотелия, эффективно устраняют транскапиллярную утечку и защищают эндотелиоциты от повреждения различными агентами (LangK., SuttnerS., etal. 2003). Мы можем рекомендовать применение данных инфузионных средств на догоспитальном этапе при выраженных признаках гиповолемии и нестабильной гемодинамики.
6. Транспортировка нуждающихся в госпитализации в идеале должна осуществляться в стационары, имеющие специализированные отделения для лечения пострадавших с термической травмой. Показанием для госпитализации являются:
- ожоги IIстепени на площади более 10% (у лиц старше 60 лет и у детей на площади более 5%);
- ожоги IIIaстепени на площади более 3-5%;
- ожоги IIIб-IVстепени;
- ожоги функционально и косметически значимых зон (лицо, промежность, кисти, стопы, зоны суставов);
- электроожоги, электротравма;
- ингаляционная травма;
- ожоги, сочетающиеся с другими повреждениями;
- ожоги у больных с тяжелыми сопутствующими заболеваниями.
Транспортировка тяжелообожженных осуществляется на фоне продолжающейся инфузионной терапии, под мониторным контролем параметров кровообращения и дыхания: АД, пульс (неинвазивным способом), регистрации температуры тела, при возможности регистрации ЭКГ. Важным является пульсоксиметрия и капнометрия, особенно при проведении оксигенотерапии и ИВЛ.
Мы производим лечение ожогов различной степени сложности.
© 2012-2022. Все права защищены.
Клиника МЧС. Центр реконструктивной, восстановительной и пластической хирургии.
Политика конфиденциальностиКарта сайта
Химические ожоги – это повреждения кожи, подлежащих тканей, глаз, внутренних органов (желудка, пищевода), возникающие в результате контакта с едкими веществами. В зависимости от типа химического агента возможно образование колликвационного или коагуляционного некроза. На фоне всасывания некоторых агентов наблюдается токсическое поражение внутренних органов. Патология диагностируется на основании данных анамнеза, физикального обследования. При внутренних повреждениях показаны фарингоскопия, рентгеноскопия, эзофагогастроскопия. Лечение – антибиотики, перевязки, хирургические вмешательства, инфузионная терапия.
МКБ-10
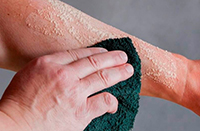



Общие сведения
Химические ожоги встречаются реже термических. Как правило, наблюдаются на небольшом участке тела. С учетом глубины и площади поражения оцениваются так же, как термические, но отличаются от них по характеру разрушения тканей и длительности воздействия. Поражающее действие продолжается до тех пор, пока агент не будет нейтрализован, разбавлен либо инактивирован. Из-за возможных нарушений зрения, перфорации полых органов особую опасность представляют травмы глаз и ЖКТ.

Причины
Причиной развития становится контакт кожи или слизистых оболочек с едкими жидкостями, концентрированными щелочами, кислотами, окислителями, солями некоторых металлов, фосфором, рядом газов. Повреждение, в отличие от всех прочих видов ожогов, возникает не под влиянием внешней энергии, а вследствие физико-химических реакций, возникающих в месте травмы.
Разрушение тканей продолжается до того момента, пока агрессивное вещество не будет удалено, разбавлено или иным образом инактивировано, что обуславливает усугубление поражения с течением времени. Углублению ожога может способствовать оставление агента на коже или слизистой, не снятая одежда, пропитанная химикатом. Иногда причиной дополнительного поражения становится неправильно оказанная первая помощь, провоцирующая вторичные разрушительные химические реакции.
В клинической практике чаще встречаются химические ожоги кистей рук и глаз, развившиеся в результате производственных травм при нарушении техники безопасности, возникновении аварийной ситуации. Другие части тела поражаются гораздо реже. Травмы пищевода, желудка, полости рта у взрослых почти в половине случаев являются следствием попытки самоубийства. У детей, психически больных людей, пациентов, находящихся в состоянии алкогольного или наркотического опьянения, повреждение может стать результатом несчастного случая (ошибочного приема едкой жидкости, перепутанной с безопасным продуктом питания).
Патогенез
Тяжесть повреждения определяется пятью факторами: силой и количеством химического агента, способом и продолжительностью контакта, а также степенью проникновения агрессивного вещества. Сила агента зависит от его химических характеристик, количество – от концентрации, объема соединения. Чем дольше и сильнее агент контактирует с тканями, тем глубже поражение.
Механизм действия вещества связан со способом денатурации белка. Перманганат калия, гипохлорид натрия, хромовая кислота обладают выраженным окисляющим эффектом, нарушают работу энзимов и, как следствие, быстро вызывают гибель клеток. Такие коррозивы, как гидроксид натрия, дихроматы, белый фосфор, фенол мгновенно разрушают все клеточные структуры.
Под воздействием щавелевой, гидрохлорной, серной кислоты происходит массивная дегидратация, лизис клеток. При контакте с бензином, горчичным газом, метилбромидом наблюдается расслоение тканей, высвобождение тканевых аминов. Аммиак, уксусная, муравьиная, дубильная, серносалициловая, некоторые другие кислоты связывают белок или катионы путем образования солей.
Классификация
С учетом характера поражающего агента выделяют следующие разновидности химических ожогов:
- Кислотой. Тяжелые повреждения выявляются при действии сильных кислот (pH менее 2). Соединения вызывают сворачивание (коагуляцию) белка, образуется сухой кожный струп, препятствующий проникновению агента вглубь тканей, поэтому травмы обычно неглубокие.
- Щелочью. Сильными щелочами, провоцирующими тяжелые ожоговые поражения, считаются вещества с pH более 11,5. Соединения разжижают участки некроза. Ткани ослабляются, что позволяет веществу проникать в подлежащие слои, вызывая глубокие поражения.
- Солями тяжелых металлов. Имеют меньшее значение по сравнению с предыдущими группами, поскольку травма, как правило, ограничивается поверхностными слоями кожи.
Разделение химических ожогов по глубине несколько различается в традиционной российской и международной классификациях. В соответствии с МКБ-10 выделяют следующие виды травм:
- 1 степень. Соответствует 1 степени в российской систематизации. Повреждается только эпидермис.
- 2 степень. Соответствует 2 и 3А степеням в отечественной классификации. Поражается эпидермис, верхний слой дермы.
- 3 степень. Соответствует 3Б и 4 степеням в классической систематизации. Характеризуется тотальным некрозом дермы, возможно – с подлежащими тканями (мышцами, связками, костями).
Симптомы
Химические ожоги кожи
Появляется резкая боль. Внешний вид зоны повреждения определяется типом химического агента, глубиной ожога. Под действием кислот образуется сухой твердый струп. Граница между пораженным участком и окружающей здоровой кожей хорошо просматривается, благодаря четко отграниченному краю корки, образующейся в области некроза. При ожогах щелочами формируется рыхлый, мягкий, беловатый струп, который без четкой границы переходит в окружающие ткани.

После взаимодействия с серной кислотой кожа вначале становится белой, затем приобретает коричневый либо серый оттенок. Разрушение азотной кислотой придает кожным покровам желто-коричневую либо светло-желто-зеленую окраску. Ожоги уксусной кислотой грязно-беловатые, соляной – желтые, карболовой – сначала белые, потом бурые. Под действием концентрированной перекиси водорода ткани становятся сероватыми.
Поскольку повреждение тканей продолжается какое-то время после травмы, достоверное определение степени ожога возможно только через 5-7 дней.
- Для 1 степени характерны гиперемия, отечность, умеренная болезненность.
- 2 степень проявляется образованием прозрачных пузырьков на отечных, покрасневших кожных покровах.
- Ожоги 3 степени сопровождаются образованием пузырей с кровянистым или мутным содержимым, область поражения становится нечувствительной, безболезненной.
- При 4 степени определяются участки некроза, распространяющиеся на различную глубину.
Среди химических ожогов преобладают повреждения 3-4 степени.
Дальнейшее течение болезни определяется глубиной поражения. Поверхностные ожоги заживают самостоятельно. После разрушения всего слоя дермы самостоятельное восстановление невозможно. Участки сухого (коагуляционного) некроза отторгаются, оставляя после себя рану, которая постепенно заполняется грануляциями. При влажном (колликвационном) некрозе отмечается тенденция к распространению нагноения на окружающие ткани, что приводит к утяжелению состояния больного, образованию обширных дефектов.
Большая площадь повреждения, активное всасывание химического агента чреваты общетоксическим воздействием на организм с развитием полиорганной недостаточности. Выявляются лихорадка, выраженная слабость, тошнота, нарушения сердечной деятельности, расстройства сознания. Чаще всего страдают печень и почки. При поражении печени возможны пожелтение кожи, потемнение мочи, обесцвечивание кала, боли в правом подреберье. Вовлечение почек проявляется уменьшением количества отделяемой мочи, отеками, запахом ацетона изо рта.
Ожоги верхних отделов ЖКТ
Чаще всего наблюдаются ожоги концентрированной уксусной кислотой. Несколько реже встречаются поражения другими кислотами (серной, соляной), щелочами (едким натром, каустической содой, гидроокисью натрия). В число прочих химических агентов входят марганцовка, ацетон, силикатный лей, лизол, нашатырь, йод, фенол, этил, перекись водорода, растворы электролитов.
В момент приема агрессивного агента возникает резкая боль во рту, распространяющаяся за грудину, в эпигастральную область. Отекают губы, язык, затем отек охватывает глотку, верхние отделы желудочно-кишечного тракта. Отмечается дисфагия, потом появляется рвота желудочным содержимым с примесью крови, участков слизистой. Глубокие ожоги осложняются профузными кровотечениями, расстройствами дыхания. Развивается интоксикация с признаками нарушения функций внутренних органов. Выраженность общих проявлений определяется видом, объемом, концентрацией принятого химического вещества.
Через несколько дней выраженность отека снижается, начинается формирование грануляций. Боли и явления дисфагии уменьшаются, пациенты перестают отказываться от еды. Через некоторое время грануляции трансформируются в рубцы, что вызывает уменьшение просвета пищевода, повторное развитие нарушений глотания. Стриктуры формируются на протяжении 2 месяцев после травмы, без лечения образуются у 70% больных.
Химические ожоги глаз
В 40% случаев травма возникает вследствие контакта со щелочами. Причиной чаще становятся едкий натр, гашеная известь, каустическая сода, аммиак. У 10% больных поражение глаз развивается из-за попадания соляной, серной, уксусной, других кислот. Половина случаев обусловлена воздействием бытовых аэрозолей, гербицидов, инсектицидов, красок для ресниц, строительных лаков, а также химических веществ, используемых в средствах для самообороны.

Как и при поражении кожи, ожоги щелочами опаснее контакта с кислотами. После повреждения щелочью возникает колликвационный некроз, который распространяется за пределы зоны воздействия агрессивного вещества. Установить тяжесть травмы достоверно можно только через 2-3 суток. При поражении кислотой наблюдается коагуляционный некроз с образованием струпа.
Если пациенту удалось быстро сомкнуть ресницы, возможно только поражение век. Непосредственное воздействие на ткани глаза становится причиной некроза конъюнктивы с образованием язвенного дефекта, формированием сращений между глазным яблоком и веком. Ожоги роговицы сопровождаются светобоязнью, блефароспазмом, слезотечением, иногда – помутнением роговицы, нейротрофическим кератитом. При вовлечении радужки развивается ирит.
Исходом нередко становится снижение зрения, которое может варьироваться от незначительного ухудшения до полной слепоты. Вторичное инфицирование характеризуется развитием панофтальмита, эндофтальмита. В отдаленные сроки после глубоких химических ожогов может выявляться вторичная глаукома. Тяжелые поражения приводят к разрушению тканей, требуют удаления глаза.
Диагностика
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра. Для определения площади ожогов кожи используют стандартные методы (правило девяток, специальные таблицы, сетки с маркировкой). Для уточнения глубины оценивают цвет кожи, степень поражения эпидермиса, состояние дермы, наличие пузырей, струпов. Учитывают, что истинная тяжесть химического ожога становится очевидной лишь спустя несколько дней, особенно – при действии щелочей.
При травмах ЖКТ проводят осмотр полости рта, фарингоскопию, непрямую ларингоскопию. Из-за опасности перфорации стенки полых органов другие инвазивные методы в остром периоде не применяют, диагноз выставляют на основании анамнеза и клинических симптомов, решение о необходимости экстренных оперативных вмешательств принимают при появлении признаков нарушения целостности желудка или пищевода. В последующем производят эзофагогастроскопию, рентгеноскопию.
Ожоги глаз также диагностируются по данным анамнеза, жалоб, внешнего осмотра. Офтальмологические исследования при поступлении не показаны, рекомендовано немедленно начинать неотложную помощь. В последующем для уточнения тяжести травмы выполняют визометрию, офтальмоскопию, измерение ВГД, биомикроскопию, другие процедуры. Перечень методик определяется индивидуально с учетом имеющихся нарушений.
Лечение
Первая помощь
Первоочередной задачей является минимизация контакта тканей с агрессивным веществом. Оказание первой помощи должно начинаться как можно скорее, оптимально – прямо на месте. Загрязненную одежду необходимо снять. Порошкообразные агенты следует стряхнуть. В большинстве случаев для удаления химиката рекомендовано обильное промывание водой. Исключением является поражение негашеной содой – в этом случае вода вызывает бурную химическую реакцию, усугубляющую тяжесть травмы, поэтому соединение нужно удалять с помощью растительного масла.
При точно определенном повреждающем агенте возможно использование специальных средств. Так, при ожогах фтористоводородной кислотой применяют 10% раствор глюконата кальция, избегая нанесения слишком большого количества средства, чтобы не спровоцировать нежелательную тканевую реакцию. Обработка этиловым спиртом или полиэтиленгликолем позволяет повысить растворимость фенола, который после этого лучше смывается водой.

Удаление фосфора осуществляется с помощью небольшого количества 1% раствора сульфата меди. Обильное орошение может привести к всасыванию деактивирующего средства, обладающего гепатотоксическим действием. При ожогах белым фосфором, цементом промывания водой нужно проводить как можно дольше. В первом случае это помогает устранить опасность спонтанного самовозгорания фосфора, во втором – обеспечивает достаточную дезактивацию щелочи, содержащейся в цементе.
Если специфические нейтрализаторы отсутствуют, для промывания ожогов кислотой можно использовать слабый раствор питьевой соды, ожогов щелочью – слабый раствор лимонной кислоты. Необходимо тщательно следить за тем, чтобы на поврежденные ткани не попали слишком концентрированные деактиваторы, поскольку это может усугубить травму. Для уменьшения болевого синдрома применяют анальгетики. Обезвоживание предупреждают путем обильного питья. Пациента укутывают.
При ожогах глаз производят обильное струйное промывание водой или физраствором. Нанесение нейтрализующих составов не рекомендовано из-за риска возникновения непредсказуемых реакций с образованием агрессивных продуктов и их последующим разрушающим действием на нежную конъюнктиву. При химических ожогах ЖКТ нужно обильно промыть ротовую полость водой. Вызывать рвоту нельзя, так как это может спровоцировать разрыв пищевода.
Местное лечение
Ожоговую поверхность обрабатывают. С кожи удаляют химическое вещество и инородные тела, закрывают рану асептической повязкой, придают конечности возвышенное положение. Струпы сохраняют до их самостоятельного отхождения. Для стимуляции отторжения применяют протеолитические ферменты. После отхождения некроза наносят мази. Точечные глубокие ожоги (например, при попадании брызг кислоты или щелочи) могут закрываться самостоятельно. При значительной площади раневой поверхности после очищения раны требуется кожная пластика.
Больным с химическими ожогами пищевода при поступлении в стационар устанавливают желудочный зонд после местного обезболивания рта и глотки. Удаляют содержимое желудка, инактивируют химический агент. После приема щелочи осуществляют промывание маслом либо слабым раствором уксусной кислоты. После употребления кислоты применяют некрепкий раствор соды.
При невозможности определения агрессивного агента используют воду, молоко. В последующем назначают парентеральное питание, выполняют бужирование. Больным с перфорацией необходимо экстренное вмешательство с наложением гастростомы или эзофагостомы. В случае формирования стеноза показано стентирование, рассечение стриктуры, пластика пищевода.
При легких химических ожогах глаз применяют местные средства с антибиотиками. Для уменьшения дискомфорта выполняют циклоплегию. Для ускорения заживления рекомендованы глазные капли из плазмы, обогащенной эритроцитами. Пациентам с химическим иритом эффективна длительная циклоплегия. Кортикостероиды с осторожностью используют при тяжелых повреждениях, поскольку они могут вызвать перфорацию роговицы. Хирургическая тактика определяется характером поражения. Возможны витрэктомия, кератопластика, коррекция выворота или заворота века.
Общие мероприятия
Для устранения болей применяют анальгетики. Антибиотики подбирают с учетом чувствительности возбудителя. С профилактической целью антибактериальные препараты не назначают, поскольку это провоцирует развитие антибиотикоустойчивых штаммов. При обширных повреждениях проводят инфузионную терапию. Вводят питательные растворы, глюкозу, лекарства для восстановления кислотно-щелочного равновесия.
При всасывании щавелевой и фтороводородной кислоты может потребоваться коррекция гипокальциемии. При ожогах фосфором, некоторыми кислотами необходим контроль функций печени и почек, по показаниям – мероприятия по коррекции острой почечной или печеночной недостаточности. Пациентам с системными эффектами от воздействия лизола требуется гемодиализ.
Прогноз
Исход определяется локализацией, тяжестью, распространенностью повреждения, временем начала медицинских мероприятий, общим состоянием больного, другими факторами. При небольшой площади поражения кожи, отсутствии токсического влияния на внутренние органы прогноз благоприятный даже у больных с глубокими ожогами. При травмах пищевода 3 степени летальность достигает 60%, в остальных случаях смертельные исходы наблюдаются редко, проходимость органа восстанавливается у 90% больных. У пациентов с тяжелыми ожогами глаз в исходе формируются энтропион, бельмо, атрофия глазного яблока, отмечается выраженное снижение зрения.
Профилактика
Основной мерой по предупреждению повреждений кожи и глаз является соблюдение техники безопасности при работе с агрессивными химическими веществами в быту и на производстве. Профилактика травм пищевода заключается в соблюдении правил хранения едких веществ: использовании промаркированных емкостей, выделении отдельных шкафов или полок, расположенных в недоступных для детей местах.
4. Современные принципы диагностики, лечения химических ожогов пищевода и желудка/ Белькова Т.Ю.// Сибирский медицинский журнал – 2001- №5
Читайте также:

