Сколько рассасывается гематома в глазу
Обновлено: 01.05.2024
Кровоизлияние в глаз – сборное понятие, которое характеризуется попаданием крови из сосудистого русла в ткани, среды и оболочки глаза, где в норме крови быть не должно. Данное состояние имеет множество разнообразных причин, довольно часто этой причиной является травма глаза, но нередко в качестве пускового механизма выступает заболевание, либо особое состояние организма, бывает и так, что причина кровоизлияния в глаз остается неизвестной.
Наибольшее значение в вопросах лечения и возможных последствий кровоизлияния в глаз имеет не причина его вызвавшая, а местоположение излития крови, что и легло в основу классификации:
- Кровоизлияние под конъюнктиву (гипосфагма).
- Кровоизлияние в переднюю камеру глаза (гифема).
- Кровоизлияние в стекловидное тело (гемофтальм).
- Кровоизлияние в сетчатку.
Каждое из вышеперечисленных состояний требует отдельных подходов в диагностике, лечении и может встречаться как по по-отдельности, так и в совокупности в различных комбинациях.
Кровоизлияние в склеру под конъюнктиву (гипосфагма)
Гипосфагма, или кровоизлияние в склеру, или субконъюнктивальное кровоизлияние – такое состояние, когда между тончайшей внешней оболочкой глаза (конъюнктивой) и белочной оболочкой скапливается кровь. В народе также нередко говорят «сосуд лопнул» и это действительно так: первопричиной является повреждение мельчайших сосудов конъюнктивы, из которых и изливается кровь. А вот причины, вызвавшие данное состояние, крайне разнообразны:

- Прямое травматическое воздействие на глазное яблоко: удар, трение, резкое изменение барометрического давления, инородное тело, химические воздействия;
- Повышение артериального и венозного давления: гипертонический криз, чихание, кашель, физические перегрузки, наклоны, удушье, потуги при родах, напряжение при запорах, рвота и даже интенсивный плач у ребенка;
- Пониженная свертываемость крови: врожденные и приобретенные гемофилии, применение медицинских препаратов антикоагулянтов и антиагрегантов (аспирин, гепарин, тиклид, дипиридамол, плавикс и прочие);
- Болезни, вызванные инфекцией (геморрагический конъюнктивит, лептоспироз);
- Повышенная ломкость сосудов: сахарный диабет, атеросклеротическая болезнь, дефицит витаминов К и С, системные заболевания соединительной ткани (аутоиммунные васкулиты, системная красная волчанка)
- Состояние после оперативных вмешательств на органах зрения.
Симптомы кровоизлияния в склеру сводятся к визуальному дефекту в виде кроваво-красного пятна на белом фоне. Особенностью данного кровоизлияния является то, что оно с течением времени не меняет свой цвет наподобии кровоподтека (синяка), а в своем развитии просто становится светлее, пока не исчезнет полностью. Достаточно редко может наблюдаться дискомфорт глаза в виде чувства инородного тела, незначительного зуда, которые скорее имеют психологическое происхождение.

Лечение субконъюнктивального кровоизлияния обычно не представляет каких-либо сложностей. В подавляющем большинстве случаев обратное развитие происходит без применения медицинских препаратов.
Однако ускорить рассасывание и ограничить распространение кровоизлияния могут помочь:
- Если вам удалось застать момент образования кровоизлияния под конъюнктиву и оно увеличивается «на глазах», крайне эффективны сосудосуживающие глазные капли (визин, нафтизин, октилия и прочие) они остановят излитие крови из сосудистого русла, что остановит распространение кровоизлияния;
- Для ускорения рассасывания уже сформировавшегося кровоизлияния эффективны глазные капли калия йодид.
Однократно возникшее кровоизлияние в склеру, образовавшееся даже без видимой причины и протекающее без воспаления, снижения зрения, «мушек» и прочих симптомов, не требует обследования и обращения к врачу. В случае же частых рецидивов либо осложненного течения гипосфагма может сигнализировать о серьезных заболеваниях, как самого глаза, так и организма в целом, что требует незамедлительного обращения в медицинское учреждение для диагностики патологии его вызвавшей и назначения лечения.
Видео: о причинах лопнувших сосудов в глазу
Кровоизлияние в переднюю камеру глаза (гифема)

Передней камерой глаза называют область между роговицей (прозрачной выпуклой «линзой» глаза) и радужкой (диск со зрачком в центре, придающий нашим глазам неповторимый цвет) с хрусталиком (прозрачная линза за зрачком). В норме эта область заполнена абсолютно прозрачной жидкостью – влагой передней камеры, появление крови, в которой называют гифемой или кровоизлиянием в переднюю камеру глаза.
Причины гифемы хоть и кажутся абсолютно не связанными, несут в своей сути один и тот же элемент – разрыв сосуда. Их условно подразделяют на три группы:
Гифему, основываясь на уровне крови в вертикальном положении пациента, подразделяют на четыре степени:
- 1-я визуально передняя камера глаза занята кровью не более чем на треть;
- 2-я кровь заполняет переднюю камеру глаза не более чем до половины;
- 3-я камера заполнена кровью более чем на ½, но не полностью;
- 4-я тотальное заполнение кровью передней камеры глаза «черный глаз».
Несмотря на очевидную условность такого деления, оно имеет практическое значение для выбора лечебной тактики и прогноза исхода кровоизлияния. Степенью гифемы также определяются ее симптомы и их выраженность:
- Визуально определяемое присутствие крови в передней камере глаза;
- Падение остроты зрения, особенно в положении лежа, вплоть до того, что сохраняется лишь чувство света и не более (при 3-4-й степени);
- «Затуманенность» зрения на пораженный глаз;
- Боязнь яркого света (фотофобия);
- Иногда возникает чувство боли.
Диагноз кровоизлияния в переднюю камеру глаза на приеме у врача обычно не вызывает каких-либо значимых затруднений и основан на технически простых манипуляциях:
- Визуальный осмотр;
- Тонометрия – измерение внутриглазного давления;
- Визометрия – установление остроты зрения;
- Биомикроскопия – инструментальный метод с использованием специального офтальмологического микроскопа.
проявления кровоизлияния в переднюю камеру глаза
Лечение гифемы всегда сопряжено с устранением патологии ее вызвавшей – отмена кроверазжижающих препаратов, борьба с воспалительными болезнями глаза, отказ от вредных привычек, поддержание эластичности сосудистой стенки и прочее. Практически всегда небольшие количества крови в полости за роговицей рассасываются самостоятельно с применением 3% раствора калия йодида и препаратов, понижающих внутриглазное давление.
Оперативное лечение производится в случае осложненного течения гифемы, показаниями к операции являются:
- Нет эффекта от применения препаратов (кровь не рассасывается) в течение 10 дней;
- Кровь утратила текучесть – образовался сгусток;
- Роговица начала прокрашиваться кровью;
- Внутриглазное давление не снижается на фоне проводимого лечения.
В случае отказа от операции могут развиться такие грозные осложнения как глаукома, увеит, а также значительное падение остроты зрения, по причине снижения прозрачности прокрасившейся кровью роговицы.
Видео: как выглядит кровоизлияние в переднюю камеру глаза
Кровоизлияние в стекловидное тело (гемофтальм)

Полость здорового глаза выполнена кристально-прозрачным гелем, который называется стекловидным телом. Данное образование выполняет целый ряд важных функций, в число которых входит проведение света от хрусталика до сетчатки. Таким образом, одной из важнейших особенностей стекловидного тела является его абсолютная прозрачность, которая утрачивается при попадании в него посторонних веществ, к которым также относится и кровь. Попадание крови в стекловидное тело называют гемофтальмом.
Основным механизмом развития внутреннего кровоизлияния в глаз является излитие крови из сосудистого русла в стекловидное тело.
Послужить же причиной такого кровотечения может целый ряд патологий:
- Сахарный диабет с поражением сетчатки и сосудов глаза;
- Закупорка (тромбоз) сосудов сетчатки;
- Распространенный атеросклероз с вовлечением в процесс сосудов сетчатки;
- Артериальная гипертензия без должного лечения;
- Врожденные аномалии сосудов сетчатки (микроаневризмы);
- Проникающее повреждение глазного яблока (когда имеют место разрывы оболочек глаза);
- Контузия глаза (внешне целостность глаза сохранена);
- Высокое внутричерепное давление (например, при внутримозговых кровоизлияниях, опухолях мозга, черепно-мозговых травмах);
- Форсированный рост внутригрудного давления (чрезмерная физическая нагрузка, кашель, чихание, потуги при родах, рвота);
- Заболевания крови (анемия, гемофилия, прием медицинских препаратов снижающих свертываемость крови, опухоли крови);
- Новообразования внутренних структур глаза;
- Аутоиммунные заболевания;
- Отслойка сетчатки нередко приводит к гемофтальму;
- Врожденные заболевания (серповидноклеточная анемия, болезнь Крисвика—Скепенса и другие).
Также следует иметь в виду, что выраженная миопия (близорукость) в значительной мере способствует развитию гемофтальма.
Симптомы и разновидности гемофтальма
Внутренние среды глаза не содержат нервных окончаний, соответственно глаз при такой ситуации не может ощутить боль, распирание, зуд либо почувствовать что-либо при развитии внутреннего кровоизлияния в глаз. Единственным симптомом является падение зрения, иногда до полной слепоты в тяжелых случаях. Степень падения зрения и особенности симптоматики напрямую зависят от объема кровоизлияния, которое по своей массивности разделяют на:
проявление кровоизлияния в стекловидное тело
Тотальный (полный) гемофтальм – стекловидное тело заполнено кровью более чем на 3/4, практически всегда, за редким исключением, подобное явление наблюдается вследствие травмы. Симптомы характеризуются практически полной слепотой, сохраняется лишь ощущение света, человек не в состоянии различать предметы перед собой, либо ориентироваться в пространстве;
Стоит отметить, что кровоизлияние в стекловидное тело крайне редко затрагивает оба глаза одновременно, для данной патологии характерна односторонность.
Диагноз кровоизлияния в стекловидное тело выставляется на основании сбора анамнеза, биомикроскопии и УЗИ-исследования, что помогает определить причины, приведшие к гемофтальму, оценить его объем и избрать дальнейшую лечебную тактику.
Несмотря на то, что изначально тактика лечения данной патологии выжидательная, а частичный гемофтальм часто регрессирует без лечения, сразу же после появления симптомов необходимо обязательно и в кратчайшие сроки обратится за квалифицированной медицинской помощью, поскольку своевременное определение причин кровоизлияния может спасти не только зрение, но и жизнь человека.
Лечение и профилактика
На сегодняшний день не существует консервативных методов лечения гемофтальма с доказанной эффективностью, однако есть четкие рекомендации для профилактики повторных кровоизлияний и скорейшего рассасывания уже существующего:

- Избегать физических нагрузок;
- Соблюдать постельный режим, при этом голова должна быть несколько выше тела;
- Применять витамина (С, PP, К, В) и препараты, укрепляющие сосудистую стенку;
- Капли йодид калия рекомендуют в виде закапывания и электрофореза.
Далеко не всегда консервативное лечение приводит к желаемому эффекту, тогда возникает необходимость проведения операции – витрэктомии – полное или частичное удаление стекловидного тела. Показаниями к данной операции являются:
- гемофтальм в сочетании с отслойкой сетчатки, либо в случае, когда исследовать сетчатку не представляется возможным, а причина кровоизлияния не установлена;
- гемофтальм не связан с травмой и при этом регресс не наблюдается по истечении 2-3 месяцев;
- отсутствие положительной динамики по истечении 2-3 недель после травмы;
- гемофтальм сопряженный с проникающей раной глаза.
На современном этапе развития медицины витрэктомия производится амбулаторно, не требует наркозного сна, проводится посредством микроразрезов размером до 0,5 миллиметра и без наложения швов, что обеспечивает быстрое и относительно безболезненное возвращение зрения до удовлетворительного уровня.
Видео: как выглядит гефофтальм + операция витрэктомия
Видео: о кровоизлиянии в стекловидное тело глаза
Кровоизлияние в сетчатку

кровоизлияние в сетчатку
Непосредственно за стекловидным телом расположена сетчатая оболочка или сетчатка, выполняющая функцию «восприятия» света, и уже за ней расположена сосудистая оболочка, которая содержит в себе источник кровоизлияний – кровеносные сосуды. Таким образом, причины кровоизлияний в сетчатку полностью идентичны причинам, которые вызывают кровоизлияние в стекловидное тело.
Под понятием «кровоизлияние в сетчатку» объединяют ряд патологий в зависимости от места излития крови относительно сетчатой оболочки и формы самого кровоизлияния:
- Штрихообразные кровоизлияния – выглядят при осмотре глазного дна как языки пламени или четкие черты. Они чаще всего не вызывают обширных поражений и локализованы в толще сетчатки;
- Округлые кровоизлияния имеют вид четких окружностей и расположены несколько более глубоко, нежели предыдущие;
- Преретинальные кровоизлияния – расположены между стекловидным телом и сетчаткой, имеют границу четкого разделения уровня форменных элементов и плазмы крови, при этом сосуды сетчатки скрыты за кровоизлиянием;
- Субретинальные кровоизлияния расположены за сетчаткой, их границы имеют размытые контуры, а сосуды сетчатки проходят перед местом излития крови.
Проявления кровоизлияния в сетчатку сводятся к резкому падению остроты зрения, иногда в определенной области поля зрения, которое обычно не сопровождается болью, либо иным дискомфортом.
Диагностика проводится в медицинском учреждении врачом-офтальмологом, при этом она не является сложной или дорогостоящей, включая в себя:
- Визометрию – определение остроты зрения;
- Периметрию – определение полей зрения (области видимости);
- Офтальмоскопию – исследование глазного дна;
- Компьютерная томография сетчатки;
- Иногда для оценки состояния сосудов проводят ангиографию с использованием флуоресцентных веществ.
В связи с высокой опасностью полной утраты зрения, а также частыми рецидивами лечение кровоизлияния в сетчатку всегда должно проводиться в специализированном стационаре. Применяется два направления лечения – консервативное и при помощи лазера.
Консервативное лечение подразумевает применение:

- Кортикостероидов (гидрокортизон, дексаметазон);
- Ангиопротекторов (пентоксифиллин, трентал, флекситал);
- Антиоксидантных препаратов (различные витаминные комплексы с витаминами С, А, Е);
- НПВС (диклофенак, нимесулид);
- Мочегонных препаратов (фуросемид, индопамид);
- Контроля внутриглазного давления.
В случае больших размеров кровоизлияния в сетчатку совместно с консервативным лечением применяют оперативное – лазерную коагуляцию.
Видео: о кровоизлиянии в сетчатку глаза
Кровоизлияние в глаз, вне зависимости от своей локализации, требует внимания в виде обращения к офтальмологу с целью консультации и определения дальнейшей лечебной тактики. Лечение же на дому, самолечение и народная медицина, без участия квалифицированного специалиста, могут привести к необратимым последствиям.
Кровоизлияние в глаз может иметь разные причины, это могут быть травмы и очень серьёзные функциональные нарушения жизненно-важных систем организма. В материале будет дана классификация глазных кровоизлияний и пояснение причин, по которым они происходят.

Виды и отличия кровоизлияний в глаз
У молодых людей любое кровоизлияние в глаз ассоциируется со случайным ударом или дракой. Люди постарше, скорее всего, подумают о скачке артериального давления и начнут настоятельно советовать срочно идти к терапевту или, по крайней мере, воспользоваться тонометром.
Гипосфагма
Это попадание крови из сосудов под конъюнктиву. В диагнозе, поставленном врачом в истории болезни, такое разлитие крови в склере обозначается и как «субконъюнктивальное кровоизлияние в глаз». Народ же поставит диагноз «сосуд лопнул», что также будет правильным, ведь такое скопление крови вызывается разрывами капилляров, откуда кровь попадает в ту часть белка глаза, которая расположена вокруг радужки.
- Травматическое ударное воздействие на глаз; его долгое и сильное трение; резкий скачок атмосферного давления (работа в цистернах, барокамерах, герметичных замкнутых помещениях и т. д.), удар по роговице посторонним объектом (крупное насекомое на большой скорости), воздействие агрессивных химических реагентов.
- Плохая свёртываемость крови, вызванная врождённой либо приобретённой гемофилией, бесконтрольное и чрезмерное использование лекарств для разжижения крови в виде аспирина, дипиридамола, гепарина, тиклида и пр.
- Скачок давления при сосудистых спазмах, роды с их потугами, запоры, резкое, «от души», чиханье, сморкание сильно заложенного носа, попытка поднятия неподъёмной тяжести, удушье, рвота, судорожный кашель.
- Глазные инфекции.
- Последствия хирургии на глазах.
- Ломкость сосудов, вызванная авитаминозом с дефицитом витаминов К и С; диабетом, атеросклерозом, системными соединительнотканными поражениями (васкулит, волчанка).
Гипосфагма при её рассмотрении как косметического дефекта, считается самым безобидным и быстро проходящим заболеванием. По сравнению с подкожными гематомами (синяками) она не меняется в цвете, а просто бледнеет, постепенно рассасываясь. Чувство же помехи в глазу при наличии такого кровоизлияния можно отнести, скорее, к психологическому неудобству, как помеха оно воспринимается больше на уровне самовнушения. Таким образом, исчезновение кровяного пятна внутри склеры случается без медикаментозного вмешательства.
Хотя рассасывание красного пятна можно ускорить глазными каплями калия йода. А если вы зафиксировали начало образования кровоподтёка в склере, и он продолжает расширяться, то остановите этот процесс, закапав популярные капельные средства «Визин», «Нафтизин для глаз», «Октилия» и др.

Гифема
Раположение кровоизлияния – отсек между радужкой (которая придаёт нашим глазам их неповторимый цвет), и выпуклой внешней линзой прозрачной роговицы. Это место называется передняя камера глаза.
В нормальном состоянии камера заполнена прозрачным субстратом сложного состава. Гифема же – просачивание крови в эту камеру. Скопление такой крови смотрится как сегмент в нижней части радужной оболочки, и чем крупнее кровоизлияние, тем большую площадь занимает этот сегмент. Передняя камера в результате обширного кровоизлияния может быть даже заполнена полностью, придавая радужной оболочке, какого бы цвета она ни была раньше, чистый кровавый цвет.
Причиной патологии всегда является разрыв сосуда. Какие самые частые причины разрывов?
Травмы
- Проникающие – с повреждениями глаз, начинающимися от роговицы и далее внутрь, образуя сквозной канал между внутренней полостью глазного яблока и внешней средой. Наиболее часто ранения бывают колющими острыми предметами. Реже – от ударов тупых, но тогда удар должен быть сильным.
- Непроникающие. При таком воздействии глаз может оставаться целым, но от удара получаются последствия, напоминающие контузию, вплоть до динамического разрушения внутренних структур глаза. Такой вид травмы почти всегда бывает от воздействия ударом тупым предметом. Может сопровождаться сотрясением мозга.
- К травмам относятся и все хирургические манипуляции с глазами.
Заболевания глазных яблок
Заболевания глазных яблок, связанные с появлением и ростом неполноценных кровеносных сосудов в глазу (неоваскуляризация). У новых сосудов всегда есть некие структурные дефекты, из-за чего их стенки более хрупкие, чем у обычных. При разрывах этих стенок при минимальном воздействии происходит кровоизлияние в полость между роговицей и радужной оболочкой.
- Диабетической ангиопатии при диабете
- Пороков венозной сети в сетчатке и начавшейся её отслойке
- Опухолей в глазу и воспалений внутриглазных структур.

Диагностика
- Осмотр глаза с гифемой
- Замер давления внутри глаз специальным тонометром
- Определение процентов остроты зрения
- Исследование глаза аппаратным методом (применяется офтальмологический микроскоп).
- Отмена гематоразжижающих препаратов (если их назначение имело место)
- Витаминная недостаточность, если она имеет место
- Офтальмологические инфекции
- Дурные привычки, особенно интенсивное курение
Впрочем, если гифема занимает до 1/3 сегмента радужной оболочки, её рассасывание только вопрос времени. Для ускорения этого процесса применяют 3% капли калия йодида и лекарства, призванные снизить внутриглазное давление («Азопт», «Тимолол», «Латанопрост»).
Если течение гифемы осложнено, показано оперативное вмешательство.
Гемофтальм
Стекловидное тело в норме – это идеальной прозрачности гель, в котором световой поток, прошедший через апертуру зрачка и сфокусированный хрусталиком, должен беспрепятственно дойти до сетчатки на задней полусфере глаза. Любые посторонние включения, и кровяные в том числе, мешают прохождению света, вызывая ощущения препятствия той или иной степени плотности и непрозрачности перед глазами.
Случаи кровоизлияния в стекловидное тело, или гемофтальм, связаны чаще всего с болезненными воспалениями сетчатки. А точнее, с разрывами микрососудов, устилающих эту внутреннюю полусферу под светочувствительными элементами.

Причины
- Контузионного воздействия (сильный удар в голову с симптомами сотрясения мозга) на фоне вызванного таким воздействием внутричерепного давления, выходящего далеко за пределы нормы.
- Разрыв оболочек глаза от проникающего ранения
- Тромбы в сосудах сетчатки
- Аномалии сосудов сетчатки
- Гематопатологии, связанные с низкой свёртываемостью
- гипертонические кризы
- Сахарный диабет
- Онкологические проблемы глаза.
- Скачкообразный рост давления в грудине от кашля, родовых потуг, при сильных рвотных спазмах, запредельных силовых нагрузках, чиханье).
В стекловидном геле нервных рецепторов нет, поэтому боль человек с гемофтальмом не испытывает. Гемофтальм может проявить себя только в виде падения зрения, иногда до полной слепоты.
- Тотальными, при заполнении кровью внутреннего объёма глаза более чем на ¾ . Бывают почти всегда в результате травматического воздействия на глаз. Характерны слепотой с наличием светоощущения, но без различения деталей окружающего мира.
- Субтотальными, с объёмом заполнения кровью от 1/3 до ¾. Самая частая причина – диабетическое поражение сосудов. Зрение при этом – различение силуэтов и общих контуров предметов.
- Частичными, с объёмом поражения менее 1/3. Наблюдается в случаях начала отслаивания сетчатки, при артериальной гипертензии либо прогресирующем диабете. Проявления – чёрные точки, красная полоса или красная пелена в глазах.
Лечение
Тактика лечения, за исключением острых случаев, обычно выжидательная, ибо гемофтальм в нетяжёлой форме рассасывается без проведения сколько-нибудь заметного лечения при постоянном наблюдении врача для возможности вмешательства в случае осложнений. Лучше просто ускорить процесс рассасывания крови назначением соответствующих препаратов. Но во избежание частых осложнения обращение за медпомощью обязательно.
- Гемофтальме, когда уже произошла или началась отслойка сетчатки, и невозможно ни исследовать этот процесс, ни установить причину его начала.
- Нет улучшений в течение 2-3 недель после получения травмы
- В нетравматическом случае нет регресса кровоизлияния на протяжении 2-3 недель
- Гемофтальм произошёл из-за раны с повреждением внешней оболочки глаза.

Кровоизлияния в сетчатку
Их можно рассматривать как локальные случаи гемофтальма – без кровяного заполнения того объёма глаза, который занимает стекловидное тело. Но есть и отличия, характеризуемые форойе кровоизлияний и их действий на зрение.
- Штрихообразные кровоизлияния. Локализация – толща сетчатки. Выглядят как извилистые чёткие полоски. Обширных разрывов сосудов при таком кровоизлиянии не наблюдается.
- Округлые. Расположены зачастую глубже штрихообразных, выглядят как чётко очерченные окружности.
- Преретинальные. Локализация расположения – нижние слои стекловидного геля, находящиеся вплотную у сетчатки. Чётко делятся на форменные элементы и плазму крови, закрывают собою от обзора расположенные ниже сосуды, питающие сетчатку.
- Субретинальные. Располагаются ниже уровня сетчатки. Их контуры всегда размыты из-за того, сосуды располагаются выше мест разрыва.
Симптоматика характеризуется внезапным падением остроты зрения, и, зачастую, в определённом секторе зрительного поля, там, где есть локальное пятно поражения сосудов. Боль или иные дискомфортные ощущения отсутствуют.
Диагностика простая и недорогостоящая, проводится офтальмологом в поликлинике стандартной аппаратурой для таких случаев. Определяется чёткость зрения, его поля по секторам, снимается (при возможности и наличии аппаратуры) компьютерная томограмма. Для оценки состояния сосудов можно провести ангиографию – использовать для диагностики вещества-флюоресценты.

Лечение
- консервативным
- при помощи лазерной коагуляции.
- Кортикостероидных средств
- Ангиопротекторов
- Антиоксидантов
- Нестероидных противовоспалительных средств
- Мочегонных средств
- Препаратов, контролирующих давление внутри глаза
Лазерная коагуляция применяется во время обширных кровоизлияний в сетчатку, когда традиционные терапевтические методы не дают должного эффекта или есть вероятность того, что будут осложнения.

Профилактика кровоизлияний в глазу
Из-за непредсказуемости описанных патологий, полностью защититься от этого заболевания не получится. Но можно существенно снизить риски, в первую очередь отказавшись от курения и употребления спиртного, а также исключив запредельные нагрузки на глаза. Вторым фактором риска обычно являются чрезмерные физические нагрузки при выявленных признаках хрупкости сосудов. Затем идёт слабая иммунная система и сахарный диабет с инсулинозависимостью. При возникновении первых же признаков патологий должно быть взято за правило обязательное, хотя бы раз в год, посещение кабинета офтальмолога.
Заключение
Прохождение врачебных осмотров должно стать правилом – особенно если есть предпосылки к возникновению патологий, связанных с глазными кровоизлияниями всех видов. Особенно это касается людей в возрасте, у которых начинаются деградационные изменения глазного белка, связанного оптической проводимостью света в глазу. Продлить период творческой и физической активности можно, только следя за своим здоровьем и вовремя обращаясь к профильным специалистам-офтальмологам.
Что такое гемофтальм? Причины возникновения, диагностику и методы лечения разберем в статье доктора Котельникова Сергея Валерьевича, офтальмолога со стажем в 14 лет.
Над статьей доктора Котельникова Сергея Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Гемофтальм — это проникновение крови в стекловидное тело или окружающие него пространства. Связано с повреждением сосудистой оболочки глаза, разрывом сетчатки или её новых неполноценных сосудов. Проявляется резким снижением зрения и появлением чёрной пелены перед глазом.
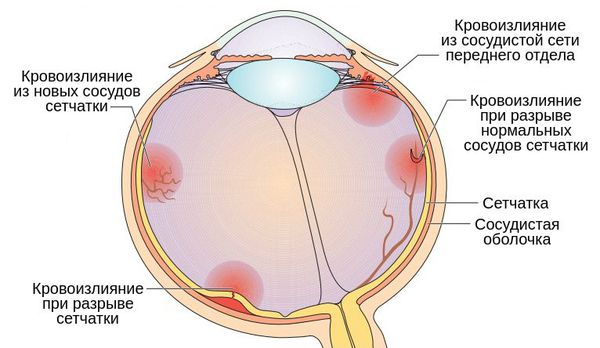
Гемофтальм возникает как осложнение основного заболевания, например диабетической ретинопатии, сосудистого тромбоза или миопии высокой степени. Другими причинами патологии могут стать: ушиб глаза, повреждение головного мозга, внутримозговое кровоизлияние, разрыв артериальной макроаневризмы сетчатки или офтальмологические операции (иридэктомия, трабекулэктомия и др.). В редких случаях гемофтальм развивается на фоне кавернозной гемангиомы сетчатки, меланомы или метастазов в сосудистую оболочку глаза [11] .
По наблюдениям шведских офтальмологов, частота гемофтальма составляет 7 случаев на 100 000 людей ежегодно. С возрастом заболеваемость увеличивается [11] .
К потенциальным пространствам, в которые может проникнуть кровь, относят канал Пети, канал Ганновера, канал Клоке и премакулярную сумку. Эти пространства заполнены внутриглазной жидкостью. Анатомы не считают их частью стекловидного тела, однако кровоизлияние в эти области функционально рассматривается как гемофтальм. Точно так же относятся и к кровоизлиянию в пространство между отслоившимся стекловидным телом и сетчаткой [1] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гемофтальма
Пациенты с гемофтальмом часто жалуются на мутность, облачность зрения, паутину или плавающие мушки перед глазами, визуальный туман, светобоязнь. При небольшом кровоизлиянии возникают множественные "мушки", при умеренном — тёмные полосы. Плотное кровоизлияние значительно ухудшает зрение вплоть до нарушения световосприятия.

Боль для гемофтальма не характерна. Исключение составляет кровоизлияние при травме, неоваскулярной глаукоме (связанной с появлением новых неполноценных сосудов) или тяжёлой острой глазной гипертензии (когда внутриглазное давлении поднимается выше 40 мм рт. ст.).
Возникающие вспышки могут свидетельствовать об отслойке задней части стекловидного тела, отслойке или разрыве сетчатки [11] .
Патогенез гемофтальма
На долю стекловидного тела приходится 80 % от объёма всего глазного яблока. На 99 % оно состоит из воды и на 1 % — из коллагена, гиалуроновой кислоты и таких растворимых компонентов, как ионы, белки и микроэлементы. Эти компоненты составляют желатиновую, но прозрачную структуру.
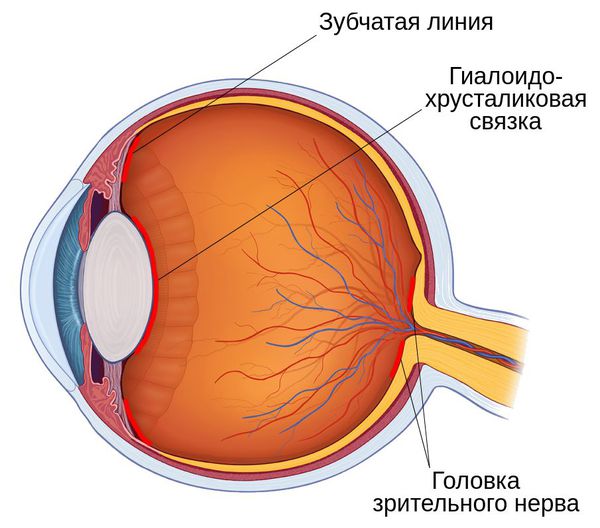
У стекловидного тела есть три сильных области прикрепления к окружающим отделам глаза:
- зубчатая линия — самое прочное место прикрепления;
- гиалоидохрусталиковая связка — находится между стекловидным телом и задней капсулой хрусталика;
- головка зрительного нерва — эта зона ослабевает с возрастом и легко отделяется от задней стенки стекловидного тела [13] .
Само по себе стекловидное тело неэластичное и бессосудистое, в отличие от сетчатки, с которой оно также тесно связано. Любое повреждение её сосудов может привести к кровоизлиянию в стекловидное тело. Однако кровь может проникнуть и из других внутриглазных структур.
Кровоизлиянием в стекловидное тело осложняются различные виды ретинопатии: диабетическая, серповидноклеточная, ишемическая и ретинопатия недоношенных. Считается, что наиболее распространённым патогенезом кровотечений в этой группе расстройств является ишемия сетчатки, т. е. нарушение кровотока. Ишемия запускает процесс высвобождения белков, которые способствуют росту новых хрупких сосудов. Такой механизм поражения сетчатки характерен при диабете.
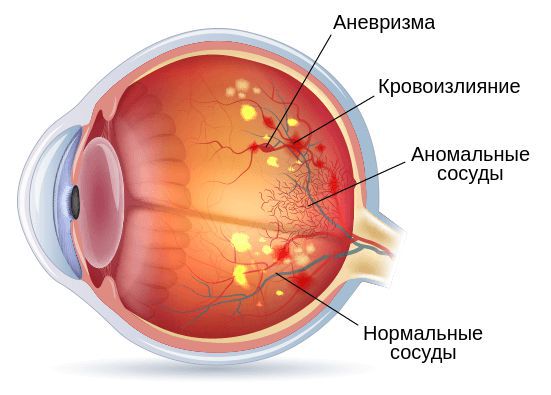
Помимо гемофтальма, у пациентов с серповидноклеточн ой ретинопатией может наблюдаться кровоизлияние в виде "лососевого пятна" — чёрной пигментации на сетчатке. Он о возникает из-за выброса в стенку сосуда слипшихся серповидных эритроцитов после резкой закупорки артериол.
Другим наиболее частым патологическим механизмом развития гемофтальма является разрыв сосудов сетчатки. Такое нарушение вызывает либо разрыв самой сетчатки, либо отслоение заднего стекловидного тела.
Развитию гемофтальма может способствовать замедление свёртываемости крови, вызванное лейкозом. Само по себе нарушение процесса свёртывания крови или антикоагулянтная терапия, предупреждающая образование тромбов, не вызывают кровоизлияния в стекловидное тело, однако повреждение сосудов сетчатки от прямой или непрямой травмы часто сопровождается гемофтальмом.
Менее распространённый механизм гемофтальма — субретинальное кровотечение. В начале кровь накапливается под сетчаткой, после чего распространяется в полость стекловидного тела [2] .
Классификация и стадии развития гемофтальма
Различают следующие разновидности гемофтальма:
1. По размеру кровоизлияния:
- частичный — поражено менее 1/3 стекловидного тела;
- субтотальный — от 1/3 до 2/3;
- тотальный — свыше 2/3.
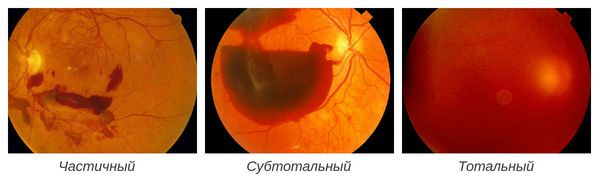
2. По расположению в глазном яблоке:
- задний — около сетчатки;
- срединный — в центре глазного яблока;
- передний — в передней части глаза;
- смешанный.
3. По расположению относительно стенок глазного яблока:
- пристеночный;
- центральный;
- пристеночно-центральный.
4. По плотности кровоизлияния:
- I степень — небольшое кровоизлияние, с момента которого прошло 1-5 часов;
- II степень — кровоизлияние, с момента которого прошло 5-10 часов, скрывает центр сетчатки, иногда вместе с периферией;
- III степень — значительное кровоизлияние, закрывающее экватор сетчатки;
- IV степень — плотное кровоизлияние, наблюдается стойкое снижение зрения [17] .
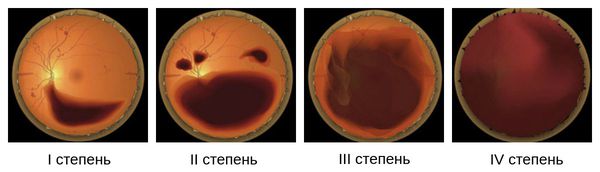
Кроме того, существует отдельная классификация гемофтальма по уровню плотности кровоизлияния. В рамках этой классификации он делится на три разновидности: низкой, средней и высокой плотности. Для точного определения разновидности гемофтальма необходимо провести ультразвуковое исследование глаза [3] .
Осложнения гемофтальма
У молодых людей с полностью сформированным стекловидным телом гемофтальм исчезает медленно, в отличие от пациентов с удалённым или растянутым стекловидным телом. В среднем скорость рассасывания скопивш ейся крови в сутки обычно достигает 1 % от первоначального объёма кровоизлияния. В более быстром темпе рассасывается кровь, которая находится за пределами стекловидного тела.
Осложнения развиваются, если скопившаяся кровь остаётся в стекловидном теле дольше года. Единственное исключение из этого правила — пролиферативная витреоретинопатия. Это осложнение возникает быстрее других [14] .
При пролиферативной витреоретинопатии образуются новые сосуды и прорастают в полость стекловидного тела. Эти изменения запускают процесс рубцевания с дальнейшим отслоением сетчатки, которое сопровождается резким снижением зрения.
К другим осложнениям гемофтальма относятся:
- Призрачная клеточная глаукома — разновидность вторичной глаукомы, развитие которой связано с призрачными клетками. Под клетками-призраками подразумеваются шарообразные жёсткие эритроциты цвета хаки, расположенные в старой гематоме. Внутри этих эритроцитов содержится разрушенный гемоглобин. Когда подобные клетки проникают в переднюю камеру глаза, из-за своей шарообразности и повышенной жёсткости они блокируют трабекулярную сеть, тем самым нарушая отток внутриглазной жидкости и повышая внутриглазное давление. Сопровождаются эти изменения снижением зрения. Появлению такого симптома может предшествовать гемофтальм, вызванный травмой [15] .
- Гемолитическая глаукома — ещё одна разновидность вторичной глаукомы. В этом случае трабекулярную сеть перекрывает несвязанный гемоглобин, гемоглобиновые макрофаги и остатки эритроцитов [4] . Это приводит к развитию глаукомы, повышению внутриглазного давления и последующему стойкому снижению зрения.
- Гемосидероз — серьёзное осложнение, спровоцированное токсическим воздействием железа. Его соединения высвобождаются во время распада гемоглобина. Этот процесс может протекать как внутри клеток крови, так и внеклеточно, связываясь с белками стекловидного тела. Чрезмерное отложение этих соединений после рассасывания крови приводит к стойкому снижению зрения.
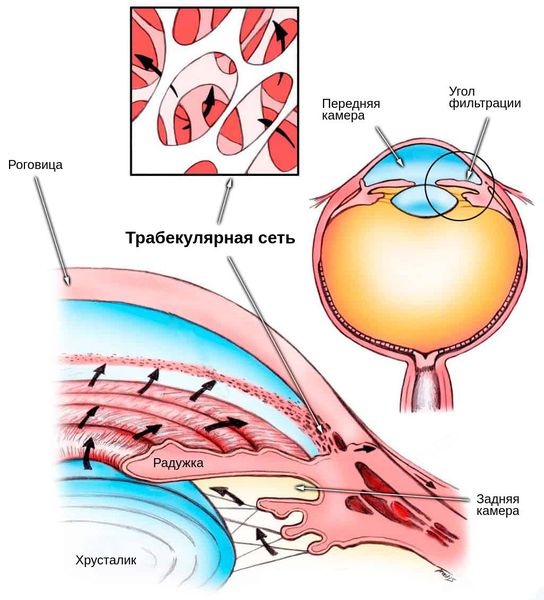
Снижение зрения на фоне гемосидероза связано с повреждением сетчатки. Механизм её поражения до конца не выяснен. Считается, что ущерб может быть вызван прямой или косвенной токсичностью железа. Его ионы проникают через вторичные лизосомы с выделением содержащихся в них ферментов, повреждая сетчатку. Железо также участвует в высвобождении митогенного фактора роста, способствующего делению клеток.
Диагностика гемофтальма
Чтобы выяснить причину гемофтальма, врач опрашивает пациента относительно жалоб и истории болезни: были ли операции на глазу, есть ли диабет, серповидноклеточная анемия, лейкоз, заболевание сонной артерии или близорукость высокой степени. Полное обследование включает в себя выполнение непрямой офтальмоскопии и гониоскопии.
Офтальмоскопия позволяет обнаружить кровь в стекловидном теле и окружающих его пространствах. Её рекомендуется выполнять в сочетании со склеральной депрессией — надавливанием склеральным депрессором на белок глаза.
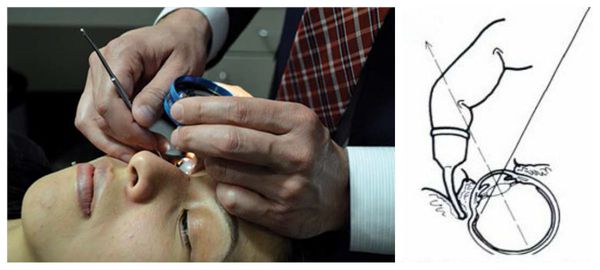
Гониоскопия проводится при постановке диагноза, решении вопроса о дальнейшей тактике лечения, а также после операции. Исследование позволяет осмотреть угол передней камеры глаза и выяснить, есть ли там новые неполноценные сосуды.
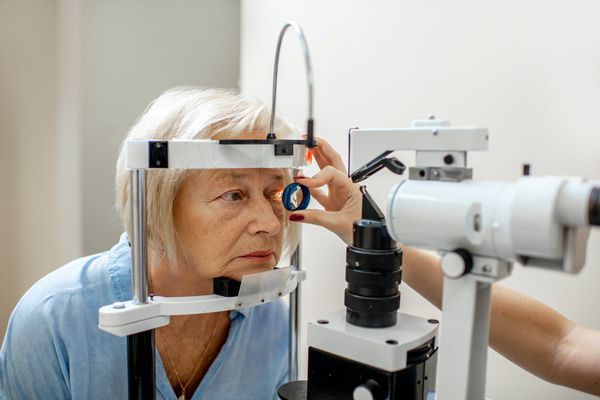
Если кровь перекрывает обзор заднего полюса, проводится УЗИ глаза. Для выявления конкретной причины кровоизлияния в этом случае требуется углубленное исследование второго глаза. Это позволит выявить диабетическую ретинопатию, которая могла спровоцировать гемофтальм.
Сам процесс обнаружения кровоизлияния не представляет труда. Если воспользоваться щелевой лампой и мощным микроскопом, можно заметить эритроциты позади хрусталика. Источник кровоизлияния и его точное место расположения можно выявить, если сгустки не мешают обзору сетчатки.
Когда кровоизлияние обнаруживается между стекловидным телом и сетчаткой (т. е. в субгиалоидном пространстве), его именуют преретинальным. Такое кровоизлияние имеет очертания лодки, так как стиснуто между задней поверхностью стекловидного тела и внутренней мембраной сетчатки.
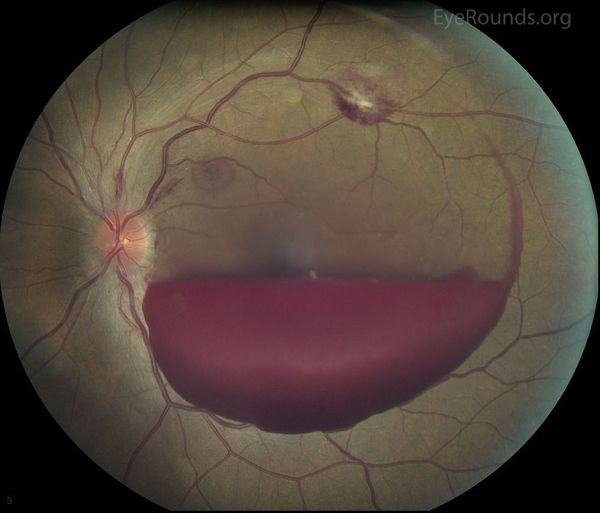
Рассеянное кровоизлияние не обладает чёткими очертаниями и может выглядеть по-разному: от нескольких маленьких, но хорошо заметных эритроцитов до тотального затемнения заднего полюса [7] .
Лечение гемофтальма
Пациенты со свежим гемофтальмом обычно лечатся дома, находясь под пристальным амбулаторным наблюдением с акцентом на сотрудничество и следование инструкциям по лечению [11] . Рекомендуется соблюдать постельный режим. Голова должна лежать под углом 30-45°. Такое положение позволит крови осесть и увидеть верхнее периферическое дно глаза. При отслойке стекловидного тела стоит избегать приёма Аспирина , Варфарина и других препаратов, препятствующих свёртыванию крови, так как они увеличивают риск гемофтальма [16] .
В редких случаях пациенты с отграниченным кровоизлиянием в стекловидное тело могут быть госпитализированы для тщательного наблюдения.
Наиболее радикальным и эффективным методом лечения гемофтальма является витрэктомия — полное или частичное удаление стекловидного тела вместе со сгустками крови. Эта операция позволяет восстановить либо значительно улучшить зрение, сниженное в результате кровоизлияния.
Удалённое стекловидное тело замещается специальны газом, который в течение месяца рассасывается, а полость заполнятся внутриглазной жидкостью. Другое средство замещения — специальное силиконовое масло. Оно не рассасывается и подлежит удалению после нормализации состояния.
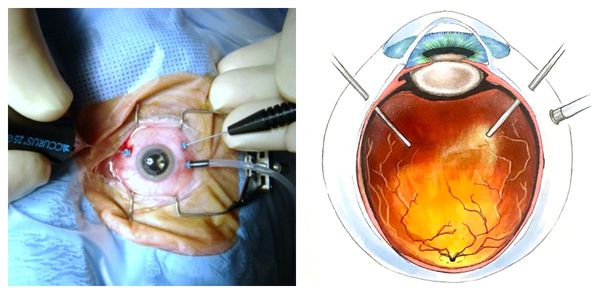
Показания к витрэктомии:
- кровоизлияние, вызванное отслоением сетчатки;
- длительное кровотечение (дольше 2-3 месяцев);
- кровоизлияние, связанное с рубеозом (патологическим ростом сосудов на радужке );
- осложнения гемофтальма (гемолитическая или призрачная глаукома) [5] .
У пациентов с ювенильным диабетом и двусторонним гемофтальмом, а также у детей до 3 лет и/или с подозрением на растяжение сетчатки витрэктомию можно выполнить, не дожидаясь 2-3 месяцев, но только при изолированном кровоизлиянии в стекловидное тело (например, без отслойки сетчатки) [3] .
Изначально витрэктомия выполнялась "под открытым небом": доступ к стекловидному телу осуществлялся путём разреза роговицы и склеры [2] . Процедура часто была неудачной: у многих пациентов возникало стойкое снижение зрения.
В 1970 году немецкий офтальмолог R. Machemer провёл первую закрытую витрэктомию — удалил нерассосавшийся гемофтальм через небольшие разрезы в области цилиарного тела [1] . Доктор создал устройство для всасывания стекловидного тела с закрытой системой постоянной подачи жидкости, которое впервые позволило контролировать доступ к заднему сегменту глаза, в том числе внутриглазное давление [12] .
Первоначально витрэктомия использовалась для очистки стекловидного пространства от пятен крови. Однако улучшение системы витрэктомии и появление передовых инструментов позволило использовать эту процедуру в гораздо большем числе случаев (например, при отслоении сетчатки, диабетической ретинопатии и др.).
Помимо удаления гемофтальма, важно как можно быстрее устранить его первопричину, если она известна. Например:
- отслоение сетчатки устраняют с помощью операции;
- разрывы сетчатки закрывают лазерной фотокоагуляцией или криотерапией (в отличие от криотерапии, лазерная фотокоагуляция может закрыть не только разрыв сетчатки, но и поражённый сосуд);
- пролиферативные заболевания, которые приводят к образованию новых сосудов сетчатки, так же лечат лазерной фотокоагуляцией или криотерапией (когда сетчатка не видна).
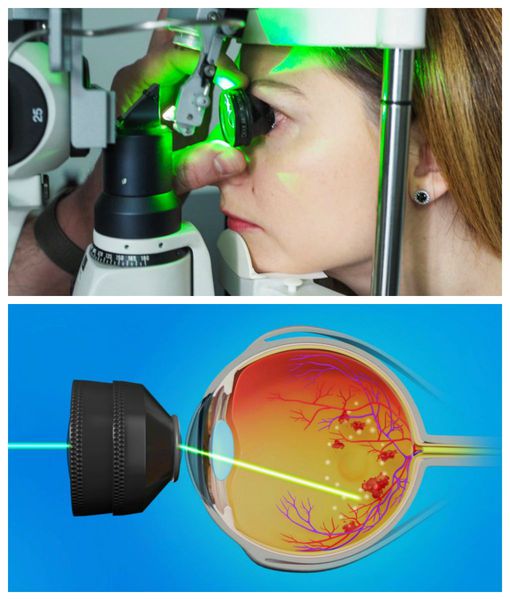
Прогноз. Профилактика
Прогноз и риск развития осложнений зависят от причины гемофтальма и от объёма кровоизлияния:
- если кровь занимает до 1/8 объёма стекловидного тела — зрение с большой вероятностью восстановится полностью;
- если кровью заполнено до 1/4 объёма — увеличивается риск отслойки сетчатки;
- до 75 % — вероятность восстановления зрения под сомнением;
- 100 % — зрение вряд ли получится восстановить: человек может полностью ослепнуть или будет плохо видеть.
Поэтому лечение откладывать не стоит. Чем раньше пациент заметит симптомы гемофтальма и обратится к врачу, тем больше шансов сохранить зрение [3] .
В целом у людей с длительным кровоизлиянием и относительно нормальной сетчаткой наблюдается относительно высокая острота зрения после регресса заболевания. Наихудшего прогноза можно ожидать тем, кто страдает диабетом или макулодистрофией.
Меры профилактики гемофтальма:
- избегать травмоопасных ситуаций (соблюдать правила техники безопасности, носить защитные очки во время работы, сопряжённой с риском получения травмы глаза);
- измерять уровень глюкозы в крови и корректировать его, если он превышает 5,5 ммоль/л;
- контролировать артериальное давление, чтобы его уровень не превышал 139/89 мм рт. ст.;
- поддерживать в норме уровень холестерина в крови с помощью терапии, назначенной врачом.
Пациенты с сахарным диабетом из-за риска развития пролиферативной ретинопатии должны следить за своим здоровьем и два раза в год посещать офтальмолога для профилактического осмотра: визометрии, тонометрии и биомикроскопии.
Стадии гематомы мягких тканей проходят в 3 этапа. Порой легкая травма способна образовать синяк либо, иначе говоря, подкожное кровоизлияние. Это весьма неприятно, тем более в летнее время, когда нет желания носить одежду, скрывающую руки и ноги.
Поэтому многим интересно: за сколько дней проходит синяк? Сколько проходит синяк этапов? Как действовать, чтобы гематома смогла рассосаться побыстрее?
О чем речь
Подкожное кровоизлияние является геморрагическим процессом в травмированных тканевых структурах, пропитывающихся кровью. Такая геморрагия моментально проявляется на кожных покровах. Как долго образуется синяк?

Подкожная гематома способна сформироваться за считанные часы, при этом доставляя человеку болезненные ощущения. Зачастую геморрагии под кожей образуются в случае, если человек ударится или от воздействия длительного сдавления, а также иного травмирующего фактора. Если у человека ломкие сосудистые ткани, нарушена сворачиваемость крови, то гематомы образуются даже тогда, когда человек легко ушибся либо будет самопроизвольное образование синяков.
Как быстро способна рассасываться подкожная геморрагия? Здесь существует прямая зависимость от своевременно проведенных мероприятий, которые даже могут не допустить образование синяка. Накладывание горячего либо холодного компресса зависит от стадий синяка.
О стадиях подкожных гематом
Существуют 3 стадии формирования подкожных геморрагий:
- В начальной форме образования гематом протекающей из сосудистых тканей кровью заполняется область под кожным покровом, также кровь просачивается сквозь тканевые структуры. В периоды, когда распадаются эритроцитарные клетки крови, благодаря гемоглобину кожа приобретает синий цвет. При этой форме подкожный кровоподтек требуется обработать холодным компрессом, тогда гематома уменьшится. Надо приложить к больному месту немного льда, завернутого в натуральную ткань. Если льда нет, тогда подойдет иной предмет, излучающий холод. Воздействие холодом вызывает сужение сосудистых тканей, количество крови, вытекаемой из сосудов, уменьшено. Воздействие холодом требуется оказывать быстро, холодный компресс держат не более 9,5-10 минут, потом манипуляцию надо повторить каждые пару часов. Не следует в это время стоять под горячим душем или париться в бане.
- При следующей форме отеки уменьшаются. Геморрагия имеет синий цвет по центру и желтый окрас по периферии. Если геморрагия имеет большую площадь, то возможны проявления пятен желтого цветения. Как правило, эта форма наступит через второй или третий день образования синяка. В этой стадии эффективны компрессы, имеющие в своем составе гепариновый препарат. Благодаря таким компрессам рассасывание гематомы происходит быстрее. Благодаря тепловому воздействию компресса увеличивается прилив крови, сосудистые ткани расширяются, омертвевшие клеточные структуры лимфы и крови выводятся. Для такого компресса подойдет небольшой мешок из льна, в который насыпается немного подогретого песка либо соли. Прикладывают такой компресс не более 10 минут. Также используют грелку.
- На 3-5 сутки появляется третья стадия. Подкожная геморрагия чуть-чуть сойдет книзу. Цвет ее будет зеленым. На данной стадии, пока держится синяк, продолжают использовать тепловые компрессы. Через некоторый промежуток времени отечность и уплотненность рассасываются, цвет кожных покровов становится естественным.
После любого синяка под кожей возможны осложнения. Воспалительные процессы приведут к формированию нагноения. Об этом следует сообщить доктору, который грамотно проконсультирует, назначит лечение.
Через сколько проходит подкожная геморрагия, как долго сходит синяк? Если выполнять врачебные рекомендации, то рассасывается гематома на пятые либо шестые сутки. Именно столько времени должно пройти, чтобы после синяка не осталось никаких следов.
Лицевые гематомы
Когда человек падает и ударяется в лобную зону головы, то, как правило, подкожная геморрагия формируется под нижним веком глаза. Это происходит вследствие разрыва сосудистых тканей данной области и начинающейся геморрагии.
Так как тканевые структуры этой зоны рыхлые, то скопление крови происходит именно под нижним веком.
Решить проблему можно одним из способов:
- Если подкожное кровоизлияние находится в глазной зоне, то требуется холодный компресс. Не следует ждать отечных изменений. Компресс прикладывают не к глазному яблоку, а к щеке или под зону нижнего века.
- Если имеется повреждение верхней части носа, примыкающей ко лбу (переносица), у человека носовое кровотечение, то надо чтобы человек не сморкался, поскольку попадут воздушные потоки и кровоизлияние увеличится. В каждую ноздрю вставляют небольшой бинтовой тампон. Использование ваты для предотвращения геморрагии запрещено. Смачивают тампоны перекисью водорода и тампонируют каждую ноздрю.
- При ухудшении зрительной функции либо пульсирования в ушибленном участке человеку требуется врачебная помощь.
Долго ли проходят такие синяки, сколько они могут держаться? При своевременных лечебных мероприятиях для того, чтобы синяки прошли надо от 5 суток до недели. Если лечение отсутствует, то подкожные геморрагии будут держаться дольше, примерно 15-20 суток.
Чтобы синяк сошел как можно быстро и цвет кожи стал естественным, помогут мазевые гепариновые средства. Их применение зависит от скорости регенераторных процессов поврежденного участка тела. Показаны процедуры физиотерапии.
Какие препараты помогут
Перед использованием любого лекарства требуется врачебная консультация. Как правило, подкожные геморрагии лечат с помощью:
- Троксевазиновой мази. Благодаря ей синяк быстро рассосется. При нанесении ее на ушибленный участок сразу увеличение подкожной геморрагии прекратится. Рекомендовано использовать 2 раза в сутки.
- Лиотонового геля. Он восстанавливает ткани, хорошо рассасывает гематому, улучшает кровоток. Наносят его на протяжении 7 суток от двух до трех раз за сутки.
- Бадяги (лат. Spongilla). У этого средства раздражающее воздействие, вследствие этого улучшаются местные микроциркуляторные процессы. Средство действует как антисептик, также имеет регенераторное воздействие. За сутки наносят 4-5 раз не более 20 минут.
Народные способы
Чтобы рассосалась гематома, подойдут нетрадиционные способы лечения:
Что способствует рассасыванию геморрагии
Рассасывание подкожного кровоизлияния зависимо не только от лечения, но и от регенераторных процессов организма, протекающих у каждого человека индивидуально. Поэтому точное время для восстановления тканей определить трудно.
Среднее значение составляет примерно от 2 до 3 недель, но может быть и 30 суток.
Время исчезновения гематомы зависит от того, насколько была тяжела травма. Гематомные образования могут протекать:
- Легко. Геморрагия образуется на протяжении дня без вовлечения в процесс миоволокон. Травмированный участок слегка припухает.
- Иметь среднюю тяжесть. Геморрагия оказывает влияние на мышечные структуры, кровоподтек появится за срок от 3 до 5 часов.
- Тяжело. Миоволокна сильно повреждаются, становятся дисфункциональными. Поврежденный участок сильно припухает, гематома образуется в срок от 60 минут до двух часов.
Стоит помнить, что если последствия травмы долго не проходят, то лучше проконсультироваться и получить помощь у специалиста, который назначит соответствующие диагностические и лечебные мероприятия. Болезнь лучше предупредить, чем потом лечить.

Кровоизлияние в глаз — это разлив крови из-за разрыва сосудов.
Глазное яблоко пронизано кровеносной сетью, питающей его структуры.
Под действием внутренних и внешних факторов сосуды лопаются.
Кровь разливается по тканям. Образуется гематома, и глаз выглядит красным . Состояние сопровождается болью или проходит без неприятных ощущений. Ушиб, системное заболевание, повышение артериального давления вызывают кровоизлияние . Лечить или ожидать — без врача не разобраться.
Почему происходит кровоизлияние в глазу
Глаз заплывает кровью под действием следующих факторов:
-
— удар, ожог, попадание мелких осколков, стружек, окалин;
- резкое повышение давления — приступ гипертонии; ;
- усилия — при родовых схватках, запоре, кашле, чихании, рвоте, детском плаче;
- свойства крови — врожденная низкая свертываемость, гемофилия, вызванная медикаментами;
- инфекционные заболевания — конъюнктивит, лептоспироз;
- слабые стенки капилляров — при гиповитаминозе витаминов К, А и С, атеросклерозе, васкулите, красной волчанке, диабете;
- глазные опухоли — давят на окружающие ткани;
- оперативное вмешательство на роговице;
- образование тромбов в кровеносной системе сетчатки;
- генетическая предрасположенность к микроаневризмам; .
Глазными кровоизлияниями страдают люди, злоупотребляющие алкоголем, никотином. Сосуды разрываются от перепадов давления, которые вызывают спиртные напитки и наркотические вещества.
Напряжение возникает от долгого пребывания за компьютером. После 10-12 часов статичного взгляда в монитор, капилляры лопаются и склеры наливаются кровью.
Классификация
Виды кровоизлияний разделяют по месту локализации:
Субъконъюнктивальное, гипосфагма
Происходит в прозрачном эластичном слое, конъюнктиве. Между наружной оболочкой и склерой находится пространство, которое заполняется кровью из разорванных сосудов. Излияние возникает из-за травм, операций, врожденной или приобретенной ломкости сосудов . Чаще гипосфагма появляется от перенапряжения, скачка давления и проходит самостоятельно в течение 2-3 дней.
Гемофтальм

Разлив крови в стекловидном теле. Здоровая структура напоминает прозрачный гель, пропускающий свет от хрусталика к сетчатке. Когда гель заполнен кровью, он препятствует попаданию света на сетчатку. Человек видит хуже или теряет зрительную способность.
Близорукие люди больше предрасположены к разрывам сосудов в стекловидном теле.
- тотальный — потеря прозрачности более чем на ¾ в результате травмы;
- субтотальный — стекловидное тело заполнено кровью минимум на треть, максимум на ¾, возникает при диабете;
- частичный — кровоизлияние охватывает менее трети пространства.
Чаще встречается односторонний гемофтальм. Состояние опасно потерей зрения. Стекловидное тело наполняется содержимым крови — тельцами, продуктами распада, токсинами. Под их действием в структуре образуются спайки. Чем дольше стекловидное тело засорено, тем меньше вероятность естественной очистки и восстановления структуры. Результат — потеря зрения из-за фиброзного уплотнения глазного яблока.
Гифема
Кровоизлияние в переднюю камеру глаза . Прозрачный купол роговицы покрывает радужку и хрусталик. Пространство купола заполнено внутриглазной жидкостью. При разрыве сосуда влага смешивается с кровью. Происходит полное или частичное заполнение передней камеры. Степень разрыва зависит от глубины проникающих, непроникающих и операционных повреждений. Гифема оседает на дне камеры. Зрение частично ухудшается или человек полностью слепнет.
Гифема заполняет камеру на 4 уровня:
- занимает менее трети объема;
- половину;
- более половины;
- гифема полностью заполняет объем камеры.
Радужка при гифеме становится красной. На 4 стадии ее не видно, так как роговица превращается в черное кровяное пятно в глазу.
Ретинальные
Кровоизлияния от разрывов сосудов сетчатой оболочки. Также опасны потерей зрения.
Читайте также:

