Сколько нервных волокон на коже мужчины
Обновлено: 25.04.2024
Иннервация кожи: нервные окончания, клетки Меркеля, тельца Руффини, Мейснера, Пачини
а) Чувствительные единицы. Любое нервное волокно, разветвляясь, дает начало нервным окончаниям одного вида. Стволовое нервное волокно и его нервные окончания, выполняющие одни и те же физиологические функции, представляют собой чувствительную единицу. В совокупности с исходным униполярным нейроном чувствительная единица аналогична двигательной единице, описанной в отдельной статье на сайте.
Область, раздражение которой приводит к возбуждению чувствительной единицы, называют рецепторным полем. Чем больше размер рецепторного поля, тем меньшей остротой сенсорной чувствительности обладает данная область: например, в верхней части руки рецепторные поля занимают площадь 2 см 2 , в области запястья — 1 см 2 , на подушечках пальцев — 5 мм 2 .
Чувствительные единицы переплетаются между собой, за счет чего становится возможным одновременное восприятие одним участком кожи разных видов чувствительности.
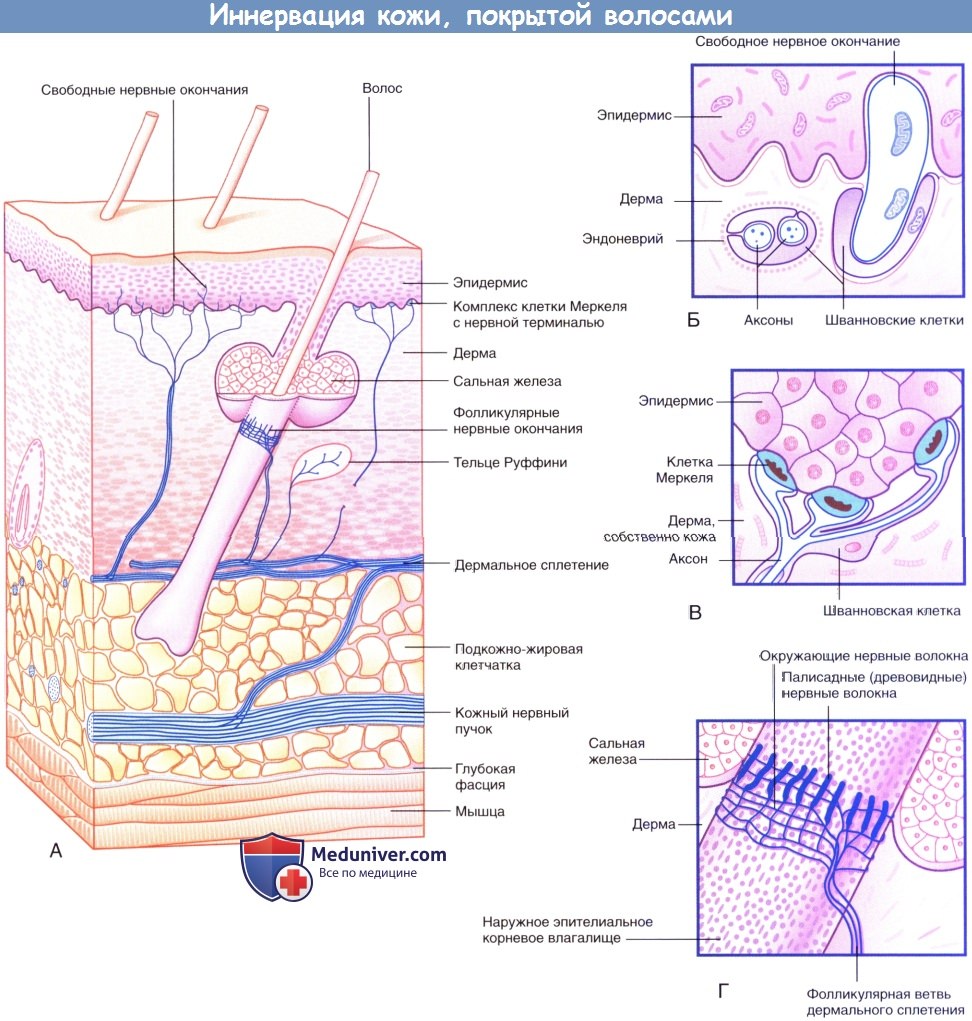
Иннервация кожи, покрытой волосами.
(А) Три морфологических типа чувствительных нервных окончаний в коже, покрытой волосами.
(Б) Свободные нервные окончания в базальном слое эпидермиса.
(В) Комплекс клетки Меркеля с нервной терминалью.
(Г) Палисадные и циркулярные нервные окончания на поверхности наружного корневого влагалища волоса.
б) Нервные окончания:
1. Свободные нервные окончания. По мере приближения к поверхности кожи многие чувствительные нервные волокна утрачивают периневральную, а затем и миелиновую оболочку (в случае ее наличия). Впоследствии нервные волокна разветвляются и формируют субэпидермальное нервное сплетение. Аксон освобождается от оболочек, сформированных шванновскими клетками, что позволяет ему, разветвляясь между коллагеновыми пучками дермы, образовывать дермальные нервные окончания, а внутри эпидермиса — эпидермальные нервные окончания.
Функции. Некоторые чувствительные единицы со свободными нервными окончаниями являются терморецепторами, иннервирующими расположенные на поверхности кожи «тепловые точки» или «холодовые точки». Кроме того, в коже существуют два основных типа ноцицепторов (рецепторов болевой чувствительности), которые также имеют свободные нервные окончания: а-дельта-механоноцицепторы и полимодальные С-ноцицепторы. А-дельта-механоноцицепторы иннервируются тонкими миелинизированными волокнами Аδ-типа и воспринимают существенную механическую деформацию кожи (возникающую, например, при щипке пинцетом). Полимодальные С-ноцицепторы реагируют на болевые стимулы разного вида — механическую деформацию, сильное нагревание или охлаждение (это характерно лишь для некоторых рецепторов), воздействие химических раздражителей. Именно эти рецепторы отвечают за реализацию аксон-рефлекса.
2. Фолликулярные нервные окончания. Нервные окончания волосяного фолликула представлены палисадными нервными волокнами, образованными обнаженными терминалями миелинизированных нервных волокон, расположенными на поверхности наружного корневого влагалища волосяных фолликулов ниже уровня сальных желез, а также циркулярными нервными окончаниями. Каждая фолликулярная единица иннервирует несколько волосяных фолликулов и образует множественные перекресты. Фолликулярные единицы — быстро адаптирующиеся: они возбуждаются при изменении положения волос, однако при сохранении этого положения возбуждения не происходит. Человек, одеваясь, чувствует давление одежды, но затем за счет быстрой адаптации вскоре перестает ощущать ее прикосновение. Иннервация волос у других млекопитающих организована сложнее. Иннервация волосяных фолликулов осуществляется тремя типами механорецепторов, каждый из которых передает информацию определенным структурам мозга, что свидетельствует о важности выполняемой ими чувствительной функции.
3. Комплексы клетки Меркеля с нервной терминалью. Нервная терминаль, расширяясь в области базального слоя эпидермальных гребешков и бороздок, образует комплекс с осязательным тельцем овальной формы — клеткой Меркеля. Комплексы клетки Меркеля с нервной терминалью — медленно адаптирующиеся. В ответ на продолжительное давление (например, при удержании ручки или ношении очков) эти комплексы непрерывно генерируют нервные импульсы. Комплексы клетки Меркеля с нервной терминалью особенно хорошо распознают края удерживаемых в руке предметов.
4. Инкапсулированные нервные окончания. Капсулы описанных ниже свободных нервных окончаний состоят из трех слоев: наружный слой представлен соединительной тканью, средний — периневральным эпителием, а внутренний — видоизмененными шванновскими клетками (телоглией). Инкапсулированные нервные окончания являются механорецепторами, преобразующими механическое воздействие в нервный импульс.
• Тельца Мейснера в большом количестве находятся в подушечках пальцев и расположены вблизи бороздок эпидермиса. Тельца представляют собой клетки овальной формы, внутри которых аксоны располагаются зигзагообразно между уплощенными клетками телоглии. Тельца Мейснера— быстро адаптирующиеся, вместе с медленно адаптирующимися комплексами клетки Меркеля с нервной терминалью они обеспечивают точное восприятие текстур (например, текстуры ткани одежды или поверхности дерева), а также рельефных поверхностей (например, шрифта Брайля). Такие кожные рецепторы способны воспринимать изменение рельефа поверхности даже на высоту 5 нм.
• Тельца Руффини присутствуют как на гладкой коже, лишенной волос, так и на коже с волосами. Они воспринимают плавные скользящие касательные прикосновения и являются медленно адаптирующимися. Внутреннее строение телец сходно со строением сухожильных органов Гольджи: аксоны образуют разветвления в центральной части телец, представленной коллагеновыми волокнами.
• Тельца Пачини по величине соответствуют размерам рисового зерна. В области кисти имеется около 300 телец, которые преимущественно сконцентрированы на боковых участках пальцев и ладони. Тельца Пачини расположены подкожно, близко к надкостнице. Несколько слоев периневрального эпителия внутри соединительнотканной капсулы расположены овально и по форме напоминают луковицу в разрезе. В центральной части тельца Пачини несколько пластинок телоглии окружают единичный аксон, который, попадая в тельце, утрачивает миелиновую оболочку. Тельца Пачини — быстро адаптирующиеся рецепторы преимущественно вибрационной чувствительности. Эти структуры особенно восприимчивы к вибрации костной ткани: большое количество телец расположено в надкостнице длинных трубчатых костей.
Тельца Пачини генерируют один или два нервных импульса при сдавлении и столько же — при прекращении воздействия. В коже ладоней тельца Пачини функционируют по групповому принципу: более 120 телец активируются одновременно, когда человек берет в руку какой-либо предмет (например, апельсин), и когда отпускает его. В связи с этим тельца Пачини считают «детекторами событий» в ходе манипуляций предметами.
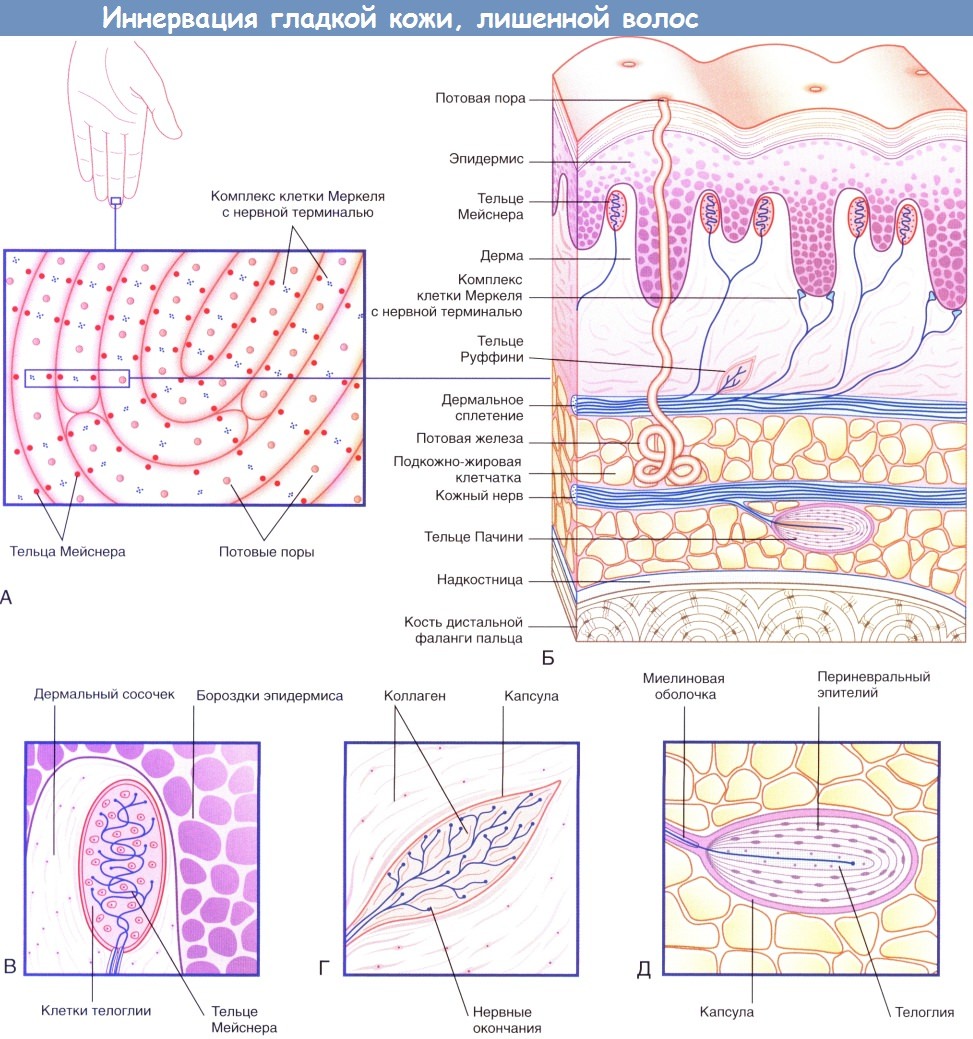
Иннервация гладкой кожи, лишенной волос.
(А) На подушечках пальцев располагаются нервные окончания двух видов.
(Б) На схеме строения участка кожи с изображения (А) представлены четыре типа чувствительных нервных окончаний.
(В) Тельца Мейснера.
(Г) Тельца Руффини.
(Д) Тельца Пачини.
Специалисты по физиологии чувствительности выделяют следующие виды рецепторов, локализованных в коже пальцев.
• Комплексы клетки Меркеля с нервной терминалью — медленно адаптирующиеся рецепторы I типа (MAP I).
• Тельца Мейснера — быстро адаптирующиеся рецепторы I типа (БАР I).
• Тельца Руффини — медленно адаптирующиеся рецепторы II типа (MAP II).
• Тельца Пачини — быстро адаптирующиеся рецепторы II типа (БАР II).
Восприятие ощущений манипуляций с трехмерным предметом вне поля зрения человека в основном обеспечивается за счет мышечных (направляющихся преимущественно от мышечных веретен) и суставных (направляющихся от суставных капсул) афферентных нервных волокон. Кожные, мышечные и суставные афференты независимо друг от друга передают информацию в контралатеральную соматосенсорную зону коры головного мозга. Три различных вида информации объединяются на клеточном уровне в задней части контралатеральной теменной доли, отвечающей за тактильную и визуальную пространственную чувствительность. Тактильную пространственную чувствительность называют стереогнозом. В клинической практике для определения стереогноза пациента просят определить, какой предмет он держит в руках (например, ключ), не смотря на него. Кожные ощущения при периферических нейропатиях описаны в отдельной статье на сайте.
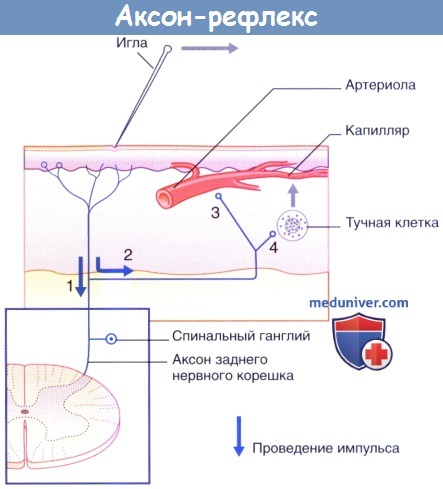
в) Нейрогенное воспаление - аксон-рефлекс. При раздражении чувствительной кожи острым предметом линия контакта практически мгновенно приобретает красный цвет, что обусловлено расширением капилляров в ответ на повреждение кожи. Спустя несколько минут расширение артериол приводит к увеличению зоны гиперемии, а экссудация плазмы из просветов капилляров вызывает формирование бледного отечного валика. Этот феномен представляет собой «тройную реакцию» кожи на раздражение. Формирование зон гиперемии и отечного валика обусловлено аксон-рефлексом чувствительных кожных нервов. Происходящие процессы описаны в соответствии с нумерацией на рисунке ниже.
1. Полимодальные ноцицепторы преобразуют действие болевого раздражителя в нервные импульсы.
2. Аксоны посылают нервные импульсы в центральную нервную систему не только в обычном ортодромном направлении, но и в противоположном антидромном направлении от мест бифуркации к прилежащим участкам кожи. Ответная реакция ноцицептивных нервных окончаний на антидромную стимуляцию проявляется в высвобождении пептидных веществ, среди которых в большом количестве представлена субстанция Р.
3. Субстанция Р связывается с рецепторами на стенках артериол и вызывает их расширение, что приводит к появлению гиперемии.
4. Кроме того, субстанция Р связывается с рецепторами на поверхности тучных клеток, что приводит к высвобождению из них гистамина. Гистамин увеличивает проницаемость капилляров, за счет чего происходит местное накопление тканевой жидкости, обусловливающее возникновение бледного отечного валика.
г) Лепра. Возбудитель лепры — микобактерия, которая проникает в организм человека через мельчайшие повреждения кожи и, распространяясь проксимально по периневрию кожных нервов, вызывает гибель шванновских клеток. Утрата миелиновой оболочки на определенных участках крупных нервных волокон («сегментарная демиелинизация») приводит к нарушению проведения нервных импульсов. Вследствие ответной воспалительной реакции на внедрение возбудителя происходит сдавление всех аксонов, что приводит к валлеровской дегенерации нервов и значительному разрастанию их соединительнотканных оболочек. В результате этого на коже пальцев верхних и нижних конечностей, а также на носу и ушах формируются участки, лишенные чувствительности. Поскольку защитная функция кожной чувствительности нарушается, эти участки становятся более подверженными травматизации, что приводит к повреждению тканей. По мере прогрессирования заболевания возникает двигательный паралич, обусловленный поражением стволов смешанных нервов, расположенных проксимально по отношению к точкам отхождения их кожных ветвей.
д) Резюме. Направляющиеся к коже нервы разветвляются и образуют дермальное нервное сплетение. Чувствительные нервные волокна дермального сплетения разветвляются и перекрывают друг друга. Каждое стволовое нервное волокно и его рецепторы формируют чувствительную единицу. Область, иннервируемую стволовым нервным волокном, называют его рецептивным полем.
К чувствительным единицам со свободными нервными окончаниями относят рецепторы температурной чувствительности, а также механические и температурные рецепторы болевой чувствительности. Рецепторы волосяных фолликулов—быстро адаптирующиеся осязательные механорецепторы, которые активируются только при движении волос. Комплексы клеток Меркеля с нервными терминалями обеспечивают восприятие края предметов, их относят к медленно адаптирующимся.
Инкапсулированные нервные окончания являются механорецепторами. Тельца Мейснера расположены в пространствах между гребешками эпидермиса гладкой кожи, их относят к быстро адаптирующимся. Тельца Руффини—рецепторы растяжения кожи—расположены вблизи ногтей и волосяных фолликулов, их относят к медленно адаптирующимся. Тельца Пачини—подкожные быстро адаптирующиеся нервные окончания, обладающие вибрационной чувствительностью и являющиеся «детекторами событий». На уровне задней части теменной доли коры головного мозга происходит объединение кодированной информации, полученной от кожи, мышц и суставов, что способствует осуществлению тактильного восприятия и стереогностической чувствительности.
Иннервация половой системы мужчин и женщин. Как происходит возбуждение (эрекция)?
Эректильные нервы представляют собой волокна постганглионарных тазовых внутренностных нервов, отвечающие за иннервацию гладких мышц внутренних срамных артерий, а также кавернозной ткани у мужчин и женщин. Возбуждение по данным нервам может проводиться от нейронов центрального отдела парасимпатической системы при психологической стимуляции передней доли гипоталамуса и/или по спинальной рефлекторной дуге при непосредственной физической стимуляции гениталий. Активация эректильных нервов вызывает расслабление гладких мышц, что приводит к повышению кровоснабжения кавернозной ткани.
При этом у женщин увлажняется влагалище за счет образовавшейся в результате пропотевания из кровеносных сосудов жидкости (влагалищная смазка). У мужчин за выделение такой жидкости отвечает бульбоуретральная железа; происходящее при этом увлажнение уретры ускоряет продвижение по ней семенной жидкости.
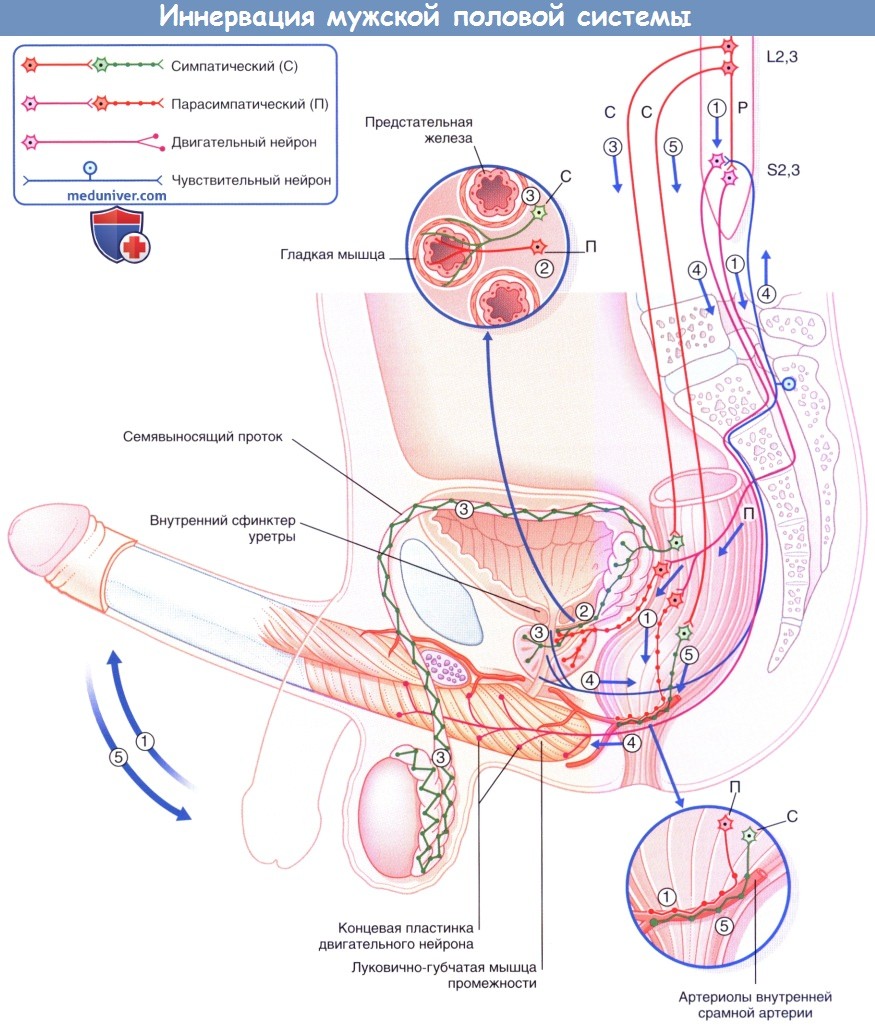
Функциональная иннервация мужской половой системы.
С — симпатическое волокно; П — парасимпатическое волокно.
а) Функциональная иннервация мужской половой системы:
1. Эрекция. Физическая стимуляция центральных парасимпатических нервных путей активирует отдельные преганглионарные нейроны (П), идущие к тазовым ганглиям. Тазовые ганглии дают начало парасимпатическим волокнам внутренней срамной артерии, активирующим ее мускариновые и VIP-рецепторы. Стимуляция данных рецепторов приводит к расслаблению стенки артерии, что вызывает обусловленное притоком крови растяжение кавернозной ткани полового члена. Активация холинергических нервных волокон (при которой из выстилающего кавернозные тела эпителия высвобождается оксид азота) также вызывает расслабление сосудистой стенки.
2. Секреция. Процесс железистой секреции осуществляется за счет стимуляции парасимпатических ганглиев в стенках простаты и семенных пузырьков (активируются мускариновые рецепторы в концевых отделах желез). Объем данного секрета составляет 80 % общего объема спермы.
3. Выброс спермы в уретру. Физическая стимуляция центральных симпатических нервных путей активирует преганглионарные нейроны, идущие к тазовым ганглиям. Волокна от тазовых ганглиев иннервируют семявыносящий проток, семенные пузырьки, простату и внутренний (препростатический) сфинктер уретры, соединяясь с α1-рецепторами на их гладких мышцах. Сперма и железистый секрет выбрасываются в уретру, а сфинктер при этом препятствует обратному току жидкости в мочевой пузырь. Одновременно с этим происходит активация β2-рецепторов мочевого пузыря, которая предупреждает сокращение детрузора.
4. Эякуляция. При выбросе семенной жидкости в уретру происходит активация идущих от внутреннего срамного нерва соматических афферентных нервных окончаний. Образующие рефлекторные дуги сегментов S2-S4 спинного мозга соматические мотонейроны в составе срамного нерва вызывают ритмические сокращения луковично-губчатой мышцы промежности. За счет этих ритмичных сокращений происходит выброс эякулята во влагалище.
5. Прекращение эрекции. Физическая стимуляция определенных центральных симпатических нервных путей активирует преганглионарные нейроны, идущие к тазовым симпатическим ганглиям. Волокна от тазовых ганглиев соединяются с α1--рецепторами половых артериол в области их перехода в кавернозные тела. Сокращение стенки артериол вызывает прекращение эрекции.
б) Симпатическая нервная система и психогенная импотенция. Помимо описанной выше (3) превертебральной иннервации семявыносящего протока, в иннервации богатой β2-рецепторами трабекулярной ткани также участвуют паравертебральные симпатические нервные пути, переключающиеся в ганглиях сакрального отдела симпатического ствола. Состояние покоя (неэрегированное) полового члена зависит от этого типа иннервации. В данном контексте кавернозные тела можно сравнить с артерией, имеющей очень развитую мышечную стенку.
Для того чтобы произошла эрекция, симпатическая иннервация должна прекратить свои влияния, в то время как расслабляющая сосуды парасимпатическая иннервация должна активироваться. Деятельность обеих вегетативных систем регулируется на уровне гипоталамуса.
Нарушение «выключения» тонических симпатических влияний рассматривают в качестве самой частой непосредственной причины психогенной импотенции. Психогенная импотенция — это импотенция при неповрежденных анатомических путях, ее успешно лечат при помощи психосексуальной терапии. Нарушение рефлекторных дуг, например, при повреждениях спинного мозга, может вызвать органическую импотенцию.
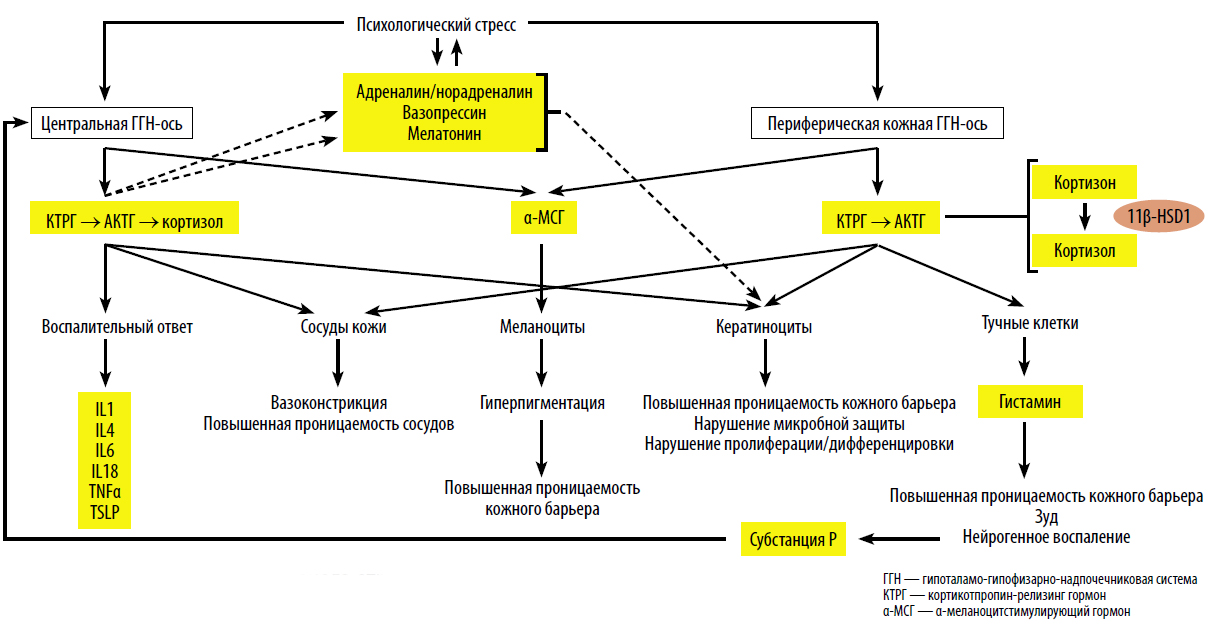
Влияние психологического стресса на состояние кожи (Lin T.K. et al.)
Термин «стресс» имеет множество разных толкований и чаще всего связывается с эмоционально-психическим перенаряжением. Однако понятие стресса гораздо шире. Впервые его использовал канадский физиолог Ганс Селье в 1936 году в своей работе, посвященной общему адаптационному синдрому, где назвал стрессом универсальную адаптационную реакцию организма на сильное воздействие внешних и/или внутренних факторов. В настоящее время термин стресс обозначает совокупность неспецифических адаптационных реакций организма на воздействие различных неблагоприятных факторов (как психологической, так и физической природы), которые нарушают его гомеостаз, а также изменяют работу организма в целом. Простыми словами стресс — это такое состояние, в котором мозг воспринимает информацию о воздействующих факторах как угрожающую нормальной жизнедеятельности, и отвечает на нее генерализованным образом.
Как именно? В основе реакций на стресс лежат эволюционные стратегии выживания, известные как «бей или беги», за которую отвечает симпатический отдел вегетативной нервной системы. В ответ на воздействие стрессовых факторов происходит активация гипоталамо-гипофизарно-надпочечниковой системы (ГГН). В частности, активация релизинг-факторов в гипоталамусе стимулирует секрецию АКТГ, α-МСГ, ТТГ и СТГ в передней доле гипофиза, а образовавшийся АКТГ в свою очередь стимулирует выделение глюкокортикостероидов (преимущественно кортизола), через которые и реализуются основные эффекты стресса. Эту систему называют центральной осью ГГН.
Обычно уровни кортизола подвергаются суточным колебаниям, которые регулируются внутренней циркадной системой, с пиковым уровнем рано утром и самой низкой концентрацией около полуночи. Стресс может значительно увеличить содержание кортизола и изменить эту кривую. Так, у мышей, находящихся в состоянии стресса, отмечалась суточная дисрегуляция активации оси ГГН, приводящая к 4-кратному увеличению уровня кортикостерона (аналога кортизола у мышей) в плазме.
Еще одним путем стрессорной реакции является выброс катехоламинов надпочечниками. Эффекты всех этих медиаторов направлены на сопротивление внешнему воздействию через мобилизацию резервов организма — получение энергии путем образования глюкозы из гликогена и расщепления липидов (чтобы хватило сил «убежать или дать отпор»), усиление работы сердечно-сосудистой системы (чтобы доставить эту энергию мышцам), подавление иммунных и воспалительных реакций (чтобы не «слечь» от воспаления в случае ранения при «битве»), а также стимуляцию деятельности ЦНС (чтобы быть начеку во время «битвы»).
Однако все эти реакции являются хорошей стратегией при кратковременном стрессе, когда организм перебрасывает свои ресурсы на сохранение жизни, жертвуя при этом другими функциями. И какое-то время существует так называемая «фаза устойчивости», когда организм адаптируется к стрессовому воздействию и его сопротивляемость повышается. Если длительность стресса относительно невелика, то после его окончания происходит нормализация функций организма. Но в современном мире речь идет не про кратковременный стресс, длящийся минуты–часы, а про стресс хронический, когда переживания наблюдаются несколько часов в день на протяжении недель, месяцев. И если сила этих переживаний существенна, наступает так называемая «фаза истощения», третья стадия стресса согласно классификации Селье, которая связана с усугублением или развитием заболеваний. Так, если в состоянии адаптации кортизол способствует заживлению тканей, уменьшению воспаления и аллергических реакций, но хроническое превышение его нормального уровня вызовет обратный эффект, и связано с сердечно-сосудистыми заболеваниями, диабетом, ожирением, остеопорозом, повышенным риском инфекционных, аутоиммунных и многих других заболеваний, а также с ускорением процессов старения.
Таким образом — дозированный стресс может быть неплохим вариантом, если нам нужно повысить сопротивляемость организма или запустить какие-то репаративные процессы, что, например, используется в процедурах негативной стимуляции (пилинги, высокоинтенсивное аппаратное воздействие), однако хронический стресс — явление однозначно негативное для организма в целом и каждого его компонента в отдельности.
Что происходит с кожей при стрессе
На кожу оказывают влияние процессы, происходящие не только в центральной оси ГГН-системы, кожа сама непосредственным образом реагирует на стресс. В ответ на действие стрессовых факторов кератиноциты эпидермиса и кератиноциты волосяного фолликула, меланоциты, себоциты и тучные клетки сами вырабатывают кортикотропин-рилизинг-гормон. Также клетки кожи, включая фибробласты, способны вырабатывать АКТГ и кортикостерон. Отдельную роль играет также выброс свободными нервными окончаниями и клетками кожи нейропептидов (субстанция Р) и нейтрофинов, вовлекченных в развитие нейрогенного воспаления. Эта система называется периферической осью ГГН-системы. Подробности — в таблице.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кожа (cutis), образующая общий покров тела человека (integumentum commune), непосредственно соприкасаясь с внешней средой, выполняет ряд функций. Она защищает тело от внешних воздействий, в том числе механических, участвует в терморегуляции организма и в обменных процессах, выделяет наружу пот, кожное сало, выполняет дыхательную функцию, содержит энергетические запасы (подкожный жир). Кожа, занимающая площадь 1,5-2,0 м 2 в зависимости от размеров тела, является огромным полем для различных видов чувствительности: тактильной, болевой, температурной. Толщина кожи в различных отделах тела разная - от 0,5 до 5 мм. У кожи выделяют поверхностный слой - эпидермис, образовавшийся из эктодермы, и глубокий слой - дерму (собственно кожу) мезодермального происхождения.
Эпидермис (epidermis) представляет собой многослойный эпителий, наружный слой которого постепенно слущивается. Обновление эпидермиса происходит за счет его глубокого росткового слоя. Толщина эпидермиса различна. На бедрах, плече, груди, шее и лице он тонкий (0,02-0,05 мм), на ладонях и подошвах, испытывающих значительную физическую нагрузку, - 0,5-2,4 мм.
Эпидермис состоит из многих слоев клеток, объединенных в пять основных слоев: роговой, блестящий, зернистый, шиповатый и базальный. Поверхностный роговой слой состоит из большого числа роговых чешуек, образовавшихся в результате ороговения клеток подлежащих слоев. Роговые чешуйки содержат белок кератин и пузырьки воздуха. Этот слой плотный, упругий, не пропускает воду, микроорганизмы и др. Роговые чешуйки постепенно слущиваются и заменяются новыми, которые подходят к поверхности из глубжележащих слоев.
Под роговым слоем находится блестящий слой, образованный 3-4 слоями плоских клеток, потерявших ядра. Цитоплазма этих клеток пропитана белком элеидином, хорошо преломляющим свет. Под блестящим слоем располагается зернистый слой, состоящий из нескольких слоев уплощенных клеток. Эти клетки содержат крупные зерна кератогиалина, который по мере продвижения клеток к поверхности эпителия превращается в кератин. В глубине эпителиального слоя находятся клетки шиповатого и базального слоев, которые объединяют под названием ростковый слой. Среди клеток базального слоя имеются пигментные эпителиоциты, содержащие пигмент меланин, от количества которого зависит цвет кожи. Меланин защищает кожу от воздействия ультрафиолетовых лучей. В некоторых областях тела пигментация выражена особенно хорошо (околососковый кружок молочной железы, мошонка, вокруг заднепроходного отверстия).
Дерма, или собственно кожа (dermis, s. corium), состоит из соединительной ткани с некоторым количеством эластических волокон и гладкомышечных клеток. На предплечье толщина дермы не превышает 1 мм (у женщин) и 1,5 мм (у мужчин), в некоторых местах достигает 2,5 мм (кожа спины у мужчин). У собственно кожи выделяют поверхностный сосочковый слой (stratum papillare) и более глубокий сетчатый слой (stratum reticulare). Сосочковый слой располагается непосредственно под эпидермисом, состоит из рыхлой волокнистой неоформленной соединительной ткани и образует выпячивания - сосочки (papillae), содержащие петли кровеносных и лимфатических капилляров, нервные волокна. Соответственно расположению сосочков на поверхности эпидермиса видны гребешки кожи (cristae cutis), а между ними находятся продолговатые углубления - бороздки кожи (sulci cutis). Гребешки и бороздки лучше всего выражены на подошве и ладонях, где они образуют сложный индивидуальный рисунок. Это используется в криминалистике и судебной медицине для установления личности (дактилоскопия). В сосочковом слое располагаются пучки гладкомышечных клеток, связанные с луковицами волос, а в некоторых местах такие пучки лежат самостоятельно (кожа лица, сосок молочной железы, мошонка).
Сетчатый слой состоит из плотной неоформленной соединительной ткани, содержащей пучки коллагеновых и эластических волокон, и небольшого количества ретикулярных волокон. Этот слой без резкой границы переходит в подкожную основу, или клетчатку (tela subcutanea), содержащую в большем или меньшем количестве жировые скопления (panniculi adiposi). Толщина жировых отложений не во всех местах одинакова. В области лба, носа жировой слой выражен слабо, а на веках и коже мошонки он отсутствует. На ягодицах и подошвах жировой слой развит особенно хорошо. Здесь он выполняет механическую функцию, являясь эластической подстилкой. У женщин жировой слой развит лучше, чем у мужчин. Степень отложения жира зависит от типа телосложения, упитанности. Жировые отложения (жировая клетчатка) являются хорошим термоизолятором.
Цвет кожи зависит от наличия пигмента, который имеется в клетках базального слоя эпидермиса, а также встречается в дерме.

[1]

С физической болью сталкивался каждый человек. В медицине боль — это реакция организма на реальное или предположительное повреждение тканей. Когда ударяешься рукой о край стола — происхождение боли понятно и объяснимо. А если она приходит ниоткуда?
Когда боли возникают спонтанно, без видимых причин, речь идет о нейропатии (невропатии). Стреляет, колет, жжет — подобные эпитеты выбирают пациенты, когда описывают то, что чувствуют. Нейропатическая боль — это мучительные ощущения, возникающие из-за патологического возбуждения нейронов периферической (реже центральной) нервной системы. О происхождении, диагностике и лечении нейропатического болевого синдрома читайте в нашей статье.

Причины возникновения боли
Нейропатическая боль возникает не из-за раздражения болевых рецепторов, а в результате нарушения целостности нервных окончаний или самих нервов (сенсорных, двигательных, вегетативных). Сеть нервов принадлежит периферической нервной системе, расположенной по всему телу.
Нейропатия может затрагивать:
- один нерв — мононейропатия;
- несколько нервов в ограниченной области — мультифокальная нейропатия;
- множество периферических нервов — полинейропатия.
При повреждении одного или нескольких нервов нарушается и проводимость импульсов. Нейропатическая боль имеет мультифакторное происхождение. На разрушение нервных волокон могут влиять нарушение обмена веществ, хронические инфекции, дефицит витаминов, травмы, отравление токсинами (ядами, лекарствами, тяжелыми металлами, алкоголем).
Другими причинами развития невропатии выступают:
- Сахарный диабет. Для заболевания характерны нарушение метаболизма, патологическое изменение сосудов из-за стабильно высокого уровня глюкозы в крови. Скорректировать состояние можно лекарствами от диабета.
- Варикозное расширение вен нижних конечностей. Появление нейропатической боли связано с хроническим нарушением циркуляции крови, кровоснабжением нервных волокон.
- ВИЧ, СПИД. Антиретровирусные препараты довольно токсичны.
- Герпес. Тяжелое течение инфекции приводит к раздражению нервов в области высыпаний — герпетической невралгии.
- Рассеянный склероз. Заболевание характеризуется очаговыми разрушениями миелиновой оболочки нервных волокон.
- Хронический алкоголизм. Нервные окончания разрушаются под воздействием токсинов. Помогут средства от алкоголизма.
- Остеохондроз, протрузии и грыжи межпозвонковых дисков. Первопричина — сдавливание спинномозговых нервных корешков.
Также причинами развития нейропатии могут быть:
- хирургическое вмешательство;
- травмы (ушибы, переломы, порезы, ранения, длительное пережатие тканей);
- химиотерапия, лучевая терапия;
- беременность;
- аутоиммунные патологии.
Нейропатия может быть наследственной патологией с характерными генетическими отклонениями, которые приводят к нарушению обмена веществ и аккумуляции токсинов в тканях.
Сопутствующие симптомы
У пациентов с нейропатическим болевым синдромом нарушается (утрачивается) способность адекватно воспринимать раздражения, исходящие из внешней среды или от собственных тканей. Расстройство объясняется нарушением функции нейрона обрабатывать, хранить и передавать информацию из рецепторов в центральный отдел анализатора.
Из-за этого возникают неадекватные ощущения:
- дизестезия — зуд и жжение;
- парестезия — ощущение бегающих по телу мурашек;
- аллодиния — сильный дискомфорт, который возникает от раздражителей, не вызывающих болезненности у здорового человека;
- гиперальгезия — гиперчувствительность к болевым стимулам.
Тип ощущений зависит от того, какие нервные окончания повреждены. Интенсивность симптомов повышается по ночам (в состоянии покоя), поэтому пациенты с невропатией нередко страдают бессонницей.
Нейропатическая боль часто сопровождается такими симптомами:
- двигательными нарушениями;
- судорогами;
- мышечной слабостью;
- онемением конечностей;
- невралгией.
У пациентов снижается или утрачивается чувствительность, что приводит к трофическим изменениям тканей.

Диагностика
Диагноз ставят на основании беседы с пациентом. В диагностические критерии входят:
- симптоматические жалобы;
- оценка локализации болевых ощущений (совпадение слов пациента с зоной иннервации конкретного нерва);
- характер ощущений — жжение, холод, пощипывание, покалывание, онемение, зуд.
Во многих случаях врачи применяют болевые опросники — Шкалу оценки невропатических симптомов и признаков (LANSS), опросники Pain Detect, McGill Pain Questionnaire, MPQ.
Если описание боли и зона иннервации нерва не совпадают, пациента направляют на аппаратную диагностику. В перечень исследований входят:
- Электронейромиография (ЭНМГ). Оцениваются качество проведения нервного импульса, способность мышечных волокон реагировать на сигнал и скорость этой реакции.
- УЗИ. Оценивается структура нервных волокон, выявляется демиелинизация (разрушение миелиновой оболочки нервных волокон).
Дополнительно может быть назначена МРТ для определения разрушений нерва в зонах, недоступных для ультразвукового исследования.
Как лечить?
Схема лечения подбирается персонально — с учетом многокомпонентности синдрома.
Большое внимание уделяют терапии основного заболевания, ставшего причиной невропатии:
- коррекция дозы гипогликемических препаратов при сахарном диабете;
- усиление противорецидивной терапии при рассеянном склерозе;
- максимальное подавление активности вирусной инфекции при герпетической этиологии нейропатии;
- полный отказ от спиртного при алкоголизме и т.д.
Противовоспалительные и обезболивающие средства, которые применяют для облегчения соматогенной боли, в данном случае неэффективны. Это связано с тем, что ключевой триггер невропатической боли — не воспаление, а нарушение нейрональных рецепторов, периферическая или центральная сенсибилизация. Ранее для лечения нейропатии широко применяли опиоидные анальгетики. В последние годы от препаратов этой группы отказались ввиду привыкания пациентов.
Комплексный подход к лечению включает два вида терапии — немедикаментозную и медикаментозную.
Немедикаментозное лечение направлено на сохранение чувствительности, предотвращение развития трофических язв. Для нервно-мышечной стимуляции применяют такие методы:
- акупунктуру;
- массаж;
- физиотерапию (лазеротерапию, магнитотерапию, электрофорез с прозерином);
- динамическую электронейростимуляцию (ДЭНС).
В профильных клиниках используют инновационные методики — кинезиотейпирование, фармакопунктуру, текар-терапию. К методам немедикаментозного лечения подключают психотерапию.
Медикаментозная терапия включает препараты, используемые для лечения неврологических заболеваний:
- антидепрессанты; ; (лекарства, снижающие мышечный тонус);
- нейротропные витамины группы В и их комплексы (тиамин, пиридоксин, цианокобаламин); и успокоительные препараты.
Эффективным местным средством для купирования болевого синдрома считаются пластыри с лидокаином. Лечение нейропатической боли требует строгого выполнения врачебных назначений.
Профилактика
Невропатию предугадать и предупредить сложно или невозможно. Например, развитие наследственных патологий, травмы конечностей, опухоли, за которыми следует химиотерапия. Однако можно повлиять на причины, которые связаны с образом жизни.
Для профилактики рекомендуется:
- ограничить употребление спиртных напитков;
- соблюдать диету при сахарном диабете;
- носить компрессионный трикотаж при варикозном расширении вен;
- правильно питаться;
- вести активный образ жизни;
- отказаться от никотина.
При планировании беременности врачи советуют пройти специальную прегравидарную подготовку.
Читайте также:

