Сколько дней делают анализ на гистологию папилломы
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
Определение ДНК вируса папилломы человека: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показание к назначению исследования
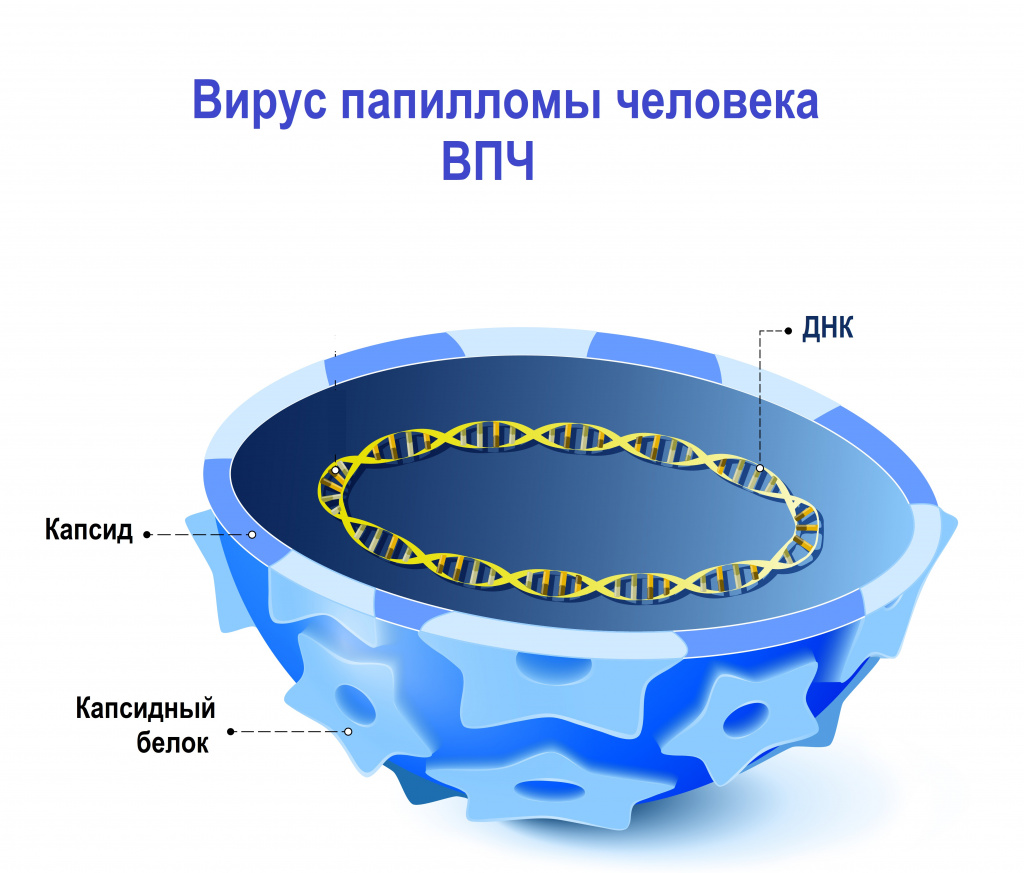
Вирусы папилломы человека (ВПЧ) - это группа генетически разнообразных ДНК-содержащих вирусов, относящихся к семейству Papillomaviridae и поражающих эпителий кожных покровов и слизистых оболочек ротовой полости и аногенитальной зоны.
Инфицирование вирусом папилломы человека клинически может проявляться остроконечными кондиломами, папилломами или злокачественной трансформацией клеток. По данным, которые приводит Всемирная организация здравоохранения, 50-80% населения инфицировано ВПЧ, а 5-10% из них имеют клинические проявления заболевания.
Наследственный материал (геном) вируса папилломы человека заключен в белковую оболочку, состоящую из больших (L1) и малых (L2) структурных белков. В зависимости от строения генома L1 были выявлены и описаны различные типы вируса папилломы человека. К настоящему времени выявлено и описано более 200 генотипов вируса папилломы человека, около 45 из них могут инфицировать эпителиальный слой урогенитального тракта.
ВПЧ обладает тропностью (свойством поражать определенные органы и/или ткани) к коже и слизистым оболочкам. Источником возбудителя инфекции является больной человек или вирусоноситель.
Основной путь передачи возбудителя - половой (генитально-генитальный, мануально-генитальный, орально-генитальный), однако возможна передача и при соприкосновении (при кожном контакте). Кроме того, ВПЧ может передаваться от матери плоду во время родов.
Риск передачи при однократном половом контакте равен 80% - особенно у девушек, не достигших половой зрелости, из-за особенностей строения эпителия шейки матки в юном возрасте.
Факторы, способствующие инфицированию вирусом папилломы человека и развитию заболевания:
- раннее начало половой жизни;
- частая смена половых партнеров;
- сопутствующая урогенитальная инфекция и нарушение биоценоза влагалища;
- частые роды и аборты;
- иммунодефицитные состояния;
- генетическая предрасположенность и гормональные факторы.
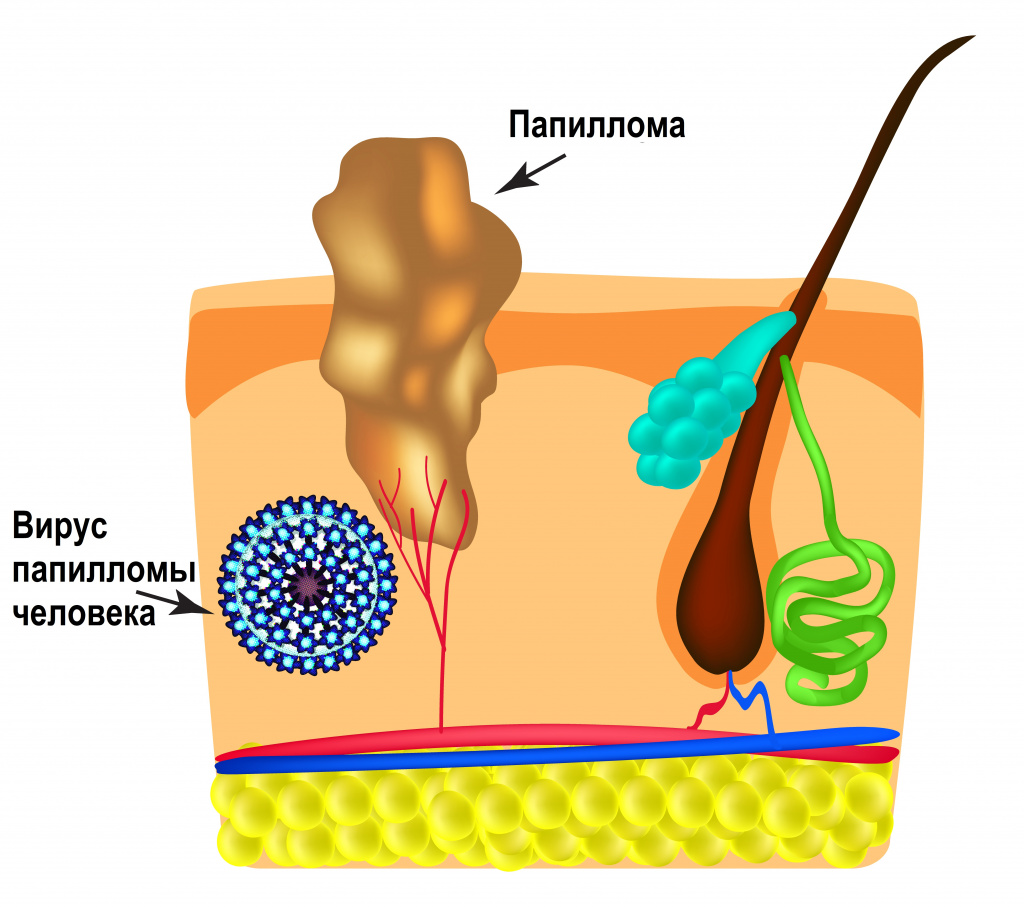
Интервал между инфицированием ВПЧ и инвазивным (проникающим) раком составляет около 10 лет или более.
Инвазивному раку предшествуют предраковые поражения шейки матки, вульвы, влагалища, анального канала, полового члена различной степени тяжести.
Вирус папилломы человека не проникает в кровь, поэтому инфекционный процесс протекает без развития воспалительной реакции.
Выделяют вирусы высокого онкогенного (или канцерогенного) риска (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого онкогенного риска (типы 6, 11, 42, 43, 44).
Типы ВПЧ низкого канцерогенного риска связаны с развитием остроконечных кондилом, папиллом и дисплазиями легкой степени. Типы ВПЧ высокого канцерогенного риска, наряду с остроконечными кондиломами и дисплазиями, также могут вызывать злокачественную трансформацию эпителия, приводя к развитию рака.
Например, высокоонкогенные типы ВПЧ 16 и 18 вызывают в 70% случаев рак шейки матки, в 80% рак вульвы и влагалища, в 92% анальный рак, в 95% рак ротовой полости, в 89% рак ротоглотки, в 63% рак полового члена. Генотипы ВПЧ 6 и 11 обуславливают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза.
Таким образом, дифференцированное определение ДНК вируса папилломы человека назначают в следующих случаях:
- для подтверждения ВПЧ при наличии папилломатозных разрастаний и изменений на слизистых оболочках половых органов;
- для скрининга (обследования лиц, не считающих себя больными) с целью выявления скрыто протекающего заболевания;
- для контроля эффективности проводимой терапии.
- с 21 года до 29 лет - не реже 1 раза в 3 года;
- с 30 до 69 лет - не реже 1 раза в 5 лет.
Высокая сексуальная активность предполагает проведение скрининга с18 лет.
Подготовка к процедуре
Обследование женщин целесообразно проводить в первую половину менструального цикла, но не ранее 5-го дня. Допустимо обследование во второй половине цикла, но не позднее, чем за 5 дней до предполагаемого начала менструации.
Накануне и в день обследования пациентке не рекомендуется спринцевать влагалище. Забор биоматериала не следует осуществлять ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Соскоб из уретры проводят до или через 2-3 часа после мочеиспускания.
Мужчинам необходимо исключить половые контакты за 1–2 суток до взятия мазка (соскоба). Нельзя мочиться в течение 1,5-2 часов до процедуры.
Срок исполнения
До 2 рабочих дней, указанный срок не включает день взятия биоматериала.
Что может повлиять на результат
В случае несоблюдения правил подготовки полученный результат может быть некорректным.
Дифференцированное определение ДНК ВПЧ (вируса папилломы человека, Humanpapillomavirus, HPV) 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39, 44, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82) + КВМ
Синонимы: Анализ урогенитального соскоба на ВПЧ. HPV DNA, 21 Types, Scrape of Urogenital Epithelial Cells. Краткое описание исследования «Дифференцированное определение ДНК ВПЧ (Вирус папилломы человека, Human papillomavirus, HPV) 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39.
Сдать анализ крови на дифференцированное определение ДНК ВПЧ 21 типа можно в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Метод определения: ПЦР с детекцией в режиме «реального времени».
Исследуемый материал: соскоб эпителиальных клеток урогенитального тракта.
Форма представления результатов: количественный результат по каждому выявляемому показателю.
Единицы измерения: логарифм копий ДНК ВПЧ на 105 эпителиальных клеток (lg копий ДНК/105 эпит. клеток).
До проведения тестов по выявлению ДНК ВПЧ выполняется контроль взятия материала (КВМ). Если в пробе значение КВМ неудовлетворительное (менее 4 lg (10000) копий ДНК человека в пробе), исследование ДНК ВПЧ не проводится и рекомендуется повторное взятие биологического материала.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Расшифровка показателей
Количественный формат теста позволяет выявить вирус, оценить степень риска и возможное наличие предраковых изменений при высокой вирусной нагрузке.
Интерпретация положительного результата
В анализируемом образце биологического материала обнаруженная ДНК, специфичная для вируса папилломы человека исследуемых типов в выявленной концентрации, свидетельствует о наличии возбудителя.
Если абсолютное содержание ВПЧ превышает клинически значимое, напротив обнаруженного штамма вируса указывается его концентрация. Чем выше значение, тем выше риск развития болезней, вызываемых вирусом папилломы человека.
Рост вирусной нагрузки через 3, 6 и 9 мес. после проведенного лечения свидетельствует о возможности рецидива.
- генотипы низкого онкогенного риска: 6, 11, 44;
- генотипы высокого онкогенного риска: 16, 18, 26, 31, 33, 35, 39, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82.
Выявление нескольких генотипов вируса предполагает менее благоприятный прогноз течения заболевания и более высокий риск персистенции.
При обнаружении 16 и 18 генотипов рекомендуется проводить кольпоскопическое обследование, не откладывая.
При выявлении других типов высокого риска назначают цитологическое обследование, а при его положительном результате - кольпоскопию.
Интерпретация результата «не обнаружено»
Результат «не обнаружено» свидетельствует либо об отсутствии фрагментов ДНК, специфичных для вируса папилломы человека исследованных типов, либо о слишком низкой концентрация ДНК возбудителей в образце (ниже границы чувствительности метода).
Дополнительное обследование при отклонении от нормы
Врач интерпретирует результат анализа с учетом данных о пациенте и болезни, заключений осмотра, цитологического и гистологического исследований.
Гинеколог, уролог или проктолог может назначить дополнительные исследования:
-
цитологическое исследование биоматериала соскобов вульвы и влагалища, кроме шейки матки (окрашивание по Папаниколау, Рар-тест);
В цитологическом методе диагностики для окрашивания биологического материала используют несколько способов окраски. Применение определённого метода окрашивания позволяет решить специфические задачи. Каждый метод окрашивания имеет свои особенности, специфику, например, характер окрашивания ядра, ц.
Уже несколько человек задавали мне этот вопрос и вместе с ним вопрос о стоимости этой процедуры. Видимо, пришло время подробно ответить на них в статье с большим количеством интересных картинок и скриншотов. Цена на удаление бородавок оказалась очень животрепещущей темой. Собственно, почему такие «неадекватные» деньги? Начнем с бородавок, а потом плавно перейдем к родинкам – передаю слово пациентам:
«Просто обычную бородавку удалить столько стоит. »
«Да мне в салоне красоты в 10 раз дешевле предлагали. »
Может. Потому что я хочу быть уверенным в том, что это – бородавка.
Вы что бородавку диагностировать не можете?
Нет, не могу. И никто не может.
Почему-то когда человеку под наркозом удаляют новообразование в легком или кишечнике – его (новообразование) всегда направляют на гистологическое исследование. Никому даже в голову не приходит сказать: «Да это гамартома/туберкулома/гранулема/полип! Я таких тысячу штук уже удалил. Этого пациента не нужно оперировать, это не рак 100 %».
Желающих сказать такие слова, а потом отвечать за последствия почему-то не находится.
Когда же речь идет о новообразованиях кожи – многие доктора постоянно утверждают подобные вещи.
«Может быть их большой опыт это позволяет?» – спросите вы. «У них стаж ХХХХ лет, и они на своем веку видели ХХХХХХ меланом и уж точно не ошибутся».
В своей работе я не могу полагаться на предположения подобного характера потому, что доверяю исследованиям.
А что говорят исследования?
Вот в этом метаанализе [1] обобщены данные 27 (!) исследований. Авторы утверждают, что точность метода «осмотр невооруженным глазом» при диагностике меланомы составляет 60 %. Чтобы эта важная цифра не ускользнула от внимания, напишу ее еще раз – 60 %. Она означает, что из 100 больных с меланомой точный диагноз получат только 60. Остальные 40 пойдут выращивать свою меланому в полной уверенности, что это бородавка/родинка/кератома – «меня ведь опытный врач посмотрел».
Странное дело, вот здесь [2], здесь [3] и тут [4] исследователи утверждают то же самое +/-10 %.
Показательные клинические случаи
Однажды на приеме в ходе дискуссии с пациентом о необходимости гистологического исследования бородавок я показал вот этот скриншот.
Случай 1. См. скриншот.
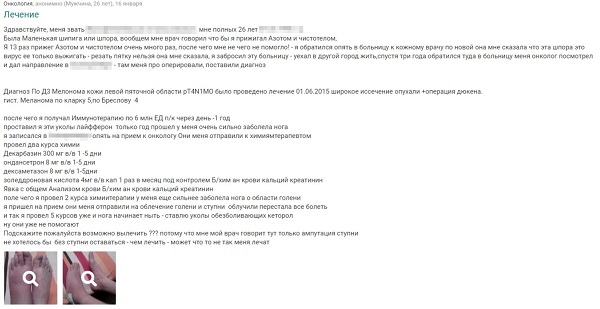
Женщина прочитала и сказал мне: «Так ведь это же единичный случай! Вероятность такого исхода ничтожно мала!» К сожалению, на дальнейшую дискуссию у меня не было времени и мы просто расстались.
Для тех, кто по-прежнему сомневается и думает, что такие случаи единичны, я покажу несколько интересных скриншотов гистологических исследований. Эти результаты (без раскрытия персональных данных) любезно предоставили сотрудники моей любимой морфологической лаборатории. Среди этих заключений есть клинические случаи как мои, так и моих коллег.
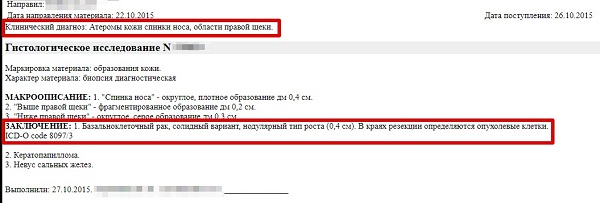
Случай 2. Мужчина 69 лет. Обнаружил у себя образования на щеке и на носу. Диагноз при осмотре – атерома кожи. При гистологическом исследовании – на щеке все хорошо, а вот на носу – базально-клеточная карцинома.
Случай 3. Женщина 44 года. Причина визита – удаление образования на шее. Диагноз при осмотре пигментный невус. При гистологическом исследовании – поверхностно распространяющаяся базально-клеточная карцинома.

Случай 4. Мужчина 41 год. На половом члене обнаружил бородавку, которая начала доставлять дискомфорт. При осмотре диагноз – вульгарная бородавка, при гистологическом исследовании – плоскоклеточный рак.

Случай 5. Мужчина 40 лет. Обнаружил бородавку на пальце. Самостоятельно проводил лечение раствором чистотела, без эффекта. При гистологическом исследовании диагноз точно не установлен. Необходимо проведение уточняющего иммуногистохимического исследования.

Случай 6. Женщина 69 лет. Заметила образование на коже наружной поверхности правого плеча. При осмотре диагноз – вульгарная бородавка, при гистологическом исследовании – высокодифференцированная плоскоклеточная карцинома.

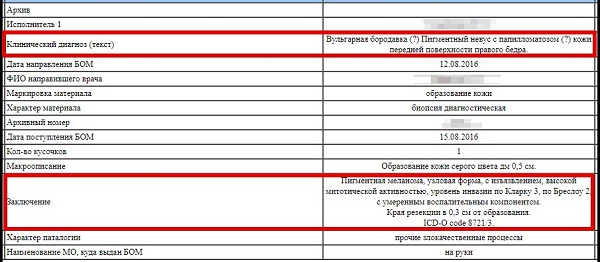
Случай 7. Мужчина 32 (!) года. Обнаружил у себя на передней поверхности бедра образование. При осмотре клинический диагноз – бородавка (?) невус (?). По гистологии – меланома 2 мм по Бреслоу с сомнительным прогнозом.
Пожалуй, на этом остановлюсь, шрифт мелкий, чтиво утомительное, хоть и познавательное. Хотя в моей коллекции еще остались интересные экземпляры, думаю, что приведенных примеров более чем достаточно.
Коллеги могут мне возразить, что основная масса случаев (5 из 7) не представляют существенной угрозы для жизни пациентов. В ответ я хочу спросить – было бы это так, если бы гистологическое исследование не проводили? Рискнули утверждать наверняка, что базалиома не примет стойкое рецидивирующее течение, а плоскоклеточный рак не даст метастазы (да-да, те самые 0,5 % случаев)?
Так почему на стройке носят каски?
Проведу еще аналогии для удаления бородавок без гистологического исследования:
1) Вероятность забеременеть или подхватить ЗППП при использовании презервативов очень небольшая от 3,5 до 4,8 % – об этом пишет даже Википедия [5], но она есть. Однако это не является аргументом против их использования, потому что без них все еще хуже.
2) Вероятность умереть от падения кирпича на голову на стройке тоже невелика, однако строители ходят в касках.

Почему же тогда мы думаем, что наша маленькая, такая знакомая и надоевшая бородавка не может оказаться злокачественной?
Почему в этой области, очень тесно связанной со здоровьем, мы считаем, что можем позволять себе надеяться на авось осмотр невооруженным глазом? Да, вероятность ошибки у опытного врача крайне мала, однако цена этой ошибки, на мой взгляд, слишком высока, чтобы пренебрегать гистологией.
Резюме, или Коротко о главном (ответ на вопрос: «Почему так дорого?»)
По данным исследований, точность диагностики при осмотре невооруженным глазом составляет около 60 %. Говоря другими словами, при осмотре невооруженным глазом, врач может перепутать бородавку с меланомой, раком или карциномой Меркеля с вероятностью около 40 %. Для пациента это может закончиться летальным исходом.
С одной стороны, именно гистологическое исследование позволяет ставить диагноз с точностью почти 100 %, избежать этой рулетки и спать спокойно.
С другой стороны, именно оно может составлять до 50 % цены за удаление бородавки. Что может заставить пациента сделать выбор в пользу менее безопасных, но более дешевых вариантов удаления.
Список литературы:
1) Kittler H, Pehamberger H, Wolff K, Binder M. Diagnostic accuracy of dermoscopy. Lancet Oncol. 2002 Mar; 3(3): 159–65.
2) В. В. Анисимов, А. С. Барчук, Р. И. Вагнер. Меланома кожи ч. 2. Диагностика, клиника, прогноз заболевания – СПб: Наука, 1996, 280 с.
3) Vestergaard M. E., Macaskill P., Holt P. E., Menzies S. W. Dermoscopy compared with naked eye examination for the diagnosis of primary melanoma: a metaanalysis of studies performed in a clinical setting. Br. J. Dermatol. 2008 Sep; 159(3): 669–76. doi: 10.1111/j. 1365–2133.2008.08713.x. Epub 2008 Jul 4.
4) Argenziano G1, Puig S, Zalaudek I, Sera F, Corona R, Alsina M, Barbato F, Carrera C, Ferrara G, Guilabert A, Massi D, Moreno-Romero JA, Muñoz-Santos C, Petrillo G, Segura S, Soyer HP, Zanchini R, Malvehy; J. Dermoscopy improves accuracy of primary care physicians to triage lesions suggestive of skin cancer. J Clin Oncol. 2006 Apr. 20; 24(12): 1877–82.
Меня зовут Дмитрий Бейнусов, я – врач-дерматоонколог, занимаюсь лечением опухолей кожи: доброкачественных и злокачественных.

Гистологическое исследование опухолей, т. е. изучение характеристик ткани опухоли под микроскопом имеет большое, а иногда и решающее значение для лечения и прогноза. С 2011 года я направляю все удаленные образования кожи специалистам Национального центра клинической морфологической диагностики (НЦКМД); они уже почти 8 лет помогают мне с точной диагностикой.
Эту статью я написал с целью помочь своим пациентам и коллегам лучше ориентироваться в процессе гистологического исследования и понять, как это важно для лечения образований кожи.
Прочитайте эту статью до конца, и вы увидите, как в современных морфологических лабораториях максимально быстро и качественно выполняют исследования, а также сводят к минимуму вероятность человеческой ошибки.
Что такое гистологическое исследование и зачем его проводят
Согласно клиническим рекомендациям Минздрава РФ (2018), гистологическое (морфологическое) исследование – это стандарт диагностики при исследовании опухолей кожи и в первую очередь при подозрении на меланому или рак. Это обусловлено тем, что в настоящее время нет более точного метода для определения характера удаленного образования кожи.
Ни дерматоскопия, ни простой соскоб или пункция с последующим цитологическим исследованием, ни тем более простой визуальный осмотр подозрительной родинки не могут заменить гистологического исследования.
Мифы о гистологическом исследовании
Если ввести в поисковой строке слова «гистология родинки» или «гистология меланома» и посмотреть содержание первых, создается достаточно пугающее впечатление:
- здесь перепутали родинки разных людей;
- в этой лаборатории исследование делают 3 месяца;
- тут не сообщили пациенту об опасном диагнозе;
- там ошиблись с диагнозом, что закончилось печально.
К сожалению, после ознакомления с информацией в отечественном интернете создается ощущение, что в нашей стране нередко гистологические исследования образований кожи делают «на коленке» и «неизвестно кто и где».
В статье я покажу, что есть другая реальность. Кроме того, назову ошибки, которые могут возникнуть на различных этапах исследования, и, самое главное, какими способами их исключить.
Важные для пациента моменты на этапах гистологического исследования операционного и биопсийного материала кожи
Наш путь начинается в тот момент, когда удаленная опухоль кожи, например родинка, попадает в лабораторию.
Предположим, что врач сделал все правильно.
- Родинку сразу после удаления поместил в герметичный контейнер с формалином.

- Приложил к контейнеру направление на морфологическое исследование, которое поможет патоморфологу поставить точный диагноз.

Если врач все сделал именно так – смело сдаем контейнер и направление в лабораторию.

Администратор, получивший контейнер с родинкой, регистрирует ее – присваивает уникальный номер и QR-код. Эти данные, фамилию и инициалы пациента пишут на специальной кассете, в которой удаленная родинка пройдет все этапы исследования. Мне удалось заснять процесс изготовления кассет и их маркировки:
Все рабочие места врачей и лаборантов оборудованы сканерами QR-кодов. Они позволяют на любом технологическом этапе определить, кому принадлежит материал, и работать с ним. Таким образом, ошибка «перепутали родинки разных людей» в лаборатории исключена.
В Центре трепетно относятся к личным данным пациентов, поэтому Ф. И. О. на этом и других фото намеренно закрыты.

2. «Вырезка» и «фиксация»
Далее родинку внимательно осмотрят, опишут в протоколе и поместят особым образом в специальную пластиковую кассету для дальнейшего процесса. Весь процесс фиксируют на цифровую камеру. Видео понадобится в случаях неправильного расположения части родинки в кассете, когда нужно будет вернуться к этому этапу и переориентировать фрагмент.

Из промаркированного контейнера с транспортной средой извлекают родинку (невус):

Далее пигментное образование разделяют на несколько частей таким образом, чтобы для гистологического исследования были доступны все участки образования. Здесь все нужно сделать правильно, чтобы точно определить толщину меланомы по Бреслоу, состояние краев резекции кожи с опухолью – эти параметры имеют решающее значение в оценке адекватности операции и в прогнозе заболевания.
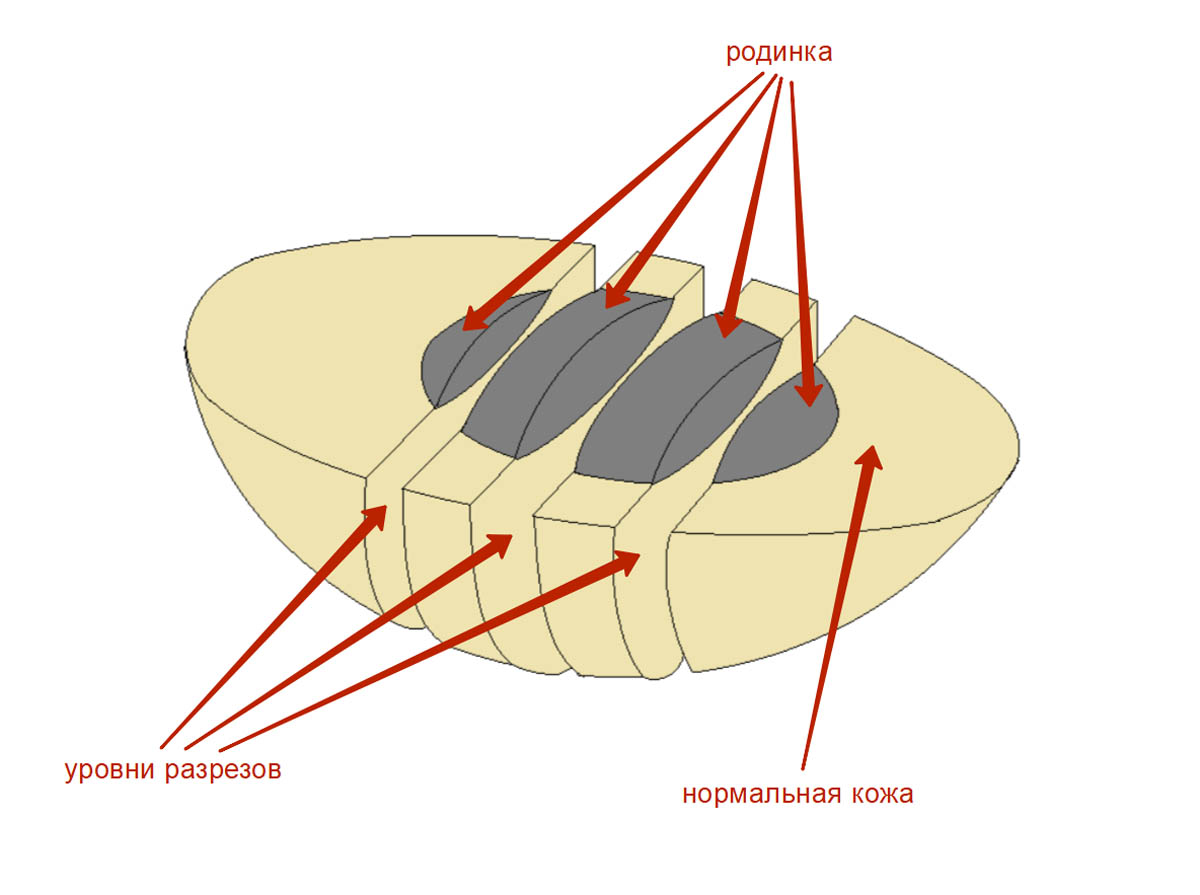
На кассете с родинкой пишут фамилию и инициалы пациента, которые были указаны на контейнере, а также QR-код и персональный числовой код.

Фрагменты размещают в кассете параллельно плоскости ее дна, как показано на картинке ниже. Если фрагмент положить перпендикулярно плоскости кассеты – это может затруднить оценку краев резекции, т. е. полноты удаления родинки или меланомы.
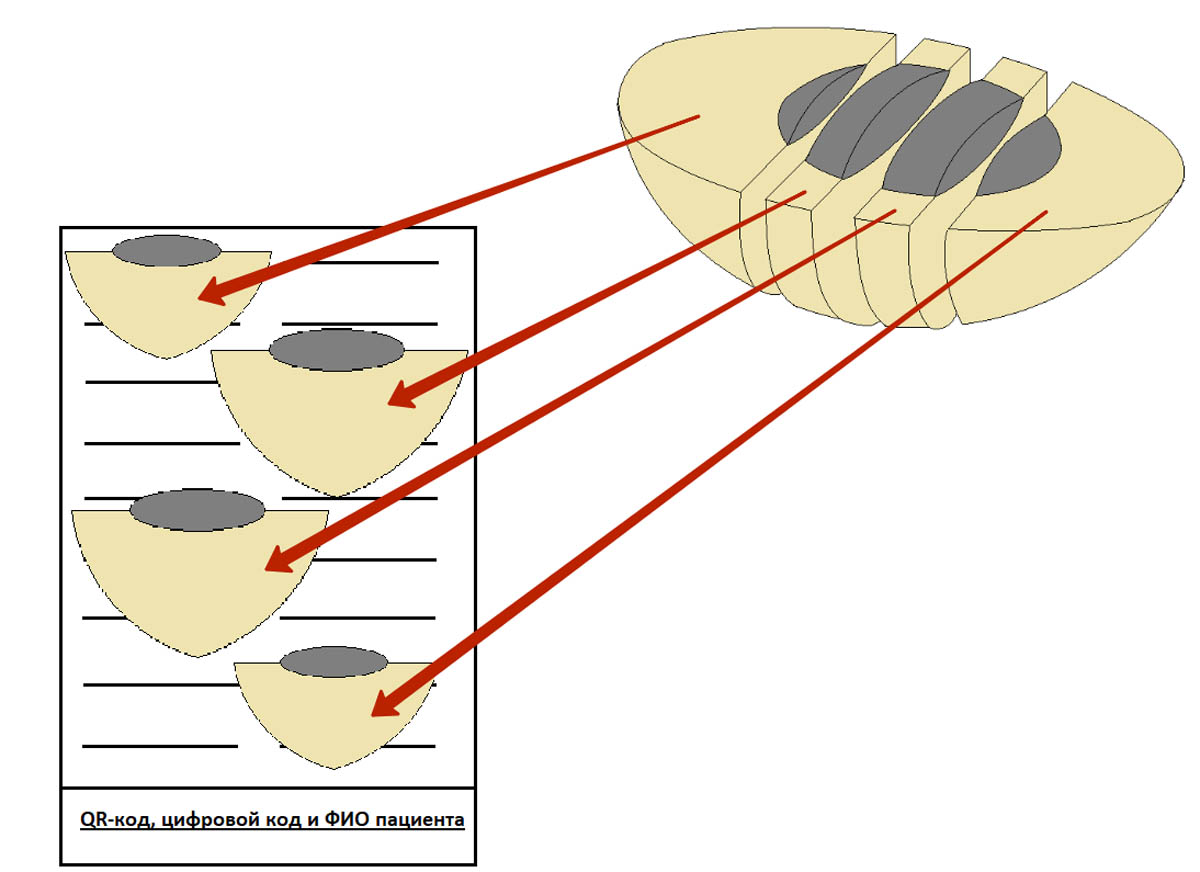
На правильном размещении фрагментов в кассете остановимся подробнее. Это очень важный момент, который позволяет избежать неинформативных срезов в будущем.
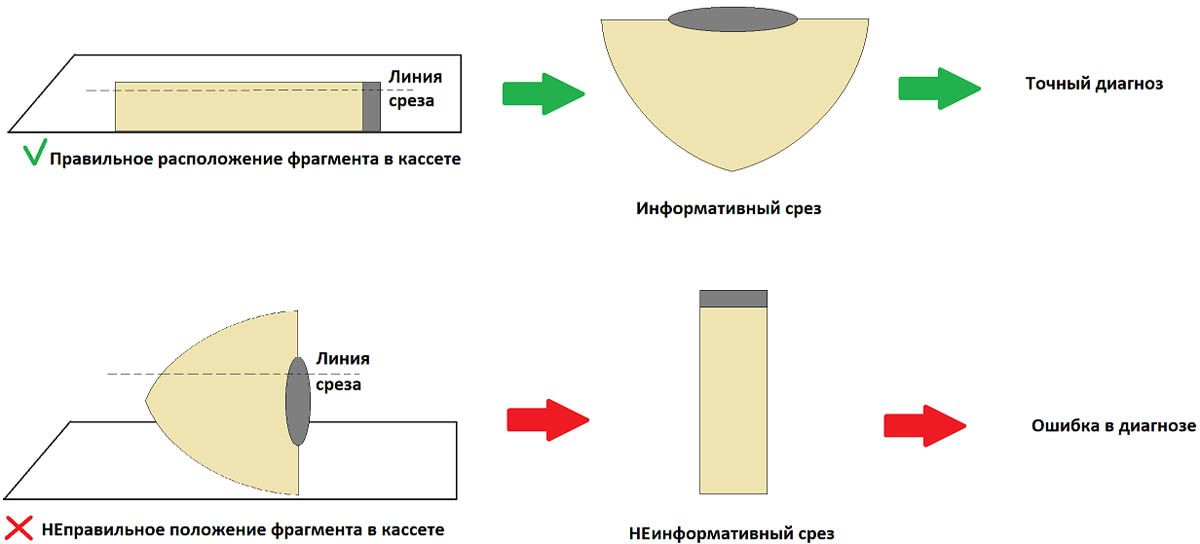
Чтобы исключить подобные ошибки, в процессе исследования используют автоматизированное оборудование.
После того как фрагмент уложат правильно, кассету плотно закрывают, что исключает утрату кусочков и переориентацию на последующем этапе 18–24-часовой фиксации операционного материала в специальном растворе (формалине).

3. Проводка
Этот этап проходит полностью в автоматическом режиме. Лаборант только загружает кассеты в гистопроцессор, выбирает программу и запускает ее.

Кассеты помещают в металлический бокс специальной камеры в верхней части аппарата.

Растворы из резервуаров в нижней части аппарата по очереди перекачиваются в камеру с кассетами. Каждая жидкость контактирует с фрагментами родинки (невуса) в течение определенного времени, после чего ее откачивают из камеры и заливают новую.

Кассета с фрагментами родинки проходит сложный процесс обезвоживания и подготовки к следующему этапу. Внешний вид ее остается прежним, но внутри происходят изменения:

После завершения этого этапа фрагменты уменьшаются, именно поэтому размеры родинки на стеклопрепарате при гистологическом исследовании примерно на 10 % меньше, чем ее реальный размер до удаления на коже.
4. Заливка парафином
Чтобы изготовить максимально тонкий срез с родинки, ее нужно надежно зафиксировать внутри плотного материала. Парафин идеально подходит для этого – он становится жидким при 56–58 градусах и быстро застывает уже при комнатной температуре.

На этом этапе, как и на предыдущем, все делает автомат, лаборант лишь загружает кассеты без парафина и достает уже готовые к получению срезов парафиновые блоки.
Автоматический процесс обеспечивает самое важное – неизменное положение фрагментов родинки (невуса) в кассете. Оно остается неизменным с момента, когда патоморфолог разделил родинку на несколько фрагментов и аккуратно уложил их в кассеты (см. раздел «Вырезка»).
Конечный продукт этого этапа – фрагмент родинки (невуса) с сохраненной исходной ориентацией и залитый парафином.

5. Приготовление срезов
Этот этап выполняет лаборант. Прибор, делающий тканевые срезы толщиной в несколько микронов, называется микротом. Срезы настолько тонкие, что разрушаются, если брать их руками. Поэтому сразу после нарезки их переносят в воду определенной температуры, а из нее – сразу на предметное стекло с персональной наклейкой с QR-кодом, числовым номером и Ф. И. О. пациента.
Конечный продукт этого этапа – НЕокрашенный срез из парафинового блока, расположенный на предметном стекле.
6. Окраска и «заключение» окрашенных срезов
На этом этапе лаборант загружает неокрашенные стекла в специальный аппарат, выбирает программу автоматической окраски и запускает ее. Вероятность любых технологических ошибок при этом сведена к нулю.
Роботизированный аппарат переносит кюретку с окрашиваемыми стеклами поочередно из одного красителя в другой, задерживаясь в одном положении в течение запрограммированного времени. После завершения окраски срезы автоматически покрываются специальной пленкой для защиты от повреждений при исследовании и последующем длительном хранении.
Вот красивый ролик о процессе с сайта производителя оборудования:
А вот небольшой фрагмент работы аппарата в лаборатории, который мне удалось заснять:
После завершения процесса из агрегата извлекают полностью готовые для последнего исследования стеклопрепараты.
8. Изучение препарата врачом-патоморфологом
Наконец родинка (невус) готова к изучению под микроскопом.
В современной лаборатории, такой как НЦКМД, на этом этапе также используются современные и высокие технологии. Но есть два момента, на которые, на мой взгляд, стоит обратить особое внимание.
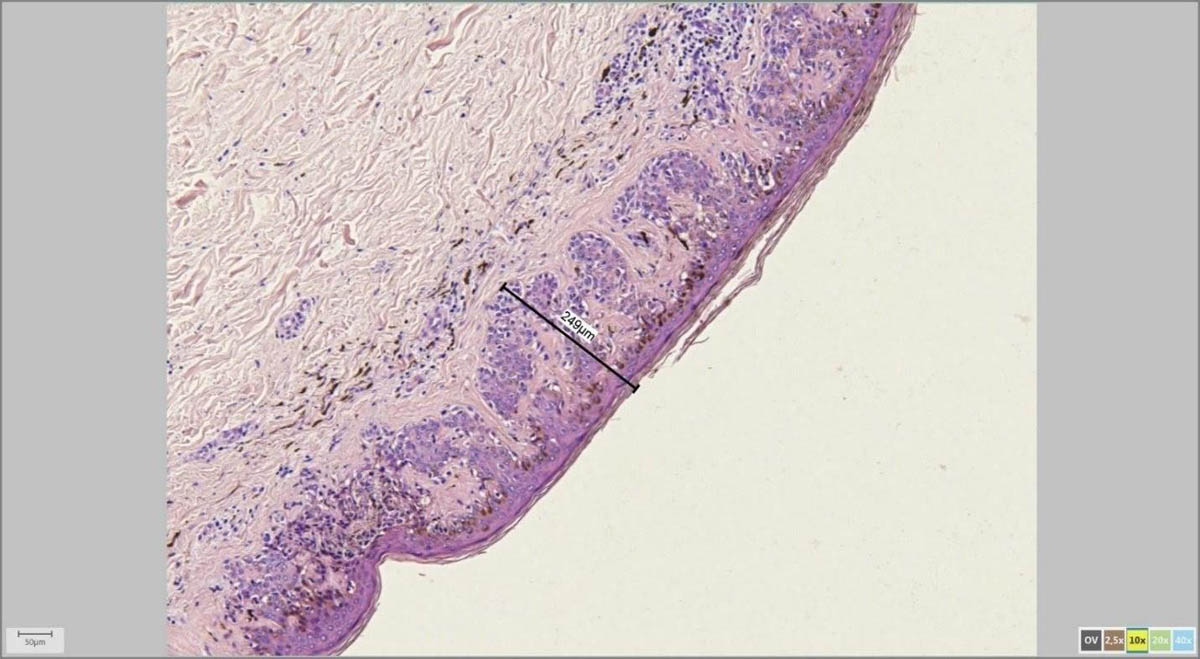
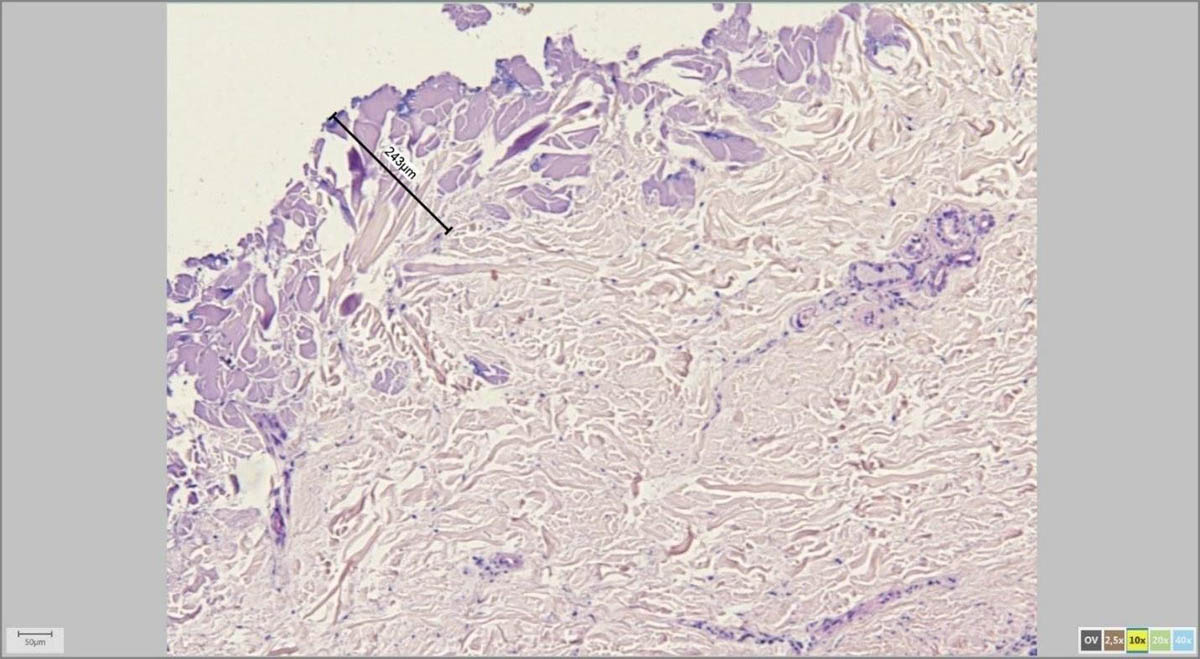
Морфометрия
С помощью адаптера для микроскопа и специализированной программы врач-патоморфолог на экране компьютера измеряет параметры удаленной родинки в микрометрах (микронах).
Мне, как дерматоонкологу, это особенно важно для последующих измерений, к примеру, толщины по Бреслоу в случаях меланомы, а также расстояний от края опухоли до края резекции.

На картинках ниже примеры программного измерения различных участков препарата невуса кожи:
Коллегиальное мнение
До недавнего времени я не знал, что все заключения НЦКМД с диагнозом «злокачественная опухоль» выходят с подписью нескольких морфологов. Такой подход мне нравится и лишний раз подтверждает, что я не ошибся с выбором лаборатории.
Удаленные консультации
Благодаря передаче изображений препаратов на компьютер, открываются широкие возможности. На картинке ниже – специальный сканер гистологических препаратов VisionTek:

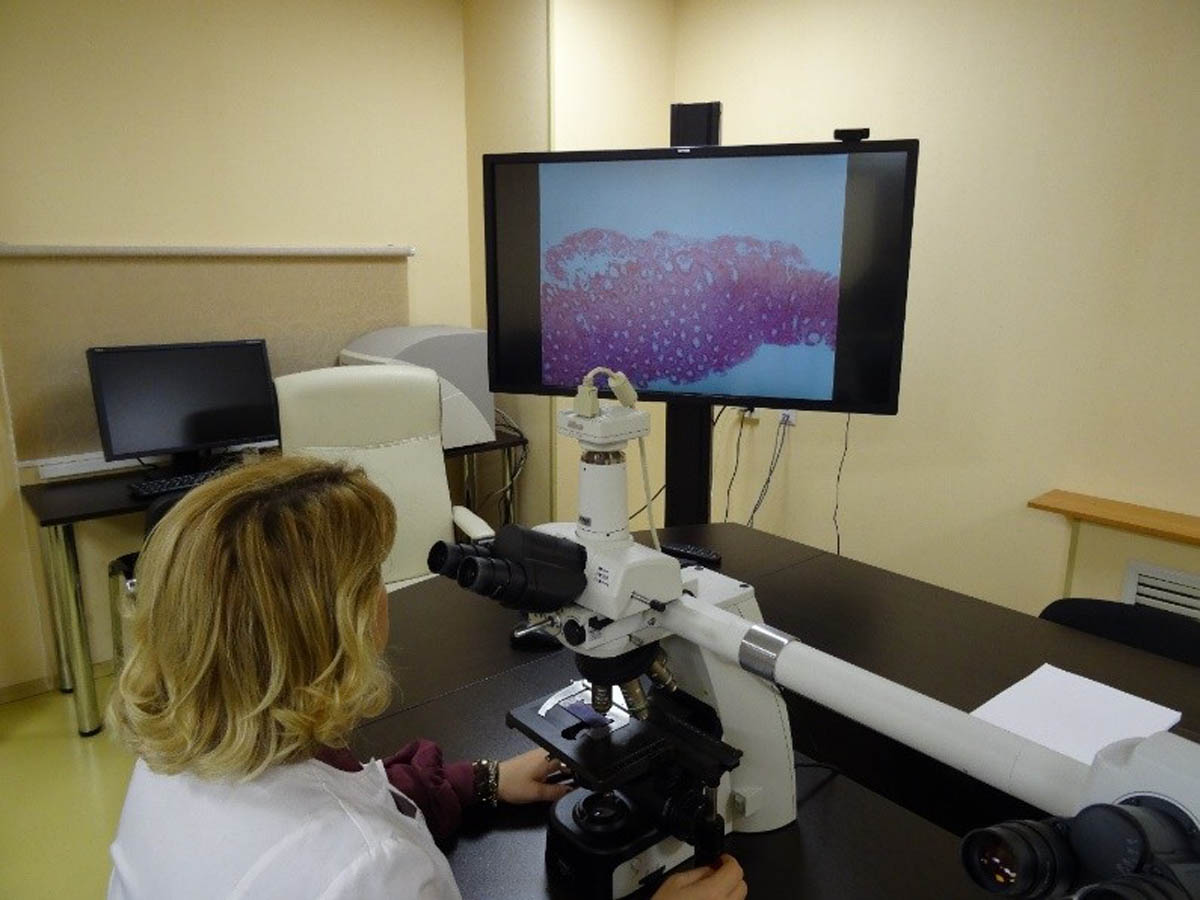
Он позволяет врачам-патоморфологам:
- Сканировать препараты в высоком разрешении, пересылать с помощью IT-технологий в другой город или страну, обсуждая результаты исследований с коллегами в нашей стране и за рубежом.

- Проводить презентации, клинические разборы и обучение, в том числе и телеконференции.

- Сохранять большое число изображений препаратов, которые не требуют физического места для хранения

9. Выдача заключения пациенту
Времена, когда гистологическое заключение выдавали в определенное время и ехать за ним нужно было через весь город, давно прошли. Сейчас результаты исследований из патоморфологической лаборатории отправляют по электронной почте сразу по мере готовности. Национальный центр клинической морфологической диагностики использует эту форму связи с медицинскими учреждениями и пациентами более 4 лет.
В заключении обязательно будут отмечены важные моменты:

- Название учреждения.
- Номер исследования.
- Патоморфологический диагноз.
- Дата исследования.
- Фамилия врача, выполнившего исследование.
Заключение
Теперь вы в деталях знаете, какой путь проходит удаленное образование кожи в современной патоморфологической лаборатории.
Коротко перечислю главные преимущества Центра, благодаря которым я сотрудничаю с этой лабораторией:
- Высокий уровень организации, автоматизации процессов регистрации и пробоподготовки операционного и биопсийного материала и адекватная подготовка лаборантов сводят вероятность ошибок к минимуму.
- Высокая квалификация врачей, возможность коллегиального мнения, в т. ч. с привлечением ведущих специалистов других учреждений, что является залогом точной диагностики.
- От момента регистрации контейнера с родинкой до отправки заключения на еmail проходит менее 48 часов, а не 7–10 дней как во многих других лабораториях.
Я, как дерматоонколог, уверен, что, отправив удаленное образование кожи в НЦКМД, гарантированно получу достоверный диагноз.
P.S. От всего сердца хочу поблагодарить сотрудников Национального центра клинической морфологической диагностики, без помощи которых я бы не написал эту статью.
Что это за исследование – гистология? Как оно делается, когда его можно проводить, какие есть виды и что делать с результатом. Кроме этого, в статье мы рассмотрим возможные опасности, которые могут подстерегать при гистологическом исследовании родинок.
Этапы гистологического исследования: сроки и причины задержек
Существует несколько этапов гистологического исследования. Не буду подробно разбирать их детали, просто перечислю и коротко раскрою суть:
2. Фиксация материала. Чтобы родинка не разложилась, пока ее доставляют в лабораторию, необходимо уничтожить микроорганизмы и деактивировать ферменты клеток родинки. Делают это с помощью специальных растворов. Сразу после удаления родинку помещают в раствор формалина. Можно его заменить спиртом, но этот вариант менее распространен :)
3. Промывка материала. Для удаления следов фиксирующей жидкости материал промывают, как правило, в течение нескольких часов в проточной воде.
4. Обезвоживание. Предварительная подготовка к заливке парафином.
5. Уплотнение (заливка). Промытую и обезвоженную родинку заливают жидким парафином. Это необходимо для того, чтобы можно было сделать максимально тонкие срезы, пригодные для исследования под микроскопом. В результате получаются вот такие парафиновые блоки.

6. Приготовление срезов. С помощью специального прибора – микротома – делают срезы толщиной около 0,05 мм.
7. Окрашивание материала. Это необходимо, чтобы различить под микроскопом различные клетки и ткани. В неокрашенном материале все структуры преломляют свет одинаково и рассмотреть ничего не удастся.
8. Заключение срезов. Так называется расположение окрашенных срезов между двумя стеклами.

9. Завершающий этап – врач-патоморфолог кладет стекло под объектив микроскопа и выносит свое заключение по исследуемому материалу.

Все этапы гистологического исследования занимают не более 10 дней. Самый быстрый этап, на мой взгляд, изучение патоморфологом препаратов. В некоторых передовых лабораториях, за счет высокой автоматизации всех перечисленных процессов, гистологическое исследование выполняется за 48 часов.
И порой меня удивляют пациенты, которые рассказывают, что гистологическое исследование проводили два месяца и более. Если с вами такое произошло – стоит позвонить в лабораторию и узнать, в чем сложности.
Одна родинка – один контейнер с ФИО!
Если гистологическое исследование родинки выявляет меланому – место удаления должно быть повторно иссечено более широко. Захват здоровых тканей определяется в зависимости от толщины по Бреслоу.
Хочу обратить внимание, если все удаленные родинки положить в один контейнер – они смогут пройти гистологическое исследование. Но установить при этом, где именно была меланома, в такой ситуации уже не удастся и придется делать широкое иссечение на местах всех удаленных родинок. Чтобы было правильное представление об объеме удаляемых тканей, можно посмотреть на фото и увидеть, как выглядит среднестатистический рубец.

Важно! Если вам удаляют несколько родинок, при отправлении их на гистологию должна быть четко обозначена локализация каждого невуса.


Но удалять одномоментно так много родинок, как на фото, не стоит. Почему? Расскажу в следующих публикациях.
Как быстро родинку должны доставить в лабораторию?
«Можно не забирать ответ? Мне позвонят, если что-то не так?»

Пожалуйста, не подумайте, что я смеюсь над трагедией. Это только способ привлечь ваше внимание.
Насколько мне известно, не существует закона, согласно которому морфологическая лаборатория должна оповещать пациента о выявлении онкологического заболевания. В конце заключения после исследования родинки могут написать: «Повторный осмотр с результатами гистологического исследования». Только эти заключения никто не читает.
А дальше все происходит по классическому сценарию, даже если в учреждении звонки такого рода в порядке вещей, срабатывает человеческий фактор. К примеру, ответственный за это человек уволился, или его кто-то замещал, или он заболел, не записал, был день рождения и пр. – в итоге никто не позвонил, а пациент даже не знал, что это могли сделать. Помните, что здоровье ваше и никто вам ничего не должен.
Пожалуйста, всегда забирайте результат гистологического исследования и всегда показывайте его онкологу, проводившему удаление.
«Я забрал(а) гистологический ответ, что с ним делать? Я сам(а) разберусь?»
Нет. Если вы получили результат исследования в бумажном или в электронном виде – его обязательно надо показать онкологу, проводившему удаление. Приведу такой пример.
Вот два диагноза:
- Диспластический невус с тяжелой степенью дисплазии. В крае резекции – опухолевые клетки.
- Плоскоклеточная папиллома с воспалительным компонентном. Удалена в пределах непораженных тканей.
В первом случае требуется повторное иссечение места удаления родинки, а во втором – нет. Поэтому не ленитесь, покажите заключение врачу.
Бывают ли ошибки при гистологическом исследовании невусов
Да, к сожалению, они возможны. Я писал об этом. Гистологическое исследование проводят люди, и они могут ошибаться. Если у вас возникли малейшие сомнения в результатах заключения, заберите ваши гистологические препараты и отдайте на пересмотр в другую лабораторию. К препаратам относятся как парафиновые блоки с тканью родинки, так и стекла со срезами.
Вы спросите: «Как это я пойду что-то забирать? Меня ведь пошлют. » Если вам не выдают гистологические препараты, значит, нужно пойти к главному врачу и потребовать. По моему опыту, после этого все отдают.
Где лучше делать и пересматривать гистологию?
Лично мое мнение, основанное на опыте, – гистологию лучше делать в крупных онкологических учреждениях.
Почему папилломы не отправляют на гистологию?
Основное свойство злокачественной опухоли – бесконтрольное деление клеток. Папиллома представляет собой небольшое (1–3мм) образование на тонкой ножке мягкой консистенции. Если бы клетки папилломы были злокачественными – они бы проросли «ножку», и папиллома ее потеряла. Кроме этого, консистенция мягче окружающей кожи, на мой взгляд, всегда говорит о доброкачественности. Этот случай – единственный, когда, по моему мнению, материал можно не направлять на гистологию.
Нужно ли гистологическое исследование бородавки?
На этот вопрос, если честно, я уже устал отвечать. Я просто приведу 2 гистологических заключения, которые объединяет клинический (при осмотре) диагноз – бородавка.
Первый случай:

Мне не удалось проследить судьбу пациента и результат иммунногистохимического исследования. Однако в разговоре с морфологом я понял, что исход здесь может быть самым разным и не обязательно благополучным.
И второй случай:

Интраэпителиальная карцинома – не самое страшное, что может быть. Болезнь Боуэна (а это именно она) – всего лишь нулевая стадия плоскоклеточного рака, которая успешно излечивается удалением в пределах здоровых тканей. Однако, ещё год-другой, и последствия для мужчины могли быть плачевными.
Вывод: бородавки нужно отправлять на гистологию. Всегда. Какими бы родными они вам ни казались.
Резюме, или Коротко о главном
Гистологическое исследование – залог безопасного удаления родинок и других образований кожи. Всегда настаивайте на гистологии для всего, кроме мелких мягких папиллом. Отдавать предпочтение стоит лабораториям крупных онкологических учреждений. Гистологическое заключение всегда нужно забирать лично и показывать врачу, проводившему удаление.
Анализ на гистологию в гинекологии – что это?
Обследование при подозрении на онкологию или рутинный метод диагностики, назначаемый многим женщинам?
Попробуем разобраться, что показывает гистология в гинекологии и кому она назначается.
Гистология в гинекологии – это такое исследование, которое направлено на изучение тканей, взятых из конкретного органа, что помогает выставить или исключить множество разнообразных диагнозов.

Расшифровка гистологии в гинекологии – это результат, который будет зависеть, что из тканей отправлено на такое исследование.
Как проводится гистология в гинекологии, зависит от конкретного органа.
- I. Шейка матки. Гистология берется с помощью биопсии (отщипа) кусочка шейки при подозрении на ее заболевания – дисплазию, эрозию, опухоль.
- II. Полость матки – такая гистология в гинекологии делается после выскабливания. Что она может показать? В анализе могут быть обнаружены такие заболевания, как внутриматочный полип, гиперплазия эндометрия или злокачественное поражение. Гистология в гинекологии матки может быть также взята методом аспирации, это такой метод исследования, при котором материал берется с помощью тонкого аспирационного зонда, что можно сделать в условиях поликлиники без наркоза.
- III. Яичники. Результат гистологии в гинекологии придатков делается на основании биопсии яичников, чаще всего интраоперационно.
- IV. Гистология при замершей беременности делается для выяснения причины прерывания. На анализ берутся ткани эмбриона, полученные при искусственном или естественном аборте.
Итак, для исследования берется кусочек ткани.
Для того чтобы она не испортилась, производят фиксацию определенным раствором.

Затем материал обезвоживается для уменьшения его в объеме.
После удаления жидкости из образца готовят твердый блок, заливая его парафином или другим плотным материалом.
Затем препарат нарезается на тонкие пластинки, окрашивается и изучается под микроскопом.
Читайте также:

