Системная склеродермия какой врач лечит
Обновлено: 02.05.2024
Склеродермия (акросклероз) – заболевание соединительной ткани, характеризующееся уплотнением, склерозированием соединительной ткани и нарушением функции органов и опорно-двигательного аппарата, поврежденных склеродермией.
По форме заболевания выделяются:
- кожная склеродермия – очаговое поражение тканей;
- системная склеродермия – генерализованное поражение организма.
Причины
Заболевание возникает в результате сужения мелких сосудов и увеличения количества коллагена в дерме, что приводит к уплотнению кожи. Причины склеродермии до сих пор не изучены учеными, но предполагается, что это:
- генетическая предрасположенность;
- эндокринные заболевания;
- частые переохлаждения;
- сильные стрессы;
- химическое отравление организма;
- сильные аллергические реакции;
- длительный прием некоторых лекарственных препаратов (препараты, используемые для химиотерапии).
Симптомы склеродермии
Характерные для склеродермии симптомы выглядят следующим образом:
-
, а затем переходящие на предплечья, лицо;
- атрофия тканей;
- уплотнение, склерозирование пораженных участков кожи; , желтоватых пятен на коже, окруженных бордовым ободком;
- некрозы верхних конечностей.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Необходимую для склеродермии диагностику проводит врач - дерматолог, для чего назначает ряд исследований и анализов:
- общий, биохимический анализы крови;
- рентгенографическое исследование грудной клетки, пораженных органов; ;
- биопсия кожи.
Лечение склеродермии
- антифиброзные препараты;
- глюкокортикостероидные препараты;
- феремнтативные препараты;
- лазеротерапия;
- массажи;
- углекислые, сероводородные ванны;
- акупунктура;
- терапия стволовыми клетками.
Опасность
Если своевременно не установить, как лечить склеродермию, высок риск развития осложнений:
- деформирование мышечных тканей;
- нарушения работы пищеварительной системы, легких, сердца;
- деформирование пальцев;
- ампутация конечностей.
При тяжелом течении заболевания возможен летальный исход в течение 5 лет после начала болезни.
Группа риска
Группу риска составляют:
- женщины;
- люди, страдающие анемией, аритмией, болезнями почек;
- люди, имеющие частый контакт с химическими веществами.
Профилактика
Для профилактики заболевания пациентам рекомендуется:
- избегать переохлаждений и длительных пребываний на солнце;
- делать физические упражнения;
- принимать меры предосторожности при контакте с аллергенами, химическими веществами;
- ограничить употребление кофеина, отказаться от курения.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Термин «склеродермия» означает «плотная кожа». Обширная склеродермическая группа болезней включает заболевания, основным признаком которых является уплотнение кожи, но все они различаются по спектру клинических проявлений, течению и прогнозу.
При очаговой склеродермии наблюдается ограниченное уплотнение кожи, но могут вовлекаться подкожные ткани и кости. Выделяют две основные формы очаговой склеродермии – бляшечную (морфея) и линейную. В первом случае поражение кожи имеет вид уплотнений округлой формы («Бляшки»), с лиловым ободком по периферии в дебюте болезни. Эти очаги, единичные или множественные, могут появляться как на туловище, так и на лице и конечностях. При линейной форме очаговой склеродермии участки поражения имеют вид полос уплотнения кожи, часто с вовлечением подлежащих мышц и костей, и локализуются, главным образом, на конечностях и лице. Эта форма очаговой склеродермии в случае развития в детском и подростковом возрасте, может приводить к ограничению движений (мышечные и суставные контрактуры) и нарушениям развития пораженных участков. Внутренние органы при очаговой склеродермии не страдают.
Системная склеродермия (ССД) – форма склеродермии, при которой наряду с уплотнением кожи выявляются разнообразные поражения суставов, кровеносных сосудов и внутренних органов (сердца, легких, желудочно-кишечного тракта, почек). В редких случаях наблюдается поражение только внутренних органов, без изменений кожи. Болезнь может развиться во всех возрастных группах, но пик заболеваемости наблюдается в возрасте 30-50 лет. Женщины заболевают в 3-5 раза чаще, чем мужчины. ССД подразделяется на лимитированную и диффузную форму, которые различаются по распространенности и выраженности поражения кожи и внутренних органов.
Причина развития (этиология) ССД остается неизвестной. В основе заболевания лежит чрезмерная продукция белка, называемого коллагеном, определенными клетками. Избыток коллагена накапливается в коже и внутренних органах, приводя к утолщению и уплотнению кожи и нарушениям функций пораженных органов. Также наблюдается повреждение малых кровеносных сосудов и активация иммунной системы. Все это в совокупности постепенно приводит к склерозированию пораженных тканей.
Лимитированная форма ССД характеризуется менее распространенным уплотнением кожи, незаметным началом и постепенным развитием заболевания. В течение длительного времени болезнь может проявляться только феноменом Рейно и небольшим отеком пальцев кистей. Уплотнение кожи ограничивается лицом и кистями рук. Наиболее частым поражением внутренних органов является снижение перистальтики пищевода, которое проявляется затрудненным глотанием твердой пищи, стойкой изжогой. При длительном течении болезни возможны серьезные поражения легких и кишечника.
Диффузная форма ССД обычно развивается внезапно и характеризуется более распространенным уплотнением кожи, с вовлечение как лица и конечностей, так и туловища. Уже на ранних стадиях заболевания выявляются признаки поражения внутренних органов.
Симптомы болезни
Клинические симптомы ССД могут существенно различаться между отдельными больными, что зависит от формы заболевания.
Феномен Рейно – спазм сосудов в ответ на воздействие холода или эмоционального стресса, является одним из характерных и ранних признаков ССД.
Признаками феномена Рейно при системной склеродермии являются следующие:
- побеление и/или посинение пальцев кистей, иногда кончика носа, ушей, на холоде или при волнении;
- покалывание, онемение или болевые ощущения в пальцах кистей во время эпизодов вазоспазма;
- появление язвочек или трещин кожи на кончиках пальцев или вокруг ногтей.
Отечность пальцев кистей: вначале может быть преходящей и появляться только по утрам. Кожа при этом становиться натянутой и блестящей, и человек испытывает затруднения при сжатии пальцев в кулак;
Уплотнение и утолщение кожи, особенно на пальцах кистей и лице;
Ограничение движений в пальцах кистей;
Изменения окраски кожи, которая становится более темной или, наоборот, появляются участки просветления (депигментации);
Появление кальцинатов (подкожные отложения солей кальция в виде небольших уплотнений, обычно на пальцах кистей и вокруг суставов, которые могут вскрываться с выделением белой крошковатой массы);
Появление телеангиэктазий «сосудистые звездочки» являются следствием расширения мелких сосудов кожи и видны в виде маленьких, диаметром несколько миллиметров, округлых пятен красного цвета, которые исчезают при надавливании;
Воспаление суставов (артриты) и мышечная слабость.
Наряду с кожными и мышечно-суставными симптомами, у больных ССД уже на ранних стадиях болезни появляются признаки вовлечения внутренних органов.
Поражение желудочно-кишечного тракта
Проявляется следующими жалобами:
затрудненное глотание (дисфагия), вследствие чего больные вынуждены запивать твердую пищу водой;
стойкая изжога, которая усиливается в положении лежа, при наклоне туловища вперед или при подъёме тяжестей;
чувство быстрого насыщения и переполнения в желудке;
вздутие живота и запоры.
Может быть причиной в разной степени выраженной одышки (от умеренной при физической нагрузке, большей, чем обычная, до значительной – которая беспокоит и в покое) и стойкого сухого кашля.
При этом больные часто ощущают перебои в сердце, сердцебиение, реже – боли в области сердца.
Наиболее серьезным осложнением заболевания остается склеродермический почечный криз. Характеризуется внезапным развитием и быстрым прогрессированием, приводя в короткий период к необратимым нарушениям функции почек. Склеродермический почечный криз практически всегда ассоциируется с развитием артериальной гипертонии, которая приобретает характер злокачественной. Как следствие у больных появляются жалобы на головную боль, нарушения зрения, выраженную слабость. При появлении вышеуказанных жалоб необходимо немедленно обратиться к ревматологу, который назначит необходимые исследования!
Зачем нужна консультация ревматолога?
Доказано, что при рано установленном диагнозе заболевания результаты лечения всегда лучше, чем в запущенных случаях.
Во время приема врач-ревматолог тщательно соберет анамнез заболевания, изучит имеющуюся медицинскую документацию, проведёт осмотр и ответит на все вопросы, касающиеся данного заболевания. Так как при ССД возможны осложнения со стороны разных внутренних органов с преимущественным поражением одного из них, необходимо проведение комплексного обследования, включая лабораторные (анализы крови и мочи) и инструментальные (ЭКГ, Эхо-КГ, рентгенография грудной клетки, спирография и др.) исследования. После подтверждения диагноза врач обсудит с вами доступные возможности терапии.
Можно ли вылечить склеродермию?
К сожалению, полное излечение заболевания невозможно. При очаговой склеродермии возможно добиться длительной ремиссии. При ССД полностью подавить активность болезни труднее, однако при рано начатом лечении удается существенно замедлить скорость прогрессирования и длительно сохранять стабильность функций жизненно важных органов. Только прочный союз пациента и врача позволит достигнуть успеха в решении этой сложной задачи.
Лечение
Всем больным ССД следует избегать переохлаждения, длительного пребывания в холодном помещении. Никотин и кофеин способствуют спазму периферических сосудов, больным ССД следует отказаться от курения, ограничить потребление кофе и кофеинсодержащих продуктов. Все вопросы, связанные с медикаментозным лечением необходимо решать только с лечащим врачом.
Все вопросы, связанные с медикаментозным лечением, которое назначается в зависимости от клинической формы, выраженности и характера поражений внутренних органов необходимо решать только с лечащим врачом.
Обязательным является прием сосудорасширяющих и антиагрегантных (препятствующих свертыванию крови) препаратов, так как поражения сосудов имеют место у всех больных и носят генерализованнй характер. Необходимость лечения противовоспалительными и антифиброзными препаратами решается в каждом случае индивидуально. В Институте разработаны уникальные подходы к лечению ССД, в том числе с применением современных инновационных генно-инженерных биологических препаратов.
Специалисты, занимающиеся диагностикой и лечением в институте: сотрудники лаборатории микроциркуляции и воспаления
Запишитесь на приём к специалисту:
Официальный сайт ФГБНУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой»
Системная склеродермия – мультисистемное заболевание. Оно включает поражение кожи, и внутренних органов, и периферической нервной системы. Ревматологи Юсуповской больницы диагностируют заболевание на основании клинических проявлений болезни, данных инструментальных и лабораторных исследований. Для лечения пациентов в клинике терапии созданы все условия.
Палаты оснащены притяжно-вытяжной вентиляцией и кондиционерами. Больница оснащена новейшей аппаратурой ведущих мировых производителей. Профессора, врачи высшей категории обсуждают тяжёлые случаи системной склеродермии на заседании Экспертного Совета. Ведущие ревматологи коллегиально составляют план ведения пациентов.
При выборе схемы лечения врачи придерживаются рекомендаций российской и международной ассоциации ревматологов. Для комплексной терапии системной склеродермии используют новейшие лекарственные препараты, которые обладают высокой эффективностью и оказывают минимальное побочное действие. Медицинский персонал внимательно относится к пожеланиям пациентов и их родственников.
Причины и механизмы развития системной склеродермии
Учёные предполагают, что системная склеродермия возникает при взаимодействии неблагоприятных внешних и внутренних эндогенных факторов с генетической предрасположенностью. Заболевание может развиться под воздействием следующих провоцирующих факторов:
- Химических агентов (бытовых, пищевых, промышленных) и отдельных лекарственных средств;
- Генетической предрасположенности;
- Хромосомной нестабильности;
- Патологии определённых аллелей системы гистосовместимости (ЫЬЛ).
Дисбаланс клеточного и гуморального иммунитета приводит к активации синтеза интерлейкинов, специфических антинуклеарных антител, антител к соединительной ткани и эндотелию. Во внутренней оболочке сосудов происходит стремительное деление гладкомышечных клеток, набухание внутренней оболочки, сужение просвета сосудов, микротромбозы. Со временем нарушается кровоснабжение тканей.
В коже накапливаются лимфоциты и фибробласты. Они синтезируют избыточное количество коллагена типов I и III. Активированные тучные клетки вырабатывают трансформирующий фактор роста в и гистамин. Это стимулирует пролиферацию фибробластов и образование компонентов межклеточного матрикса. Поражение сосудов служит основой лёгочной артериальной гипертензии, почечной патологии.

array(6) < ["ID"]=>string(5) "26817" ["WIDTH"]=> int(410) ["HEIGHT"]=> int(1024) ["SRC"]=> string(399) "/upload/sprint.editor/bd2/%D0%98%D0%BD%D1%84%D0%BE%D0%B3%D1%80%D0%B0%D1%84%D0%B8%D0%BA%D0%B0%20%D0%BE%20%D0%B1%D0%B5%D0%B7%D0%BE%D0%BF%D0%B0%D1%81%D0%BD%D0%BE%D1%81%D1%82%D0%B8%20%D0%B2%D0%B5%D0%BB%D0%BE%D1%81%D0%B8%D0%BF%D0%B5%D0%B4%D0%B8%D1%81%D1%82%D0%BE%D0%B2%20%D0%BA%D1%80%D0%B0%D1%81%D0%BD%D0%BE%D0%B3%D0%BE%20%D0%B8%20%D1%81%D0%B5%D1%80%D0%BE%D0%B3%D0%BE%20%D1%86%D0%B2%D0%B5%D1%82%D0%B0.jpg" ["ORIGIN_SRC"]=> string(399) "/upload/sprint.editor/bd2/%D0%98%D0%BD%D1%84%D0%BE%D0%B3%D1%80%D0%B0%D1%84%D0%B8%D0%BA%D0%B0%20%D0%BE%20%D0%B1%D0%B5%D0%B7%D0%BE%D0%BF%D0%B0%D1%81%D0%BD%D0%BE%D1%81%D1%82%D0%B8%20%D0%B2%D0%B5%D0%BB%D0%BE%D1%81%D0%B8%D0%BF%D0%B5%D0%B4%D0%B8%D1%81%D1%82%D0%BE%D0%B2%20%D0%BA%D1%80%D0%B0%D1%81%D0%BD%D0%BE%D0%B3%D0%BE%20%D0%B8%20%D1%81%D0%B5%D1%80%D0%BE%D0%B3%D0%BE%20%D1%86%D0%B2%D0%B5%D1%82%D0%B0.jpg" ["DESCRIPTION"]=> string(0) "" >
Классификация системной склеродермии
Системная склеродермия – аутоиммунное заболевание соединительной ткани. Ревматологи выделяют следующие варианты течения системной склеродермии:
- Острое, быстро прогрессирующее – генерализованный фиброз кожи и внутренних органов развивается в течение 2-3 лет;
- Подострое, умеренно прогрессирующее – преобладают клинические и лабораторные признаки иммунного воспаления (артрит, миозит, плотный отёк кожи), могут возникнуть перекрестные синдромы;
- Хроническое, медленно прогрессирующее – преобладает сосудистая патология. Вначале заболевания длительно наблюдается синдром Рейно, затем постепенно развивается поражение внутренних органов и кожи.
Существуют следующие клинические формы системной склеродермии: диффузная, лимитированная, висцеральная, ювенильная, индуцированная и перекрестные формы.

array(6) < ["ID"]=>string(5) "26814" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(682) ["SRC"]=> string(62) "/upload/sprint.editor/4a5/86103c323506b609e060f3e3a88f908e.jpg" ["ORIGIN_SRC"]=> string(62) "/upload/sprint.editor/4a5/86103c323506b609e060f3e3a88f908e.jpg" ["DESCRIPTION"]=> string(0) "" >
Симптомы системной склеродермии
Общими симптомами заболевания являются потеря массы тела и субфебрильная лихорадка. У большинства пациентов наблюдается поражение кожи, которое характерным образом меняет их внешний облик. Оно служит одним из ведущих диагностических признаков заболевания.
Имеют место типичные склеродермические изменения с преимущественной локализацией на лице и кистях. Они проходят стадии плотного отёка, индурации и атрофии, нередко сочетаются с сосудистой патологией и трофическими нарушениями:
- Изъязвлениями;
- Гнойниками;
- Деформацией ногтей;
- Облысением.
У пациентов возникает маскообразное лицо с кисетообразными морщинами вокруг рта, уплотнением и натяжением кожи, и склеродактилия – уплотнение кожи кистей с нарастающим ограничением движений и развитием контрактур. У 95% пациентов, страдающих системной склеродермией, наблюдается синдром Рейно. Он нередко возникает в дебюте заболевания и бывает генерализованным.
При волнении, под воздействием холода или без видимых причин пальцы рук постепенно становятся бледными, синюшными, затем красными. Спазм сосудов распространяется на кисти и стопы. Нередко появляется чувство онемения в области губ, кончика языка, нижней части лица. Синдром Рейно может вызывать мигренеподобные головные боли.
При прогрессировании вазоспастических нарушений развивается ишемия тканей. Появляются и длительно не заживают язвы на кончиках пальцев. В тяжёлых случаях развиваются некрозы кожи. Из-за сосудисто-трофических расстройств возникает асептическое рассасывание концевых фаланг, укорачиваются пальцы. Спазм сосудов наблюдается и во внутренних органах: лёгких, сердце, почках. В них повышается давление.
Характерным проявлением системной склеродермии является кальциноз мягких тканей. Кальцинаты располагаются вокруг суставов и в области пальцев рук. Иногда при поверхностном расположении они вскрываются с выделением крошкообразной массы.
Поражение опорно-двигательного аппарата проявляется следующими синдромами:
- Суставным;
- Мышечным;
- Остеолизом;
- Кальцинозом.
Суставной синдром может проявляться полиартралгиями, своеобразным склеродермическим полиартритом с преобладанием экссудативно-пролиферативных или фиброзно-индуративных изменений, периартритом с развитием контрактур. Поражение скелетных мышц заключается в воспалительной миопатии или невоспалительной непрогрессирующей фиброзной миопатии.
array(6) < ["ID"]=>string(5) "26815" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(682) ["SRC"]=> string(62) "/upload/sprint.editor/ec4/3056a30d868afe755bb9f1b52f55e782.JPG" ["ORIGIN_SRC"]=> string(62) "/upload/sprint.editor/ec4/3056a30d868afe755bb9f1b52f55e782.JPG" ["DESCRIPTION"]=> string(0) "" >
Диагностика системной склеродермии
Помимо оценки клинической картины заболевания, ревматологи Юсуповской больницы анализируют данные инструментальных и лабораторных исследований, которые позволяют оценить степень вовлеченности внутренних органов. С этой целью используют электрокардиографию, эхокардиографию, пробу с шестиминутной ходьбой.
В диагностике системной склеродермии применяют следующие методы исследования:
- Рентгенографию и компьютерную томографию органов грудной клетки;
- Спирометрию;
- Бодиплетизмографию;
- Вентиляционно-перфузионная сцинтиграфия лёгких;
- Ангиопульмонографию;
- Катетеризацию правых отделов сердца.
Пациентам делают клинический, биохимический, иммунологический анализ крови и коагулограмму.
Для установки диагноза системной склеродермии ревматологи используют критерии, предложенные Американской ревматологической ассоциацией. «Большой» критерий – это проксимальная склеродермия: симметричное утолщение, уплотнение и индурация кожи выше пястно-фаланговых и плюснефаланговых суставов. Изменения могут располагаться на лице, шее, грудной клетке и животе.
К «малым» критериям относятся:
Склеродактилия – кожные изменения ограничены пальцами;
Мелкие рубцы на кончиках пальцев или потеря ткани подушечек пальцев;
Двусторонний базальный пневмофиброз при рентгенологическом обследовании.
Диагноз системной склеродермии устанавливают при наличии «большого» критерия или двух «малых» критериев. Эти критерии пригодны для выявления выраженной системной склеродермии, но не охватывают раннюю лимитированную, перекрестную и висцеральную формы заболевания.
Лечение системной склеродермии
Ревматологи Юсуповской больницы индивидуально решают вопрос о назначении больным склеродермией препаратов с антифиброзным и противовоспалительным действием. Из группы антифиброзных средств наиболее эффективен Б-пеницилламин (купренил). Комплексная терапия включает следующие группы лекарственных средств:
- Глюкокортикостероиды;
- Цитостатики
- Нестероидные противовоспалительные средства.
Обязательно назначают сосудорасширяющие и антиагрегантные (препятствующие свертыванию крови) препараты. Необходимость лечения органных поражений решается в каждом случае индивидуально на заседании Экспертного Совета. Всем больным системной склеродермией врачи рекомендуют избегать переохлаждения, длительного пребывания в холодном помещении. Поскольку кофеин и никотин способствуют спазму периферических сосудов, пациентам следует ограничить потребление кофе и отказаться от курения.
При появлении первых признаков системной склеродермии, звоните в нашу клинику. Как показывает опыт ревматологов Юсуповской больницы, при рано установленном диагнозе системной склеродермии результаты лечения всегда лучше, чем в запущенных случаях. Своевременно начатое лечение позволяет подавить или существенно ослабить проявления заболевания, остановить или значительно замедлить прогрессирование патологического процесса.

Термин склеродермия используется с 1847 года, дословно переводится как «твердая кожа». Патология относится к системным поражениям соединительной ткани. Распространенность составляет около 250 случаев на миллион населения. Чаще болезнь диагностируется у женщин старше 55 лет (около 75% случаев). Очень редко болезнь диагностируют у новорожденных.
Причины склеродермии
На данный момент конкретные причины, запускающие развитие склеродермии, установить не удалось. Считается, что болезнь порождают множественные неблагоприятные факторы. Они могут оказывать влияние как извне, так и изнутри организма, изменяя работу иммунитета. Это приводит к образованию аутоантител, атакующих соединительнотканные клетки, а также внутреннюю выстилку сосудов.
Наиболее значимой предпосылкой для заболевания считается генетическая предрасположенность. Склеродермия может быть семейным заболеванием. Причиной считается нестабильность определенных хромосом, которые отвечают за выработку антител к соединительной и сосудистой ткани.
Воздействие физических факторов и химических веществ также могут провоцировать заболевания соединительной ткани. К склеродермии предрасполагает частое воздействие вибрации и низких температур. В зоне риска оказываются лица, занятые на вредных производствах. При наличии генетической предрасположенности «пусковым» моментом может стать использование бытовой химии с агрессивными компонентами.
Аутоантитела могут также вырабатываться вследствие контакта с инфекционными агентами и чужеродными белковыми веществами. Известны случаи развития склеродермии после переливания крови и пересадки органов, введения сывороток и вакцин.
Симптомы склеродермии
Характерными признаками склеродермии считается отек и уплотнение кожи, снижение ее эластичности. Это провоцирует трудности при движениях. Болезнь сопровождается микроциркуляторными и воспалительными нарушениями, а также фиброзным перерождением тканей.
Наиболее ранним проявлением является синдром Рейно, который обнаруживается у 95% пациентов. Это спазм сосудов, возникающий на фоне стресса, волнения, сильных переживаний или вследствие воздействия холода. Чаще всего проявляется в области кистей, лица, шеи, ушей. Симптомы следующие:
- кожа становится мраморной, покрывается белыми пятнами;
- затем окрас становится фиолетовым или синеватым;
- появляется ощущение покалывания или бегающих мурашек;
- через время цвет кожи становится нормальным.
Синдром Рейно может присутствовать годами, предшествуя другим признакам склеродермии, главным из которых выступает утолщение отдельных участков кожи. Чаще всего эти зоны расположены на лице, кистях, туловище. Сначала отек покровов наблюдается только по утрам. Кожа выглядит разглаженной, блестящей. Возможно изменение цвета (становится красноватой или, наоборот, светлеет). В это время больному трудно двигать пальцами, собрать ладонь в кулак. При очаговой форме вокруг измененных участков образуется «венец» из папул фиолетового оттенка. При системной склеродермии границы высыпаний стертые.
Спустя некоторое время, кожа уплотняется. На этом фоне появляется тугоподвижность пальцев и нарушения мимики. Возможно образование подкожных кальцинатов, которые вскрываются с выделением белой крошковатой массы. В случае травм происходит их нагноение. Расширенные мелкие сосуды кожи образуют красные звездочки, диаметром в несколько миллиметров. При надавливании пальцем они исчезают.
- боли в суставах, отек, нарушения подвижности;
- мышечные боли;
- слабость в теле;
- необоснованная потеря веса;
- быстрая утомляемость;
- раздражительность.
Склеродермия может поражать и внутренние органы. Наиболее часто в патологический процесс вовлекается пищеварительный тракт. Первым поражается пищевод, из-за чего человек страдает от дискомфорта при глотании, частой изжоги, чувства быстрого насыщения. При повреждении кишечника появляется постоянное вздутие и запоры.
При фиброзе легких появляется одышка, которая постепенно нарастает и беспокоит больного даже в состоянии покоя. Появляется мучительный сухой кашель. Вовлечение в процесс сердца приводит к нарушениям дыхания и аритмиям.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Очаговая склеродермия – это хроническое заболевание соединительной ткани, характеризующееся преимущественным поражением кожных покровов. Клинически проявляется уплотнением (индурацией) различных участков кожи с последующей атрофией и изменением пигментации, образованием контрактур. Диагноз ставится на основании симптоматики, обнаружения в крови антинуклеарного фактора и антицентромерных антител. В сомнительных случаях проводится гистологическое исследование кожи. Лечение заключается в применении глюкокортикостероидов, иммунодепрессантов, антифиброзных средств, блокаторов кальциевых каналов и проведении ПУВА-терапии. В ряде случаев выполняются хирургические операции.
МКБ-10
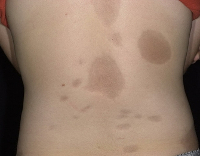
Общие сведения
Очаговая (локализованная, ограниченная) склеродермия – хроническое аутоиммунное заболевание из группы диффузных болезней соединительной ткани. Патология встречается повсеместно, распространенность составляет от 0,3 до 3 случаев на 100 000 человек. Чаще страдают женщины европеоидной расы. Возраст манифестации очаговой склеродермии зависит от формы. Бляшечная склеродермия чаще встречается у взрослых (30-40 лет), линейная - у детей от 2 до 14 лет, склероатрофический лихен – у женщин старше 50 лет. При локализованной форме, в отличие от системной, поражение внутренних органов в большинстве случаев либо минимально, либо отсутствует. Имеется ассоциация склеродермии с патологиями щитовидной железы (тиреоидитом Хашимото, болезнью де Кервена).

Причины
Точная причина заболевания неизвестна. Предполагается этиологическая роль бактерии Borrelia burgdorferi, вызывающей лайм-боррелиоз, однако убедительных данных за эту теорию на сегодняшний день нет. В развитии склеродермии важную роль играет наследственная предрасположенность. Были выявлены более частые случаи очаговой склеродермии среди близких родственников. При проведении генетических исследований обнаружена взаимосвязь между определенными генами гистосовместимости (HLA – DR1, DR4) и локализованной формой заболевания. Провоцирующими факторами, способствующими возникновению склеродермии, являются переохлаждения, травмы, постоянные вибрационные воздействия на кожу, прием лекарственных препаратов (блеомицина). Триггерными эффектами также обладают различные химические соединения (хлорвинил, кремний, нефтепродукты, сицилий, эпоксидная смола, пестициды, органические растворители).
Патогенез
Выделяют три основных патогенетических механизма склеродермии – фиброз (разрастание соединительной ткани), аутоиммунное повреждение и сосудистые нарушения. Иммунная аутоагрессия заключается в выработке лимфоцитами антител к соединительной ткани и ее компонентам. Также лимфоциты синтезируют интерлейкины, которые стимулируют пролиферацию фибробластов, гладкомышечных клеток и образование коллагена. Разрастающаяся при этом соединительная ткань замещает нормально функционирующую ткань. В результате повреждения эндотелия сосудов антителами и пролиферирующими гладкомышечными клетками снижается уровень простациклина (вещества, обладающего антиагрегантными и вазодилатирующими свойствами). Это приводит к спазму микрососудов, повышению адгезии и агрегации форменных элементов крови, внутрисосудистой коагуляции и микротромбозу.
Классификация
Очаговая склеродермия подразделяется на множество форм. Наиболее распространенными являются бляшечная и линейная. У ряда пациентов могут наблюдаться одновременно несколько вариантов заболевания. Существует целый ряд классификаций, но наиболее оптимальной и широко используемой считается классификация клиники Мэйо, включающей следующие разновидности очаговой склеродермии:
- Бляшечная. Данная форма в свою очередь подразделяется на поверхностную (морфеа) и узловатую (келоидоподобную). Характерны типичные участки уплотнения кожи с атрофией и нарушением пигментации.
- Линейная. К ней относятся полосовидная, саблевидная формы, а также прогрессирующая гемиатрофия лица Парри-Ромберга. Очаги располагаются в виде линий по ходу сосудисто-нервного пучка.
- Генерализованная (многоочаговая). Проявляется сочетанием бляшечного и линейного вариантов. Очаги распространены по всему телу.
- Буллезная. При данной разновидности на коже возникают пузыри с жидкостным содержимым, оставляющие после себя эрозии.
- Пансклеротическая инвалидизирующая. Наиболее неблагоприятная форма очаговой склеродермии. Характеризуется тяжелым, прогрессирующим течением, плохо поддается лечению. Поражаются все слои кожи и ткани, лежащие под ней. Развиваются грубые контрактуры суставов и длительно незаживающие язвы на коже.
- Склероатрофический лихен Цумбуша (болезнь белых пятен). Характерно образование пятен белого цвета, сопровождающихся нестерпимым зудом. Преимущественная локализация пятен – половые органы.
Симптомы
Для клинической картины типично образование на коже очагов, которые проходят три последовательных стадий развития – отек, индурацию (уплотнение) и атрофию. В начале заболевания на коже конечностей, шеи или туловища появляются пятна сиреневого или лилового цвета, имеющие нечеткие края. Размер пятен может сильно варьировать – от просяного зерна до размеров ладони и больше. На этом этапе пациент не испытывает каких-либо неприятных ощущений или боли. Затем пятна начинают отекать, кожа в центре очага уплотняется, становится блестящей, приобретает цвет слоновой кости. Пациент начинает ощущать зуд, покалывания, стянутость кожи, болезненность. Далее наступает стадия атрофии. Кожа в очагах истончается, прекращается рост волос, нарушается потоотделение, возникает стойкая дисхромия (гипер- или депигментация) и телеангиэктазии. Иногда развивается атрофодермия (участки западения кожи).
При линейной склеродермии очаги расположены по ходу нервов и сосудов. В случае локализации на коже лица очаги по внешнему виду напоминают рубец от удара саблей (саблевидная форма). Прогрессирующая гемиатрофия представляет собой глубокий процесс с поражением всех тканей половины лица - кожи, подкожной клетчатки, мышц и костей лицевого скелета, что приводит к выраженной деформации лица, обезображивающей внешний вид пациента. Также происходит атрофия половины языка и снижение вкусовой чувствительности.
Из внекожных признаков очаговой склеродермии стоит отметить офтальмологические и неврологические проявления при гемиатрофии Парри-Ромберга. Они включают выпадение ресниц и бровей на стороне поражения, западение глазного яблока из-за атрофии глазных мышц и орбитальной клетчатки, нейропаралитический кератит, головокружения, когнитивные нарушения, мигренозные головные боли, эпилептические припадки. Также возможно развитие феномена Рейно. Симптомы синдрома Рейно следующие – стадийное изменение окраски кожи пальцев рук вследствие вазоспазма и последующей гиперемии (бледность, цианоз, покраснение), сопровождающееся онемением, болью и покалыванием в пальцах рук. Остальные экстрадермальные проявления, характерные для системной склеродермии, встречаются крайне редко.
Осложнения
Наиболее распространенная проблема рассматриваемого заболевания – косметические дефекты. Серьезные осложнения, представляющие угрозу для жизни больного, возникают редко. К ним относятся нарушение мозгового кровообращения при гемиатрофии лица, ишемия и гангрена пальцев рук при феномене Рейно, выраженные контрактуры суставов, инвалидизирующие пациента. Через несколько лет после дебюта болезни могут развиться тяжелые поражения внутренних органов – фиброз легких, легочная гипертензия, фиброз миокарда, перикардит, стриктуры пищевода, острая нефропатия, почечная недостаточность.
Диагностика
Пациентов с очаговой склеродермией курируют врачи ревматологи и дерматологи. При постановке диагноза учитывается клиническая картина, семейный анамнез. Все методы диагностики направлены в первую очередь на определение степени вовлечения внутренних органов и исключение системной склеродермии. С этой целью применяются следующие исследования:
- Лабораторные. В анализах крови выявляются эозинофилия, повышение уровня ревматоидного фактора, гаммаглобулинов, высокие титры антицентромерных антител и антинуклеарного фактора (АНФ). Наличие антител к топоизомеразе (анти-Scl 70) свидетельствует в пользу системного процесса. При развитии «склеродермической почки» в моче появляются белок и эритроциты.
- Инструментальные. При капилляроскопии наблюдается дилатация капилляров без участков некроза. По данным ФЭГДС могут встречаться признаки эзофагита, стриктуры пищевода. При фиброзе миокарда на ЭКГ иногда обнаруживаются нарушения ритма сердца, на ЭхоКГ – зоны гипокинеза, выпот в перикардиальную полость. На рентгенографии или компьютерной томографии легких отмечаются интерстициальные изменения.
- Гистологическое исследование биоптата кожи. Заключительный этап, позволяющий достоверно поставить диагноз. Проводится при сомнительных результатах предыдущих исследований. Характерны следующие признаки - инфильтрация лимфоцитами, плазмоцитами и эозинофилами в ретикулярном слое дермы, утолщенные коллагеновые пучки, набухание и склероз сосудистой стенки, атрофия эпидермиса, сальных и потовых желез.
Очаговую склеродермию дифференцируют с другими формами склеродермии (системной, склеродермой Бушке), дерматологическим заболеваниями (саркоидозом кожи, липонекробиозом, склеродермоподобной формы поздней кожной порфирии, базально-клеточным раком), поражением мягких тканей (панникулитом, липодерматосклерозом, эозинофильным фасциитом). В дифференциальной диагностике принимают участие онкологи, гематологи.
Лечение
Этиотропной терапии не существует. Метод лечения и вид лекарственного средства необходимо подбирать с учетом формы заболевания, тяжести течения и локализации очагов. При линейной и бляшечной формах используются топические глюкокортикостероиды высокой и сверхвысокой активности (бетаметазон, триамцинолон), синтетические аналоги витамина Д. При выраженной индурации кожи эффективны аппликации с диметилсульфоксидом. В случае поражений внутренних органов с целью уменьшения фиброзообразования назначаются пеницилламин и инъекции гиалуронидазы.
При неглубоких процессах хорошим терапевтическим действием обладает ПУВА-терапия, которая включает облучение кожи ультрафиолетовыми волнами длинного спектра с одновременным пероральным или наружным применением фотосенсибилизаторов. Тяжелое поражение кожи служит показанием к применению иммунодепрессантов (метотрексата, такролимуса, микофенолата), синдром Рейно - блокаторов кальциевых каналов (нифедипина) и препаратов, улучшающих микроциркуляцию (пентоксифиллина, ксантинола никотината). При склероатрофическом лихене проводится низкоинтенсивная лазеротерапия. В случае развития контрактур суставов, значительно затрудняющих движения, или грубых деформаций скелета и косметических дефектов лица требуется хирургическая операция.
Профилактика и прогноз
В подавляющем большинстве случаев очаговая склеродермия имеет доброкачественное течение. Правильно подобранная терапия позволяет добиться регресса симптомов. Иногда наступают спонтанные ремиссии заболевания. Неблагоприятные исходы возникают при тяжелых формах (прогрессирующей гемиатрофии лица, пансклеротической инвалидизирующей склеродермии), а также поражении внутренних органов. Эффективных методов профилактики не разработано. Рекомендуется избегать или максимально ограничить контакт кожи с химическими соединениями (кремнием, сицилием, хлорвинилом, нефтепродуктами, органическими растворителями, пестицидами, эпоксидной смолой).
2. Ревматические заболевания/ Под ред. Дж.Х. Клиппела, Дж.Х. Стоуна, Л.Дж. Кроффорд, П.Х. Уайт – 2012.
3. Диффузные болезни соединительной ткани: руководство для врачей/ под ред. проф. Мазурова В.И. –2009.
Читайте также:

