Синяки у пожилых людей и как избавиться на лице и на теле и какие методы
Обновлено: 18.04.2024

Типичными заболеваниями для людей пожилого и старческого возраста являются артериальная гипертензия, ишемическая болезнь сердца, атеросклероз. Эти патологии вкупе с низкой скоростью обмена веществ приводят к ухудшению снабжения кислородом всех клеток организма. Одной из наиболее страдающих считается сердечно-сосудистая система. Сигналом о сбоях в ее работе являются не только боль в сердце, головокружения и т.д., а и регулярно возникающие синяки на теле.
Причины, обуславливающие появление гематом
Недостаток кислорода или ишемия влечет за собой истончение сосудистой стенки, ее хрупкость, потерю эластичности. Ситуация усугубляется отложениями на стенках сосудов атеросклеротических бляшек, бета-амилоидов и других нерастворимых соединений. Хрупкие сосуды не могут быстро подстраиваться под скачки давления при нагрузке, стрессе или под влиянием артериальной гипертензии. Как результат – инфаркт миокарда или инсульт головного мозга. Проблемы с сосудами на начальном этапе развития патологического процесса хорошо видны по часто появляющимся, иногда без видимой причины, синякам.
Кроме того, по мере старения организма кожа становится тоньше за счет недостатка коллагена, подкожный жировой слой также истончается. Это приводит к ухудшению амортизации и ослаблению естественной защиты при ударах, даже незначительный ушиб сопровождается появлением синяка или кровоподтека под кожей.
Еще одной веской причиной появления спонтанных синяков можно назвать нарушение свертываемости крови. Подобная патология может быть вызвана наследственным фактором, имеющимися в анамнезе хроническими заболеваниями или приемом лекарственных препаратов. К примеру, регулярный прием анальгина в качестве обезболивающего влечет за собой сильное разжижение крови. Также на свертываемость и СОЕ влияет прием даже в малых дозах ацетилсалициловой кислоты. Препараты на ее основе входят в схему лечения артериальной гипертензии, сердечной недостаточности. Врач обязан информировать пациента о необходимости контроля за свертываемостью крови при приеме подобных лекарственных средств.
Лечение возникающих у пожилых людей синяков
Этиология появления гематом выясняется путем сдачи общего анализа крови. Иногда может быть необходимо сделать УЗИ сосудов. После специалистом назначается лечение, включающее в себя прием лекарств и использование местных гелевых средств. Могут быть рекомендованы препараты, укрепляющие сосудистую стенку (Детралекс), мультивитаминные добавки (Аскорутин, Супрадин). Местно назначаются гели (Лиотон, Троксевазин, Троксерутин). Необходимо учитывать, что местное лечение направлено на ускорение распада эритроцитов, образующих синяк. Т.е. при использовании геля синяк все равно пройдет все стадии от красного через зеленый до желтого, но этот процесс будет быстрее и болезненность синяка станет меньше.
Профилактика появления синяков у пожилых
Для предотвращения возникновения гематом пожилым людям необходимо быть максимально аккуратными, избегать ударов и падений. При возникновении частых головокружений и последующих падений и травм пользоваться тростью для стабилизации и удержания равновесия.
Важной частью профилактики синяков является сбалансированный рацион питания. Витамины, получаемые организмом при употреблении большого количества овощей и фруктов, способны укрепить стенки сосудов и предотвратить появление синяков.
Однако необходимо осознавать, что время от времени даже у относительно здорового человека пожилого возраста будут появляться гематомы из-за возрастных изменений.
Сенильная пурпура — это небольшие кровоподтеки, которые возникают у пожилых людей из-за повышенной хрупкости сосудов и других возрастных изменений структуры кожи. К предрасполагающим факторам относят влияние ультрафиолета, терапию антикоагулянтами. Заболевание проявляется синяками, которые обычно расположены на руках и появляются без видимых причин. Диагностика этого вида пурпуры основана на физикальном осмотре. Чтобы исключить другие причины сосудистых нарушений, назначается коагулограмма, клинические анализы крови. Патология не требует лечения, но для уменьшения неэстетичных пятен рекомендованы гепариновые мази.
МКБ-10
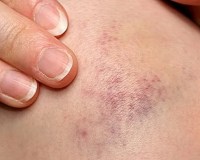
Общие сведения
Сенильная (старческая) пурпура — типичная проблема пожилого возраста, которая встречается в среднем у 80% людей старше 60 лет. Женщины болеют чаще мужчин, люди с низким весом страдают этой формой пурпуры чаще пациентов с избыточным весом. Расстройство не представляет угрозы для здоровья, но проявляется видимыми эстетическими дефектами и вызывает у больных дискомфорт. Зачастую патология сочетается с другими сенильными дерматозами: лентиго, хроническим актиническим дерматитом, себорейным кератозом.

Причины
Сенильная пурпура обусловлена естественными возрастными изменениями, появляется без травматизации кожного покрова либо при незначительном воздействии, например, регулярном трении одеждой или неаккуратных прикосновениях. Основным предрасполагающим фактором называют хроническое воздействие ультрафиолета, поэтому кровоподтеки чаще наблюдаются на открытых участках тела. Развитию заболевания способствует прием антикоагулянтов, антиагрегантов, глюкокортикоидов.
Патогенез
С возрастом в коже начинается ряд неблагоприятных изменений, которые вызваны двумя механизмами: естественными процессами «запрограммированной смерти» клеток, негативными внешними воздействиями на протяжении жизни. Под влиянием этих факторов происходит дегенерация соединительнотканных волокон дермы и сосудистых стенок, кожа становится истонченной, похожей на пергамент.
По мере старения ухудшаются барьерные свойства кожных покровов, снижается их гидратация, уменьшается секреция сальных желез. Эти изменения вместе с повышенной хрупкостью сосудов способствуют частому повреждению капилляров, формированию кровоподтеков. Проблема более выражена у пожилых больных худощавого телосложения, поскольку они не имеют достаточного слоя подкожной клетчатки, выполняющей функцию амортизации.
Симптомы сенильной пурпуры
Состояние проявляется точечными кровоизлияниями в кожу (петехиями) и более крупными очагами размером несколько сантиметров (экхимозами). Как правило, багровые пятна образуются на кистях и предплечьях, ноги и туловище поражаются редко. Кровоподтеки светлеют в течение нескольких дней, оставляя после себя шелушения, стойкую коричневую пигментацию. В местах характерного появления сенильных синяков кожа выглядит истонченной, атрофичной.
Осложнения
Заболевание не сопровождается нарушениями свертываемости крови, не вызывает угрожающих жизни кровоизлияний и кровотечений. Основная проблема сенильной пурпуры — косметический дефект на видимых зонах тела, который доставляет человеку значительный дискомфорт, заставляет подбирать полностью закрытую одежду с длинными рукавами даже в жаркое время года. При длительном течении болезни формируется кожный гемосидероз, отличающийся благоприятным течением.
Диагностика
Клиническую оценку кожных изменений проводит врач-терапевт, а для уточнения диагноза может потребоваться консультация гематолога. На первичном приеме специалист расспрашивает пациента о принимаемых препаратах, выявляет типичные симптомы сенильных дерматозов. Состояние капилляров оценивается с помощью пробы щипка или жгута. Дополнительное обследование назначается для исключения более серьезных причин пурпуры, и включает следующие методы:
- Коагулограмма. Показатели протромбинового времени, АЧТВ, фибриногена находятся в пределах нормы. Часто обнаруживается увеличение времени свертываемости крови, что связано с назначением системных антикоагулянтов пожилым.
- Гемограмма. При сенильных кровоподтеках количество тромбоцитов остается в норме, возможна анемия легкой степени, обусловленная хроническими патологиями и частыми кровоподтеками. Отклонения в биохимическом анализе вызваны сопутствующими болезнями.
Лечение сенильной пурпуры
Специфическая этиопатогенетическая терапия отсутствует. Для ускорения рассасывания кровоподтеков, предупреждения кожного гемосидероза назначаются мази с антикоагулянтами. Важную роль играет достаточное питание кожи, которое повышает ее упругость и устойчивость к механическим повреждениям. Пожилым больным подбирают линейки дерматокосметики с добавлением гиалуроновой кислоты, коллагена, питательных масел.
Прогноз и профилактика
У страдающих сенильной пурпурой не бывает тяжелых осложнений, поэтому прогноз для пациентов благоприятный. Профилактика заключается в регулярном уходе за кожей, применении питательных кремов, нанесении средств с высоким уровнем SPF в дни с повышенным УФ-индексом. Мелкие кровоизлияния при нормальных маркерах гемостаза не являются основанием для отмены антикоагулянтной терапии, назначенной кардиологом.
2. Дерматогелиоз как предиктор развития эпителиальных новообразований кожи/ Е.С. Снарская, С.Б. Ткаченко, Е.В. Кузнецова// Российский журнал кожных и венерических болезней. – 2014.
3. Возрастные изменения численности и пролиферации фибробластов в коже человека/ А.Г. Гунин, Н.К. Корнилова, В.В. Петров, О.В. Васильева// Успехи геронтологии. – 2011.

У людей пожилого и старческого возраста часто при визуальном осмотре диагностируются множественные мелкие кровоизлияния в подкожном слое или на слизистых. Этот симптом получил название старческой (сенильной) пурпуры. Он может проявляться как единичными точками, так и обширными пятнами синяков, возникающих без удара или какого-либо другого механического повреждения. Чаще всего пурпуру можно заметить на предплечьях и нижних конечностях. Подобные синяки имеют бордовый цвет, спустя определенное время окраска меняется от фиолетового к зеленому, дальше – к желтому. Это связано с механизмом распада эритроцитов и билирубина.
Сам по себе подобный симптом не опасен, однако он указывает на определенные проблемы в организме пожилого человека, поэтому постоянное появление пурпуры, увеличение количества и размера синяков – сигнал к посещению профильного специалиста.
Причины и механизм развития патологии
Старческая пурпура относится к приобретенному виду заболевания, поражает как мужчин, так и женщин, проявляется у людей 65-70 лет и старше. Может развиться и в более раннем возрасте на фоне заболеваний сердечно-сосудистой системы. К появлению не ассоциированных с механическим повреждением кожи синяков приводит хрупкость мелких сосудов. Кровоизлияния становятся заметными благодаря тонкой коже. К пурпуре может привести длительное стояние в одной позе, короткое чрезмерное напряжение (например, при подъеме вверх по лестнице), в некоторых случаях даже чихание.
Чаще всего пурпура указывает на заболевания сосудов, такие как атеросклероз, артериальная гипертензия, варикозное расширение. Также подобный симптом может проявляться на фоне нарушения обмена веществ при сахарном диабете или заболеваниях щитовидной железы. В некоторых случаях старческая пурпура сигнализирует о нарушении в цепочке реакций свертываемости крови, особенно на фоне постоянного злоупотребления аспирином и другими антикоагулянтами.
- частое пребывание на солнце без защитных средств, частое посещение солярия;
- вирусное поражение сосудистой стенки;
- воспалительные процессы в сердечно-сосудистой системе;
- гипо- или авитаминоз витамина С.
Симптомы старческой пурпуры
Вся симптоматика данного заболевания видна при визуальном осмотре. Характеризуется появлением красно-бордовых или фиолетовых пятен или точек на верхних и нижних конечностях. Чаще всего страдают предплечья, кисти рук, голени, лодыжки и стопы. Иногда пурпура может появляться на лице и шее. Пациенты также жалуются на чрезмерную сухость кожи, появление трещин, повышенную чувствительность кожных покровов. Синяки появляются быстро, умеренно болезненные. Рассасываются около 1-1,5 недель. Применение местных средств для улучшения внешнего вида пятен результата не приносит.
Диагностика и лечение пурпуры
Диагноз ставят после тщательного визуального осмотра, заполнения опросного листа. Для исключения заболеваний кроветворения специалист может назначить общий развернутый анализ крови.
Лечение направлено на укрепление сосудистой стенки, улучшение кровообращения в конечностях, восполнение дефицита витаминов и минералов. Схема лечения включает в себя такие препараты, как Детралекс, Аскорутин и пр. Параллельно могут назначаться противовоспалительные средства. Местные антикоагулянты не используют ввиду их низкой эффективности. Сама по себе пурпура не несет опасности для организма. После терапии по укреплению стенок сосудов симптом исчезает сам собой.
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10


Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
- По локализации. Гематомы могут быть расположены под кожей, в подслизистом слое, под фасцией, в толще мышечной ткани. Наиболее крупные полости локализуются внутри мышц или подфасциально (между мышцей и фасцией), что обусловлено богатым кровоснабжением и эластичностью скелетной мускулатуры.
- По состоянию сосуда. Пульсирующие гематомы формируются при повреждении сосуда большого калибра, отличаются отсутствием тромба в зоне повреждения, возможностью свободного движения крови из полости образования в полость сосуда и обратно. Непульсирующие гематомы обнаруживаются при нарушении целостности мелких и средних сосудов, дефект стенки которых быстро закрывается тромбом.
- По состоянию излившейся крови. Несвернувшиеся (свежие) гематомы выявляются в первые часы или дни после травмы, свернувшиеся – спустя несколько суток, лизированные (заполненные старой кровью, неспособной к свертыванию) – через несколько недель. Указанные сроки могут колебаться в зависимости от активности факторов свертывания, размера образования и иных обстоятельств. При проникновении инфекции наблюдается инфицирование, позже – нагноение.
- По отношению к тканям. При развитии диффузных гематом процесс пропитывания тканей кровью преобладает над процессом их «раздвигания», полость небольшая или отсутствует. При формировании ограниченных образований ткани пропитаны незначительно, основная масса излившейся крови находится в полости. Осумкованные гематомы определяются в отдаленные сроки, характеризуются наличием слоя плотной соединительной ткани, отделяющей полость от окружающих структур.
- По степени тяжести. Легкие гематомы возникают примерно через сутки после травматического эксцесса, чаще рассасываются самостоятельно. Образования средней тяжести формируются в течение 3-5 часов, требуют проведения консервативных или оперативных мероприятий. Тяжелые повреждения диагностируются через 1-2 часа после травмы, являются показанием для вскрытия и дренирования.

КТ ОГК. Гиперденсное скопление крови в толще мышечного массива грудной стенки справа, окруженное зоной отека.
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.

Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.
Если вы нечаянно ударились, на месте ушиба может появиться синяк. Порой гематомы бывают на открытых участках тела и выглядят они некрасиво. Как быстро избавиться от синяка? Какие из методов эффективны и безопасны, а какие бесполезны — обсудим вместе с экспертом

Ударились о журнальный столик, поскользнулись на льду… Все мы знаем, как образуются ушибы, которые сменяются синяками. Что же вызывает синяки и как их быстрее устранить?
Синяк – это повреждение мелких кровеносных сосудов под кожей. Если сама кожа не повреждена, кровь скапливается под ней и начинает свертываться, проявляясь в виде цветных пятен. Также, наряду с синяками, возможны ушибы мягких тканей, мышц и костей. Чем серьезнее травма, тем больше синяк в месте ушиба. Ушибы обычно более отечные и болезненные на ощупь, чем незначительные синяки на коже.
Возможно, вы не знали, но синяки имеют свою классификацию. Можно выделить 2 основных вида:
Экхимоз. Такой синяк образуется, когда кровь из разорванных кровеносных сосудов просачивается в верхние слои кожи. Синяк под глазом – типичный пример.
Гематомы. Они развиваются, когда кровь сгущается и образует комок под кожей.
Место ушиба может быть припухшим и болезненным. Травмы головы часто вызывают гематомы, потому что кожа головы содержит множество кровеносных сосудов, склонных к разрыву. Типичный пример – шишка на лбу.
Кстати, любая травма головы или около глаза может быть серьезной и требует осмотра врача.
Синяк обычно является результатом воздействия внешней силы, например, удара обо что-то, существуют и другие причины, в том числе определенные заболевания, например, поражения почек или печени. К образованию синяков могут привести медицинские процедуры или лекарства, включая антикоагулянт Варфарин. Также образованию синяков способствует истончение кожи, связанное со старением.

Большинство синяков незначительные и заживают в течение 2 недель. Не пугайтесь множества оттенков синяка, которые могут проявляться в ходе его трансформации. Это часть процесса заживления – организм расщепляет кровь на составляющие. Вот чего можно ожидать:
- после травмы синяк обычно бывает красного или пурпурного цвета;
- в течение нескольких дней эта область может стать черной, синей или фиолетовой;
- спустя 5 — 10 дней синяк, скорее всего, станет желтоватым или зеленоватым;
- через 10 — 14 дней он достигнет финальной стадии исцеления – синяк обычно становится коричневым и светлеет, пока полностью не исчезнет.
Но 2 недели – это долго! Особенно если синяк на лице. Чтобы ускорить заживление, минимизировать отек, изменение цвета и боль нужно сразу после ушиба проделать несколько простых манипуляций:
1. Приложите к месту ушиба холодный компресс, например, любой замороженный продукт, завернутый в полотенце, но не более, чем на 15 — 20 минут (холодный компресс, оставленный на длительное время, может вызвать обморожение). Затем снимите его, а через 30 минут снова приложите. Делайте это как можно чаще в течение 2 дней.
2. Через 2 дня приложите к месту ушиба грелку или теплый компресс. При травмах ноги или руки, поднимите конечность выше уровня сердца, чтобы кровь и жидкости не скапливались в травмированной области.
3. Используйте безрецептурные болеутоляющие, например Ибупрофен.
4. Слегка помассируйте пораженный участок, чтобы улучшить кровоток.
Эти шаги помогут уменьшить синяк, но он все равно проявится. Сколько времени потребуется на заживление, полностью зависит от чувствительности вашей кожи. Но есть домашние средства, которые безопасны для лечения и могут помочь избавиться от синяков быстрее.
Алоэ вера
Алоэ вера обладает противовоспалительным свойством и помогает уменьшить боль. Гель с алоэ вера, нанесенный на место ушиба, ускоряет процесс заживления. Он также помогает снизить свертываемость крови.
Ананас
Этот фрукт содержит бромелайн, который представляет собой смесь ферментов и обладает противовоспалительными свойствами. Бромелайн помогает вылечить синяки и отеки при нанесении на кожу. Употребление свежего ананаса также помогает быстрее избавиться от синяка. Но если у вас аллергия на ананас, это вариант использовать не стоит.
Яблочный уксус
Яблочный уксус обладает противовоспалительными свойствами и помогает при отеках. Смешайте его с водой в соотношении 2:1, смочите в растворе чистую ткань и приложите к синяку на 10 — 15 минут.
Лавандовое масло
Это масло подходит для всех типов кожи и его можно без опасения использовать в непосредственно на пораженном участке. Возьмите холодную воду и добавьте в нее 2 — 3 капли масла лаванды. Смочите чистую ткань в воде и протрите место ушиба.
Диета для лечения синяков
Некоторые продукты также влияют на то, сколько времени потребуется для заживления ушибов. Они помогут укрепить кровеносные сосуды и уменьшить выраженность синяков. Если вы ушиблись, включите в свой рацион:
- цитрусовые – апельсины, мандарины и лимоны;
- продукты, богатые витамином К – шпинат, брокколи, салат, сою, клубнику и чернику;
- фрукты с натуральным кверцетином – яблоки, лук, вишню и листовые зеленые овощи;
- постный белок – рыбу, птицу, тофу и нежирное мясо.
Популярные вопросы и ответы
Мы задали популярные вопросы по лечению синяков врачу-гематологу Ксении Бочаровой.
Как долго может держаться синяк?
Синяк – это разновидность гематомы. В первые часы мы ничего не видим кроме небольшого припухания и легкого покраснения в месте травмы. А сам синяк начинает развиваться спустя сутки. В среднем, любой синяк появляется и исчезает примерно за 2 недели.
Чем опасен синяк?
Сам по себе синяк не опасен. И его вообще можно не лечить. Если синяк на лице, его можно просто замаскировать, например, тональным кремом.
Когда обращаться с синяком к врачу?
Если у человека при малейшем прикосновении к твердым предметам (шкафу, стулу) тут же образуются синяки, нужно показаться врачу. Скорее всего, речь идет о каком-либо гематологическом заболевании – тромбофилия, тромбоцитопатия, патология сосудистой стенки. Такие симптомы нельзя оставлять без внимания.
Синяки могут образоваться после приема антикоагулянтов и антиагрегантов. Они повышают склонность к образованию синяков, особенно – при передозировке. В этом случае так же стоит посетить врача и обсудить с ним лечение.
Важно, чтобы доктору показался пациент, у которого синяки возникают спонтанно. Например, он лежит, сидит, ничего не делает, а тут раз, на глазах появляется кровоизлияние. Это могут быть случаи редкой патологии, например, гемофилии, когда при малейшей травме на теле появляются крупные синяки, большие гематомы, напряженные и болезненные, которые сдавливают окружающие ткани.
Можно ли избавиться от синяка народными способами?
Да, есть народные средства, которые ускоряют прохождение стадия развития синяка. А их три по цвету:
● багрово-синий;
● сине-красный;
● желто-зеленый.
Из медицинских препаратов, доступных в аптеке – это мази, содержащие гепарин. Они немножечко ускоряют развитие синяка. Например, эти три стадии пройдут не за 2 недели, а чуть быстрее.
Можно ли избавиться от синяка за один день?
Три стадии никто не отменял, и синяк в любом случае будет их проходить. И, к сожалению, от синяка за один день избавиться невозможно, можно лишь чуть-чуть ускорить процесс, чтобы стадии быстрее сменяли друг друга, синяк превратился в желто-зеленый и исчез.
Читайте также:

